Внутренний удерживатель надколенника это
ПКС чаще других связок коленного сустава подвергается разрывам.
Полные или частичные разрывы самой связки в 90% происходят с проксимальной (феморальной) стороны. Большинство их вначале интерстициальные. Реже наблюдаются отрывы связки с костным фрагментом от места её прикрепления на большеберцовой кости (отрывные переломы). Последние обычно бывают у молодых пациентов.
Острый разрыв ПКС:
- отчетливо прервана или становится змеевидной,
- грубо вогнутым становится ее передний контур.
Косвенные признаки разрыва ПКС:
- неоднородность или отсутствие связки в её анатомическом положении в сагиттальной проекции в межмыщелковой ямке,
- волнистый или прерывистый контур связки,
- смещение большеберцовой и бедренной частей связки позволяют обнаружить её разрыв,
- увеличенная кривизна ЗКС.
Мелкие разрывы могут не изменять контуры ПКС, но приводят к нечеткости ее пучков. Более грубые разрывы изменяют и форму и ход связки, обусловливая её провисание кзади.
При полном разрыве связка может лежать горизонтально в межмыщелковой ямке. Однако полный разрыв может быть совместим с нормальным её положением, проявляясь только полным перерывом волокон с высоким сигналом за счёт отёка и кровоизлияния в месте перерыва.
Классической картиной в случае отрыва с костным или хрящевым фрагментом является напряженный суставной выпот с макроскопически видимым жиром на Т1ВИ.
Застарелые неполные разрывы ПКС могут обусловить потерю статики. Возможно диффузное негомогенное умеренное усиление сигнала в Т1 ВИ. Связка может иметь нечёткие края или не определяться. Иногда при разрыве значительной давности связка может выглядеть нормальной за счёт рубцов. При застарелом разрыве связка может вовсе не обнаруживаться артроскопически. Старый разрыв ПКС часто проявляется полным её отсутствием при МР-исследовании, она не выявляется в латеральном отделе межмыщелковой ямки.
Разрывы ЗКС обнаруживаются намного реже, чем ПКС.
ЗКС весьма прочная, редко встречаются полные её разрывы, а также отрывы на уровне прикрепления к большеберцовой или бедренной костям вместе с костными фрагментами. В большинстве случаев разрывы неполные и происходят в среднем отделе связки. В других случаях вовлекается прикрепление к большеберцовой кости, где могут быть отрывные переломы.
- следствием воздействия на коленный сустав силы, направленной сзади, что приводит к заднему смещению большеберцовой кости, — гиперэкстензионные повреждения.
Разрывы ЗКС могут быть изолированными, однако чаще сочетаются с другими серьёзными повреждениями сустава, включая разрыв заднелатерального участка капсулы и разрыв комплекса дугообразной связки.
Часто отмечается локальное расширение связки, но разрывы не так напоминают патологическое образование, как разрывы ПКС. При полном разрыве можно обнаружить промежуток, разделяющий связку. Связка при разрыве может иметь горбатый или S-образный вид.
При подострых разрывах могут обнаруживаться фокусы, характерные для кровоизлияний. При застарелых разрывах с рубцами сигнал мало изменен и могут быть видны только легкие изменения контура или смещение большеберцовой кости. Определяющим признаком может быть уменьшение интенсивности МР-сигнала от субхондрального слоя большеберцовой кости за счёт трабекулярного отёка.
Вследствие нормального вальгусного положения колена внутренняя боковая связка более подвержена повреждениям, чем наружная.
Повреждения внутренней боковой связки делят на три клинические степени:
- I — разрыв небольшого количества глубоких капсулярпых волокон (растяжение). Связка выглядит при МРТ нормальной по толщине и очертаниям. Повышен МР-сигнал внутри связки за счёт отёка в Т2ВИ, но жидкость может и окутывать связку.
- II — разрыв до 50% волокон (неполный), изменённый МР-сигнал распространяется до поверхности связки. Повреждения II степени имеют черты и I и III степеней и менее точно характеризуются при МРТ.
- III — полный разрыв. При III степени повреждения имеется полный разрыв глубоких капсулярпых и поверхностных волокон. Проявляется перерывом связки, имеющей вид тёмной полосы с утолщением её проксимального и дистального отделов и змеевидно извитыми контурами. На Т2ВИ можно точно локализовать место разрыва.
Связка может отслаиваться от места её прикрепления к бедренной или большеберцовой кости. В этом случае кровоизлияние и отёк обнаруживаются медиальнее от связки.
Полные разрывы внутренней боковой связки чаще всего сопровождаются ушибами кости и трабекулярными микропереломами бедренной и большеберцовой костей. Разрывы ПКС также часто сочетаются с разрывами внутренней боковой связки и костными повреждениями.
Повреждения латеральных структур обнаруживаются реже, чем медиальных. Обычно возникают при тяжелой травме с варусным воздействием. Разрыв наружной боковой связки проявляется полным отсутствием или перерывом контуров. Характерен волнистый вид связки или локальные скопления жидкости. Капсулярный разрыв можно обнаружить по скоплению жидкости в окружающих мягких тканях, чаще кнаружи от сустава в области подколенной мышцы и сухожилия.
Пателлярный тендинит обычно развивается в области соединения связки с надколенником. Тендинит возникает в результате хронической нагрузки и является типичным для бегунов.
Повреждение сухожилий четырехглавой мышцы и связки надколенника, кроме травмы и хронической перегрузки, может быть вторичным поражением при системных заболеваниях (гиперпаратиреоз, подагра, ревматические болезни).
Для пателлярного тендинита характерны следующие изменения:
— утолщение более 7 мм связки на уровне нижнего края надколенника; — повышение интенсивности МР-сигнала при любых импульсных последовательностях, чаще локализующееся в передней части проксимальных отделов связки; — нечёткие края особенно позади утолщённой области; — повышение интенсивности МР-сигнала от жировой подушки на Т1ВИ; — одинаковая интенсивность МР-сигнала на Т2ВИ и на Т1ВИ при контрастировании в сочетании с болезнью Гоффы.
Полный разрыв собственной связки надколенника сопутствует извитой ход остаточных дистальных волокон и высокое расположение надколенника. Связка надколенника может иметь извитой вид также при наличии выпота в переднем завороте сустава и при разрыве ПКС, так как большеберцовая кость при смещении кпереди изменяет угол отхождения связки оттибиальной бугристости, изменяется и расстояние между бугристостью и надколенником.
Дистальный пателлярный тендинит отмечается при асептическом некрозе бугристости большеберцовой кости (болезнь Осгуда—Шлаттера). При МРТ определяется утолщение дистального отдела связки с нечеткостью контуров, имеющего повышенный МР-сигнал на Т2ВИ и при подавлении МР-сигнала от жира.
Почти всегда отмечается полный или частичный разрыв внутреннего удерживателя надколенника.
- отёк удерживателя надколенника,
- удлинение удерживателя надколенника,
- подвывих надколенника.
Привычный вывих, нестабильность надколенника
Надколенник или коленная чашечка может быть источником боли в коленном суставе.
Сустав между бедренной костью и надколенником называет пателло-феморальным. Если анатомия пателло-феморального сустава не изменена, то вывих надколенника крайне редкое явление. Однако если в пателло-феморальном суставе есть какая-либо аномалия строения, вероятность вывихов надколенника резко возрастает.
Также в результате неправильного функционирования пателло-феморального сустава происходит повышенный износ хряща надколенника и бедренной кости, и даже иногда образовываются переломы. Болезненное состояние, при котором происходит потеря суставного хряща в этой области, называется артрозом пателло-феморального сустава. Проблемы в пателло-феморальном суставе могут присутствовать у людей разных возрастов. Эта статья поможет Вам понять, какие проблемы могут возникнуть в пателло-феморальном суставе, и как их можно решить
Надколенник представляет собой кость овальной формы с двумя суставными поверхностями, разделенными вертикальным гребнем.
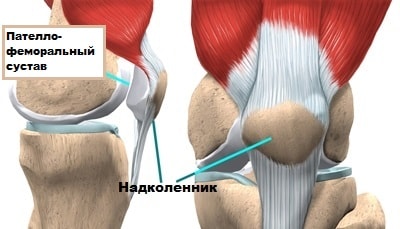
Надколенник расположен на передней поверхности коленного сустава. Надколенник движется в межмыщелковой борозде бедренной кости. Сустав, образованный надколенником и бедренной костью в медицине называется пателло-феморальным.
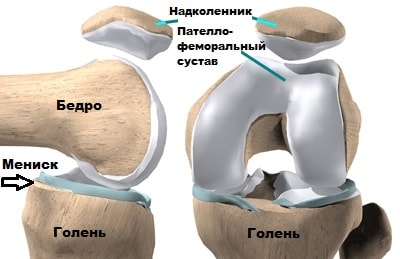
Надколенник уникальная кость, которая входит в состав разгибательного аппарата коленного сустава. Надколенник соединен с 4-х главой мышцей одноименным сухожилием, а с большеберцовой костью собственной связкой надколенника.
При напряжении 4-х главой мышцы бедра его сухожилие осуществляет тягу за надколенник, последний в свою очередь за собственную связку надколенника и большеберцовую кость, тем самым, разгибая колено.
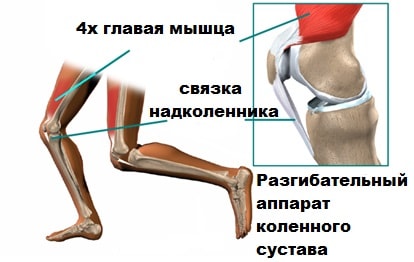
Поверхность надколенника, обращенная к бедренной кости покрыта гладким и скользким хрящом который называется суставным. Этот хрящ позволяет скользить надколеннику относительно бедренной кости в межмыщелковой борозде. Латеральная и медиальная головка 4-х главой мышцы бедра, пателло-феморальные и патело-большеберцовые связки также прикрепляются к надколеннику и помогают контролировать его положение в межмыщелковой борозде. Содружественное действие мышц и связок удерживают надколенник от вывиха.
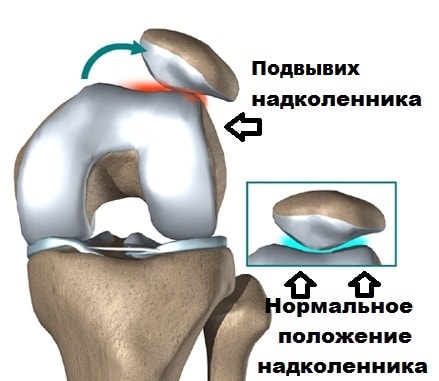
Одной из наиболее распространенных причин боли в пателло-феморальном суставе является нарушение движения надколенника в межмыщелковой борозде.
Головки четырехглавой мышцы и связки помогают центрировать надколенник в межмыщелковой борозде бедренной кости при движениях. По разным причинам возможен дисбаланс в тяги мышц, в результате чего одна из головок тянет надколенник сильнее, чем другая. Это в свою очередь обуславливает большое давление надколенника на суставной хрящ межмыщелковой борозды с одной стороны по сравнению с другой. Постоянное ассиметричное избыточное давление приводит к повреждению суставного хряща.
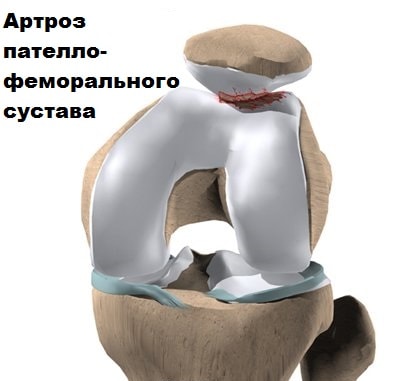
Другой причиной проблем в пателло-феморальном суставе является аномалия строения.
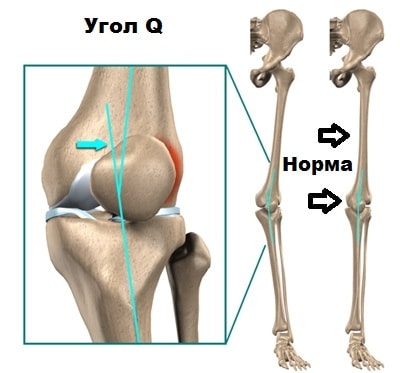
У некоторых людей с рождения угол между бедренной костью и большеберцовой костью больше нормального. Подобная проблема чаще встречается у женщин. В медицине это состояние называется вальгусная деформация коленного сустава. В случаях, когда угол увеличивается, изменяется вектор тяги мышц и связок, воздействующих на надколенник, поэтому при движениях надколенник стремится вывихнуться кнаружи из борозды.
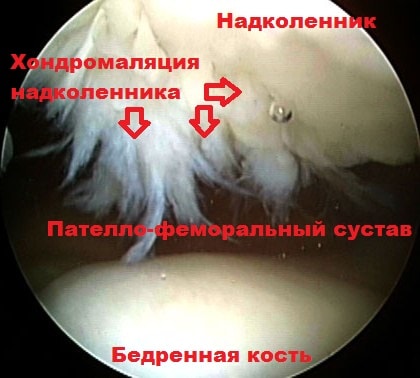
При этом хрящ в наружной части межмыщелковой борозды бедренной кости испытывает больше давления при движениях. Если подобное воздействие происходит длительное время, вначале начинается размягчение, а потом и разрушение хряща. Данное явление называется хондромаляция надколенника.
Наконец вывих надколенника может происходить, если одна из стенок межмыщелковой борозды, чаще наружная, развита меньше чем внутренняя, или глубина межмыщелковой борозды не достаточная, чтобы удержать надколенник от вывиха. В этих случаях надколенник также стремится вывихнуться из сустава. При неоднократных вывихах происходит стремительная дегенерация хряща бедренной кости и надколенника и вызывает у пациента стойкий выраженный болевой синдром. Стоит отметить, что вывихи и подвывихи имеют тенденцию к рецидивам, поскольку окружающие поддерживающие надколенник связки растягиваются или повреждаются, а мыщелки бедра истираются.
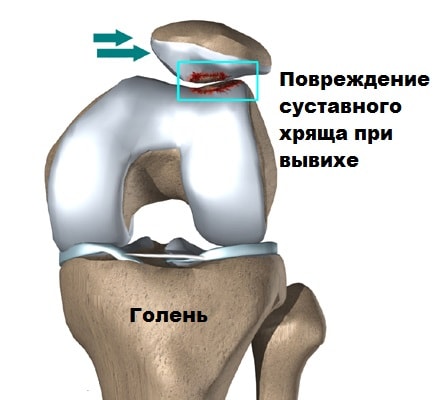
Люди, у которых надколенник расположен слишком высоко относительно бедренной кости, также относятся к группе риска. В этой части бедренной кости межмыщелковая борозда не выражена, поэтому даже небольшое воздействие на надколенник вызывает вывих.
Осложнениями вывиха надколенника можно считать субхондральные переломы.
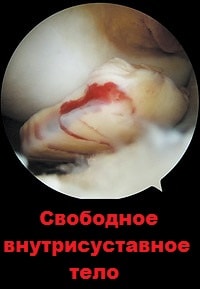
Субхондральный перелом происходит, когда надколенник перепрыгивает через мыщелок бедренной кости при вывихи, в этот момент от бедренной кости или надколенника может отколоться кусочек кости или хряща. Фрагмент кости или хряща остается в полости коленного сустава и вызывает блокады.
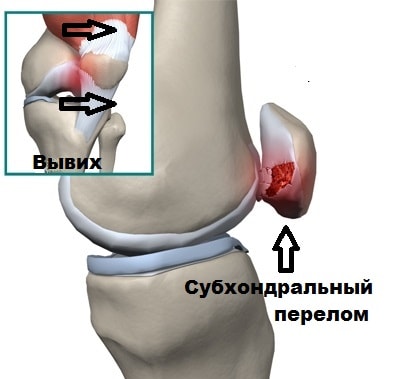
Вывихи надколенника часто встречаются у женщин от 20 до 30 лет и у мужчин до 40 лет. Чаще всего вывих надколенника самопроизвольно вправляется при разгибании коленного сустава. Если же вывих не устранен и пациент доставлен в больницу, устранение вывиха не вызывает каких-либо затруднений.
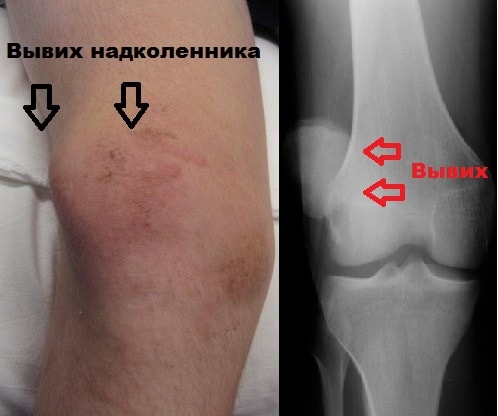
Во время осмотра врач всегда должен выявлять также повреждения суставного хряща надколенника и бедренной кости, которые нередко сопутствуют вывиху надколенника. При вывихе часто выявляется гемартроз. Гемартроз — это кровоизлияние крови внутрь сустава. Если суставной хрящ или кость повреждена, при аспирации содержимого сустава в крови будут выявляться капельки жира.
Вывих надколенника в большинстве случаев происходит в латеральную (наружную) сторону. При этом повреждаются медиальные стабилизаторы надколенника.
Аккуратная пальпация кончиками пальцев в области сустава позволяет определить локализацию повреждения. Обычно выявляется западение мягких тканей по медиальному краю надколенника. В данной области к надколеннику крепится медиальная пателло-феморальная связка (MPFL) и медиальная широкая мышца бедра.
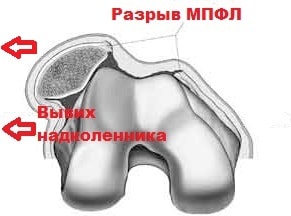
При вывихах эти структуры с большей вероятностью разрываются. Также при пальпации и нагрузках на надколенник определяется его повышенная подвижность, больше в наружную сторону.
В больницу пациента обычно доставляют с устраненным вывихом. Вывих самопроизвольно вправляется на догоспитальном этапе при разгибании ноги.
При поступлении пациента в больницу выполняется рентгенография сустава.
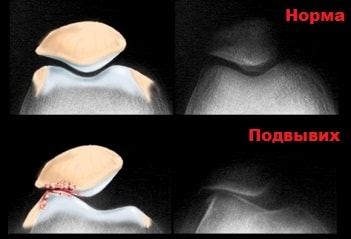
На рентгенограммах можно выявить сопутствующие субхондральные повреждения, редко если вывих не был устранен ранее, на снимках определяется дислокация надколенника из межмыщелковой борозды бедренной кости.
Больные с привычным вывихом наиболее часто рассказывают о нескольких вывихах в прошлом. Предшествующие вывихи у пациента сопровождались острой болью, отеком и гемартрозом.
Рентгенологическое исследование является одним из наиболее важных в диагностике заболеваний и травм пателло-феморального сустава. В некоторых случаях для диагностики повреждений пателло-феморального сустава используется МРТ.
Преимуществом данного метода является большая информативность и безболезненность.
Последние достижения позволяют врачам увидеть суставной хрящ и определить поврежден он или нет. Немаловажно, что данное исследование не требует введение в сустав красителей.
В некоторых случаях, артроскопия может быть использована, чтобы установить окончательный диагноз. Артроскопия — это операция, которая предполагает размещение небольшого оптического прибора внутрь сустава, что позволяет хирургу увидеть структуры внутри сустава напрямую. Артроскоп помогает врачу оценить состояние суставного хряща на внутренней поверхности коленной чашечки.
Подавляющее большинство проблем в пателло-феморальном суставе диагностируются, не прибегая к хирургии, и артроскопия обычно используется для лечения проблем, выявленных с помощью других методов обследования.
Повышенная подвижность надколенника часто выявляется у людей с привычным вывихом надколенника. Некоторые из них испытывают неопределенные боли в коленном суставе, иногда вокруг или вдоль внутреннего края надколенника. Как правило, люди, которые имеют проблемы в области пателло-феморального сустава, испытывают боль при ходьбе вниз по лестнице. Нахождение пациента в положении сидя длительное время с согнутым коленным суставом, например, в машине или кинотеатре также может вызывать боль. Нередко пациент может слышать хруст при движениях в колене. При значительном износе хряща может возникать воспаление в суставе и даже накапливаться жидкость.
Если консервативное лечение не улучшит Ваше состояние, может быть предложено хирургическое вмешательство. Существуют различные методы, чтобы диагностировать и успешно лечить проблемы, связанные с надколенником. В некоторых, особенно сложных случаях, может потребоваться их комбинация.
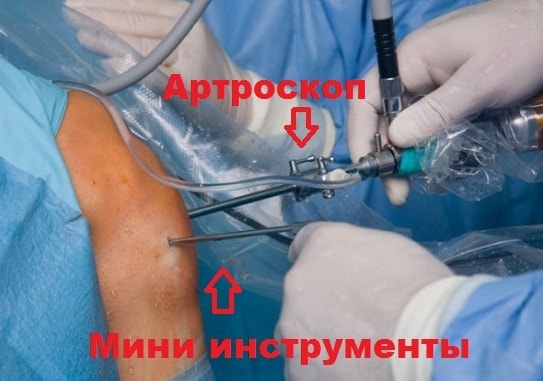
Артроскопия является одним из наиболее эффективных способов лечения заболеваний и травм коленного сустава. Осматривая непосредственно суставную поверхность надколенника и бедренной кости, хирург может оценить локализацию и степень износа хряща. Врач также может наблюдать, как надколенник двигается в вырезке бедренной кости при движениях в коленном суставе и оценить степень смещения (подвывиха) надколенника.
Если суставной хрящ надколенника поврежден, врач с помощью специального инструмента может обработать поврежденные участки хряща, сгладить шероховатости хряща, что может уменьшить боль.
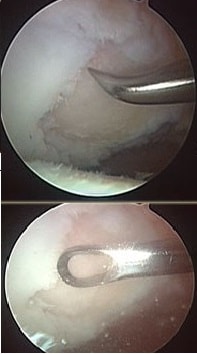
Артроскопия выполняется через минимально возможные проколы кожи, чем достигается отличные косметический эффект.
Во время артроскопии возможно устранить последствия вывиха надколенника. Нередко при неоднократных вывихах, в полость сустава откалываются кусочки хряща.
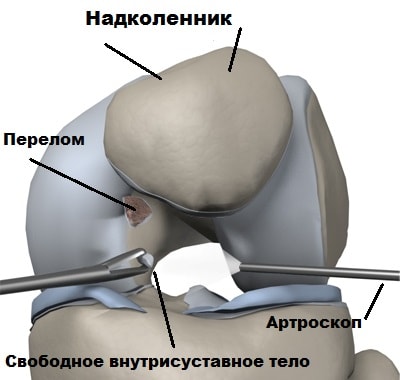
Перемещаясь внутри сустава, свободные внутрисуставные тела повреждают структуры сустава и могут его блокировать.
У пациентов с привычным вывихом, надколенник находится в состоянии подвывиха в латеральную сторону. Во время артроскопической операции возможно выполнить латеральный релиз. Суть операции заключается в рассечении связок по наружному краю надколенника, тем самым надколенник смещается из состояния подвывиха в нормальное положение к центру борозды бедренной кости, а нагрузка на хрящи уменьшается. Также во время артроскопии, ткани по внутреннему краю надколенника можно подтянуть, выполнить капсулорафию (операция Ямамото). Выполнение латерального релиза и операции Ямамото позволяет сбалансировать тягу четырехглавой мышцы и тем самым равномерно распределить давление на хрящ надколенника.
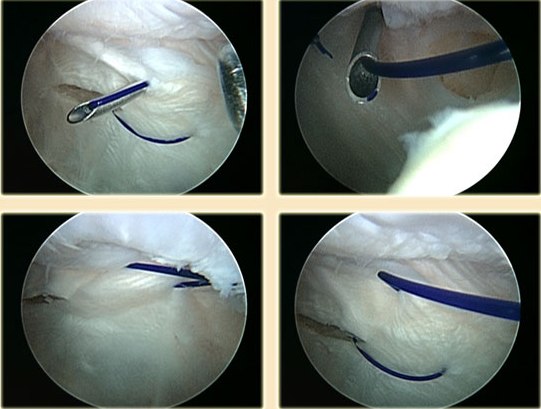
В некоторых случаях сильного смещения надколенника, латерального релиза и операции Ямамото может оказаться недостаточно. В дополнение к латеральному релизу, может быть выполнена операция, целью которой является укрепление связочного аппарата, расположенного по внутренней кромке надколенника (МПФЛ).
Существуют различные операции, которые достигают этой цели.
При некоторых из них формируется трансплантат, который крепится с одной стороны к краю надколенника, а с другой к бедренной кости. Благодаря этой операции, надколенник при движениях в коленном суставе не имеет возможности сместиться в положение вывиха или подвывиха.
Достигается правильное скольжение надколенника в центре борозды бедренной кости при всех углах сгибания в коленном суставе. Результатом операции может стать значительное уменьшение боли и хруста в суставе, а также снижение риска повторных вывихов надколенника.
Артроскопические операции обычно выполняются под спинномозговой анестезией. В больнице Вам потребуется провести одну или две ночи.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическое лечение привычного вывиха надколенника, реконструкция патело-феморальной связки коленного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, пластика связок и удаление свободных внутрисуставных тел
- Расходные материалы
- Импланты (биодеградируемые винты) от ведущих зарубежных производителей
* Анализы для госпитализации и послеоперационный ортез в стоимость не входят
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
PRP-терапия, плазмолифтинг при заболевания и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
СПОРТИВНАЯ ТРАВМАТОЛОГИЯ И ОРТОПЕДИЯ
ВОССТАНОВИТЕЛЬНОЕ ЛЕЧЕНИЕ
по будням с 9-00 до 19-00
ЛАТЕРАЛИЗАЦИЯ И ПРИВЫЧНЫЙ ВЫВИХ НАДКОЛЕННИКА КОЛЕННОГО СУСТАВА
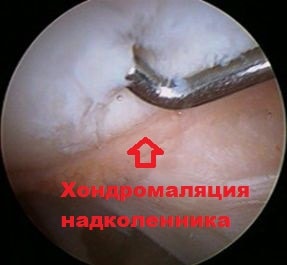
Расстройства в области пателло-феморального сустава составляют до 30 % всех патологий связанных с заболеваниями и травмами коленного сустава. Хондромаляция - это размягчение хряща в области надколенника, вызванного нестабильностью (вывихом или подвывихом) коленной чашечки.
Вывих надколенника – одна из частых травм коленного сустава. В норме надколенник фиксируется и удерживается четырехглавой мышцей бедра, собственной связкой надколенника и двумя связками-удерживателями (внутренним и наружным). Если при травме, когда колено подворачивается кнутри и происходит резкое напряжение четырехглавой мышцы рвется внутренний удерживатель, то происходит наружный вывих или подвывих надколенника.
Чаще всего хондромаляция и нестабильность надколенника развивается одновременно и возникают в результате травм.
Возникает разрыв или растяжение внутреннего удерживателя надколенника-связки, удерживающей при движении коленную чашечку в центре бороздки бедренной кости. При этом коленная чашечка смещается в наружную сторону, соприкасаясь с бедренной костью только одной своей частью и результате движения трет, наминает и перегружает хрящ. Хрящ под коленной чашечкой размягчается это состояние и называется хондромаляция надколенника. Верным признаком хондромаляции является хруст в колене, который возникает в следствии возникновения трещин в хряще.
Существует много методов хирургического лечения вывиха надколенника.
Самым современным из методов является пластика медиальной пателлофеморальной связки - основной части внутреннего удерживателя надколенника. При выполнении этой методики коленная чашечка становиться на свое место и предотвращается повторный вывих коленной чашечки, суставная поверхность нагружается равномерной, хрящ перестаёт изнашиваться и коленный сустав становится полноценным.
оперирующего хирурга - 2.000 рублей
Д анная методика в 2008 году получила награду Американской Академии Хирургов Ортопедов (AAOS) как лучшая технология 2008 года. В нашей клинике такие операции успешно выполняются с 2006 года.
Принцип методики заключается в следующем: через разрез в 1,5 см обнажается внутренняя часть надколенника в месте крепления связки, в это место устанавливается два якорных фиксатора, к ним прикрепляется сухожилие полусухожильной мышцы, а в области внутреннего мыщелка бедра сухожилие крепится при помощи рассасывающегося винта. Надёжная фиксация трансплантата выполняемая при этой методике позволяет выполнить скорейшую активизацию пациента, выписку на вторые сутки и активное занятие спортом через три – четыре месяца.
На начальных стадиях заболевания надколенника мы используем консервативное лечение.
Его цель - сместить коленную чашечку обратно в суставную борозду. Для этого мы используем динамическую миостимуляцию по авторской методике и специальный комплекс упражнений под руководством врача реабилитолога. Для того, чтобы растянуть ригидные ткани наружного удерживателя надколенника, мы рекомендуем ношение специального брейса (наколенника).
Перед тем, как начать занятия с реабилитологом, необходимо пройти курс внутрисуставных иньекций препаратом гиалуроновой кислоты:
Устраняет болевой синдром
Улучшает подвижность сустава
Защищает суставной хрящ
Стимулирует синтез собственного гиалурона.
Транспозиция бугристости большеберцовой кости при нестабильности надколенника (операция Elmslie-Trillat).
Одним из основных причин вывиха надколенника является дисплазия бугристости большеберцовой кости, к которой крепится собственная связка надколенника. Если бугристость большеберцовой кости располагается аномально кнаружи, то это приводит увеличению, так называемому угла четырехглавой мышцы (Q угла).
Это приводит к подвывиху надколенника кнаружи и является предрасполагающим фактором для разрыва внутреннего удерживателя надколенника (медиальной пателофеморальной связки) и вывиху коленной чашечки.
В норме при сгибании коленного сустава до 90 градусов, центр коленной чашечки (надколенника) и центр бугристости б/б кости должны быть на одной линии. Если бугристость при клиническом осмотре находится на 1-2 см кнаружи и это подтверждается на КТ исследовании, необходимо выполнить перемещение бугристости б/б кости (операцию Elmslie-Trillat). При этом через разрез 2-3 см производится надсечение бугристости при помощи специального инструмента, смещение ее кнутри к месту нормального анатомического положения и фиксация специальным винтом.
Мы делаем операцию транспозиции бугристости, как правило, с одновременным восстановлением медиальной пателофеморальной связки. Преимущество в том, что устраняется врожденная аномалия и одновременно восстанавливается перерастянутая или поврежденная медиальная пателофеморальная связка. Транспозиция бугристости, как правило, не увеличивает сроки реабилитации при одновременном выполнении этих двух способов.

Сметанин Сергей Михайлович
врач травматолог - ортопед, доктор медицинских наук
Москва, ул. Большая Пироговская д.6., корп. 1, метро Спортивная. Запись строго по телефону.
Образование:
В 2007 году окончил с отличием Северный Государственный Медицинский Университет в г. Архангельске.
С 2007 по 2009 г. проходил обучение в клинической ординатуре и заочной аспирантуре на кафедре травматологии, ортопедии и ВПХ Ярославской Государственной Медицинской Академии на базе больницы скорой медицинской помощи им. Н.В. Соловьева.
В 2010 году защитил диссертацию на соискание ученой степени кандидата медицинских наук на тему "Лечебная иммобилизация открытых переломов бедренной кости" . Научный руководитель - д.м.н., профессор В.В. Ключевский.
Профессиональная деятельность:
С 2010 по 2011 год работал врачом травматологом-ортопедом в ФГУ "2 Центральный Военный Клинический Госпиталь им. П.В. Мандрыка".
С 2011 года работает в клинике травматологии, ортопедии и патологии суставов Первого Московского Государственного Медицинского Университета им. И.М. Сеченова (Сеченовского Университета), являясь доцентом кафедры травматологии, ортопедии и хирургии катастроф.
Ведет активную научную работу.
Автор 76 научных работ, из них 35 - в рецензируемых журналах ВАК и Scopus. Имеет 2 патента на изобретения и полезные модели.
Стажировки:
28-29 апреля 2011 года - 6-й образовательный курс "Проблемы лечения часто встречающихся переломов костей нижних конечностей" , Москва, ГУ МОНИКИ им. М.Ф. Владимирского.
2012 год – обучающий курс по эндопротезированию коленного сустава, prof. Dr. Henrik Schroeder-Boersch (Германия), Куропаткин Г.В. (Самара), г. Екатеринбург.
28-29 ноября 2014 года - обучающий курс по эндопротезированию коленного сустава. Профессор Корнилов Н.Н. (РНИИТО им. Р.Р. Вредена, г. Санкт-Петербург), Куропаткин Г.В., Седова О.Н. (г. Самара), Каминский А.В. (г. Курган). Тема "Курс по балансу связок при первичном эндопротезировании коленного сустава" , Морфологический центр, г. Екатеринбург.
2–3 ноября 2018 года в Москве ("Крокус Экспо", 3-й павильон, 4-й этаж, 20-й зал) конференция "ТРАВМА 2018: Мультидисциплинарный подход".
Ассоциативный член Межд ународного общества ортопедической хирургии и травматологии (SICOT - фр. Société Internationale de Chirurgie Orthopédique et de Traumatolo gie; англ. - International Society of Orthopaedic Surgery and Traumatology). Общество основано в 1929 году.
В 2015 году отмечен благодарностью ректора за личный вклад в развитие университета .
С 2015 по 2018 гг. являлся соискателем кафедры травматологии, ортопедии и хирургии катастроф лечебного факультета Сеченовского Университета, где изучал проблему эндопротезирования коленного сустава. Тема диссертационной работы на соискание ученой степени доктора медицинских наук: "Биомеханическое обоснование эндопротезирования коленного сустава при структурно-функциональных нарушениях" (научный консультатнт, д.м.н., профессор Кавалерский Г.М. )
Защита диссертационной работы состоялась 17 сентября 2018 года в диссертационном совете Д.208.040.11 (ФГАОУ ВО Первый Московский государственный медицинский университет имени И.М. Сеченова Минздрава России (Сеченовский Университет), 119991, Москва, ул. Трубецкая, д.8, строение 2). Официальные оппоненты: д.м.н., профессора Королев А.В. , Брижань Л.К. , Лазишвили Г.Д .
Является врачом высшей квалификационной категории.
Научные и практические интересы: эндопротезирование крупных суставов , артроскопия крупных суставов, консервативное и оперативное лечение травм опорно-двигательного аппарата.
Анатомия надколенника
Надколенник является самой крупной сесамовидной костью.
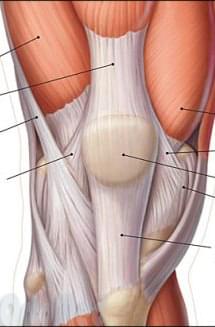
Сесамовидная кость обычно располагаются в толще сухожилий и служит для увеличения тяги мышцы. К нижнему полюсу надколенника прикрепляется связка надколенника, которая идёт к бугристости большеберцовой кости. К верхнему полюсу надколенника прикрепляется четырёхглавая мышца бедра. Надколенник участвует в разгибании голени. К внутренним и наружным поверхностям надколенника прикрепляются удерживатели надколенника, которые помогают надколеннику при движениях располагаться по центру. При разгибании надколенник свободно находится в полости коленного сустава, а при сгибании плотно прилегает к специальной борозде на бедренной кости – образуется бедренной надколенниковый сустав. Поверхность надколенника, которая скользит по бедренной кости является суставной, покрыта толстым хрящем.
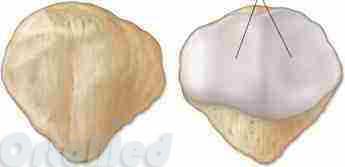
Две поверхности надколенника - справа суставная поверхность
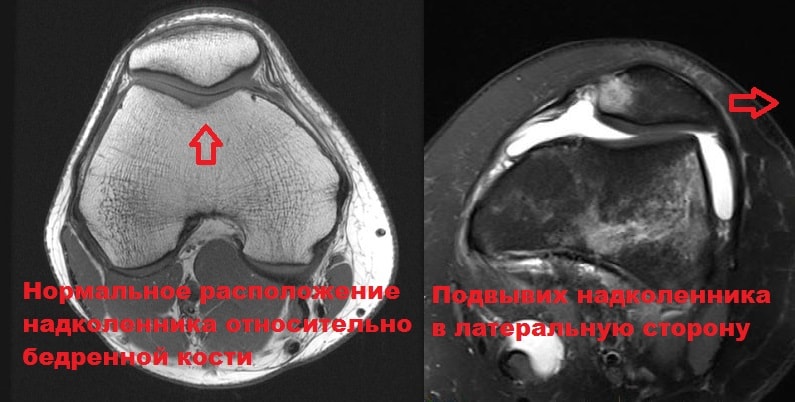
Нестабильность надколенника. Нестабильность надколенника это состояние, при котором надколенник стремится сместиться из центрального положение в сторону.
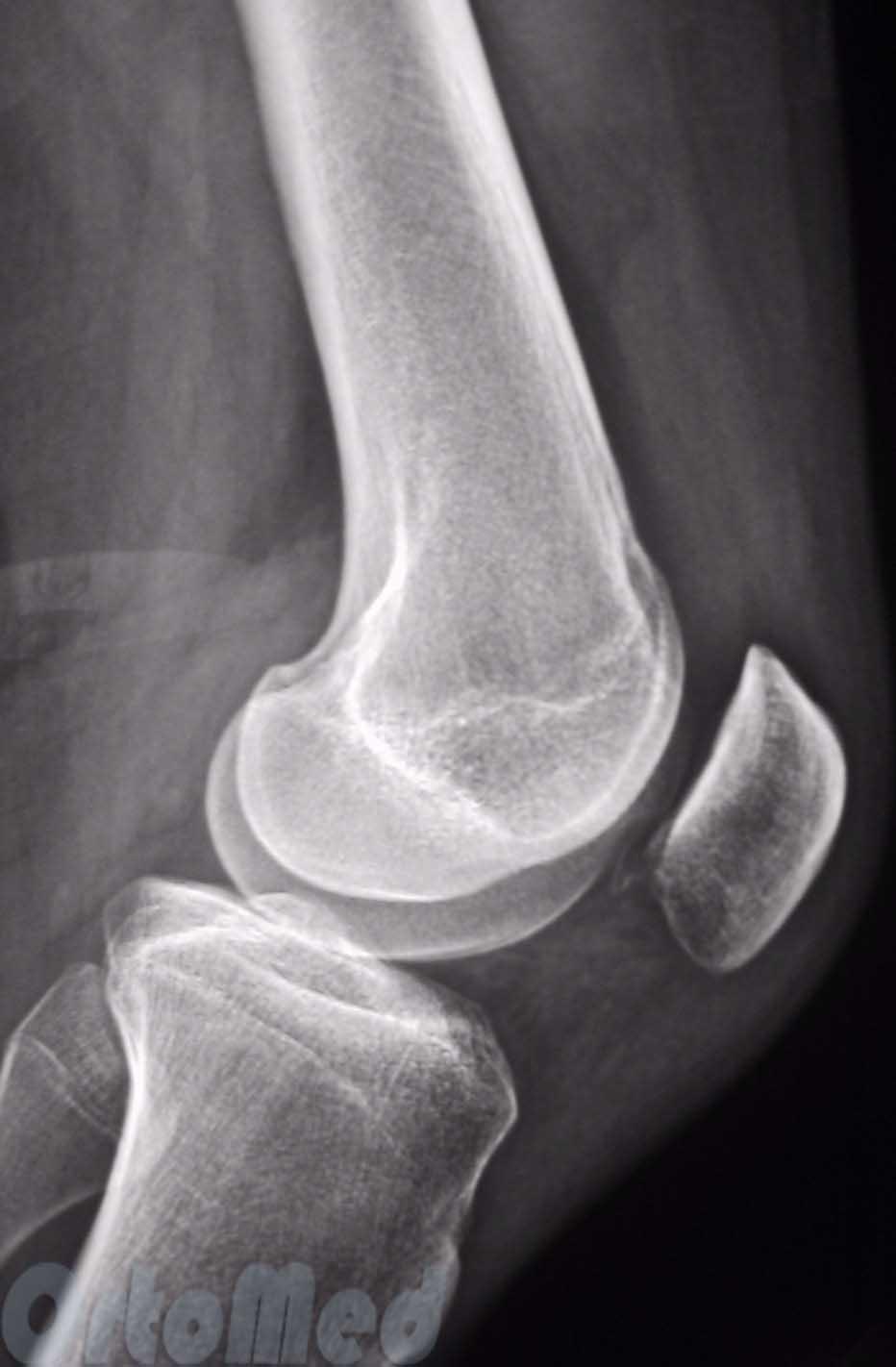
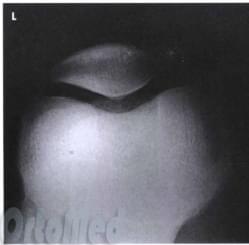
Сверху - боковая рентгенограмма, снизу - аксиальная, на которой видно нормальное взаимоотношение надколенника и бедренной кости
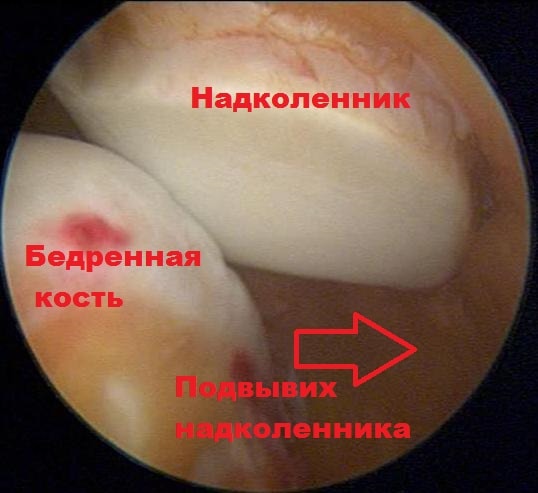
Бывает гиперпрессия коленной чашечки, то есть повышенное давление на суставную фасетку - латеральная гиперпрессия, то есть повышенное давление на наружный мыщелок бедренной кости, медиальная гиперпрессия, то есть повышенное давление на внутренний мыщелок бедренной кости. При латеральной гиперпрессии надколенник давит на наружную фасетку, при ещё большем смещении - появляется подвывих надколенника, при полном смещении – вывих.
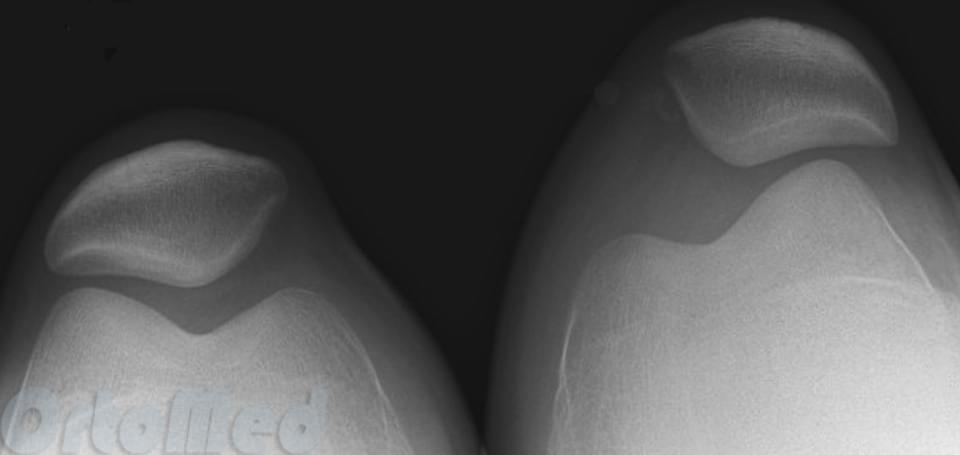
Слева - подвывих надколенника, тенденция к смещению кнаружи; справа - вывих надколенника
Причины вывиха коленной чашечки
Слабость внутренней удерживающие связки, слабость мышцы бедра, дисплазия мыщелков бедренной кости, высокое стояние надколенника, слабость или перенапряжение удерживателей надколенника и другие.
Анатомические особенности мыщелков бедренной кости играет ключевую роль в стабильности надколенника. Существует дисплазия наружного мыщелка, при этом коленная чашечка легче смещаться кнаружи; дисплазия внутреннего мыщелка, при которой надколеннику проще смещаться кнутри.
Дисплазия мыщелков хорошо видно на аксиальных рентгеновских снимках или при МРТ исследовании.
Симптомы вывиха надколенника
Симптомами вывиха надколенника являются боль в переднем отделе коленного сустава, ощущение нестабильности коленной чашечки, болезненный щелчок при движении в коленном суставе - он происходит при неправильной новом позиционирование надколенника.
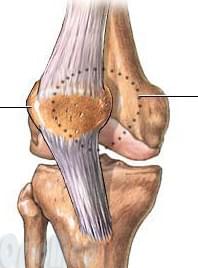
Схематичное смещение надколенника кнаружи
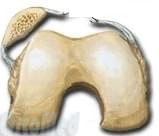
Одна из причин вывиха надколенника - повреждение внутреннего удерживателя надколенника
Синовит - чрезмерное скопление жидкости в коленном суставе. При осмотре врач опрашивает пациента, осматривать ногу. Для определения наклона надколенника врач проводит специальные тесты – при надавливании на надколенник кнаружи может усилиться боль; повышенная болезненность при надавливании на удерживатель надколенника.
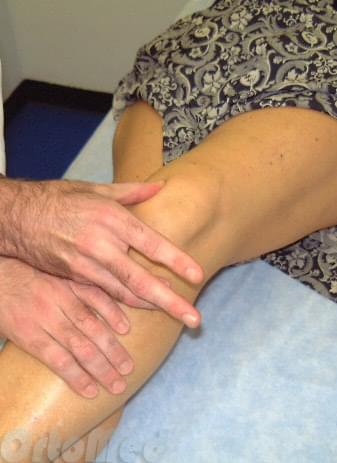
Осмотр ноги с подозрением на нестабильность надколенника
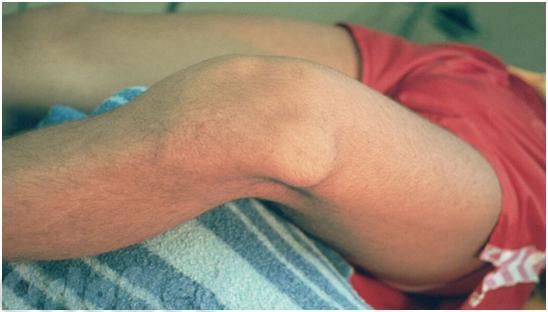
Вывих надколенника кнаружи
Диагностика вывиха надколенника
Для уточнения диагноза выполняют рентгеновские снимки, магнитно-резонансную томографию или компьютерную томографию. Рентгеновские снимки выполняют в прямой, боковой, аксиальной проекциях - под углом 20 гр или 45 гр сгибания. Компьютерная томография позволяет более точно определить смещение надколенника. Кроме того на компьютерной томографии можно определить положение бугристости большеберцовой кости. Самым важным показателем будет являться индекс TT - TG. Это расстояние между бугристостью большеберцовой кости и бороздой бедренной кости в аксиальной проекции - расстояние более 15 мм свидетельствует в большинстве случаев о подвывихе надколенника.
Лечение вывихов коленной чашечки
Лечение вывиха надколенника бывает консервативным и оперативным. В основу консервативного лечения включается физические упражнения, тейпирование и использование специальных ортезов.
Операция при вывихе надколенника
Как правило, при болях в переднем отделе коленного сустава выполняться артроскопия коленного сустава, на которой оценивается положение надколенника, состояние хряща костей, целостность менисков, связок. Если имеется только латерально гиперпрессия, то производит артроскопическая мобилизацию наружных отделов – рассекают наружную поддерживающие связку.
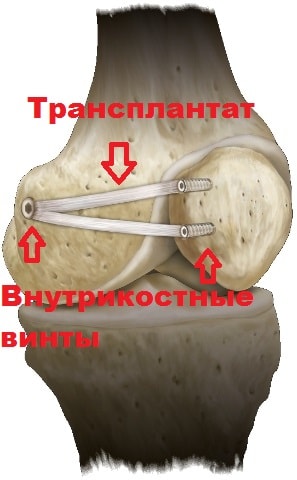
При повреждении удерживателя надколенника выполняют операцию оп укреплению его. Один из вариантов пластики удерживателя - это операция Medial Patellofemoral Ligament ( MPFL ). Суть операции заключается в том, чтобы заместить порванный удерживатель надколенника с помошью трансплантанта из сухожилия пациента и фиксировать его к надколеннику и бедренной кости в той точке, когда при сгибании в коленном суставе происходит равномерное натяжение трансплантантов.
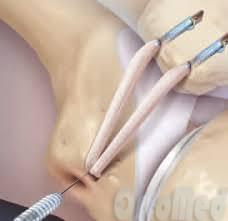
Схематично изображена фиксация к надколеннику и бедренной кости трансплантанта с помощью якорных фиксаторов (MPFL)
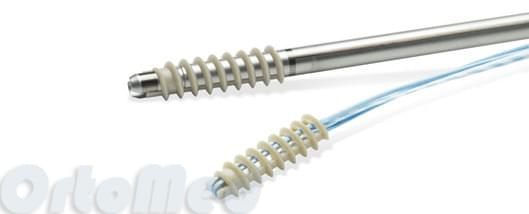
Схема реконструкции (MPFL)
Ортез на коленный сустав
В послеоперационном периоде нога фифксируется в ортезе, постепенно пациент занимается разработкой движений и реабилитацией. Возврат к спорту возможен через 6 месяцев.
Читайте также:


