Ушиб коленного сустава карта вызова статус локалис
Повреждение коленного сустава весьма распространено как среди профессиональных спортсменов (фигуристов, гимнастов, горнолыжников, футболистов, баскетболистов), так и среди людей, не занимающихся активным спортом. Травму колена можно получить при падении, ударе, столкновении с препятствием, автомобильной аварии.
Виды травм колена
На сегодняшний день единой классификации относительно травмы самого крупного сустава не существует. Повреждение может быть открытым и закрытым, острым и хроническим. Кроме того, выделяют следующие виды травм колена:
- Ушиб.
- Кровоизлияние в суставную полость (гемартроз).
- Повреждение менисков, надколенника, четырёхглавой мышцы бедра и его сухожилия, суставной капсулы, сухожильно-связочного аппарата.
- Внутрисуставные переломы костей.
Из-за особенности профессиональной деятельности у фигуристов и горнолыжников чаще всего встречается изолированная травма внутрисуставных структур колена.
В первые несколько дней после травмы коленного сустава доминируют симптомы реактивного воспаления (боль, отёчность, изменения цвета кожи и нарушение функции), что затрудняет диагностику и соответственно выбор правильного метода лечения. Огромное значение в плане постановки правильного диагноза имеют жалобы пострадавшего и сам механизм получения травмы.
Закрытое повреждение мягких тканей колена принято называть ушибом. Этот диагноз ставится, если есть травма, но при этом отсутствуют какие-либо серьёзные нарушения со стороны сустава или капсульно-связочного аппарата. Степень выраженности ушиба зависит от характера получения травмы, площади и непосредственно локализации повреждённой области.
Для ушиба будут характерны типичные признаки реактивного воспалительного процесса, развивающиеся практически сразу после травмирования. Какие именно симптомы будут преобладать в клинической картине при таком виде травмы колена? К ним относятся:
- Резко выраженная боль, постепенно сменяющаяся на неприятные локальные болезненные ощущения.
- Отёчность и изменения цвета кожных покровов повреждённой области.
- Затруднение выполнение движений травмированной нижней конечностью.
Несмотря на очевидность клинических проявлений, необходимо обязательно проводить рентгенологическое исследование, чтобы исключить более тяжёлую патологию (например, внутрисуставной перелом костей).
Сразу после ушиба рекомендуют приложить холод (лёд, спрей с хлорэтилом, орошение жидким азотом), создать покой повреждённой конечности и наложить давящую повязку или использовать суппорт. В дальнейшем назначают обезболивающие и противовоспалительные мази или гели (Долобене, Лиотон, Траумель).
Активно применяют физиотерапевтические процедуры (ультравысокочастотная терапия, электрофорез с новокаином, фонофорез).
Гемартроз
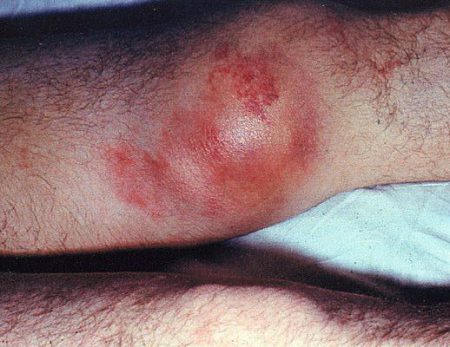
Появление крови в коленном суставе называется гемартрозом. Причиной развития подобного рода кровоизлияния считается повреждение любого суставного компонента колена. Кровь в полости провоцирует реактивное воспаление синовиальной оболочки (травматический синовиит).
Типичные признаки синовиита вследствие гемартроза развиваются достаточно быстро. В течение 1–2 часов наблюдается развёрнутая клиническая картина. К симптомам, указывающим на наличие жидкости в суставной полости, относят:
- Острейшая боль.
- Изменение формы сустава.
- Ограничение объёма активных движений.
- Локальное повышение температуры.
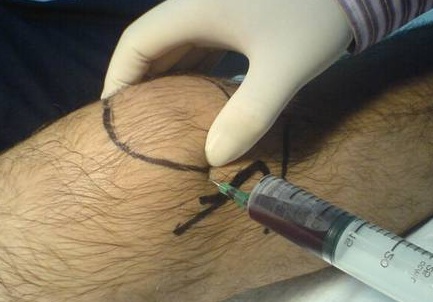
С помощью лабораторных и инструментальных методов диагностики необходимо не только подтвердить скопление жидкости в полости сустава и воспаление синовиальной оболочки, но и определить источник кровотечения и оценить характер повреждений. При подозрении на гемартроз выполняют следующие диагностические исследования и манипуляции :
- Рентгенография.
- Пункция коленного сустава.
- Ультразвуковое обследование.
- Магнитно-резонансная томография.
- Артроскопия.
При такой травме колена лечение начинают с удаления крови и жидкости из суставной полости. Для промывания сустава лучше всего применить артроскопию, которая в этом случае ещё играет и важнейшую диагностическую роль. Затем травмированную ногу фиксируют гипсовым лонгетом или ортезом сроком на 2 недели, но только при отсутствии симптомов, указывающих на другие виды повреждений сустава. Физиотерапевтические процедуры назначают с 5–6 дня:
- Ультравысокочастотная (УВЧ) и сверхвысокочастотная (СВЧ) терапии.
- Магнитотерапия.
- Электрофорез с калием.
- Фонофорез с гепарином.
При повторном скоплении жидкости в суставной полости снова проводят пункцию.
Травма менисков
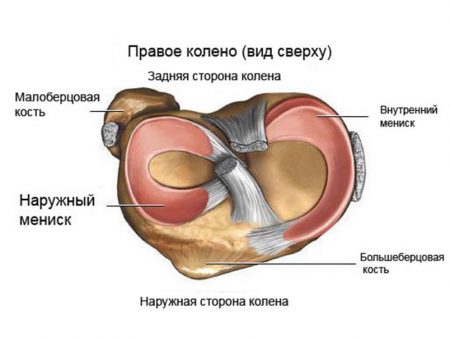
Среди всех повреждений внутрисуставных компонентов колена травма менисков считается самой частой. В большинстве случаев страдает внутренний мениск. Тем не менее разрушение наружной хрящевой прокладки чаще в дальнейшем сказывается на функциональной стабильности коленного сустава.
Травматизация менисков – ахиллесова пята футболистов, лыжников, фигуристов, гимнастов и многих других профессиональных спортсменов, которым приходится выдерживать невероятные физические нагрузки на суставы.
В остром периоде преобладают симптомы реактивного воспаления. В то же время будет наблюдаться локальная боль, отёчность, выраженное ограничение движений, гемартроз или скопление синовиальной жидкости в суставной полости. При одномоментной травматизации наиболее часто возникают ушибы, надрывы, ущемление или раздавливание менисков.
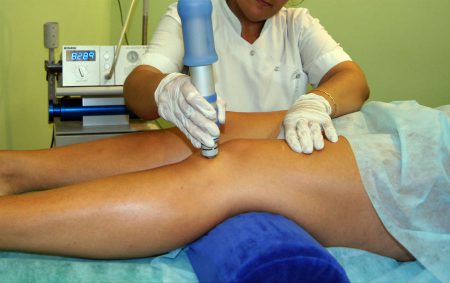
Если обнаружен выпот в суставной полости, то в первую очередь осуществляют пункцию сустава для удаления скопившейся жидкости. Чтобы определиться с характером и степенью тяжести повреждений, проводят ультразвуковое обследование или магнитно-резонансную томографию, а также артроскопию.
После того как был подтверждён диагноз повреждение мениска, лечение исключительно оперативное, направленное на восстановление хрящевой пластинки и удаление нежизнеспособных её фрагментов. На 8–10 день после операции назначают сеансы массажа, электростимуляцию мышц, магнитотерапию и занятия ЛФК.
К трудовой деятельности возвращаются через 1–1,5 месяца, к спортивной – через 2–3 месяца.
Если вы решили приобщиться к когорте профессиональных горнолыжников или фигуристов, то должны уделять особое внимание и следить за состоянием коленных суставов.
Повреждение надколенника
Как правило, при переломах надколенника наблюдается травматизация разгибательного аппарата колена, и определяются внутрисуставные повреждения различного характера. Выделяют следующие виды переломов коленной чашечки:
- Поперечные.
- Краевые.
- Отрывные.
- Трансхондральные (повреждается только хрящевая часть).
Для перелома надколенника будут характерны острая боль, деформация и отёк колена, гемартроз. Травмированная нижняя конечность находится в положении разгибания. При выполнении сгибании возникает резкое усиление боли. Если происходит перелом со смещением, то под кожей можно прощупать фрагменты надколенника. Большинство пострадавших могут ходить, но при этом ощущают достаточно сильную боль.
Подход к диагностике различных видов переломов надколенника аналогичен, как и при травмировании менисков и гемартрозе. Выбор лечения при таких видах травм колена определяется характером повреждения надколенника и разгибательного аппарата сустава.
Консервативное лечение сводится к проведению пункции коленного сустава и наложении гипсовой повязки сроком на 4 недели. Затем после снятия гипса назначают ЛФК, массаж и физиотерапию. Восстановление трудоспособности ожидается через 1,5–2 месяца.
Суть хирургической операции при переломах коленной чашечки сводится не только к соединению отломков костей, но и к восстановлению всех других повреждённых структур сустава, включая капсулу, сухожилия, связки.
Травма капсульно-связочного аппарата колена
При травматизации суставной капсулы и сухожильно-связочного компонента коленного сустава особое значение имеют полные разрывы коллатеральных и крестообразных связок. Чаще всего повышенные физические нагрузки (особенно у фигуристов, гимнастов, лыжников) являются причиной развития подобных травм.
На острой стадии определить разрывы связок бывает достаточно сложно, поскольку резко выражен болевой синдром, наблюдается перенапряжение мышц (гипертонус), ограничение движении в колене, гемартроз. Нередко пациенты обращаются за медицинской помощью уже с застарелыми повреждениями связок и прогрессирующей нестабильностью в коленном суставе.
Чтобы не пропустить травму суставной капсулы и сухожильно-связочного аппарата колена, при наличии характерных клинических симптомов повреждения следует проводить рентгенографию и ультразвуковое исследование или магнитно-резонансную томографию, а при необходимости и артроскопию.
Если определяется жидкость в суставной полости, рекомендуется выполнить пункцию для удаления содержимого. Сшивание разрывов капсулы, сухожилий и связок можно сделать, применив артроскопический метод операции. После хирургического вмешательства используют шарнирный ортез в течение 1,5 месяца. Для скорейшего выздоровления и восстановления назначают занятия ЛФК, сеансы массажа и физиотерапевтические процедуры.
В дальнейшем ношение фиксирующей повязки (суппорт) должно сочетаться с активными занятиями физкультурой, что поможет избежать появления мышечной гипотрофии. Не стоит ограничивать себя в движениях, если на то нет соответствующей рекомендации от лечащего врача.

При внешнем осмотре отмечается асимметрия правой и левой половин лица за счёт отёчности мягких тканей в области угла нижней челюсти слева.
Цвет кожных покровов не изменён.
Углы рта располагаются асимметрично.
Рот открывается в полном объёме, при открытии рта отмечается умеренная болезненность.
Нагрузка при смыкании челости сопровождается значительным болевым синдромом.
Боковые движения нижней челюсти невозможны. Мягкие ткани в области
суставов не изменены.
При пальпации отмечено усиление болезненности в области нижней челюсти. Отмечено увеличение шейных л/узлов - безболезненные, эластичные, подвижные.
Положительный симптом осевой нагрузки в области угла нижней челюсти слева. Перкуссия болезненна.
Отмечено нарушение прикуса.
Зубы и краевой парадонт без особенностей.
Верхняя челюсть не изменена.

При осмотре область плечевого сустава уплощена, акромиальный отросток резко выступает, под ним прощупывается западение - опустевшая суставная впадина.
Головка пальпируется под клювовидным отростком.
Движения конечности передаются на головку.
Плечо находится в положении отведения, продольная ось проходит медиальнее сустава, пересекая ключицу.
При попытке привести плечо к туловищу вся конечность пружинит.
Активные движения в плечевом суставе отсутствуют, пассивные движения вызывают выраженную локальную болезненность.
Движения в лучезапястном суставе безболезненные, в локтевом суставе с умеренной болезненностью.
Положительный симптом "поколачивания" (локоть, кисть).

При осмотре конечность согнута в коленном суставе.
Определяется относительное укорочение ноги на 2-3 см при отсутствии абсолютного укорочения.
Визуализируется умеренная припухлость в области тазобедренного сустава, распространяющаяся по наружной поверхности верхней трети бедра.
Отмечается нарушение оси нижней конечности (наружная ротация надколенника и стопы), и невозможность активной внутренней ротации ноги.
Наружный край стопы прилегает к постели, больной не может самостоятельно вывести ногу из этого положения. Определяется характерное пассивное положение конечности (положительный симптом "прилипшей пятки").
Нагрузка по оси бедра и на большой вертел резко болезненна в зоне перелома.
Поколачивание по пяточной области вызывает боль в тазобедренном суставе. Поколачивание по области большого вертела вызывает усиление боли в тазобедренном суставе (положительный симптом "поколачивания").
Больной отмечает иррадиирующую, отражённую боль в коленном суставе.
В покое боль в области тазобедренного сустава носит нерезкий характер и усиливается при попытке произвести активные и пассивные движения.

Конфигурация лица изменена за счёт западения мягких тканей в правой подглазничной области, при пальпации определяется характерная ступенька.
Пальпация правой подглазничной области резко болезненна.
Отмечается наличие гематомы диаметром примерно 3 см, неглубоких ссадин.
Кожные покровы нормального цвета.
Открывание рта болезненное, не в полном объёме.
Боковые движения нижней челюсти резко болезненны.
Перкуссия правой скуловой области болезненна.
Слизистая оболочки полости рта бледно-розового цвета, первичных и вторичных морфологических элементов нет.
Прикус: ортогнатический.
Зубы и краевой парадонт без особенностей.

При осмотре визуализируется припухлость в области грудной клетки слева.
На уровне 4, 5, 6 рёбер визуально определяется гематома по заднеаксиллярной линии.
Пальпация места перелома на уровне 4, 5, 6, 7, 8 рёбер слева по заднеаксиллярной линии болезненна.
Отмечается локальная болезненность слева по паравертебральной линии на уровне L 2-4.
Припухлости на уровне L 2-4 не выявлено.
Положительный симптом осевой нагрузки.
Экскурсия грудной клетки слева при дыхании ограничена.
Отмечается некоторое отставание поражённой половины грудной клетки в дыхании.
Явной деформации мест переломов не выявляется.
Усиление болевого синдрома при повороте туловища, кашле, глубоком дыхании

При осмотре отмечается деформация в виде штыкообразного искривления оси в области пястно-фалангового сочленения 1 пальца левой верхней конечности.
Палец смещен в радиальную сторону, концевая фаланга согнута.
Пальпаторно с ладонной стороны определяется выступающая головка пястной кости, с тыльной - суставной конец I фаланги.
Активные, пассивные движения в пястно-фаланговом сочленении в направлении сгибания невозможны.

В области локтевого отростка определяется боль, гематома, отечность.
При пальпации между подтянутым кверху отломком и проксимальным концом локтевой кости отмечается западение.
Активное сгибание в локтевом суставе возможно, болезненно, больной щадит конечность.
Симптом "поколачивания" положительный.
Перкуссия области локтевого сустава болезненна.
Мне нравится
1
23 июн 2015 в 12:42|Это спам

При осмотре: ладонный гипергидроз, красный дермографизм кожных покровов.
При выполнении активной ортостатической нагрузки данных за ортостатические расстройства кровообращения нет.
Двигательная и чувствительная активность в конечностях сохранены в полном объеме, D=S.
Пробу Барре (верхнюю и нижнюю) выполняет в полном объёме, уверенн

При осмотре кожные покровы воротниковой зоны, передней поверхности шеи, передней поверхности грудной клетки, верхние конечности, передние поверхности бедер - гиперемированы, на коже плоско приподнятые розовые волдыри, сходные по виду с волдырями от ожога крапивой; высыпания эритематозно-папуллезные, полиморфные, элементы сливаются, отмечается симметричность высыпаний.
При надавливании бледнеют.
Прилегающие к лимфатическим узлам кожные покровы и подкожная клетчатка не изменены.

На правой голени, по всей её поверхности, высотой около 20 см., отмечается умеренно отечная эритема с неровными контурами, четкими границами.
Границы имеют неправильную форму по типу "языков пламени".
Голень увеличена в объеме за счёт отёка.
На фоне эритемы мелкоточечные геморрагии, представленные петехиями.
При пальпации эритемы определяется умеренная болезненность по периферии очага, кожа в области очага горячая по сравнению с симметричным участком здоровой конечности.
Гиперемия яркая, ограниченная, с четкими краями, возвышающаяся над поверхностью кожи.
При пальпации определяются 4-5 паховых лимфоузлов с левой стороны, размером 0,5 см, мягкоэластичной консистенции, подвижные, умеренно болезненные, не спаянные между собой и окружающими тканями.
Прилегающие к лимфатическим узлам кожные покровы и подкожная клетчатка не изменен

При осмотре визуализируется припухлость тыла стопы, гематома.
При пальпации и перкуссии локализованная болезненность в проекции 3 плюсневой кости. Положительный симптом Якобсона: при надавливании на головку плюсневой кости со стороны подошвы выявляется локализованная болезненность в месте перелома.
Полноценное функционирование стопы нарушено. Болевой синдром ярче выражен при нагрузке и после неё.

Определяется резко выраженная локальная болезненность, особенно по волярной поверхности сустава, пальпируется выступающий край смещенной к тылу пястной кости.
Активные и пассивные движения I пальца ограничены и болезненны. Нагрузка по оси I пальца болезненна.
Функциональные возможности кисти ограничены.
Положительный симптом "поколачивания".

При пальпации паравертебральных мышц отмечается резкая болезненность в паравертебральных точках на уровне L3, L4, L5 - S с обеих сторон; миофасциальные триггерные точки на уровне позвонков L3, L4, L5 - S слева.
При пальпации выявляется рефлекторное напряжение паравертебральных мышц.
Боль усиливается при наклоне, повороте туловища.
Напряжение прямой мышцы спины слева.
Болезненность по ходу седалищного нерва в левой нижней конечности.
Положительные симптомы Ласега, Леррея, Бонне.

При осмотре визуализируется увеличение окружности сустава, отечность тканей, западение в области надколенника.
Движения в суставе ограничены, нога находиться в полусогнутом положении.
Попытки активного и пассивного разгибания конечности в коленном суставе резко болезненны, безуспешны.
Попытка активного поднятия прямой ноги невозможна из-за усиления болевого синдрома. Пассивное поднятие ноги ограничено болью в месте перелома.
Отмечается усиление болевого синдрома при осевой нагрузке на конечность.
Положительный симптом "поколачивания".

Визуализируется отечность и гематома области голеностопного сустава с вовлечением рядом расположенных областей.
Надлодыжечная область представляется расширенной.
Стопа отклонена от оси нижней конечности кнаружи.
Пальпаторно в области перелома определяется локализованная болезненность.
Движения в голеностопном и подтаранном суставах ограничены и болезненны.
Кожные покровы области голеностопного сустава натянуты, напряжены.
Контуры лодыжки плохо просматриваемые.
Функция сгибания-разгибания голеностопного сустава нарушена, малой амплитуды.
Отведение голени в сторону вызывает резкую боль.
Осевая нагрузка резко болезненная.
Положительный симптом "поколачивания".

При пальпации паравертебральных мышц отмечается резкая болезненность в паравертебральных точках на уровне Th3, Th4, Th5 с обеих сторон; миофасциальные триггерные точки на уровне позвонков Th3, Th4, Th5 слева, локализующиеся в трапециевидной, широчайшей мышцах спины.
При пальпации выявляется рефлекторное напряжение паравертебральных мышц.
Болезненность при пальпации по ходу нерва в 4-5 межреберье слева по задне,- средино,- передне-подмышечной линии.
Положительный "симптом треножника": при попытке больного самостоятельно подняться с кровати из положения на спине, больной опирается руками о постель, максимально разгружая мышцы позвоночника.
Положительный симптом Дежерина.

Поражение кожи острого воспалительного характера.
Локализуется на тыльной и ладонной поверхности левой и правой кистей. На туловище, лице, предплечьях и плечах верхней конечности, на нижних конечностях сыпи нет.
Сыпь представлена первичными элементами: эритема, пузырьки;
вторичными элементами: эрозии, чешуйки, корочки, трещины.
Пузыри располагаются на отечном эритематозном фоне, имеются мелкие точечные эрозии, мелкие корочки от ссохшихся везикул, на поверхности некоторых очагов определяется отрубевидное шелушение.
В складках пальцев имеются трещины, дно которых покрыто подсохшими геморрагическими корками.
Сыпь симметричная, полиморфная.
Очаги имеют различную величину, нечеткие контуры.
Слизистые оболочки без изменений. Волосы без изменений. Ногтевые пластинки рук и ног без изменений.



Российский Государственный Медицинский Университет
Кафедра общей хирургии
Клинический диагноз:Посттравматический гемартроз левого коленного сустава.
Куратор студент 3 курса 333 группы
1. Паспортная часть
Постоянное место жительства – город Москва.
Дата поступления - 4.04.2000
Дата курации – 11.04.2000
Больная предъявляет жалобы на отек и боли в области левого коленного сустава.
Со слов больного: 2.04.2000 г. был избит неизвестными на платформе Бирюлево. Сознание не терял, получил ушибы лица, левой ноги.4.04 обратилась в поликлинику. Был госпитализирован в хирургическое отделение б-цы ЗИЛ .
4. Anamnesis vitae.
Родился в 1948 г. в городе Москве, в семье рабочего. Рос и развивался нормально. Образование среднее. В настоящее время работает уборщиком мусора.
Жилищные и санитарно – гигиенические условия удовлетворительные. Проживает в отдельной благоустроенной квартире.
Питание – регулярное, достаточно калорийное.
Вредные привычки: курит до 5 сигарет в день, алкоголем не злоупотребляет, наркоманию и токсикоманию отрицает.
Перенесенные заболевания: детские инфекции (корь, краснуха), ОРВИ. Венерические заболевания, туберкулез, желтуху отрицает. В 1999г. лечился в травматологическом отделении МСЧ N 1 по поводу бурсита левого коленного сустава, дважды проводилась пункция сустава.
Аллергологический анамнез: Непереносимости пищевых продуктов, медикоментов, вакцин и сывороток нет. Аллергические реакции не наблюдались.
5. Наследственность.
Наследственность не отягощена.
6. Status preasent.
Общее состояние больного удовлетворительное.
Положение больного: ограниченно – активное.
Телосложение нормостенического типа.
Кожные покровы и видимые слизистые обычной окраски. Кожа сухая. Тургор сохранен. Оволосение по мужскому типу. Видимые слизистые влажные, без высыпаний. Подкожно – жировая клетчатка развита умеренно. Лимфатические узлы не увеличены, безболезненны, не спаяны с кожей. Мышцы развиты удовлетворительно, атрофии нет, тонус сохранен. Кости обычной формы, деформаций, болезненности при ощупывании нет.
Система органов дыхания.
Со стороны органов дыхания больной жалоб не предъявляет.
При пальпации грудная клетка безболезненна, эластична, голосовое дрожание с обеих сторон над всей поверхностью грудной клетки проводится равномерно.
При сравнительной перкуссии на симметричных участках грудной клетки перкуторный звук ясный легочный.
При аускультации на симметричных участках грудной клетки выслушивается везикулярное дыхание, хрипов нет.
Система органов кровообращения.
Со стороны органов кровообращения больной жалоб не предъявляет.
При осмотре выпячивания области сердца, сердечный толчок, эпигастральная пульсация, атипическая пульсация в области сердца отсутсвует.
При пальпации верхушечный толчок в V межреберье на 1,5 см кнутри от левой срединно-ключичной линии, не усиленный, ограниченный (2 см).
При перкуссии границы относительной тупости сердца: правая на 1 см кнаружи от правого края грудины, левая на 1,5 см кнутри от левой срединно – ключичной линии, верхняя на уровне III ребра.
При аускультации сердечные сокращения ритмичные с частотой 72 в минуту.
Первый тон громкий, продолжительный, совпадает с верхушечным толчком и пульсацией сонных артерий.
Второй тон громкий, продолжительный, не совпадает с верхушечным толчком и пульсацией сонных артерий.
Система органов пищеварения.
Со стороны органов пищеварения больной жалоб не предъявляет.
При осмотре язык розовый, влажный, чистый
Живот правильной формы, симметричный, равномерно участвует в дыхании.
При перкуссии над брюшной полостью определяется тимпанический перкуторный звук. Признаков наличия свободной или осумкованной жидкости в брюшной полости нет.
При пальпации живот безболезненный, напряжения мышц брюшной стенки, расхождения прямых мышц живота, грыжи белой линии, пупочной грыжи не определяется.
При аускультации выслушивается нормальная перестальтика кишечника. Шум трения брюшины, сосудистые шумы не выслушиваются.
Печень и желчный пузырь.
Жалоб на боли в правом подреберье, диспепсические явления, желтуху больной не предъявляет.
При перкуссии границы печени по Курлову. Верхняя граница абсолютной тупости печени: по правой срединно-ключичной линии- по верхнему краю 6 ребра. Нижняя граница: по правой срединно-ключичной линии- по нижнему краю правой реберной дуги; по передней срединной линии- на 4 см ниже мечевидного отростка; по левой реберной дуге- на уровне 7 ребра.
Поколачивание по реберной дуге: симптом Ортнера отрицательный.
При пальпации край печени острый, мягкий, безболезненный. Размеры печени по Курлову: по правой срединно-ключичной линии- 9см, по передней срединной линии- 8см, по левой реберной дуге- 7см.
Желчный пузырь не пальпируется. Симптом Кера и френикус- симптом отрицательные.
При аускультации шум трения брюшины в области правого подреберья не выслушивается.
Жалоб на боли в левом подреберье больной не предъявляет.
При осмотре ограниченного выпячивания в области левого подреберья и ограничения этой области в дыхании не наблюдаются.
При перкуссии продольный размер селезенки 7 см, поперечный-6 см.
Селезенка не пальпируется.
Поджелудочная железа.
Поджелудочная железа не пальпируется.
Система органов мочеотделения.
Жалоб на боли в поясничной области, внизу живота, по ходу мочеточников, нарушения мочеиспускания, отеки больной не предявляет.
Моча соломенно-желтого цвета, прозрачная, без примесей крови.
При осмотре - гиперемия кожи, припухлость, сглаживание контуров поясничной области, набухание в надлобковой области не определяются.
При перкуссии симптом Пастернацкого отрицателен. Над лобком определяется тимпанический перкуторный звук.
При пальпации болезненности в реберно – позвоночной точке и по ходу мочеточников нет.
Система половых органов.
Жалоб на боли внизу живота, в паху, в пояснице, в кресце, в области наружных половых органов больной не предъявляет. Половая функция нормальная.
Эндокринная система.
При осмотре и пальпации нарушений роста, телосложения и пропорциональности отдельных частей тела, ожирения, акромегалии не обнаружена. При пальпации щитовидной железы пальпируется перешеек щитовидной железы в виде эластичного тяжа, шириной 0,5 см.
Нервная система и органы чувств.
Сознание не нарушено, ориентирован в окружающей обстановки, месте и времени. Интеллект сохранен. Грубый неврологической симптоматики не наблюдается. Менингеальных симптомов нет, в позе Ромберга устойчив. Чувствительность сохранена.
Левый коленный сустав отечен, кожные покровы в области сустава несколько цианотичны, блестящие, отмечается местное гипертермия. Пульсация периферических артерий не нарушено.
Предварительный деагноз.
Посттравматический гемартроз левого коленного сустава.
План обследования.
1.Общий анализ крови.
2.Биохимический анализ крови.
3.Общий анализ мочи.
5.Анализ крови на группу, RH, ВИЧ.
6.Рентгенография левого коленного сустава.
ДАННЫЕ ЛАБОРАТОРНЫХ, ИНСТРУМЕНТАЛЬНЫХ МЕТОДОВ ИССЛЕДОВАНИЯ.
1.Общий анализ крови.
Эритроциты - 4,9* 10 \ л
Гемоглобин - 140 г\л
Лейкоциты - 8*10 \л
2.Биохимический анализ крови.
Общий белок - 85,0
3.Общий анализ мочи.
Цвет - соломенно – желтый.
Лейкоциты - 1 – 2 в п.з.
Эритроциты - 1 –2 в п.з.
Ритм синусовой, правильный. ЧСС – 74 в 1 мин. Положение электрической оси горизонтально. Острой очаговой патологии не вывлено.
5.Рентгенография.
Определяется свободная жидкость в области левого коленного сустава.
Клиничнский диагноз.
Ушиб левого коленного сустава. Гемартроз.
2.Пункционное дренирование верхнего заворота левого коленного сустава.
3.Соллюкс на область левого коленного сустава- 10 сеансов, ежедневно.
4. ЛФК и массаж левого коленного сустава.
Больной предъявляет жалобы на незначительные боли в области левого коленного сустава. Общее состояние удовлетворительное. Сознание ясное. Отмечается незначительная отечность в области левого коленного сустава. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные. ЧСС – 80 уд./мин. Живот мягкий, безболезненный, симптомов раздражения брюшины не выявленно. Симптом поколачивания по поясничной области отрицательный. Стул в норме. Мочеиспускание в норме.
Больной продолжает получать назначенное лечение.
Общее состояние удовлетворительное. Сознание ясное. В легких везикулярное дыхание, хрипов нет. Тоны сердца ясные, ритмичные. ЧСС – 80 уд./мин. Живот мягкий, безболезненный, симптомов раздражения брюшины не выявленно. Симптом поколачивания по поясничной области отрицательный. Стул в норме. Мочеиспускание в норме.
Больной продолжает получать назначенное лечение.
Читайте также:


