Укорочение икроножной мышцы лечение
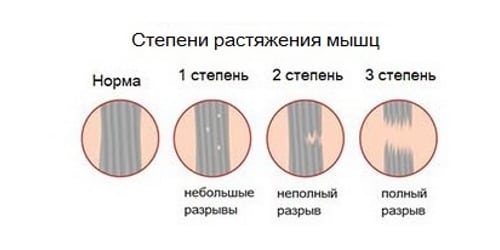
Растяжение икроножной мышцы — разрыв отдельных волокон или мышечных пучков в результате травмирования или чрезмерной двигательной активности. Клинически патологическое состояние проявляется острой болью, хрустом, отёком и кровоизлиянием различной интенсивности. Для диагностирования растяжения и определения степени его тяжести проводится ряд инструментальных исследований — МРТ, КТ.
Эффективность лечения и скорость выздоровления пострадавшего зависят от быстрого оказания первой помощи. В терапии используются холодовые компрессы, фиксирующие повязки, наружные средства с охлаждающим эффектом, обезболивающие препараты. На протяжении реабилитационного периода показаны мази от растяжения, физиотерапевтические процедуры, ЛФК, отсутствие нагрузок на голеностоп. Хирургическая операция проводится при тяжелом травмировании, когда повреждена большая часть икроножной мышцы.
Причины
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Наиболее часто растяжение происходит в области перехода икроножной мышцы в ахиллово сухожилие. Мышцы голеностопа обычно травмируются у людей, занимающихся активными видами спорта: теннисом, баскетболом, акробатикой, волейболом, футболом. В определённый момент они испытывают нагрузку, которую выдержать не способны. Даже у эластичных икроножных мышц профессиональных спортсменов есть определённый предел прочности. Его превышение становится причиной разрыва волокон. К травмированию приводят резкие движения во время бега, особенно при старте, прыжки в высоту или длину. Практически все повреждения икроножных мышц у спортсменов считаются острыми, возникшими из-за мощных сокращений мышечно-сухожильного аппарата.
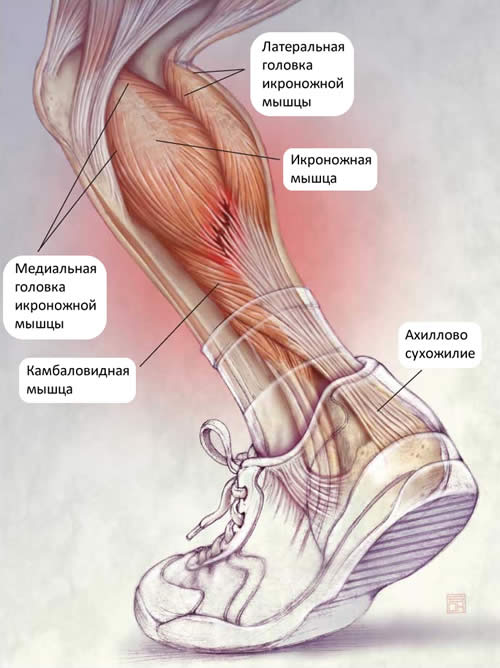
В группу риска также входят любители, решившие активно заниматься спортом, но не обладающие необходимыми знаниями и навыками. Травмирование провоцирует комплекс факторов:
- отсутствие предварительного разогрева мышц перед длительным забегом или прыжком;
- низкая эластичность мышечных волокон, связок и сухожилий, значительно уменьшающая предел прочности.
Растяжение икроножных мышц нередко диагностируется у людей, предрасположенных к такому виду травмирования. Вероятность повреждений повышается при плоскостопии и гипермобильности суставов, связанной с неправильным биосинтезом коллагена. Во время занятий спортом иногда рвутся только отдельные волокна. Возникающую боль человек списывает на мышечное перенапряжение и усталость. Такое микротравмирование существенно снижает функциональную активность мышцы. Вскоре возникает ситуация, когда для серьезного повреждения достаточно небольшой физической нагрузки.
У нетренированных людей редко выявляется только растяжение икроножной мышцы. Оно может сопровождаться нарушениями целостности кости, фасций, надкостницы, частичным разрывом сухожилия или его полным отрывом от костного основания.
Клиническая картина
Лечение растяжения икроножной мышцы зависит от тяжести симптомов. Терапия патологии первой степени проводится в домашних условиях. А при диагностировании повреждения второй или третьей степени тяжести пациенту показана госпитализация для оказания медицинской помощи в стационаре. Для растяжения икроножной мышцы характерны следующие симптомы:
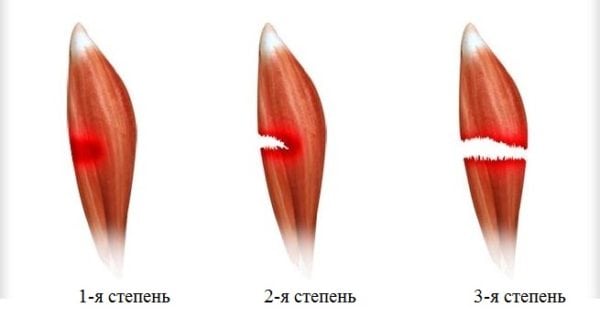
- первая степень. Диагностируется при разрыве не более 25% мышечных волокон. Пострадавшие не сразу обращаются к врачу, так как возникающая во время травмы боль быстро ослабевает. Дискомфортные ощущения возникают только во время ходьбы, затрудняют полноценный упор на стопу. Основные признаки возникают через 5-12 часов. В области голеностопа формируются сильный отёк и обширная гематома. Функциональная активность икроножной мышцы заметно снижается: пострадавший испытывает затруднение при попытке опереться на носок, а во время передвижения он вынужден прихрамывать, чтобы снизить нагрузку на больную ногу;
- вторая степень. При таком растяжении разрываются до 75 % мышечных волокон. В момент травмирования возникает острая боль, интенсивность которой незначительно снижается в положении лежа. Разрыв мышц провоцирует нарушение целостности расположенных поблизости кровеносных и лимфатических сосудов. Кровь поступает в подкожную клетчатку и вскоре в области лодыжки и щиколотки образуется обширная гематома. Отёк настолько интенсивен, что конуры стопы и лодыжки изменяются. Пострадавшие не способен полноценно сгибать и разгибать стопу, голеностопный сустав, а при передвижении пользуется посторонней помощью;
- третья степень. Выявляется при разрыве более 75% мышечных волокон или полном отрыве икроножной мышцы в области ее крепления к ахиллову сухожилию. Во время травмирования может слышаться хруст, напоминающий треск переламываемых сухих ветвей. Возникает настолько острая, пронизывающая боль, что человек нередко теряет сознание. В течение нескольких часов образуются отёк и гематома. Стабильность сустава полностью нарушается, объем движений в нём заметно снижен. Пострадавший не способен сгибать или разгибать стопу, голеностоп, подниматься на носки, самостоятельно передвигаться.
Растяжение икроножной мышцы высокой степени тяжести в большинстве случаев сочетается с другими видами травм, обычно переломами. При этом серьезно травмируются связки, сухожилия, суставные структуры. При таком повреждении повышается вероятность кровоизлияния в сустав и расположенные поблизости мягкие ткани. Предупредить травматический шок поможет только быстро оказанная первая помощь и обращение в травмпункт.
Первая помощь
В первую очередь, человека необходимо уложить и успокоить. Для снятия острой боли можно воспользоваться анальгетиками, спазмолитиками, но лучше всего дать пострадавшему таблетку любого нестероидного противовоспалительного средства (Ибупрофен, Найз, Кеторол, Диклофенак, Ортофен). Что нужно сделать далее:
- ограничить подвижность травмированной ноги. Если есть навыки, то её можно зафиксировать с помощью наложения шины или эластичного бинта. При их отсутствии следует обеспечить человеку полный покой. Травматологи советуют приподнять конечность на 30-40 см, например, подложить под неё туго свернутую ткань. Это поможет избежать формирования сильного отёка и сдавливания им чувствительных нервных окончаний;
- использовать холодовые компрессы. Процедура предупредит образование отёка и гематомы, снизит интенсивность болевого синдрома. Проводится при помощи полиэтиленового пакета, наполненного кубиками льда. Для охлаждения подойдёт и кусок замороженного мяса или упаковка с овощной смесью. Пакет необходимо обернуть в несколько слоев толстой ткани, чтобы избежать обморожения. Компресс накладывается на икроножную мышцу на 15 минут. Затем следует сделать получасовой перерыв.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Если первая помощь оказана правильно и своевременно, то самочувствие пострадавшего существенно улучшится. Иногда он даже отказывается от госпитализации, что абсолютно неприемлемо. Под признаки растяжения могут маскироваться симптомы перелома, вывиха, разрывов связок и (или) сухожилий. Для определения вида травмы необходимо проведение диагностических мероприятий.

Диагностика
Внешний осмотр пациента при разрыве мышечных волокон малоинформативен из-за схожести симптоматики почти всех травм голеностопа. Проводится дифференциальная диагностика для исключения перелома трубчатой кости, вывиха или повреждения ахиллова сухожилия. Какие диагностические исследования могут быть проведены:
- рентгенография. С помощью рентгенологического обследования обнаруживаются переломы и трещины в костях;
- МРТ или КТ. Исследование информативно для установления повреждения любых соединительнотканных структур: мышц, связок, сухожилий, мягких тканей.
Диагностика необходима и для выявления воспалительного процесса, возникающего при травмировании, степени его интенсивности и локализации. Пострадавшему показаны также общие анализы крови и мочи, результаты которых позволяют оценить общее состояние здоровья.
Общие принципы консервативного лечения
При травмировании первой степени тяжести пострадавшему показан постельный режим на протяжении 1-2 дней. Для передвижения по помещению используется трость или костыль. На этапе реабилитации применяются жёсткие или полужёсткие ортезы. Ношение ортопедических приспособлений помогает снизить нагрузку на повреждённую мышцу и ускорить восстановление разорванных волокон. По мере выздоровления голеностоп закрепляется эластичными бинтами или бандажами. Как еще можно лечить растяжение икроножной мышцы в домашних условиях:
- в первые дня активно использовать холодовые компрессы или мази с охлаждающим и отвлекающим действием, например Бен-Гей;
![]()
- через 2-3 дня в лечебные схемы включаются наружные средства с разогревающим эффектом (Финалгон, Випросал, Капсикам) для улучшения кровообращения и ускорения регенерационных процессов;
![]()
- на протяжении всей терапии рекомендовано использование венопротекторов и венотоников (Троксевазин, Лиотон, Троксерутин) для снижения выраженности отёка и гематомы.
![]()
Принимать НПВП и анальгетики следует только для устранения сильных болей. При соблюдении всех врачебных рекомендаций дискомфортные ощущения постепенно исчезают. Разогревающие мази оказывают отвлекающее действие, значительно ослабляя боль.
Хирургическое вмешательство
Лечение растяжения икроножной мышцы, для которого характерен разрыв большей части волокон — только оперативное. Если пострадавший своевременно доставлен в больницу (в течение 1-3 дней), то хирург сшивает разорванную мышцу и иммобилизует ногу гипсовой повязкой на 2-3 недели. После курса реабилитационных мероприятий функциональность стопы полностью восстанавливается спустя 1-3 месяца.
Когда пострадавший недооценивает тяжесть своего состояния и не обращается в травмпункт, то это становится причиной укорочения икроножной мышцы, уменьшения её объёма, развития дегенеративных процессов в расположенных рядом соединительнотканных структурах. Человек все-таки вынужден обратиться за медицинской помощью из-за невозможности полноценного передвижения. Так как ретракция мышцы уже произошла, то необходимо её пластическое восстановление при проведении артроскопической операции. Хирург наращивает мышечные ткани, используя трансплантат.
Реабилитационный период
Для восстановления активного функционирования мышц врач составляет комплекс реабилитационных мероприятий. Выполнение всех рекомендаций значительно ускорит выздоровление. При растяжении легкой степени тяжести к реабилитации приступают через 2-3 дня, на этапе использования разогревающих мазей. При серьёзном травмировании восстановление начинается после снятия гипсовой повязки. Что рекомендуют врачи-реабилитологи:
- массаж, классический или точечный, для улучшения кровообращения и микроциркуляции;
- 5-10 сеансов физиопроцедур: лазеротерапии, магнитотерапии, УВЧ-терапии, повышающих скорость регенерации мышечных волокон;
- лечебную гимнастику и физкультуру для восстановления всех функций разорванной мышцы.
С самого начала лечения пациентам показан электрофорез с анальгетиками, НПВП, растворами кальция для снижения интенсивности болей. Если растяжение сочетается с травмированием сустава или кости, то при проведении физиопроцедуры используются хондропротекторы.
Травматологи рекомендуют обращаться в больничное учреждение даже при слабо выраженных болях в голеностопе. Пострадавший не может самостоятельно оценить степень тяжести растяжения, выявить сопутствующие повреждения костей или связочно-сухожильного аппарата. Отсутствие лечения станет причиной усугубления травмы, развития серьезных осложнений.
Содержательное видео о способах восстановления после травмы:

Установлено, что некоторые мышечные группы имеют тенденцию к увеличению контрактильности, а другие — к ее уменьшению. V.Janda называет гиперактивные мышцы "предоминантно-постуральными", а вялые — "предоминантно-фазическими".
К постуральным мышцам относятся: икроножная и задняя группа мышц бедра, поясничная часть разгибателя спины, квадратная мышца поясницы, аддукторы бедра, прямая мышца бедра, напрягатель широкой фасции, подвздошно-поясничные, верхняя и средняя порция трапециевидной мышцы, косые мышцы живота, грудные, лестничные и ГКСМ, мышца, поднимающая лопатку, сгибатели кисти и пальцев, диафрагма.
Укорочение мышцы, являющееся разновидностью контрактуры, клинически проявляется уменьшением длины активной части мышцы. Происхождение этого явления обусловлено не столько увеличением контрактильности. сколько уменьшением способности к релаксации. В составе укороченной мышцы могут быть локальные гипертонусы. В сути этого феномена лежит сохранение остаточной деформации мышцы. Нарушение реципрокных отношений мышц-антагонистов является нейрофизиологической основой их укорочения. УКОРОЧЕННЫЕ И ВЯЛЫЕ МЫШЦЫ В "ЧИСТОМ" ВИДЕ НЕ СУЩЕСТВУЮТ, обнаруживаются они всегда вместе, в так называемых перекрестных синдромах.
Укорочения мышцы выявляются путем ее растяжения. Этот технический прием используется в методике ПИР в качестве предварительного напряжения. Поэтому все замечания по установлению предварительного напряжения мышц перед релаксацией будут справедливы в отношении выявления укорочения. Очевидно, что это метод также сравнительный — сравниваются между собой симметричные мышцы и антагонисты. О вялости и укорочении можно говорить при выявлении их противоположности в другой мышечной группе.
Основное отличие укороченных мышц от пассивных контрактур заключается в возможности восстановления нормальных сократительных ее свойств без структурной перестройки мышцы.
МЕТОДИКА ИССЛЕДОВАНИЯ:
ТРЕХГЛАВАЯ МЫШЦА ГОЛЕНИ (камбаловидная мышца).
При укорочении этой группы мышц ограничено разгибание стопы. В норме глубокое приседание на корточки возможно с касанием пяткой опоры. При укорочении трехглавой мышцы возможно приседание лишь на носках. В практических целях важно выделить укорочение камбаловидной и икроножных мышц. При укорочении икроножной мышцы ограничение разгибания стопы более заметно при вытянутой ноге (т.е. при разгибании коленного сустава), тогда как для камбаловидной мышцы это не имеет значения. На практике же чаще встречается укорочение икроножной мышцы голени. При этом приседание с касанием пяток возможно, но укороченная камбаловидная мышца не позволяет совершить это движение.
МЫШЦЫ ЗАДНЕЙ ГРУППЫ БЕДРА.
Сущность теста состоит в воспроизведении симптома Ласега. В норме возможен подъем вытянутой (т.е. разогнутой в коленном суставе) ноги до 80-85°. При укорочении мышц часто пациентами испытывается боль на задней поверхности бедра, особенно в области подколенной ямки. При сгибании колена подъем ноги возможен без ограничения.
СГИБАТЕЛИ БЕДРА
(подвздошная, поясничная, прямая мышца бедра и мышца, натягивающая широкую фасцию бедра).
Исследование проводится в положении лежа на спине, ягодицы пациента находятся на краю кушетки. Одной рукой пациент обхватывает согнутое колено и притягивает (сгибает в тазобедренном суставе) к животу, а другая нога свободно свисает. При укорочении подвздошно-поясничной мышцы свисающая нога поднимается выше горизонтали. Укорочение прямой мышцы бедра сопровождается при этом движении разгибанием в коленном суставе, а укорочение мышцы, натягивающей широкую фасцию бедра — отклонением надколенника кнаружи. Уточнение обнаруживаемых патологических изменений проводится нацеленным растяжением отдельной мышцы при описанном положении пациента.
РАЗГИБАТЕЛИ СПИНЫ.
В положении стоя предварительное мнение об укорочении можно составить на основании увеличения лордоза поясничного отдела. В положении сидя пациенту предлагается достать в наклоне вперед лбом колени. Пациентам с длинным туловищем эта проба удается лучше. Диагностическая ценность этого приема для оценки укорочения разгибателей спины поясничного отдела позвоночника может быть повышена, если пациенту предлагается удержать гребни тазовых костей руками и затем совершить сгибание туловища. Если во время этого движения кифоз в пояснице не формируется, можно говорить об укорочении исследуемых мышц. Этот тест полезен в динамике процесса. Укорочение разгибателей шейного отдела оценивается величиной сгибания головы — в норме всегда удается достать подбородком грудину.
КВАДРАТНАЯ МЫШЦА ПОЯСНИЦЫ.
Об укорочении этой мышцы в положении стоя можно судить по отклонению бедра на пораженной стороне при максимальных наклонах в стороны. При этом исследователь должен следить за положением таза: он не должен подниматься, и величиной подъема (наклона) туловища.
Исследование остальных мышц, имеющих тенденцию к укорочению (верхняя порция трапециевидной мышцы и др.) проводится во время лечебных манипуляций.
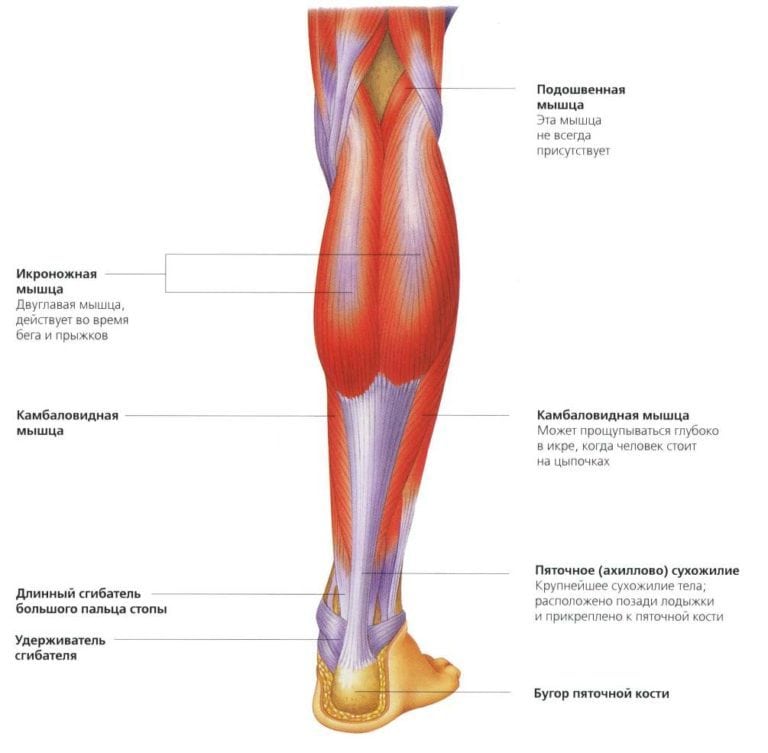
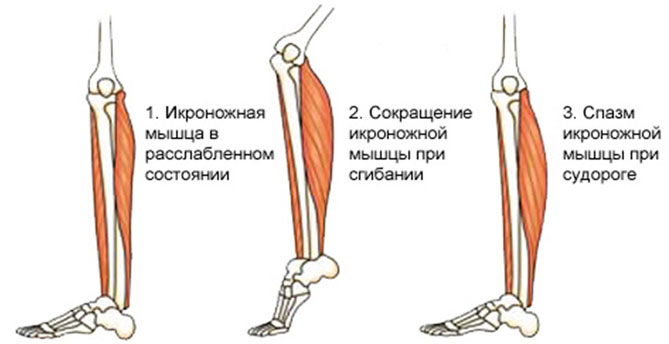
Судороги икроножных мышц – это непроизвольное и неожиданное для человека сокращение двуглавой мышцы, располагающейся на задней поверхности голени человека. Находится она над камбаловидной мышцей, вместе с которой крепится к пятке через ахиллово сухожилие. Поэтому не удивительно, что одновременно с икроножной мышцей судорогой может сводить стопу.
Представлена икроножная мышца парой мощных маслянистых головок (латеральная и медиальная головка), которые начинаются снизу подколенной ямки. В середине голени они соединяются, после чего переходят в общее сухожилие. Иннервируется икроножная мышца ответвлениями, отходящими от большеберцового нерва, корень которого располагается в S1 и S2.
Икроножная мышца важна для человека, так как отвечает за движение ноги и позволяет стабилизировать тело во время ходьбы и бега.
Если мышца перенапрягается, то в ней может возникнуть судорога. Также мышечный спазм случается при нарушениях в системе артериального и венозного кровоснабжения, при нехватке в организме микроэлементов, при сбое процессов иннервации.
Судороги имеют различную интенсивность. Они могут быть слабыми и едва заметными, а могут заставить человека закричать от боли. Длится спазм мышцы о нескольких секунд до нескольких минут. Судорога может возникать у любого человека, независимо от его пола и возраста. Чаще всего она беспокоит в ночные часы. Люди отмечают, что именно в это время спазмы отличаются особой силой, так как организм находится в расслабленном состоянии.
Никогда судороги не возникают сами по себе. Им всегда предшествует какой-либо провоцирующий фактор, начиная от банального переохлаждения и заканчивая серьезными расстройствами в нервной системе или в системе кровообращения. Таким образом организм сигнализирует человеку о том, что с ним не все в порядке. Нужно вовремя распознать этот сигнал. Поэтому когда судороги беспокоят человека часто, нужно выяснять причины их возникновения и проводить соответствующее лечение.
Более того, судороги икроножной мышцы могут быть опасны сами по себе. Несложно представить весь ужас той ситуации, когда человек теряет способность контролировать движение своей ноги во время вождения автомобиля, при нахождении на глубине или в горах.
Механизм развития судороги икроножной мышцы
Чтобы понять механизм развития судороги икроножной мышцы, необходимо разобраться в некоторых особенностях ее строения. Итак, эта мышца представлена множеством миофибрилл. Каждая миофибрилла – это полоска с сотнями рядов мышечных клеток. Они называются миоцитами.
Каждая мышечная клетка (миоцит) обладает сократительным аппаратом, состоящими из нескольких белков. Основным в них является актин, а вспомогательными тропонин, миозин и тропомиозин. Миозин и актин переплетаются друг с другом по типу нитей. Их взаимное сближение, а значит, и сокращение мышцы происходит под влиянием АТФ, ионов кальция, тропонина и тропомиозина.
Это многоуровневый процесс, который проходит через несколько этапов:
В головном мозге возникает импульс, который отправляется по нерву к икроножной мышце.
С помощью ацетилхолина электрический импульс с нерва переходит на поверхность мышцы.
Затем этот импульс распространяется по всему мышечному волоку и проникает в его глубинные структуры по Т-образным каналам.
С каналов импульс переходит на цистерны (клетки, содержащие ионы кальция). Кальциевые каналы открываются и кальций выходит из клеток.
Кальций активирует тропин и тропомиозин, которые в свою очередь, заставляют сближаться нити актина и миозина. В этом процессе принимает участие АТФ.
Сокращение мышцы происходит в тот момент, когда нити миозина и актина максимально сближаются.
Если на любой стадии этого сложного процесса происходит сбой, то это будет приводить к судорогам.
Видео: врач-невропатолог о причинах и лечении судорог во время сна:
Причины судорог икроножных мышц

Можно выделить пять основных факторов, которые способны приводить к развитию судорог икроножных мышц.
Нарушения в работе головного мозга.
Чрезмерное количество ацетилхолина в синаптической щели.
Низкий уровень АТФ.
Недостаточная возбудимость миоцитов.
Дефекты сократительных белков, которые произошли на генетическом уровне.
Казалось бы, что все эти термины сложны для восприятия обычным человеком, но на самом деле за ними скрываются знакомые каждому патологии и нарушения. Просто нужно остановиться на них более подробно.
За поддержание тонуса икроножной мышцы отвечает мозжечок. Даже когда человек спит, этот участок головного мозга продолжает посылать ей и другим мышцам импульсы, но не с такой интенсивностью, как в период бодрствования.
Заболевания, которые способны привести к учащению импульсов, отправляемых мозжечком:
Полученная черепно-мозговая травма.
Кровоизлияние в полость черепа.
Тромбоэмболия головного мозга.
Эклампсия развивается только у беременных женщин. Это состояние опасно для ее жизни и жизни ребенка. Эклампсия не возникает быстро и молниеносно, она дает о себе знать постепенно. Сперва у беременной повышается артериальное давление, на ногах формируются отеки, начинает ухудшаться общее самочувствие. В этот же период у нее могут развиваться судороги икроножных мышц. В дальнейшем они затронут матку, могут привести к отслойке плаценты и серьезным осложнениям для здоровья. Поэтому судороги у беременных женщин могут быть достаточно грозным сигналом.
Ацетилхолин принимает участие в процессе передачи импульса от нерва к клеткам мышцы. Если его в синаптической щели будет слишком много, то это заставит мышцы судорожно сокращаться.
Причины увеличения ацетилхолина:
Нехватка магния в организме. Магний – это важнейший электролит, который отвечает за множество функций в организме. В том числе, он регулирует открытие каналов, в которых содержится ацетилхолин. Если магния мало, то эти каналы будут закрыты, что спровоцирует развитие судорог икроножных мышц.
К нехватке магния в организме будут приводить следующие причины:
Приверженность диетам, нерациональное питание.
Синдром мальабсорбции, воспаление кишечника, резекция кишечника. Все эти состояния приводят к тому, что магний будет плохо усваиваться в организме.
Чрезмерное потребление кальция с продуктами питания, а также употребление жирной или протеиновой пищи затрудняет процесс всасывания магния в кишечнике.
Иногда возникают состояния, при которых организм тратит магния больше, чем получает. Это происходит во время стресса, во время интенсивных спортивных тренировок, во время беременности и кормления грудью, в периоды активного роста организма, во время восстановления организма после перенесенных заболеваний. Каждое из перечисленных состояний будет способствовать развитию судороги икроножной мышцы.
Иногда магний выводится из организма в больших количествах, например при рвоте, диарее, приеме слабительных препаратов. Нехватка магния наблюдается у любителей кофе и крепкого чая, у алкоголиков. В этом плане опасны болезни почек, сахарный диабет, прием сорбирующих препаратов, прохождение терапии раковых патологий.
Дефицит магния и судороги в ногах могут часто беспокоить человек с эндокринными патологиями, такими как: гипертиреоз, гиперпаратиреоз, гиперальдостеронизм.
Как показывает практика, именно нехватка магния является самой распространенной причиной судорог икроножных мышц у людей разного возраста. Кроме судорожных сокращений мышц их будет беспокоить ухудшение слуха, головные боли по типу мигрени, болезни кожи и алопеция, боли в спине и животе, расстройства стула.
В детском возрасте нехватка магния приводит к болезням сердца, сосудистым спазмам, ухудшению иммунитета и прочим серьезным проблемам.
Если не лечить это состояние, то кроме судорог икроножных мышц, у человек убудут возникать судороги кистей рук, спины, затылочных мышц, мышц лица.
Передозировка лекарственными средствами. В этом плане опасен прием препаратов, блокирующих фермент под название холинэстераза, который, в свою очередь, разрушает ацетилхолин. Если холинэстеразы мало, то ацетилхолин будет накапливаться в синаптической щели и вызывать мышечные сокращения в виде судорог. К таким препаратам относят Аксамон, Алзепил, Ипигрикс, Нивалин, Экселон и пр.
Если возбудимость мышечных клеток, представляющих икроножную мышцу недостаточная, то у человека будет развиваться судорога. К таким нарушениям может приводить дисбаланс электролитов в организме и дефицит витаминов.
Основными электролитами человеческого тела являются: натрия, калий, кальций и магний. К дисбалансу способны приводить различные состояния: повышенная физическая нагрузка, кислородное голодание и гиподинамия, дефицит воды в организме на фоне различных заболеваний или при употреблении слишком соленой пищи без возможности напиться.
Не менее опасно чрезмерное поступление воды в организм. Это также может привести к нарушению водно-электролитного баланса и развитию судорог.
На сократительных возможностях мышц сказывается дефицит витаминов. Судороги в икроножных мышцах могут возникать у людей, которые недополучают витамин Д, Е, А, В. Чаще всего причиной такого дефицита являются погрешности в питании.

К уменьшению концентрации АТФ, как основного переносчика энергии в организме человека, а значит и к развитию судороги в икроножных мышцах могут приводить следующие заболевания и состояния:
Анемии, независимо от их происхождения, сердечная недостаточность, заболевания сосудов, болезни легких, грипп, аденоидит, высотная болезнь. Все эти состояния объединяет то, что они вызывают гипоксию мышечной ткани, а значит, могут являться причиной судорог.
Низкий уровень сахара в крови с развивающейся гипогликемией, а также сахарный диабет.
Нехватка в организме витаминов группы В (В1, В2, В5, В6).
Рубрика: "Реабилитация". Анатомия, функция, диагностика, клиника икроножных, камбаловидных мышц. Тестирование гипертонуса – положение лежа на спине или стоя. Дифференцированные тесты укорочения икроножной и камбаловидной мышц. Способы лечения:
- растяжение и постизометрическая релаксация - положение лежа на спине или на животе.
- самостоятельная постизометрическая релаксация – положение сидя
- самостоятельная постизометрическая релаксация – положение стоя.
Статья будет интересна врачам-реабилитологам, массажистам, тренерам со знанием реабилитации и массажа.
Анатомия. Икроножная мышца ответственна за очертания икр. Мышца состоит из двух головок: медиальной и латеральной. Каждая головка начинается от соответствующих мыщелков бедренной кости (медиального и латерального) и дистально обе головки общим сухожилием прикрепляются к пяточному (ахиллово) сухожилию. Сухожильные волокна икроножной мышцы прикрепляются к латеральным двум третям пяточной кости, а камбаловидной мышцы - к медиальной трети.
Функция. Подошвенное сгибание стопы. Осуществляется совместно с камбаловидной мышцей (мышца сгибает стопу на уровне голеностопного сустава при разогнутом колене, при согнутом колене подошвенное сгибание стопы осуществляется только камбаловидной мышцей), помогают подошвенная, длинная и короткая малоберцовые, задняя большеберцовая мышцы против сопротивления разгибателей пальцев стопы и передней большеберцовой мышц. Супинация стопы. Супинация стопы возникает при сильном подошвенном сгибании стопы. Постуральный контроль. В положении стоя икроножная и камбаловидная (включается раньше) мышцы активизируются во время даже незначительного отклонения или наклона туловища вперед. Стабилизация коленного сустава. Соучаствует в стабилизации коленного сустава во время динамической и статической нагрузки, во время постуральной нагрузки. Сгибание коленного сустава. Мышца принимает незначительное участие в сгибании коленного сустава совместно с тонкой, портняжной и подколенной мышцами против действия четырехглавой мышцы голени.

Диагностика. Тестирование икроножной мышцы выполняется в положении ноги, разогнутой в коленном суставе.
Икроножная мышца - Общий и наружный осмотр. Пациенты с поражением икроножной и камбаловидной мышц очень часто страдают плоскостопием и передвигаются упругой походкой, у них отмечаются затруднения при быстрой ходьбе и ходьбе по пересеченной местности. Осматривают также отпечатки, вызываемые тугой резинкой эластичного носка на уровне голени ниже коленного сустава, набухание варикозно расширенных вен в положении стоя (в положении лежа варикозно расширенные вены голени не видны). Выполняется обязательная пальпация тыльных артерий стопы и задней большеберцовой артерии. Ахиллов рефлекс проверяется в положении пациента стоя на коленях. Туловище пациента должно располагаться строго вертикально, для устойчивости можно держаться руками за спинку стула. При поражении икроножной мышцы, рефлекс не меняется, рефлекс может несколько снижаться при сильном поражении камбаловидной мышцы. При миофасциальном поражении сухожильный рефлекс с пяточного сухожилия возрастает при любом сильном мышечном сокращении, например, при стискивании зубов или сжимании пальцев, в отличие от корешкового поражения.
ТЕСТИРОВАНИЕ:
- Тестирование гипертонуса – положение лежа на спине или стоя
Тест выпрямления ноги со стопой в положении тыльного сгибания.
Пациент: устанавливает стопу ноги, согнутой в коленном суставе, в положение тыльного сгибания. Выполнение: пациент разгибает ногу в коленном суставе из этого положения. Оценка результатов исследования: пациенты неспособны полностью разогнуть коленный сустав при установке стопы в положении тыльного сгибания. Тест выпрямления ноги с прижатой к полу пяткой. Пациент: стоит и прижимает пятку к полу. Выполнение: пациент разгибает ногу в этом положении. Оценка результатов исследования: пациент не в состоянии полностью разогнуть коленный сустав в положении стоя, если пятка прижата к поверхности пола. Тест тыльного сгибания стопы и сгибания тазобедренного сустава (симптом Ласега). Выполнение: врач выполняет тыльное сгибание стопы и поднимает выпрямленную ногу вверх. Оценка результатов исследования: тыльное сгибание стопы и сгибание тазобедренного сустава при полностью разогнутых коленях (симптом Ласега) обычно вызывает сильную боль или судорогу мышц, расположенных по задней поверхности бедра, в то время как при укоро чении икроножной мышцы появляется боль в икре или по задней поверхности коленного сустава.
- Дифференцированные тесты укорочения икроножной и камбаловидной мышц. Тест тыльного сгибания стопы
Выполнение: пациент выпрямляет ногу и врач выполняет тыльное сгибание стопы. Оценка результатов исследования: при укорочении икроножной мышцы ограничение тыльного сгибания стопы более заметно при вытянутой ноге (при разгибании коленного сустава), тогда как для камбаловидной мышцы это не имеет значение.
- Тест приседания (специфический скрининг-тест приседания для определения поражения камбаловидной мышцы)
Выполнение: пациент глубоко приседает на корточки, не отрывая пятки от поверхности пола. Врач измеряет расстояние в см между пятками и полом. Оценка результатов исследования: при отсутствии тонического напряжения трехглавой мышцы, пациент приседает на всю стопу. Пациенты с гипертонусом трехглавой мышцы (особенно с поражением камбаловидной мышцы) не способны вообще присесть на корточки, либо приседают, стоя на кончиках пальцев. При выполнении этого теста может произойти повреждение связок коленного сустава, если колени сильно сгибаются, выдерживая нагрузку значительной массы тела.
ЛЕЧЕНИЕ:
Еще до начала лечения напряженной икроножной мышцы следует продемонстрировать пациенту ограниченный объем тыльного сгибания стопы и динамику уменьшения ограничения движения в процессе лечения. По мнению Travell J. G. et David G. Simons D.G. желательно выполнение лечения мышц обеих нижних конечностей, даже если проявляются симптомы поражения одной мышцы (этот принцип также применим в отношении сгибателей голени и большой приводящей мышцы бедра). Следует отметить, что большинство приемов, направленных на растяжение трехглавой мышцы голени выполняются в положении согнутого колена и на самом деле растягивают камбаловидную мышцу. Лечение икроножной мышцы выполняется в положении ноги, разогнутой в коленном суставе. Лечение т.н. трехглавой мышцы голени начинается с диагностики и лечения икроножной мышцы, как наиболее поверхностной, и только затем выполняется лечение камбаловидной мышцы.
- Растяжение и постизометрическая релаксация - положение лежа на спине или на животе
Пациент: лежит на спине или на животе, ноги выпрямлены в коленных суставах, стопы разогнуты и свисают за край стола.
Врач: стоит у стоп пациента и фиксирует стопу двумя руками, возможна дополнительная фиксация стопы при помощи упора подошвы стопы о тело врача.
Выполнение: Растяжение мышцы. Врач выполняет повторяющиеся движения тыльного сгибания стопы, постепенно увеличивающие растяжение мышцы. Постизометрическая релаксация.
- Врач надавливает на подошву, выполняя тыльное сгибание стопы небольшим усилием до появления легкого пружинящего комфортного чувства натяжения тканей (упругого барьера) и удерживает его 3-5 с для адаптации (приучения) мышцы к растяжению.
- Пациент переводит взгляд вверх, медленно и плавно вдыхает, задерживает дыхание и пытается выполнить подошвенное сгибание стопы с минимальным усилием против адекватного легкого сопротивления врача в течение 7-9 с.
- Пациент медленно и плавно выдыхает, плавно расслабляет мышцы и переводит взгляд вниз, а врач выполняет дополнительное мягкое плавное пассивное растяжение мышцы при помощи увеличения тыльного сгибания стопы минимальным усилием до появления некоторого пружинистого сопротивления (натяжения) тканей или до появления легкой болезненности в течение 5-10 с. В этом новом растянутом положении мышца или сустав фиксируются натяжением для повторения изометрической работы.
- Прием повторяется 4-6 раз без перерыва растягивающего усилия между повторами при помощи осторожного удерживания мышцы в растянутом состоянии и без возвращения ее в нейтральное положение.
- Самостоятельная постизометрическая релаксация – положение сидя.
Пациент: сидит с туловищем, наклоненным вперед насколько возможно, чтобы не возникло дискомфорта, ноги выпрямлены. Руками крепко захватывает лодыжки (нижнюю треть голени).
Выполнение:
- Пациент выполняет предварительное пассивное растяжение мышцы до упругого барьера небольшим усилием до появления легкого пружинящего комфортного чувства натяжения тканей и удерживает его 3-5 с для адаптации мышцы к растяжению.
- Пациент переводит взгляд вверх, медленно и плавно вдыхает, задерживает дыхание и упираясь пятками в пол, с минимальным усилием против адекватного самосопротивления плавно тянет ноги на себя в течение 7-9 с.
- Пациент медленно и плавно выдыхает (без участия мышц живота), плавно расслабляет мышцы и переводит взгляд вниз и выполняет дополнительное мягкое плавное пассивное растяжение мышцы минимальным усилием, увеличивая наклон туловища вперед под действием силы тяжести, до появления некоторого пружинистого сопротивления (натяжения) тканей или до появления легкой болезненности в течение 5-10 с. В этом новом растянутом положении мышца фиксируется натяжением для повторения изометрической работы.
- Прием повторяется 4-6 раз. После нескольких повторов приема больной часто может дотянуться руками до носков стоп. Для растягивания икроножной мышцы пациент захватывает пальцы с подошвенной стороны и сгибает стопы в голеностопных суставах. Примечание: во время выполнения приема пациент одновременно пытается прижимать колени и пятки к полу. При подошвенном сгибании в голеностопных суставах происходит растягивание преимущественно мышц экстензоров бедра, ягодичных мышц и длинных околопозвоночных мышц. При тыльном сгибании голеностопного сустава происходит растягивание преимущественно икроножных мышц. При затруднении захвата стопы руками, тыльное сгибание стопы осуществляется при помощи полотенца (зацепом за подошвенную поверхность переднего отдела стопы). При выполнении приема одновременно растягиваются большая ягодичная мышца, мышцы экстензоры бедра и мышцы подколенного сухожилия.
- Икроножная мышца - Самостоятельное растягивание – положение стоя.
Пациент: стоит, опираясь ладонями выпрямленных рук, пальцами вверх, о стену. Нога на стороне лечения выпрямлена в коленном суставе, пятка прижата к полу, стопа направлена строго вперед. Под передний отдел стопы можно подложить тонкую книжку или журнал, чтобы увеличить тыльное сгибание стопы и растягивание икроножной мышцы. Передняя нога согнута в колене. Выполнение: выполняется постепенное увеличение тыльного сгибания в голеностопном суставе при помощи повторных растягивающих движений, отклоняя туловище кпереди и сгибая переднюю ногу в коленном суставе.

- Постреципрокное расслабление.
Пациент и врач: располагаются в любом положении, предназначенном для проведения постизометрической релаксации. Выполнение:
- Пациент активно сокращает мышцы, выполняющие тыльное сгибание стопы, ноги, выпрямленной в коленном суставе.
- После расслабления мышц, врач увеличивает тыльного сгибания стопы, растягивая икроножную мышцу. Примечание: такое реципрокное торможение более эффективно прерывает судорожные сокращения икроножной мышцы.
Читайте также: