У ребенка болят сухожилия на ногах
У ребенка болят стопы ног? Почему? Если причина неочевидна, то этот вопрос не дает покоя родителям. Дети очень активны, постоянно в движении, бегают, прыгают. Часто дело в обычной усталости ног, которая проходит после отдыха и ночного сна. Другие причины сложнее, связаны с болезнями или повреждениями стоп.
Травмы
Спорт, подвижные игры полезны для здоровья и физического развития, но нередко они стают причиной травм, болей в стопе у ребенка.
К ним относятся:
- Ушиб или закрытое повреждение тканей. Возникает при падении, ударе, столкновении. Вызывает отечность, гематому (синяк);
- Растяжение связок голеностопного сустава. Происходит при случайном подворачивании стопы внутрь во время бега, быстрого спуска по ступенькам или ходьбы. Вызывает острую боль, которая постепенно уменьшается, припухлость на наружной стороне голеностопного сустава, затруднения с опорой на ногу.
При травмах нужно приложить холод на пострадавшее место, обеспечить ему покой. Обязательно обратитесь к врачу-травматологу, чтобы выяснить серьезность повреждений. Если есть подозрение на вывих или перелом, срочно вызывайте скорую помощь. До ее приезда травмированную конечность зафиксируйте.
Боли роста
Проявляются как спазмы, ноющие мышечные боли. Стопы болят у ребенка обычно по ночам или вечером в конце дня. Неприятные ощущения иногда настолько сильные, что могут разбудить ночью. Они кратковременны, не вызывают хромоты, не мешают заниматься спортом. Для болей роста характерна периодичность. Они беспокоят детей в возрасте 3 – 4 лет, 5 – 7 лет, 11 – 13 лет. Чтобы уменьшить или убрать их, делайте ребенку теплую ванну, массаж ног перед ночным сном.
Болезнь Севера
Болезнь Севера – это воспаление зоны роста пяточной кости. Случается у детей в возрасте от 9 до 14 лет. В отличие о взрослых пяточная кость у детей состоит из двух частей, соединенных хрящевой прослойкой (зоной роста). Хрящевая ткань слабее и подвержена большему риску травмы, чем костная. Если из-за чрезмерного напряжения происходит ее раздражение или отек, то это вызывает боль, которую дети чувствуют по периметру пяток.
При болезни Севера стопы у ребенка болят после тренировки, усиленных физических нагрузок. В группе риска дети, занимающиеся футболом, баскетболом, легкой атлетикой, бегом, прыжками.
Чтобы ребенку стало лучше, приложите на место боли холод, обеспечьте ноге покой. Обратитесь к врачу. Он назначит ортопедические стельки, специальные вкладыши, которые уменьшат нагрузку на пятку. Расскажет, что можно, а что нельзя делать. При тяжелом состоянии стопу временно фиксируют повязкой.
Вернуться к занятиям спортом разрешается через 2 – 3 месяца. Важно соблюдать меры осторожности, чтобы предупредить повтор проблемы. Выбирайте для занятий спортом удобную обувь с мягкой подошвой, делайте растяжку до и после тренировки.
Плоскостопие
Если причина в плоскостопии, то стопы у ребенка часто болят после физических нагрузок, длительного стояния на ногах или долгой ходьбы. Боль может распространяться на голеностопный сустав, голени, доходить до колен.
Родители могут долго не знать, что у ребенка плоскостопие, или не придавать ему особого значения. Но это ошибка, так как оно влияет на здоровье всего опорно-двигательного аппарата, вызывает неправильное распределение веса тела, повышает нагрузку на вышележащие суставы, позвоночник.
Плоскостопие бывает:
- гибкое, когда в положении стоя стопа плоская, а при подъеме на носочки или поднятии кверху большого пальца свод (изгиб) становится заметным. Такое плоскостопие не доставляет неприятных ощущений и после 3 лет проходит само;
- жесткое, когда свод не видно ни в каких положениях стопы. Для коррекции формы свода назначают специальную обувь или ортопедические стельки, гимнастику для укрепления мышц.
Шишки на стопах
Родители так называют выпуклые образования и уплотнения: натоптыши, мозоли, бородавки, последствия травм. Они действительно могут доставлять неудобства. Если у ребенка на стопе такая шишка, наступать на ногу больно.
Не стоит самостоятельно выяснять, что это за шишка, применять народные средства. Нужно проконсультироваться у специалиста. Он выяснит природу, причину образования, назначит лечение. Шишка бывает связана с неудобной обувью, большой нагрузкой на ноги, деформацией стопы и другими факторами.
Иногда у детей развивается гигрома ¬¬– это твердая выпуклость вблизи голеностопного сустава, капсула с плотной стенкой и желеобразной массой внутри. Гигрома выглядит как шишка или косточка на стопе у ребенка. Она болит, если сдавливает нервные окончания, воспаляется или затрудняет движения в суставе.
Подошвенные бородавки
Это бородавки, вызванные вирусом папилломы человека. Появляются на подошвенной части стопы, пальцах ног. Чаще возникают у детей старше 5 лет. Их провоцирует ослабленный иммунитет, ношение неудобной обуви, сухость, повреждения кожи на ногах. Вирусные бородавки на стопе у ребенка сильно болят при ходьбе и опоре на ногу. Внешне напоминают сухую мозоль, но лечатся по-другому.
Подошвенный фасциит
Так называют воспаление подошвенной фасции – толстой полоски соединительной ткани, проходящей вдоль нижней поверхности стопы. Она связывает пяточную кость с костями передней части стопы и поддерживает продольный свод. Подошвенному фасцииту способствует плоскостопие, резкое увеличение физической активности, бег, прыжки, лишний вес.
Ребенок жалуется на боль в стопе в области пятки по утрам, когда делает первые шаги. С трудом наступает на ногу, встав с кровати. После того как расходится, боль уменьшается или исчезает, а на следующее утро появляется снова.
Помогает отдых, холод, противовоспалительные препараты, ЛФК, массаж, ортопедическая обувь. Нужно временно исключить бег, прыжки, длительную ходьбу. Лечение назначает врач.
Тендинит ахиллова сухожилия
Тендинит или воспаление ахиллова сухожилия происходит из-за внезапной повышенной физической активности ребенка, давления на пятку, заднюю часть стопы, при интенсивных занятиях спортом.
К симптомам относятся отек, покраснение, трудности при ходьбе. Ребенку больно наступать на стопу. Лечение включает отдых, холод, фиксацию стопы эластичным бинтом или специальным бандажом для поддержки и уменьшения нагрузки на сухожилие, возвышенное положение ноги. При сильной боли назначают противовоспалительные препараты.
Что делать?
Прежде всего, нужно выяснить причину, почему у ребенка болит стопа. Не было ли никаких повреждений кожи, травм, что делал последние дни, как менялась активность, носил ли новую обувь? Эти вопросы помогут сориентироваться. Если боль не исчезает в течение нескольких дней, не дает нормально ходить, обязательно обратитесь к врачу.
Это может быть детский хирург, травматолог, ортопед. Расскажите все симптомы, когда первый раз появилась боль, есть ли трудности при ходьбе, где болит стопа у ребенка (посередине, в области пятки или пальцев), какие еще жалобы.
Обязательно идите к врачу, если кроме боли в стопах у ребенка:
- температура;
- покраснение;
- признаки инфекции, гнойные выделения;
- покалывание, онемение;
- изменения нормального положения стопы;
- потеря устойчивости при опоре на ногу.
Тендинит – это воспаление тканей сухожилия, локализующееся преимущественно в зоне прикрепления сухожилия и кости. Тендинит – частый спутник воспаления сухожильного влагалища и сумки. Болевые ощущения при воспалении идентичны мышечной боли, которая возникает вследствие переутомления. Заболеванию подвержены взрослые и дети.
Причины
Воспаление может развиваться вследствие бактериальной инфекции или ревматической болезни, быть аллергической реакцией на медикаменты или результатом нарушения осанки.
Больше всего воспалению подвержены такие мышечные сухожилия:
- бедра;
- колена;
- плеча;
- локтя;
- большого пальца верхних конечностей;
- ахиллово сухожилие.
Основная причина тендинита – это продолжительная нагрузка на определённый сустав, которая сопровождается микротравмой. Другими возможными причинами тендинита являются:
- Ревматические болезни: артрит, подагра, ревматизм.
- Врождённая патология сухожилий и мышц.
- Неправильное развитие сухожилий вследствие неблагоприятных факторов (неправильная обувь) .
- Нарушение осанки и сколиоз.
- Плоскостопие.
- Наличие бактериальной инфекции.
- Аллергия на лекарственные препараты.
- Несоответствие пропорций тела, в частности нижних конечностей.
- Нарушения метаболизма.
- Болезни щитовидной железы.
- Неврологические нарушения, вызывающие мышечные расстройства.
Симптомы
Главный признак болезни – боль и ограниченное движение конечности, где поражён сустав. Боль локализуется не только в месте воспаления, но и распространяется на соседствующие ткани. Она упорная и назойливая на протяжении длительного времени. Возможно проявление приступообразных болевых ощущений.
Прощупывание поражённого сухожилия у ребёнка свидетельствует о повышенной температуре кожи в месте воспаления. При движении можно услышать скрипящий звук.
Воспаление суставов может сопровождаться отёчностью и покраснением близлежащих тканей.
Тендинит коленного сустава у ребёнка всегда начинается с болей в колене.
Различают следующие стадии болезни:
- Первая, когда боль в колене возникает при сильной активности. В состоянии покоя болевых ощущений не наблюдается.
- Вторая, когда боль возникает и в спокойном состоянии. Сосредоточение боли приходится в область над коленной чашечкой и по бокам от неё.
- В третьей стадии боль сопровождает постоянно.
- Четвёртая стадия характеризуется разрывом связки надколенника. Это происходит при игнорировании лечения.
Диагностировать тендинит коленного сустава сложно, потому что его признаки идентичны симптомам растяжения связок. Первичный осмотр позволяет выявить поражённое сухожилие по отёчности и болевому синдрому. Далее необходимо аппаратная диагностика. Анализы информативны при наличии бактериальной инфекции или ревматических заболеваний.
Рентген позволяет исключить перелом и выявить отложение солей.
Компьютерная и магнитно – резонансная томография необходима для обнаружения участков нарушений, лечение которых возможно только хирургическим путём, а также разрывов сухожилий.
Ультразвуковая диагностика необходима для выявления отклонений в структуре сухожилия и его сокращений.
Осложнения
Тендинит у ребёнка не оставит осложнений при своевременном и адекватном лечении. Разрыв сухожилия является осложнением, которое требует оперативного вмешательства.
Осложнениями тендинита может быть:
- боль при движении и касании, а также натяжении мышц;
- присоединение гнойной инфекции;
- возникновение тендовагинита и хронического фиброза;
- появление метеочувствительности.
Лечение
Комплексное лечение заключается не только в медикаментозной терапии и физиотерапевтических методах. Большую роль в восстановлении работоспособности играет лечебная физкультура, направленная на восстановление и укрепление мышц.
Лечение тендинита подразумевает выполнение комплексных мер. Острое состояние требует немедленного покоя. Ребёнка необходимо уложить в постель на 3 дня. Это непросто, но необходимо. Далее приступают к лечению, которое представлено:
- противовоспалительными препаратами и мазями;
- электрофорезом;
- ультразвуком;
- ультрафиолетом;
- парафиновыми и грязевыми аппликациями;
- магнитотерапией;
- лазеротерапией;
- энзимотерапией;
- использованием шин, бандажа, костылей или трости;
- внутримышечными уколами гклюкокортикоидов.
Оперативное вмешательство допускают только при неэффективности лечения (если нет результата около 3 месяцев) и осложнённых случаях. Осложнённым считается тендинит, при котором сужаются кровеносные сосуды или происходит разрыв сухожилия. Послеоперационная реабилитация занимает более 3 месяцев.
Профилактика
Неосложнённый тендинит легко поддаётся лечению. Профилактика болезни имеет большое значение и не представляет сложностей. Нужно соблюдать такие правила:
- всегда делать разминку перед началом спортивных занятий;
- минимизировать длительные монотонные движения;
- избегать травмирования;
- достаточно отдыхать;
- увеличивать интенсивность нагрузок последовательно;
- прекращать выполнение в случае любого дискомфорта.
Ахиллово сухожилие считается самым крепким в организме человека. Эта связка находится в участке, расположенном между пяточной костью и мышцами голени. На нее часто приходятся повышенные нагрузки, способствующие развитию воспаления и дискомфортных ощущений. Если сильно болит нога выше пятки сзади, важно своевременно пройти диагностику и получить необходимое лечение. Прогрессируя, патология способна приводить к развитию тяжелых осложнений и потере полноценной двигательной способности.
Причины боли
Заболевания ахиллова сухожилия могут протекать в двух формах – острой или хронической. В первом случае болевые ощущения возникают резко, при повышенных нагрузках. Такое может происходить во время подъема тяжестей, спортивных тренировок. В состоянии покоя боль уменьшается и постепенно исчезает. При прощупывании места локализации воспалительного процесса ощущается дискомфорт. На этой стадии микроповреждения срастаются, однако после очередной нагрузки процесс повторяется вновь.
Игнорирование проблемы приводит к развитию хронической формы патологии, при которой болевые ощущения приобретают новый характер. На этом этапе они отличаются:
- нарастающей интенсивностью;
- усилением при незначительных нагрузках;
- постоянным присутствием во время двигательной активности.
Болезненность не отступает даже в состоянии отдыха, ощущается сразу после утреннего подъема, как только человек наступит на ногу. Это можно объяснить тем, что во время ночного сна сухожилие пребывает в расслабленном состоянии, и боль угасает. При появлении малейшей нагрузки она возобновляется, лишая возможности нормально передвигаться. Ощущения могут распространяться не только на область пятки, но и на все сухожилие.
К основным причинами развития боли относятся:
- Воспалительные процессы.
- Травмы.
- Ахиллобурсит.
- Тендинит.
- Паратендонит.
- Тендиноз.
- Разрыв сухожилия.
- Пяточная шпора (деформация Хаглунда).
Воспаление ахиллова сухожилия часто развивается при носке обуви низкого качества, неумеренных нагрузок у мужчин, в результате врожденных патологий у ребенка, вызванных внутриутробной гипоксией в период беременности матери. Боль при этом острая, режущая или тянущая. Она локализуется в зоне пятки, но способна ощущаться под икрами. Иногда ее интенсивность не позволяет полностью наступать на ногу. Состоянию могут сопутствовать покраснение кожного покрова, отечность мягких тканей, повышение t тела, скрип в голеностопном суставе, возникающий во время движения стопой, пульсация в ноге.
Травмированию ахиллова сухожилия чаще всего способствуют интенсивные занятия спортом, во время которых возрастает риск потянуть связку. Болевые ощущения при этом становятся резкими, тянущими, могут распространяться по всей ноге вплоть до бедра. Ходить или заниматься бегом удается с трудом. Часть пятки у основания становится припухшей, красной.
Другими причинами боли в области ахилла могут быть повышенное содержание холестерина и жиров в крови, подагра, развитие воспалительных процессов в своде стопы, плоскостопие, возрастные особенности.
Заболевания, способствующие развитию патологии
Ахиллобурсит – воспаление синовиальной сумки, расположенной между ахилловым сухожилием и пяточной костью. Острую форму заболевания часто вызывает инфекция. На этом этапе патология развивается резко, сопровождается сильной болью и другой неприятной симптоматикой. В случае скопления жидкости в пяточной области появляется покраснение и отечность, ухудшается подвижность голеностопа и лодыжек.
Тендинит – воспалительный процесс, вызывающий дистрофию (истончение) связок. Заболеванию больше подвержены мужчины, не контролирующие неумеренные физические нагрузки на организм.
Признаки и симптомы тендининта локализуются в области поражения. Патология сопровождается:
- болью, редко иррадирующей в другие области и усиливающейся во время активности;
- затрудненностью движений совместно с отеком сустава;
- покраснением кожи, формированием узелков под ней;
- хрустом при ходьбе;
- появлением припухлостей;
- местным повышением температуры.
При паратендоните воспалительный процесс охватывает обширную область — связку, соединительную ткань вокруг нее, сухожильную сумку. Патология развивается на фоне ношения неудобной обуви, провоцирует выраженные болевые ощущения, дегенеративные изменения.
Тендиноз способен привести к полному разрыву ахиллова сухожилия. При этом нарушении на месте полученных микротравм формируется участок рубцовой ткани, связка уплотняется, возникают наросты и неровности. Боль ощущается в участке над пяткой.
Разрыв сухожилия и пяточная шпора
Разрыв ахиллесова сухожилия на правой или левой ноге – не редкость среди профессионалов и любителей спорта. Также подобное повреждение может быть спровоцировано ранениями, порезами.
Характерными симптомами патологии выступают:
- внезапная боль в нижней конечности, распространяющаяся непосредственно на поврежденную область;
- углубление над местом разрыва;
- прощупывание дефекта методом пальпации;
- нарушение функционирования голеностопа;
- положительный эффект Томпсона – надавливание на икру ноги, не сопровождающееся рефлекторным сгибанием стопы.
Пяточная шпора иначе называется деформацией Хаглунда или подошвенным фасциитом. Она представляет собой нарост (экзостоз), развивающийся около пяточной кости, выше ахилла. В некоторых случаях диагностика патологии становится проблематичной, так как заболевание способно протекать подобно бурситу или ревматоидному артриту. На начальных стадиях развития пяточной шпоры ахиллова сухожилия болевые ощущения отсутствуют, а костный нарост практически незаметен. В дальнейшем шишка способна разрастаться до размеров яйца, травмировать прилегающие ткани, вызывать острую боль. Неприятные ощущения усиливаются при ходьбе, в вечернее время суток, после утреннего пробуждения и продолжительного отдыха.
Пятка становится красной, кожный покров грубеет и затвердевает. Ахиллова шпора может иметь различные характеристики. Она бывает хрящеобразной, твердой или мягкой на ощупь. Постоянное трение часто приводит к образованию отеков, водяного пузыря на задней поверхности пятки. При отсутствии качественного лечения возрастает риск нагноений и инфицирования мягких тканей.
Диагностика и лечение
Лечебные мероприятия должны проводиться только после детальной диагностики. С этой целью специалисты прибегают к следующим методам:
- сбору анамнеза (опроса пациента относительно сопутствующих развитию заболевания обстоятельств);
- физикальному обследованию (пальпации места наибольшего сосредоточения болевых ощущений);
- магнитно-резонансной томографии (МРТ), позволяющей определить наличие разрывов;
- рентгенологическому исследованию, выявляющему очаги воспалительного процесса;
- ультразвуковому исследованию (УЗИ), устанавливающему необходимость в проведении хирургического лечения.
В некоторых случаях возникает потребность в лабораторной диагностике (взятии крови). При этом могут быть выявлены различные отклонения от нормы (повышенное содержание лейкоцитов, белка, мочевой кислоты). Подобные явления свидетельствуют о наличии инфекционных процессов и становятся основанием для проведения антибиотикотерапии.
Лечение ахиллового сухожилия пятки направлено на погашение воспалительных и инфекционных процессов, восстановление хрящевой и костной ткани, профилактику рецидивов. Как правило, оно проводится комплексно и состоит из нескольких этапов:
- Консервативной терапии.
- Физиотерапевтических процедур.
- Дополнительных рекомендаций.
В число лекарственных препаратов, применяющихся при заболеваниях ахиллова сухожилия, входят обезболивающие и противовоспалительные средства, спазмолитики, антибиотики, жаропонижающие, лекарства для улучшения кровообращения, поливитаминные комплексы.
Медикам хорошо известны традиционные способы, как лечить боль выше пятки сзади, в области сухожилия.
Пациенту часто назначаются Вольтарен, Солкосерил, Нимесил, Индометацин, Миноциклин, Димексид. Облегчению болевого способствует применение компрессов с Новокаином, Анальгином, Дексаметазоном. Эти препараты могут вводиться внутримышечно.
В случае развития тендинита нижняя конечность подлежит иммобилизации на 2 суток (наложением шины, гипса, специальных эластичных бинтов, фиксирующих мышцы). Ортезы могут применяться в ночное время (в тяжелых случаях – круглосуточно).
В процессе консервативного лечения рекомендуется ограничение физических нагрузок, использование ортопедических стелек, ношение обуви с жесткими задниками. Женщинам следует отказаться от ходьбы на высоких каблуках (их можно заменить более низкими). Если сильно болит пяточное сухожилие, рекомендуется придерживаться постельного режима до наступления улучшения.
Пациентам с лишним весом потребуется сменить режим питания. Постепенное похудение уменьшит нагрузку на воспаленные участки. Рекомендуется отдавать предпочтение низкокалорийным продуктам – свежим овощам и фруктам, рыбе, маложирному мясу, кашам, цельнозерновому хлебу.
С целью ускорить заживление ахиллесова сухожилия больным назначаются различные физиотерапевтические процедуры. Они проводятся после завершения курса медикаментозной терапии. Чаще всего пациентам рекомендуются ультразвуковая, лазерная, магнитная терапия, аппликации из парафина, электрофорез с противоотечными препаратами, массаж, грязелечение, лечебная гимнастика.
Показания к проведению операции присутствуют в следующих случаях:
- при низкой эффективности медикаментозной терапии;
- при сильных поражениях сухожилия или его разрыве.
После выписки из клиники обязателен период реабилитации. Он занимает от 1 до 3-х месяцев. В это время пациенту желательно избегать даже незначительных физических нагрузок на нижние конечности, регулярно обрабатывать прооперированный участок антисептиками, использовать стерильные бинты.
На протяжении первых 30 дней после операции потребуется ношение фиксирующей гипсовой повязки. Для нормализации кровообращения ногу следует как можно чаще держать выше уровня таза.
Народная медицина и меры профилактики
Существуют несложные народные рецепты, подсказывающие, как лечится боль выше пятки сзади, и облегчающие состояние при воспалении ахиллова сухожилия. Они могут применяться в комплексе с основной терапией, однако требуют обязательного согласования с врачом.
Потребуется наполнить наполовину сухими ветвями 5-литровую емкость и залить их водой. Варят средство не менее получаса, после чего выдерживают и применяют ежедневно для ножных ванночек. Аналогичным образом делается и используется настой из веток бузины.
Соединяются различные масла (варианты – пихтовое, подсолнечное, лавандовое; гераниевое, гвоздичное, лавандовое; подсолнечное, лавандовое). Двукратно в течение дня ими обрабатывают воспаленный участок.
Смешивают 0,5 кг сухой глины, небольшое количество воды и яблочный уксус. Полученную однородную массу прикладывают к сухожилию в виде компресса перед сном, сверху оборачивают бинтом.
Чтобы предупредить развитие воспалительных процессов в области ахиллова сухожилия, необходимо соблюдать следующие рекомендации:
- Пользоваться удобной обувью из натуральных материалов.
- Придерживаться принципов здорового питания.
- Контролировать вес тела.
- Избегать травм.
Перед проведением спортивных тренировок важно обязательно организовывать разминку. В случае травмирования пяточной области или возникновения дискомфортных ощущений необходимо незамедлительно посетить врача. Ранние диагностика и лечение позволят избежать прогрессирования патологии и появления нежелательных осложнений.
Воспаление, растяжение, боль, разрыв и повреждение сухожилий
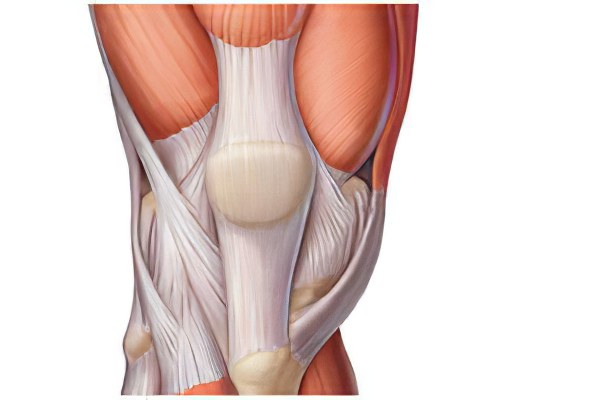
Сухожилия связывают мышцы с костями. Они бывают в виде перемычек, разделяющих мышцу на несколько участков. А также короткие, длинные, широкие, узкие. Могут быть шнуровидные, округлые, лентовидные и пластинчатые сухожилия. Двубрюшные мышцы имеют промежуточные сухожилия. Они проходят по боковой поверхности тела мышцы и проникают в её толщу.
Подобно мышце, сухожилия состоят из параллельных пучков. Пучки первого порядка, окружены прослойками рыхлой соединительной ткани и составляют пучок второго порядка. Группа пучков второго порядка образует пучок третьего порядка. Сухожилия состоят из плотной волокнистой соединительной ткани, в них больше волокнистых элементов, чем клеточных.
Благодаря этому их отличительным свойством является высокая прочность и низкая растяжимость. Сухожильная часть мышц растет с 15 до 25 лет быстрее, чем брюшко мышц. До 15 лет сухожилия развиты слабо, их рост имеет одну интенсивность с ростом мышц. В организме пожилых людей происходят изменения в тканях, нарушается эластичность сухожилий, что часто приводит к травме.
Защитой сухожилий от разрыва при резких движениях и перенапряжениях служит продольная эластичность сухожильной ткани. Поэтому чтобы предотвратить травмы сухожилий необходимо их активировать, развивать и укреплять, регулярные занятия спортом и выполнение определенных, специальных упражнений вернут им эластичность и силу.
Сухожилия должны быть эластичными, потеря этого свойства приводит к смещению внутренних органов, изменению природных форм, образованию узлов и уплотнений. О силе сухожилий было известно богатырю Зассу Александру Ивановичу, который создал свой метод тренировок.
Полководец Григорий Иванович Котовский, сидя в заточении, практиковал статические упражнения и славился небывалой силой и выносливостью.
Чтобы выявить патологию сухожилий используют методы – пальпацию, термографию, ультрасонографию, биопсию.
При поражении сухожилий внутри сустава эффективно применение артроскопии. Аномалии развития сухожилий являются последствием пороков развития опорно-двигательного аппарата, атипичного хода или необычного их крепления.
Существует несколько видов воспалительных заболеваний сухожилий, сопровождающихся нарушением работы опорно-двигательного аппарата.
1. Тендинит - воспалительный процесс, встречается довольно часто. Причины его возникновения всегда одни и те же и поэтому при диагностике выявить эту патологию достаточно просто. Тендинит возникает от длительного хронического перенапряжения, при котором развиваются дегенеративные изменения и надрывы сухожилия. Этот вид воспаления способствует снижению прочности сухожилия и повышает опасность его разрывов.
Тендиниты могут иметь и инфекционный характер течения. От дистрофического типа в основном страдают спортсмены, по причине больших физических нагрузок на мышцы, связки и сухожилия. Развитию такого воспаления также способствуют различные ревматические болезни суставов.
2. Паратенонит - асептическое воспаление околосухожильной клетчатки. Возникает он при повторной травме в области сустава. В данном случае в соединительной ткани, между фасцией и сухожилием, после точечных кровоизлияний и появления отечности, возникают отложения фиброзной ткани. Узловатые уплотнения приводят к болезненным ощущениям, движения ограничены, теряется активность.
Заболевание повреждает ахиллово сухожилие, разгибатели предплечья, нижнюю треть голени. Паратенониты могут иметь острое и хроническое течение. Лечением воспаления сухожилия является иммобилизация кисти или стопы. Также действенны традиционные физиотерапевтические процедуры.
Лечение острого воспаления сухожилия (тендинита) предусматривает противобактериальные и общеукрепляющие методы. В случае асептического тендинита применяют противовоспалительные средства нестероидного свойства.
Местное лечение заключается в фиксации больной конечности. После того как проходят острые проявления заболевания можно назначать физиотерапевтические процедуры. Прогревания необходимо выполнять после того как пройдут острые проявления заболевания.
В такой комплекс процедур входит УВЧ, микроволновая терапия, ультразвук, ультрафиолетовые лучи. Полезна специальная лечебная физкультура. Мягкое тепло и магнитные поля, улучшая кровообращение, снимают воспалительные явления, проходит отечность тканей, и восстанавливаются поврежденные части сухожилий.
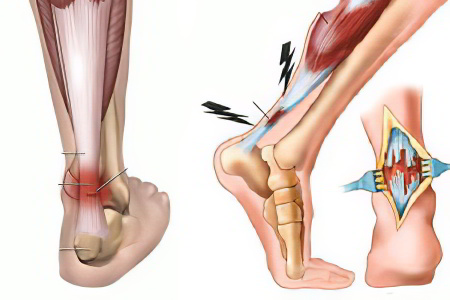
Растяжение - самый частый вид травмы, возникает обычно в голеностопном и коленном суставе от резкого движения, превышающего их амплитуду. Сухожилия соединяют мышцы с костями, а связки соединяют кости. Эти два определения часто путают. Растяжение связок на самом деле всегда представляет собой микроскопический разрыв при не большом растяжении, при средней степени травмы может возникнуть разрыв отдельных коллагеновых волокон, если травма сильная разрывается вся связка.
Имея высокую способность к регенерации, связки при любой степени травмы восстанавливаются. Самые сильные мышцы у человека имеются на нижних конечностях. Это также означает, что сухожилия, прикрепляющие мышцы к костям на ногах должны выдерживать огромные нагрузки. Но, к сожалению, случаются неудачные движения, падения, провоцирующие растяжение сухожилий на ноге.
Растяжение ахиллового сухожилия происходит при недостаточном разогреве мышц во время спортивных занятий, при ношении неудобной обуви, передвижении по неровной, каменистой поверхности. Растяжение сухожилий можно разделить на три степени сложности:
- Первая степень – незначительная боль после травмы, усиливающаяся при физическом воздействии.
- Вторая степень – сильная боль, отек кожи над поврежденным сухожилием. Обнаруживается слабость мышц и нарастающая боль при физической нагрузке.
- Третья степень – полный или частичный разрыв сухожилия, происходит сокращение мышцы. В момент разрыва возможно ощущение хлопка, резкая, сильная боль и отек.
Хроническое воспаление осложняется атрофическим процессом, влияющим на истончение волокон сухожилий, их можно легко разорвать при небольших нагрузках. При растяжении сухожилий на ноге первая помощь заключается в обездвиживании, фиксации в возвышенном положении. Затем необходимо наложить лед на 20-30 минут (повторять 4-5 раз в сутки), после чего каждый раз накладывать давящую повязку при помощи эластичного бинта, для ограничения распространения отечности.
Лед остановит кровотечение из поврежденных сосудов. Сильную боль снимают такие препараты как диклофенак, анальгин, кетанов. На вторые сутки, после снятия воспаления и отека, если нет развития гематомы, применяют следующий этап лечения, а именно тепловые процедуры. От воздействия тепла нормализуется кровоток, и повреждение заживает. Эффективно использование противовоспалительных мазей, среди которых популярными стали Финалгон, Эфкамон, Вольтарен.
Сухожилие быстрее восстанавливается в состоянии покоя, благодаря употреблению продуктов богатых животными и растительными белками. Через неделю, под наблюдением специалиста, при помощи комплекса упражнений постепенно дают нагрузку на больную мышцу. Механические повреждения возникают в результате прямого или непрямого действия травмирующего агента.
Прямое действие – удар тупым предметом. Непрямое действие – резкое сокращение мышц. Различают закрытые повреждения, среди которых встречаются разрывы и намного реже вывихи. К закрытым повреждениям относятся самопроизвольные разрывы, обычно они бывают при хронической травме и дистрофических изменениях в структуре сухожилий. Также причиной разрыва могут быть инфекционно-токсические и обменно-токсические факторы, к примеру, диабет, артриты, болезни инфекционного характера.
Существуют подкожные частичные или полные разрывы без повреждения кожного покрова. Вывих сухожилий в результате разрыва связок, заканчивается кровоизлиянием, припухлостью и болью при движении суставом. Смещение бывает настолько сильным, что дефекты видно при визуальном осмотре. Особенно, если это касается разгибателей пальцев кисти. Лечение вывиха – его вправление, иммобилизация при помощи гипсовой повязки на 3-4-ех недельный срок.
Оперативное вмешательство показано при застарелых и привычных вывихах, с постоянно напоминающим о повреждении болевым синдромом, с очевидным изменением функциональной активности. Разрыв сухожилий обычно оповещает о себе звучным треском, нестерпимой болью и нарушением двигательной функции разорвавшейся мышцы. Открытые повреждения наблюдаются при колотых, резаных, рубленых ранах, при тяжелых травмах. Уровни повреждений:
- Отрыв сухожилия от места прикрепления.
- Разрыв по всей длине сухожилий.
- Разрыв сухожилия в зоне перехода его в мышцу. Такие явления, скорее всего, возникают у пожилых людей, и у тех, чья профессия связана с перенапряжением мышц или у спортсменов.
Открытые повреждения (колотые, резаные, рубленые раны) наблюдаются при тяжелых травмах, например, после попадания кисти в работающие механизмы на производствах. В основном наблюдаются повреждения сухожилий мышц верхней конечности на уровне кисти и предплечья, чаще это сгибатели. Отмечаются как отдельные повреждения сухожилий, так и сочетание с повреждением расположенных рядом сосудов, нервов.
Когда рука оказывается между движущимися деталями агрегата, случается её раздробление, получаются рваные раны, мышцы сокращаются и расходятся концы сухожилий. В результате колотой раны в конечности полностью перерезаются сухожилия. Здесь требуется хирургическое восстановление операция достаточно сложная и продолжительная ведь необходимо сшить все поврежденные сухожилия, чтобы нормализовать функцию кисти. Ускоряет процесс заживления раны сухожилия наложение разгибательной динамической шины.

При разрыве сухожилий пальцев можно обнаружить отсутствие активного сгибания в дистальных межфаланговых суставах кисти. Это свидетельство того, что поврежден глубокий сгибатель. Если определяется отсутствие активных движений в межфаланговых суставах, то повреждены поверхностный и глубокий сгибатели пальцев кисти. Но функция червеобразных мышц, которая обеспечивает активное сгибание в пястно-фаланговых суставах, может сохраниться.
Исследуя чувствительность пальцев, выявляются повреждения нервов. Рентгенографический метод при ушибленных и раздробленных ранах обязательно покажет степень повреждения костей и суставов. Чаще встречаются открытые повреждения сухожилий сгибателей пальцев кисти. В случае наличия повреждения в зоне дистального межфалангового сустава возможно сгибание ногтевой фаланги на 60°, а разгибание неосуществимо.
При поражении сухожильно-апоневротического растяжения разгибателей пальцев кисти на уровне проксимального межфалангового сустава, даже если нарушена целость его центральной части, возможно, разгибание ногтевой фаланги, иногда средняя может находиться в положении сгибания. Довольно распространенное явление, когда ногтевая и средняя фаланги находятся в согнутом положении при затрагивании всех трех частей. Разгибатель пальца может быть поврежден в области основной фаланги, тогда активное разгибание в суставах между фаланг имеет место, а вот активности разгибания основной фаланги не наблюдается.
Лечить повреждения сгибателей и разгибателей пальцев кисти приходится хирургическим способом. Исключение – свежие разрывы в области дистального межфалангового сустава, здесь эффективно помогает фиксирование в положении гиперэкстензии ногтевой фаланги и сгибание средней фаланги под прямым углом на протяжении от 1 до 1.5 месяцев.
Что касается открытых повреждений, то первая помощь заключается в остановке кровотечения, после чего желательно рану прикрыть стерильной повязкой и наложить транспортную шину. В травматологическом пункте уточнят диагноз, обработают рану, сделают сухожильный шов, который, кстати, противопоказан при рвано-ушибленных ранах, переломах костей и суставных повреждениях. Современные хирурги при застарелых повреждениях сухожилий сгибателей и разгибателей пальцев кисти рекомендуют пластику.
Степени повреждения сухожилий стопы:
- Первая степень – небольшие болевые ощущения, незначительный отек голеностопа. На стопу можно наступать. Неприятные ощущения исчезают через несколько дней лечения специальными мазями и компрессами.
- Вторая степень – средних размеров опухоль сустава, резкая боль при движении стопой.
- Третья степень – разрыв сухожилия, сильная неутихающая боль, значительная опухоль сустава.
Разрыв и повреждение ахиллова или пяточного сухожилия (трехглавой мышцы голени), которое прикреплено к пяточному бугру и, является очень толстым, появляется в результате сильного напряжения. Обычно разрыв в этой зоне полный. К причинам повреждения можно отнести прямую травму после удара твердым предметом и непрямое воздействие, возникающее от резкого сокращения трехглавой мышцы голени.
В группу риска входят спортсмены, травма может произойти, например, у бегунов при внезапной нагрузке на сухожилие в момент отрыва стопы от поверхности на старте, у легкоатлетов при резком тыльном сгибании стопы во время падения с высоты. Частичное повреждение ахиллова сухожилия случается при прямой травме режущим предметом. У пострадавшего возникает острая боль, ощущение удара по сухожилию.
На задней поверхности нижней трети голени наблюдается кровоизлияние и отек. В зоне разрыва можно увидеть вмятину. Пациент не может встать на подушечки пальцев, невозможно подошвенное сгибание стопы. Оказание первой помощи заключается в обезболивании лекарственными средствами и доставке его в травматологическое отделение.
Лечение при свежих разрывах (не более двух недель) – закрытый чрезкожный шов. На область поражения накладывают гипсовую повязку на 4 недели, нога остается все время в одном положении. После удаления нити из шва ногу фиксируют на 4 недели в другом положении.
Если травма старая (более 2 недели) обычно на концах сухожилий уже успевает образоваться рубцовая ткань, её удаляют, производится над сухожилием разрез кожи, сшивают концы сухожилия специальным швом по методу доктора Ткаченко. Если существует дефект ткани, выполняют пластику с последующим наложением гипсовой повязки сроком на 6 недель. Полное выздоровление гарантировано при использовании специальных упражнений и физиотерапии.
Ахиллово сухожилие самое крепкое, оно при напряжении мышц натягивается и позволяет стать на носок или осуществить прыжок. Для диагностики используют рентгенографию голеностопного сустава в боковой проекции, магнитно-резонансную томографию ультразвуковую аппаратуру. Повреждение также можно определить при помощи традиционной пальпации.
На ногах бывает разрыв сухожилия четырехглавой мышцы бедра. Сухожилие четырехглавой мышцы бедра прикрепляется к поверхности и боковым частям надколенника и бугристости большеберцовой кости. Это очень прочное соединение, но мышца также обладает силой, поэтому от её резкого сокращения происходит разрыв сухожилия в поперечном направлении на участке чуть ниже крепления к надколеннику. В момент разрыва слышен треск и ощутима острая боль над коленом.
Образуется западение, возникает кровоизлияние, ткани отекают. Четырехглавая мышца теряет свой тонус, её напряжение приводит к полушаровидному выпячиванию. Попытки разгибания голени становится безуспешными. Первая помощь – наложение шины и доставка в больницу. Для лечения разрыва сухожилия четырехглавой мышцы бедра применяется обезболивающая терапия и сшивание концов сухожилия нитями из рассасывающего материала. Гипсовая повязка накладывается на 6 недель. Затем показана лечебная физкультура и физиопроцедуры.
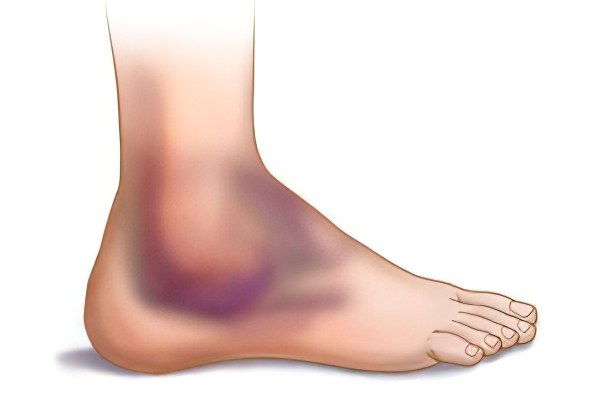
Болевые ощущения в сухожилиях ног, рук, испытывают многие люди. Врачи констатируют, что с таким жалобами им приходится сталкиваться в своей практике ежедневно.
Патогенные процессы в сухожилиях, такие как тендинит, тендиноз и теносиновит не редкость. Тендинит развивается при неправильной осанке, длительному сидению в неудобной позе, при отсутствии разогрева мышц во время занятий спортом. Инфекционные заболевания, артриты суставов и болезни костно-мышечного аппарата, разная длина конечностей увеличивают нагрузку на мускулы и сухожилия.
Если есть боль в сухожилиях, то она ощутима и в соседних тканях. Болезненность может возникать внезапно или постепенно нарастать. Нестерпимой болью характеризуется наличие кальциевых отложений, нарушение подвижности и капсулит плеча. Резкая боль наблюдается при тендинозе, потому как это сопряжено с разрывом сухожилия. Болят сухожилия и при теносиновите. Причиной болей в сухожилиях может быть превышенное усилие возможности органа. При продолжительных нагрузках, развивается дистрофия тканей, нарушается метаболизм.

Эксперт-редактор: Мочалов Павел Александрович | д. м. н. терапевт
Образование: Московский медицинский институт им. И. М. Сеченова, специальность - "Лечебное дело" в 1991 году, в 1993 году "Профессиональные болезни", в 1996 году "Терапия".
Читайте также:


