Травматическая ампутация правого предплечья в нижней трети
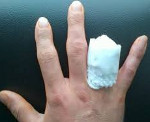
Травматическая ампутация – это отрыв конечности в результате травматического воздействия. Бывает полной или неполной. Может возникать на любом уровне, однако чаще страдают дистальные отделы верхней конечности (пальцы и кисть). Причиной является механический отрыв, раздавливание или гильотинирование. Обычно сопровождается обильным кровотечением, может осложняться травматическим шоком. Для оценки состояния пострадавшей конечности используют рентгенографию. Лечение хирургическое – формирование культи или реплантация оторванной части конечности.
МКБ-10
- Причины
- Симптомы травматической ампутации
- Диагностика
- Лечение травматической ампутации
- Цены на лечение
Общие сведения
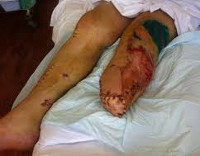
Травматическая ампутация – частичный или полный отрыв конечности в результате травматического воздействия. При полном отрыве дистальный сегмент полностью отделяется от тела, при частичной ампутации происходит повреждение костей, сухожилий, нервных стволов, артерий и вен с частичным сохранением кожи и мягких тканей. Лечение травматических ампутаций осуществляют травматологи-ортопеды и специалисты в области микрохирургии кисти. Тактика лечения определяется в зависимости от состояния тканей и сохранности дистального фрагмента.

Причины
Чаще всего травматические ампутации случаются на производстве. Вместе с тем, в последние десятилетия в связи с широким распространением бытовых электроинструментов возросло количество травматических отрывов конечностей в быту (обычно – при работе на даче), при этом, как правило, повреждаются один или несколько пальцев, реже выявляется повреждение на уровне кисти. Отрывы конечностей могут возникать при рельсовой травме (переезде конечности колесом трамвая или поезда), а также при падении больших грузов и затягивании конечности в движущие механизмы.
Симптомы травматической ампутации
Конечность полностью или частично отделена от тела. При падении тяжелых грузов и рельсовой травме могут выявляться скальпированные или рваные раны проксимальных отделов конечности. Иногда при частичных отрывах конечность в области повреждения и ниже напоминает бесформенный мешок с раздавленным содержимым. Обычно рана обильно загрязнена. Для отрывов движущимися механизмами также характерны обширные рваные и скальпированные раны, в ряде случаев ампутированный отдел конечности разделяется на несколько фрагментов.
При гильотинных ампутациях культя ровная. Как правило, травматические ампутации сопровождаются обильным кровотечением, исключения иногда встречаются при рельсовой травме и раздавливании конечности тяжелым предметом (в этих случаях кровотечение отсутствует или минимально из-за сдавления поврежденных сосудов). Общее состояние больного средней тяжести или тяжелое. Наблюдается нарастающее беспокойство, бледность кожных покровов, падение АД, учащение дыхания и пульса. Возможна потеря сознания.
Диагностика
Постановка предварительного диагноза не вызывает затруднений. Для оценки состояния проксимального отдела конечности и исключения переломов выше уровня травматической ампутации проводят рентгенографию культи. При наличии других повреждений назначают различные исследования: рентгенографию соответствующих сегментов туловища и конечностей, лапароскопию, эхоэнцефалографию и т. д. Для определения степени кровопотери и общего состояния организма выполняют комплекс лабораторных анализов. В ходе предоперационной подготовки производят ЭКГ, рентгенографию ОГК и другие исследования.
Лечение травматической ампутации
На этапе первой помощи можно быстрее прекращают действие травмирующего агента (убирают груз с конечности, выключают вращающийся механизм и т. д.). При необходимости проводят реанимационные мероприятия: непрямой массаж сердца и дыхание рот в рот. При наличии кровотечения принимают немедленные меры для его остановки. На культю накладывают давящую повязку. Если повязка быстро пропитывается кровью, ее не снимают, а сверху накладывают еще одну. Конечность поднимают выше уровня сердца, проводят иммобилизацию с использованием специальной шины или подручных материалов (досок, картона, свернутых журналов и т. д.).
Если кровотечение не удается остановить при помощи тугой повязки, накладывают жгут на среднюю треть бедра или плеча. При высоких травматических ампутациях бедра и плеча наложение жгута невозможно, в таких случаях кровотечение останавливают, прижимая артерию в паховой или подмышечной области. Ампутированную часть конечности сохраняют вне зависимости от ее состояния – решение о возможности или невозможности реплантации может принять только врач. Если конечность оторвана частично, дистальную часть аккуратно укладывают на шину и прибинтовывают вместе с проксимальным отделом, стараясь не повредить сохранившиеся участки и не нарушить контакт между проксимальной и дистальной частью.
Если травматическая ампутация полная, оторванную часть заворачивают в сухую стерильную марлю или чистую ткань и укладывают в два полиэтиленовых пакета (один в другом). Пакеты завязывают, помещают в пластиковую посуду, посуду обкладывают пакетами с холодной водой или льдом. К узлу пакета привязывают записку с указанием даты и времени травмы. Ни в коем случае не следует обрабатывать ампутированный фрагмент спиртом или другими дезинфицирующими жидкостями, мочить, укладывать в воду или на лед – это может привести к повреждению, размоканию или холодовому поражению тканей.
При поступлении в отделение травматологии и ортопедии оценивают тяжесть состояния пострадавшего и примерный объем кровопотери, при необходимости проводят реанимационные мероприятия, переливают кровь и кровезаменители. Операцию осуществляют после выведения пациента из состояния шока, стабилизации дыхания и гемодинамических показателей. Тактику хирургического вмешательства выбирают с учетом состояния тканей культи и ампутированного отдела. Если реплантация невозможна, выполняют типичную ампутацию, стараясь сохранить максимально возможную длину культи. При размозжении тканей проводят ПХО: удаляют нежизнеспособные ткани, перевязывают сосуды и т. д. Швы при поступлении не накладывают, рану оставляют открытой. В последующем делают перевязки, а затем накладывают отсроченные швы или осуществляют реампутацию.
При выборе уровня ампутации у детей учитывают расположение зон роста и создают запас мягких тканей, чтобы избежать формирования конусовидной культи, в некоторых случаях вместо ампутации выполняют экзартикуляцию. Протезирование у детей и взрослых осуществляют через 2-3 и более месяцев после полного заживления раны.
При отсутствии выраженного размозжения и сохранности ампутированного отдела конечности возможна реплантация. Реплантации не подлежат пальцы и фаланги пальцев с размозжениями и множественными переломами, а также оторванные ногтевые фаланги V и IV пальцев. Противопоказаниями к реплантации являются старческий возраст, тяжелое состояние больного, наличие других повреждений, требующих срочного оперативного вмешательства, а также превышение критического срока с момента травматической ампутации.
Если ампутированная часть хранится при температуре +4 градуса, критический срок для пальцев составляет 16 часов, для кисти – 12 часов, для плеча, предплечья, бедра, голени и стопы – 6 часов. В случае хранения при температуре более +4 градусов критический срок сокращается для пальцев до 8 часов, для кисти – до 6 часов, для плеча, предплечья, бедра, голени и стопы – до 4 часов. Хранение при температуре ниже +4 градусов может привести к отморожению тканей, после чего приживление станет невозможным.
Дьявол, как известно, кроется в подробностях.
В наше перенасыщенное механизмами время никто от травмы не застрахован, беда может случиться даже на кухне. Тем не менее, травматические ампутации пальцев, кистей, предплечий, ступней, бедер – случаются не так часто, как можно было бы ожидать: их доля составляет около одного процента в потоке всех учитываемых травм конечностей (ампутации скальпов, гениталий, носов и ушей тоже встречаются, но реже).
Один процент – много это или мало? Да и вообще, чем поможет статистика в подобной, не приведи господи, ситуации?!
Несмотря на то, что все всё знают, понимают и вроде бы не забывают смотреть по сторонам, люди продолжают погибать и получать тяжелейшие травмы под колесами трамваев и поездов. При затягивании движущимся транспортом на рельсы, как правило, ампутируются ноги, и в случае двусторонней ампутации на уровне бедер из-за травматического шока (см. ниже) шансов на спасение пострадавшего остается, увы, немного.
Далее список продолжается взрывной травмой с ампутацией (что случается не только в зонах боевых действий, но и при небрежном обращении с фейерверками, взрывчатыми и горючими веществами, газовыми баллонами и т.п.), несчастными случаями на стройках (которые всегда являются зоной повышенной опасности), высоковольтной электротравмой, укусами животных и, как ни странно, различными инцидентами с дверями (напр, блокирование руки при закрытии или резкий удар по пальцам).
Характер ампутации имеет куда большее значение для врача, чем для пострадавшего или оказывающего доврачебную помощь, однако все же отметим ключевые моменты.
Различают полную и неполную ампутации; во втором случае отторгнутый сегмент сохраняет ту или иную анатомическую связь с конечностью (кожа, сухожилия и т.п.). Как показано ниже, логика оказания помощи от этого практически не меняется. Очевидно, что резаная рана, нанесенная тонким вращающимся диском, отличается от размозжения при падении груза или при затягивании в движущиеся части механизмов, а отрыв растяжением – от рельсовой раны.
На разных фазах и при разной выраженности травматического шока может наблюдаться существенная дезорганизация психики. Так, при самых тяжелых ампутациях (напр., оба бедра) пострадавший обычно сразу же впадает в бессознательное или ступорозное состояние, за которым развивается кома, агония и смерть. При менее тяжелом шоке возможно неконтролируемое психомоторное возбуждение, паника, агрессия и другие варианты дезориентации в происходящем с утратой волевого контроля. В этом случае, если объем и скорость кровопотери недостаточны для развития гиповолемии, АД может быть повышенным в силу рефлекторного гормонального выброса и попытки организма компенсировать ситуацию; как правило, пострадавший быстро бледнеет, покрывается холодным потом, нередко испытывает панический страх смерти.
Все последующие риски и опасности (а они ничуть не менее серьезны, чем непосредственные) связаны с вероятным инфицированием раны, некротическими процессами и развитием посттравматических вариантов шока, куда могут вовлекаться почки, легкие, печень; однако к этому моменту обычно проходит от шести часов до суток после получения травмы, т.е. в подавляющем большинстве случаев больного успевают госпитализировать и, таким образом, посттравматическими состояниями занимаются уже врачи в стационарных условиях.
Прекоматозное состояние (сопор, ступор) – опаснее, чем паника с истошными криками, попытками куда-то бежать и т.п.
Прежде всего, необходима адекватная оценка ситуации. Независимо от наличия признаков начальной или глубокой фазы травматического шока, первоочередной задачей является обеспечение неподвижности больного и остановка кровотечения из культи. Культя должна находиться в возвышенной позиции относительно сердца. Если травма произошла в холодное время года вдали от помещений – крайне важно избежать переохлаждения. При тяжелой политравме придать пострадавшему т.н. противошоковую позу: уложить на спину и поднять ноги на 20-30 см выше головы (если ампутированы именно нижние конечности, особенно обе, сделать это будет необходимо в любом случае, приподняв культи).
Место отрыва НЕ обрабатывать!
Нужна давящая повязка. Перевязочный материал, который непосредственно контактирует с раной, должен быть максимально чистым (в идеале, конечно, стерильным). Последующие слои – из того, что под рукой; если нет ничего – делаем полосы из собственной одежды (рубашка, футболка и т.п.). Если в поле быстрой досягаемости имеются чистые женские гигиенические прокладки или памперсы – пускаем в ход в первую очередь, они отлично поглощают кровь. Если повязка быстро пропитывается кровью, менять ее не следует – продолжаем бинтовать поверх
Важно: весь перевязочный материал желательно сохранить и показать медработникам – это позволит сразу же оценить объем кровопотери.
Очень важно: в отличие от первой помощи при повреждениях вен и артерий, когда сильное кровотечение можно остановить только наложением жгута, при травматической ампутации жгут применяется лишь в крайнем случае – если, несмотря на повязку, продолжается обильная кровопотеря. Напомним, что жгут предназначен для механического перекрытия просвета кровоточащего сосуда и выключения этого сосуда из кровообращения. Соответственно, жгут должен быть достаточно тугим; накладывается примерно на 5 см выше места отрыва. Между жгутом и кожей обязательно должна быть одежда или плотная прокладка из ткани. При правильном, т.е. оптимально-тугом наложении жгута пострадавший испытывает боль, но ниже жгута кровь останавливается. Вместо стандартного эластичного жгута можно использовать повязку с закруткой, резиновую трубку достаточной длины и прочности, галстук, ремень, но ни в коем случае НЕЛЬЗЯ применять электропровод или проволоку. Кровь должна остановиться под первым же туром (оборотом, витком жгута), остальные используются для фиксации.
Критически важно! При травматической ампутации, если все-таки пришлось применить жгут, его НЕЛЬЗЯ ни ослаблять, ни снимать самостоятельно даже по прошествии критического времени (один час зимой и до двух летом). Время наложения жгута фиксируется и записывается обязательно; обычно рекомендуют вставить кусок бумаги под жгут, но на практике сгодится что угодно – например, написать можно маркером на неповрежденной коже рядом со жгутом, на лбу пострадавшего и т.п., лишь бы это место было на виду. Полагаться на собственную память слишком рискованно и недопустимо: в подобной ситуации можно внимательно взглянуть на часы – и забыть об этом через секунду, а то и вообще не воспринять сознанием положение стрелок.
Критически важно! Для случаев частичной ампутации справедливо все вышесказанное (включая сохранение в холоде) плюс еще один нюанс: не пытаясь каким-то образом обрабатывать или воздействовать на сохранную связь, необходимо обеспечить НЕПОДВИЖНОСТЬ обоих сегментов друг относительно друга, использовав любую подходящую шину (аккуратно, но плотно прибинтовать выше и ниже отрыва).
Давать анальгетики или сердечные препараты пострадавшему можно и нужно; алкоголь – смертельно опасно.
Важно как можно быстрее доставить пострадавшего в ЛЮБУЮ больницу, и это действительно так, – особенно в наиболее тяжелых случаях, когда речь идет не реплантации, а о сохранении жизни. Но в отношении прочих, менее тяжелых случаев (когда все сделано правильно и реплантация теоретически возможна) многие специалисты поднимают вопрос о том, что этап амбулаторного оказания помощи является, по большому счету, лишним, а иногда и осложняющим – поскольку в перспективах микрохирургической операции важна буквально каждая минута, и ситуацией с самого начала должны заниматься профильные специалисты (это касается и диагностики, и обработки, и подготовки к операции). Поэтому при всех обстоятельствах, где время доставки в то или иное медучреждение различается незначительно, следует стремиться сразу транспортировать пострадавшего в крупную областную больницу, институт неотложной помощи, НИИ хирургической направленности и т.п. – словом, в тот медицинский центр, где заведомо есть оснащенная микрохирургическая операционная и хирурги соответствующей квалификации. Существуют четко прописанные критерии того, в каких случаях реплантация показана, а в каких нет, и решает это врач; однако алгоритм действия лица, которое оказывает доврачебную помощь, остается одним и тем же, – соответственно, мы на этих критериях здесь не останавливаемся.
И еще один немаловажный вопрос: а что делать, если недоступен ни лед, ни снег, ни даже холодная вода, ни транспорт, ни…
Однако наилучшее спасение в критической ситуации – это хотя бы начальное знакомство с практикой оказания доврачебной помощи при инфарктах, инсультах, кровотечениях, ампутациях и других поражениях. Сегодня можно найти и специальные курсы, и, – хотя бы, – подробные, пошаговые инструкции в интернете: как наложить жгут, как проводится сердечно-легочная реанимация и т.д. В конце концов, не стесняйтесь попрактиктоваться друг на друге с ближайшими родственниками или приятелями. Пусть даже такого рода идея вызовет поначалу смех и подтрунивание, – это пережить можно; пусть такие знания и навыки не пригодятся никогда, – это неизмеримо лучше, чем однажды растеряться и не сделать того, что могло бы спасти жизнь.
ТРАВМАТИЧЕСКАЯ АМПУТАЦИЯ — отторжение части или всей конечности (или другой части тела) в результате механического насилия. Специфическим вариантом механизма травматической ампутации является отрыв конечности. Различают полную и неполную травматическую ампутацию. При последней отторгнутая часть конечности остается связанной с культей лоскутом кожи, мышц или сухожилий. Травматическая ампутация возникает чаще всего в результате так называемой рельсовой травмы, переезда колесом поезда или трамвая. Другими причинами могут быть затягивание конечности в движущиеся части механизмов, падение на нее большого груза. Нередки ампутации при минно-взрывных ранениях военного времени.
Кожа и кость наиболее резистентны к травме. Поэтому мышцы, сосуды и нервы бывают размозжены в оставшейся части конечности на большем протяжении, чем об этом можно судить по виду кожной раны. Кожа культи часто бывает отслоена на большом протяжении проксимальнее раны. Обширные разрушения мягких тканей и кости культи характерны для действия большой тяжести (в данном случае может присоединиться синдром длительного сдавления или синдром раздавливания, краш-синдром), а также для рельсовой травмы. Для отрыва характерно отделение элементов сегмента на разных уровнях: так, культи нервов, сосудов могут располагаться значительно проксимальнее раны. Перерастянутые или раздавленные магистральные сосуды культи, как правило, тромбированы, кровоточат только мышечные ветви и сосуды кости. Рана культи, как правило, сильно загрязнена.
Осложнения. Наиболее частое и опасное осложнение — травматический шок. Он тем тяжелее, чем проксимальнее уровень травматической ампутации. Наиболее тяжелый, часто необратимый шок возникает при ампутации обоих бедер. На тяжесть шока влияют также нередкие (у 80% пострадавших с травматической ампутацией) другие травмы конечностей и внутренних органов. Повреждение последних может доминировать в клинической картине и определять прогноз. Другие общие осложнения (острая почечная недостаточность, жировая эмболия, тромбоэмболия) тесно связаны с тяжестью шока, полноценностью его лечения и с тяжестью травмы. Наиболее часты гнойно-септические осложнения: гнойно-некротический процесс в ране культи, остеомиелит, реже сепсис, анаэробная инфекция в культе, столбняк.
Диагноз. Оценивают механизм травмы, время, прошедшее с момента травмы, тяжесть общего состояния, ориентировочную величину кровопотери (по количеству крови на месте происшествия и на одежде), проводят предварительную диагностику возможных других повреждений. Последнее особенно актуально при несоответствии клинической картины, тяжести шока, уровня ампутации и вида культи: возникновение тяжелого шока при травматической ампутации дистальных сегментов конечности без размозжения тканей культи всегда заставляет подозревать наличие повреждения других локализаций. Если позволяет общее состояние, необходимо сделать рентгенографию культи — возможны переломы выше уровня ампутации.
Первая помощь состоит в прекращении действия травмирующего агента, применении способов реанимации при остановке сердца или дыхания. При шоке и кровопотере, если есть возможность, проводят внутривенные инфузии плазмозаменителей, однако без ущерба для продолжительности транспортировки. Кровотечение останавливают давящей повязкой, жгут применяют только при профузном кровотечении, если невозможно остановить его наложением кровоостанавливающего зажима в ране. После наложения повязки культю иммобилизуют проволочной шиной Крамера, и пострадавшего срочно эвакуируют в хирургическое отделение. Быстрейшая эвакуация, соблюдение правил транспортировки ампутированной конечности очень важны с точки зрения возможной реплантации (см. ).
Лечение оперативное. Проводят его по правилам неотложной хирургии. Основная цель оперативного вмешательства -окончательная остановка кровотечения и удаление нежизнеспособных тканей. Однако оперативное вмешательство проводят только после выхода больного из состояния шока и стабилизации показателей гемодинамики и дыхания. Операция, которую обычно проводят под наркозом, заключается в ампутации конечности, которую проводят как можно дистальнее. При отделении периферической части конечности (кисти, стопы) и отсутствии размозжения тканей культи применяют типичную ампутацию в пределах здоровых тканей (на уровне дистальной трети предплечья или голени). При размозжении тканей культи применяют ампутацию по типу первичной хирургической обработки, удаляя лишь размятые нежизнеспособные ткани с общепринятой обработкой кости, сосудов и нервов. Рану при этом оставляют открытой, рыхло тампонируют ее, не накладывая швов даже на мышцы. В дальнейшем по показаниям накладывают отсроченные швы или проводят реампутацию. При травматической ампутации нескольких сегментов конечностей оперируют последовательно, делая паузы между операциями. К протезированию приступают через 2- 3 мес. после заживления раны культи.
Этот сайт использует Akismet для борьбы со спамом. Узнайте как обрабатываются ваши данные комментариев.
Травматическая ампутация — отсечение, отторжение части или всей конечности (или другой части тела) в результате механического воздействия.
✎ Классификация:
● По механизму отчленения
● Скальпированные (при наличии обширной скальпированной раны культи — следствия травматического воздействия, обусловившего также и ампутацию)
● Обширное повреждение (дефект) костей и мягких тканей. Причины
● Рельсовая травма (переезд колесом поезда или трамвая)
● Падение на конечность большого груза
● Отсечение конечности циркулярной пилой
● Попадание конечности в движущиеся части каких-либо механизмов
● Взрывные повреждения. Патоморфология Наиболее резистентны к травме кожа и кости, поэтому объём размозжения мягких тканей значительно превышает размер раны. Кожа культи отслоена на большом протяжении прокси-мальнее раны. При отрыве конечности культи нервов и сосудов могут располагаться проксимальнее уровня отрыва. Раздавленные магистральные сосуды культи тромбированы, кровоточат только мышечные ветви и сосуды кости. Рана культи сильно загрязнена.
✎ Диагностика. Необходимо оценить механизм травмы, время, прошедшее с момента травмы, тяжесть общего состояния, объём кровопотери, наличие других повреждений (эхоэнцефалография, лапароскопия, рентгенография культи — возможны переломы выше уровня ампутации).
❐ Лечение:
● Прекращение действия травмирующего агента
● Реанимация — ИВЛ, непрямой массаж сердца
● Асептическая повязка, транспортная иммобилизация
● Противошоковые мероприятия: инфузии плазмозаменителей
● Максимально быстрая транспортировка в хирургическое отделение. Тактика ведения
● Оперативное лечение применяют после выведения пострадавшего из состояния травматического шока и стабилизации показателей гемодинамики и дыхания. Цель оперативного вмешательства — окончательная остановка кровотечения, удаление некротизированных тканей.
● Ампутацию конечности проводят как можно дистальнее. При отсутствии размозжения тканей культи применяют типичную ампутацию в пределах здоровых тканей. При размозже-нии тканей культи производят первичную хирургическую обработку, удаляя лишь нежизнеспособные ткани, с применением общепринятых методов обработки костей, сосудов и нервов. Рану оставляют открытой, не накладывая швов даже на мышцы. В дальнейшем накладывают отсроченные швы или проводят реампутацию.
● При выполнении ампутации у детей необходимо учитывать расположение зон роста, дальнейший рост костей, для чего создают запас мягких тканей. Показания к экзартикуляции в голеностопном и коленном суставах у детей шире, чем у взрослых. Культи у детей до 14 лет после этих вычленений меньше отстают в росте и в функциональном отношении более выносливы по сравнению с диафизарными культями.
● К протезированию приступают через 2-3 мес после заживления раны культи. Результаты протезирования зависят от длины культи, состояния окружающих мягких тканей (особенно мышц), амплитуды движений в проксимальном от культи суставе.
● При ампутации без выраженного размозжения мягких тканей возможна реимплантация конечности. Различают макрореплантацию (реплантация конечности после ампутации проксимальнее лучезапястного сустава или голеностопного сустава) и микрореплантацию (после ампутации дистальнее этих суставов). Чем проксимальнее произошла ампутация, тем проблематичнее восстановление функций. Ампутированный сегмент необходимо сразу охладить до 4 °С (при этом время ишемии удаётся увеличить до 20 ч) — сегмент помещают в пластиковый пакет, погружённый во второй пакет с ледяной водой, снаружи пакеты обкладывают льдом (ампутированная часть не должна соприкасаться со льдом) и направляют вместе с пострадавшим в отделение микрохирургии. Примерный интервал времени, в течение которого пострадавший должен быть доставлен в центр реплантаций:
● для пальцев, кисти, стопы — до 24 ч (без охлаждения — 12-14 ч)
● для предплечья и голени — до 20-24 ч (без охлаждения -10-12 ч)
● для плеча и бедра — до 12-16 ч (без охлаждения — 6-8 ч).
❐ Осложнения
● Травматический шок. Тяжесть шока зависит от уровня ампутации, наличия других травм и повреждений внутренних органов
✎ См. также: Недостаточность почечная острая, Синдром длительного раздавливания, Шок травматический МКБ
● Т11.6 Травматическая ампутация верхней конечности на неуточнённом уровне
● Т13.6 Травматическая ампутация нижней конечности на неуточнённом уровне

ность вычленяемой фаланги, отделяют от нее
ладонный лоскут, равный по длине диаметру
пальца на месте экзартикуляции. В результате
такого приема ладонный лоскут у его основания
полнослойный, а к концу сходит на нет, так
что в лоскуте остается только слой эпидермиса,
который, зашивая рану, легко адаптировать с
кожей тыльного разреза (рис. 162).
Незначительное кровотечение останавливают
наложением на края кожных разрезов шелко
вых швов. Кисть и палец в слегка согнутом
положении укладывают на шину.
Вычленение средней фаланги. От описанного
ранее хода операции отличается тем, что после
удаления фаланги в тыльном крае и ладонном
лоскуте отыскивают пальцевые сосудисто-нерв
ные пучки и захватывают зажимами артерии,
маркируя ими расположенные рядом с сосудами
Тщательно выделяют выше уровня кости и
отсекают лезвием безопасной бритвы два тыль
ных и два ладонных пальцевых нерва. После
этого перевязывают сосуды, зашивают рану.
Вычленение пальцев кисти
При вычленении пальце рубец по возможности
располагают на нерабочей поверхности: для
III — IV пальцев такой поверхностью является
тыльная, для II — лучевая и тыльная, для V —
локтевая и тыльная, для I пальца — тыльная и
лучевая (рис. 163).
Проводниковая анестезия пальца по Лукашевич —
Оберсту.
а — точка введения новокаина; б — направления продвиже
ния иглы при проводниковой анестезии пальца.
Вычленение II и V пальцев по Фарабефу.
Разрез кожи, подкожной клетчатки начинают
с тыла II пальца от уровня пястно-фалангового
сустава и ведут к середине лучевого края основ
ной фаланги и далее по ладонной стороне к
локтевому краю пястно-фалангового сустава до
начала разреза на тыле. Аналогичный разрез
начинают на тыле V пальца от уровня пястно-
фалангового сустава, ведут к середине локтево
го края основной фаланги и заканчивают на
ладонной стороне у лучевого края пястно-фа
лангового сустава. Отсепаровав и отвернув
кожно-клетчаточные лоскуты, рассекают сухо
жилие разгибателя дистальнее головки пястной
кости, затем ножницами вскрывают пястно-фа-
ланговой сустав и со стороны полости сустава
разрезают боковые связки. После вскрытия кап
сулы сустава на ладонной стороне несколько
дистальнее рассекают сухожилия сгибателей.
Ориентируясь по проекции ладонных и тыльных
сосудисто-нервных пучков, находят и захваты
вают кровоостанавливающими зажимами арте
рии; вблизи них выпрепаровывают из клетчатки
и отсекают выше головок пястных костей паль
цевые нервы — тыльные и ладонные. Сухожи
лия сгибателей и разгибателей могут быть
сшиты. Головка пястной кости остается: сохра
нение ее благодаря целостности связок меж
пястных суставов обеспечит лучшее восстанов
ление функции кисти.
Рану зашивают так, чтобы лоскуты прикрыли
головку пястной кости. Форма разреза мягких
тканей может быть изменена в зависимости
от показаний к вычленению II и V пальцев,
дефект тканей может быть закрыт методом
Вычленение III — IV пальцев с разрезом в
форме ракетки. Разрез в форме ракетки начи
нают на тыле пястной кости, ведут косо по
боковой стороне основной фаланги на ладонную
поверхность, далее по ладонно-пальцевой склад
ке и по другой стороне основной фаланги к
продольному разрезу на тыле. Кожно-подкож-
но-жировые лоскуты отсепаровывают от пяст
ной кости и от основной фаланги, оттягивают
в проксимальном направлении крючками. Ди
стальнее головки пястной кости рассекают су
хожилие разгибателя, затем, оттягивая вычле
няемый палец, ножницами рассекают суставную
капсулу на тыльной, боковых и ладонной по
верхностях. Пересекают сухожилия сгибателей
и все ткани, на которых еще удерживается
палец, а затем его удаляют. Захватывают кро
воостанавливающими зажимами пальцевые со
суды и, выделив пальцевые нервы из окру
жающих тканей, отсекают их проксимальнее
головки пястной кости. Лигируют сосуды. Сухо
Читайте также:


