Транспортировка при вывихе нижней челюсти
После оказания первой доврачебной помощи больные с повреждением челюстно-лицевой области должны быть срочно доставлены в медицинское учреждение для оказания врачебной помощи (целесообразнее всего в стоматологический стационар).
Большое значение для предупреждения различного рода осложнений имеет правильное положение пострадавшего во время транспортировки. Поэтому больные с переломами костей лицевого скелета, особенно верхней челюсти, должны быть транспортированы в положении лежа.
Во время перевозки больного скопившаяся у него во рту слюна, кровь могут быть аспирированы и вызвать асфиксию. Наиболее опасна угроза асфиксии для больных без сознания. Поэтому положение больного должно быть таким, при котором не создавались бы условия для затека слюны и крови в дыхательные пути. Для этого следует пострадавшего положить на живот вниз лицом, подложив под грудь сложенную одежду, а подо лбом создать более твердую опору. При таком положении возможность аспирации, а, следовательно, и асфиксии полностью исключена. При невозможности создания такого положения больного можно уложить на спину, но обязательно с повернутой набок головой. Во время перевозки таких пострадавших необходимо постоянное наблюдение медицинского персонала за состоянием и положением больных. При этом следует учитывать, что потеря сознания у них может произойти в процессе транспортировки. Для предупреждения асфиксии, как об этом указывалось выше, по показаниям следует фиксировать язык больного.
Хирургическая обработка ран челюстно-лицевой области.
Хирургическая обработка раны – хирургическая операция, направленная на создание благоприятных условий для заживления раны, на предупреждение и (или) борьбу с раневой инфекцией; включает удаление из раны нежизнеспособных и загрязненных тканей, окончательную остановку кровотечения, иссечение некротизированных краев и другие мероприятия. Различают следующие виды хирургической обработки:
Первичная хирургическая обработка раны (ПХО) – первая по счету обработка раны у данного больного.
Вторичная хирургическая обработка раны – обработка, проводимая по вторичным показаниям, т.е. по поводу последующих изменений, обусловленных развитием инфекции.
Ранняя ПХО раны – производится в первые 24 часа после ранения.
Отсроченная ПХО раны – первичная хирургическая обработка, проводимая на вторые сутки после ранения, т.е. через 24-48 часов.
Поздняя ПХО раны – проводится через 48 часов и более.
Первичную хирургическую обработку ран челюстно-лицевой области желательно проводить в специализированном лечебном учреждении, а при их отсутствии в общих хирургических отделениях, но с участием стоматолога-хирурга. Первичная хирургическая обработка ран лица оказывает большое, если не решающее, влияние на течение раневого процесса, на ход заживления раны и, в конечном счете, на успех лечения. Участие стоматолога-хирурга в этой операции является крайне желательным, потому что отдельные вопросы функционального и косметического характера могут быть лучше решены специалистом. Хирургическая обработка ран челюстно-лицевой области имеет свои особенности, которые в отдельных моментах значительно отличаются от общехирургических принципов. Обработке подвергаются все раны челюстно-лицевой области, за исключением только поверхностных ран типа ссадин.
Особенности хирургической обработки ран челюстно-лицевой области:
- должна быть проведена в полном объеме в наиболее ранние сроки;
- удалять следует лишь нежизнеспособные (некротизированные) ткани;
- проникающие в полость рта раны необходимо изолировать от ротовой полости с помощью наложения глухих швов на слизистую оболочку с последующим послойным ее ушиванием (мышцы, кожа);
- при ранении губ следует вначале сопоставить и сшить красную кайму (линию Купидона), а затем ушить рану;
- инородные тела, находящиеся в ране, подлежат обязательному удалению; исключением являются только инородные тела, которые находятся в труднодоступных местах, т.к. поиск их связан с дополнительной травмой;
- при ранении век или красной каймы губ, во избежание в дальнейшем натяжения по линии швов, в некоторых случаях, кожу и слизистую оболочку необходимо мобилизовать, чтобы предотвратить ретракцию тканей. Иногда требуется провести перемещение встречных треугольных лоскутов;
- при ранении паренхимы слюнных желез необходимо сшить ткань железы, а затем все последующие слои; при повреждении протока – сшить его или создать ложный проток;
- раны зашиваются глухим швом; дренируются раны только при их инфицировании;
- в случаях выраженного отека и широкого расхождения краев раны, для предупреждения прорезывания швов применяют П-образные швы (например: на марлевых валиках, отступя 1,0-1,5см от краев раны, либо пластиночный шов);
-при наличии больших сквозных дефектов мягких тканей в области щек, во избежание рубцовой контрактуры челюстей, хирургическую обработку заканчивают сшиванием кожи со слизистой оболочкой полости рта, что создает благоприятные условия для последующего пластического закрытия дефекта, а также предотвращает образование грубых рубцов и деформацию близлежащих тканей;
-с целью предупреждения расхождения линии швов не следует стремиться к раннему их снятию; швы на лице следует снимать на 6-7 сутки.
- если повреждена и кость, то обработку раны нужно начинать с кости, закрепления отломков нижней челюсти одним из существующих методов (остеосинтез, наложение аппарата, а иногда и пластика дефекта аутотрансплантатом: ребром, гребешком подвздошной кости, или консервированной лиофилизированной костью);
- если повреждены гайморова пазуха с верхней челюстью, то обработку раны начинают с ревизии пазухи, либо костной раны верхней челюсти, а затем ее закрывают мягкими тканями. Если сделать это невозможно, то пазуху, либо костную рану тампонируют йодоформенной турундой, далее послойно обрабатывают мягкие ткани.
Хирургическая обработка ран проводится после гигиенической обработки кожи вокруг раны (антисептическими средствами). Волосы вокруг раны, при необходимости, выбривают. Рану вновь обрабатывают антисептическими препаратами для удаления инородных тел и загрязнений. Делают местную анестезию и гемостаз. Иссекают нежизнеспособные ткани. Рану ушивают послойно, путем наложения первичного глухого шва. Линию швов обрабатывают раствором йода или бриллиантовой зелени. Накладывают асептическую повязку. Первую перевязку делают на следующие сутки после операции. При развитии воспалительного процесса в ране гнойники вскрывают и дренируют, назначают медикаментозное лечение (антибиотики и др.).
Заживление посттравматических ран может происходить как первичным, так и вторичным натяжением.
Заживление первичным натяжением - заживление раны путем соединения ее стенок свертком фибрина с образованием на поверхности струпа, под которым происходит быстрое замещение фибрина грануляционной тканью, с преобладанием соединительнотканных элементов с эндотелизацией фиброзных щелей, эпителизация и образование узкого линейного рубца.
Заживление вторичным натяжением - заживление раны путем образования грануляционной ткани с преобладанием клеточных элементов (может протекать с нагноением и без такового). В отличие от первичного прорастание сосудов происходит через механизм отпочковывания.
Лечение повреждений зубов и альвеолярных отростков.
При вывихе зубов необходимо принять меры для их сохранения. Если подвижность вывихнутого зуба достигает III степени при одновременном разрушении лунки, нужно удалять поврежденный зуб. Для сохранения вывихнутого зуба его укрепляют к неповрежденным соседним зубам с помощью проволочной лигатуры, шины из алюминиевой проволоки или при помощи стекловолоконной ленты. После приживления такого зуба необходимо провести электроодонтодиагностику и в случае некроза пульпы, удалить омертвевшую пульпу и запломбировать каналы корня. При полном вывихе, если с момента травмы прошло не более 2-х суток, а также при адекватном состоянии лунки зуба, возможна его реплантация с предварительной антисептической обработкой и пломбированием корневого канала.
Характер помощи при переломе зуба определяется, прежде всего, уровнем линии перелома. Если линия перелома проходит через коронку зуба, оставшаяся ее часть и корень в дальнейшем могут быть использованы в качестве опоры для установки коронки со штифтом, Такой остаток зуба депульпируют, и канал корня пломбируют. При отсутствии повреждения пульповой камеры – сошлифовывают острые края.
При глубоких переломах корней и продольном переломе их, как правило, удаляют. После удаления корней следует произвести щадящую альвеолэктомию с наложением швов, с целью обеспечить хорошие условия для заживления костной раны и последующего протезирования и имплантации.
В случае полного перелома альвеолярного отростка челюстей на уровне корней травмированных зубов приходится удалять отломанный участок кости вместе с зубами, так как его приживление, как правило, невозможно, особенно если перелом сочетается со значительным разрывом слизистой оболочки в области травмы. После удаления отломков альвеолярного отростка необходимо сгладить острые края кости и закрыть рану лоскутами слизистой оболочки с наложением глухих швов.
Если линия перелома альвеолярного отростка проходит значительно ниже верхушек корней зубов, чаще удается достигнуть приживления отломков кости путем их закрепления в правильном положении и наложении гладкой шины скобы на 3-4 недели.
Лечение переломов нижней челюсти.
При переломах нижней челюсти наиболее важное значение в комплексном лечении пострадавших имеет своевременное вправление и надежное закрепление отломков челюсти.
Перед проведением лечебной иммобилизации при переломах нужно придерживаться следующей тактики по отношению к зубам, находящимся в зоне повреждения.
Удалению подлежат:
1.Раздробленные зубы, с переломами корней, с гангренозным распадом пульпы и периапикальными инфекционными очагами.
2.Вклинившиеся в щель перелома (полуретенированные, ретенированные) зубы, а также зубы, препятствующие сопоставлению отломков.
3. Резко подвижные и вывихнутые зубы.
4. Зубы, верхушки которых находятся в щели перелома, которые поддерживают воспалительный процесс в области линии перелома и при отсутствии в перспективе их дальнейшего эффективного терапевтического лечения.
Способы закрепления отломков нижней челюсти могут быть условно разделены на два основных вида - ортопедические (консервативные) и хирургические (оперативные).
Консервативный (ортопедический) метод иммобилизации осуществляется с помощью различных шин и ортопедических аппаратов. Еще в 1915г. С.С. Тигерштедтом была предложена система, шинирования с помощью назубных алюминиевых проволочных шин.
Назубные шины прикрепляются только к зубам, поэтому они могут быть применены при наличии достаточного количества опорных зубов на фрагментах челюсти.
В зависимости от характера линии перелома нижней челюсти и степени смещения отломков применяются разные виды проволочных шин:
1) гладкая шина-скоба накладывается при линейных переломах нижней челюсти без смещения и легко вправляемых переломах в пределах фронтальных зубов, переломах альвеолярных отростков (и наличии достаточного количества зубов фрагментах челюсти), вывихах зубов;
2) шина с распорочным изгибом накладывается при наличии дефекта костной ткани в области линии перелома или при прохождении линии перелома через беззубый участок челюсти;
3) шины с зацепными петлями накладываются на обе челюсти при переломах в пределах или вне зубного ряда, когда необходима иммобилизация фрагментов челюсти, либо же их репозиция, которые осуществляют при помощи межчелюстной резиновой тяги;
4) шины с наклонной плоскостью накладывают для предотвращения боковых смещений при переломах нижней челюсти в области ветви челюсти или шейки суставного отростка.
Срок иммобилизации с помощью шин от 4 до 8 недель в зависимости от характера перелома.
Хирургические методы лечения переломов нижней челюсти разделяются на остеосинтез с применением накостных и внутрикостных фиксирующих средств и скрепление отломков с помощью внеротовых фиксирующих аппаратов.
Остеосинтез при переломах нижней челюсти применяется в случаях невозможности репозиции ортопедическим путем.
1. Остеосинтез отломков нижней челюсти при помощи костного шва (стальной, титановой проволокой, полиамидной нитью) применяется при линейных, крупнооскольчатых переломах нижней челюсти, в области тела, угла, ветви и шейки суставного отростка; переломах беззубых челюстей. Противопоказанием является перелом подбородочного отдела нижней челюсти, т.к. при этих переломах благодаря сильной тяге мышц, прикрепляющихся к внутренней поверхности в области подбородка, костные швы быстро прорезываются, и происходит вторичное смещение отломков.
2. Остеосинтез отломков нижней челюсти металлическими титановыми пластинами и спицами показан при линейных переломах тела челюсти, в области угла, ветви и мыщелкового отростка, переломах беззубых челюстей.
3. Закрепление отломков нижней челюсти при помощи внеротовых аппаратов (В.Ф. Рудько и др.) показан при всех переломах тела нижней челюсти и при дефектах кости более 2 см (за исключением переломов ветви челюсти и суставного отростка). Сопоставление отломков нижней челюсти контролируется по прикусу – у больного должен быть восстановлен прикус.
Лечение переломов верхней челюсти.
Оказание лечебной помощи при переломах верхней челюсти зависит от типа перелома и характера смещения отломков. Как правило, при неогнестрельных переломах верхней челюсти применяют различные конструкции ортопедических приспособлений с фиксацией к своду черепа.
Если пострадавший находится в тяжелом состоянии, лечение следует начинать с осторожной ручной репозиции, эффективность которой проверяют по соотношению зубов верхней и нижней челюстей. У пострадавших, находящихся в тяжелом состоянии, следует использовать временную иммобилизацию.
Когда ручная репозиция отломков верхней челюсти не удается, к последней фиксируют шину с зацепными петлями и вытяжение осуществляют при помощи вытяжных дуг, укрепленных к головной шапочке и резиновыми петлями к шине (скелетное вытяжение при помощи эластической тяги).
В случае неудачи консервативного вправления костных фрагментов прибегают к открытой репозиции и остеосинтезу (оперативное вправление).
Ортопедические методы лечения переломов верхней челюсти
Проволочные шины с зацепными петлями и межчелюстной резиновой тягой в сочетании с пращевидной повязкой применяются при неполных переломах альвеолярного отростка и при одностороннем переломе верхней челюсти. При этом в качестве опоры может служить неповрежденная часть верхней челюсти с обязательной дополнительной фиксацией нижней челюсти пращевидной повязкой.
Витые проволочные шины применяются при двусторонних переломах верхней челюсти при условии достаточного количества зубов. Изготавливаются индивидуально из алюминиевой проволоки длиной 75-80 см. Метод основан на фиксации согнутой проволочной шины к зубам верхней челюсти при помощи лигатурной проволоки с выведением скрученных вдвое проволочных концов изо рта (в область углов кнаружи вдоль щек) и фиксация их к головной шапочке.
Стандартная шина Я.М. Збаржа применяется при переломах верхней челюсти с достаточным количеством устойчивых зубов и состоит из шины-дуги из нержавеющей стальной проволоки, которая фиксируется к зубам лигатурной проволокой. От шины-дуги отходят два проволочных стержня в виде "усов", изгибаются у углов рта и идут вдоль щек по направлению к мочкам ушей. Следующими компонентами являются головная повязка и стальные стержни, которые фиксируют внеротовые стержни к головной повязке с помощью зажимов-хомутиков. Метод осуществляет достаточную фиксацию, однако соединительные стержни не совсем удобны. В постели больной может лежать только на спине. Кроме того, применение аппарата невозможно в случаях перелома костей свода черепа или повреждения мягких тканей лобной, теменной или затылочной области, а также при необходимости оперативного вмешательства нейрохирурга.
Шины и аппараты, изготовленные в зубопротезной лаборатории из пластмассы и металла, причем метод основан на изготовлении индивидуальных шин из пластмассы или металла с внеротовыми стержнями по предварительным снятым оттискам зубов больного.
Последнее изменение этой страницы: 2016-08-15; Нарушение авторского права страницы
- Причины травмы
- Классификация вывихов
- Симптоматика
- Особенности диагностики
- Методы лечения
- Особенности реабилитации
- Профилактика
Вывих нижней челюсти — состояние, которое характеризуется сдвигом сустава. Сопровождается нарушением функции височно-нижнечелюстного сустава (ВНЧС). Этой травме больше подвержены женщины ввиду небольшой глубины нижнечелюстной ямки, малого размера сустава, слабости связок. Лечением этой патологии занимаются стоматологи-ортопеды, челюстно-лицевые хирурги. По системе Международной классификации болезней (МКБ-10) этой травме присвоен код S03.0.
Причины травмы
Обычно вывих нижней челюсти сопровождается нарушением структуры и функции связочного аппарата и/или деформацией поверхности суставов. Основной причиной вывиха являются неосторожные резкие движения: большая амплитуда движений при открытии рта во время употребления пищи, зевоты, разговора, смеха, чихания.
Среди других причин отмечают:
- давно перенесенную или свежую травму: механические повреждения, удар по лицу, падение на подбородок;
- некачественное оказание стоматологических или других медицинских услуг, требующих широкого открытия рта: эндоскопические процедуры, обследование ЖКТ;
- заболевания ВНЧС: воспалительные, дегенеративно-дистрофические;
- вредные привычки: открывание зубами бутылок и упаковок, привычка грызть предметы и пр.
К привычным вывихам могут приводить и общие заболевания:
- ревматоидный или подагрический артрит;
- эпилепсия;
- онкология;
- остеомиелит и др.
Предрасполагающими факторами являются адентия, скученность зубов и дефекты прикуса, возрастные изменения, гипермобильность ВНЧС. В результате истончается связочный аппарат, что и приводит к вывиху.
Классификация вывихов
Различают полный и неполный вывих. В первом случае связь суставных поверхностей нарушена полностью, суставная сумка находится вне пределов ямки височной кости. Во втором — контакт нарушен только частично.
Также вывихи классифицируют на врожденные и приобретенные. Последние могут быть привычными, патологическими и связанными с травмой.
Разделение на передние и задние вывихи определено направлением смещения головки челюсти. По симметричности нарушения различают одно- и двусторонние вывихи.
Об острой патологии говорят, если она развивается за короткий промежуток времени — в течение 5−10 суток. Если прошло более полутора недель до возникновения симптомов, речь идет о хроническом или застарелом вывихе.
Простой вывих характеризуется только патологией сустава. Если травма сопровождается разрывом кровеносных сосудов, мягких тканей, кожных покровов, она считается осложненной.
Симптоматика
Симптомы двустороннего вывиха нижней челюсти следующие:
- постоянное приоткрывание рта, невозможность сомкнуть губы и зубы;
- сухость языка;
- затрудненная речь;
- обильное слюнотечение;
- острая боль в околоушной зоне;
- заметный сдвиг подбородка вперед.
Врач отмечает напряжение жевательной мускулатуры, выравнивание (уплощение) щек. Попытки пациента сомкнуть рот не заканчиваются успехом, при этом боль усиливается.
Односторонний вывих имеет те же симптомы. При привычном вывихе возникает треск или характерное пощелкивание.
В отличие от переднего вывиха, смещение челюсти назад приводит к патологическому закрытию рта. Отсюда — затруднение процессов дыхания и глотания. Речь также отсутствует. Наблюдается резкая боль в околоушных областях. Пациент занимает вынужденное положение, наклонив голову вперед. Подбородок смещен назад, как и корень языка. Может возникать кровотечение из уха в результате повреждения стенки слухового прохода. Осложненные травмы сопровождаются синяками, отеками, переломом костных тканей.
Особенности диагностики
Рентген при вывихе нижней челюсти — основной метод диагностики. Несмотря на то что для постановки диагноза достаточно визуального осмотра и пальпации врачом, важно исключить осложнения и уточнить состояние. Рентгенография может быть заменена на КТ.
На снимке специалист видит пустую суставную впадину и смещение головки челюсти — такая картина наблюдается при переднем вывихе. Задний вывих характеризуется сдвигом головки кзади, она расположена под нижней костной стенкой слухового прохода. Полученные данные позволяют отличить травму от переломов, трещин и других последствий механического воздействия.
Методы лечения
Основная цель лечения — вправление вывиха и последующая иммобилизация челюсти на срок до 14 суток с помощью повязки. Применяются следующие методы вправления:
- метод Гиппократа. Им владеют и травматологи, и стоматологи-ортопеды. Врач обезболивает ткани, наматывает на руки бинт, обхватывает нижнюю челюсть и давит на костную ткань, смещая подбородок вниз. Уходит избыточное напряжение мускулатуры, происходит сдвиг челюсти в правильном направлении. О том, что техника применена правильно, говорит специфический щелчок — челюсть встает на место;
- метод Блехмана-Гершуни. Предполагает воздействие на венечные отростки в полости рта: врач оказывает на них давление, направляя вниз, и отводит в сторону, благодаря чему происходит вправление;
- метод Попеску. Чаще применяется при застарелых вывихах. Врач выполняет анестезию, пациент укладывается на кушетку. В полость рта помещают валики из ткани, специалист давит на подбородок пациента, сдвигая его назад и вверх, возвращая сустав в нормальное положение;
- метод Гершуни. Вправление осуществляется путем давления на нижнюю челюсть пальцами снаружи. Врач воздействует на верхушки венечных отростков по направлению кзади и вниз;
- хирургическое вмешательство. Используется только в случае неэффективности консервативных методов. Операция предполагает качественное обезболивание. В скуловой дуге выполняется надрез размером до 2,5 см, выделяется вырезка нижней челюсти. В отверстие вводится крючок и фиксируется за край вырезки. Врач оказывает давление на подбородок рукой, в результате челюсть занимает нормальное положение, а на ткани накладываются швы.
Хронические вывихи подлежат лечению с помощью протезирования. Это актуально при отсутствии зубов, когда травма возникает даже в процессе зевания. Несъемные или временные ортодонтические конструкции призваны ограничить широкое открывание рта, избавить сустав от нагрузок.
Лечение привычного переднего вывиха челюсти может осуществляться с помощью аппаратов и шин. Так, аппарат Петросова ограничивает открытие рта. Он представляет собой две коронки на верхних зубах и две на нижних. На коронках закрепляется шарнир, ограничивающий амплитуду движения.
Привычный вывих нижней челюсти может корректироваться аппаратом Бургонской и Ходоровича. Аппарат также представляет собой четыре коронки для верхней и нижней челюстей — по две на каждую, к которым припаиваются отрезки иглы. Через отверстие трубок проводят нить из полиамида и завязывают ее, что позволяет ограничить открытие рта. Преимущество такого аппарата состоит в возможности регулирования амплитуды движений путем изменения длины нити.
Важно! Заниматься самостоятельным вправлением или пытаться помочь другому человеку на дому не стоит. Это может повлечь ухудшение состояния, неудачные попытки спровоцируют отек тканей и осложнения. Кроме того, без рентгенографии или компьютерной томографии нельзя точно определить отсутствие осложнений, таких как перелом или трещина. Заниматься вправлением должен только травматолог или стоматолог-ортопед.
Особенности реабилитации
Своевременное получение врачебной помощи пациентом позволяет дать благоприятный прогноз. В большинстве случаев грамотное вправление и соблюдение сроков обездвиживания челюсти позволяет исключить рецидив. Если проигнорировать рекомендации врача и дать раннюю нагрузку, могут развиться привычные вывихи, тугоподвижность сустава. Иммобилизация состоит в наложении на срок до 14 дней специальной повязки, ограничивающей подвижность челюсти.
Профилактика
Профилактика травмы состоит в следующем:
- контроль амплитуды движений: не стоит слишком широко открывать рот во время еды, зевания, выполнения гигиенических процедур;
- своевременное устранение стоматологических дефектов и заболеваний: протезирование при адентии, лечение воспалительных процессов и пр.;
- предупреждение травм: по возможности отказ от потенциально опасной деятельности.
Укрепить мышцы и связочный аппарат можно с помощью упражнений. Врач может порекомендовать упражнение на сопротивление: при открытии рта необходимо упереться двумя пальцами под подбородок, а при закрытии — на него (под нижней губой). Важно также уметь расслаблять челюсть, открывать и закрывать рот, удерживая язык на небе. Это позволяет снять избыточное напряжение мускулатуры.
К общим профилактическим рекомендациям относят контроль за заболеваниями суставов и системными патологиями. Следует регулярно посещать лечащего врача при эпилепсии, ревматоидном артрите, подагре и пр. Эффективное лечение или приостановление патологических процессов играют большую роль в профилактике вывихов, связанных с поражением суставов.
Нижняя челюсть человека — единственная подвижная кость черепа, и одновременно одна из самых уязвимых. Сустав, соединяющий ее с черепом, подвержен различным заболеваниям и травмам при самых обычных действиях: приеме пищи, пении, занятиях спортом, а также из-за стоматологических проблем и аномального прикуса. В этой статье расскажем, как избежать вывиха, и что делать, если он уже произошел.
Причины подвывихов и вывихов челюстного сустава
Височно-нижнечелюстной сустав расположен в месте соприкосновения нижней челюсти с нижней частью височной кости в специальном углублении — суставной ямке. Она обеспечивает нижнюю челюсть хорошей подвижностью во всех четырех направлениях.
Вывих — стойкое смещение челюстного сустава за пределы его физиологической подвижности, когда суставная головка располагается спереди от суставного бугорка. Смещение вызывает полное нарушение соприкосновения суставных поверхностей.
При подвывихе нижней челюсти суставные поверхности частично контактируют, но суставная головка нижней челюсти слегка заходит за вершину суставного бугорка или устанавливается у его вершины.
Статистика показывает, что вывих височно-нижнечелюстного сустава чаще распространен у женщин, чем у мужчин. Данный факт объясним анатомическим строением. У мужчин суставная ямка намного глубже, и обеспечивает надежное сцепление и защиту от травм.
Справка! Постоянные травмы челюсти свидетельствуют о дефектах строения — очень маленьких суставных ямках или слабых связках. При регулярных рецидивах смещения патология может перейти в хроническую форму, появится так называемый «,привычный вывих»,.

Причины смещения суставов:
- механические травмы: аварии, сильный удар, ушиб при падении,
- травма по причине естественных процессов — зевок, крик, смех, рвота, пережевывание твердой пищи,
- использование челюсти не по назначению — открывание банок и бутылок, дверных ручек,
- врожденные дефекты суставной капсулы,
- заболевания костей, суставов, связок и мышц — артрозы, артриты, остеомиелит, подагра, ревматизм,
- болезни нервной системы — энцефалит, эпилепсия, судороги.
Растяжение связок челюсти также является причиной частичного или полного выхода головки нижней челюсти из полости суставной ямки. Патология роста может вызвать ослабление связок, тогда человек после первого вывиха будет сталкиваться с проблемой регулярно.
Челюстной вывих опасен развитием осложнений. Во время травмы происходит нарушение связок и травмирование капсулы, окружающие ткани разрываются, повреждаются, в результате происходят необратимые изменения в строении, которые не позволяют обеспечить достаточную прочность связки после заживления.
Классификация смещений
По видам смещения подразделяется на:
- боковой – сустав удален от ямки вправо или влево,
- передний – головка сустава смещена перед ямкой,
- при заднем вывихе суставное крепление находится позади полости.
Человек имеет два височно-нижнечелюстных сустава по обеим сторонам челюсти. Различают односторонний и двусторонний подвывих/вывих соответственно.
Смещение сустава может быть первичным, из-за травм, и хроническим — рецидивирующий вывих/подвывих, происходящий в связи с патологией строения челюстного сустава. Первичный вывих нижней челюсти часто бывает двусторонним задним и боковым. Двусторонний передний вывих после травм практически не встречается.
Травмы различают:
- легкие – смещение только сустава,
- сложные – наличие повреждений связок и других тканей, окружающих сустав.

Симптомы вывихов и подвывихов челюсти
Симптомы вывиха челюстного сустава:
- боль, отдающая в ухо, висок, парализующая боль в области шеи,
- дискомфорт в области подбородка, сустав челюсти хрустит,
- нарушение открывания и закрывания рта и амплитуды движения челюсти,
- обильное слюноотделение,
- сильный отек,
- деформация и отклонение от анатомически правильного положения, видоизменение прикуса,
- нарушения речи,
- кровотечение из ротовой или ушной полости,
- частичная утрата зрения.
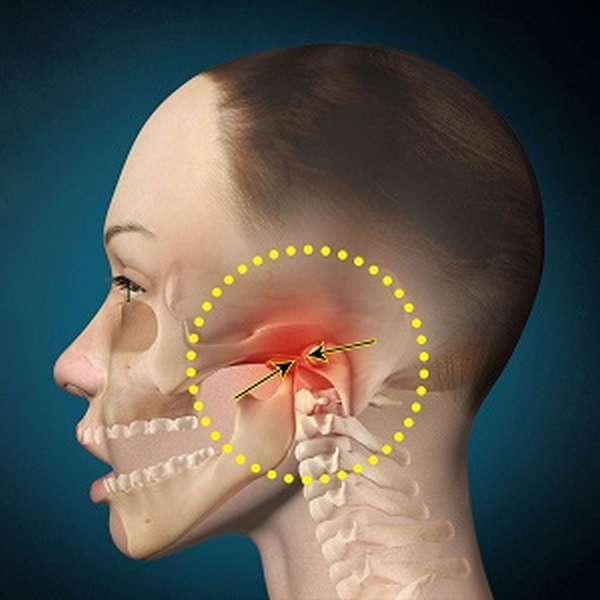
При заднем двустороннем вывихе челюсть закрыта, пациент не может ее открыть. Нижние зубы расположены далеко сзади в сторону горла, боль и отечность под ушными мочками. Речь невнятная, обильное слюнотечение. Больной может только сидеть или стоять. В положении лежа человек испытывает удушье.
Задний односторонний вывих — схожая клиника с двусторонним, но боли и припухлость отмечается с одной стороны, искривление рта видно внешне.
Боковой двусторонний вывих — нижняя челюсть закрыта и смещена в сторону. Вывих хорошо визуализируется при внешнем осмотре. Речь практически нечленораздельная, повышенное слюноотделение, боли и отек ниже ушей.
Передний двусторонний вывих — рот открыт, челюсти не смыкаются, речь невнятная или вообще невозможна, боль и отек ниже ушей, повышенное слюноотделение. Такие вывихи встречаются очень редко.
Подвывих также может быть односторонним и двухсторонним. При любых подвывихах рот закрыт, челюсть частично подвижна, ограничения в движении обусловлены болью в суставах. Во время смены положения пациент слышит хруст в челюсти возле уха. Человек практически не глотает слюну, отмечается сильное слюнотечение.
Первая помощь при вывихе сустава челюсти
Самостоятельно вправлять травмированную челюсть нельзя. Неквалифицированная помощь может привести к серьезным осложнениям. Больного с вывихом челюстного сустава нужно срочно доставить в травматологическое отделение к врачу-хирургу.
Во время транспортировки нижнюю челюсть можно зафиксировать платком или шарфом, приложить к месту травмы холодный компресс. Принятие обезболивающих средств при данной травме малоэффективно.
Диагностика
Для подтверждения вывиха или подвывиха нижней челюсти врач выполняет рентгенографию височно-нижнечелюстного сустава в передней и боковых проекциях. Рентгенография или лучевая диагностика обязательна, так как некоторые симптомы характерны для перелома.
Снимки КТ и рентгена височно-нижнечелюстного сустава покажут тяжесть повреждения, тип вывиха. Если есть сомнения в постановке диагноза, ортопед назначает МРТ челюстно-лицевого сустава, аксиографию и артроскопию суставов.
Лечение подвывиха височно-нижнечелюстного сустава
Подвывих суставной головки нижнечелюстного сустава лечится таким же образом, как и полный вывих. Терапия направлена на быстрое заживление и восстановление необходимых двигательных функций. Квалифицированная медицинская помощь – залог быстрого и полного восстановления двигательных функций челюсти и предотвращения рецидивов.
Назначая терапию, врач учитывает возможные осложнения вывиха и назначает лекарственные препараты, которые снимают воспаление, уменьшают болевой синдром. В период восстановления пострадавший не двигает челюстью. После снятия шин пациент делает упражнения для восстановления подвижности, проходит прогревание, массаж, физиотерапию.
Подвывих вправляется врачом в большинстве случаев руками после внешнего осмотра и рентгеновского снимка. Силовое вправление челюсти проводит ортодонт, хирург или травматолог. Часто врач применяет общую или местную анестезию, так как методика причиняет острую боль. Покой суставу затем обеспечивается при помощи плащевидной повязки.
В тяжелых случаях проводят операцию — головку сустава уменьшают и фиксируют скобами. Пациент проходит медицинское обследования для выявления причины травмы. Лечение направлено на укрепление связок, улучшение метаболизма.
Профилактические процедуры проводят, чтобы избежать появления ревматизма и корректировать прикус. Восстановительный процесс длится два месяца, пациент носит ортопедический протез, лангеты, обездвиживающие работу суставов челюсти, питание разрешено только жидкой и перемолотой пищей.
Своевременное обращение к врачу поможет избежать нарушения жевательных функций, предупредит хронические появления травмы.
Существует несколько техник, которые осуществимы только специалистами — травматологами или ортодонтами. Каждый метод подходит для вправления определенного вида вывиха.
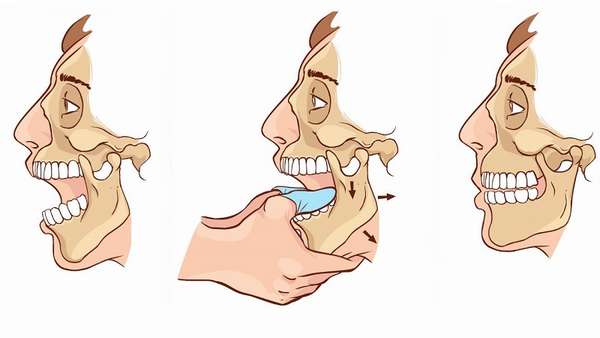
Врач обматывает большие пальцы рук тканью, бинтом или полотенцем, пациент садится на кушетку, затем врач встает перед больным, берет двумя руками нижнюю челюсть с обеих сторон — большие пальцы располагает в районе коренных зубов, а другими охватывает нижнюю челюсть снаружи и снизу.
Опускает нижние зубы сильным давлением, поддевая передний конец челюсти. Щелчок и ощущение поднятия нижней челюсти вверх подтверждают успешное вправление челюсти на место.
После успешной процедуры пациенту накладывают плащевидную повязку на неделю. В течение этого времени запрещено широко или резко раскрывать рот, не рекомендуют употреблять в пищу твердые продукты.
Данный метод включает два варианта вправления челюсти:
- Врач вставляет пальцы внутрь ротовой полости пациента, определяет сустав, вдавливает челюсть быстро назад и вниз одновременно и вправляет сустав. При этом слышится щелчок.
- Врач нащупывает нарушенный сустав с внешней стороны, в области дуг скулы, после осуществляет вправление аналогично первому варианту. Этот метод менее болезненный и занимает несколько секунд.
В случае давних вывихов с передним смещением, когда остальные способы неэффективны или противопоказаны, используют данный метод под местным или общим наркозом.
Больной занимает горизонтальное положение на спине. Доктор кладет тканевые тампоны диаметром более 1,5 см между щеками в области прикуса зубов обеих челюстей, после давит на подбородок вверх и назад. Сустав становится в правильное положение, челюсть смыкается, зубы не повреждаются благодаря тканевым валикам.
Если метод Попеску не помогает, производят хирургическое вмешательство с последующим ношением специальных протезов.
Протезирование применяется в случаях, когда методы вправления неэффективны, вывихи приобрели хроническую форму или есть риск развития рецидива.
Ортодонтические приспособления бывают съемными и постоянными. Устанавливаются протезы исключительно на зубы, требуют регулярной гигиены. Основное предназначение — фиксация сустава, невозможность слишком широко открывать рот, чтобы избежать повторной травмы. Фиксаторы со временем приводят состояние челюсти в норму, однако риск повторного вывиха остается.
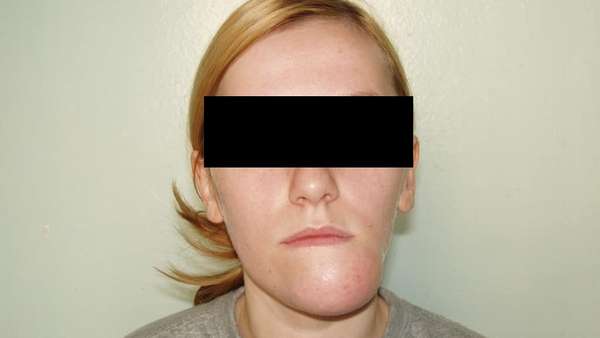
Врачи категорически запрещают вправлять челюсть самостоятельно, так как без профессионального обследования, рентгеновского снимка нельзя определить, вывих у вас или перелом челюсти.
В случае предположительного вывиха челюсти пострадавшему можно оказать первую медицинскую помощь до момента прибытия скорой или самостоятельно отвезти его в травмпункт.
При реабилитации на дому применяют народные средства, что в комплексе с консервативной терапией ускоряет процесс заживления. Лечение проходит под контролем врача.
Заключение
Травмы челюстного сустава — очень тяжелое состояние. Категорически запрещено вправлять вывих самостоятельно. Чтобы предотвратить травмы челюсти, соблюдайте осторожность при занятиях спортом, аккуратно передвигайтесь в зимний период при гололедице. Также следует своевременно выявлять и лечить системные заболевания, способствующие развитию патологии.
Запущенная стадия травмы приводит к деформации нижней части лица, формирует неправильный прикус. В случае травмы челюсти незамедлительно обращайтесь к врачу.
Читайте также:


