Трансплантат из связки надколенника
Биомеханические характеристики трансплантатов:
а) На биомеханические характеристики трансплантатов оказывают влияние такие факторы, как размеры трансплантата, техника его заготовки, возраст донора и метод фиксации:
• Средняя нагрузка на разрыв у нативной передней крестообразной связки → 2160Н
• Вчетверо сложенные аутосухожилия полусухожильной и нежной мышц → 4590Н
• Аутотрансплантат из сухожилия надколенника с костными пробками (ВТВ) → 2977Н
• Аутосухожилие четырехглавой мышцы → 2352Н
б) Химически обработанные или стерилизуемые облучением аллотрансплантаты обладают меньшей прочностью, чем аллотрансплантаты, подвергающиеся глубокой заморозке и не подвергающиеся воздействию химических реагентов и ионизирующей радиации:
• Замораживание лишь уничтожает клетки, не влияя на прочностные характеристики трансплантатов
в) Реконструкции с использованием аллотрансплантатов не следует применять у пациентов молодого возраста: риск несостоятельности ПКС при использовании аллотрансплантатов у таких пациентов возрастает в четыре раза.
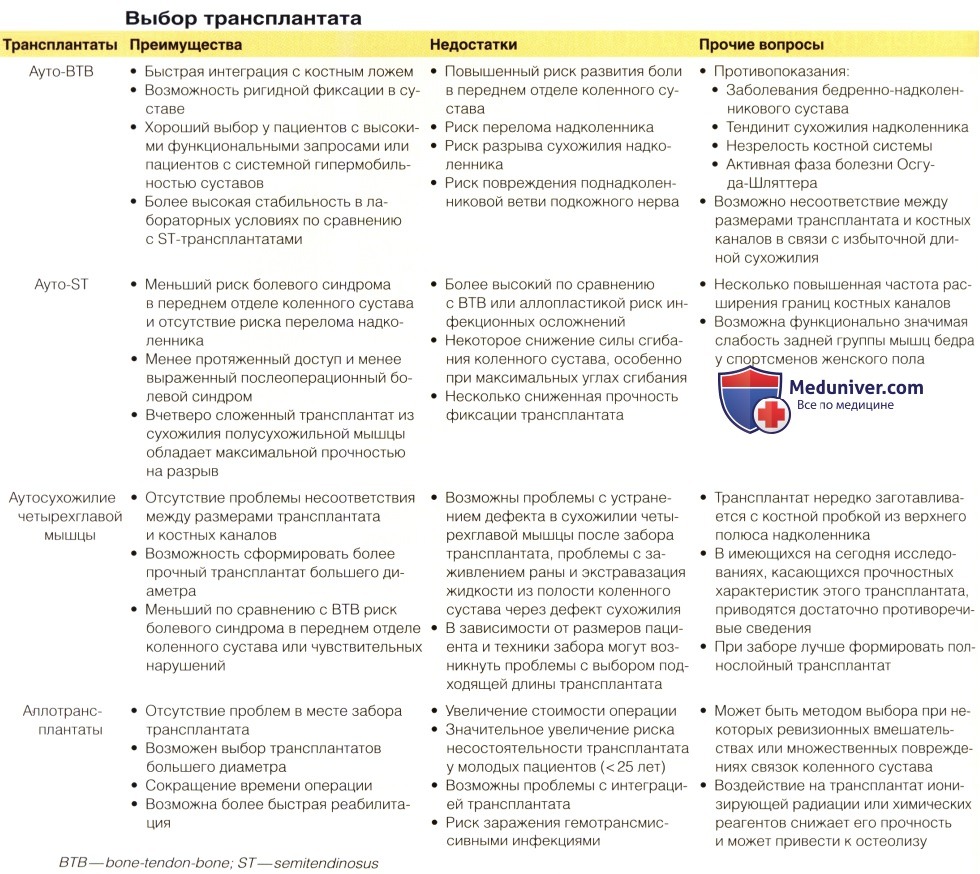
г) Виды трансплантатов (табл. 1):
• ВТВ-аутотрансплантат (один из золотых стандартов)
• Аутосухожилие полусухожильной мышцы (ST) (другой золотой стандарт)
• Аутосухожилие четырехглавой мышцы (с костной пробкой из надколенника либо без таковой)
• Аллосухожилия: ВТВ, ST, ахиллово сухожилие, передней/задней большеберцовой мышцы, четырехглавой мышцы
Хирургическая анатомия:
а) Забор ВТВ-трансплантата:
- Сухожилие надколенника окружено кожей, подкожными тканями и паратеноном. Последний следует рассекать особенно аккуратно, чтоб потом была возможность его восстановить
- Поднадколенниковая ветвь подкожного нерва (на рис. 1 под нее заведены ножницы) располагается в нижней части доступа, используемого для забора трансплантата, и должна быть сохранена
- Нюансы техники:
• Сухожилие надколенника шире в области нижнего полюса надколенника и сужается в направлении бугристости большеберцовой кости, поэтому если вы сформируете трансплантат шириной 12 мм в верхней части, внизу он может оказаться только 10 мм
• Пила используется только для пропила кортикальной пластинки
• В большеберцовой кости пропил можно формировать вертикальнее и более агрессивно работать остеотомом
• В надколеннике пропилы выполняются более косо или практически в направлении друг к другу, формируя треугольный костный блок, полотно пилы не должно пенетрировать заднюю субхондральную костную пластинку, а остеотомом следует работать очень аккуратно во избежание перелома надколенника. Для профилактики перелома также можно предварительно сформировать отверстия по углам предполагаемого костного блока, использовать небольшие полотна пил и, конечно, не торопиться

б) Забор ST-трансплантата:
- Сухожилия нежной и полусухожильной мышц на голени следуют косо (практически горизонтально) и прикрепляются примерно в 5-7 см дистальнее внутренней суставной щели коленного сустава
- Сухожилие портняжной мышцы представляет из себя плоский листок, расположенный над сухожилиями нежной и полусухожильной мышц, поэтому для доступа к ним сухожилие портняжной мышцы необходимо аккуратно мобилизовать и развести в стороны
- Сухожилия часто прикрепляются не только к кости, но и к другим смежным структурам, поэтому перед забором сухожилия необходимо мобилизовать
- Сухожилие полусухожильной мышцы нередко имеет один или два крупных тяжа, соединяющих его с медиальной головкой икроножной мышцы (рис. 2, звездочка), перед забором сухожилия эти тяжи также необходимо рассечь.
- Нюансы техники:
• Для выделения сухожилий можно воспользоваться изогнутым зажимом. Проведите кончик зажима под сухожилием и быстро разведите бранши зажима
• После выделения сухожилий каждое из них можно взять на держалку, в качестве которой использовать дренажную трубку
• Все сращения сухожилий должны быть рассечены. Пропапьпируйте сухожилия на всем их протяжении, чтоб убедиться, что они свободны
• Если вам не удается свободно провести стриппер, остановитесь и еще раз убедитесь в отсутствии сращения сухожилия с окружающими тканями
в) Нюансы забора сухожилия четырехглавой мышцы:
• Заранее определитесь сколько слоев будет содержать ваш трансплантат
• Обязательно сохраните ткань сухожилия по обе стороны от зоны забора трансплантата для последующего восстановления сухожилия
• Сухожилие обрабатывается так же, как и другие сухожильные трансплантаты, в т. ч. если на одном из его концов формируется костный блок. Концы сухожилия прошиваются блокированным швом Krakow или Bunnel
г) Ошибки техники забора трансплантата:
• ВТВ: агрессивная работа пилой и/или остеотомом при формировании надколенникового костного блока может привести к перелому надколенника Если подобное все же произошло, перелом следует сразу фиксировать двумя стягивающими винтами перпендикулярно линии перелома, дефект в области забора трансплантата при этом следует заполнить костью
• ST: если не освободить полностью сухожилия от сращений с окружающими тканями, то при работе стриппером вы можете слишком рано пересечь сухожилие, и трансплантат окажется слишком коротким. Если длина трансплантата окажется недостаточной, следует подумать о других вариантах трансплантата
• Сухожилие четырехглавой мышцы: при заборе значительного по размерам трансплантата в сухожилии может сформироваться слишком большой дефект. При заборе трансплантата следует уделять особое внимание его длине и иметь ввиду, что сухожилие в проксимальном направлении конусовидно сужается
• Загрязнение трансплантата (если вы случайно уронили его): в подобных случаях рекомендуется обильно промыть трансплантат пульсирующей струей раствора антисептика, в качестве которого большинство авторов рекомендуют использовать хлоргексидина биглюконат. Другим вариантом может быть забор нового трансплантата
Положение пациента:
а) Пациент укладывается на операционный стол в положение на спине, коленный сустав сгибается
б) Под все костные выступы на теле и конечностях подкладываются мягкие подушки
в) Противоположная конечность укладывается на подставку
г) На бедро оперируемой конечности, как можно выше коленного сустава, накладывается турникет, голень и бедро обрабатываются антисептиками до уровня турникета
д) Оперируемая конечность фиксируется с помощью бокового упора или ногодержателя:
• Помните, что ногодержатель может работать как турникет, поэтому длительное применение его противопоказано.
Техника операции: забор и обработка трансплантата
а) ВТВ-трансплантат:
• Вертикальный разрез длиной 8-10 см располагается сразу медиальнее срединной линии и следует от точки сразу выше нижнего полюса надколенника до бугристости большеберцовой кости
• Рассекается кожа и подкожная клетчатка, в ране обнажается сухожилие и окружающий его паратенон (рис. 3, А)
• Паратенон тщательно мобилизуется от сухожилия таким образом, чтобы была возможность ушить его по окончании операции (рис. 3, Б)
• Примерно на расстоянии одной трети от медиального края сухожилия надколенника последнее рассекается (рис. 3, В)
• Второй разрез сухожилия выполняется примерно на 10-12 мм латеральнее первого. Таким образом в качестве трансплантата забирается центральная треть сухожилия (рис. 3, Г)
• С помощью осциллирующей пилы и тонкого изогнутого остеотома в надколеннике и бугристости большеберцовой кости формируются костные блоки длиной 25 мм (рис. 3, Д)
• С помощью зажимов, кусачек и ножниц костные блоки моделируются соответственно размерам подготовленных для них каналов
• Большеберцовый костный блок обычно вводится в бедренный канал (поскольку ступеньку этого блока при введении винта увидеть проще), а надколенниковый блок вводится в большеберцовый канал
• Примерно в 5 мм от свободного края большеберцового костного блока через него проводится шов-проводник, а примерно на расстоянии 1/3-2/3 длины надколенникового блока от его свободного края проводятся два шва во взаимно перпендикулярных направлениях. Для этих швов следует использовать прочный шовный материал (например, из ультравысокомолекулярного полиэтилена № 5 [UHMWPE])
• На рис. 3 (Е) показан окончательный вид ВТВ-трансплантата. Через его бедренный конец (слева) проведена нить-проводник. Выступающая в сустав часть трансплантата (ступенька) отмечена маркером. Через большеберцовый конец трансплантата проведены две нити во взаимно перпендикулярных направлениях. Это необходимо для предотвращения пересечения сразу обеих нитей при введении интерферентного винта

б) ST-трансплантат:
• Выполняется вертикальный или косой разрез кожи длиной 3 см, расположенный примерно на 6 см ниже уровня внутренней суставной щели и медиальнее бугристости большеберцовой кости
• Обнажается и отводится в сторону портняжная фасция
• В ране обнаруживаются сухожилия нежной (вверху) и полусухожильной (внизу) мышц и мобилизуются от окружающих тканей (рис. 4, А). Точка прикрепления у этих сухожилий одна
• На каждое из сухожилий накладывается шов-держалка и сухожилия отводятся от зоны своего прикрепления к большеберцовой кости (рис. 4, Б)
• Сухожилия тупо или остро отделяются поднадкостнично от большеберцовой кости (рис. 4, В)
• Для постепенного выделения сухожилий в проксимальном направлении используется закрытый сухожильный стриппер (рис. 4, Г).
• Остатки мышечной ткани с проксимальных концов сухожилий удаляются тупым путем с помощью ложки (рис. 4, Д).
• Сухожилие обрабатывается на специальном столике для обработки трансплантата. На противоположные концы сухожилий также накладываются швы-держалки, и сухожилия фиксируются на столике для обработки в состоянии натяжения (рис. 4, Е).

в) Трансплантат из сухожилия четырехглавой мышцы:
• Выполняется вертикальный разрез кожи длиной 8-10 см от верхнего полюса надколенника в проксимальном направлении.
• Обнажается сухожилие четырехглавой мышцы (рис. 5, А), центральная часть его мобилизуется (рис. 5, Б) и забирается трансплантат шириной 10-12 мм
• Если необходим трансплантат с костным блоком, то последний формируется с помощью осциллирующей пилы точно так же, как при заборе ВТВ-трансплантата (рис. 5, В)
• Трансплантат извлекается (рис. 5, Г) и обрабатывается на операционном столике (рис. 5, Д)
г) Предварительное растягивание трансплантата позволяет уменьшить его стрессовую релаксацию до 50%.

Фиксация трансплантата
• Сегменты трансплантатов фиксируются в костных каналах или к надкостнице вне точек прикрепления нормальных связок коленного сустава
а) Фиксация трансплантатов должна быть прочной, обеспечивать нормальное приживление сухожилия и выполнение им функции, максимально близкой к нативным связкам коленного сустава:
• Фиксация трансплантата со стороны бедренной кости:
- Существует несколько вариантов фиксации (рис. 6, А), которые можно разделить на апертурные (фиксация со стороны межмыщелковой вырезки) и неапертурные или подвешивающие (фиксация со стороны наружной кортикальной пластинки)
б) Точка фиксации нативной крестообразной связки находится на суставной поверхности. Фиксация трансплантата интерферентным винтом максимально близко к суставной поверхности увеличивает стабильность коленного сустава при различных углах сгибания, а также улучшает изометрию трансплантата:
• Фиксация трансплантата со стороны большеберцовой кости:
- Здесь также возможны несколько вариантов, включающих интерферентные винты (наиболее популярный вариант) или винты-шайбы и скобки (для дистального конца трансплантата)
в) Костная ткань метафиза большеберцовой кости отличается меньшей плотностью по сравнению с бедренной костью, прочность на разрыв в этой области фиксации ниже, поэтому здесь следует использовать интерферентные винты большего, чем на бедре, диаметра:
• На рис. 6, Д и 6, Е представлены рентгенограммы в прямой и боковой проекциях после мультисвязочной реконструкции коленного сустава с использованием нескольких различных техник фиксации: подвешивающая фиксация трансплантата ПКС с бедренной стороны и фиксация его со стороны большеберцовой кости биоабсорбируемым винтом, фиксация трансплантата ЗКС металлическим интерферентным винтом, большеберцовый костный блок на бедренной стороне трансплантата ЗКС и фиксация его биоабсорбируемым винтом, винты с шайбами для фиксации медиальной коллатеральной связки и ЗКС


г) Инструментарий и импланты:
- ВТВ и сухожилие четырехглавой мышцы — осциллирующая пила и тонкий изогнутый остеотом
- ST—сухожильный стриппер
д) Спорные вопросы:
- Основным спорным вопросом является вопрос выбора трансплантата, который обычно определяется рекомендациями той или иной школы, правилами, принятыми в конкретном учреждении, или индивидуальными предпочтениями хирурга
е) Возможные осложнения:
- При заборе ВТВ-трансплантата может произойти перелом надколенника
- Риск повреждения ST-трансплантата наиболее велик на сроке 6-8 недель после операции.
- При использовании трансплантатов диаметром менее 8 мм велик риск его несостоятельности. В таких случаях следует подумать об аугментации трансплантата (путем увеличения его диаметра)
Список использованной литературы:
1. Barber FA: The biology and biomechanics of grafts and implants. In Miller MD, editor: Orthopaedic Knowledge Update, Sports Medicine 5, Rosemont, IL, 2015, AAOS (В статье представлен обзор наиболее часто используемых для реконструкции связок и аугментации сухожилий типов трансплантатов, а также сравнительные характеристики ауто- и аллотрансплантатов).
2. Brand J, Weiler A, Caborn DN, Brown CH, Johnson DL: Graft fixation in cruciate ligament reconstruction, Am J Sports Med 28:761-774, 2000 (Авторы провели анализ способов фиксации трансплантатов крестообразных связок коленного сустава. Различные типы трансплантатов могут требовать различной техники фиксации, что напрямую связано с биологическими особенностями интеграции этих трансплантатов).
3. Нара О, Barber FA: ACL fxation devices, Sports Med Arthrosc 17:217-223, 2009 (Анализ нескольких различных вариантов фиксации, используемых при реконструкции передней крестообразной связки, и сравнение преимуществ и недостатков каждого из них).
4. Izquierdo Jr R, Cadet ER, Bauer R, Standwood W, Levine WN, Ahmad CS: A survey of sports medicine specialists investigating the preferred management of contaminated anterior cruciate ligament grafts, Arthroscopy 21:1348-1353, 2005 (Авторы провели опрос среди ортопедов своей страны на тему того, как они действуют в случае контаминации трансплантата. В работе также представлены современные литературные данные, касающиеся этой проблемы).
5. Moline ME, Nonweiller DE, Evan JA, Delee JC: Contaminated anterior cruciate ligament grafts: the efficacy of 3 sterilization agents, Arthroscopy 16:373-378, 2000 (Авторы сравнивают три антибактериальных препарата, которые часто используются для обработки контаминированного в результате падения на пол трансплантата передней крестообразной связки. В контрольной группе (трансплантаты, которые не подвергались обработке), микробиологическое исследование оказывалось положительным в 58% случаев. Наилучшие результаты получены в группе трансплантатов, обрабатываемых хлоргексидином (2% положительных результатов после обработки). В группе трансплантатов, которые обрабатывались неомицином и полимиксином В, положительных результатов оказалось 6%, а среди трансплантатов, обработанных иод-повидоном их было 10%).
6. Tejwani SG, Chen J, Funahashi TT, Love R, Maletis GB: Revision risk after allograft anterior cruciate ligament reconstruction: association with graft processing techniques, patient characteristics, and graft type, Am J Sports Med 43:2696-2705, 2015 (Это крупное ретроспективное исследование связи техник стерилизации трансплантатов и типов используемых трансплантатов с риском ревизионного вмешательства после аллопластики передней крестообразной связки. Результаты свидетельствуют о том, что облучение трансплантата в дозе более 1,8 Мрад. стерилизация с использованием агента BioCleanse, молодой возраст пациентов, мужской пол и пластика с использованием ВТВ-трансплантата сопряжены с более высоким риском клинически значимой несостоятельности трансплантата и связанных с этим ревизионных вмешательств).
Редактор: Искандер Милевски. Дата публикации: 29.3.2020
Информация: реконструкция крестообразной связки
- Длительность пребывания в клинике: 3 дня
- Амбулаторная реабилитация: в течение 4 недель
- Самое раннее время отлета домой: 10 дней после операции
- Рекомендуемое время отлета домой: 14 дней после операции
- Принятие душа возможно: через 7 дней
- Продолжительность нетрудоспособности: 6 недель (в зависимости от рода деятельности)
- Удаление швов: 7-12 дней
- Езда за рулем автомобиля возможна: через 6 недель
При разрыве крестообразной связки не обязательно сразу проведения трансплантации крестообразной связки. Часто удается сшить (реконструировать) частично надорванную крестообразную связку. Так крестообразные связки, оторванные от кости в местах крепления в бедренной кости или голени, могут быть заново зафиксированы.
Для нас очень важно, в зависимости от механизма повреждения, предложить пациенту подходящий метод лечения разрыва крестообразной связки.
Принцип пластики крестообразной связки
Многочисленные исследования показали, что наилучшие результаты по пластике крестообразной связки достигаются при трансплантации собственных аутологичных имплантатов.
Реконструкция крестообразной связки по методу ACL
В настоящее время этот метод применяется как стандартная процедура лечения, если разрыв передней крестообразной связки составляет свыше 50% её диаметра.
Есть несколько вариантов этого метода. Но принцип везде один и тот же: при пластике как задней так и передней крестообразной связки собственное сухожилие пациента является аутологичным трансплантатом, заменяющим разорванную крестообразную связку.
Сухожилие протягивается через туннель, просверленный в бедре и голени. После этого трансплантат крестообразной связки фиксируется в туннеле.
Различие вариантов состоит в следующем:
1. Выбор трансплантата- сухожилие полусухожильной мышцы/ Gracilis сухожилие, или сухожилия связки надколенника (Patelladrittelsehne)
2. Выбор материала для закрепления имплантата (нити, винты, полиэтиленовые штифты).
Какой метод будет использоваться- решается индивидуально, до начала операции.
Откуда берется трансплантат крестообразной связки?
Если используется сухожилие полусухожильной мышцы/ Gracilis сухожилие, то оно изымаются длиной около 25 см через короткий разрез на внутренней стороне голени. Во время послеоперационного периода оставшиеся части сухожилия заживают, так что не наблюдается существенной потери прочности.
Если используется одна треть сухожилия надколенника, то через короткий разрез на передней части колена ниже коленной чашечки изымается треть средней части сухожилия надколенника на краях с небольшими фрагментами кости из надколенника и большеберцовой костей.
Для проведения пластики крестообразной связки малоинвазивным методом мы обычно используем треть сухожилия из передней части коленного сустава, т.к по сравнению с другими методами (например, пластики с Hamstring сухожилием), пациент испытывает меньшую боль.
Особенно использование трети сухожилия надколенника имеет явные преимущества. Трансплантат изымается с небольшим фрагментом кости из коленной чашечки, который значительно облегчает закрепление трансплантата в колене. Эти фрагменты кости вростают в местах крепления трансплантата и стабилизируют трансплантат крестообразной связки. Трансплантат из трети сухожилия надколенника выдерживает нагрузки до 1800-2000 кг, что ненамного ниже максимально возможной нагрузки 2400 кг у природной крестообразной связки. поэтому это сухожилие очень приближается по своим свойствам к естественной крестообразной связке.
При использовании подколенного сухожилия для реконструкции крестообразной связки наблюдаются меньшие послеоперационные боли. Но для заживления требуется больше времени, так как подколенное сухожилие не может быть изъято с фрагментами кости. Длина подколенного сухожилия позволяет сложить его вчетверо, что значительно увеличивает его прочность. Трансплантат выдерживает 2400 кг нагрузки, и таким образом соответствует прочности и жесткости естественной крестообразной связки.
Подготовка трансплантата для реконструкции крестообразной связки
Подготовка коленного сустава для пластики крестообразной связки
Одновременно к трансплантации подготавливается и колено. Имплантат крестообразной связки должен быть, как и естественная крестообразная связка, прочно закреплен в бедре и голени. С этой целью в обеих костях просверливаются анатомически соответствующие каналы. В этих каналах концы трансплантата надежно закрепляются. В местах крепления в течение нескольких месяцев происходит врастание имплатата в кость.
Лечение сопутствующих травм колена
Успешное проведения операции по пластике крестообразной связки включает в себя лечение сопутствующих повреждений в повреждений. При повороте (кручении) коленного сустава могут быть повреждены другие структуры в колене. Опытный хирург-ортопед во время операции на крестообразной связке всегда проверяет колено на разрыв мениска и повреждение хряща. После того, как лечение завершено, имплантат крестообразной связки вводится через артроскопически (минимально-инвазивно) подготовленный канал в колено. Закрепление имплантата крестообразной связки, его положение, а также функции проверяются несколько раз в прямой видимости.
Фиксация имплантата крестообразной связки
Для стабильности трансплантат фиксируется в туннеле специальными винтами. Эти винты изготовлены из саморассасывающегося материала и растворяются примерно через 2 года. Только в случаях плохого качества кости используются винты из титана. При других методах реконструкции крестообразной связки для фиксации используются петли, которые с одной стороны крепятся в туннеле, а с другой к трансплантату.
В голени ноги, где удаление фиксационного материала легкодоступно, можно также альтернативно использовать титановые винты или титановые скобки.
Благодаря артроскопической технике операции травмирование колена, по сравнению с открытой операцией, является незначительным, что влияет положительно как на послеоперационное восстановление так и на косметический результат.
Побочные эффекты и боль после извлечения трансплантата (Entnahmepathologie)
При использовании имплантата из сухожилия надколенника в течение первых нескольких месяцев может наблюдаться в месте забора боль. В это время невозможно обычно ставать на колени.
При выборе полусухожильного сухожилия может трансплантат растянуться, так что, несмотря на реконструкцию крестообразной связки, возможна небольшая неустойчивость сустава. Стабильность трансплантата из надколенного сухожилия выше.
Возможные осложнения после реконструкции крестообразных связок
Расширение туннеля после пластики крестообразной связки
Большой диаметр туннеля является фактором риска, особенно во время ревизионной операции, например, после повторного разрыва крестообразной связки. Точная причина чрезмерного расширения туннеля не установлена. Расширение туннеля может происходить независимо от типа имплантата и метода крепления трансплантата крестообразной связки.
Ограничения подвижности и жесткость коленного сустава
Причиной ограничения подвижности как правило является артрофиброзис (arthrofibrosis). Это ограничение подвижности сустава из-за образования рубцовой ткани, что приводит к дефициту при разгибе коленного сустава. Часто инфекционные заболевания являются причиной образования этого типа рубцов после пластики крестообразных связок, но точная причина остается спорной. Есть основания предполагать, что слишком раннее начало наращивания мускулатуры после пластики крестообразной связки способствует началу arthrofibrosis.
Инфекции после пластики крестообразной связки
После операции по пластике крестообразных связки послеоперационная инфекция наблюдается редко. Если она возникает, то может иметь катастрофические последствия, вплоть до развития остеоартрита у молодых пациентов. Особенно длительность операции способствует возникновению инфекции, поэтому трансплантат должен быть обработан стерильно и как можно быстро.
После пластики крестообразной связки: восстановление и нагрузки
Когда возможна нагрузка на ногу?
При нормальном течении процесса заживления полная нагрузка на ногу возможна уже через два дня после операции. По сравнению с другими методами операций по реконструкции крестообразной связки, метод ACL имеет большое преимущество, т.к. обеспечивает быстрое восстановление подвижности. Например, при полной иммобилизации в течение 7-10 дней теряется 50% мышечной массы в оперированного колена. Восстановление мышц в таком масштабе может занять до 1,5 лет. Часто, сбалансированное восстановление мышц после односторонней деградации мышц так и не достигается.
В период после операции основное внимание уделяется снятию отека коленного сустава.
Впоследствии много внимания уделяется сохранению и увеличению диапазона подвижности сустава. На третьем этапе, который начинается примерно через 3-4 недели после операции, начинается более интенсивное наращивания мускулатуры. На этой стадии реабилитации необходимо активное участие пациента и аккуратное выполнение им дома необходимых упражнений.
Когда возможно занятие спортом
Так как после операции трансплантат вначале теряет прочность, возобновление занятий спортом разрешено не ранее чем через 6 месяцев. До этого времени трансплантату надо время, чтобы стабильно врости в сустав. После того, как врач дает разрешение на нагрузки коленного сустава, можно возобновить занятие всеми видами. После 1 года мы исходим из того, что прочность имплантата крестообразной связки достигает прочности естественной связки. Тем не менее, следует отметить, что коленный сустав в будущем обычно более подвержен травмам из-за немного более низкой способности координации сустава. Это особенно видно в контактных видах спорта на высоких скоростях (футбол, гандбол).
Плаванием и ездой на велосипеде можно начать заниматься через четыре недели после операции. В зависимости от вида спорта и интенсивности, начало занятия спортом следует обсудить с врачом.
Когда возможно возобновить работу?
Сидячими видами деятельности можно начинать заниматься, как правило, через 10-14 дней. Работой на ногах или с нагрузками на колено примерно через 4-6 недели. Хотя нагрузки на ногу разрешены практически сразу, в повседневной жизни следует аккуратно нагружать ногу до полного заживления раны.
Разрыв передней крестообразной связки совершенно не означает, что единственным возможным методом лечения такой травмы будет операция.
Показанием к операции является не сам факт разрыва передней крестообразной связки, а развившаяся вследствие разрыва передне-внутренняя нестабильность голени в коленном суставе.
Частичные разрывы передней крестообразной связки в большинстве случаев не приводят к нестабильности голени, поскольку оставшаяся часть связки может вполне успешно стабилизировать голень в коленном суставе.
Полные разрывы также не всегда приводят к нестабильности. Например, оторвавшаяся передняя крестообразная связка может подпаяться к задней крестообразной связке и при не спротивных нагрузках в таком случае нестабильности не будет, и, соответственно, такое состояние не будет требовать операции.
Стоит еще раз отметить, что передняя крестообразная связка хоть и главный стабилизатор, но не единственный (существуют и другие связки, мышцы, капсула сустава), и даже при полном разрыве оставшиеся неповрежденными структуры могут обеспечивать стабильность при определенном уровне физических нагрузок.
- Консервативное лечение
- Хирургическое лечение
- Осложнения
- Прогноз
- Программа послеоперационной реабилитации
Прежде чем мы поговорим о лечении, стоит разделить повреждения и разрывы передней крестообразной связки по давности. Можно выделить свежие повреждения, когда после травмы колена прошло несколько дней, в колене имеется кровь (гемартроз) и еще ярко выражена боль. Несвежие случаи (до 3-5 недель), когда отек спадает, но связка еще не срослась (имеется ввиду возможность "подпаивания" передней крестообразной связки к задней или срастание частичного микроразрыва). И, наконец, спустя 3-5 недель после травмы можно выделить период, когда все нарушения функции сустава обусловлены только недостаточностью поврежденной передней крестообразной связки, а не болью или отеком острой травмы.

В остром периоде , когда повреждение (растяжение, частичный или полный разрыв) передней крестообразной связки свежее, лечение направлено на снятие боли и отека (гемартроза) коленного сустава. Сразу после травмы не пытайтесь передвигаться без посторонней помощи, желательно вообще не наступать на травмированную ногу - ведь нагрузка может усугубить внутрисуставные повреждения.
Сразу после травмы (и в первые 2-3 суток) нужно прикладывать холод, применять противовоспалительные препараты (обезболивающие таблетки, капсулы). Важен покой для коленного сустава - который подразумевает ограничение и осевой нагрузки на ногу (нельзя наступать на ногу или можно наступать с частичной опорой), и амплитуды движений. Для ограничения амплитуды движений может использоваться гипсовая лонгета, которая полностью исключит движения к коленном суставе, или ортез, который позволяет как полностью запрещать движения, так и ограничивать их в заданной амплитуде за счет специальных регулируемых шарниров. При наличии выраженного гемартроза необходимо отсасывать шприцом скапливающуюся в коленном суставе кровь - это позволит значительно снизить боль.
Во втором периоде (несвежий разрыв) , который начинается после купирования острой боли в коленном суставе и гемартроза, начинают постепенно восстанавливать движения и приступают к тренировке мышц. Физические упражнения, которые укрепляют подколенные мышцы и четырехглавую мышцу бедра, помогут быстрее возвратить нормальную подвижность в суставе. Тренированные мышцы сами по себе могут стабилизировать коленный сустав, что очень важно при повреждении передней крестообразной связки. Если нет каких-либо других повреждений (связок, менисков), то упражнения выполняют с нарастающей амплитудой и интенсивностью, исключая только лишь те движения, которые провоцируют нестабильность. Для ограничения этих движений целесообразно все время использовать ортез для коленного сустава. Спустя 3-5 недель после травмы, после восстановления амплитуды движений и силы мышц, ортез снимают и еще больше увеличивают активность.
Широко распространенная практика полного обездвиживания коленного сустава гипсовой лонгетой на 5-6 недель неправильна, так как она может привести к стойкому ограничению движений в суставе (контрактуре), атрофии мышц. Конечно же, если повреждению передней крестообразной связки сопутствуют другие травмы структур колена (мениски, другие связки), то тактика лечения во втором периоде может быть другой, например, врач может обоснованно полностью запретить движения в коленном суставе или, наоборот, рекомендовать безотлагательную операцию.
В третьем периоде сустав оценивают с "чистого листа" . Грубо говоря, если на нужном уровне физической активности нет признаков нестабильности, то консервативное лечение можно считать успешным. Если при нужном уровне физической активности имеются признаки нестабильности (боль, непослушность колена, выскальзывание, подкашивание и т.д.), то переднюю крестообразную связку можно признать несостоятельной и выходом в такой ситуации может быть операция. Однако важно понимать, что уровень физической активности после прекращения второго периода, когда проводилась иммобилизация, т.е. полное или частичное обездвиживание ортезом, восстанавливается не сразу, а за несколько недель. При этом важно продолжать тренировать передние и задние мышцы бедра, которые могут компенсировать разорванную переднюю крестообразную связку. Если после всего этого сохраняется нестабильность коленного сустава при нужных физических нагрузках, то ставится диагноз хронической передне-медиальной нестабильности, которая лечится только операцией.
Консервативное, т.е. безоперационное лечение изолированных повреждений передней крестообразной связки рекомендуется или может быть эффективным в случаях, когда:
- при частичных разрыв без признаков нестабильности в остром периоде
- при полных разрывах без признаков нестабильности в повседневной жизни у спортсменов, которые более не планируют возвращаться в спорт
- при низких физических запросах (малоподвижный образ жизни).
- у детей и подростков с незакрытыми зонами роста кости
- у пожилых людей (разрывы связки у детей и у пожилых встречаются редко - около 5% случаев от числа всех разрывов)
Консервативное лечение травм передней крестообразной связки обычно не дает хороших результатов у людей, возвращающихся к интенсивным спортивным занятиям. Боль, отек и нестабильность периодически возникают у 56—89% спортсменов с разрывами передней крестообразной связки после консервативного лечения. Важно отметить, что нестабильность увеличивает риск последующих травм внутрисуставных структур (менисков, других связок). Кроме того, в нестабильном коленном суставе сильнее изнашивается хрящ, что приводит к развитию артроза коленного сустава. Без операции вероятность возвращения в профессиональный спорт после полных разрывов передней крестообразной связки составляет не более 20%.
У профессиональных спортсменов операция по восстановлению передней крестообразной связки может быть выполнена и сразу после травмы, т.е. без этапа консервативного лечения. Кроме того, безотлагательная операция может быть целесообразной и в том случае, если разрыву передней крестообразной связки сопутствует и повреждение других внутрисуставных структур. Например, при сопутствующем разрыве мениска его оторванный и болтающийся лоскут может блокировать движения в коленном суставе и, соответственно, полноценное консервативное движение в таком случае не возможно в принципе.
Хирургическое лечение
Операцию делают в том случае, если после консервативного лечения стабильность сустава не соответствует требованиям физической активности. Стоит отметить, что операция дает наилучшие результаты на фоне хороших движений в коленном суставе и сильных мышц, что еще раз подчеркивает важность консервативного этапа лечения. В среднем операции по восстановлению передней крестообразной связки у неспортсменов делают через 6 месяцев после разрыва, но это не значит, что позже операцию делать не нужно. Бывает, что ее делают и через 5-7 лет после травмы. В принципе операция может быть выполнена на любом сроке после травмы, за исключением тех случаев, когда в коленном суставе на фоне разрыва передней крестообразной связки и последовавшей за ним нестабильности коленного сустава развился выраженный артроз.
Идеальный кандидат на операцию — это молодой подвижный человек с объективными (т.е. обнаруживаемыми врачом) и субъективными (ощущаемыми пациентом) признаками нестабильности, желающий заниматься спортом, где необходимы частые рывковые движения и прыжки. Напротив, для больных постарше, с имеющимся дегенеративными изменениями в суставе, не участвующих в соревнованиях и без жалоб на нестабильность сустава больше подходят консервативное лечение, лечебная физкультура.
Сшить разорвавшуюся переднюю крестообразную связку невозможно - для ее восстановления используются трансплантаты, т.е. другие сухожилия (аутотрансплантат из связки надколенника, аутотрансплантат из подколенных сухожилий, аллотрансплантаты) или синтетические протеы. Исключение, пожалуй, только одно - перелом Сегонда (отрыв межмыщелкового возвышения). В таком случае оторвавшийся вместе со связкой костный блок можно фиксировать на свое место.
Еще при первых попытках хирургического восстановления передней крестообразной связки было замечено, что простое сшивание не дает хороших результатов, да это часто и невозможно технически. Начались поиски оптимального способа реконструкции с помощью различных материалов: от искусственных до ауто- и аллотрансплантатов. Аутотрансплантаты - это связки или сухожилия, которые берутся у самого пациента из другого места (связка надколенника, сухожилия хамстринг-мышц и др.). Аллотрасплантаты - специально обработанные связки или сухожилия других людей.
Операцию по восстановлению передней крестообразной связки называют "пластикой передней крестообразной связки" или "стабилизацией коленного сустава". Суть операции заключается в том, что разорвавшуюся связку убирают, а вместо нее ставят заменитель. Сейчас такие операции выполняются малотравматично благодаря артроскопии. Суть артроскопических операций заключается в том, что их выполняют без разрезов, а через маленькие проколы длинной по 1-2 сантиметра. Через один из проколов в сустав вводят артроскоп (оптическую часть видеокамеры), что позволяет осматривать коленный сустав изнутри. Во время операции хирург смотрит на монитор и видит все, что происходит в данный момент в суставе, с большим увеличением – от 40 до 60 раз. Через другой прокол вводят миниатюрные инструменты, которыми и выполняют операцию. Артроскопия позволяет выполнять тончайшие манипуляции на коленном суставе с минимальным повреждением окружающих структур и самого сустава (например, сшивание или удаление части менисков, пересадка хряща, реконструкция связок). Во время операции хирург смотрит на монитор и видит все, что происходит в данный момент в суставе, с большим увеличением – от 40 до 60 раз. Использование современных инструментов и высокочувствительной оптики позволяет выполнять тончайшие манипуляции на коленном суставе с минимальным повреждением окружающих структур и самого сустава (например, сшивание или удаление части менисков, пересадка хряща, реконструкция связок) – и все это через 2–3 небольших разреза.
Восстановленная передняя крестообразная связка в идеале должна по прочности, расположению и функции соответствовать неповрежденной. Проблема прочности решается за счет адекватного выбора материала для пластики, и первостепенным становится расположение трансплантата. Обычно его проводят через каналы в большеберцовой и бедренной костях таким образом, чтобы позиция трансплантата максимально точно соответствовала нормальной связке.
Для успешной реконструкции необходимо подобрать правильную степень натяжения трансплантата и прочно фиксировать его. Натяжение трансплантата определяет его функциональность: слабо натянутый трансплантат не обеспечивает стабильности коленного сустава, туго натянутый — может порваться или ограничить амплитуду движений в коленном суставе.
Реконструкция связкой надколенника. Эта связка соединяет надколенник с большеберцовой костью. Аутотрансплантат отсекают от большеберцовой кости и надколенника с костными фрагментами, таким образом получается связка с костными блоками на концах. В большеберцовой и бедренной костях просверливаются каналы, выходящие в полость коленного сустава. Внутренние отверстия этих каналов в суставе находятся в тех же самых местах, где находились места прикрепления передней крестообразной связки. Трансплантат связки проводится в полость сустава через канал большеберцовой кости. Концы трансплантата протеза фиксируются в костных каналах при помощи специальных металлических или биополимерных рассасывающихся винтов.
Титановый винт очень прочный, но он не рассасывается, что при возможных последующих операциях будет создавать технические трудности. В целом у молодых пациентов мы считаем более предпочтительными рассасывающиеся винты. Иногда такой трансплантат называют BTB-трансплантатом от английской аббревиатуры BTB: bone-tendon-bone (кость-сухожилие-кость). Именно эти костные блоки трансплантата фиксируются в каналах бедренной и большеберцовой кости винтами. Такая фиксация имеет важное преимущество: костный блок трансплантата быстрее срастается со стенками канала - за 2—3 недели, что значительно меньше срока прочного прирастания сухожилия к кости, что требуется, например, у трансплантата из подколенных сухожилий. Края разрезанной связки надколенника, откуда был взят трансплантат, зашиваются.

Аутотрансплантат из подколенных сухожилий. Иногда этот трансплантат называют еще хамстринг-трансплантатом. В качестве материала для пересадки используется сухожилие полусухожильной мышцы бедра, которое забирают специальным инструментом (стриппером) через разрез длинной 3-4 сантиметра.
После забора сухожилия полусухожильной мышцы его складывают пополам, прошивают и, точно также как и при описанном выше BTB-трансплантате, просверливают каналы в бедренной и большеберцовой костях, через которые проводят новую связку, натягивают и фиксируют ее. Иногда для пластики забирают не одно сухожилие, а два (из полусухожильной, нежной или полуперепончатой мышц). Вариантов фиксации такого трансплантата больше, чем BTB - скобы, пуговицы, пины, винты и т.д.
Среди травматологов до сих пор не существует единого мнения о том, какой аутотрансплантат лучше. Реконструкция аутотрансплантатом из связки надколенника травматичнее и восстановление после такой операции протекает сложнее из-за травмирования данной связки. Но зато считается, что такая операция надежнее, костные блоки трансплантата быстрее срастаются со стенками каналов, колено более стабильно, лучше выдерживает нагрузки. Хотя если хирург хорошо освоил технику выполнения операции по реконструкции из подколенных сухожилий, получаются сравнимые результаты. При второй методике операции (из сухожилия полусухожильной мышцы) получается меньше разрезов и в будущем будет практически незаметно, что была операция на колене. При первой методике (из связки надколенника) об операции будет напоминать 5-сантиметровый рубец на месте разреза, через который забирали часть связки надколенника. Но и он часто малозаметен.
Аллотрансплантаты - это ткани, полученные от донора. После смерти человека передняя крестообразная связка или другая связка забирается и отсылается в банк тканей. Там она проверяется на все инфекции, стерилизуется и замораживается. Когда необходима операция врач отправляет запрос в банк тканей и получает нужный аллотрансплантат. Источником аллотрансплантата могут быть связка надколенника, подколенные сухожилия или ахиллово сухожилие. Преимущество этого метода заключается в том, что хирургу не приходится вырезать трансплантат из организма пациента, нарушая его нормальные связки или сухожилия. Такая операция длится меньше, т.к. не тратится время на выделение трансплантата. У аллотрансплантатов существует риск неприживления. В нашей стране такие операции практически не выполняются.
Для лучшего восстановления двухпучковой структуры передней крестообразной связки существуют и методики двухпучковой реконструкции, когда устанавливаются два трансплантата или один, состоящий из двух пучков.
Осложнения
Вероятность успеха при реконструкции передней крестообразной связки очень высока, тем не менее осложнения все же возможны. Одно из наиболее частых — ограничение подвижности коленного сустава (контрактура). Для профилактики сустав полностью разгибают сразу после операции и поддерживают в разогнутом состоянии. Как можно раньше начинают упражнения, увеличивающие амплитуду движений, стараясь достигнуть 90° сгибания за неделю. Кроме того, важно сохранить подвижность надколенника, чтобы по возможности уменьшить рубцевание связок, соединяющих его с бедренной костью. Другое возможное осложнение — боль в переднем отделе коленного сустава (пателло-феморальный артроз), которая возможна после забора BTB-трансплантата. Также после забора BTB-трансплантата бывают редкие переломы надколенника или разрывы его связки, откуда забирался трансплантат.
Кроме того операция может быть неуспешной -трансплантат может порваться или от может вырваться из костных каналов. В таком случае приходится делать еще одну операцию, ревизионную. Для предотвращения этого осложнения важно тщательно выбирать места проведения костных каналов и жестко фиксировать трансплантат, а сам пациент должен четко соблюдать все рекомендации в послеоперационном периоде, во время реабилитации. В литературе описаны единичные случаи компартмент синдрома после пластики передней крестообразной связки.
Прогноз
Цель операции по пластике восстановления передней крестообразной связки — как можно быстрее вернуть больного к желаемому уровню физической активности и избежать осложнений, к которым в первую очередь относится артроз. Совершенствование хирургической техники и методов реабилитации привело к тому, что более 90% больных продолжают заниматься спортом и полностью удовлетворены результатами лечения. Средний срок реабилитации составляет 4—6 месяцев, но некоторые профессиональные спортсмены с успехом приступают к соревнованиям и через 3 мес. Критерии допуска к спортивным занятиям могут отличаться, но всегда ориентируются в той или иной мере на результаты функциональных проб, ощущения больного и данные осмотра. Наиболее общепринятые критерии следующие: восстановление амплитуды движений, увеличение смещаемости голени по данным гониометрии не более чем на 2—3 мм по сравнению со здоровой ногой, сила четырехглавой мышцы не менее 85% от нормы, восстановление силы задней группы мышц бедра, все функциональные показатели составляют не менее 85% нормы.
Программа послеоперационной реабилитации после пластики передней крестообразной связки сухожилиями подколенных мышц
Те же упражнения, что и в IV фазе, но с большей интенсивностью. Если для реабилитации доступен аппарат Biodex, то изокинетические упражнения на нем начинают выполнять со средней скоростью (180-240 градусов в секунду): разгибание (90-30 градусов) и сгибание (0-90 градусов)
Внимание! Все материалы размещенные на странице не являются рекламой,
а есть не что иное как мнение самого автора,
которое может не совпадать с мнением других людей и юридических лиц!
Читайте также:


