Толщина фиброзной капсулы коленного сустава
Без знания показателей нормы грамотно расшифровать протокол УЗИ коленного сустава невозможно. Только соответствие норме характеризует здоровье органа или сустава, а отклонения от этого соответствия говорят о патологии.

Норма
Сейчас приняты следующие нормы, соответствующие рекомендациям профессора В.А. Доманцевича:
- Отсутствие отёка мягких тканей.
- Равномерное распределение однородного гиалинового хряща, его поверхность должна быть гладкой и ровной, с толщиной 2 – 3 мм.
- Расположенная изнутри суставной капсулы синовиальная оболочка в норме определяться не должна.
- Складки этой оболочки, имеющие самостоятельное название синовиальных сумок должны иметь пониженную эхогенность, допускаются разветвления, однако жидкости быть не должно.
- Для суставных поверхностей здоровых костей характерен ровный и чёткий контур без деформации.
- Патологических костных выростов (остеофитов) в норме быть не должно.
Протокол (образец)
Итоговый диагноз не может быть определен лишь на основе протокола УЗИ – выставить его может лишь лечащий врач или даже консилиум. Полученные результаты имеют важное диагностическое значение не только для определения текущего состояния сустава, но и для прогнозирования прогресса болезни (если процедура выполняется повторно).

Преимущества диагностики
В последнее время ультразвуковое сканирование коленного сустава используется чаще рентгена, потому что признано значительно более информативным методом. Большая, чем у рентгена, информативность – главный плюс УЗИ.
Единственная процедура, которую можно назвать альтернативной УЗИ – это МРТ, позволяющая безболезненно и без проколов кожи получить детальную информацию о состоянии суставов.
В нижеследующем видео можно узнать, в каких случаях назначают УЗИ, а когда оно бесполезно.
Патологии
Ценность ультразвукового обследования коленного сустава в том, что именно эта процедура становится ключом к выявлению различных заболеваний.
Практически также часто суставы поражает артрит, воспаления связок и суставных сумок.
Заболевание носит дегенеративно – дистрофический характер, а его причиной является поражение хрящевых тканей поверхностей сустава. Часто первичное выявление остеоартроза происходит у пациентов, обратившихся с болью. Болевые ощущения возникают после нагрузки, но быстро проходят после отдыха, что говорит о начальных стадиях заболевания. Для запущенного остеоартроза характерны боли в суставах даже у пациента, находящегося в состоянии покоя.
По УЗИ для заболевания характерны следующие специфические признаки:
- нечёткие искаженные контуры бедренной и большеберцовой кости;
- снижение толщины хряща;
- наличие костных выростов;
- гиперэхогенные включения;
- неоднородность структуры менисков.
Медицинский термин “артрит” объединяет болезни колена, основным проявлением которых является воспаление частей сустава.
Неизменным спутником артрита становится боль, к которой присоединяются:
- гиперемия в области заболевания;
- снижение подвижности;
- характерный хруст, возникающий при нагрузке.
Чаще всего врачам приходится иметь дело с ревматоидным артритом, для которого характерно:
- увеличение размеров надколенной сумки;
- утолщение суставной оболочки;
- образование выпота в полости сумки, боковых и задних заворотах.
По этим УЗИ-признакам обычно делается заключение о заболевании артритом.
Бурсит – это самая распространенная суставная патология, которая подразделяется на несколько видов.

Различают подагрический, фрикционный и супрапателлярный бурсит, для каждого из них характерны свои особенности:
- Фрикционный бурсит – так же как и подагрический, очень распространен. Если болезнь носит острый характер, то содержимое суставной сумки сначала анаэхогенно, эхогенность повышается позже.
- Подагрический бурсит – изображение на экране демонстрирует гипоэхогенное содержимое, случается, что врач обнаруживает отдельные гиперэхогенные включения. Для острой стадии характерны воспалительные процессы в прилежащих мягких тканях.
- Супрапателлярный бурсит – может быть причиной боли в колене после ушиба чашечки, который остался без должного внимания. Поражает суставные сумки и связки сустава, характеризуется первичным воспалением надколенной сумки и образованием в ней выпота. УЗИ-признаки этой разновидности бурсита – снижение эхогенности на треугольном участке ткани, а также фиброзные спайки в полости сустава (при длительно развивающемся выпоте).
Термин, объединяющий воспалительные болезни тканей сухожилия и дальнейшая их дистрофия. Страдает собственная связка чашечки колена, что проявляется в виде припухлости и боли пораженного участка.
Тендинит ведет к утолщению связки и понижению её эхогенности. При переходе в хроническую форму ультразвуком могут быть определены кальцификаты или фиброзные включения в ткани связки.

Коленный сустав подвержен разнообразным нагрузкам, а значит, и травмам.
Они могут быть самыми разнообразными: от разрыва связок до повреждения мениска и переломов. Малейшие стабильные негативные ощущения, которых раньше не было, говорят о необходимости УЗИ.
В ходе исследования ультразвуком можно определить не только сам факт травмы, но и её малейшие нюансы. Они станут основой для заключения врача.
- При разрыве мышц будет заметно нарушение целостности волокон.
- Для перелома надколенника характерно нарушение контура чашечки и даже визуализация осколков.
- При разрывах связок могут быть видны гематомы, разрывы волокон, снижение эхогенности.
- Нередко разрывы боковых связок сопровождают разрывы менисков или передних крестообразных связок. Статистические данные разнятся у разных исследователей: одни говорят, что частота таких травм составляет от 7,3%, а другие склонны считать, что на долю разрывов связок колена приходится около 60% всех поражений суставного аппарата.
- Для повреждения мениска характерны нарушения целостности контуров, появление гипоэхогенных включений, отеков и выпота.
Заключение
Метод сонографии обладает значительной диагностической эффективностью, которая, однако, очень зависима от квалификации врача-диагноста и совершенства медицинского оборудования. Современная аппаратура, знание анатомических особенностей организма и клинических признаков болезней – вот залог эффективной диагностики не только заболеваний сустава, но и любых других патологий.
Коленный сустав, наряду с тазобедренным, является самым большим и мощным сочленением человеческого скелета. Он объединяет кости бедра и голени, обеспечивающие размах движений при ходьбе. Сочленение имеет сложное комплексное строение, в котором каждый элемент обеспечивает функционирование колена в частности и способность ходить в целом.
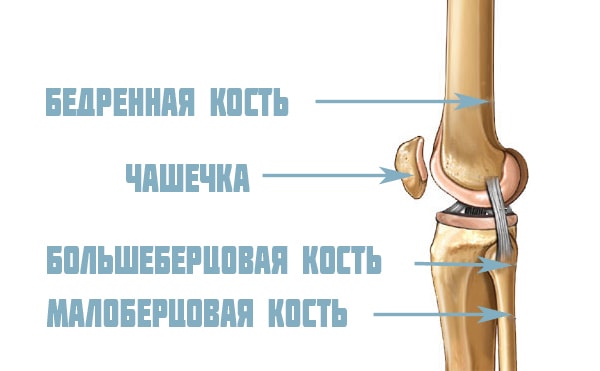
Устройство коленного сустава человека объясняет причину возникающих патологий, помогает понять этиологию и течение воспалительных и дегенеративных заболеваний. Даже небольшие отклонения от нормы в любом элементе сочленения могут стать причиной болевого синдрома и ограничения подвижности.
Анатомия
В формировании сочленения участвуют три кости коленного сустава: бедренная, большеберцовая и коленная чашечка. Внутри сустава, на плато большеберцовой кости расположены мениски – амортизирующие хрящевые прокладки, увеличивающие стабильность структуры и обеспечивающие рациональное распределение нагрузки. Во время движения мениски пружинят – сжимаются и разжимаются, обеспечивая плавность походки и защищая элементы сочленения от истирания. Несмотря на небольшой размер, значение менисков очень велико — при их разрушении снижается стабильность колена и неизбежно наступает артроз.
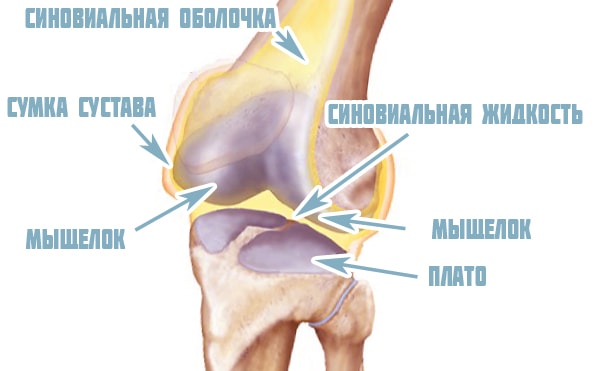
Помимо костей и менисков, составными элементами сочленения являются суставная капсула, образующая завороты коленного сустава и синовиальные сумки, и связки. Формирующие сустав колена связки образованы соединительной тканью. Они фиксируют кости, укрепляют сочленение и ограничивают объем движений. Связки обеспечивают стабильность сустава и препятствуют смещению его структур. При травмах происходит растяжение или разрыв связок.
Иннервация колена осуществляется подколенным нервом. Он находится сзади сочленения и является частью седалищного нерва, проходящего к стопе и голени. Седалищный нерв обеспечивает чувствительность и двигательную способность ноги. За кровоснабжение отвечают подколенные артерия и вена, повторяющие ход нервных ветвей.
Строение коленного сустава
Основными суставообразующими элементами принято считать следующие:
- мыщелки бедренной кости
- плато большеберцовой кости
- коленная чашечка
- мениски
- суставная капсула
- связки
Непосредственно коленный сустав образован головками бедренной и большеберцовой кости. Головка большеберцовой кости почти плоская с небольшим углублением, и ее называют плато, в котором выделяют медиальную, расположенную по срединной линии тела, и латеральную части.
Головка бедренной кости состоит из двух больших округлых выступов шарообразной формы, каждый из которых получил название мыщелок коленного сустава. Расположенный с внутренней стороны мыщелок коленного сустава называют медиальным (внутренним), а противоположный – латеральным (наружным). Суставные головки не совпадают по форме, и их конгруэнтность (соответствие) достигается за счет двух менисков – медиального и латерального соответственно.
Суставная полость представляет собой щель, которая ограничена головками костей, менисками и стенками капсулы. Внутри полости находится синовиальная жидкость, которая обеспечивает оптимальное скольжение при движении, уменьшает трение суставных хрящей и питает их. Входящие в сочленение поверхности костей покрыты хрящевой тканью.
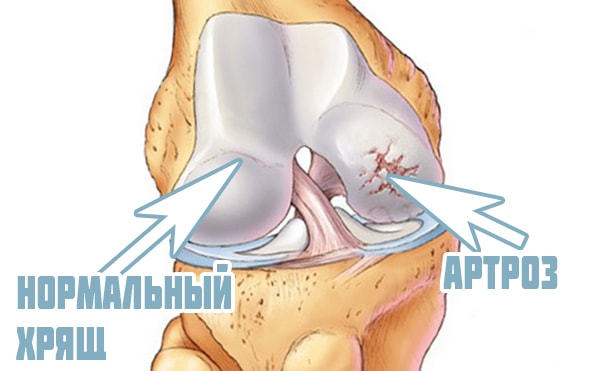
Гиалиновый хрящ коленного сустава белого цвета, блестящий, плотный, толщиной 4-5 мм. Его предназначение – снижение трения между суставными поверхностями при движении. Здоровый хрящ коленного сустава имеет идеально гладкую поверхность. Различные заболевания (артрит, артроз, подагра и пр.) приводят к повреждению поверхности гиалинового хряща, что, в свою очередь, становится причиной болей при ходьбе и ограничения объема движений.
Коленная чашечка
Сесамовидная кость или коленная чашечка закрывает сустав колена спереди и защищает его от травм. Она расположена в сухожилиях четырехглавой мышцы, не имеет фиксации, обладает подвижностью и может смещаться во всех направлениях. Верхняя часть надколенника имеет округлую форму и называется основанием, вытянутую нижнюю часть называют верхушкой. С внутренней стороны колена находится гусиная лапка — место соединения сухожилий 3-х мышц.
Капсула сустава
Суставная сумка коленного сустава представляет собой фиброзный футляр, ограничивающий снаружи суставную полость. Она крепится к большеберцовой и бедренной костям. Капсула имеет слабое натяжение, за счет чего в колене обеспечивается большая амплитуда движений в разных плоскостях. Суставная сумка питает элементы сочленения, защищает их от внешнего воздействия и изнашивания. Расположенный с внутренней стороны колена задний отдел капсулы толще и напоминает решето – через многочисленные отверстия проходят кровеносные сосуды, и обеспечивается кровоснабжение сочленения.
Капсула коленного сустава имеет две оболочки: внутреннюю синовиальную и наружную фиброзную. Плотная фиброзная оболочка выполняет защитные функции. Она имеет простое строение и прочно зафиксирована. Синовиальная оболочка вырабатывает жидкость, получившую соответствующее название. Она покрыта небольшими выростами – ворсинками, которые увеличивают площадь ее поверхности.
В местах контакта с костями сочленения синовиальная оболочка образует небольшое выпячивание — заворот коленного сустава. Всего выделяют 13 заворотов, которые классифицируют в зависимости от места расположения: медиальный, латеральный, передний, нижний, верхний заворот. Они увеличивают полость сочленения, а при патологических процессах служат местами скопления экссудата, гноя и крови.
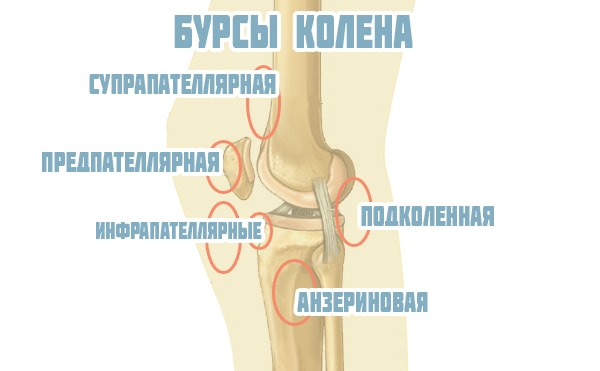
Сумки коленного сочленения
Синовиальные сумки являются важным дополнением, благодаря которому мышцы и сухожилия могут свободно и безболезненно двигаться. Выделяют шесть основных сумок, которые имеют вид небольших щелевидных полостей, образованных тканью синовиальной оболочки. Внутри они содержат синовиальную жидкость и могут сообщаться с полостью сочленения или нет. Сумки начинают образовываться после рождения человека, под влиянием нагрузок в области коленного сочленения. С возрастом увеличивается их количество и объем.
Биомеханика колена
Коленный сустав предоставляет опору всему скелету, принимает на себя вес тела человека и испытывает наибольшую нагрузку при ходьбе и движении. Он выполняет много разнообразных движений, в связи с чем обладает сложной биомеханикой. Колену доступно сгибание, разгибание и круговые вращательные движения. Сложная анатомия коленного сустава человека обеспечивает его широкий функционал, слаженную работу всех элементов, оптимальную подвижность и амортизацию.
Патологии коленного сочленения
Патологические изменения костно-мышечной системы могут быть вызваны врожденной патологией, травмами и заболеваниями. Основными признаками, сигнализирующими о наличии нарушений, является:
- воспалительный процесс;
- болезненные ощущения;
- ограничение подвижности.
Степень поражения элементов сочленения вкупе с причиной их возникновения определяет локализацию и интенсивность болевого синдрома. Боли могут диагностироваться периодически, носить постоянный характер, появляться при попытке согнуть/разогнуть колено или быть следствием физических нагрузок. Одним из последствий протекающих воспалительно-дегенеративных процессов служит деформация коленного сустава, приводящая к тяжелым заболеваниям вплоть до инвалидности.
Аномалии развития коленного сочленения
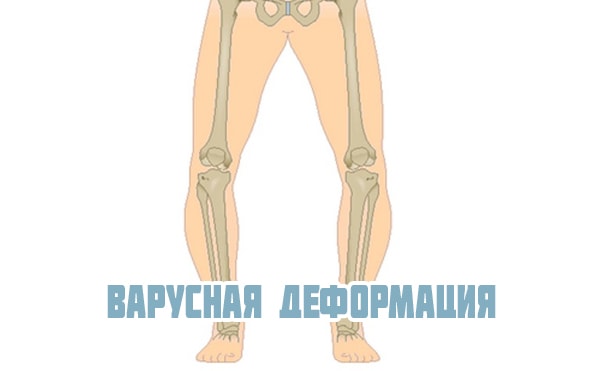
Встречается вальгусная и варусная деформация коленных суставов, которая может быть врожденной или приобретенной. Диагноз ставится с помощью рентгеновского снимка. В норме ноги стоящего человека прямые и расположены параллельно друг другу. При вальгусной деформации коленного сустава они искривлены – с наружной стороны появляется открытый угол в области колена между голенью и бедром.
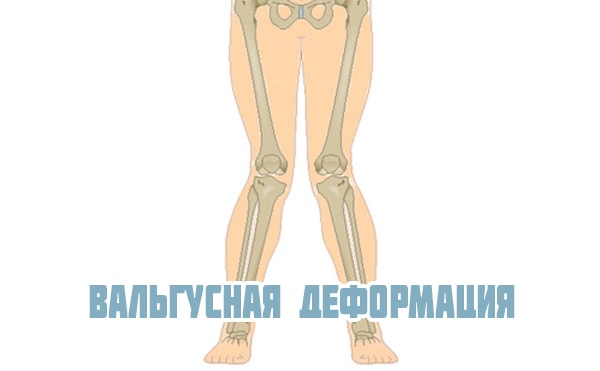
Каждый вид искривления является сложной патологией, требующей комплексного лечения. Если ее не лечить, довольно высок риск формирования чрезмерной подвижности колена, привычных вывихов, тяжелых контрактур, анкилозов и патологий позвоночника.
Она является приобретенной патологией и чаще всего появляются при деформирующем артрозе. При этом хрящевая ткань сочленения подвергается разрушению и необратимым изменениям, приводящим к потере подвижности колена. Также деформация может стать следствием травм и воспалительно-дегенеративных заболеваний, вызвавших изменения структуры костей, мышц и сухожилий:
- сложный перелом со смещением;
- разрыв связок;
- привычный вывих колена;
- иммунные и эндокринные заболевания;
- артрит и артроз.
У взрослых лечение деформированного коленного сустава неразрывно связано с основной причиной и носит симптоматический характер. Терапия включает следующие пункты:
- обезболивающие препараты;
- НПВС — нестероидные противовоспалительные средства;
- глюкокортикостероиды;
- сосудорегулирующие препараты и венотоники;
- хондропротекторы;
- ЛФК;
- физиотерапевтическое лечение;
- массаж.
Медикаментозное лечение направлено на устранение болевого синдрома, восстановление хрящей, улучшение обмена веществ и питания тканей, сохранение подвижности сочленения.
Проявляющаяся к 10-18 месяцам приобретенная варусная или вальгусная деформация коленных суставов у детей связана с отклонениями в формировании опорно-двигательной системы ребенка. Как правило, деформация диагностируется у ослабленных детей, имеющих мышечную гипотонию. Она появляется в результате нагрузки на ноги на фоне слабого мышечно-связочного аппарата. Причиной такого отклонения может быть недоношенность ребенка, внутриутробная гипотрофия, врожденная слабость соединительной ткани, общая слабость организма, перенесенный рахит.
Причиной вторичной патологии, вызвавшей аномалии в формировании коленного сустава, выступают нейромышечные заболевания: полинейропатии, ДЦП, миодистрофии, полиомиелит. Деформация сочленения не только вызывает искривление ног, но и крайне пагубно сказывается на всем организме.
Довольно часто страдают стопы и тазобедренные сочленения, с возрастом развиваются плоскостопие и коксартроз.
Лечение вальгусной и варусной деформации у детей включает:
- ограничение нагрузок;
- ношение ортопедической обуви;
- использование ортезов и туторов;
- массаж;
- физиопроцедуры, наиболее часто — парафиновые обертывания;
- занятия лечебной физкультурой.
Заключение
Имеющий сложное строение коленный сустав несет большую нагрузку и выполняет множество функций. Он является непосредственным участником хождения и влияет на качество жизни. Внимательное отношение к своему организму и забота о здоровье всех его составляющих элементов позволит избежать боли в коленях и надолго сохранить активный образ жизни.
Упражнения при артрозе коленного сустава по методике Бубновского

Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ?
Глава Института: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.

С. М. Бубновским разработана эффективная методика лечения артроза колена без использования медикаментов. Ежедневное выполнение упражнений способствует укреплению мышц, улучшению кровообращения, повышению объема движений. Лечебная гимнастика по Бубновскому при артрозе коленного сустава обязательно сочетается с техникой глубокого дыхания, тепловым и холодовым воздействием, работой с психологом.
Для лечения суставов наши читатели успешно используют Артрейд. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Артроз коленного сустава (гонартроз) — дегенеративно-дистрофическая патология, поражающая внутрисуставной хрящ. Заболевания чаще всего диагностируется у пациентов после 40-50 лет. Чем старше человек, тем выше риск поражения колена артрозом из-за постепенного замедления восстановительных процессов. Мужчины страдают от гонартроза реже женщин. Врачи объясняют это изменением гормонального фона в период климакса, ухудшения усвоения кальция костными структурами колена.
По мере прогрессирования патологии в деструктивный процесс вовлекаются суставная капсула, связки, сухожилия. Артроз нередко осложняется синовитом — воспалением синовиальной оболочки, усугубляющим его течение.
Ведущий симптом гонартроза — боль. Она слабая на начальном этапе его развития, быстро исчезающая после непродолжительного отдыха. Но вскоре боли становятся постоянными, усиливаются при ходьбе, длительном нахождении на ногах. Чтобы не спровоцировать их появление, человек намеренно ограничивает двигательную активность, что приводит к ослаблению мышц ног.
Еще один типичный признак артроза колена — хруст при сгибании и разгибании сустава. Вызван он совсем не отложением солей, как многие считают, а разрушением хрящевой прокладки. Теперь костные поверхности не плавно скользят относительно друг друга, а смещаются с трудом. Из-за этого при движении и слышаться щелчки, хруст, потрескивание.
Одним из факторов, определяющих лечебную тактику, становится стадия артроза. Она устанавливается после проведения рентгенографии, по специфическим признакам разрушения хрящей и деформации костей. Для каждой стадии характерны определенные симптомы.
С. Бубновский — известный мануальный терапевт, автор метода кинезитерапии. Это вид лечебной физкультуры, направленный на устранения всех симптомов артроза коленного сустава, восстановления привычного объема движений.
На начальном этапе занятий С. Бубновский рекомендует пациентам постепенно снижать дозы применяемых препаратов, а затем отказаться от них вовсе. Основной девиз кинезитерапии — движение через боль.
Лечебный эффект методики основан на разумном сочетании пассивных и активных движений, дыхательной гимнастики, физиотерапии и различных массажных техник. Тактика кинезитерапии условно подразделяется на несколько этапов:
- задачей силовых упражнений является не наращивание мышечной массы, а приобретение навыков контролировать интенсивность болей;
- выполнение функциональных упражнений позволяет выработать определенные двигательные стереотипы, что становится отличной профилактикой болезненных рецидивов;
- на заключительном этапе практикуется использование динамических упражнений для полного устранения скованности движений.
На первом приеме врач объясняет, что при гонартрозе болит не сустав, а окружающие его мышцы. Поэтому за счет их укрепления, повышения эластичности можно полностью избавиться от болевого синдрома любой выраженности, нормализовав тем самым работу колена.
Гонартроз — заболевание, которое пока полностью вылечить не удается. Не синтезировано еще препаратов, способных восстановить истонченную, уплотнившуюся хрящевую прослойку колена. Но с помощью кинезитерапии удается вернуться к активному образу жизни даже при ее сильном разрушении.
Наиболее терапевтически эффективна методика С. Бубновского на начальном этапе развития артроза. Ситуация еще не усугублена приемом анальгетиков, с помощью которых человек легко избавляется от болей, не прилагая никаких усилий. Трудно заставить пациента тренироваться, превозмогая боль, если он знает, что для ее устранения достаточно принять одну таблетку.
Регулярные занятия по методу С. Бубновского также рекомендованы для лечения гонартроза, развившегося после травм или хирургических вмешательств. В процессе тренировок укрепляются не только мышцы — связки и сухожилия становятся более прочными и одновременно эластичными.
Кинезиотерапия — самый эффективный способ нормализовать работу сустава и при гонартрозе высокой степени тяжести даже при его устойчивой деформации. Часто больные приходят в реабилитационные центры, опираясь на трость или костыли, а покидают их без каких-либо намеков на ранее неустойчивую походку.
Перед началом тренировок С. Бубновский рекомендует посетить психолога, практикующего занятия с пациентами с тяжелыми патологиями суставов. Он объяснит принципы предстоящего лечения движениями, мобилизует больного на борьбу с гонартрозом, поможет обрести уверенность в себе. Для того чтобы терапевтическое действие лечебной гимнастики было максимальным, необходимо соблюдать такие правила:
- тренироваться под руководством врача-реабилитолога. К выполнению упражнений в домашних условиях можно приступать только после приобретения навыков дозировать возникающие нагрузки. Иначе одновременно с укреплением мышечного каркаса колена будут медленно разрушаться его хрящевые ткани;
- отказаться от применения обезболивающих препаратов, включая мази. Под категорическим запретом находятся и народные средства, использование которых в лучшем случае не наносит вреда здоровью;
- хотя бы раз в неделю посещать баню (при отсутствии противопоказаний). Благодаря действию горячего влажного пара в коленном суставе ускоряется кровоснабжение тканей питательными веществами. Улучшается и психоэмоциональное состояние человека, что немаловажно для проводимой терапии.
На этапе первых тренировок пациента обучают правильному дыханию. Оно должно быть, глубоким, повышающим эффект занятий. При выполнении некоторых упражнений нужно издавать горловые звуки для усиления вибрирующих движений, максимального обеспечения кислородом организма.
Разминка обязательна перед основной тренировкой. Нужно выполнить наклоны и повороты головы, корпуса, пройтись по залу, немного выше, чем обычно, поднимая колени, сделать махи и круговые вращения руками. После того как дыхание нормализуется, можно приступать к занятию. Комплекс упражнений составляется реабилитологом индивидуально для пациента после изучения результатов диагностики. Наиболее часто при артрозе рекомендуются следующие:
- лечь на спину, поочередно подтягивать согнутые ноги к корпусу, при необходимости помогая руками;
- сесть, выпрямить ноги, руками упереться о пол сзади спины. Перекидывать согнутую ногу через другую, стараясь коснуться коленом гимнастического коврика. Повторить упражнение в противоположную сторону;
- встать на четвереньки, потянуться, приподнимать вверх сначала правую согнутую в колене ногу, затем левую;
- лечь на спину, поднять ноги и выполнять ими круговые вращения, имитируя езду на велосипеде;
- сидя на табурете, поочередно поднимать колени как можно выше, задерживаясь в этом положении на 5 секунд;
- лечь на живот, делать махи прямыми ногами, ощущая напряжения в мышцах поясницы. На завершающем этапе отрывать от пола одновременно и ноги, и руки;
- лечь на спину, поднимать сразу две ноги, разводить в стороны, сгибать в коленях, делать махи лодыжками;
- выполнять неглубокие приседания, на начальном этапе тренировок пользуясь перекладиной.
Занятия всегда заканчиваются растяжкой. Нужно встать на четвереньки, округлить спину, опуская голову вниз, а затем прогнуть ее, приподняв подбородок. Из этого положения сесть на колени, не отрывая рук от пола и хорошо потянуться.
Основная задача кинезитерапии — возвращение пациента к активному образу жизни. Лечение артроза по методу С. Бубновского направлено на предупреждение распространения патологии на другие суставы. Ведь при нарушении работы колена неправильно перераспределяются нагрузки при ходьбе. Они ложатся в основном на тазобедренный и голеностопный сустав, провоцируя развитие и в них деструктивно-дегенеративного процесса. Регулярные тренировки помогают вернуть прежний объем движений, улучшить осанку, избавиться от хромоты.
Нельзя заниматься при респираторных и кишечных инфекциях, особенно если они сопровождаются высокой температурой, ознобом, лихорадочным состоянием, желудочно-кишечными расстройствами. Противопоказанием становится и полное обездвиживание (анкилоз) колена — в этом случае необходимо эндопротезирование. Врачи запрещают тренироваться при остро протекающем воспалении в суставе, наличии злокачественных опухолей любой локализации, недавно перенесенном хирургическом вмешательстве.
Массаж — важная составляющая лечения гонартроза по методу С. Бубновского. Он усиливает терапевтический эффект физкультуры, помогает мышцам адаптироваться к постоянно возникающим нагрузкам. Используются различные виды массажа — классический, акупунктурный (точечный), баночный (вакуумный).
Профилактика артроза коленного сустава направлена на исключение из привычного образа жизни факторов, провоцирующих его развитие. Это низкая двигательная активность, повышенные физические нагрузки, лишний вес, курение, дефицит витаминов и микроэлементов в организме. А для предотвращения обострений патологии врачи рекомендуют ежедневно заниматься лечебной физкультурой, избегать переохлаждений. В качестве профилактики рецидивов практикуется ношение наколенников из овечьей или верблюжьей шерсти с согревающим эффектом, а также плотных эластичных ортезов.
Коленный сустав образуют: мыщелки бедренной кости, мыщелки большеберцовой кости и надколенник. В половине случаев по длине мыщелки бедренной кости равны, во второй половине преобладает длина наружного мыщелка. Медиальный мыщелок во всех случаях шире и выше наружного. Суставные площадки большеберцовой кости имеют следующие размеры: у медиального мыщелка — длина 4,1—5,3 см, ширина — 2,8—3,8 см, у латерального мыщелка — длина 3,3—4,9 см, ширина — 3,0—4,1 см. Толщина хрящевого покрова у мыщелков бедренной кости в центре равна 1,6—6 мм, а по направлению к периферии постепенно уменьшается. Надколенник имеет в среднем: длину 3,3—5,3 см, ширину 3,6—5,5 см и толщину 2—2,8 мм.
Суставная поверхность мыщелков бедренной кости выпукла, верхняя суставная поверхность большеберцовой кости вогнута. Конгруентность суставных поверхностей увеличивается за счет хрящевых менисков. Meniscus lateralis шире и короче медиального мениска, по форме напоминает неполное кольцо, но может иметь вид диска (1,6%), полностью разделяя сочленяющиеся поверхности, или по форме приближаться к нему (6,5%), имея в центре отверстие. Meniscus medialis, полулунный по форме, имеет неодинаковую ширину, суживаясь в средней части. Передние рога менисков фиксированы передними связками к большеберцовой кости и связаны между собой lig. transversum genus (встречается от 56 до 73,5% случаев). Кроме того, медиальный мениск при помощи lig. meniscofemorale anterius, которая начинается от переднего отдела мениска и прикрепляется к внутренней поверхности латерального мыщелка спереди от задней крестообразной связки (встречается от 20,6 до 45,3% случаев). Латеральный мениск с помощью lig. meniscofemorale posterius (встречается от 33,3 до 60% случаев), которая начинается от заднего края латерального мениска сзади от задней крестообразной связки и прикрепляется к наружной поверхности медиального мыщелка бедренной кости. Внутренний, тонкий край менисков свободен, наружный — сращен с капсулой сустава, за исключением задне-латеральной поверхности латерального мениска, которая непосредственно соприкасается с сухожилием подколенной мышцы, покрытой синовиальной оболочкой в пределах recessus subpopliteus. Протяженность этого участка в среднем равна 1/5 наружной окружности мениска.

Рис. 150. Вскрытый коленный сустав; вид спереди.
Полость коленного сустава представляет собой сложный комплекс сообщающихся щелей, ограниченных сочленяющимися костями, менисками, капсулой сустава, покрытыми синовиальной оболочкой внутрисуставными связками и жировыми выпячиваниями. Емкость полости сустава у взрослых людей при согнутом колене колеблется в пределах 75— 150 см3. Предельная емкость полости сустава у мужчин 150 см3, у женщин 130 см3.
Капсула коленного сустава имеет наружную фиброзную и внутреннюю синовиальную оболочки (слои). Синовиальная оболочка прикрепляется по краям менисков и суставных хрящей и, прилегая на определенных участках к бедренной и большеберцовой костям, к внутренней поверхности фиброзного слоя капсулы сустава, жировой клетчатке, внутрисуставным связкам и сухожилию четырехглавой мышцы бедра, образует в различных местах выпячивания — завороты. Фиброзная оболочка капсулы на большеберцовой кости прикрепляется, несколько отступя вниз от суставного хряща и достигая спереди бугристости большеберцовой кости; она прочно фиксирована к краям надколенника, выше которого капсула прикрепляется к сухожилию четырехглавой мышцы бедра, переходит затем значительно выше суставного хряща на передне-боковые поверхности бедренной кости, спускается по ним, огибает снизу, а затем сзади надмыщелки и прикрепляется над мыщелками по linea intercondylaris.
Коленный сустав имеет девять заворотов: пять спереди и четыре сзади. Выпячивание синовиальной оболочки, расположенное выше надколенника и образующее верхний надколенный заворот, ограничено: спереди — четырехглавой мышцей бедра, сзади — бедренной костью, вверху и частично с боков — складкой, возникающей в результате перехода синовиальной оболочки с задней поверхности четырехглавой мышцы бедра на переднюю поверхность бедренной кости. По данным в 90,5% случаев в своде верхнего заворота существует больших или меньших размеров отверстие, через которое заворот сообщается с bursa suprapatellaris, а иногда образует совместное выпячивание, поднимающееся выше надколенника на 10—12 см. Длина верхнего заворота равна 5—8 см (в среднем 6,4 см), ширина — 3—10 см.
Сверху, с боков и сзади верхний заворот окружен клетчаткой. Сверху к синовиальной оболочке заворота подходит m. articularis genus. Нижнебоковые отделы верхнего заворота переходят с медиальной стороны в передний верхний медиальный заворот, с латеральной — в передний верхний латеральный заворот. Оба последних заворота расположены по бокам и выше надколенника соответственно спереди от переднемедиальной и передне-латеральной поверхностей мыщелков бедренной кости и позади фиброзного слоя капсулы сустава, прикрытой mm. vastus medialis и lateralis, а также retinacula patellae mediale и laterale. По бокам суставных поверхностей бедренной кости эти завороты спускаются вниз до менисков. Щелями между менисками и суставной поверхностью большой берцовой кости они сообщаются с нижними заворотами, а щелями между наружными поверхностями мыщелков и капсулой сустава и между внутренними поверхностями мыщелков и крестообразными связками, покрытыми синовиальной оболочкой, сообщаются с задними верхними заворотами. При этом медиальная мыщелково-капсулярная щель шире латеральной. Наиболее узкая часть мыщелковосвязочной щели расположена у межмыщелкового возвышения большой берцовой кости, а сами мыщелково-связочные щели меньше и короче, чем мыщелково-капсулярные.


Рис. 151. Суставные поверхности, мениски и связки коленного сустава на поперечном распиле на уровне суставной щели (3/4).
В переднюю часть полости сустава по бокам от надколенника вдаются индивидуально выраженные складки — plicae alares, от которых или от верхушки надколенника к передней крестообразной связке направляется plica synovialis infrapatellaris. Эти складки синовиальной оболочки образуются выпячиванием жировой ткани — corpus adiposum infrapatellare, которое располагается ниже надколенника и позади lig. patellae и фиброзной оболочки капсулы сустава, отделяя от полости сустава bursa infrapatellaris profunda.

Рис. 152. Связки, укрепляющие сумку коленного сустава; вид сзади.
Ниже медиального и латерального менисков между капсулой сустава и передними верхнемедиальной и верхне-латеральной частями большеберцовой кости расположены соответственно передний нижний медиальный и передний нижний латеральный завороты. Вверху оба заворота щелью между мениском и хрящевой поверхностью большеберцовой кости сообщаются с общей полостью коленного сустава. Концы заворотов, обращенные к средней линии сустава, замкнуты и ограничены спереди corpus adiposum infrapatellare. Передние нижние медиальный и латеральный завороты переходят каждый со своей стороны в задние нижние медиальный и латеральный завороты, ограниченные, как и передние, сверху менисками, спереди и с боков — большеберцовой костью, сзади — сумкой сустава. Концы заворотов, обращенные к средней линии сустава, замкнуты: у медиального заворота по внутреннему краю задней крестообразной связки, у латерального — несколько кнаружи от латерального края этой же связки.
Задние верхние медиальный и латеральный завороты расположены каждый на своей стороне выше менисков, между задними частями медиального и латерального мыщелков и покрывающими их отделами капсулы коленного сустава. Задние верхние завороты, как и нижние, не сообщаются друг с другом. Их разделяет покрытая синовиальной оболочкой с медиальной и латеральной стороны клетчатка межмыщелковой ямки. Спереди эта клетчатка прилежит к крестообразным и менискобедренным связкам, сзади — к фиброзной оболочке капсулы сустава. К задним верхнему и нижнему латеральным заворотам прилежит сухожилие подколенной мышцы, которое здесь спереди и с боков покрыто синовиальной оболочкой, образующей recessus subpopliteus. Этот карман большими или меньшими отверстиями может сообщаться с задними верхним и нижним латеральными заворотами, в результате чего оба заворота сообщаются друг с другом каналом, который встречается в 85% случаев. В остальных случаях этот канал замкнут и представлен выпячиванием со стороны заднего верхнего латерального заворота. Нижний конец recessus subpopliteus в 88% случаев непосредственно прилежит к задней поверхности articulatio tibiofibularis, а в 18,5% случаев сообщается с ним, соединяя полости коленного и большеберцового и малоберцового суставова. Важное практическое значение (проникновение гноя при гоните за пределы сустава, возникновение параартикулярных флегмон) имеют сообщения полости коленного сустава с синовиальными сумками мышц, которые являются слабыми местами капсулы коленного сустава. Согласно наблюдениям В. М. Амбарджаняна, такие сообщения встречаются между задним верхним медиальным заворотом коленного сустава и bursa subtendinea m. gastrocnemii medialis (80%) или bursa m. semimembranosi (10%) и между задним верхним латеральным заворотом и bursa subtendinea m. gastrocnemii lateralis (24%). К слабым местам капсулы коленного сустава относят также recessus subpopliteus и верхний надколенный заворот. Прорываясь через слабые места, гной может образовывать передние глубокие затеки бедра в виде меж- и подфасциальных флегмон под головки m. quadriceps femoris. При подколенных затеках гной из подколенной ямки может распространяться как на бедро, так и на голень. Капсулу коленного сустава укрепляют сухожилия прилежащих мышц, внутренние и наружные связки. Кроме описанных выше мениско-бедренных связок, между синовиальной и фиброзной оболочками сустава располагаются крестообразные связки колена. Lig. cruciatum anterius начинается от задней части внутренней поверхности латерального мыщелка бедра, направляется вниз, вперед и медиально и прикрепляется к задней части area intercondylaris anterior и к передней части tuberculum intercondylare mediale большой берцовой кости.

Рис. 153. Вскрытый коленный сустав; вид сзади.
Длина связки по медиальному краю равна 3,3 см, по латеральному — 2,6 см. Lig. cruciatum posterius начинается от наружной поверхности медиального мыщелка бедра, направляется вниз и немного назад и, перекрещиваясь с передней крестообразной связкой, прикрепляется к area intercondylaris posterior и к заднему краю верхней суставной поверхности большеберцовой кости. Длина связки по латеральному краю равна 3,9 см, по медиальному — 2,9 см.

Рис. 154. Вскрытый коленный сустав; вид с медиальной стороны.

Рис. 155. Вскрытый коленный сустав; вид с латеральной стороны.
Спереди сустав укреплен lig. patellae, идущей от надколенника к бугристости большеберцовой кости. Спереди и медиально — retinaculum patellae mediale, состоящей из поперечных волокон, идущих от медиального надмыщелка к надколеннику, и продольных волокон. Спереди и латерально расположена retinaculum patellae laterale, поперечные волокна которой идут от латерального надмыщелка к надколеннику, а продольные — от надколенника к передне-латеральному краю большеберцовой кости и к tractus iliotibialis. С латеральной стороны сустав укреплен lig. collaterale fibulare. Малоберцовая окольная связка начинается от латерального надмыщелка бедренной кости и прикрепляется к головке малоберцовой кости в виде плоско-округлого шнура. Длина связки равна 4—7 см, толщина — 2—8 см. Связка идет изолированно от суставной сумки. Внизу у головки малоберцовой кости ее охватывает футляром или просто к ней прилежит сзади или снаружи сухожилие двуглавой мышцы бедра. С медиальной стороны капсулу коленного сустава укрепляет lig. collaterale tibiale. Она начинается от медиального надмыщелка бедра и прикрепляется к медиальной поверхности большеберцовой кости. Длина связки равна 7,1—12,5 см, ширина — 5—15 мм. Почти в половине случаев связка имеет вид широкой ограниченной полосы, иногда (22%) развита только передняя часть связки, иногда (13%) вся связка развита недостаточно. Сзади суставную сумку коленного сустава укрепляет обособленная снаружи, но интимно связанная с сумкой косая подколенная связка. Lig. popliteum obliquum идет от задне-медиального края большеберцовой кости к латеральному мыщелку бедренной кости; чаще всего хорошо выражена. Связка является продолжением латерального пучка сухожилия полуперепончатой мышцы. Другая связка — lig. popliteum arcuatum — дугообразно охватывает сзади верхнелатеральную часть подколенной мышцы и входит в состав ее фиброзного влагалища. Коленный сустав по форме является блокошаровидным, а по функции — блоковращательным.

Рис. 156. Сагиттальный распил коленного сустава.
Кровоснабжение коленного сустава осуществляется из rete articulare genus. От артериальной сети коленного сустава образуются сети синовиальной оболочки, расположенные в подсиновиальном слое и в толще синовиальной оболочки. Мениски кровоснабжаются сосудами из прилежащих отделов синовиальной оболочки, от средней и нижних медиальной и латеральной артерий колена. Крестообразные связки кровоснабжает средняя артерия колена, которая около связок делится на восходящие и нисходящие ветви, питающие не только связки, но и эпифизы бедренной и большеберцовой костей, клетчатку, синовиальную оболочку, мениски. Нисходящая ветвь передней крестообразной связки образует постоянный анастомоз с веточками, проникающими в plica synovialis infrapatellaris от нижних артерий колена и передней большеберцовой возвратной артерии.

Рис. 157. Фронтальный распил коленного сустава.
Вены из всех частей коленного сустава берут начало от капиллярных сетей. Мелкие вены идут независимо от артерий, а крупные — по одной или по две сопровождают артерии. Мелкие вены мыщелков бедренной кости объединены в единое сплетение, из которого формируются более крупные вены, выходящие на поверхность кости по боковым поверхностям мыщелков над facies patellaris, в области меж-мыщелковой ямки и в нижней части подколенной поверхности. В мыщелках большеберцовой кости внутрикостные вены расположены во фронтальной плоскости перпендикулярно длинной оси диафиза и 8—10 стволами выходит на поверхность кости в области боковых поверхностей мыщелков.
Лимфа от коленного сустава оттекает по лимфатическим сосудам, сопровождающим кровеносные сосуды. От верхне-медиального отдела сумки коленного сустава лимфатические сосуды по ходу a. genus descendens и a. femoralis идут к глубоким паховым лимфатическим узлам. Из района ветвления верхних и нижних медиальных и латеральных артерий колена и передней большеберцовой возвратной артерии лимфа оттекает в подколенные лимфатические узлы. От задних отделов сумки сустава, от крестообразных связок лимфа оттекает в лимфатический узел, расположенный на капсуле, чаще всего около a. genus media.
К коленному суставу подходят многочисленные ветви бедренного, запирательного и седалищного нервов. Капсулу и связки передней поверхности сустава иннервируют: I) в области медиальных квадрантов — веточки от rr. cutanei anteriores и кожно-мышечная ветвь бедренного нерва (иногда очень крупная — от 0,47 до 1,2 мм в поперечнике), спускающаяся вниз по m. vastus medialis и делящаяся на 3—5 ветвей. Иногда более мелкие ветвления от этой ветви проникают в передний нижне-латеральный квадрант; 2) стволики мышечной ветви, иннервирующей m. vastus medialis; 3) г. infrapatellaris от n. saphenus иннервирует нижне-медиальный и нижне-латеральный квадранты капсулы сустава. Ветви г. infrapatellaris могут проникать также и в верхние квадранты капсулы. Веточки запирательного нерва, идущие в составе n. saphenus, иннервируют чаще верхне-медиальный и реже верхнелатеральный квадранты капсулы; 4) капсулу и связки верхне-латерального квадранта иннервируют ветви от мышечной ветви к m. vastus lateralis из бедренного нерва и веточка седалищного нерва, выходящая из-под двуглавой мышцы бедра над латеральным надмыщелком бедренной кости; 5) нижне-латеральный квадрант передней поверхности сустава иннервируют также ветви n. peroneus communis, отходящие в области головки малоберцовой кости, и ветви п. peroneus profundus, сопровождающие ветви а. recurrens tibialis anterior.
Заднюю поверхность капсулы сустава иннервируют: 1) латеральные квадранты — ветви седалищного нерва, отходящие на 6—8 см выше уровня деления седалищного нерва при его низком делении, и от большеберцового нерва — при высоком делении. Ветви располагаются латерально от сосудистого пучка. От общего малоберцового нерва в области головки малоберцовой кости начинаются ветви, которые возвращаются назад и иннервируют капсулу сустава в ее нижних отделах. Веточки к суставу могут отходить также от мышечных ветвей к короткой головке двуглавой мышцы бедра; 2) медиальные квадранты капсулы иннервируются ветвями большеберцового нерва и задней ветви запирательного нерва, выходящей из большой приводящей мышцы и по ее задней поверхности достигающей капсулы сустава.
Наиболее развитый интраорганный нервный аппарат имеется в retinaculum patellae mediale, lig. collaterale tibiale и в области медиальной поверхности капсулы коленного сустава. В фиброзной и синовиальной оболочках капсулы имеется единое нервное сплетение. В мениски нервы вступают со стороны синовиальной оболочки и в меньшем количестве со стороны крестообразных связок. В связках нервные элементы локализуются преимущественно в перитенониуме и эндотенониуме. Связанные друг с другом нервы связок, менисков и капсулы образуют целостный нервный аппарат коленного сустава.
Читайте также:


