Тейпирование стопы при варусной деформации

Отчего развивается деформация стоп?
Это заболевание бывает врожденным из-за дисплазии соединительной ткани, а также приобретенным. Во втором случае патология развивается вследствие не полностью сформированных сухожилий и связок, по причине отклонений в развитии опорно-двигательного аппарата. Обычно при наличии вальгусной деформации стопы она выявляется у ребенка еще в возрасте примерно 10 месяцев-одного года. Родители обращают внимание на этот дефект в тот момент, когда малыш делает первые попытки самостоятельно встать на ножки у опоры. С таким отклонением, по статистике, рождается около 18 % детей. Часто аномалия развивается при гипотонии мышц.
Вот по каким причинам еще возникает вальгус в стопах:
- слабая соединительная ткань у ребенка;
- недоношенность;
- рахит;
- долгое ношение гипса вследствие травмы стопы;
- слишком раннее начало самостоятельного хождения;
- растяжение связок, мышц;
- ношение неправильной, неподходящей, некачественной обуви;
- избыточный вес ребенка;
- ДЦП, остеопороз;
- эндокринные нарушения и др.
Из-за искривления стопы страдают и другие структуры опорно-двигательного аппарата — коленные и тазобедренные суставы, увеличивается нагрузка на позвоночник. Если вовремя не начать лечение патологии, то разовьются негативные последствия, а во взрослом возрасте справиться с болезнью практически невозможно, так как формирование скелета уже закончено.
Как распознать симптомы вальгусной стопы?
Даже если вы не врач, то внешние признаки этой патологии будут заметны невооруженным взглядом:
Особенно заметны проявления вальгуса в стопах по обуви — очень быстро стаптывается внутренняя сторона подошвы.
Лечение патологии
Для устранения вальгуса у детей применяют различные терапевтические меры, направленные на восстановление формы ног, укрепление мышц и связок. Ортопед может назначить ножные ванны с морской солью, массаж, озокеритовые и грязевые аппликации, иглоукалывание, физиопроцедуры, лечебную физкультуру. При вальгусе обязательно ношение специальной ортопедической обуви с жесткой стелькой, фиксирующей пятки и стопы, минимум 4 часа в день. В последнее десятилетие в России также дополнительно стала назначаться такая эффективная процедура, как кинезиотейпирование. Рассмотрим ее преимущества.
Для чего назначают тейпирование?
Данная методика подразумевает наложение специальных клейких пластырей на участки, которым требуется лечебное воздействие, в том числе и на стопы. Сам по себе способ не является основным, а лишь дополнительным одновременно с применением других видов терапии. Пластыри (кинезио тейпы) выпускаются в виде полос разной ширины (от 2 до 10 см), имеют хорошую растяжимость, аналогичную растяжимости коже человека. Они изготавливаются из гипоаллергенных материалов — преимущественно из мягкого хлопка, однако, бывают варианты из нейлона или шелка (в основном их используют для тейпирования в профессиональном спорте). Подробнее об этих инновационых пластырях читайте в статье "Кинезио тейп - что это?".
Нижний слой эластичных лент имеет клеящий слой. Они крепятся к телу в нужных местах и не требуют ежедневного снятия — носить такие тейпы на стопах допустимо в течение пяти суток. При этом можно совершать водные процедуры — принимать душ, купаться (не более 15 минут), и пластырь не отклеится от воздействия воды. По прошествии пяти дней необходимо сделать двухдневный перерыв, а затем вновь продолжить процедуру кинезиотейпирования.
При наложении пластыри могут растягиваться до 70% от своей первоначальной длины. Как правильно крепить их, используя подходящую схему тейпирования, знает специалист.
Преимущества наложения эластичных лент при вальгусе стопы
Тейпы обеспечивают сразу несколько лечебных эффектов. Вот какие из них подтверждены многочисленными отзывами и пациентов, и врачей.
- Устранение болезненных ощущений, вызванных давлением мышц на нервные волокна.
- Ускорение оттока лимфы и улучшение микроциркуляции крови в области стопы.
- Уменьшение отеков.
- Снижение активного воспалительного процесса.
- Нормализация положения суставов.
- Улучшение обменных процессов благодаря эффекту микромассажа.
Какие пластыри используют для кинезиотейпирования ног?
Для нанесения на ступни применяют несколько видов лент. Подойдут для этого полосы шириной от 2,5 до 7,5 см из хлопка, которые наносятся по определенной схеме. Это могут быть ленты Y и I-образной формы. Обычно тейпирование стоп осуществляется по следующей методике:
Процедуру тейпирования должен осуществлять опытный специалист. Если вы хотите делать это дома ребенку самостоятельно, то следует взять у него несколько уроков или же посмотреть видео с методикой кинезиотейпирования при вальгусе ног. При этом нужно иметь в виду, что к проведению процедуры существуют различные противопоказания. Так, не рекомендовано использовать во время тейпирования антикоагулянты — препараты, разжижающие кровь. Запрещено использование пластырей при некоторых эндокринных и кожных заболеваниях. Назначать тейпирование вправе только врач — принимать такое решение самостоятельно нецелесообразно.
Конечно, тейпирование — не волшебная процедура, и только эта методика не поможет избавиться от вальгуса. В этом случае требуется комплексное лечение, включающее в себя несколько терапевтических мероприятий: массаж, физиопроцедуры, ношение ортопедической обуви и т.д. Но метод кинезиотейпирования, тем не менее, значительно способствует процессу заживления тканей, устранения боли, выправлению суставов. Однако, в случае лечения вальгуса придется запастись терпением — может потребоваться от года до двух-трех лет, чтобы привести ступни в нормальное положения. Метод тейпирования при этом значительно ускоряет процесс, оказывая поддерживающее действие.
Кинезиотейпы в большом ассортименте представлены в интернет-магазине athleticmed.ru. Более 50 расцветок и оригинальный дизайн — такое разнообразие удовлетворит любые запросы. Вы также можете почитать отзывы пациентов о том или ином виде пластырей для тейпирования. В случае затруднения при выборе наши консультанты помогут вам определиться с заказом. Мы осуществляем прямые поставки от производителей, поэтому способны поддерживать самые выгодные цены на продукцию. Товары доставляются в любой регион России. На сайте вы также можете посмотреть видеоматериал по тейпированию различных участков тела и купить кинезио тейпы по выгодным ценам.
Материал данной статьи является собственностью ООО "Юниспорт", копирование запрещено.
В настоящее время большое количество людей страдают дефектами костно-мышечной системы нижней конечности. Это вызывает массу неудобств, которые значительно снижают качество жизни. Нужно отметить, что даже незначительное изменение в направления осевой нагрузки на стопу ведёт к нарушениям во всех отделах позвоночника. В свою очередь это вызывает патологию систем внутренних органов.

Почему возникает деформация стопы:
- Неправильная обувь. В большинстве случаев мы покупаем обувь, которая не соответствует особенностям нашей стопы, где нет супинатора и плоская подошва. Ношение обуви на высоком каблуке тоже постепенно приводит к изменению сустава большого пальца стопы, что вызывает его артрит.
- Снижения тонуса мускулатуры нижней конечности. Сидячий образ жизни приводит к нарушению кровообращения, что сопровождается истончением мышц и сухожилий. Когда мышечно-связочная система не выполняет своей функции, вся нагрузка идёт на костные образования. Это приводит к патологическим изменениям хрящевых и костных образований.
Вышеперечисленные факторы являются основополагающими моментами в формировании патологической стопы. Не нужно исключать фактора врождённой патологии, которая проявляется еще в детском возрасте.
Особенности вальгусной деформации стопы

Наиболее часто встречаемая патология стопы – это её вальгусная деформация.
Она представляет собой дефект, который характеризуется изменением осевой нагрузки на стопу и как следствие нарушением баланса её сводов.
Патология поперечного свода приводит к Х-образному изменению, а продольного — к плоскостопию.
И продольный и поперечный свод страдают в равной степени. Патология поперечного свода приводит к Х-образному изменению, а продольного — к плоскостопию. Есть несколько степеней патологии, которые отличаются выраженностью патологии.

Лечение вальгусной деформации стопы всегда комплексное. Его сложность заключается в постоянстве. Необходимо ежедневно выполнять специфические упражнения лечебной физкультуры, делать лечебные массажи, а также соблюдать правила при покупке обуви.
В последние несколько лет неотъемлемой частью лечения любой деформации системы скелета человека является кинезиотейпирование.
Влияние кинезио тейпа на стопу при плосковальгусной стопе

Метод кинезиотейпирования позволяет моделировать правильную форму стопы без особых сложностей и неудобств. Но закрепление правильного положения должно осуществляться только с помощью упражнений лечебной физкультуры. Итак, учитывая всё вышеперечисленное можно сказать, что комплексный подход в лечении вальгусной деформации стопы, состоящий из лечебной физической культуры, массажей и метода тейпирования является очень эффективным методом.
Кинезиотейпирование при вальгусной деформации стопы у детей и взрослых
Задача кинезиотейпирования при вальгусной деформации стопы – это коррекция горизонтального свода.
Как наклеивать тейп при вальгусной деформации стопы у ребёнка:
- Перед самим процессом кинезиотейпирования нужно четко отрепетировать способ наложения тейпа, определиться с длиной и шириной самоклеящейся ленты, отрезать её и примерить на конкретном пациенте.
Совет.
Если опыта в наложении кинезио тейпов у Вас нет, лучше первое время рисовать карандашом или маркером на коже конкретного человека направление и место наложения тейпа. Это облегчит сам процесс наклеивания и предотвратит переклеивание самой ленты в случае неудачи.
- Сначала наклеиваем первые 2-3 см тейпа в районе подъёма стопы, так чтобы остаток тейпа был направлен наружную сторону. Важно чтобы эти сантиметры были приклеены без натяжения.
- Среднюю часть кинезио тейпа растягиваем на 25-30 % и, оборачивая вокруг стопу во внутреннюю сторону, наклеиваем тейп. Наклеивание тейпа должно напоминать по форме цифру 8. По сути тейп имитирует повязку из эластичного бинта, которая обычно накладывается при такой патологии.
- Оставшуюся треть кинезиотейпа нужно наклеить без растяжения вверх на голень. Важно не растягивать этот участок, так как это будет создавать не нужную силу воздействия на ось нижней конечности.
Кинезиотейпирование стопы – это только на первый взгляд бесполезное средство, которое имеет очень слабый процент эффективности.
Видео тейпирования при вальгусной деформации стопы
Кинезиотейпирование при вальгусной деформации стопы
На этом видео доктор В. С. Демченко на своём семинаре рассматривает способ кинезиотейпирования вальгусной деформации большого пальца.
Ещё один способ кинезиотейпирования большого пальца при вальгусной деформации
Осложнения при неправильном тейпировании при халос вальгусе
При неправильном наложении тейпа может возникнуть большое количество осложнений:
- Нарушение кровообращения и лимфотока, что приведёт к возникновению отёка.
- Усугубление дефекта.
- Аллергические реакции на составляющие тейпа и клеящего вещества.

Кинезиотейпирование при вальгусной деформации стопы – это важный пункт в лечении дефекта.
Ухаживать за ними было неудобно, что значительно усложняло жизнь и больному и его окружающим.
Кинезиотейпирование совершило прорыв в этой области, так как его применение имеет несколько плюсов:
- Удобство использования и ношения.
- Сохранение свойств повязки даже при купании.
- Не ограниченность в движении.
- Возможность ношения тейпа под одеждой любого стиля.
Качественно наложенный тейп, может продержаться до 5 суток и не потерять своих свойств. Учитывая коррекционное влияние тейпа на стопу, нужно заметь, что с каждым наложением нужно постепенно в небольшом темпе усиливать натяжение ленты в сторону нормального положения.
При этом нужно защищать стопу от травмы ахиллова сухожилия и возможной перегрузки.
Комплексное лечение вальгусной деформации стопы занимает около 1-2х лет, поэтому надеяться на быстрый эффект не нужно. Нужно помнить, что дефект (если он не врождённый) формируется на протяжении длительного времени и избавиться от него в короткие сроки не получится.
Опорно-двигательный аппарат представляет собой ряд биомеханических цепей: костно-мышечные рычаги и их комплексы - суставы.
Стопы (1й уровень) нижняя часть цепи, состоящей из нижних конечностей, позвоночника и головы. Все изменения, происходящие в стопах (в том числе и под влиянием стелек) неизбежно по цепям (2-й уровень – костно-мышечные рычаги), передаются вверх до головы, вызывая разнообразные эффекты включения и выключения групп мышц, нарушения цикла ходьбы и т.д.
Такие изменения посылают импульсы в головной мозг, где включается 3 уровень – центральная нервная система.
ЦНС оценивает новую ситуацию и отдает приказы о коррекции позы, походки, баланса, выработке компенсации и т.д. Таким образом, любая патология стопы, а также вмешательства в стопу вызывают целый спектр эффектов. И чем более радикальные изменения или вмешательства, тем ярче эти эффекты.
Ортезирование при комбинированных нарушениях стопы.
Ортезирование стопы имеет целью не только местные задачи на первом уровне, но и позволяет устранить негативное влияние на весь опорно-двигательный аппарат нарушений в стопе.
Процесс ортезирования характеризуется последовательными этапами, начинается он, конечно же, с диагностики. Используются как субъективные, так и объективные методы, в том числе рентгенография.
На этапе диагностики пациенты делятся на 2 группы:
а. пациенты, нуждающиеся в хирургической коррекции или гипсовании, которые далее направляются в соответствующие медучреждения.
в. пациенты, нуждающиеся в ортезировании.
Пациентам из второй группы составляется план вмешательства (определяется вид стелек, необходимость в примерочном образце и в пробной носке, ожидаемые результаты, сроки и способы контроля).
Существует множество классификаций стелек по виду воздействия (корригирующие, разгружающие, компенсирующие, сводоподдерживающие, сводоформирующие, профилактические, и т.д.).
Однако суть всех этих стелек сводится к двум способам воздействия: коррекции и адаптации.
Часто в одной стопе можно встретить жесткую деформацию в одной части и гипермобильность в другой части стопы. Соответственно и воздействие должно быть комбинированным.
Пример. Пациентка С. 15 лет. Занимается художественной гимнастикой.
Вальгусная стопа с варусом переднего отдела. Задний и средний отделы гипермобильны, передний отдел жестко деформирован. При нагрузке определяется гиперпронация среднего отдела. Представляются следующие причины нарушений. Вследствие жесткой нелеченой деформации переднего отдела был нарушен цикл шага в фазе переката и заднего толчка. Со временем возникла компенсация в виде гиперпронации подтаранного сустава. Передний отдел остается жестко деформированным, а в среднем и заднем отделах сформировалась гипермобильность и вальгусная установка.
Тейпирование стопы.
Вмешательство:
1. Тейпирование большого и второго пальца стопы,
2. комбинированная стелька - коррекция заднего и среднего отделов (выкладка сводов), адаптация переднего отдела (метадорзальный валик под передний отдел). Это позволит нормализовать перекат и задний толчок, устранить гиперпронацию.

Результат наблюдения за пациенткой показал следующие результаты: Субъективные (отсутствие боли, снижение утомляемости). Коррекция продольного свода скомпенсировала не только перекос таза, но и поднятие надплечья с той же стороны. Выравнивание высоты продольных сводов избавило пациента от напряжения в шейной и плечелопаточной зонах.

В заключение напомним, что выбор материалов зависит от конкретного заболевания, нарушений в стопе, веса пациента и определяется специалистом.
Как освоить технологию тейпирования и ортезирования стопы?
Так же сразу же хочу снять вопрос о том, что изготавливать могут стельки только врачи. Существует система Формтотикс, она понятна только врачам.
Наш семинар построен таким образом, что на первом дне мы пройдем технологию тейпирования и ортезирования, а уже на втором дне будем научимся применять непосредственно по конкретным патологиям:
1. Вальгусная деформация.
2. Варусная деформация.
5. Когтеообразная/молоткообразная деформация.
6. Вальгусная деформация большого пальца (Халюкс Вальгус).
7. Пяточная шпора и плантарный фасциит.
8. Болезнь Шинца-Хаглунда.
9. Продольное / поперечное плоскостопие.
На семинаре вы гарантировано научитесь ортезированию и тейпированию стопы. А также получите на руки Протокол ортезирования и Таблицу выбора стелек поэтому сможете работать уже на следующий день после семинара.
При регистрации на семинар вы получите:
1. Анатомия стопы. Наружные ориентиры, кости, мышцы и суставы. Подробное описание на 26 стр. с иллюстрациями и схемами.
2. Экспресс диагностика стопы и голеностопного сустава. Алгоритмы и оценка функционального состояния на 12 стр. 14 фото.
Материал подготовлен в формате PDF смотрите его в приложении.
Ждем вас на семинаре и рекомендуем записаться в Ранний список, который дает вам возможность уменьшить стоимость семинаров на 2000 рублей.
В настоящее время большое количество людей страдают дефектами костно-мышечной системы нижней конечности. Это вызывает массу неудобств, которые значительно снижают качество жизни. Нужно отметить, что даже незначительное изменение в направления осевой нагрузки на стопу ведёт к нарушениям во всех отделах позвоночника. В свою очередь это вызывает патологию систем внутренних органов.

Почему возникает деформация стопы:
- Неправильная обувь. В большинстве случаев мы покупаем обувь, которая не соответствует особенностям нашей стопы, где нет супинатора и плоская подошва. Ношение обуви на высоком каблуке тоже постепенно приводит к изменению сустава большого пальца стопы, что вызывает его артрит.
- Снижения тонуса мускулатуры нижней конечности. Сидячий образ жизни приводит к нарушению кровообращения, что сопровождается истончением мышц и сухожилий. Когда мышечно-связочная система не выполняет своей функции, вся нагрузка идёт на костные образования. Это приводит к патологическим изменениям хрящевых и костных образований.
Вышеперечисленные факторы являются основополагающими моментами в формировании патологической стопы. Не нужно исключать фактора врождённой патологии, которая проявляется еще в детском возрасте.
Особенности вальгусной деформации стопы

Наиболее часто встречаемая патология стопы – это её вальгусная деформация.
Она представляет собой дефект, который характеризуется изменением осевой нагрузки на стопу и как следствие нарушением баланса её сводов.
Патология поперечного свода приводит к Х-образному изменению, а продольного — к плоскостопию.
И продольный и поперечный свод страдают в равной степени. Патология поперечного свода приводит к Х-образному изменению, а продольного — к плоскостопию. Есть несколько степеней патологии, которые отличаются выраженностью патологии.

Лечение вальгусной деформации стопы всегда комплексное. Его сложность заключается в постоянстве. Необходимо ежедневно выполнять специфические упражнения лечебной физкультуры, делать лечебные массажи, а также соблюдать правила при покупке обуви.
В последние несколько лет неотъемлемой частью лечения любой деформации системы скелета человека является кинезиотейпирование.
Влияние кинезио тейпа на стопу при плосковальгусной стопе

Метод кинезиотейпирования позволяет моделировать правильную форму стопы без особых сложностей и неудобств. Но закрепление правильного положения должно осуществляться только с помощью упражнений лечебной физкультуры. Итак, учитывая всё вышеперечисленное можно сказать, что комплексный подход в лечении вальгусной деформации стопы, состоящий из лечебной физической культуры, массажей и метода тейпирования является очень эффективным методом.
Кинезиотейпирование при вальгусной деформации стопы у детей и взрослых
Задача кинезиотейпирования при вальгусной деформации стопы – это коррекция горизонтального свода.
Как наклеивать тейп при вальгусной деформации стопы у ребёнка:
- Перед самим процессом кинезиотейпирования нужно четко отрепетировать способ наложения тейпа, определиться с длиной и шириной самоклеящейся ленты, отрезать её и примерить на конкретном пациенте.
Совет.
Если опыта в наложении кинезио тейпов у Вас нет, лучше первое время рисовать карандашом или маркером на коже конкретного человека направление и место наложения тейпа. Это облегчит сам процесс наклеивания и предотвратит переклеивание самой ленты в случае неудачи.
- Сначала наклеиваем первые 2-3 см тейпа в районе подъёма стопы, так чтобы остаток тейпа был направлен наружную сторону. Важно чтобы эти сантиметры были приклеены без натяжения.
- Среднюю часть кинезио тейпа растягиваем на 25-30 % и, оборачивая вокруг стопу во внутреннюю сторону, наклеиваем тейп. Наклеивание тейпа должно напоминать по форме цифру 8. По сути тейп имитирует повязку из эластичного бинта, которая обычно накладывается при такой патологии.
- Оставшуюся треть кинезиотейпа нужно наклеить без растяжения вверх на голень. Важно не растягивать этот участок, так как это будет создавать не нужную силу воздействия на ось нижней конечности.
Кинезиотейпирование стопы – это только на первый взгляд бесполезное средство, которое имеет очень слабый процент эффективности.
Видео тейпирования при вальгусной деформации стопы
Кинезиотейпирование при вальгусной деформации стопы
На этом видео доктор В. С. Демченко на своём семинаре рассматривает способ кинезиотейпирования вальгусной деформации большого пальца.
Ещё один способ кинезиотейпирования большого пальца при вальгусной деформации
Осложнения при неправильном тейпировании при халос вальгусе
При неправильном наложении тейпа может возникнуть большое количество осложнений:
- Нарушение кровообращения и лимфотока, что приведёт к возникновению отёка.
- Усугубление дефекта.
- Аллергические реакции на составляющие тейпа и клеящего вещества.

Кинезиотейпирование при вальгусной деформации стопы – это важный пункт в лечении дефекта.
Ухаживать за ними было неудобно, что значительно усложняло жизнь и больному и его окружающим.
Кинезиотейпирование совершило прорыв в этой области, так как его применение имеет несколько плюсов:
- Удобство использования и ношения.
- Сохранение свойств повязки даже при купании.
- Не ограниченность в движении.
- Возможность ношения тейпа под одеждой любого стиля.
Качественно наложенный тейп, может продержаться до 5 суток и не потерять своих свойств. Учитывая коррекционное влияние тейпа на стопу, нужно заметь, что с каждым наложением нужно постепенно в небольшом темпе усиливать натяжение ленты в сторону нормального положения.
При этом нужно защищать стопу от травмы ахиллова сухожилия и возможной перегрузки.
Комплексное лечение вальгусной деформации стопы занимает около 1-2х лет, поэтому надеяться на быстрый эффект не нужно. Нужно помнить, что дефект (если он не врождённый) формируется на протяжении длительного времени и избавиться от него в короткие сроки не получится.
Тейпирование стопы – это инновационная техника терапии и профилактики симптоматики, проявляющейся в виде болезненных ощущений и скованности движений. Суть методики заключается в накладывании на пораженную зону эластичных пластырей.
Что собой представляет тейп?

Тейп – это специальный эластичный пластырь, предназначенный для иммобилизации суставов.
Пластырь способствует фиксации конечности в необходимом положении, не провоцируя неприятных или болезненных ощущений. При соблюдении технологии наложения, не возникает ограничения подвижности, а благодаря специальному материалу кожа хорошо дышит.
Пластырь с легкостью моется и быстро высыхает, не вызывает нарушений естественного водного обмена в форме перспирации (потоотделение).
Наложение пластыря называют тейпированием, а продолжительность этой процедуры в среднем составляет около 2 недель.
Особенности процедуры
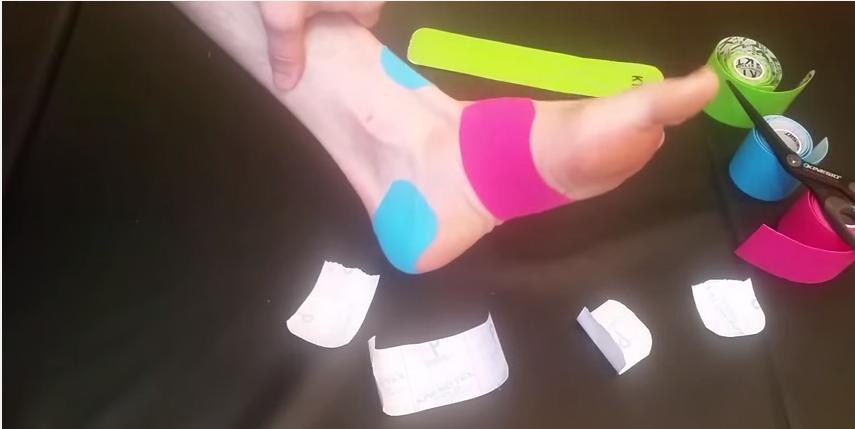
Тейпирование при вальгусной деформации стопы, а также фасциите, которые сопровождаются болью во время ходьбы, просто незаменимая процедура. Для выполнения тейпирования применяют специальный материал, по своей структуре напоминающий эластичный бинт – тейп. После накладывания повязки на зону свода стопы, наблюдается значительное снижение нагрузки на травмированную зону, обеспечивая расслабление мышечных волокон ног.
Благодаря тейпированию стопы, которая обеспечивает поддержание конечности в наиболее комфортном положении и фиксацию фасции в вытянутом виде, значительно снижается риск получения спортивной травмы. Кроме того, тейпирование нижней области ноги осуществляется при развитии первых признаков воспаления в подошвенной фасции (такую патологию можно выявить после выполнения рентгенографии).
Показания к проведению
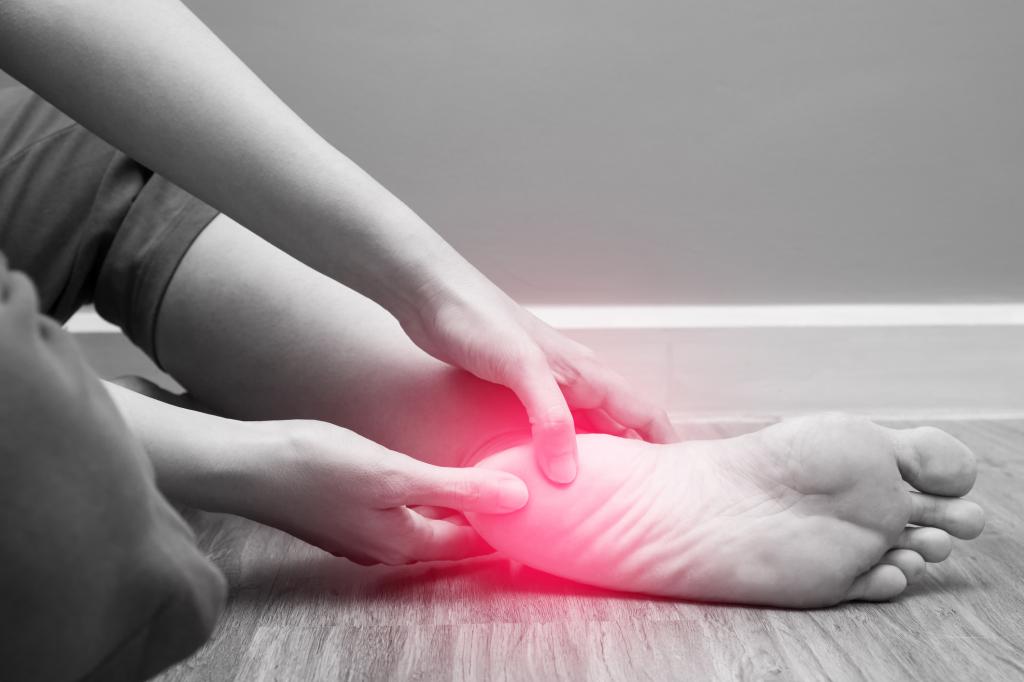
Тейпирование стопы применяется для терапии плоскостопия и косолапости. При проведении этой процедуры, у взрослых отмечаются значительные положительные сдвиги в лечении, а дети полностью избавляются от патологии. Кроме того, этот терапевтический метод используется при парезе, за счет фиксирования конечности восстанавливают ее физиологическую функциональность. Используется при неврологических заболеваниях, разного рода травмах и ахиллобурситах.
Тейпирование может быть использовано как при запущенном течении заболевания, так и во время реабилитации.
Тейпирование стопы при вальгусе является эффективным при наличии такой симптоматики:
- болезненные ощущения в пятке во время передвижения;
- отечность пятки и гиперемия кожи;
- в пораженной области конечности присутствует постоянное напряжение мышц;
- из-за отсутствия возможности опуститься на подошву, нарушена походка.

Достоинства процедуры
Тейпирование стопы показывает положительный эффект не только во время терапии, но и в реабилитационный период, препятствуя формированию и прогрессированию заболевания. Этот терапевтический метод достаточно прост в использовании и не вызывает неприятных ощущений. Благодаря тейпу растягиваются волокна мышц, и они перестают оказывать чрезмерное давление на сосуды, тем самым благотворно воздействуя на местную микроциркуляцию. С учетом такого механизма действия выделяют такие позитивные изменения под воздействием методики:
- уменьшение боли;
- снижение нагрузки на конечность;
- удаление гиперемии кожных покровов и отечности;
- поддержание свода стопы.
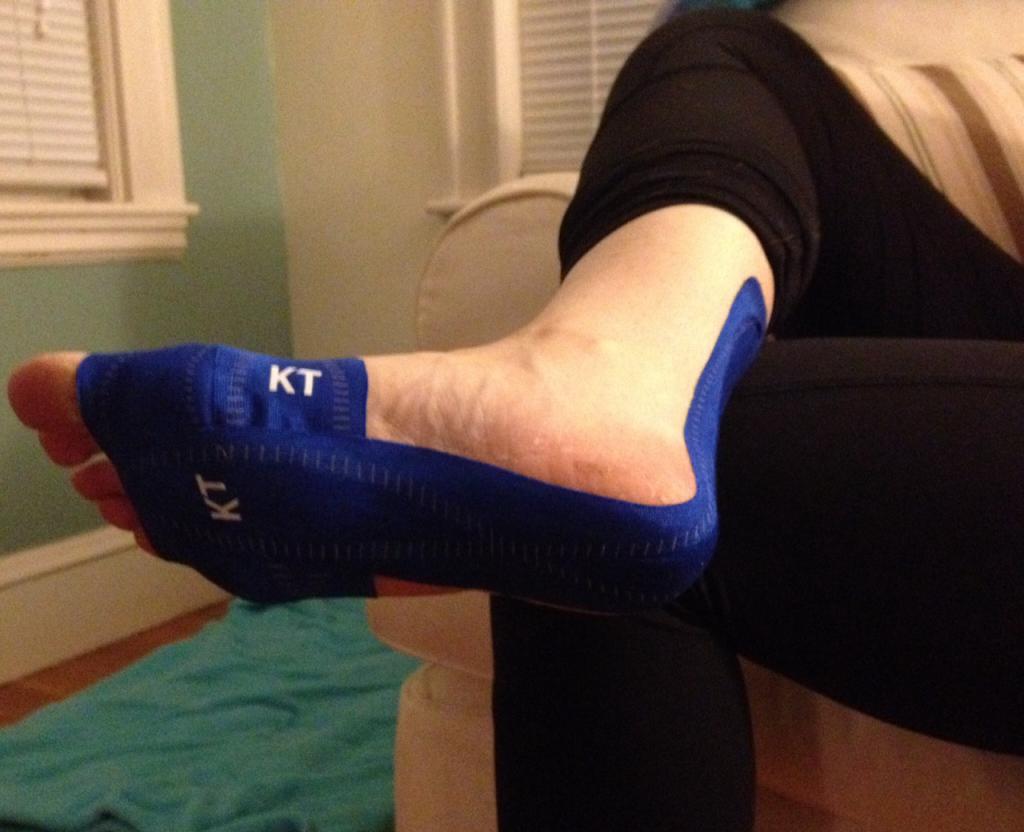
Разновидности тейпирования
Выделяют несколько разновидностей тейпирования:
- Спортивное. Используется в спортивной медицине для предотвращения получения спортсменами различных травм. В этом случае накладывание повязки выполняется перед началом тренировки, а снимается пластырь, после ее окончания.
- Лечебное. Практикуется в случае формирования заболевания стопы воспалительного характера, которые сопровождаются болезненными ощущениями.
- Реабилитационное. Применяется для создания комфортного физиологического положения парализованной ноги. Довольно часто используется в случае наличия неврологических заболеваний.
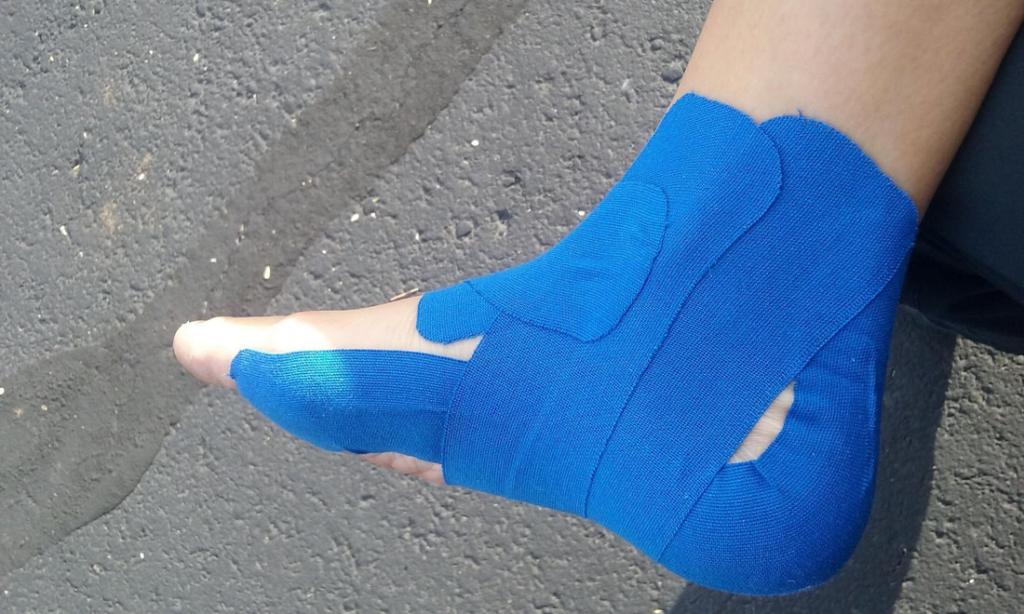
Вальгусная стопа: техника проведения тейпирования
Тейпирование вальгусной стопы у детей и взрослых, стало популярной альтернативой многочисленным ранее применяемым терапевтическим методикам. Само заболевание выделяется смещением большого пальца к остальным, при этом отмечается ряд внешне незаметных негативных нарушений под кожей. Точная причина развития такого состояния не выявлена, но среди вероятных причин отмечают генетическую предрасположенность, остеопороз, плоскостопие, ношение неудобной обуви.
Тейпирование при плосковальгусной стопе включает в себя фиксацию небольшого количества пластыря по спирали на большом пальце, крепление выполняется с внешней стороны конечности. Еще один отрезок пластыря крепится таким образом, чтобы оттянуть палец в сторону, тем самым вернув его в правильную позицию.
Тейпирование при диагностике плоскостопия

В современном мире широко распространена проблема сглаживания поперечного и продольного свода пятки, в результате чего происходит ослабление ее амортизирующих свойств. Тейпирование стопы при плоскостопии позволит в максимально короткие сроки решить данную проблему, в особенности на ранних стадиях.
Выполнение этой процедуры при плоскостопии, дает возможность избавиться от необходимости проведения долгих и сложных лечебных манипуляций. Кроме того, значительно увеличивается эффективность от выполнения специальной гимнастики. В случае диагностики патологии, наложение повязки должно осуществляться лечащим врачом, поскольку требуется поддерживать разнообразную степень натяжки, что самостоятельно сделать просто невозможно.
Проведение тейпирования при пяточной шпоре
Фасциит (пяточная шпора) – это патология, которая характеризуется формированием болезненных ощущений во время первых утренних шагов. Это объясняется наличием микроразрывов в стопе, возникающими совместно с нагрузкой и заживающими на протяжении каждой ночи.
В случае наклеивания специальной ленты, предотвращается срастание микроразрывов за время отдыха, а также поддерживается свод и участки стопы, растянутые с помощью специальной гимнастики.
Технология тейпирования при такой патологии заключается в том, что по внешней стороне стопы с максимальным натяжением до икры, выполняется наклеивание специального пластыря.
Тейпирование стопы при фасциите с помощью лейкопластыря
Если отсутствует возможность приобрести тейп, то можно в качестве замены воспользоваться лейкопластырем в рулоне. Подготовив этот элемент можно приступать непосредственно к наложению повязки:
- Накладывается основа повязки. Следует с помощью пластыря охватить самое широкое место свода ступни.
- Накладывание второй полосы выполняется аналогичным образом, но на 1-2 см выше, немного накладываясь на первую полосу.
- Крепление ленты осуществляется на основании большого пальца, после чего она обводится вокруг пятки. Крепление второго конца лейкопластыря выполняется на внутреннем ребре свода.
- Производится фиксация полоски пластыря у основания мизинца, после чего лейкопластырь снова обводится вокруг пятки и выполняется его крепление на ребре свода.
- Выполняются действия аналогичные пунктам 3 и 4, но накладывание полос выполняется на несколько сантиметров ближе к пальцам.
- От пальцев к бугру пятки и вдоль подошвы выполняется крепление 1-2 лент лейкопластыря. Пятка остается в свободном виде.
- Закрепляющую полоску наклеивают по бокам от большого пальца, вокруг стопы и через свод к мизинцу.
Стоит выделить, что самостоятельное тейпирование пальцев стопы невозможно. Обязательно потребуется помощь доктора или человека, который ранее сталкивался с этой процедурой.
Противопоказания и побочные эффекты
Несмотря на массу достоинств тейпирования, методика имеет и ряд противопоказаний к проведению. От процедуры рекомендуется воздержаться людям в пожилом возрасте, которые характеризуются наличием чувствительных кожных покровов, а также страдают от кожных заболеваний, которые носят системный характер. В этой ситуации тейпирование может стать причиной вздутий, гематом и кровоподтеков. Кроме того, существует вероятность стимуляции ноцицепторов, которые увеличивают болезненные ощущения и зуд. В случае образования такого рода побочных эффектов следует незамедлительно снять тейп и обратиться к доктору за консультацией.
Заново наложить повязку следует в случае возникновения таких побочных эффектов:
- понижение температуры пальцев;
- резкое побледнение кожных покровов;
- оцепенение пальцев;
- дрожь и озноб;
- усиление боли.
Если для наложения повязки посещать доктора, то вероятность возникновения этих побочных эффектов практически нулевая. Главное, помнить, что в целях профилактики заболеваний, тейп запрещено носить более 10 дней, поскольку при его длительном использовании наблюдается ослабление мышечного тонуса.
Читайте также:


