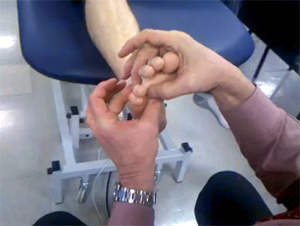
Стопа защемление нерва между костями стопы симптомы
Болезни нервной системы
Общее описание
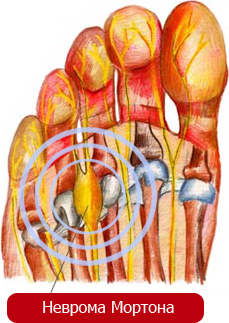
Поражение подошвенного нерва (невропатия подошвенного нерва, метатарзалгия Мортона) (G57.6) — это болевой синдром в передней части стопы, обусловленный сдавлением ветвей подошвенного нерва периневральной фибромой или другими факторами.
 | 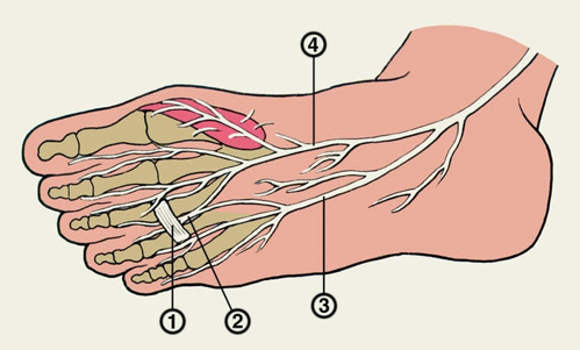 |
| 1 — глубокая поперечная плюсневая связка III и IV пальцев; 2 — 4-й подошвенный пальцевый нерв; 3 — латеральный подошвенный нерв; 4 — медиальный подошвенный нерв |
Чаще встречается у женщин в возрасте 40–50 лет, имеет односторонний характер болей.
Симптомы поражения подошвенного нерва
Заболевание проявляется резкой стреляющей болью в области подошвы (90%), иррадиирующей в 3-й межпальцевой промежуток. В 50% случаев пациентов беспокоит ноющая приступообразная боль в области подошвы. В начале заболевания боль в области подошвы появляется при ходьбе, затем возникает спонтанно по ночам. Нарушение ходьбы из-за боли отмечается у 50% пациентов. Онемение кончиков пальцев стопы, жжение, покалывание в области подошвы — у 60%. Симптомы заболевания могут усиливаться или уменьшаться в течение нескольких лет, обостряются при ношении тесной обуви.
При объективном осмотре пациента выявляют болезненность на подошве стопы в области 3-го межпальцевого промежутка у основания III и IV пальцев (90%), гипестезию кончиков пальцев в зоне иннервации подошвенного нерва, парестезии в стопе (60%). Отмечают характерный щелчок при одновременном давлении на межпальцевые промежутки, усиление боли при сжимании стопы в поперечном направлении.
Диагностика
![]()
Исследование пуговчатым зондом в промежутке между головками плюсневых костей в области пораженного нерва — определение точки резчайшей боли, иррадиирующей в пальцы стопы.- УЗИ сосудов стопы (исключение патологии сосудов).
- Магнитно-резонансная томография стопы (отсутствие разрывов сухожилий, повреждения апоневроза, опухолей).
- Рентгенография стопы (для исключения перелома).
- Ревматоидный артрит.
- Анкилозирующий спондилит, реактивный артрит.
- Диабетическая, алкогольная полинейропатия.
- Переломы плюсневых костей.
Лечение поражения подошвенного нерва
Лечение назначается только после подтверждения диагноза врачом-специалистом. Проводится симптоматическое лечение (противоотечные средства, анальгетики). Показаны физиолечение, массаж, новокаиновые и гидрокортизоновые блокады, ортопедическая коррекция. Хирургическое вмешательство требуется при неэффективности консервативного лечения.
Имеются противопоказания. Необходима консультация специалиста.



- Трамадол (анальгезирующее средство). Режим дозирования: в/в, в/м, п/к в разовой дозе 50-100 мг, возможно повторное введение препарата через 4-6 ч. Максимальная суточная доза — 400 мг.
- Вольтарен (нестероидное противовоспалительное средство). Режим дозирования: в/м в дозе 75 мг (содержимое 1 ампулы) 1 раз/сут.
- Кетопрофен (нестероидное противовоспалительное средство). Режим дозирования: в/м: 100 мг 1-2 раза в сутки; после купирования болевого синдрома назначают внутрь в суточной дозе 300 мг в 2-3 приема, поддерживающая доза 150-200 мг/сут.
- Диакарб (диуретик). Режим дозирования: внутрь по 0,25 г 2 раза в день (утро, день) в течение 5-7 суток.
- Мильгамма (комплекс витаминов группы В). Режим дозирования: терапию начинают с 2 мл внутримышечно 1 р/д на протяжении 5-10 дней. Поддерживающая терапия — 2 мл в/м два или три раза в неделю.
Содержание:

Защемление нерва в стопе — явление довольно частое. Но пациенту следует помнить, что это не диагноз, а всего лишь осложнение такого заболевания, как ишиас. При этом происходит ущемление седалищного нерва в районе поясницы или крестца. А уже это состояние приводит к тому, что боль доходит не только до колена, но затрагивает и икры, и стопу, и пальцы.
Основная причина этого состояния – остеохондроз, который развивается в области поясницы или крестца. При этом происходит сильный воспалительный процесс, который затрагивает не только позвонки и окружающие их мягкие ткани, но и нервные окончания.
В основном заболевание диагностируется у людей среднего и пожилого возраста, но остеохондроз — не единственная причина.
Почему появляется
Защемление нерва в стопе может происходить по разным причинам. Как уже было сказано выше, основным провоцирующим фактором является остеохондроз, но не всегда. К другим причинам относятся:
- Грыжа диска.
- Протрузия.
- Инфекционный воспалительный процесс.
- Давление на нервный корешок.
- Опухоль, как доброкачественная, так и злокачественная.
Давление на нерв происходит из-за того, что начинает суживаться межпозвоночное пространство, в котором он проходит. Это вызывает острые проявления и яркую симптоматику.
Как проявляется
Симптомы защемления нерва в стопе могут быть самыми разными. В первую очередь это боль. Она начинается в районе поясницы и может доходить до кончиков пальцев. Болевой синдром очень сильный, часто пациент жалуется на чувство жжения по задней поверхности ноги. При попытке пошевелить конечностью этот симптом значительно усиливается.
Боль не даёт человеку вести привычный образ жизни. Ему приходится искать выгодное положение тела, чтобы как-то облегчить данное состояние. Даже при полной неподвижности боль всё равно будет ноющей и постоянной.
Ещё одно важное проявление – потеря чувствительности. Она начинается у ягодиц и заканчивается в районе голени. Иногда затрагиваются и пальцы. Проявляется симптом как нечувствительность к прикосновениям и другим раздражителям.
Пациент может жаловаться на непроизвольные мышечные сокращения, которые довольно неприятны и не поддаются контролю. Такое сокращение происходит в результате воспалительного процесса в области самого длинного нерва в теле человека – седалищного.
К другим проявлениям можно отнести покраснение кожи на месте воспаления и отёк. При появлении первых же симптомов заболевания надо обязательно посетить врача, так как оно может закончиться такими серьёзными осложнениями, как паралич конечности и атрофия мышечной ткани.
Диагностика
Диагностика защемления нерва в стопе не представляет никакой сложности. Часто врач выписывает направление на рентгенографию поясничной и крестцовой области, что без труда позволяет выявить остеохондроз поясницы или копчика.
Если рентгенография не дала никаких результатов, то пациент проходит МРТ или КТ. На полученных снимках можно без труда найти причину воспаления нерва. При этом исследование самой стопы не проводится, так как боли здесь связаны с поражением седалищного нерва в области поясницы или крестца.
Как избавиться

Лечение защемления нерва в стопе проводится обычно в стационаре. Первое, что следует сделать – установить и устранить причину этого. Только в этом случае можно надеяться на полное выздоровление.
Среди препаратов для начального лечения используют раствор для инъекций НПВС. Это Вольтарен, Диклофенак, Ортофен и некоторые другие лекарства. Все они вводятся внутримышечно только раз в сутки.
Одновременно назначаются инъекции витаминов В. Обычно используются такие лекарства, как Мильгама и Комбилипен. Их также используют раз в сутки.
Третий тип препаратов – спазмолитики. Иногда это может быть Папаверин, иногда Но-шпа. В самых тяжёлых случаях используются миорелаксанты в форме таблеток или растворов.
После того, как удалось устранить острые боли, можно пользоваться мазями или гелями на основе индометацина или диклофенака. Также для обезболивания используются препараты Кетонол, Кетанов, Баралгин, Анальгин.
Все лекарства должны быть назначены только врачом. Самолечение при защемлении нерва не допускается.
Массаж, физиотерапия и лечебная гимнастика являются обязательными на этапе восстановительного лечения. Во время сильного болевого синдрома такое лечение противопоказано.
Если консервативная терапия не приносит никакого результата, то для устранения защемления проводится операция.

Терапия компрессии нерва
АНАТОМИЧЕСКАЯ СПРАВКА
Эту проблему, связанную с компрессией нервов, иногда путают с пальцем Мортона – характерной особенностью строения стопы, при которой вторая плюсневая кость стопы длиннее первой. Вследствие такого строения второй палец стопы длиннее первого (большого). Однако палец Мортона не имеет ничего общего с компрессией нерва, развивающейся при невроме Мортона. Иннервацию пальцев и передней части стопы обеспечивают подошвенные пальцевые нервы. Пальцевые нервы являются ветвями медиального и латерального подошвенного нерва, которые, в свою очередь, являются ветвями большеберцового нерва. Большеберцовый нерв – это продолжение седалищного нерва (Рис.1).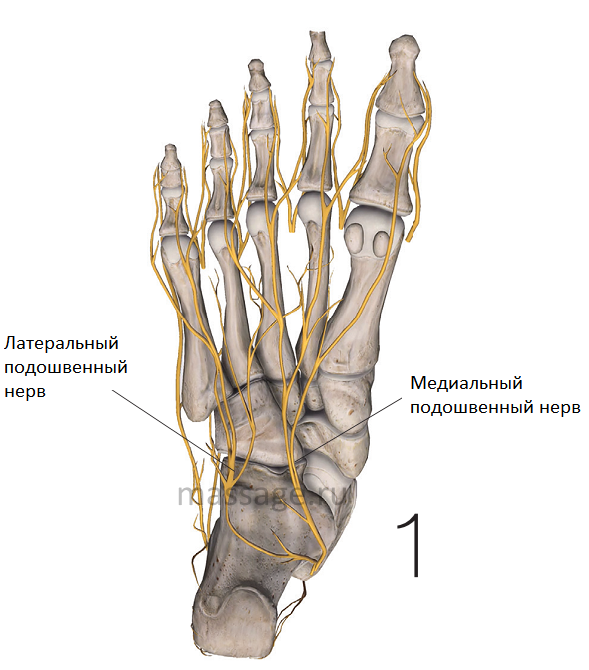
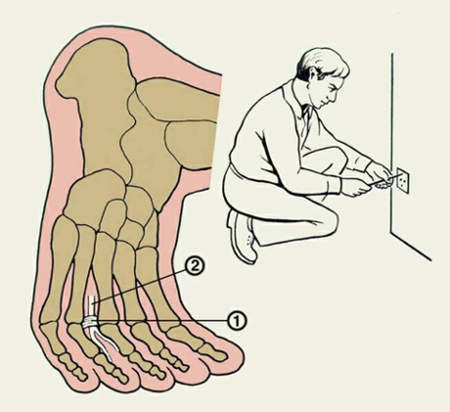
Исследование путей прохождения подошвенных пальцевых нервов дало возможность понять, почему при развитии данного заболевания они подвержены компрессии между головками плюсневых костей. Головки плюсневых костей связаны вместе глубокими и поверхностными поперечными плюсневыми связками, благодаря чему образуется небольшое отверстие, туннель между ними. Подошвенные пальцевые нервы проходят через эти узкие туннели между головками (Рис.2). Для подошвенных пальцевых нервов проход между поверхностными и глубокими поперечными плюсневыми связками довольно узок. В то же время эти нервы должны пройти между головками, что сужает туннель ещё сильнее.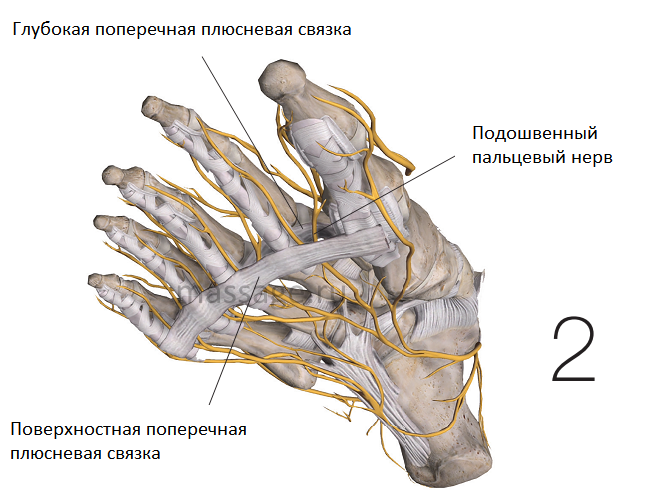
Несмотря на то, что эти нервы могут быть сдавлены между любой парой головок, чаще всего защемление подошвенных пальцевых нервов происходит между третьей и четвёртой плюсневой костью. Между головками этих плюсневых костей расстояние особенно мало.
Ещё одним фактором, ведущим к защемлению подошвенных пальцевых нервов, является анатомическая аномалия разделения нервных волокон. Эта аномалия подразумевает собой наличие связующей ветви между смежными пальцевыми нервами. При наличии данной связующей ветви повышается вероятность компрессии нерва в связи со снижением его мобильности. Более того, существуют и иные ключевые биомеханические факторы, ведущие к развитию невромы Мортона.
БИОМЕХАНИКА И КОМПРЕССИЯ НЕРВОВ
Ношение такой обуви не всегда является ключевым фактором. Переломы и смещения также могут привести к сужению туннеля, через который проходит нерв. Кроме того, причиной компрессии может быть беременность, заболевания, связанные с нарушением циркуляции жидкостей в организме, задержка жидкости в нижних конечностях или гигромы.
Биомеханика перемещения стопы также играет значительную роль в развитии компрессии пальцевого нерва. При фазе отталкивания цикла ходьбы происходит гиперэкстензия плюснефаланговых суставов (Рис.3). При гиперэкстензии пальцев стопы подошвенные пальцевые нервы сильно растягиваются. Данное положение стопы увеличивает нагрузку на нерв, особенно если он уже защемлен смежными структурами. Как результат, клиенты часто жалуются на усиление болевых ощущений именно при разгибании в фазе отталкивания.
КЛЮЧЕВЫЕ СИМПТОМЫ
Подошвенные пальцевые нервы являются чувствительными, следовательно, при их компрессии возникают такие симптомы, как потеря чувствительности, парестезия и, чаще всего, чувство покалывания или жжения в пальцах стоп. Боль зачастую описывается как острая и специфическая, не диффузного и тупого характера, что характерно для других заболеваний данной области.
Самое распространённое место защемления пальцевых нервов – между третьей и четвёртой плюсневыми костями, поэтому большинство симптомов проявляют себя в третьем и четвёртом пальцах стопы. Безусловно, компрессия пальцевых нервов между другими плюсневыми костями возможна, однако это встречается реже. Клиенты отмечают повышение интенсивности симптомов при ношении обуви с узкой передней частью. Также выраженность симптомов может усиливаться при ношении туго зашнурованной обуви. Вследствие приложения чрезмерного растягивающего усилия к нерву при разгибании пальцев стоп, выраженность симптомов может также усиливаться при подъёме или спуске по лестнице.
Проблемы, связанные с компрессией нервов, порой сложно распознать при диагностическом тестировании. Высокоточные методы диагностики, например, МРТ, может показать пространственные отношения смежных структур. Например, насколько близко нерв расположен относительно кости. Однако, исходя только из этого, мы не можем с уверенностью говорить, что компрессия нервов имеет место. В этом случае самым эффективным методом выявления проблемы является клиническая диагностика. Множество исследований доказали значительно более высокую эффективность тщательного и полноценного клинического обследования по сравнению с МРТ при выявлении невромы Мортона. Это хорошая новость для массажистов, так как это делает акцент на точном и детальном осмотре и пальпации близлежащих тканей. Владея соответствующими навыками, можно избавить клиента от необходимости прибегать к МРТ.
В дополнение к диагностике специфических клинических симптомов, которые могут указать на защемление пальцевого нерва, существуют также особые тесты, способствующие выявлению защемления данных нервов. Поскольку этот нерв залегает глубоко в стопе и расположен прямо между головками плюсневых костей, невозможно с помощью поверхностной пальпации индуцировать симптомы. Следующие специфические тесты разработаны таким образом, чтобы в ходе их проведения большую нагрузку
получали именно подошвенные пальцевые нервы, которые, будучи защемленными или повреждёнными, при приложении давления ответят возникновением характерных симптомов.
Первый тест – тест межпальцевого сжатия, чаще всего использующийся врачами при выявлении компрессии пальцевого нерва. Один палец располагается на дорсальную поверхность стопы в пространство между плюсневыми костями (обычной между третьей и четвёртой). Большой палец располагается на нижней поверхности стопы (Рис.4). Терапевт сжимает стопу между двумя пальцами, прилагая давление средней интенсивности. Если это приводит к возникновению острых неврологических симптомов в пальцах стопы, это свидетельствует о защемлении пальцевых нервов.
Также врачи зачастую используют тест Мортона. Терапевт помещает ладонь одной руки на медиальную сторону стопы клиента рядом с плюснефаланговым суставом. Другую руку – на латеральной стороне стопы у плюснефалангового сустава пятого пальца (Рис.5). Затем терапевт прилагает давление средней интенсивности, сжимая стопу между ладонями. Будьте осторожны – не сгибайте поперечный свод стопы. Ровно сжимайте головки плюсневых костей между собой. Данное положение плюсневых костей напоминает их положение при ношении обуви с узкой передней частью. Возникновение неврологических симптомов в пальцах стопы свидетельствует о наличии защемления пальцевого нерва.
СТРАТЕГИИ ТЕРАПИИ
Первостепенная задача при терапии любого подвида компрессии нервов – снятие или облегчение давления на нерв. Регенерация тканей начинается только после того, как воздействие биомеханических сил (компрессия или напряжение) сходит на нет.
В первую очередь стоит настоятельно порекомендовать клиенту сменить обувь, избегая ношения обуви с узкой передней частью, дабы дать стопе возможность принять своё физиологическое положение. Некоторые производители обуви прекрасно осведомлены об этой проблеме, например, на рис.6 представлены кроссовки Altra. На рисунке прекрасно видно, что стопа в них принимает физиологическое положение. Увеличение переднего отдела обуви не только снижает степень сдавливания головок плюсневых костей, но и даёт возможность комфортно носить ортопедические стельки.
Не стоит недооценивать этот простой шаг. Защемление нерва вследствие ношения неправильной обуви может привести к его повреждению, что может стать причиной сенсибилизации всей нервной системы. Неврома Мортона, являющаяся относительно простой проблемой, может привести к развитию более серьёзных заболеваний нервов.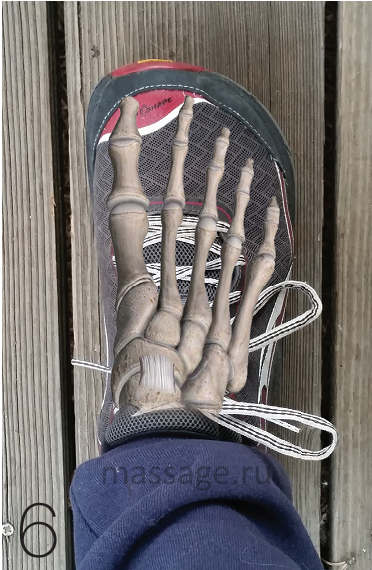
Стратегии традиционной медицины предполагают снижение раздражающих симптомов во избежание повышения чувствительности нерва. Чаще всего используются кортикостероиды и инъекции анестетиков. Однако если не обращать внимания на биомеханические факторы, ведущие к развитию данного заболевания, фармакологические методы приносят лишь кратковременное облегчение. Также применяется ударно-волновая терапия, аппликации капсаицина, физиотерапия или оперативное вмешательство в случае неэффективности консервативного лечения. Операция включает в себя иссечение подошвенного пальцевого нерва. Иссечение снижает выраженность болевых ощущений, однако также приводит к потере чувствительности пальцев.
Массаж может быть эффективен, однако ни в коем случае нельзя прилагать глубокое давление в области между головками плюсневых костей. Приложение давления в этой области может привести к усилению выраженности компрессии. Массажистам следует быть осторожными при растяжении пальцев стоп путем их разгибания.
Наилучших результатов можно достичь, применяя техники, направленные на увеличение расстояния между головками плюсневых костей и их мобилизацию.
В первую очередь следует применить технику мобилизации плюсневых костей, что приведет к 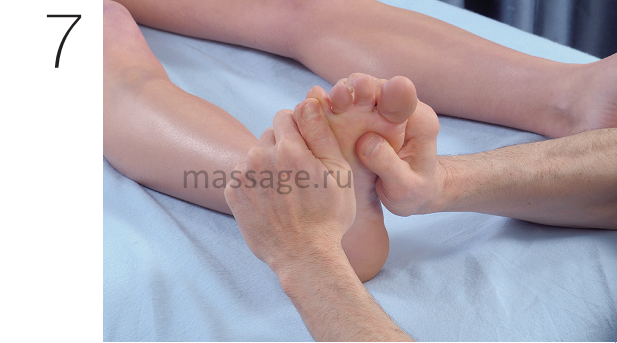
значительному снижению степени выраженности симптомов. Растяните головки плюсневых костей (не только пальцы), разведите их в стороны и удерживайте в этом положении, чтобы растянуть мышцы стопы и другие мягкие ткани (Рис.7). Передвигайте плюсневые кости назад и вперёд из этого положения, чтобы повысить их подвижность. При совмещении этой техники с другими техниками, направленные на увеличение расстояния между головками плюсневых костей (одну я указал выше), эффективность терапии значительно повышается.
Подобные техники, повышающие подвижность суставов, безусловно, эффективны при лечении данного заболевания. Однако с помощью одной лишь терапии мягких тканей продолжительного эффекта достичь затруднительно – требуется разноплановый подход.
Повторюсь – в первую очередь, вам необходимо избавиться от всех биомеханических факторов (неправильная обувь), а после уже начать работу с мягкими тканями.
И еще – неврому Мортона часто путают с ишиасом или подошвенным фасциитом. Лечение будет эффективным только при правильной диагностике.
Болезнь Мортона, или неврома стопы – заболевание, характеризующееся патологическим утолщением миелиновой оболочки подошвенного нерва, который локализуется между плюсневыми костями. Чаще всего фиброзное разрастание тканей фиксируется между третьим и четвертым пальцами, поражение бывает одно- или двухстороннее. Стопа Мортона вызывает появление острой боли, усиливающейся во время ношения тесной обуви и отдающей в пальцы. Лечение недуга длительное, в запущенных случаях требуется хирургическое вмешательство.
Основные причины болезни Мортона

Патология диагностируется преимущественно у женщин среднего возраста, которые часто носят тесную обувь на высоких каблуках.
Это связано с повышенной нагрузкой на передний отдел стопы. Подошвенный нерв постоянно сдавливается, происходит постепенное утолщение оболочки нервного волокна, периневральное разрастание соединительной ткани. Хроническая травматизация плюсневой области вызывает образование воспалительного процесса, без проведения лечения приводит к сращению костных тканей с эпиневральными и мышечными волокнами, деформации ступни.
Причины появления невромы Мортона:
- поперечное плоскостопие;
- механические травмы: вывихи, ушибы, переломы;
- воспалительный неврит;
- локализованный артериит;
- hallux valgus;
- бурсит;
- последствия хирургического лечения;
- аутоиммунные, инфекционные заболевания стоп;
- липома в области плюсны;
- атеросклероз сосудов нижних конечностей.
К провоцирующим факторам развития невриномы стопы относится ношение тесной, неудобной обуви, избыточная масса тела, длительное пребывание в вертикальном положении, интенсивные физические нагрузки, нарушения походки.
Ускоряет прогрессирование болезни Мортона и усугубляет болевые ощущения сопутствующий асептический некроз, сосудистая недостаточность, плохое кровообращение, малоподвижный образ жизни, частые травмы стопы.
Нередко у людей, страдающих метатарзалгией, диагностируют остеохондроз, различные заболевания суставов нижних конечностей, нарушение осанки.
Симптоматика и признаки патологии

На начальных стадиях заболевания дискомфорт появляется только во время ношения узких туфель, после их снятия самочувствие улучшается, позже метатарзалгия приобретает постоянный характер, не проходит даже в состоянии покоя, может сохраняться несколько дней. Облегчение наступает, если помассировать проблемный участок: это происходит за счет снижения давления между головками плюсневых костей.
Внешне никаких изменений не видно, но при пальпации стопы обнаруживается болезненный бугорок, располагающийся с подошвенной стороны между 3 и 4 пальцами. На запущенных стадиях появляется хруст, пульсирующая боль при движении фалангами, небольшая отечность ноги.
Методы диагностики
Больного осматривает, опрашивает травматолог или ортопед. Врач пальпирует зону плюсны, определяет локализацию болевых ощущений. Жжение и пульсация возникает при надавливании между головками костей и сжатием стопы во фронтальной плоскости. Тест провоцирует иррадиацию боли к иннервируемым пальцам.
Для установки точного диагноза выполняют рентген нижней конечности. Сама неврома на снимке не видна, но у большинства пациентов обнаруживается поперечное плоскостопие.
На более поздних стадиях обнаруживается костная мозоль. МРТ и КТ мало информативны при болезни Мортона, но позволяют отличить метатарзалгию от других патологий. Для определения локализации опухоли делают УЗИ стопы, применяют инструментальные исследования.
Дифференциальная диагностика невромы проводится с травматическим бурситом, эпителиальной кистой, наличием инородного предмета, артритом, деформирующим остеоартрозом, невриномой.
Как лечить неврому Мортона

Если образовалась неврома стопы — симптомы очевидны, а лечение подбирает врач по результатам обследования. Применяют консервативные методы терапии и хирургическое удаление опухоли. Пациентам нужно носить ортопедическую обувь, специальные стельки, требуется применение разделителей для пальцев, это помогает снизить напряжение в переднем отделе стопы, восстановить поперечную арку.
Необходимо избегать длительного пребывания в положении стоя, уменьшить физические нагрузки, иногда проводится наложение гипсового сапожка или фиксирующей повязки на 3–4 недели. Если консервативное лечение невромы Мортона не дает результатов, рекомендуется проводить хирургическое иссечение новообразования.
Терапия при болезни Мортона направлена на снятие болевого синдрома, уменьшение давления на подошвенный нерв и предотвращение прогрессирования недуга. Уменьшить жжение при невроме стопы помогают нестероидные противовоспалительные препараты: Наклофен, Диклофенак, Целекоксиб. Для этой цели используют местные анестетики вместе с глюкокортикостероидами (Дексаметазоном, Гидрокортизоном). Медикаментозная блокада устраняет воспаление, отек, уменьшает степень проявления невриных симптомов болезни Мортона.
Физиотерапевтические процедуры позволяют повысить эффект проводимого лечения, стимулируют регенерацию тканей. При невроме стопы показан курс электрофореза, волновой, магнитной, рефлексотерапии, иглоукалывание, воздействие лазерным лучом.

Хирургический метод лечения невромы Мортона применяют, если консервативный не дал результатов. Удаление проводят несколькими способами:
- Иссечение патологического участка нервных волокон. После процедуры будет ощущаться постоянное онемение иннервируемой зоны, но пациенты обычно не испытывают дискомфорта, парестезия ощущается только при прикосновении к области плюсны между 3 и 4 пальцами. Двигательная функция стопы не нарушается, подвижность фаланг сохраняется. После удаления невромы Мортона ткани ушивают, сверху накладывают стерильную повязку, швы снимают через 2 недели. Восстановительный период занимает не более месяца, осложнения развиваются редко.
- Релиз поперечной межплюсневой связки позволяет устранить сдавливание нерва. Во время операции ткани не иссекаются, и удается избежать парестезии. Но если данная методика не дает желаемого эффекта, прибегают к традиционному удалению невромы Мортона.
- Остеотомия выполняется путем смещения головки 4 кости плюсны после искусственного перелома. Преимуществом такого лечения служит возможность выполнить операцию через небольшой прокол в коже, недостатком является длительная ремиссия (два месяца), пока не срастется кость.
Метод хирургического вмешательства подбирается врачом с учетом степени тяжести заболевания и пожеланий пациента. Во время восстановительного периода необходимо ограничить нагрузку на ногу, регулярно менять повязки, строго следовать всем рекомендациям травматолога.

В дополнение к основным методам лечения невромы Мортона можно использовать народные средства. В домашних условиях снять острую боль помогает холодный компресс: к воспаленному месту прикладывают лед, завернутый в хлопчатобумажную ткань, и держат 2–3 минуты. Это уменьшает отек стопы, устраняет чувство жжения.
На ночь к подошве привязывают капустный лист или делают примочку с капустным соком. Такой рецепт имеет обезболивающие, успокаивающие свойства. Процедуру нужно делать после снятия неудобной обуви или интенсивных физических нагрузок.
При невроме Мортона полезно принимать ванночки с ромашкой, календулой, мятой перечной или зверобоем.
На 3 литра теплой воды добавляют 0,5 мл травяного отвара, ногу погружают в таз, держат 10–15 минут. Народный рецепт помогает снять приступ острой боли, его можно применять для профилактики осложнений, лучше всего делать процедуру 1 раз в день перед сном.
Коррекция режима
Чтобы лечение невромы стопы было более эффективным, необходимо устранить провоцирующие факторы. При избыточном весе тела следует соблюдать низкокалорийную диету, придерживаться правил дробного питания.
Пациенты должны максимально снизить нагрузку на поврежденную область, носить широкую, удобную обувь, которая не вызывает сдавливания конечности.
Если причиной развития невромы служат сопутствующие патологии, следует провести соответствующее лечение. При хроническом течении необходимо принимать поддерживающую терапию, укреплять иммунитет, заниматься лечебной физкультурой. Профилактика болезни Мортона позволит избежать частых рецидивов.
Осложнения и последствия болезни

Возможно появление осложнений после хирургического лечения, если пациент не соблюдает рекомендации врача, правила гигиены. Рана может воспалиться, загноиться, долго заживать, на ее месте остаются рубцы.
Запущенная форма невромы Мортона приводит к хроническим болям, воспалению окружающих тканей, суставов в переднем отделе стопы. Человек не может передвигаться без помощи костылей, трости, нормально ходить, ставит ногу в неестественное положение, как следствие появляется хромота, изменяется походка и осанка. Нередко хронический болевой синдром вызывает признаки невроза, раздражительность.
Профилактика
Избежать развития невромы Мортона позволяет ношение удобной обуви. Но подошва не должна быть абсолютно плоской (не подходят балетки, кроссовки), выбирайте модели с ортопедическим супинатором или небольшой танкеткой.
Женщины, которые ходят на высоких каблуках, должны делать ванночки с травами, расслабляющий массаж стоп с эфирными маслами. Рекомендуется использование специальных массажеров для ног, хождение босиком. Пациентам с плоскостопием следует постоянно вкладывать в обувь специальные стельки или корригирующие прокладки.
Неврома Мортона проявляется жгучими болями в подошве, дискомфортные ощущения усиливаются по мере прогрессирования заболевания, приобретают постоянный характер. Лечение проводят консервативным или хирургическим путем, способ терапии подбирает врач индивидуально для каждого больного. Соблюдение правил профилактики, своевременная терапия невромы Мортона позволяет предотвратить развитие необратимых осложнений.
Читайте также: