Старческая болезнь вен нижних конечностей
Среди диагнозов людей зрелого возраста часто встречается заболевание атеросклероз нижних конечностей. Безусловно, нужно учитывать факт, что с возрастом у большинства людей происходят изменения в сосудах, которые не нуждаются в лечении. Если речь о стенозирующем атеросклерозе, обходиться народными средствами запрещено.
Заболевание вызывает неприятные ощущения во время ходьбы, его несвоевременное лечение приводит к возникновению язв, в результате переходящих в гангрену. Помните, процесс заболевания нижних конечностей в пожилом возрасте требует специальный сестринский уход, особенно, если проведена операция.
Что такое атеросклероз нижних конечностей
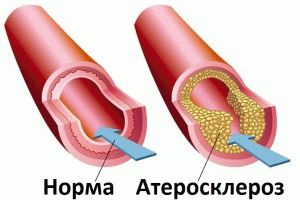
В течение жизни человека на внутренних оболочках артерий накапливаются холестериновые бляшки. Бляшки растут, закрывая просвет сосудов, преграждая нормальный кровоток. Соответственно, кровь в нижние конечности не поступает в необходимом объёме. В результате ткани и клетки нижних конечностей не обогащаются кислородом, приводя к ишемии.
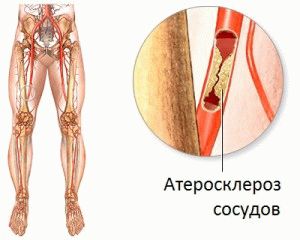
Если тканям нижних конечностей не хватает кислорода, они сигнализируют о недостатке, человек при ходьбе испытывает неприятные ощущения. В старческом возрасте боль приводит к невозможности передвигаться на длительные расстояния, поход в магазин становится проблематичным. Главное не допустить образования мультифокального атеросклероза, приводящего к ампутации ноги. Опытный врач посоветует сестринский уход, чтобы не привести к ремиссии заболевания после оперативного лечения.
Когда атеросклероз переходит в тяжелую стадию, на ногах возникают трофические язвы, иногда гангрены. Часто подобное происходит потому, что при прогрессировании заболевания пациент не обращается к врачу либо не проводит полный курс лечения. Несвоевременный процесс лечения заболевания повлечёт осложнения.
Симптомы облитерирующего атеросклероза встречаются у людей после 65 лет. Особенно подвержены риску мужчины после 65 лет, продолжающие курить.
Причины возникновения заболевания
Причины возникновения облитерирующего атеросклероза зависят в первую очередь от условий проживания человека. Значение имеет его отношение к вредным привычкам, количество физических нагрузок, нервные стрессы и работа.
Если учитывать, что в 90% случаев в старческом возрасте процесс атеросклероза развивается у мужчин, связывают появление болезни с условиями жизни сильного пола. К примеру, иннервация, отвечающая за правильное кровоснабжение, способна нарушаться. В итоге приводя к постоянному спазму сосудов. Нарушение иннервации возникает из-за постоянного нервного перевозбуждения либо волнения. Играет роль колебание давления, гипертония, часто возникающая у мужчин пожилого возраста. Постоянные скачки давления негативно сказываются на закупорке артерий.

Интоксикация организма приводит к спазму сосудов. Никотин считается негативным веществом возникновения спазмов. Частое принятие алкоголя приводит к повышению уровня холестерина в крови, соответственно, холестериновые бляшки растут и перекрывают сосуды. Процесс способствует развитию облитерирующего атеросклероза.
Неправильное питание сказывается на возникновении заболевания. Пища, постоянно наполненная различными жирами, преимущественно ненатурального происхождения, пропускает в организм ненужный холестерин. Если учесть одновременно малое количество физических нагрузок, неправильное функционирование внутренних органов, просвет сосудов закрывается быстро. Важно обеспечить человеку пожилого возраста сестринский уход, чтобы квалифицированный персонал смог наблюдать за правильным питанием больного.
Помните о внешних факторах. Частое переохлаждение нижних конечностей либо отмораживание в молодом возрасте приводит к возникновению облитерирующего атеросклероза в старости.
Опытный врач, лечащий пациента, в первую очередь обозначит возможные причины возникновения заболевания, ограждая больного от ремиссии или перехода атеросклероза в тяжелую стадию. Неизвестно в дальнейшем, на какой стадии окажется заболевание, сколько продолжится лечение. Периодически стоит посещать хирурга для проверки, особенно после 50 лет.
Симптомы атеросклероза нижних конечностей
Пациент должен знать, что нестенозирующий атеросклероз способен затаиться в организме. Известны случаи, когда симптоматика заболевания проявляется периодически, человек просто не обращает на нее внимания, ссылаясь на усталость или старческий возраст. Процесс заболевания скрытно протекает, просвет артерий сужается.
При первичных симптомах человек замечает быструю усталость. Возникает парестезия, кажется, что по ногам ползают мурашки либо в области голени появляется жжение. Людям пожилого возраста не стоит путать подобные симптомы с усталостью, чтобы своевременно диагностировать процесс течения атеросклероза. В ночное время часто возникают судороги. Периодически на нижних конечностях заметно изменение цвета кожи. Уже на описанной стадии людям пожилого возраста требуется сестринский уход.
Изменение цвета кожи происходит из-за недостаточного кровоснабжения. Чтобы убедиться в возникновении симптоматики, врач просит пациента лечь на кушетку, ровно поднять ноги, медленно сгибая сустав голеностопа. Если пациент устает, цвет кожи становится бледным, диагнозом становится нестенозирующий атеросклероз. Врач лечит заболевание на начальной стадии при помощи медицинских препаратов, часто применяет капельницы.
Если лечение облитерирующего атеросклероза не проведено, симптоматика увеличивается. Кожа нижних конечностей становится более сухой, шелушится. Пациенты пожилого возраста жалуются, что поход в магазин становится каторгой, ноги отекают, состояние организма в целом дает сбой. Процесс заболевания переходит в новую стадию, сестринский уход становится необходимым.
Классификация заболевания выделяет 4 стадии:
- Незначительные боли во время ходьбы либо после длительных нагрузок.
- Болевые ощущения при ходьбе на длительные и короткие расстояния.
- Болевые ощущения, даже если ноги находятся в состоянии покоя.
- Возникновение трофических язв.
Подобная классификация приблизительна, каждая стадия атеросклероза объединяет ряд видов симптоматики заболевания, лечится каждый индивидуально.
Исследования атеросклероза
Важно своевременно обратиться в клинику, предоставляя врачу возможность провести исследования, определить стадию заболевания. В первую очередь доктор проведет обследование магистральных сосудов, проверит пульс. В зависимости от того, учащается либо, наоборот, снижается частота ударов, выводятся показатели облитерирующего атеросклероза. Врач прослушивает пульс артерий, определяя состояние. Если пульс сохраняется, что часто случается на первых стадиях, проверяется шум артерий, подтверждающий диагноз.
Отмечают современные методы проверки артерий и сосудов нижних конечностей. Выполняется при помощи капилляроскопии, проверяющей состояние магистральных сосудов. Подобная диагностика определяет заболевание на ранней стадии.
Реовазография считается методом проверки не только магистральных сосудов, но конечностей по возможной области заболевания. Для проверки распространенности заболевания по определенной зоне проводят аорто-рентген. Радиоактивные изотопы помогают определить силу кровотока.
Течение заболевания
У каждого пациента, имеющего нестенозирующий атеросклероз, течение болезни проходит по-разному. Острая форма, возникающая в 20% случаев, способна действительно развиваться быстро. Уплотнение магистральных сосудов происходит быстро, в результате приводя к возникновению язв, плохому состоянию здоровья пациента. Таких больных врач лечит в стационаре хирургическим путем. Если не принять срочным мер, возникает гангрена, ведущая к ампутации нижних конечностей. В результате наступает инвалидность.
В 44% случаев у людей пожилого возраста нестенозирующий атеросклероз имеет острую, медленно развивающуюся форму. Подобная классификация заболевания не опасна для жизни человека, если соблюдать условия лечения.
У 46% пациентов наблюдается легкая форма облитерирующего атеросклероза, не представляющая опасности для жизни, не угрожает инвалидностью. Пациент в пожилом возрасте испытывает болевые ощущения при ходьбе, но закупоривание артерий и сужение сосудов нижних конечностей не происходит. Подобный процесс течения заболевания требует изменения образа жизни, постоянного осмотра в поликлинике.
Порой диагноз облитерирующего атеросклероза сопровождается неким синдромом Лериша. При диагнозе происходит закупорка одной либо ряда артерий, становится необходимым оперативное вмешательство.
Лечение атеросклероза в пожилом возрасте
Каждый врач скажет, что нестенозирующий атеросклероз в пожилом возрасте требует не только правильного лечения, но и постоянного сестринского ухода. Врач лечит пациента индивидуально, исходя из стадии заболевания, образа жизни пациента.
В молодом возрасте при своевременном обнаружении атеросклероза нижних конечностей процесс возможно повернуть обратно и вылечить без ремиссий. В пожилом возрасте получится лишь приостановить течение болезни, предохраняясь от осложнений. Диагностика должна быть проведена своевременно, исключая возможность операции.
Процесс лечения людей пожилого возраста без медикаментов нереален, свойство артерий сужаться накапливается с годами. Если прибавить сюда возникновение облитерирующего атеросклероза нижних конечностей, становится ясно, что лечение предусматривается консервативным, чтобы не возникла инвалидность.
Медикаментозное лечение подходит для людей пожилого возраста, у которых заболевание находится на первых двух стадиях. Врач лечит пациента, индивидуально подбирая подходящие препараты. Часто на первом курсе лечения ставят капельницы, после переходят на прием таблеток. Доктор вправе прописать препарат асд, все индивидуально.
В капельницы добавляют препараты, разжижающие кровь, снижают количество холестерина в организме, повышают расширяемость сосудов. Если пациент не может быть госпитализирован, больному назначают сестринский уход в домашних условиях.
Отдельным пациентам может понадобиться хирургическое вмешательство. Если наступил мультифокальный атеросклероз, врач не может вносить никаких предложений, лишь удаляет омертвевшую часть конечности. В ином случае возникнут осложнения.
Пациентам в пожилом возрасте, у которых не наступил мультифокальный атеросклероз, рекомендуют повременить с операцией, при этом сестринский уход проводится на постоянной основе. Если процесс закупорки артерий приостановлен, возможно, просто периодически ставить капельницы в зависимости от обострения заболевания. Учитывается возраст пациента, течение болезни, выполнение предписаний, которые назначил врач.
В целом, атеросклероз нижних конечностей представляет опасность для людей пожилого возраста, которые несвоевременно обратились к врачу, отказались от госпитализации, не обратили внимания на сестринский уход. Атеросклероз у людей после 60 лет не вылечить при помощи народных средств без надлежащего ухода.
Похожие темы научных работ по клинической медицине , автор научной работы — Дибиров М.Д., Шиманко А.И., Васильев А.Ю., Соломатин С.А., Постнова Н.А.
В ПОМОЩЬ ПРАКТИЧЕСКОМУ ВРАЧУ
УДК 617—089.844: O17/7
ВАРИКОЗНАЯ БОЛЕЗНЬ ВЕН НИЖНИХ КОНЕЧНОСТЕЙ У БОЛЬНЫХ ПОЖИЛОГО И СТАРЧЕСКОГО ВОЗРАСТА: ДИАГНОСТИКА И ЛЕЧЕНИЕ
М.Д. Дибиров, А.И. Шиманко, А.Ю. Васильев, С.А. Соломатин, H.A. Постнова, С.В. Цуранов, Ю.А. Корниенко, Н.Л. Крылова, С.А. Волков
Московский государственный медико-стоматологический университет, Главный клинический госпиталь МВД России
Ключевые слова: варикозная болезнь, пожилой возраст, диагностика и лечение
Key words: varicose disease, prevention and treatment, aged
Варикозная болезнь вен нижних конечностей — хроническое полиэтиологическое заболевание, требующее постоянного врачебного контроля. Лечение заболевания у больных пожилого и старческого возраста имеет определенные особенности, связанные с часто запущенным вари-козом, хронической венозной недостаточностью III и IV ст., сопутствующей патологией, психологическими особенностями пациентов.
С 1998 г. в нашей клинике находились на лечении 86 пациентов с варикозной болезнью вен нижних конечностей старше 70 лет.
Мы считаем, что диагностика должна максимально достоверно определить характер заболевания, его выраженность, исключить маскирующиеся под варикозную болезнь другие болезни, такие, как посттромбофлебитическая болезнь, ангиовенозные дисплазии и т. д. На сегодняшний день самой современной методикой при варикозной болезни является ультразвуковое исследование:
• ультразвуковая допплерография с использованием постоянно-волнового допплеровского режима;
Задача допплерографической диагностики заболеваний вен нижних конечностей заключается в определении проходимости вен и оценке функции их клапанного аппарата.
Исследуют вены в нескольких режимах (В-режим, цветовой и энергетический доппле-ровский, спектральный допплеровский режим), их данные дополняют друг друга при постановке достоверного ультразвукового диагноза. Оценивают проходимость сосуда, сосудистую геометрию, диаметр сосуда, состояние сосудистой стенки, просвета сосуда, венозных клапанов и периваскулярных тканей.
Применение цветового допплеровского режима позволяет определить дефекты заполнения, зоны турбуленции и регургитации.
Состояние венозной гемодинамики оценивается по данным исследования в спектральном допплеровском режиме. Преимущество отдается качественным параметрам: спонтанный кровоток, синхронизация его с актом дыхания, фазность кровотока и характер изменения кровотока при проведении функциональных проб. Проходимость венозного русла оценивают пробой дистальной компрессии; состоятельность клапанного аппарата — пробой с натуживанием, дыхательной, кашлевой пробой, модифицированной пробой Вальсальвы. Трудности исследования венозной системы объясняются достаточно частой вариабельностью строения вен и их гемодинамики, а также легкой компрессируемо-стью периферических вен (особенно поверхностных) из-за малого содержания соединительнотканных и мышечных элементов в стенке вен.
Исследование (особенно поверхностных вен) выполняется при минимально возможной компрессии датчиком. Сканирование обязательно производится в двух проекциях — продольной и поперечной. Оптимальное положение датчика определяется по получению четкого и контрастного изображения сосуда.
Для ангиосканирования различных отделов вен нижних конечностей используются стандартные зоны исследования.
После исследования в В-режиме проводится цветовое дуплексное картирование венозного кровотока в режиме цветного допплера. При малой скорости кровотока используется режим энергетического допплера. Применение этих режимов позволяет определить дефекты заполнения просвета вены или полное отсутствие прокрашивания участка венозного русла.
Спектральный допплеровский режим используется как часть триплексного сканирования. Оценивают спонтанный кровоток, синхронизацию кровотока с актом дыхания.
Следует подчеркнуть, что исследование необходимо выполнять на высококачественном оборудовании опытным специалистом, обязательно в присутствии лечащего врача во избежание недопонимания и различной трактовки клинической и ультразвуковой картины.
Консервативное лечение включает эластическую компрессию, применение лекарственных препаратов, лечебную гимнастику, физиотерапевтическое лечение, соблюдение правил поведения и режима. При этом основным методом является эластическая компрессия. Однако следует отметить, что у пожилых и старых пациентов варикозная болезнь часто протекает на фоне атеросклеротического поражения аорты и артерий нижних конечностей. Поэтому определяющим фактором при подборе компрессии является лодыжечно-плечевой индекс. Если индекс менее 0,8, то эластическая компрессия не показана.
Компрессионные методы разработаны с целью противодействия патологическому повышенному давлению, возникающему в варикозных венах при физической нагрузке. Дисфункция мышечной помпы вызывает хронический периферический отек, который ведет к трофическим осложнениям — индурации, экземе, трофической язве. Мы обычно используем эластичные бинты средней растяжимости.
При острой и осложненной венозной патологии, выраженных венозных и лимфатических отеках, в пред- и послеоперационном периоде эластические бинты являются методом выбора. В остальных ситуациях мы предпочитаем использовать медицинский трикотаж. Тем более
следует учесть, что бинтование нижних конечностей для пожилых людей представляет значительные трудности, им тяжело достичь адекватной компрессии этим способом.
Из медикаментов, независимо от возраста пациентов, абсолютно показаны при варикозной болезни вен нижних конечностей флебот-ропные препараты. Эти препараты восстанавливают нормальную проницаемость стенок капилляров. Одним из самых современных средств является диосмин + гесперидин.
Препарат эффективен при лечении больных с любой формой хронической венозной недостаточности. Он прост в применении, высокоэффективен и редко оказывает побочное действие. Мы считаем его препаратом выбора при лечении хронической венозной недостаточности.
При наличии у больного выраженных трофических расстройств, целлюлита показана антибактериальная и противовоспалительная терапия.
Физиотерапия обязательно должна включать в себя методы лимфатического дренажа в случаях с устойчивым отеком и методы восстановления подвижности в голеностопном суставе для нормализации функции мышечно-венозной помпы.
Склеротерапия. Требование миниинвазив-ности при лечении варикозной болезни у лиц пожилого и старческого возраста подразумевает широкое применение склеротерапии.
Склеротерапия у пожилых пациентов имеет следующие основные цели: предупреждение развития болезни; уменьшение симптомов заболевания; уменьшение объема и травматичности оперативного лечения.
Требование улучшения внешнего вида конечности, как правило, не является определяющим, учитывая длительность заболевания и выраженность трофических нарушений кожи.
Склерозирующее лечение варикозных вен мы проводим в строгом соответствии с современными требованиями:
1. Соблюдение правил асептики и антисептики.
2. Стерильность препаратов и инструментов.
3. Обеспечение немедленной эластической компрессии.
4. Наличие ассистента.
Для склеротерапии мы используем препараты из класса детергентов с наибольшей степенью очистки, такие, как фибро-вейн (АЬго-ует), этоксисклерол (ае1оху8е1его1).
Склеротерапию проводим в горизонтальном положении пациента, которое создает максимально комфортные условия и для врача, и для пациента, особенно пожилого и старческого возраста, при этом снижаются кровенаполнение и давление в подкожных и внутрикожных венах, что способствует более полному контакту скле-ропрепарата с интимой вены. Повторный сеанс склеротерапии проводим не ранее 12 суток.
Никаких ограничений в плане физической активности нет, наоборот, пациентов стараемся активировать как можно ранее. В течение 2 мес после склеротерапии пациентам не рекомендуется производить эпиляцию, посещать баню и сауну.
Каждый вид склеротерапии имеет свои особенности и различается по показаниям. Из 86 наблюдавшихся пациентов мы провели склероте-рапию немагистральных варикозно расширен -ных подкожных вен у 12.
Показаниями для эхосклеротерапии мы считаем наличие выраженных трофических нарушений кожи нижних конечностей при невозможности оперативного лечения или категорическом отказе больного от операции, а также санацию трофических расстройств в пред- и послеоперационном периоде при сложном доступе к недостаточным перфорантным венам.
Противопоказания к эхосклеротерапии стандартны и соответствуют противопоказаниям для всех остальных видов склеротерапии.
Эхосклеротерапию провели 14 пациентам пожилого и старческого возраста, из них хороший
результат получен у 8 больных, удовлетворительный у 5 и неудовлетворительный у 1 пациента. У 3 пациентов с трофической язвой на фоне эхосклеротерапии удалось добиться полной ее эпителизации.
Методика эхосклеротерапии. Пункцию пер-форанта проводим иглой, калибр которой достаточен для хорошей ее визуализации (21 О). Используются препараты в 3% концентрации этоксисклерол или фибро-вейн. Объем вводимого препарата 2 мл.
При проведении процедуры сначала визуализируем недостаточную перфорантную вену, оцениваем ее размер и форму. При возможности склерозирования вены вводим иглу по плоскости луча датчика для контроля пункции.
При визуализации недостаточной перфо-рантной вены в 75% случаев выявляем сопровождающую ее мышечную ветвь большеберцо-вой артерии, что осложняет пункцию, так как попадание склеропрепарата в артерию совершенно противопоказано ввиду большого риска эмболизации артерии и некроза окружающих тканей.
Склеропрепарат вводим максимально быстро для лучшего его контакта с эндотелием сосуда и предотвращения разведения препарата током крови. Введение раствора при цветном дуплексном картировании изменяет цвет потока крови, что еще раз подтверждает попадание склерозанта в перфорантную вену. После введения препарата необходимо обеспечить немедленную локальную компрессию места иньекции латексной подушечкой и эластичное бинтование конечности бинтом высокой растяжимости на 10—12 суток. Компрессия необходима сильная, учитывая глубину залегания вены и большой, во многих случаях индурированный слой подкожной клетчатки.
В ряде случаев мы проводим эхосклеротера-пию в пред- или послеоперационном периоде с целью снижения объема и травматичности операции, эпителизации трофической язвы или предотвращения ее образования в послеоперационном периоде. Такой подход позволил снизить травматичность операции, длительность предоперационной подготовки и объем оперативного вмешательства.
Данная методика позволяет ликвидировать или уменьшить патологический горизонтальный венозный рефлюкс, снизить венозную гипертен-зию и в большой степени купировать трофические расстройства кожи нижних конечностей, улучшив качество жизни пациентов.
Оперативное лечение. Обязательными при операции являются радикальная обработка са-фенофеморального соустья без оставления культи большой подкожной вены, что может привести к образованию локального венозного застоя в культе с последующим образованием источника тромбоэмболов и к рецидиву заболевания посредством формирования перетоков через необработанные вены, и перевязка всех недостаточных перфорантных вен.
Варикозно измененные магистральные и немагистральные подкожные вены радикально удаляем с использованием миниинвазивной техники.
Применяя предоперационное маркирование недостаточных перфорантных вен с помощью ультразвукового ангиосканирования, мы значительно снизили объем и травматичность операции, уменьшили число и размер операционных доступов. В связи с этим значительно снизилось число инфекционных и некротических осложнений. Мы полностью отказались от обширных оперативных доступов типа операции Линтона, Фелдера. Маркирование перфорантов проводим непосредственно накануне операции, обязательно в присутствии хирурга.
За время исследования мы провели оперативное лечение 49 пациентов из 86. При этом на фоне тщательного обследования при дальнейшем наблюдении мы не отмечали рецидива варикозной болезни.
Интраоперационная флебосклерооблитера-ция. При определенных показаниях мы используем интраоперационную флебосклерооблите-рацию. Данная методика значительно снижает травматичность операции. При интраопераци-онной склерооблитерации плавное удаление катетера из вены, с одновременным введением препарата, обеспечивает равномерное воздействие последнего на все отделы вены. Однако, несмотря на это, показания к ее применению значительно ограничены. При облитерации магистральных подкожных вен трудно добиться их
полной и равномерной окклюзии при большом диаметре. Нельзя полностью исключить риск аллергических реакций, воспаления в склеро-зированной вене, интоксикации ввиду большого объема склеропрепарата. На этом фоне более предпочтительным является интраопера-ционное катетерное склерозирование немагистральных подкожных вен среднего и крупного калибра.
Из 49 оперированных пациентов мы в 9 случаях использовали интраоперационную флебо-склерооблитерацию немагистральных подкожных вен.
В последнее время все чаще используем комбинированные методы инвазивного лечения — операция + склеротерапия (у 6 пациентов), операция + эхосклеротерапия (у 9 пациентов), склеротерапия + эхосклеротерапия (у 4 пациентов). Это способствует снижению травматич-ности лечения, позволяет избежать послеоперационных осложнений, широко комбинировать стационарные и амбулаторные методы лечения.
Послеоперационное ведение. Послеоперационное ведение больных включает раннюю активацию пациента, продолжение консервативных мероприятий (постоянная эластическая компрессия, применение флеботропных средств, физиотерапевтическое лечение). Постельный режим, отсутствие комплексной терапии ведут к нарушению работы мышечно-венозной помпы, способствуют образованию послеоперационных гематом.
Ведение пациентов на всех стадиях варикозной болезни включает в себя полную цепь методик прямого терапевтического и хирургического воздействия на вены с целью излечения макроскопических изменений и нарушений микроциркуляции. Ни один из методов не явля-
ется универсальным, каждый из них имеет свои соответствующие показания. Оперативное вмешательство не решает всех проблем, поэтому мы дополняем его симптоматической терапией и фармакотерапией с использованием флеботропных препаратов в процессе восстановления качества жизни и работоспособности пациента.
Для улучшения качества лечения пациентов, снижения операционной травмы необходимо повышать качество амбулаторного ведения больных. Часто больные поступают в стационар на поздних стадиях варикозной болезни, что осложняет их лечение, снижает его эффективность. Поэтому на повестке дня стоит вопрос об улучшении качества диспансерного наблюдения, расширения профилактической и разъяснительной работы с пациентами. Только комплексный подход к лечению больных пожилого и старческого возраста с варикозной болезнью может решить данную проблему.
1. Jantet G. Эпидемиология заболеваний вен. Обзор существующего положения. Флеболимфология. 1997; Спецвыпуск: 7-8.
2. Савельев B.C., Кириенко А.И., Богачев В.Ю., Голованова О.В. Мультицентровое исследование препарата Детралекс (Relief Study), обобщенные результаты российской части проекта. Международный мед. журнал 2000; 5: 398-402.
3. Стеммер Р. Лечение хронической венозной недостаточности нижних конечностей. Флеболимфология. 1997; 4: 1-4.
4. Foldi M., Kluken N., Collard M. Praxis der Lymphge-fass- und Venenerkrankugen. Gustav Fischer-Verlag. Stuttgart.1974.
Что такое варикозная болезнь нижних конечностей?
Варикозная болезнь нижних конечностей – это патология, представляющая собой комплекс симптомов, возникших в результате расширения стенок венозных сосудов.
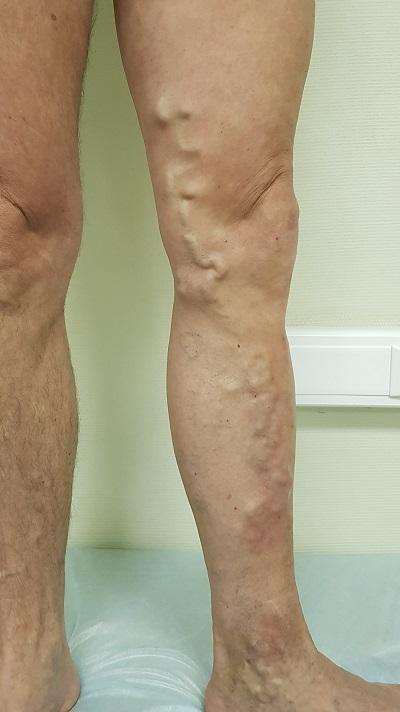
Механизм развития варикозной болезни нижних конечностей
Вы подозреваете, что у вас варикозная болезнь нижних конечностей? Википедия может давать и другие определения болезни, но суть одна. Данное заболевание представляет собой расширенные извилистые кровеносные сосуды, которые возникают, как правило, из-за неправильного оттока крови и образования застоя в венозной системе на ногах. Кроме того, что при таком заболевании ноги теряют прежнюю красоту, это еще может вызвать ряд других неприятных моментов, которые могу помешать чувствовать себя уверенно.
Варикозная болезнь нижних конечностей – причины:

- Неправильная работа клапанов, которые находятся в венах. Если клапаны повреждены или ослаблены, то они не могут выполнять свою функцию и, в таком случае, кровь под силой тяжести будет продвигаться вниз. Это может вскоре привести к застаиванию крови, растяжению и деформации стенок кровеносных сосудов.
- Ожирение. Если у человека присутствует избыточный вес, то он повышает нагрузку на вены, которые находятся на ногах.
- При беременности в организме у женщины происходят значительные изменения, особенно в системе кровообращения.
- Также данное заболевание может возникнуть при постоянных физических нагрузках, неудобной обуви или долговременном пребывании на ногах.
- Наследственная предрасположенность влияет на риск возникновения варикозной болезни нижних конечностей (передается даже через поколения).
Независимо от того какими могут быть причины возникновения варикозной болезни на ногах, нужно постоянно проводить профилактику и обращать внимание на состояние ног.
Варикозная болезнь нижних конечностей – симптомы:
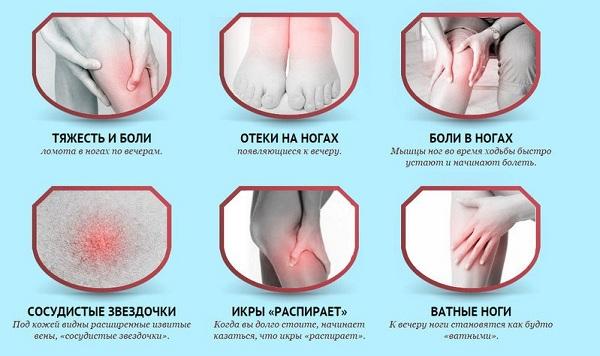
Для того чтобы своевременно начать лечение и вовремя распознать болезнь нужно знать симптомы заболевания.
Основные симптомы варикозной болезни:
- Боль и тяжесть в ногах;
- Отеки на голенях, лодыжках и ступнях;
- Изменение цвета кожи голени;
- Внезапные судороги;
- Темно-красные или синие проявления венозной сеточки;
- Сухость кожи и появление трещин.
Если пустить дело на самотек и не начать лечение, то могут возникнуть осложнения, которые приведут к тяжелым заболеваниям.
Варикозная болезнь нижних конечностей – осложнения:
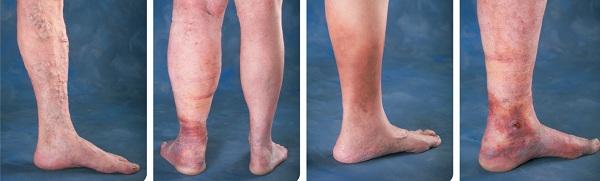
Если своевременно не обратиться к врачу, варикозная болезнь нижних конечностей будет прогрессировать и вызывать постоянную боль и дискомфорт. Кожа ног будет сухой, иметь неестественный цвет, а оттеки будут чаще возникать. Все это может привести к пигментации, трофической язве, экземе или тромбофлебиту, которые являются опасными для жизни человека.
Варикозная болезнь нижних конечностей – стадии
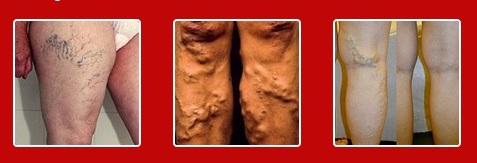
На сегодняшний день выделяют несколько стадий заболевания:
- При первой, самой безопасной и легкой стадии, симптомы проявляются нечетко. Процесс циркуляции крови по венам имеет некоторые затруднения, что может привести к образованию узелков и сеточки.
- На второй стадии происходит явная деформация вен с проявлением основных симптомов. Образовавшиеся узелки и сеточки сильно выделяются на ногах. На данном этапе вены имеют темно-синий оттенок.
- На третьей, самой запущенной, стадии из-за отсутствия полагающего лечения возникают осложнения, которые приводят к другим заболеваниям.
Варикозная болезнь нижних конечностей – диагностика
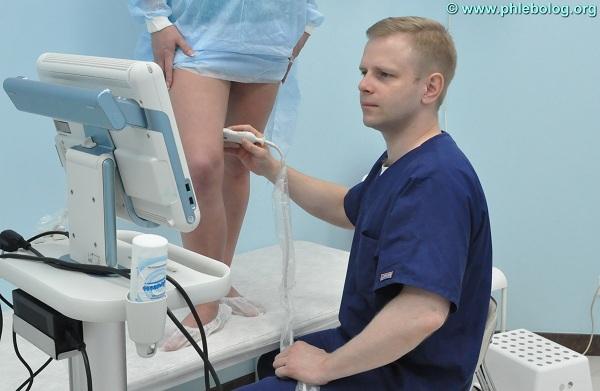
Сегодня существует большое количество современных методов диагностики, которые позволяют врачу разобраться в причине возникновения патологии и назначить лечение. Основными диагностическими методами являются:
- Ультразвуковая допплерография. Это диагностика, которая определяет направление и скорость крови по кровеносным сосудам в нижних конечностях.
- Дуплексное сканирование. Такое УЗИ вен поможет врачу узнать много информации о состоянии стенок сосуда, его формы и направление крови.
- Контрастная венография. В вену вводится контрастное вещество, которое при рентгеновском снимке помогает рассмотреть контуры вен на ногах
- Плетизмография. Проводится для выявления всеобщего состояния кровотока.
Диагностику назначаются только после непосредственного осмотра врача, изучения истории заболевания и симптомов, которые проявляются у больного.
Варикозная болезнь нижних конечностей при беременности

Расширяются вены малого таза и ног у беременных очень часто.
Варикозная болезнь нижних конечностей при беременности также является частой причиной у девушек из-за гормонального изменения организма и увеличения матки, что затрудняет кровоток. Также у беременных увеличивается масса тела, которая повышает нагрузку на ноги. После родов выбухание вен значительно уменьшается или вовсе исчезает.
Варикозная болезнь нижних конечностей – лечение в Москве наружно
В наше время в аптеках существует большой выбор специальных мазей.
- Антистакс. Мазь приготовлена на основе листьев винограда. Помогает убрать оттек, улучшает циркуляцию кровотока.
- Лиотон. Предотвращает появление тромбов в подкожных венах и рассасывает образовавшиеся закупорки.
- Венолайф. Этот препарат снимает отечность ног, делает стенки сосудов более крепкими и улучшает кровообращение.
Варикозная болезнь нижних конечностей – лечение без операции: возможно ли?

Важно запомнить, что никакие мази, гели, таблетки и капсулы не принесут желаемого результата без консультации и обследования грамотного врача флеболога, специалиста по лечению варикозной болезни.
Варикозная болезнь нижних конечностей – как лечить эффективно:
На первой стадии заболевания быстро и легко лечится варикозная болезнь нижних конечностей. Чем лечить ее и вправду ли эффект долгосрочен? Можно убедиться в этом, просмотрев страницы на нашем сайте, где изображена варикозная болезнь нижних конечностей, фото, результаты лечения. Если своевременно не обратиться к врачу и запустить болезнь, то напомнит еще о себе коварная варикозная болезнь нижних конечностей. Лечение (Москва это или нет) может быть долгим и болезненным. Такому человеку придется пройти много медицинских процедур, одним из которых может быть хирургическое классическое вмешательство.
Но благодаря современным методам отступит варикозная болезнь нижних конечностей. Лечение лазером или радиочастотой, например, очень эффективно.
Варикозная болезнь нижних конечностей. Лечение, отзывы, результаты
На сегодняшний день ученые разработали большое количество эффективных методов, чтобы ушла варикозная болезнь нижних конечностей. Лечение в Москве, стоимость которого может показаться вам крупной, на самом деле не такое дорогое.
Варикозная болезнь нижних конечностей - лечение лазером, отзывы.
У вас варикозная болезнь нижних конечностей? Лечение лазером, цена которого доступна, поможет. Процедура проводится под местной анестезией и оставляет после себя еле заметные рубцы, и быстро исчезает варикозная болезнь нижних конечностей.
Лечение лазером в Москве хорошо тем, что обработка лазером (стоимость) доступна, а результат отличный.
Варикозная болезнь нижних конечностей – лечение радиочастотой
Варикозная болезнь нижних конечностей – лечение склеротерапией
Обнаружена варикозная болезнь нижних конечностей, лечение РЧО по каким-то причинам невозможно? Лечение склерозированием при незапущенном варикозном расширении путем ввода специального раствора, который склеивает расширенную вену.
В вену вводится микропенный препарат, который в большей степени соприкасается с веной и поэтому лучше и быстрее воздействует, склеивая пораженную вену;
Варикозная болезнь нижних конечностей – лечение, операция.
Происходит удаление поврежденной вены путем небольших надрезов на коже. После операции восстановительный период больше, если бы была варикозная болезнь нижних конечностей, лечение склерозированием проводилось бы при этом.
Варикозная болезнь нижних конечностей. Лечение после операции – как долго проходит процесс реабилитации?
Нет, это от нескольких дней до нескольких недель. Благодаря разным современным методам, можно сделать так, чтобы варикозная болезнь нижних конечностей ушла навсегда. Наши пациенты прошли в клинике лечение варикозной болезни без операции и получили желаемый результат.
Варикозная болезнь нижних конечностей – лечение медикаментозное:
Варикозная болезнь нижних конечностей. Лечение в домашних условиях
Народная медицина знает, как коварна варикозная болезнь нижних конечностей. Лечение народными средствами многообразно.

К ним относятся:
- Яблочный уксус. Им растирают пораженный участок один раз в день и одну столовую ложку, разбавленную водой, выпивают по утрам.
- Настойка из каштана. 50 г соцветия залить водкой и настаивать в течение двух недель. Трижды в день выпивать по 2 столовых ложки.
- Сырой картофель. Картофель, натертый на терке, прикладывать к образовавшейся сеточке на ночь.
- Каланхоэ. Измельченными листьями заполнить полулитровую банку до половины и залить водкой на неделю. После того, как процедили, нужно втирать настойку в ноги ежедневно.
Важно понимать, что опасна варикозная болезнь нижних конечностей, лечение народными методами (цена хоть и не высока) не заменит помощи врача. Не страшитесь – цены вполне реальны. Стоимость травок, конечно, ниже, но на официальном сайте любой клиники вы можете увидеть, что такое варикозная болезнь нижних конечностей, результаты и фото профессионального лечения, несравнимого с домашними припарками.
Варикозная болезнь нижних конечностей – профилактика:
Чтобы не допустить варикозного расширения вен нужно внимательно следить за состояние своих ног и проводить профилактику.
- Носите удобную обувь;
- Следите за весом;
- Выполняйте различные упражнения для ног;
- Не стойте долго на ногах;
- Ведите активный и здоровый образ жизни;
- Не забывайте о том, что лучше следить за своим здоровьем, чем изнурять свой организм неприятным лечением.
При проявлении варикоза не оттягивайте свой визит к врачу и не занимайтесь самолечением, полагаясь на отзывы подружек и соседей по подъезду.

Современная медицина поможет вам преодолеть заболевание и возможные осложнения, которые может принести варикозная болезнь нижних конечностей. Как вылечить ее – вы теперь знаете.
Результаты лечения варикозной болезни нижних конечностей. Фото до и после лечения.
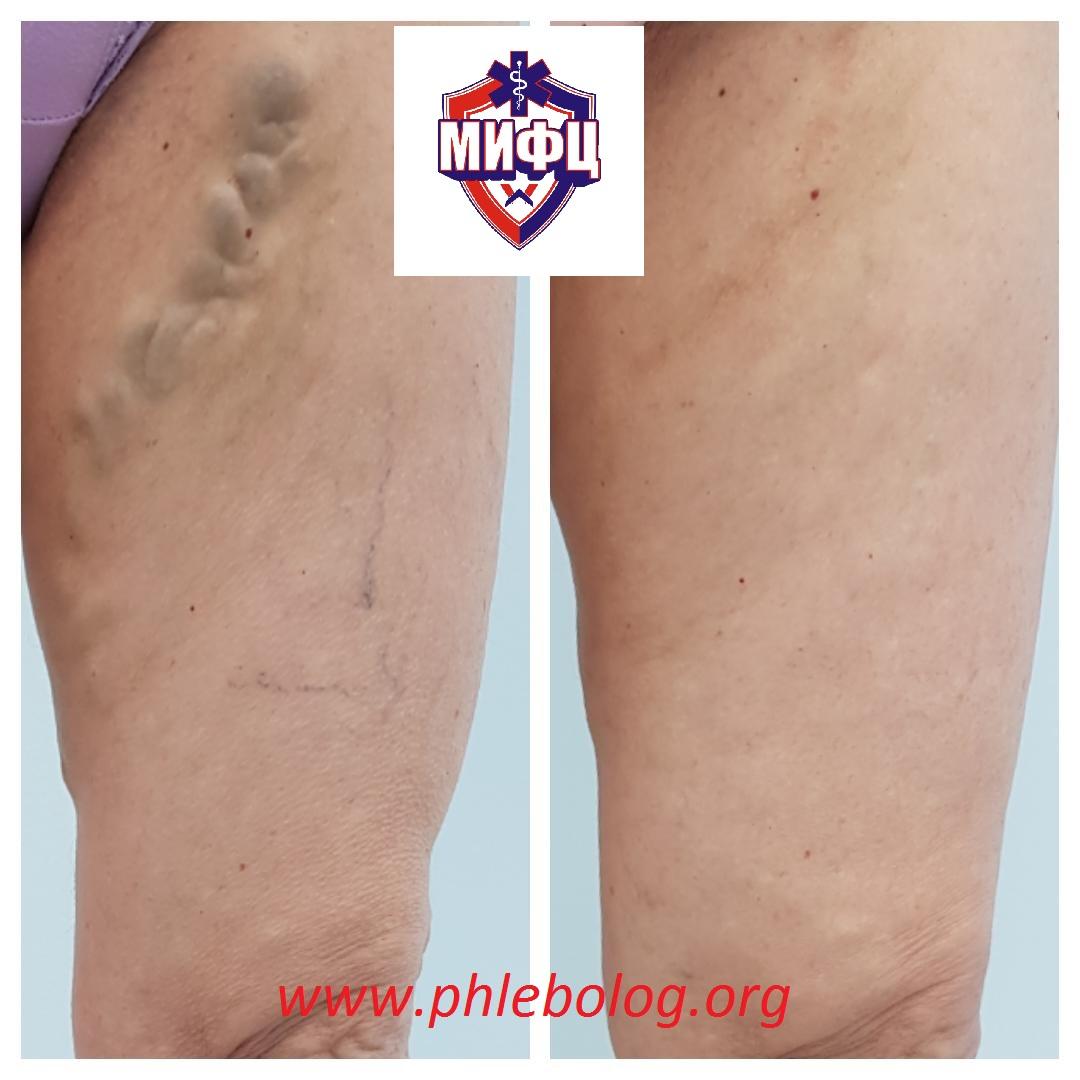
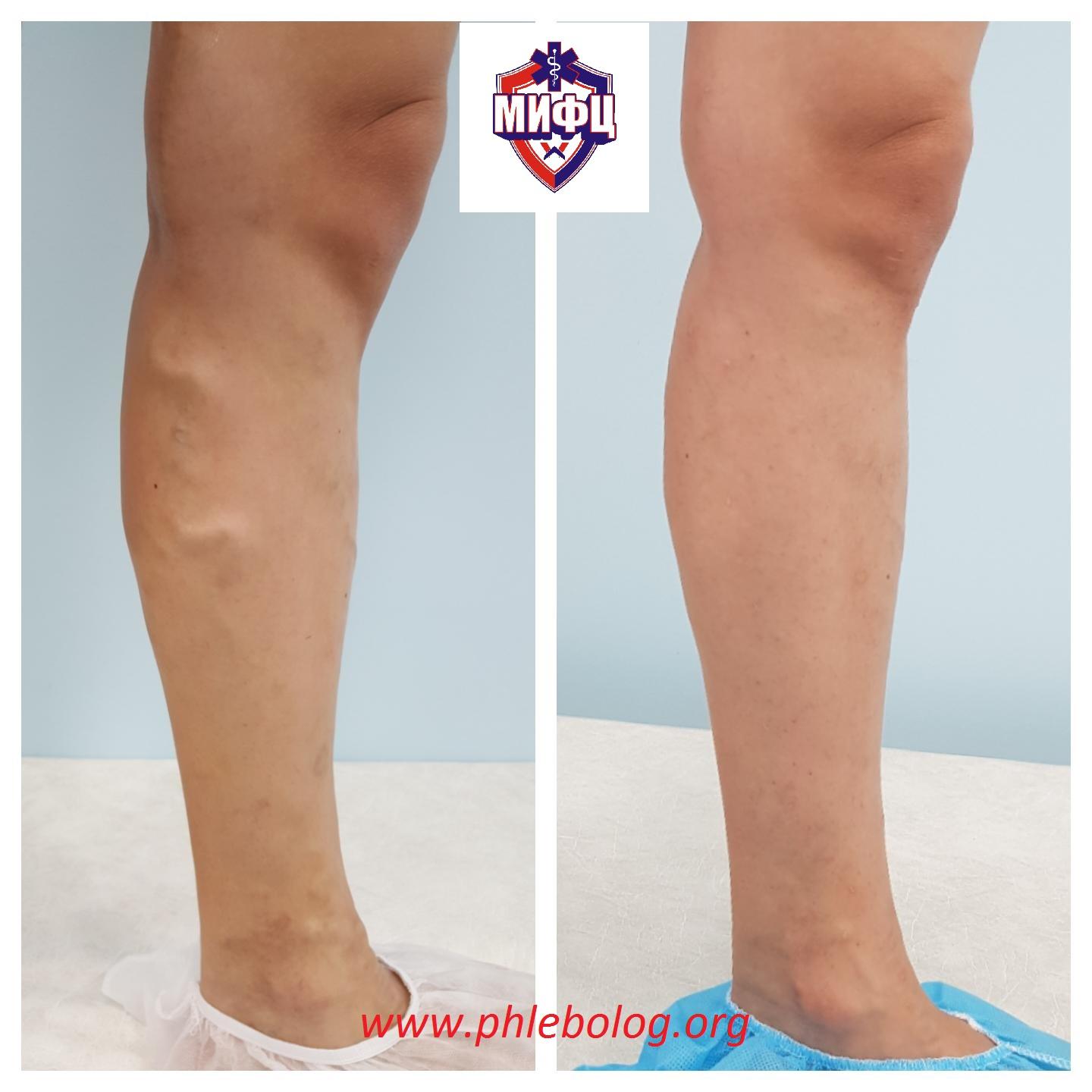
Отзывы пациентов о лечении варикозной болезни нижних конечностей в нашем центре
Марина Полянцева, 82 года, Москва, 07.11.2018г.

Мы так благодарны Артёму Юрьевичу, что если у кого есть к нам вопросы по результату нашего лечения, то пишите мне на почту Этот адрес электронной почты защищён от спам-ботов. У вас должен быть включен JavaScript для просмотра. .
Марина Полянцева, Москва, 07.11.2018г.
Часто задаваемые вопросы наших пациентов в интернете о варикозной болезни нижних конечностей
Уважаемая Людмила! При начальной стадии варикозной болезни делать нужно делать следующее:
- Использовать компрессионный трикотаж при нагрузках.
- Оптимизировать свой режим жизни для лучшей работы венозной системы.
- Принимать венотонизирующие препараты, чтобы снизить симптомы венозной недостаточности.
Для уточнения некоторых понятий, нужно разобраться, а что такое начальная стадия варикозной болезни нижних конечностей? Широкая, и довольно свободная, трактовка этого термина нередко подразумевает достаточно разнообразные и принципиально различные подходы к лечению и профилактике. Поэтому, опытные специалисты стараются избегать подобных формулировок. Наверное, лучшим решением будет проконсультироваться у доктора, который не ставит подобных диагнозов.
Уважаемый Николай! Варикозная болезнь имеет ряд, достаточно известных признаков: чтобы точно понять, есть у Вас варикозная болезнь или нет, как ни странно, необходимо проконсультироваться у доктора-флеболога с обязательным ультразвуковым сканированием вен нижних конечностей. Самостоятельно диагностировать болезнь я Вам не рекомендую.
Уважаемая Елена! Варикозные вены на ногах можно легко убрать при помощи современных методик, обратившись к опытному флебологу. Как правило, даже в запущенных ситуациях, чтобы полностью убрать варикозные вены на ногах требуется не более полутора часов Вашего драгоценного времени.
Уважаемый Илья! При варикозной болезни нижних конечностей необходимо лечение этой патологии. Делать диагностику и последующее удаление вен желательно в специализированном центре, что нивелирует возможные риски и осложнения. Берегите себя!
Читайте также:


