Снимают ли пластины после операции на нижней челюсти
Двухчелюстная операция, гениопластика и ринопластика — именно к этим хирургическим вмешательствам обратилась читательница Cosmo. Почему девушка решилась на это и как выбрала врача, что стоит знать о постоперационном периоде и на какие моменты стоит обратить внимание — узнай из ее личной истории.
Мой путь к подобным изменениям во внешности начался еще в 2010 году, когда я первый раз поставила брекеты. На тот момент об ортогнатических операциях (иными словами, о хирургическом воздействии на челюсть) знали, мне кажется, только самые профессиональные стоматологи-ортодонты, к которым мой ортодонт, к сожалению, не относился. В итоге – минус 2 верхних зуба. Да, зубы стали прямыми, но прикус как был странным, таким и остался. Это только потом я узнала такие слова, как дистальный и мезиальный, но это случилось сильно позже. Об этом расскажу подробнее.
В 2015 году я начала задумываться над тем, что мой профиль, мягко говоря, далек от идеала и сделать ринопластику было бы совсем неплохо. В профиль нос предательски торчал впереди челюсти, и мне это не нравилось. Я стала прикидывать стоимость операции и наткнулась на форум о пластической хирургии, где заметила ветку о гениопластике (то есть костном перемещении подбородка), изучила и подумала, что, возможно, это как раз мой случай. Я зарегистрировалась, написала в поддержку хирургов, чтобы они подсказали, что мне лучше сделать — нос или подбородок. И тут на удивление мне пришли ответы от нескольких хирургов, они единогласно рекомендовали для начала поправить прикус.
Затем я еще пару недель изучала информацию в интернете на тему операций на челюстях. Всем, кто задумывается о подобных вмешательствах, крайне рекомендую изучить страницы ветки про остеотомию. Там есть несколько крайне интересных историй как с хорошим результатом, так и с не самыми удачными вариантами развития событий, которые, к сожалению, также имеют место быть.
Для меня было важно, чтобы ортодонт умел работать с такими, как я. Что я имею в виду? Мой прикус был дистальным: нижняя челюсть меньше верхней и уходит назад. От этого в профиль получаешь эффект скошенного подбородка и так называемое птичье лицо. Мы, дистальщики, почти всегда на фотографиях выдвигаем челюсть вперед, чтобы на фото получалось немного гармоничнее. Мезиальный прикус — нижняя челюсть выдвинута сильно вперед. Яркий пример – Ксения Собчак.
Подобные операции можно делать бесплатно – по квоте, так как это считается аномалией и подходит под статью ВМП (высшая медицинская помощь). Но (!) у топ-хирургов, фамилии которых я указала, очередь на операции по квоте не менее двух лет. У остальных в МГМСУ очередь поменьше, но, к сожалению, найти о них отзывы в интернете довольно проблематично, поэтому я не рискнула обращаться к ним.
У меня все усугублялось проблемами с суставом, которые выявились после МРТ. Я какое-то время на брекеты надевала еще окклюзионную каппу, которая ставит на место сустав.
Кстати, хирург может посоветовать ортодонта, с которым он часто работает в паре, а ортодонт, разумеется, может посоветовать хирурга. Но никто ни на чем не настаивает обычно.
- Шок. Да, ты смотрел видео на YouTube подобных историй, ожидал чего-то подобного, но, конечно, не такого. Лицо все онемело и совсем не двигается. Даже жидкое не знаешь, как пить. Сходить в уборную не то что проблема — проблемище (!).
- Хочется рыдать от того, как тебе плохо после операции. Но, конечно, вариантов нет — уже ничего не исправить, так что ты просто лежишь и терпишь.
- Спать очень тяжело. Мне было еще тяжелее, так как рот почти не открывался, а нос не дышал. Кислорода крайне мало, поэтому спишь по полчаса, просыпаешься – и всё по кругу.
На второй день приезжает хирург и вселяет немного уверенности, что всё будет хорошо. На четвертый день тебя выписывают.
Дом есть дом, в нем автоматически становится лучше. Пьешь горсть таблеток несколько раз в день, что крайне сложно, так как, повторюсь, рот практически не открывается.
Из еды — только жидкое: бульон, йогурт, детские каши до 6 месяцев, разбавленные водой. И мой личный лайфхак – шоколадное молоко, которое делало жизнь чуточку приятнее.
Что касается сна, то первую неделю его практически нет. Те, кто делают подобные операции без ринопластики, с такой проблемой не сталкиваются, так как нос у них дышит.
Первые 10 дней действительно очень тяжело. Потом с каждым днем все лучше и лучше. На пятый день из носа вытаскивают распорки (специальные пластмассовые трубочки), и он начинает дышать. К десятому дню ты уже привыкаешь ничего не есть и приспосабливаешься. Кстати, за месяц восстановления, когда ты ничего не ешь, худеешь примерно на 5-10 кг (в зависимости от начального веса). У меня ушло 6 килограммов, чему я была безмерно рада.
Важно уделить особое внимание физическим ощущениям и моральному состоянию. О физических ощущениях: у тебя полностью онемевшая нижняя часть лица, причем как снаружи, так и внутри. Не день, не два, а несколько месяцев. Челюсть как будто не твоя. Восстановление чувствительности — самый медленный процесс, так как по сути тебе перерезали все нервные окончания.
Каждый день ты должен снимать специальные резинки, которые держат челюсть в одном положении, чистить зубы, пытаться открывать рот, а потом заново их, резинки, надевать. А внутри – раны и нитки после операции. И ты их не чувствуешь, но знаешь, что тебе отрезали и переставили челюсть и что эти раны — места разрезов, а эти нитки — это то, что держит твои десна. И вот снимаешь ты резинки, берешь в руки зубную щетку и пытаешься чистить зубы. В первый раз я чуть в обморок не упала. Буквально.
Следующая стадия — ты пытаешься хотя бы немного, но открыть рот, а он вообще не открывается. От слова совсем. Это странно звучит, да, но это пока ты с этим сам не сталкиваешься.
Восстановление открываемости рта — до 4 месяцев для дистальщиков. У мезиальщиков, насколько я знаю, процесс происходит быстрее. Почему именно, может рассказать хирург. Первые пару месяцев ты вообще не веришь, что когда-либо сможешь открыть рот и откусить бургер. Примерно через месяц врач разрешает есть мягкую пищу – бананы, колбасу и прочее. Это очень странно, когда такие простые вещи, как просто откусить бутерброд, – для тебя целое событие, а вкус колбасы – самое лучшее, что ты когда-либо ел.
Примерно через полгода после операции снимают брекеты. Отеки сошли, брекеты сняты – и ты выглядишь потрясающе. И вот он еще один шок, но только уже очень приятный. Это новая ты, которой всегда мечтала быть, и это правда. Все прежние мысли, негодования, переживания, болезненные и неприятные ощущения исчезли. Осталась только новая классная ты!
Стоит ли это того? Безусловно. Жалею ли я? Ни капельки. Повторила бы, если бы знала, через что придется пройти? Да, да и еще раз да!
Резюмирую, что было сделано: двухчелюстная операция, гениопластика и ринопластика. Подготовка к операции (удаление зубов + брекеты) – около полутора лет. Восстановление после операции – от 3 до 6 месяцев. Примерно через полгода после операции – снятие брекетов. После брекетов могут понадобится онклюзионные накладки (по сути коронки на зубы) на задние зубы для лучшего смыкания зубов (+ 35 тысяч за зуб).
Подскажите пожалуйста что именно мне нужно делать, стоит ли пытаться открывать рот шире, несмотря на боль, или же всё должно само прийти в норму, и спустя какое время?
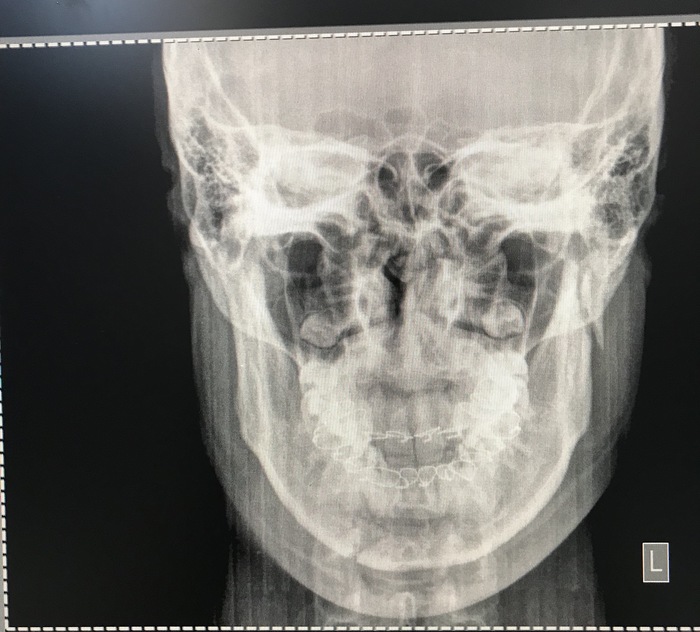
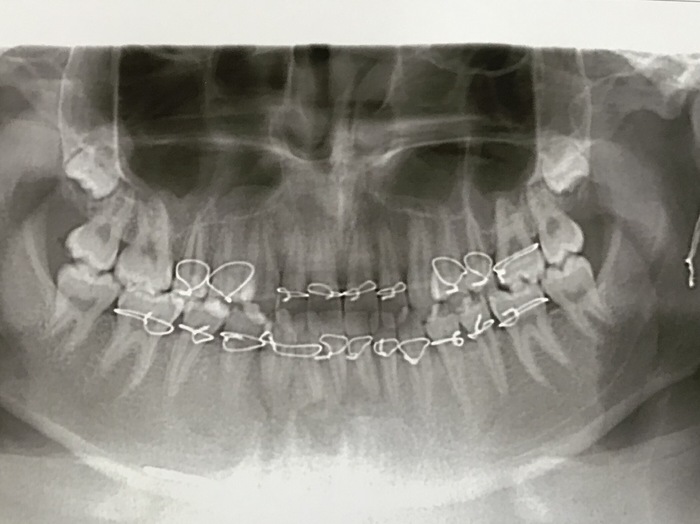
Все само восстановится потихоньку. Было 2 перелома. Во 2-й раз даже не ездил снимать шины, а сам аккуратно снял все дома (первый раз было достаточно болезнено, когда врач проволку вытаскивал) Первые дня 2 не можешь даже хлеб откусить, настолько мышцы атрофируются. Но как-то незаметно все быстро приходит в норму.
Подскажи, через сколько прошло? У меня уже неделю после снятия, открыть могу не больше чем на см.
Само пройдет, через пару недель
Господа гусары, всем молчать!
Давно это было, врач ничего не говорил, помню как шёл снимать и думал ну всё сейчас поем нормально ))) как я был наивен. Насколько челюсть открывалась не помню, но жевать первое время не мог твёрдую пищу больно было! Зубы кстати очистить достаточно быстро помог зубной порошок.
Со временем (сравнительно небольшим) все вернется, и сила сжатия , и амплитуда движения. Специально ничего делать ненужно (если врач после снятия конструкции об этом не говорил). У меня на подобное, в свое время, ушло менее двух недель. Просто живи привычной жизнью. Говори, жуй, смейся.
Кстати, на сколько похудел?
Открываю насколько возможно, а это 2 см от верхних зубов до нижних. Я предполагал, что быстрее приду в былую форму.
А похудел на 3 килограмма всего)) читал, что люди теряли гораздо больше
Мне кстати тоже поставили такие скобы, справа видно немного и на левой части подбородка ещё. А орехи я немного поел, никакого дискомфорта или боли не ощутил. Но лучше, наверное, будет воздержаться на некоторое время)
да, нужно открывать рот но не через боль, а до неё, привыкнется быстро. ну и побольше типичных для здоровой челюсти движений - можно даже попытаться поржать в голосину но будет больновато ))
Ты давай уж лучше расскажи, как именно так у тебя вышло.
Словил по одному удару от боксёра с каждой стороны по нижней челюсти)
По пьяни? И за дело?
Как я провёл Новый год (часть 2)
И вот хочу поделиться продолжением истории и лечением
Итак, напомню, 28-ого декабря я с семьей возвращался с отдыха и на 203 км Сортавалы со встречной фуры прямо передо мной в повороте выпал бетонный блок. В результате у меня переломы диафиза обоих бедренных костей и диафиза плечевой кости. Все переломы со смещениями, в левой ноге с осколком. У старшего ребенка перелом диафиза левого бедра.
5 января в Петрозаводске меня прооперировали (блокирующий интрамедуллярный остеосинтез) Вставили титановые стержни внутрь кости (фото рентгена чуть позже)
Старшего ребенка прооперировали 10 января и вставили тены.
Сама операция прошла легко. Привезли, дали наркоз, я поспал часа три и потом меня разбудили. От наркоза отошел достаточно быстро и без проблем.
В качестве осложнения я получил повреждение лучевого нерва. В итоге у меня повисла кисть и я не мог ею пошевелить. Врач сказал, что кисть восстановится от 2 до 6 месяцев. Забегая вперед скажу, что через недель 5 начался по ней прогресс. Так же сказали сразу же разрабатывать ноги в колене. В результате, 9 января я мог так:
Примерно через дней шесть я уже сидел свесив ноги и закидывал их на стул.
21 января нас наконец-то выписали и мы на поезде уехали домой в СПб. Ехать было сложно, было куча снега, коляска по ней не ехала, а в Питере вообще еле-еле меня затолкали по сугробам на пандусе на стиллобат дома. Спасибо друзьям, которые привезли инвалидное кресло, помогли с перевозкой и встретили в Питере.
Про ребенка.
Через два дня повезла жена ребенка на рентген, который показал, что у ребенка уже образовалась хорошая костная мозоль и ему надо активно начинать ползать на коленках и начинать ходить с поддержкой. Вот рентген
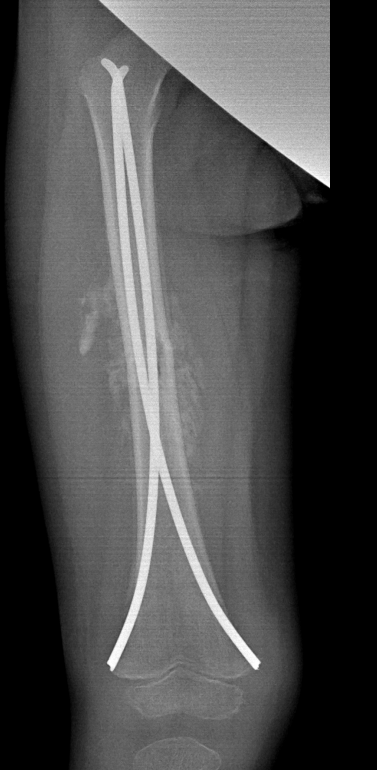
Параллельно начали ему делать массаж, сначала ноги, а потом и всего тела. И через две недели, он уже сделал свои первые шаги без поддержки. Скажу вам, ребята, что по эмоциям это сродни первым шагам.
Про мои переломы
Я же продолжал лежать, сидеть и кататься по квартире на коляске. Мне так же начали делать массаж всего тела (кроме мест переломов), и я активно начал заниматься разнообразными упражнениями. Я качал пресс, поднимал ноги, вертел ступней, качал руки и спину с помощью эластичной резинки, с ней же сгибал ноги в колене.
И вот наконец-то наступило 2-ое марта и я поехал на контрольный рентген. Волновался - жуть. Ночью очень плохо спал. Было очень страшно, что ничего не сращивается или образовались какие-нибудь ложные суставы. Но в результате, травматолог сказал, что все переломы схватились костной мозолью и пора вставать и как только получится начинать ходить с костылями. Сказал, что через 4 недели на повторный рентген я должен прийти на своих двоих с костылями, а уйти возможно уже с тростью.
Вот такие снимки получились
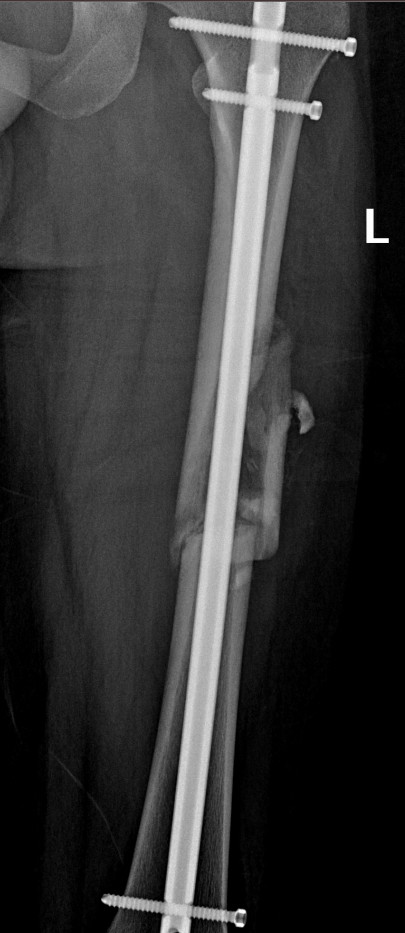
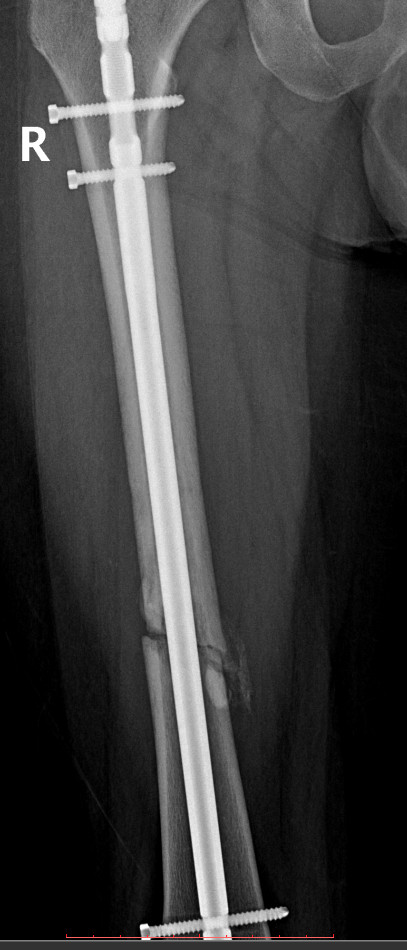
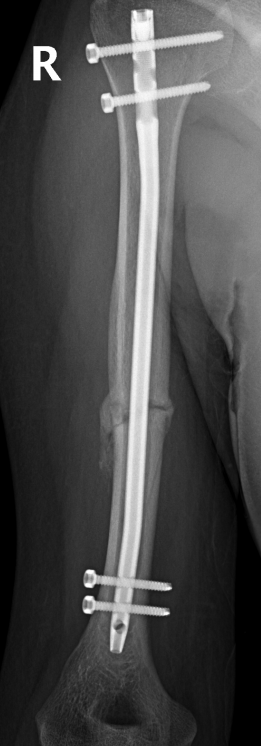
В боковых проекциях, если надо, могу скинуть в комменты.
Вставать в первый раз было очень страшно. В первый раз меня поднимали втроем, а вечером уже жене пришлось одной поднимать мою тушу, что ей в принципе с легкостью удалось, хорошо, что во мне сейчас килограмм 70 и одной рукой все таки я могу ей помогать. Как оказалось, нога в колене полностью не разгибается и я не стою вертикально. Поэтому сейчас я стараюсь полностью разгибать колено, которой это не очень нравится и она начинает болеть. В целом сами места переломов не болят, когда я стою. Зато после ноют икры, колени, отекают ступни, болят мышцы на задней поверхности бедра. Ощущение такие же, как после целого дня на ногах. Пока получается стоять пару минут, но в последний раз я уже фактически стоял сам, опершись на один костыль, т.к. правая рука пока слабая очень. Иногда возникает ощущение, что я как будто начинаю падать назад, видимо мозг отвык от вертикального положения.
Надеюсь, что получится через пару недель начать делать первые шаги, хотя пока очень сложно даже просто стоять.
Кисть у меня не шевелилась вообще, висела и не двигалась. Носил постоянно специальную лангетку. Мне делали массаж кисти и руки до локтя, пил нейромидин, кололи никотиновую кислоту и мильгамму, затем перешел на комбилипен.
Где то через 5 недель я смог сгибать кисть буквально на пару миллиметров. Дней через 10 я уже мог разгибать руку примерно на 20 градусов, еще через 10 - я разогнул кисть на 90%, сейчас осталось еще градусов 30 и я ее смогу поднять полностью. Несколько дней назад, начал оживать большой палец, остальные - пока не двигаются. Судя по темпам, еще 3-4 недели и кисть полностью восстановится. К сожалению, пока очень медленно идет разработка локтевого сустава, пока не могу полностью разогнуть руку
Про ближайшие планы
В ближайшее время надо научиться более-менее уверенно стоять и начать как то на костылях передвигаться по квартире. Хочу поскорее добраться до туалета и до ванны и наконец-то нормально принять душ)
Потом будет второй рентген и возможно удастся перейти на трость. Очень хочется восстановиться побыстрее.
Ну и напоследок, старший устроил дискотеку после трех недель как ему разрешили ходить (видео шакалистое)
Мои круги ада. Часть третья. Реабилитация- страхи и реальность.
В продолжение постов
Знакомство с отделением травматологии началось с санитарок, приехавших за мной в реанимацию с каталкой и сказавших:
Мои возражения, что с раздробленным тазом и поломанным плечом я вообще не могу двигаться, были восприняты с равнодушием. В конечном итоге, меня всё же переложили работники реанимации, но это было только началом унизительного дальнейшего пребывания в больнице. Как бы там ни было, санитарки в реанимации были все очень внимательными, их можно было позвать, если хотелось пить или. сами понимаете что. В отделении травматологии даже за деньги санитарки не спешили помогать ни в чём. Чтобы попить или справить нужду мне приходилось ждать их часами. Кормить отказались наотрез!
В палате все тоже были лежачие с поломанными ногами. То-есть сами они со своими нуждами справиться могли, а вот мне помочь- никак. Единственная, кто мне помогал,- была дочь одной из соседок по палате. Если она приходила в обеденное время, то кормила и меня. Спасибо ей огромное! Конечно, ко мне приходили мама и муж, но длинные посещения тоже не разрешались. Лечения не было вообще никакого, и через несколько таких жутких дней беспомощного лежания врачи сказали, что, в принципе, я могу лежать и дома.
И тут возобновились в моей жизни сцены из дешевых сериалов! Родители требовали от врачей не отдавать меня мужу. Я хотела в свой дом, к которому я очень привыкла за два с лишним года. В итоге после долгих и мерзких выяснений отношений, в которое были втянуты чуть не все работники травматологии, муж договорился о транспортировке меня домой. Страшно было всем- и тем, кто меня нёс на самодельном щите, и мне самой. Но. Всё закончилось хорошо, и я наконец-то была дома.
Последней маленькой местью за скандальных родителей от лечащего врача был отказ дать мне рецепт на обезболивающие таблетки, хотя у меня оставалась всего одна. Объяснение было очень логичным:
- Вы уходите из больницы, рецепт Вам теперь пусть выпишет хирург из поликлиники.
На следующий день муж уговорил хирурга из поликлиники приехать на дом (хотя таковые по вызовам у нас не ходят), привёз её на такси. Она меня осмотрела, сделала соответствующую запись в карточке и открыла больничный. Всё! На мои просьбы о рецепте на лекарство сделала вид, что не слышит меня, и предложила пить что-то типа анальгина. Так, благодаря врачам, меньше, чем через две недели после аварии я успешно отказалась от обезболивающего. Это был первый из моих страхов (основанный на сценах из сериалов)- не подсесть на лекарства.
Мне предстояло лежать ещё минимум месяц. Я училась жить абсолютно обездвиженной с одной здоровой рукой. Я постепенно привыкла многое делать левой. Дни потянулись один за одним. Самым экстремальным были поездки раз в две недели на контрольный рентген. После первого мне разрешили переворачиваться на живот. Ура! Пролежни уже к тому времени здорово замучили. Но тут меня ждал неожиданный сюрприз. Мой вестибулярный аппарат совсем обленился. Когда я попыталась с помощью мужа повернуться на бок- голова закружилась так, словно я падаю с огромной высоты! Было страшно до ужаса! На какое-то время я оставила все попытки. Уже хотелось просто лежать как раньше, не двигаясь! Но постепенно я освоилась и научилась этому. Вот тогда возник второй страх- если так сложно было просто повернуться, то как же я смогу ходить?!
Через шесть недель разрешили понемногу вставать. Это было проще сказать, чем сделать. Правая рука висела согнутой плетью, отвыкшей делать что-либо. Левая нога болела и немела. Оставалась надежда на левую руку и правую ногу. Встать я смогла только через большое количество неудачных попыток. Ходить училась, держась за детскую кроватку ещё несколько дней. Пришла пора идти самостоятельно в поликлинику продлевать больничный.
И снова "приятный" сюрприз- в нашей поликлинике не было на тот момент травматолога, так что надо было поехать в другую, довольно далеко от дома. Пользоваться общественным транспортом для меня было пыткой. Я изначально отвергла мысль о палке или костылях. Ходила по улице очень медленно, сильно хромая и опираясь на детскую коляску. А вот ступеньки были испытанием. Видимо, специально для таких, как я травматолог принимал аж на пятом этаже. Лифт был, но очередь на него была сплошь из пенсионеров, всё время оттеснявших меня от входа в него, как молодую и способную подняться по лестнице.
Во второй приезд в поликлинику я попросила закрыть больничный, так как на работу мне ходить было ближе , проще и выгоднее).
Тем более к тому времени мне помогли справиться с третьим страхом- как разработать руку после перелома. Так уж получилось, что гипс на плечо мне не накладывали из-за того, что я была кормящей. Мне её просто зафиксировали на повязке, согнув в локте. Через полтора месяца рука была абсолютно недееспособной, не разгибающейся в локте и не поднимающейся в плече. Первую проблему решила женщина от народной медицины. Известный в нашем городе специалист-костоправ, она отвлекла меня разговорами и внезапно просто резко разогнула мне руку в локте. Хруст заблокированного сустава, искры и слёзы из глаз- и чудо! Рука стала разгибаться! С плечом было посложнее- его я разрабатывала долгое время. Было так больно,что хотелось бросить. Случайно помог одноклассник моего мужа. Он просто рассказал историю своей тёти. После самого простого перелома руки женщина не хотела разрабатывать руку, потому что "больно!". Через несколько лет её рука полностью атрофировалась. После такого примера я взялась за разнообразные упражнения с новой силой!
Через два месяца после аварии я смогла выйти на работу. Я сильно хромала, болели почему-то уже обе руки, но я играла, сцепив зубы. Ещё через две недели уже играла со студентами на зачётах. Моя реабилитация была достаточно быстрой.
Последним моим страхом после аварии был вердикт врачей о том, что я никогда больше не смогу родить, по крайней мере самостоятельно. С ним я справлюсь аж через пять с лишним лет, когда мой участковый гинеколог скажет, что больше не заметно, что мой таз когда-то был раздроблен. Тогда я наконец-то решусь на второго ребенка, которого рожу в итоге абсолютно сама.

Основная задача стоматолога-хирурга во время лечения перелома верхней или нижней челюсти – восстановить анатомическое строение сломанной кости и верное соотношение зубных рядов. Достичь этого помогает множество методик, однако эффективность лечения зависит и от того, насколько правильно и быстро была оказана первая помощь.
До госпитализации
Доврачебная помощь пострадавшему включает:
- остановку кровотечения (прижатие или тампонирование раны, прикладывание холода);
- в случае необходимости сердечно-легочную реанимацию;
- обезболивание (анальгин, ревалгин внутримышечно);
- иммобилизацию челюсти с помощью фиксирующих повязок (противопоказано, если пострадавший находится без сознания, поскольку так увеличивается риск удушья от западения языка или попадания рвотных масс в дыхательные пути).
Методы лечения
- Оперативные, или метод остеосинтеза, заключается в скреплении отломков челюсти особыми, чаще металлическими, конструкциями.
- Консервативные, или ортопедические – предполагают использование специальных шин, фиксирующих место перелома.
Остеосинтез
Незаменим при сложных, оскольчатых и множественных переломах со смещением, шатающихся зубах и полном отсутствии зубов, при парадонтозе и других воспалительных заболеваниях десен в области травмы. Также остеосинтез эффективен при переломе мыщелкового отростка, осложненного вывихом суставной головки нижней челюсти.
Скрепляющими материалами могут быть стальные спицы и стержни, штифты, нитрид-тинановая проволока с памятью формы, быстротвердеющие пластмассы, полиамидная нить, специальный клей.
Однако самым удобным и безопасным методом сегодня считается остеосинтез металлическими минипластинами. Они позволяют рассекать кожу и мышцы только с одной стороны, что упрощает саму операцию и сокращает срок восстановления. Еще одно их неоспоримое преимущество – возможность надежно фиксировать отломки в зонах со значительными динамическими нагрузками.

Шинирование челюсти
Это иммобилизация (фиксация) костных отломков при помощи специальной пластмассовой или проволочной конструкции.
Методика, созданная военными врачами еще в начале 20 века, успешно применяется стоматологами и сегодня. Изменились материалы изготовления шины, усовершенствованы методы ее наложения.
Сегодня в арсенале специалиста множество видов шин:
- от стандартных ленточных шин Васильева, самого простого и дешевого метода лечения;
- до алюминиевых шин Тигершдедта, которые выполняются для каждого пациента индивидуально, за счет чего обладают большей эффективностью. Кроме того, они равномерно распределяют нагрузку и минимально травмируют зубы.
Вид шинирования зависит от типа травмы и может быть односторонним (при переломе одной челюсти) или двухсторонним (когда повреждены обе).
Если сохранены зубы, наложить гнутую назубную проволочную шину несложно. Ее изгибают по форме зубной дуги и фиксируют бронзоалюминиевыми проволочными лигатурами, которые, как шпилька, охватывают зуб с обеих сторон. Манипуляции производятся под местной анестезией.
При переломе обеих челюстей устанавливается конструкция с более жесткой основой, кроме проволоки используются также крючки и кольца, которые иммобилизуют нижнюю челюсть.
Можно ли обойтись без шинирования?
Даже если случай не тяжелый – перелом односторонний, закрытый и без смещения, – обязательно нужно провести мероприятия, исключающие развитие таких неприятных осложнений, как:
- случайное смещение отломков,
- повторная травма,
- развитие воспалений мягких тканей,
- инфицирование места перелома.
Для это необходимо обездвижить челюсть любым доступным методом. Это может быть пращевидная повязка, но намного удобнее и эффективнее использовать шину. При осложненном переломе без шинирования вовсе не обойтись, независимо от места травмы.
Что будет с зубом в месте травмы?
Если он подвижен, раздроблен, вывихнут или препятствует вправлению отломков челюсти, его придется удалить. Та же участь ждет зуб при наличии пародонтоза, кисты, гранулемы и других воспалений. В остальных случаях зубы могут быть сохранены, но требуют внимательного наблюдения.
Тактика лечения перелома со смещением
В таких случаях перед наложением шины необходимо сопоставить отломки челюсти, для чего используются вправляющие ортопедические аппараты. Сломанная верхняя челюсть требует вытяжения с помощью особых назубных шин.
Такие травмы весьма опасны тем, что способны стать причиной асфиксии. Но правильно оказанная первая помощь предупредит удушье. Очистите ротовую полость от инородных тел или крови, уложите пострадавшего лицом вниз, подложив по грудь валик, скатанный из одежды, одеяла и пр.

Реабилитация после перелома челюсти
Для успешного лечения перелома челюсти важны также противовоспалительная и общеукрепляющая терапия, физиопроцедуры, механотерапия и особая гигиена полости рта.
- В течение 3-4 дней после травмы для предупреждения воспалений обязательно назначаются антибиотики, которые вводятся непосредственно в область повреждения.
- Общеукрепляющая терапия – это прием витаминов С, Р, D и группы В, препаратов, стимулирующих регенерацию тканей и восстанавливающих уровень лейкоцитов в крови.
- Среди эффективных физиопроцедур отметим УВЧ-терапию, общее УФО, магнитотерапию. Уже после третьей процедуры отечность и болезненность заметно сокращается, спадает опухоль. Для лучшего страстания отломков спустя 2 недели после перелома челюсти проводится электрофорез с использованием двух-пятипроцентного раствора хлорида кальция.
- Механотерапия, или лечебная физкультура, ускоряет восстановление функции челюсти, помогает в случае, если после травмы плохо или совсем не открывается рот. Ей можно заниматься и в домашних условиях, начиная с 4-5 недели после перелома, когда снимут шины и сформируется костная мозоль.
- Специальная гигиена предполагает проведение ирригации не реже 8-10 раз в день. Пострадавшим, находящимся без сознания, минимум дважды в сутки обрабатывают зубы и слизистую специальным раствором.
Как принимать пищу?
Поскольку во время интенсивной терапии и в период восстановления челюсти жестко зафиксированы и о привычном пережевывании пищи не может идти и речи, в этот период необходима коррекция рациона питания.
Пища должна быть консистенции нежирной сметаны. Это бульоны, пюрированные супы, тщательно размельченные овощи и фрукты, молочные напитки, жидкие каши. Специи исключаются, ограничивается употребление соли. Температура блюда должна быть не выше 45-50 °С. Принимать пищу удобнее всего через соломинку.
Переходить к привычному рациону после снятия шины нужно постепенно. Это важно не только для восстановления жевательных функций, но и для профилактики нарушений в работе ЖКТ.

Когда снимают шины, и сколько заживает челюсть?
Чем пациент старше и перелом сложнее, тем больший срок потребуется для реабилитации. Приблизительно он составляет от 45 до 60 дней. Снятие шин проводится на 30-45 день, если лечение не включало остеосинтез, и на 5-14 после его проведения.
Сколько стоит лечение сломанной челюсти?
Цена зависит от характера травмы, от того, проводился ли остеосинтез, какие шины были использованы, посещал ли пациент процедуры физиотерапии. Но скажем точно, что услуга не из дешевых. Один лишь остеосинтез обойдется от 14 000 до 55 000 рублей.
Также необходимо учитывать стоимость последующего стоматологического лечения по восстановлению утраченных зубов или поврежденных после шинирования. Выбрать грамотного специалиста и не потратить впустую свои деньги вам поможет наш сервис. Сравнивайте цены и услуги различных клиник, знакомьтесь с отзывами реальных пациентов.
Стоматология. Понятная и Доступная.
Спасибо всем, кто оставил комментарии и поддержал мою задумку про стоматологический ликбез. Теперь у меня есть, чем заняться в свободное от работы время, и, думаю, первые записи об анатомии зубов появятся уже на следующей неделе.
А пока я хочу вернуться к актуальной теме последнего времени - переломам нижней челюсти. Точнее, к лечению переломов нижней челюсти. В нем существует масса спорных моментов - шинировать-не шинировать, оперировать-не оперировать, удалять-не удалять. И, как показала практика, единого мнения по этим спорным моментам до сих пор нет.
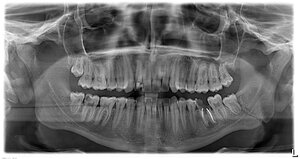

(пример правильного лечения ангулярного перелома нижней челюсти)
Ниже я постараюсь обозначить четкие критерии, исходя из которых выбирается тактика лечения переломов. Если кто-то из моих коллег не согласен с нижесказанным - я жду аргументированные комментарии. Давайте побеседуем об этом.
Спорный момент №1. Нужно ли что-то делать вообще?
Даже в самых простых случаях (односторонний закрытый перелом вне зубного ряда без смещения отломков) необходимо, как минимум провести мероприятия, направленные на профилактику возможных осложнений:
- случайного смещения отломков челюсти
- возможного инфицирования области перелома
- развития воспалительных явлений в окружающих область перелома мягких тканях
- случайной повторной травмы
Для этого нужна временная, на пару недель, иммобилизация нижней челюсти любым доступным способом, проще говоря, зафиксировать ее в прикусе. Это можно сделать с помощью пращевидной повязки, но гораздо удобнее (и надежнее) прибегнуть к лигатурному межчелюстному связыванию (например, по Айви). Имейте ввиду, чем больше связок сделано - тем лучше. Классические две связки по Айви (обычно в области четверок-пятерок) создают большую нагрузку на пародонт зубов и могут привести к их повреждению. Поэтому делать нужно, минимум, четыре.
Если же перелом сложный (со смещением, множественный, двух- или трехсторонний, открытый, в пределах зубного ряда), то лечение нужно обязательно. В противном случае можно остаться инвалидом.
Спорный момент №2. Пращевидная (элластическая) повязка.
Смысл ее - создать видимость" лечения". Даже при лечении травм нижней челюсти без повреждения целостности кости (ушибах и вывихах) польза от нее крайне сомнительная.
Во-первых, вряд ли пациент будет носить ее в том режиме, который рекомендует доктор.
Во-вторых, даже при очень тугом бинтовании существует значительная подвижность нижней челюсти, которая может привести к осложнениям.
В-третьих, пользоваться ей очень неудобно. Она громоздкая и некрасивая.
В-четвертых, эластическая повязка пережимает сосуды лица, что создает дополнительный дискомфорт, не говоря уже о риске развития синдрома длительного сдавливания (СДС).
Насколько мне известно, на курсе хирургической стоматологии в университетах до сих пор заставляют студентов шить эти самые пращевидные повязки. С той же практической пользой можно заставить студентов-юристов учиться современной юриспруденции по законнику великопетровских времен.
Спорный момент №3. Шинировать или нет?
Как я уже отмечал выше, иммобилизация нижней челюсти требуется в любом случае, даже при переломах без смещения. Пусть временная, но требуется. Ибо лечить потом осложнения гораздо неприятнее.
В случае перелома нижней челюсти со смещением полноценное шинирование ОБЯЗАТЕЛЬНО, вне зависимости от локализации перелома.
Иногда шинирование применяют также для лечения травматических вывихов и ушибов нижней челюсти. Я думаю, что это оправдано.

до лечения

после репозиции и иммобилизации отломков шинами Васильева с межчелюстной резиновой тягой
Спорный момент №4. Зачем нужны шины Тигерштедта, если есть межзубное связывание?
Вся прелесть шин Тигерштедта состоит в том, что они равномерно распределяют нагрузку на весь зубной ряд. Поэтому, несмотря на всю их громоздкость, они меньше повреждают зубы, чем, скажем, две лигатурные связки по Айви. Последние часто либо перегружают, либо вытягивают зубы из десны, причем до такой степени, что их потом не спасти.
Переломы челюстей со смещением с помощью лигатурного связывания иммобилизировать нельзя - оно не создает нужной фиксации и может мешать правильной репозиции отломков.
Также в случае с резиновыми тягами пациент чувствует себя более безопасно. В случае каких-то проблем (например, при рвоте или тошноте, иногда сопровождающих черепно-мозговые травмы) резинки можно легко перерезать ножницами и открыть пациенту рот. В случае с проволочными лигатурами сделать это невозможно, что приведет к асфиксии рвотными массами и смерти пациента.
Запомните - пациентам с сочетанной черепно-мозговой травмой жесткое связывание противоказано!
Некоторые локализации переломов требуют вытяжения, которое создает резиновая тяга.
Ну и, последнее - чем меньше у пациента зубов, тем больше показаний для применения шин Тигерштедта.
Спорный момент №5. Шины Васильева или шины Тигерштедта?
Разница следующая: шины Тигерштедта изготавливаются индивидуально, в то время как стандартные шины Васильева выпускаются медицинской промышленностью. Нужно ли говорить, что все индивидуальное работает лучше, нежели стандартное?
Форма шин Васильева (лента с крючками) такова, что под ними часто образуются пролежни, повреждается пародонт и эмаль зубов. В то время как правильно изготовленные индивидуальные шины Тигерштедта наносят зубам гораздо меньший ущерб.

стандартная ленточная шина имени Васильева. Широкая и неудобная.

индивидуальная проволочная шина имени Тигерштедта. Обратите внимание на ее толщину и размеры
Спорный момент №6. Нужно ли удалять зубы из области перелома?
Чаще да, чем нет. Зубы из области перелома удаляются в следующих случаях:
- если это зуб мудрости. Причем неважно, ретинированный он или нет.
- если это многокорневой зуб и линия перелома проходит между его корней.
- если это зуб с невылеченным периодонтитом или какими-то периапикальными воспалительными процессами (например, кистой или гранулемой).
- если зуб не подлежит лечению или перелечиванию по ортопедическим или терапевтическим показаниям.
- если зуб подвижен, вне зависимости от степени подвижности.
- если зуб мешает правильной репозиции и фиксации отломков челюсти.
- если зуб сильно поврежден (например, низкий перелом коронки с обнажением пульпы). Это условное показание к удалению, иногда такие зубы можно сохранить.
- если зуб вывихнут или вколочен.
Во всех остальных случаях зубки можно сохранить, но они требуют тщательного наблюдения.

ретинированная восьмерка прямо в линии перелома

Одно движение - и нет больше восьмерки.
Спорный момент №7. Делать ли остеосинтез?
Накостный остеосинтез ОБЯЗАТЕЛЕН при любых переломах челюсти со смещением отломков, либо если существует угроза такого смещения.
Он также необходим, если нет возможности надежно иммобилизировать нижнюю челюсть (например, при отсутствии большей части зубов).
Также не стоит забывать, что длительное ношение шин сильно повреждает зубы и пародонт и иногда, после шинирования, пациент вынужден тратить массу времени и денег на восстановление поврежденных зубов и десен. Поэтому, чем меньше пациент носит шины - тем лучше. А остеосинтез позволяет сократить время иммобилизации челюсти буквально до считанных дней (7-14 дней максимум).
К тому же, современные технологии делают подобную операцию очень комфортной и безопасной. Иногда даже не требуется госпитализации.


Спорный момент №8. Остеосинтез минипластинами или чем-то еще?
Если не рассматривать минипластины, то остеосинтез можно сделать спицей Киршнера, скобой с памятью формы или даже внеротовым аппаратом (например, аппарат Рудько или Бернадского).
Но наиболее удобным и безопасным на сегодняшний день является именно остеосинтез минипластинами. Внеротовые аппараты забудьте и никогда больше не вспоминайте.
Спорный момент №9. Операция остеосинтеза делается из полости рта или через разрезы на коже?
Современные технологии (в том числе, эндоскопия) позволяют провести операцию остеосинтеза в любом участке нижней челюсти из полости рта, без кожных разрезов.

вид операционной раны после остеосинтеза
Спорный момент №10. Когда снимать шины Тигерштедта?
Чем пациент старше - тем больший срок требуется для реабилитации.
Если не проводилась операция остеосинтеза, шины можно снять на 30-45 день, в зависимости от локализации и сложности перелома.
После операции остеосинтеза шины можно снять через 5-14 дней, также в зависимости от сложности перелома.
Спорный момент №11. Нужно ли ждать, пока на рентгене исчезнет линия перелома?
Не нужно. Можно спокойно снимать иммобилизационные шины в указанные выше сроки.
Очень часто линию перелома видно в течение полугода после получения травмы или даже дольше. Это не значит, что полгода нужно ходить с шинами.

ортопантомограмма через 4,5 месяцев после операции остеосинтеза
Спорный момент №12. Нужно ли принимать какие-то лекарства после операции остеосинтеза или после шинирования?
Чаще всего нужно. Любой перелом со смещением в пределах зубного ряда является открытым. Это значит, что существует риск инфицирования места перелома (особенно в условиях затруднения гигиены из-за шинирования) и развития травматического остеомиелита. А это травматический остеомиелит - очень-очень страшная штука.
Если перелом без смещения и находится за пределами зубного ряда - от антибактериальной терапии можно отказаться.
Спорный момент №13. Целесообразен ли прием витаминов и препаратов кальция для ускорения заживления перелома?
Да, целесообразен. Особенно нужны витамины группы Д, витамины С и Р, при повреждениях нервов - витамины группы В.
Прием препаратов кальция считаю излишним, поскольку после перелома уровень кальция в крови увеличивается и он просто не усваивается организмом. Об этом я уже писал.
Спорный момент №14. За какое время заживает перелом нижней челюсти.
Сроки заживления переломов очень индивидуальны и зависят от локализации и сложности перелома, возраста пациента и проводимого лечения. Но, в среднем, срок полной реабилитации составляет 45-60 дней.
Спорный момент №15. Справедливо ли мнение, что перелом нижней челюсти возник из-за недостатка кальция в организме?
Нет, это миф. Почему - читайте здесь.
Увы, но чаще всего переломы нижней челюсти случаются по глупости.
Спорный момент №16. Для лечения переломов нижней челюсти нужно обязательно госпитализироваться.
Нет, не обязательно. Шинирование при переломах нижней челюсти можно провести в условиях амбулаторной клиники. Оно, собственно, и должно там проводиться.
Операция остеосинтеза также может быть проведена в обычной стоматологической клинике, за исключением случаев перелома мыщелкового и венечного отростков и высоких переломов ветви нижней челюсти.
ОБЯЗАТЕЛЬНА госпитализация пациентов в случае сочетанной, особенно черепно-мозговой, травмы, при сложных или осложненных переломах нижней челюсти или невозможности провести лечение в амбулаторных условиях.
О том, что можно сделать в обычной стоматологической клинике, читайте здесь>>
Может быть, есть еще какие-то непонятные Вам моменты в лечении переломов и травм нижней челюсти? Давайте их обсудим!
Читайте также:


