Синдрома боли надколенно бедренного сустава

Весь контент iLive проверяется медицинскими экспертами, чтобы обеспечить максимально возможную точность и соответствие фактам.
У нас есть строгие правила по выбору источников информации и мы ссылаемся только на авторитетные сайты, академические исследовательские институты и, по возможности, доказанные медицинские исследования. Обратите внимание, что цифры в скобках ([1], [2] и т. д.) являются интерактивными ссылками на такие исследования.
Если вы считаете, что какой-либо из наших материалов является неточным, устаревшим или иным образом сомнительным, выберите его и нажмите Ctrl + Enter.

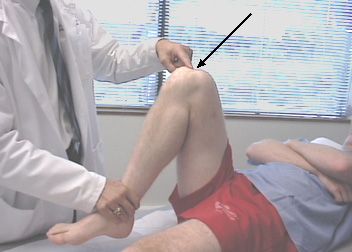
Боль в колене при сгибании является самой распространенной причиной, по которой люди посещают врачей-травматологов. Колено - крупнейший несущий сустав в организме, который подвергается значительному стрессу, когда человек ходит, бегает или активно занимается спортом. Колено часто сгибается, разгибается и выпрямляется, и из-за этого боль в нем ощущается еще большая. Коленный сустав также может скользить и вращаться. Боль при сгибании колена – это признак травмы или повреждения в суставе. Мы перечислим основные заболевания, из-за которых может возникнуть боль в колене при сгибании.

[1], [2], [3], [4], [5], [6]
Заболевания, при которых возникает боль в колене при сгибании

[7], [8], [9], [10], [11], [12], [13]
Несколько типов артрита может повлиять на здоровье колена. Врачи клиники Мейо считают, что остеоартроз - это наиболее распространенный тип артрита, влияющий на крупные суставы, такие как колено. Другие типы, которые могут потенциально повлиять на колено, это септический артрит, ревматоидный артрит и подагра, а также одна из форм обычного артрита. Люди с артритом испытывают разную степень боли при стоянии и ходьбе, страдают от отеков, жесткости и потери гибкости, в том числе из-за трудности и боли при сгибании колена.

[14], [15], [16], [17], [18], [19]
Тендинит – это раздражение или воспаление одного или нескольких сухожилий, которые поддерживают соединение коленных суставов. Часто это является результатом перетренированности или слишком большой активности при ходьбе и беге. По данным клиники Майо, спортсмены более склонны к тендиниту надколенника, чем люди с умеренной физической активностью. Сухожилие соединяет четырехглавую мышцу в передней части бедра с костью голени. Бегуны, лыжники и велосипедисты более подвержены риску возникновения боли из-за тендинита, потому что их связки и суставы в постоянном напряжении. Они могут испытывать боль при обычном сгибании, даже без большой нагрузки на колено.
Люди с этим синдромом могут ощущать боль под или вокруг коленной чашечки. Боль усиливается при сгибании или после сидения в течение длительного периода времени. Американская академия семейных врачей рекомендует, чтобы люди, которые столкнулись с этим опасным повреждением, старались отдохнуть от своей деятельности. Врачи также рекомендуют им класть лед на колено несколько раз в день и сменить тип обуви, которую они используют, на более удобную. Упражнения также помогают укрепить мышцы вокруг коленной чашечки и облегчить боль в колене.
Это воспаление небольшого мешочка жидкости, которая смягчает пределы коленного сустава. По данным клиники Майо, бурсит вызывает значительную боль в колене при сгибании, особенно если колено несет повышенную нагрузку. Например, при движении по лестнице вверх или вниз. Люди с бурсит также могут испытывать такие симптомы, как покраснение, припухлость, тепло или жар.

[20], [21], [22], [23], [24], [25], [26], [27]
Заболевание Осгуд-Шлаттера – это воспаление костей, хрящей и сухожилий в верхней части голени. По словам детских хирургов, от этого заболевания зачастую страдает только одно колено, как правило, у подростков, которые более склонными к травмам, потому что более физически активны. Заболевание Осгуд-Шлаттера обычно прогрессирует во время скачков роста и чаще всего у подростков, которые занимаются спортом, включающим скручивания, бег или прыжки. Боль в колене может варьироваться от легкой до тяжелой и постоянной. Она ухудшается с помощью упражнений и сгибания.
Киста Бейкера - заболевание, которое представляет собой накопление жидкости, которая образует под коленом. Она может быть вызвана грыжей коленного сустава, разрывом капсулы или разрывом мениска, повреждением хряща коленного сустава. Тромб, образовавшийся при этом, может представлять непосредственную опасность и требует немедленной медицинской помощи.

[28], [29], [30], [31], [32]
К кому обратиться, если у Вас возникла боль в колене при сгибании?
Если у Вас возникла боль в колене при сгибании следует как можно скорее обратиться к врачу. Диагностика обычно не представляет трудностей, но она нужна, чтобы определить правильную картину заболевания и составить точный план лечения. Методами диагностики может быть пальпация, рентген, артроскопия коленного сустава или диагностическая пункция.
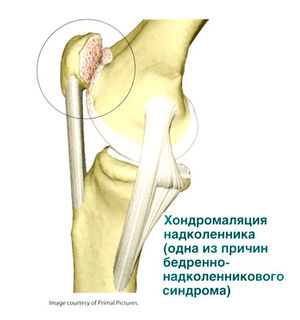
Хрящ бедренно-надколенникового сустава является местом, где проявляется механический и функциональный дисбаланс передачи нагрузки.
Хрящ нагружается в процессе периодических мышечных сокращений четырехглавой мышцы при ходьбе и при торможениях. Прямая травма надколенника вследствие вывиха или падения на согнутое колено приводит к повреждению надколенникового хряща.
Могут встречаться многочисленные анатомические варианты – дисплазия надколенника и суставной поверхности бедренной кости, patella alta, patella baja, изменения оси конечности, деформация стоп. Должны учитываться такие факторы как поражение капсульно-связочного аппарата, мышечная гипотрофия, контрактуры и конституциональная слабость связок.
Различают первичный и вторичный бедренно-надколенниковый болевой синдром. Первичный связан с бедренно-надколенниковой дисфункцией, в то время как вторичный возникает вследствие:
- Бедренно-надколенникового остеоартроза,
- Нестабильности капсульно-связочного аппарата,
- Предшествующей реконструкции связок,
- Повреждения менисков,
- Гипертрофии складок синовиальной оболочки,
- Синовитов,
- Рассекающего остеохондрита,
- Синдрома подколенниковой контрактуры,
- Циклоп-синдрома,
- Низкого стояния надколенника,
- Внутрисуставных сращений,
- Опухолей,
- Артритов,
- Остеоартроза бедренно-большеберцового сочленения,
- Ущемления синовиальных ворсин.
Бедренно-надколенниковый болевой синдром можно классифицировать, основываясь на слабости связочного аппарата или мышечной функции:
Тип 1 – повышенная эластичность связочного аппарата, дисплазия или атрофия четырехглавой мышцы, а также:
- Склонность к отечности,
- Patella alta,
- Genu valgum,
- Нормальный угол Q,
- Выступающий надколенник,
- Наследственная предрасположенность.
Тип 2 – эластичность связочного аппарата не повышена; четырехглавая мышца хорошо развита, но укорочена или гипертрофична; подколенные сухожилия хорошо развиты, но укорочены или гипертрофичны; а также:
- Отсутствие склонности к отечности,
- Повышенный угол Q,
- Patella alta не отмечается,
- Погруженный надколенник,
- Болезненность фасеток надколенника.
Главным признаком бедренно-надколенникового болевого синдрома является боль в передних отделах коленного сустава, возникающая при напряжении, после напряжения или в покое. Также отмечаются крепитация в суставе, чувство неустойчивости, заклинивание и отечность.
Для исследования бедренно-надколенникового сочленения описаны многочисленные клинические тесты. Растяжимость связок следует оценивать в первую очередь, чтобы понять гипермобилен сустав или затянут. К специфическим тестам бедренно-надколенникового сустава относятся:
Симптом Zohlen, который все еще часто учитывается при диагностике, основан на ущемлении синовиальной ткани, при этом состояние бедренно-надколенникового сустава не оценивается. Даже при отсутствии патологических изменений результаты теста положительны во многих случаях.
Отраженная бедренно-надколенниковая боль может явиться следствием заболеваний тазобедренного сустава, компрессии или нестабильности позвоночного столба, что необходимо исключить при клиническом исследовании.
Рентгенография в стандартных проекциях должна быть дополнена исследованием в тангенциальных проекциях. Последними являются аксиальные проекции для бедренно-надколенникового сустава в положении 30, 60 и 90 градусов сгибания (техника Knutsson). В типичных случаях болевого синдрома в этих проекциях значительные отклонения могут не выявляться. Умеренно выраженные признаки дисплазии надколенника и блока бедра должны учитываться с осторожностью, так как встречаются у большинства людей.
МРТ направлена на определение толщины хряща и расположения надколенника. Однако в большинстве случаев при бедренно-надколенниковом болевом синдроме находки при данном исследовании не являются основанием для изменения тактики лечения.
При бедренно-надколенниковом болевом синдроме нередко единственными артроскопическими данными служат признаки снижения плотности хряща надколенника.
Достаточно часто можно обнаружить нормальный бедренно-надколенниковый сустав, локальное размягчение хряща надколенника или блока бедренной кости. Бедренно-надколенниковый контакт оценивают при исследовании блока бедренной кости и надколенника снаружи или внизу, попеременно сгибая или разгибая конечность в коленном суставе. При разгибании обычно выявляется незначительная латеральная девиация надколенника, но это не является патологическим признаком.
В норме надколенник центрируется в блоке бедра при угле сгибания от 30 до 40 градусов. Если в этом диапазоне сохраняется значительная латерализация, необходимо исключить синдром повышенной латеральной компрессии или предшествующий вывих надколенника. Каждое из этих состояний может вызвать боль в бедренно-надколенниковом сочленении, поэтому они должны быть подтверждены или исключены.
Лечение
К лечению бедренно-надколенникового болевого синдрома, особенно часто встречающегося у молодых девушек, следует подходить крайне осторожно. Необходимо учитывать, что хрящ бедренно-надколенникового сочленения не имеет нервных волокон и, что патогенез этого болевого синдрома до конца не выяснен.
До недавнего времени (а в некоторых центрах и до сих пор) было принято частично резецировать размягченный хрящ, при этом разрушалась lamina splendence и инициировалось прогрессивное разрушение хряща. При сохранении жалоб рекомендовалось и выполнялись (также и в настоящее время) более инвазивные вмешательства – пересадка бугристости большеберцовой кости, стягивающие операции, угловые остеотомии надколенника. В значительном числе случаев эти операции скорее ухудшают состояние пациента, чем уменьшают его жалобы.
Таким образом, артроскопическое вмешательство при бедренно-надколенниковом болевом синдроме должно быть отложено до тех пор, пока не будут исчерпаны все консервативные меры (упражнения на растяжение для напряженных мышечных групп: четырехглавая мышца, подвздошно-большеберцовый тракт, мышцы-сгибатели).
При гипермобильности связок применяются упражнения, направленные на постепенное увеличение мышечной силы. Лечебная физкультура применяется и для лечения функциональных нарушений осанки.
Пробный 4-6 недельный курс консервативного лечения не является достаточным. Артроскопия показана минимум через 3 месяца консервативного лечения.
При артроскопии можно исключить некоторые морфологические причины болей, выявить тяжелые повреждения хряща. В выраженных случаях применяется соответствующее воздействие на хрящ.
Содержание
- 1 Бедренно-надколенниковый синдром
- 2 Фиксация коленного сустава при бедренно-надколенниковом синдроме
- 3 Упражнения при бедренно-надколенниковом синдроме
- 4 Читайте также
Бедренно-надколенниковый синдром [ править | править код ]
Спортсмены часто жалуются на боль по передней поверхности коленного сустава — так называемый бедренно-надколенниковый синдром. Причины боли могут быть разнообразны: смещение надколенника, увеличение угла четырехглавой мышцы бедра, чрезмерная пронация стопы или слабость медиальной широкой мышцы бедра; поэтому для установления точного диагноза необходима консультация с опытным врачом.
Угол четырехглавой мышцы бедра (квадрицепсный угол, или угол Q) — угол между брюшком четырехглавой мышцы бедра и ее сухожилием, перекидывающимся на большеберцовую кость; он определяет отклонение надколенника от строго вертикальной линии при сокращении четырехглавой мышцы бедра, измеряется при разогнутой в коленном суставе ноге и образуется пересечением двух отрезков: от верхней передней подвздошной ости к середине надколенника и от середины надколенника к бугристости большеберцовой кости.
Фиксация коленного сустава при бедренно-надколенниковом синдроме [ править | править код ]
Задача фиксации коленного сустава при бедренно-надколенниковом синдроме заключается в том, чтобы восстановить нормальное положение надколенника и, в ряде случаев, предотвратить его латеральное смещение. Предотвратить латеральное смещение надколенника помогает компрессионная манжета с латеральным фиксатором (рис. 3.12), а для восстановления нормального положения надколенника служит повязка Мак-Коннела (рис. 3.13), требующая особого, более прочного, неэластичного лейкопластыря. При наложении повязки Мак-Коннела важно предварительно оценить положение надколенника, а затем узнать у спортсмена, уменьшает ли она боль при физической нагрузке. Повязка Мак-Коннела является только частью программы лечения и реабилитации при бедренно-надколенниковом синдроме.
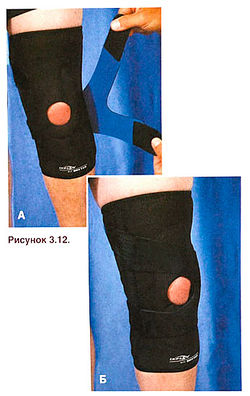
Рисунок 3.12. Компрессионная манжета с латеральным фиксатором для коленного сустава позволяет восстановить нормальное положение надколенника между мыщелками бедренной кости.
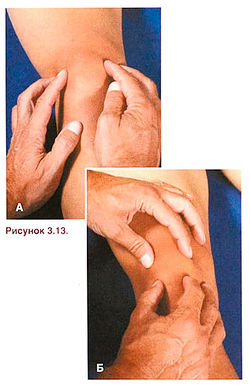
Рисунок 3.13. Наложение повязки Мак-Коннела при бедренно-надколенниковом синдроме. А—Б. Оцените наклон надколен ника во фронтальной и сагиттальной плоскостях.
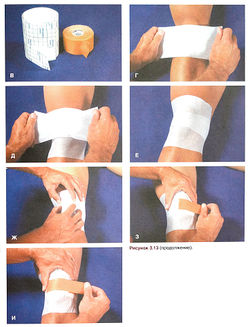
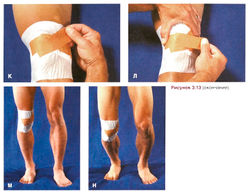
Рисунок 3.13. (окончание) К. Скорректируйте наклон надколенника во фронтальной плоскости, наложив лейкопластырь от нижнего края надколенника вверх, в сторону плеча с противоположной стороны. Л. Если после этого наклон надколенника в сагиттальной плоскости недостаточно скорректирован, наложите еще одну полоску лейкопластыря. М—Н. Попросите спортсмена выполнить движения, которые раньше причиняли ему боль, и оцените выраженность боли при наложенной повязке.
Упражнения при бедренно-надколенниковом синдроме [ править | править код ]
Описанные ранее упражнения на растяжку и укрепление четырехглавой мышцы бедра и задней группы мышц бедра помогают и при бедренно-надколенниковом синдроме. При выполнении силовых упражнений следует, однако, иметь в виду, что преодоление сопротивления в течение всего разгибания ноги повышает давление на бедренно-надколенниковое сочленение и может усилить боль. Поэтому описанные упражнения модифицируют так, чтобы нагрузка действовала только при разгибании сустава на последние 30° (или находят любой другой безболезненный объем движений). Для укрепления четырехглавой мышцы бедра можно также выполнять подъемы ног из положения лежа на спине (рис. 3.14) — это упражнение менее эффективно, чем разгибание ноги в коленном суставе с преодолением сопротивления, зато почти не повышает давления на бедренно-надколенниковое сочленение. При необходимости для избирательного укрепления медиальной широкой мышцы бедра можно использовать электростимуляцию мышц или методы биологической обратной связи.

Рисунок 3.14. Подъем прямых ног из положения лежа на спине позволяет укреплять четырехглавую мышцу бедра, не повышая давление на бедренно-надколенниковое сочленение.
Электрическая стимуляция мышц — применение электрического тока с целью вызвать сокращение мышц.
Биологическая обратная связь — обратная связь за счет зрительного или слухового восприятия.

Тазобедренный сустав – большое костное сочленение, которое скрепляет бедренную и тазовую кости, дает конечности возможность сгибаться, разгибаться, отводиться. Боль в тазобедренном суставе – симптом множества воспалительных, инфекционных, дегенеративных и иных болезней. Причины боли в бедре сильно разнятся, поэтому без тщательной диагностики не обойтись.
Причины боли в тазобедренном суставе
Боль в суставе в зоне бедра бывает неодинаковой – острой и регулярной, постоянной и периодической. Наиболее часто неприятные ощущения встречаются у людей старше 50 лет, хотя они могут отмечаться даже у детей. Причины боли в тазобедренном суставе сильно разнятся. Чаще всего встречается коксартроз – дегенеративное заболевание с износом суставных хрящей, при котором кости начинают сближаться друг с другом и деформироваться. 
Боль в правом и левом тазобедренном суставе может иметь и иные причины:
- травмы – переломы, трещины, вывихи;
- поражение соединительной ткани и аутоиммунные патологии;
- остеохондропатии;
- нарушения развития скелета;
- воспаления.
Иногда причиной довольно сильных болей становится поражение иных отделов организма (например, позвоночника, крестца, кишечника). В этом случае лечение должно затрагивать основную проблему, только тогда тазобедренный сустав перестанет беспокоить человека.
Автомобильная авария бывает причиной чрезвертельного перелома кости бедра. Появляется резкая боль в тазобедренном суставе, поскольку происходит защемление нервов.
Также болевые ощущения справа или слева появляются на фоне:
- ушиба сочленения костей при падении, прямом ударе;
- травматического вывиха бедра;
- врожденного вывиха бедра.
Спровоцировать врожденный вывих могут родовые травмы, деформации костей при внутриутробном развитии. Без лечения ножки ребенка в будущем могут иметь разную длину, рано развивается коксартроз.
Если симптомы повторяются, либо боли в суставе бедра становятся хроническими, причиной их нередко являются системные патологии или непосредственно болезни тазобедренного сустава.

Кроме коксартроза, болит тазобедренный сустав по таким причинам:
Многие годы безуспешно боретесь с БОЛЯМИ в СУСТАВАХ? "Эффективное и доступное средство для восстановления здоровья и подвижности суставов поможет за 30 дней. Это натуральное средство делает то, на что раньше была способна только операция."
- Гнойный артрит. Возникает из-за заражения области бедра гноеродными бактериями. Любое движение из-за острой боли становится невозможным, пораженная зона краснеет, отекает.
- Асептический некроз головки бедра. Причина – нарушение кровообращения в области тазобедренного сустава. Болезнь встречается, преимущественно, в молодом возрасте. Без лечения есть риск атрофии мышц, сухожилий, человек становится инвалидом.
- Оссифицирующий миозит. Исходит из воспаления мышц и соединительной ткани, связан с наследственностью или возникает после травмы.
- Болезнь Бехтерева (анкилозирующий спондилоартрит). Вызывает воспалительное поражение костного сочленения, приводит к ограничению подвижности из-за заращения суставной полости.
- Рассекающий остеохондрит бедра. Хрящ тазобедренного сустава расслаивается, часто развивается некроз тканей.
- Бурсит и синовит. В этом случае сильные боли в зоне тазобедренного сустава связаны с воспалением синовиальной сумки или капсулы.
Почему болят тазобедренные суставы с одной или двух сторон, какие еще предпосылки бывают?
Причиной могут быть такие болезни:
- синдром Рейтера;
- ревматоидный артрит;
- поражение позвоночника с корешковым синдромом;
- деформации стоп, голеней, коленей;
- энтезопатия.
У беременных причиной болей в суставе справа или слева нередко становится симфизит – воспаление лонного симфиза при расхождении лобковых костей. В редких случаях спровоцировать симптомы у людей могут опухоли, подагра тазобедренного сустава.
Симптомы патологий
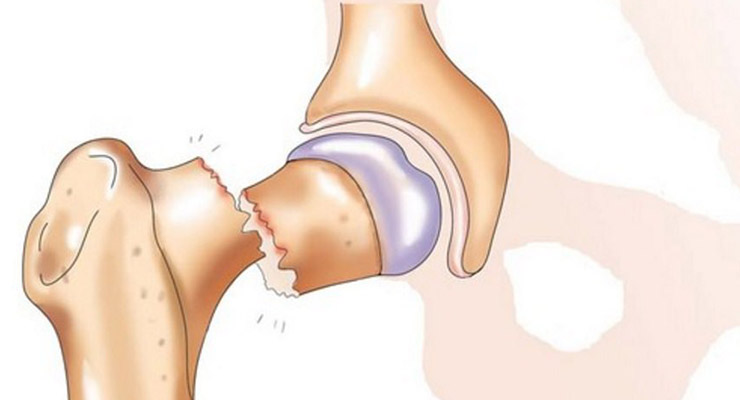
Признаки заболеваний, как и порядок лечения, сильно разнятся. Боли в области тазобедренного сустава после серьезной травмы сильные, резкие, локализуются в зоне бедра . Ткани вокруг отекают, наблюдается хромота. Последняя при небольшом ушибе быстро проходит. Если имеет место вывих, перелом, движения ноги ограничены или невозможны.
При переломе шейки бедра симптомы такие:
- усиление боли при движении;
- иррадиация ощущений во внутреннюю поверхность ноги;
- отек, появление синяка;
- хромота;
- щелканье сустава;
- онемение мышц.
При воспалении бурсы, синовиальной оболочки боль сопровождается жжением, усиливается при ходьбе. При остеохондрозе появляются покалывание, мурашки в тазобедренном суставе. Коксартроз сопровождается ноющей болью, которая сильнее утром и проходит в течение дня. При ревматоидном артрите болит тазобедренный сустав прострелами, внутри него повышается температура, появляется скованность мышц.
Жжение, тянущая боль могут быть признаками болезни Бехтерева, причем ощущения отдают в таз, крестец, ночью становятся сильнее. Ноет область тазобедренного сустава при хронических воспалительных заболеваниях – артритах, подагре (вне обострения).
Диагностика заболеваний
Лечение при любых указанных симптомах надо начинать незамедлительно после установления диагноза ортопедом, хирургом, травматологом. Предположить поражение левого или правого тазобедренного сустава врач сможет уже на первоначальном осмотре. Во время пассивных сгибаний и разгибаний появляется болевой синдром, жжение, движения ограничиваются, особенно сложны отведения в стороны.
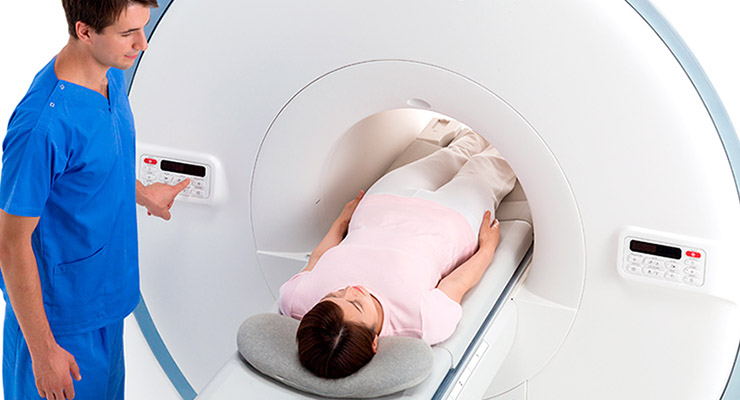
Бедренный сустав находится довольно глубоко, поэтому основными методами диагностики становятся инструментальные обследования:
- КТ;
- МРТ;
- рентгенография.
В ряде случаев приходится осуществлять дополнительные меры диагностики. Так, при инфекционных и гнойных процессах назначают бак исследование синовиальной жидкости. При подозрении на злокачественные опухоли выполняется биопсия. При поражении сосудов области тазобедренного сустава потребуется УЗИ с допплерографией. Перед проведением лечения боли в тазобедренном суставе обязательно проводят анализ на ревматоидный фактор, чтобы исключить ревматизм.
Лечение боли в тазобедренном суставе при травмах и инфекциях
У грудничков выполняют лечение врожденного вывиха тазобедренного сустава. Для этого используют подушку Фрейка, распорки – специальные ортопедические приспособления, помогающие удержать ножки в правильном положении. Длительность лечения может составить 6-8 месяцев, если оно не помогает, придется выполнять оперативное вправление кости.
При переломе шейки бедра показано оперативное лечение, поскольку консервативные меры чаще всего не помогают. Устанавливают штифты, винты или осуществляют эндопротезирование. Лишь при наличии противопоказаний накладывают повязки на ногу от пояса до пятки. К сожалению, в пожилом возрасте это редко приводит к срастанию кости бедра, и больной не может ходить и даже нормально сидеть.
Что делать, если сильно болит область тазобедренного сустава по причине инфекционного воспаления? В этом случае выполняется лечение антибиотиками. Препараты ставят в уколах, вводят капельно или непосредственно в полость тазобедренного сустава. Также лечение предполагает ограничение подвижности ноги, чтобы выздоровление шло быстрее. Для снятия симптомов вводят анальгетики, анестетики в сустав. При гнойном артрите производят операцию для удаления абсцессов и промывания суставной полости антибиотиками.

Давно забытое средство от боли в суставах! "Cамый эффективный способ лечения суставов и проблем с позвоночником" Читать далее >>>
Медикаментозные меры
Выбор методов медикаментозного лечения проводится только врачом в зависимости от вида заболевания. Ноющая боль обычно хорошо купируется приемом анальгетиков – Ревалгина, Спазгана, хотя нередко ощущения быстро возвращаются. Если болит нога резко, сильно, в область тазобедренного сустава придется вводить блокады с анестетиками. Лечение хронических патологий бедра нужно осуществлять регулярными курсами нестероидных противовоспалительных средств – только они уберут повторяющиеся симптомы, хотя не повлияют на течение самой болезни. При коксартрозе обычно вводят гормональные лекарства (Кеналог, Дипроспан), которые надолго купируют воспаление и болевой синдром.
Лечение болезней тазобедренного сустава можно проводить и такими средствами:
- Миорелаксанты (Сирдалуд, Мидокалм). Используются для уменьшения мышечного спазма, который усиливает болевые ощущения.
- Диуретики (Лазикс, Фуросемид). Помогают снять сильный отек, охватывающий мягкие ткани.
- Витаминные препараты. Улучшают питание тазобедренного сустава, ускоряют биохимические реакции.
- Хондропротекторы (Артра, Дона, Структум). Восполняют дефицит хондроитина, глюкозамина, помогают восстановить поврежденные хрящи.
Если у ребенка регулярно болит тазобедренный сустав, при этом подтвержден диагноз асептического некроза, основу лечения составляет прием и уколы сосудистых препаратов. Лекарства усиливают микроциркуляцию крови, обмен веществ и помогают тканям регенерировать. 
Ортопедические приспособления и физиотерапия
Лечение при заболеваниях тазобедренного сустава включает применение ортопедических изделий. Чаще всего они используются после травм, когда нужна полная или частичная иммобилизация на несколько недель или даже месяцев. Так, при переломах используют ортез жесткой фиксации, который, в отличие от гипса, не вызывает раздражения и аллергии.
Если человеку придется длительно лежать, ему обязательно нужен противопролежневый матрас. При реабилитации после травмы используют ходунки, трости, костыли для опоры. При симфизите беременным рекомендуется ношение тазового корсета с жесткими ребрами. Не менее важно во время лечения и для профилактики носить ортопедическую обувь, разгружающую стопу.
Физиотерапия тоже показана для улучшения состояния тазобедренного сустава. Такое лечение устраняет симптомы, обезболивает, оптимизирует кровообращение. При курсовой терапии уменьшается воспаление, уходят отеки, запускается процесс восстановления тканей. Лучше всего зарекомендовала себя лазерная терапия – лучи лазера прогревают ткани в толщину до 10 см, быстро убирают боль, купируют воспаление.
Прочими применяемыми методиками физиотерапии являются:
- электрофорез;
- дарсонваль;
- магнитотерапия;
- ударно-волновая терапия;
- бальнеотерапия;
- микротоки;
- скипидарные ванны.
Также рекомендуется регулярно в домашних условиях применять аппликатор Кузнецова – он усиливает кровообращение и помогает снизить боль. В острой стадии болезни его используют по 5 минут до 5 раз/сутки, в хронической увеличивают время до 20 минут трижды/сутки.

Народное лечение боли в тазобедренном суставе
Чем лечить заболевания тазобедренного сустава, может ответить и народная медицина. Нетрадиционное лечение нужно обязательно сочетать с консервативным, в противном случае оно не принесет должного эффекта. Наружные методы менее действенны, ведь расположение этого сочленения костей очень глубокое. Из внешних мер можно применять воздействие массажем.
Лечение производится так:
- смешать поровну мяту, шишки хмеля, зверобой;
- залить ложку сбора 100 мл растопленного на водяной бане вазелина;
- настоять в теплом месте 2 дня;
- еще раз прогреть массу, процедить;
- применять для аккуратного втирания массажными движениями.
В лечении тазобедренного сустава можно применять ванны – они быстро избавляют от боли. В теплую воду вливают отвар мяты, хвои (50 г сырья на литр воды), принимают ванну в течение 15 минут, повторяют процедуры через день, делают 10 сеансов. Также нужно принимать внутрь следующие средства от боли:
Прочие виды лечения
При поражении тазобедренного сустава показана лечебная гимнастика. Сочленение костей обязательно должно двигаться, тогда в нем будет вырабатываться больший объем внутрисуставной жидкости. В итоге качество питания и скорость восстановления тканей возрастет. Комплекс упражнений подбирается индивидуально, при разных болезнях он неодинаков (согласно допустимой нагрузке). Вначале число повторов небольшое, после оно возрастает. Нельзя совершать резкие движения – они могут спровоцировать новый приступ боли.

В ряде случаев требуется оперативное лечение тазобедренного сустава. Оно показано при травмах, запущенных формах коксартроза, ревматоидного артрита, которые вызывают сильную деформацию костей. Также оперируют конечность при появлении абсцессов (гнойников) в полости сустава или в мягких тканях.
Самые популярные виды операций таковы:
- эндопротезирование;
- установка штифтов;
- артроскопия;
- остеотомия;
- остеосинтез.
Профилактика болезней сустава
Боль в тазобедренном суставе можно предотвратить, если вовремя проводить меры профилактики его заболеваний. Нужно избегать серьезных нагрузок на бедренную кость и сочленение, беречься от ударов, падений, не поднимать тяжести. Уже в начальной стадии надо проводить лечение любых воспалительных болезней в организме, а также держать под контролем сосудистые проблемы.
Укрепить тазобедренный сустав поможет гимнастика, ЛФК, йога, плавание. Важно поддерживать нормальный вес, чтобы не перегружать шейку бедра и весь бедренный сустав. Для снижения массы тела применяют диету с отказом от жирной, сладкой, мучной пищи, копченостей и пересоленных продуктов. Также полезно для тазобедренного сустава носить профилактические бандажи, удобную обувь и стельки. При появлении первых же неприятных симптомов надо сразу обращаться к врачу и своевременно проводить лечение – это поможет избежать операции.
Читайте также:


