Штырь в коленном суставе
- Боль в колене сбоку с внешней стороны
- Причины и чем это опасно
- Диагностика
- Что делать и как лечить
- Профилактика болевых ощущений
Если человека пронзает боль в колене сбоку, то необходимо незамедлительно обратиться за помощью к специалисту. Важно отметить, что подобный недуг может случиться единожды. В таком случае, он не будет свидетельствовать о том, что развивается какое-либо заболевание. Но, если боль поражает настолько, что становится трудно двигаться, обезболивающие медикаменты плохо помогают, то нужно обратить на это особое внимание. Болевые ощущения в колене появляются спонтанно и доставляют неудобства в движениях, а также мешают полноценной жизни.
Зачастую, на подобные недуги жалуются люди пожилого возраста, офисные работники, спортсмены и даже дети. Очень важно следить за состоянием здоровья и своевременно откликаться на образующиеся отклонения. Дабы исключить развитие негативных последствий.

Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Существует множество причин появления боли в коленном суставе. Связано это и с внешними факторами, и с внутренними. К примеру, если в организм человека по каким-либо причинам не поступает нужный объем витаминов и минералов, то происходит нарушение и сбой в работе организма. Вследствие этого страдают не только внутренние органы, но и суставы в том числе.
Представим список часто встречающихся первопричин возникновения боли:
- Травмы.
- Перегрузки.
- Воспалительные процессы.
- Сбой в функционировании обмена веществ.
- Генетические особенности.
- Нарушения, связанные с гормональным фоном.
- Вредные привычки.
- Избыточный вес.
- Болезни ЖКТ.
- Сахарный диабет.
- Остеохондропатия.
- Артрит.
- Тромбоз.
- Инфекционные заболевания.

Главная опасность упущения этого недуга является то, что прогрессирующая болезнь может довести человека до инвалидной коляски. Если своевременно не обратиться к врачу, не осуществить выполнение назначенных процедур или прием специальных препаратов, то велика вероятность ухудшения здоровья стремительными темпами и возникновения полной дисфункции нижней конечности, затем следует инвалидность.
Для того, чтобы осуществить грамотную и правильную диагностику, в случае боли в колене, необходимо обратиться в медицинское учреждение. Для установления правильного диагноза и назначения лечения необходимо пройти следующие процедуры:
- Осмотр и пальпация болезненной области.
- Получение анамнеза.
- Сбор информации о характере боли и ее локализации.
- Рентген.
- УЗИ.
- Ангиография, при которой врач осматривает вены ног.
- Компьютерная диагностика (проводится по назначению врача).
- Анализ крови, мочи.
- Пункция, при необходимости.

После сбора всей необходимой информации, врач констатирует диагноз и выписывает лечение. Крайне важно соблюдать все рекомендации специалиста до полного выздоровления. Ни в коем случае не нужно бросать прием назначенных медикаментов, если боль ушла или стало легче.
Самым главным и важным действием человека, у которого появилась боль в колене с внешней стороны, является обращение к врачу, происходящее вовремя. После назначения курса лечения, также необходимо соблюдать некоторые правила, которые характерны сразу для нескольких заболеваний:
- Не прогревать (если специалист целенаправленно не назначил прогревающие препараты).
- Купить ортопедическую обувь или стельки.
- Обеспечить покой на время лечения и восстановительного периода.
В основном для избавления от болевых ощущений в области колена, врач назначает мази, гели, компрессы. Если выявилось инфекционное заболевание, то в список медикаментов включаются антибиотики. Если пациент испытывает невыносимые боли, то в таком случае, прописываются нестероидные противовоспалительные медикаменты. Все зависит от характера и причины боли.

Для того чтобы поддерживать свое здоровье и не допускать возникновения тяжелых последствий, нужно держать свой организм в тонусе. А именно: следить за весом, правильно питаться, исключить вредные привычки, осуществлять активный образ жизни, больше времени посвящать прогулкам и подвергать контролю нагрузки. При соблюдении этих установок, человек может обеспечить себе крепкое здоровье на долгие годы.
Но если все же случилось возникновение боли в коленном суставе, то важно просить помощи у специалиста, так как только врачи способы вернуть пациента к полноценной активной жизни.
Опасен ли тендинит коленного сустава?
Сильная болезненность в колене, возникающая при перенапряжении, или в результате травмы, называется тендинитом. Болезнь опасна тем, что, если не начать лечение, возможна полная потеря двигательной функции сустава.
Тендинит коленного сустава — это острое или хроническое воспаление ткани сухожилий в колене.
При возникновении болезненных ощущений в суставе колена, больному необходимо посетить травматолога-ортопеда для установления точного диагноза. Врач на основании клинического осмотра и других необходимых обследований назначит качественное лечение тендинита. Если болезнь запущена и рекомендованные методы лечения не дают должного результата, нужно обращаться к врачу-хирургу для оперативного вмешательства в сустав колена.
Боль в околосуставной части тела часто путают с самой суставной болью и растяжением связок, и тендинит незаметно пришел в вашу жизнь. Вы можете узнать, причины развития данного недуга, а также его симптомы, какие есть методы лечения.
Как правило болезнь развивается у лиц, чья жизнь связана со спортом.
В особенности страдают тендинитом коленного сустава:
- теннисисты,
- волейболисты,
- футболисты,
- баскетболисты,
- спортсмены, чьё направление в спорте связано с лёгкой атлетикой (бегуны, прыгуны).

Также развитию заболевания подвержены люди, чья профессиональная деятельность связана с сильными физическими нагрузками, например, грузчики.
Часто провоцирующими факторами образования тендинита являются:
- наличие лишнего веса — повышается нагрузка на суставы;
- сахарный диабет и подагра;
- ревматоидный полиартрит;
- бактериальные и грибковые инфекции;
- неправильное анатомическое строение (одна конечность короче другой);
- возраст после 40 лет;
- ослабление защитных свойств организма;
- ношение неправильной и неудобной обуви (у женщин болезнь возникает вследствие длительного хождения на каблуках);
- продолжительный приём кортикостероидов;
- аллергия на некоторые медикаменты;
- неправильная осанка.
Главным симптомом тендинита колена является сильная боль в месте, где образовалось воспаление.
Человеку становится трудно двигаться, особенно болезненные ощущения проявляются при спуске или при подъёме по лестнице, а также если резко встать со стула. Боли увеличиваются параллельно запущенности болезни.

Больное колено краснеет и опухает, появляется местная температура, при движении в конечности слышен скрипящий звук. Во время пальпации воспалённого сухожилия можно нащупать уплотнение, у человека при этом возникает острая боль.
Тендинит коленного сустава можно разделить на 4 стадии:
- На первой стадии болезненные ощущения в колене беспокоят только после физических нагрузок на сустав или активных тренировок.
- На второй стадии болезненность в колене сопровождает до физической активности и после неё.
- На третьей острая боль чувствуется как во время двигательной активности, так и после.
- На четвертой возникает разрыв связок из-за снижения их прочности.
При проведении диагностики заболевания, очень важно использовать несколько методов определения тендинита, так как болезнь по признакам и симптомам схожа с другими воспалительными процессами, протекающими в суставах ноги.
Применяют обычно следующие способы:
- Клинический осмотр — врач проведёт пальпацию болезненной зоны колена, определит, в каком месте расположено воспаление, оценит размер отёка и гиперемию сустава;
- Лабораторное исследование биологического материала человека (кровь и моча) — нужно для того, чтобы определить, не является ли тендинит следствием бактериальной инфекции или ревматоидного артрита;
- МРТ и КТ — смогут увидеть, не произошёл ли разрыв или патологические изменения в сухожилиях. Если диагноз разрыва подтвердится, необходимо срочное хирургическое вмешательство;
- Рентгенологическое обследование — довольно эффективная методика на поздних стадиях болезни, когда тендинит развился из-за протекающих бурсита или артрита, а также если имеются отложения солей в суставе.
Тендинит колена в основном поддаётся лечению консервативными методами. К хирургической операции прибегают только в случае разрыва связок.
- полный покой больного;
- применение противовоспалительных и обезболивающих средств;
- массаж;
- магнитотерапия;
- электрофорез с лидазой;
- УВЧ;
- ношение различных бандажей и ортезов;
- ЛФК (лечебная физкультура).
ЛФК даёт очень положительное действие во время восстановления сустава. Выполнение упражнений, как правило, происходит после того, как острая стадия болезни пойдёт на убыль. После каждого занятия лечебной физкультурой, пациенту рекомендуется принять горизонтальное положение и расслабиться (буквально на несколько минут), к больному суставу лучше приложить холодный компресс.
Пример упражнения 1:
- Сесть на пол, позади себя упереть руки в пол. Согнутыми коленями ног сжимать мяч.
- Лечь на спину, согнуть в колене одну ногу, стопа должна быть плотно прижата к полу.
- Вторую ногу аккуратно приподнимать на высоту согнутой ноги. Затем положения ног меняют.
Пример упражнения 2:
- Сесть на пол и обхватить руками стопы ног.
- Наклоняясь вперёд, головой нужно слегка касаться колен, ноги при этом сгибать нежелательно.
Подробнее о лечении колена вам расскажут в этом видео.
Нетрадиционную медицину при лечении тендинита коленного сустава следует использовать как дополнение к основным методам избавления от болезни:
- Массаж льдом:
- Для приготовления льда потребуется несколько стаканов из пластика, которые нужно заполнить чистой водой и убрать в морозилку для замерзания.
- Как только верхний слой воды покроется льдом, стаканчики достают из морозильной камеры, а верхним слоем льда аккуратно массируют больную конечность в течение 15 минут.
- Массаж повторяют по 3 раза за день.
- Гипс по-домашнему
Данное средство великолепно снимает боль, и убирает отёчность колена:
- Для приготовления такого средства понадобится 1 свежее куриное яйцо, из которого берут только белок, тщательно его взбивают и вливают к нему водку или спирт в количестве 1 ст. ложки.
- Снова всё хорошенько взбить и добавить муку (1 ст. ложку).
- Готовую смесь нужно нанести на бинт (эластичный) и перебинтовать больное колено. Туго затягивать повязку нельзя!
- Средство должно находиться на воспалённом суставе пока полностью не застынет.
- Заменять старые повязки новыми нужно каждый день, пока больной не пойдёт на поправку.
- Применение глины:
- 500 гр глины развести водой, тщательно перемешать, пока масса не станет густой.
- В получившуюся кашицу влить 10 мл яблочного уксуса и снова размешать.
- Средство наносят на кусочек ткани, прикладывают к больному колену и перебинтовывают.
- Держать глину нужно не менее 2 часов, затем смыть.
- Процедура повторяется в течение 5 дней ежедневно.
![]()
- Полынь
Данное средство обладает противовоспалительным действием и укрепляет защитную функцию организма.
- Высушенную траву полыни мелко истолочь и смешать с крутым кипятком (примерно 20 гр полыни на 2 стакана крутого кипятка).
- Настоять 1 час и пить настой по 3 раза вдень по 20 мл за раз.
- Хвойные ванны:
- Порезать ветки сосны или ели и сложить в глубокую тару (в ведро или большую кастрюлю). Доверху залить чистой водой.
- Ёмкость с хвойными ветками поставить на огонь и дать вскипеть.
- Как закипит — убавить огонь и оставить средство на плите примерно на 1 час.
- Готовое средство немного остудить, процедить и добавить в набранную с тёплой водой ванну.
- Принимать процедуру нужно не меньше 15 минут за день.
Тендинит коленного сустава хорошо поддаётся лечению, главное правило — не запускать болезнь до хронического состояния, иначе может потребоваться хирургическое вмешательство.

Внутри коленного сустава есть хрящи. Они покрывают суставные поверхности костей: бедренной и большеберцовой. Хрящи смягчают трение. Они обеспечивают сохранность внутрисуставных структур даже на фоне интенсивных физических нагрузок. К сожалению, в силу различных заболеваний возможно истончение или механическое повреждение хрящей. В этом случае пациенту требуется лечение.

Принципы лечения
Подходы к лечению зависят от того, по какой именно причине истончился хрящ. Это может произойти в результате:
- воспалительных заболеваний;
- дегенеративных процессов;
- травм;
- проведенных хирургических операций.
Лечение может быть направлено на устранение симптомов, замедление дегенеративных процессов, купирование воспаления, усиление регенераторных способностей хрящевой ткани. Иногда требуется хирургическое вмешательство. Оно позволяет выполнить замещение дефектов хрящевой поверхности.
Консервативные методы
Если гиалиновый хрящ коленного сустава истончен, лечение начинают консервативными методами. Применяются такие способы терапевтического воздействия:
- Коррекция образа жизни.
- Физиотерапевтическое лечение и массаж.
- Лечебная физкультура.
- Медикаментозная терапия.
Коррекция образа жизни
Изначально необходимо устранить все факторы, которые могут провоцировать истончение хряща коленного сустава. Лечение начинают с того, что пациенту рекомендуют отказаться от тяжелой физической работы, спорта. Потому что при продолжающемся механическом раздражении хряща он будет повреждаться, а полноценное восстановление хрящевой ткани невозможно по причине его слабого кровоснабжения.
Пациенту необходимо:
- снижение массы тела, если ИМТ превышает 25 кг/м2;
- уменьшение нагрузки на больную ногу;
- применение ортопедических приспособлений (ортезов, стелек);
- использование трости или костылей.
Физиотерапия
Физиотерапевтическое лечение применяется с целью уменьшения отека, боли. Оно позволяет улучшить кровообращение в той зоне тела, которая находится в непосредственной близости к поврежденным коленным хрящам. В результате улучшается трофика тканей, уменьшаются явления гипоксии, ускоряются регенераторные процессы.
Применяются такие виды физиолечения:
- электрофорез;
- гальванизация;
- фонофорез;
- электростимуляция;
- магнитотерапия;
- лазеротерапия;
- вибромассаж и другие.
Физиотерапия часто сочетается с медикаментозным лечением. Местные препараты наносятся на кожу. Затем проводится электрофорез или фонофорез для их лучшего проникновения внутрь суставной полости.

Лечебная физкультура
Физические тренировки помогают укрепить мышцы, разгрузить коленный сустав. Они также способствуют восстановлению хряща за счет улучшения кровообращения. При нагрузке к мышце приливает кровь. Расширяются сосуды. Поэтому кровоснабжение суставной капсулы возрастает. Улучшается и кровенаполнение тех частей хряща, которые прилегают к капсуле.
Медикаментозная терапия
Применение препаратов остается одним из главных способов лечения. В данный момент не существует лекарственных средств, которые гарантированно восстанавливают хрящи или хотя бы предотвращают их дальнейшее разрушение. Однако ряд лекарственных средств позволяют добиться неплохих результатов за счет усиления регенераторных процессов, снижения воспаления, защиты хряща от сильных механических воздействий.
Препараты могут использоваться такими способами:
- применяются внутрь;
- вводятся внутримышечно или внутривенно;
- наносятся на кожу над коленным суставом;
- вводятся инъекционно внутрь сустава.
Так как в большинстве случаев происходит постепенное разрушение хряща коленного сустава, лечение проводится таблетированными формами препаратов. Они удобнее в использовании и не требуют постоянного участия медицинского персонала в лечебном процессе.
Часто применяются и внутрисуставные инъекции. Они хороши тем, что позволяют после нескольких введений лекарств получить устойчивый длительный результат. Он сохраняется полгода или год. Применение уколов в колено позволяет снизить потребность в медицинских препаратах, которые применяются перорально. Соответственно, уменьшается медикаментозная нагрузка и риск побочных эффектов.
Кремы и гели – это вспомогательное лечение. Оно исключительно симптоматическое. Используется для уменьшения боли, устранения отека. Нет местных препаратов, которые могли бы восстановить суставные хрящи колена или хотя бы замедлить их дегенерацию.

НПВС. Эти препараты не могут восстановить хрящи. Но они способны в некоторых случаях замедлить их дегенерацию за счет устранения воспалительного процесса. Кроме того, нестероидные противовоспалительные средства принимаются с целью снижения болевого синдрома, который неизбежно развивается в случае истончения хрящей из-за сильного трения суставных поверхностей во время выполнения любых движений в коленном суставе.
Хондропротекторы. Это препараты хондроитина и глюкозамина. Их получают из хрящей животных. Хондропротекторы вводятся внутрь сустава, инъекционно внутримышечно, наносят на кожу или принимают внутрь.
Только последний способ применения имеет смысл с точки зрения доказательной медицины. Нанесение хондропротекторов на кожу в виде геля не имеет доказанной эффективности. Введение в сустав или внутримышечно приносит пользу, но лечение нужно длительное (от 6 месяцев), а при таком способе введения переносимость терапии значительно ухудшается.
Несмотря на то, что врачи очень часто назначают хондропротекторы внутрь в капсулах, нет доказательств, что они восстанавливают суставной хрящ. Исследования лишь показывают, что при артрозе коленного сустава длительное применение хондроитина в комбинации с глюкозамином позволяет уменьшить симптомы заболевания.
Гиалуронат. Вводится внутрь коленного сустава. Подобные препараты также выпускаются в лекарственных формах для наружного использования или для применения внутрь. Однако такие способы лечения не имеют убедительных доказательств эффективности. Поэтому гиалуронат в таблетках в основном продается как биологически-активные добавки, а не препараты.
Введение гиалуроновой кислоты внутрь сустава позволяет повысить её концентрацию в синовиальной жидкости. Уменьшается трение хрящей, предотвращается их дистрофия. Симптомы уменьшаются или уходят на несколько месяцев. После этого инъекцию гиалуроната можно выполнить повторно.
PRP. Этой аббревиатурой обозначают богатую тромбоцитами плазму. Её получают из собственной крови пациента, центрифугируют, а затем вводят в сустав. Это один из самых эффективных способов усиления регенерации хрящей. Тромбоциты выделяют большое количество факторов роста. В результате репарация хрящевой ткани усиливается. Но восстановление хрящей колена возможно только в случае ранней стадии артроза или при незначительном их травматическом повреждении.

Хирургические методы
При значительных дефектах суставной поверхности восстановление хрящевой ткани возможно только хирургическими методами. Для этого используется множество различных методов. Некоторые из них очень дорого стоят и доступны только за границей (Германия, Швейцария, США). Одни способы появились недавно, другие применяются уже более 50 лет.
Наибольшую эффективность хирургические методы восстановления хряща имеют при:
- рассекающем остеохондрите;
- травматическом повреждении колена;
- остеоартрозе до 2 степени.
При других заболеваниях, а также в случае выраженного гонартроза полноценно восстановить хрящевые поверхности часто не удается.
Основные хирургические методы восстановления гиалинового хряща коленного сустава:
Субхондральная туннелизация. Врач просверливает в нескольких местах хрящ и субхондральную костную ткань. Открывается кровотечение. Результатом становится образование на месте искусственно нанесенной травмы волокнистого хряща.
Микрофрактурирование. Усовершенствованная методика, которая постепенно вытесняет туннелизацию. Механизм воздействия аналогичный. Формируются множественные микропереломы субхондральной кости с сохранением её каркаса. Методика более безопасна, потому что исключаются ожоговые повреждения хрящей, неизбежные при сверлении.
Аутотрансплантация хряща. Применяется для закрытия тех дефектов суставной поверхности, которые подвергаются максимальным механическим нагрузкам. Здесь хрящи имеют наибольшую толщину. Для аутотрансплантации берутся хрящи с другого участка тела пациента и подсаживаются в коленный сустав. Недостатками метода является дополнительная травматизация донорских участков и недостаток материала при обширных хрящевых дефектах.
Имплантация аутологичных хондроцитов. Берут маленький фрагмент хряща, затем культивируют. Фактически, для пациента выращивается новый хрящ. Его закрепляют на матрице, придавая нужную форму, и имплантируют в сустав. Метод максимально эффективен у пациентов до 55 лет, при дефекте хрящевой поверхности до 10 квадратных сантиметров. Недостатки: высокая стоимость и необходимость проведения двух операций (для забора хряща, а затем для его имплантации в колено).
При появлении признаков повреждения суставных хрящей человек должен обращаться к врачу как можно быстрее. Есть немало способов восстановления суставных поверхностей колена, однако большинство из них становятся малоэффективными в запущенных клинических случаях.
Привычный вывих, нестабильность надколенника
Надколенник или коленная чашечка может быть источником боли в коленном суставе.
Сустав между бедренной костью и надколенником называет пателло-феморальным. Если анатомия пателло-феморального сустава не изменена, то вывих надколенника крайне редкое явление. Однако если в пателло-феморальном суставе есть какая-либо аномалия строения, вероятность вывихов надколенника резко возрастает.
Также в результате неправильного функционирования пателло-феморального сустава происходит повышенный износ хряща надколенника и бедренной кости, и даже иногда образовываются переломы. Болезненное состояние, при котором происходит потеря суставного хряща в этой области, называется артрозом пателло-феморального сустава. Проблемы в пателло-феморальном суставе могут присутствовать у людей разных возрастов. Эта статья поможет Вам понять, какие проблемы могут возникнуть в пателло-феморальном суставе, и как их можно решить
Надколенник представляет собой кость овальной формы с двумя суставными поверхностями, разделенными вертикальным гребнем.
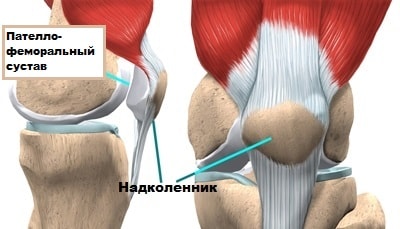
Надколенник расположен на передней поверхности коленного сустава. Надколенник движется в межмыщелковой борозде бедренной кости. Сустав, образованный надколенником и бедренной костью в медицине называется пателло-феморальным.
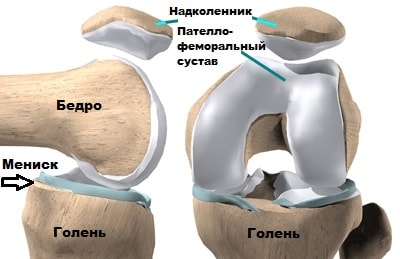
Надколенник уникальная кость, которая входит в состав разгибательного аппарата коленного сустава. Надколенник соединен с 4-х главой мышцей одноименным сухожилием, а с большеберцовой костью собственной связкой надколенника.
При напряжении 4-х главой мышцы бедра его сухожилие осуществляет тягу за надколенник, последний в свою очередь за собственную связку надколенника и большеберцовую кость, тем самым, разгибая колено.
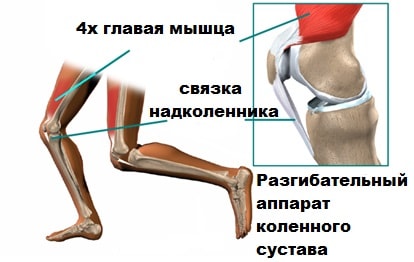
Поверхность надколенника, обращенная к бедренной кости покрыта гладким и скользким хрящом который называется суставным. Этот хрящ позволяет скользить надколеннику относительно бедренной кости в межмыщелковой борозде. Латеральная и медиальная головка 4-х главой мышцы бедра, пателло-феморальные и патело-большеберцовые связки также прикрепляются к надколеннику и помогают контролировать его положение в межмыщелковой борозде. Содружественное действие мышц и связок удерживают надколенник от вывиха.
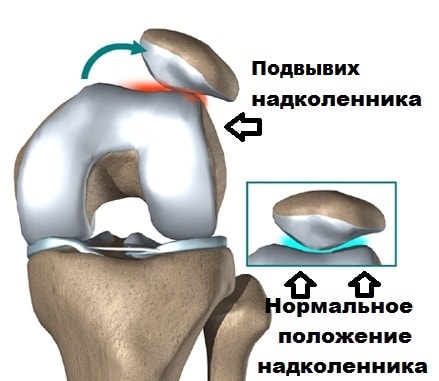
Одной из наиболее распространенных причин боли в пателло-феморальном суставе является нарушение движения надколенника в межмыщелковой борозде.
Головки четырехглавой мышцы и связки помогают центрировать надколенник в межмыщелковой борозде бедренной кости при движениях. По разным причинам возможен дисбаланс в тяги мышц, в результате чего одна из головок тянет надколенник сильнее, чем другая. Это в свою очередь обуславливает большое давление надколенника на суставной хрящ межмыщелковой борозды с одной стороны по сравнению с другой. Постоянное ассиметричное избыточное давление приводит к повреждению суставного хряща.
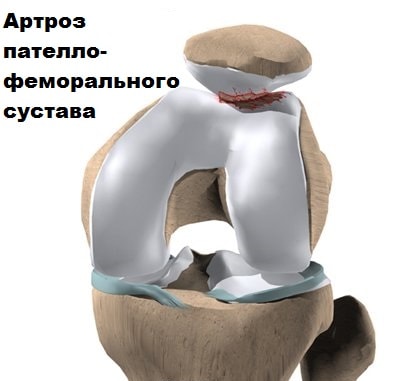
Другой причиной проблем в пателло-феморальном суставе является аномалия строения.
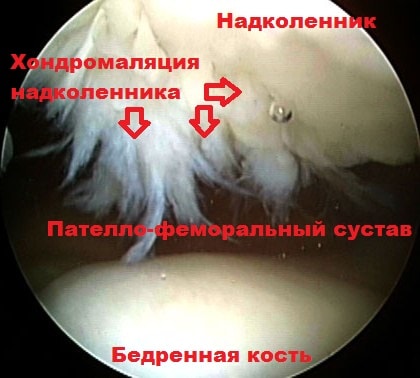
У некоторых людей с рождения угол между бедренной костью и большеберцовой костью больше нормального. Подобная проблема чаще встречается у женщин. В медицине это состояние называется вальгусная деформация коленного сустава. В случаях, когда угол увеличивается, изменяется вектор тяги мышц и связок, воздействующих на надколенник, поэтому при движениях надколенник стремится вывихнуться кнаружи из борозды.
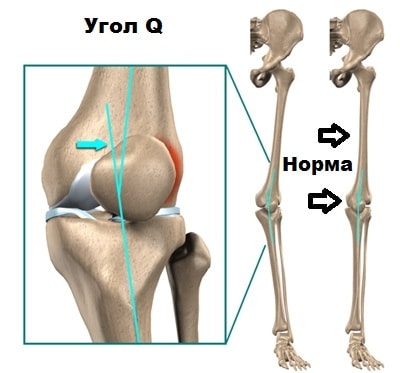
При этом хрящ в наружной части межмыщелковой борозды бедренной кости испытывает больше давления при движениях. Если подобное воздействие происходит длительное время, вначале начинается размягчение, а потом и разрушение хряща. Данное явление называется хондромаляция надколенника.
Наконец вывих надколенника может происходить, если одна из стенок межмыщелковой борозды, чаще наружная, развита меньше чем внутренняя, или глубина межмыщелковой борозды не достаточная, чтобы удержать надколенник от вывиха. В этих случаях надколенник также стремится вывихнуться из сустава. При неоднократных вывихах происходит стремительная дегенерация хряща бедренной кости и надколенника и вызывает у пациента стойкий выраженный болевой синдром. Стоит отметить, что вывихи и подвывихи имеют тенденцию к рецидивам, поскольку окружающие поддерживающие надколенник связки растягиваются или повреждаются, а мыщелки бедра истираются.
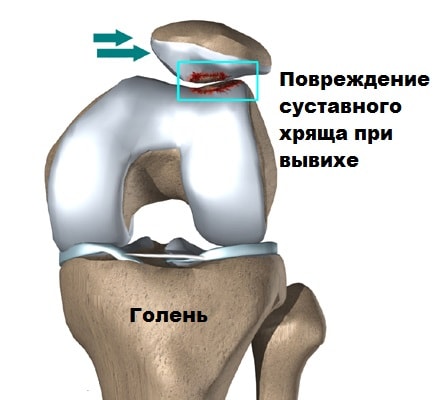
Люди, у которых надколенник расположен слишком высоко относительно бедренной кости, также относятся к группе риска. В этой части бедренной кости межмыщелковая борозда не выражена, поэтому даже небольшое воздействие на надколенник вызывает вывих.
Осложнениями вывиха надколенника можно считать субхондральные переломы.
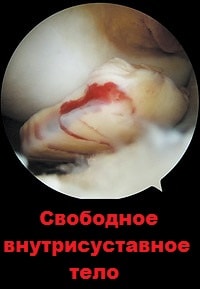
Субхондральный перелом происходит, когда надколенник перепрыгивает через мыщелок бедренной кости при вывихи, в этот момент от бедренной кости или надколенника может отколоться кусочек кости или хряща. Фрагмент кости или хряща остается в полости коленного сустава и вызывает блокады.
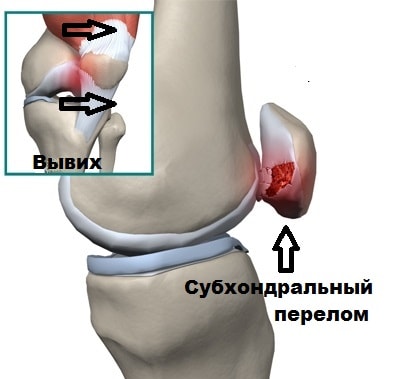
Вывихи надколенника часто встречаются у женщин от 20 до 30 лет и у мужчин до 40 лет. Чаще всего вывих надколенника самопроизвольно вправляется при разгибании коленного сустава. Если же вывих не устранен и пациент доставлен в больницу, устранение вывиха не вызывает каких-либо затруднений.
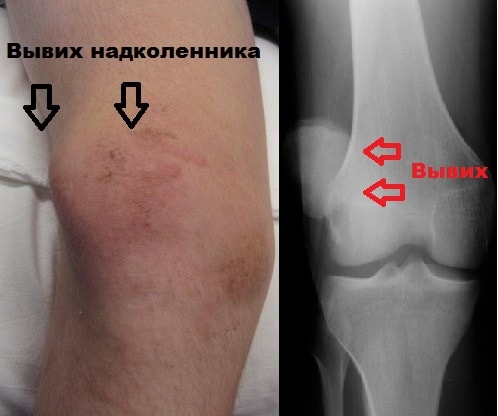
Во время осмотра врач всегда должен выявлять также повреждения суставного хряща надколенника и бедренной кости, которые нередко сопутствуют вывиху надколенника. При вывихе часто выявляется гемартроз. Гемартроз — это кровоизлияние крови внутрь сустава. Если суставной хрящ или кость повреждена, при аспирации содержимого сустава в крови будут выявляться капельки жира.
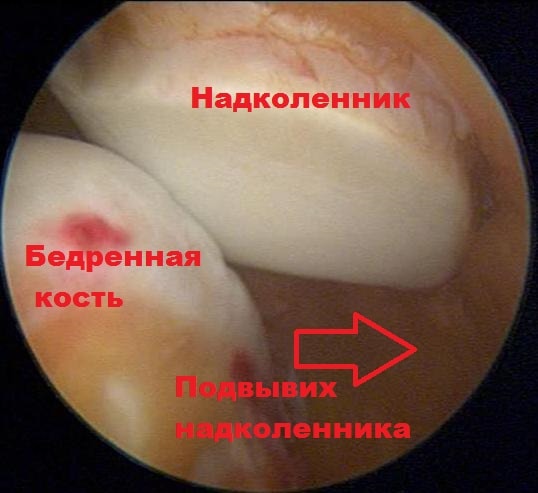
Вывих надколенника в большинстве случаев происходит в латеральную (наружную) сторону. При этом повреждаются медиальные стабилизаторы надколенника.
Аккуратная пальпация кончиками пальцев в области сустава позволяет определить локализацию повреждения. Обычно выявляется западение мягких тканей по медиальному краю надколенника. В данной области к надколеннику крепится медиальная пателло-феморальная связка (MPFL) и медиальная широкая мышца бедра.
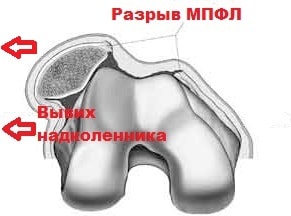
При вывихах эти структуры с большей вероятностью разрываются. Также при пальпации и нагрузках на надколенник определяется его повышенная подвижность, больше в наружную сторону.
В больницу пациента обычно доставляют с устраненным вывихом. Вывих самопроизвольно вправляется на догоспитальном этапе при разгибании ноги.
При поступлении пациента в больницу выполняется рентгенография сустава.
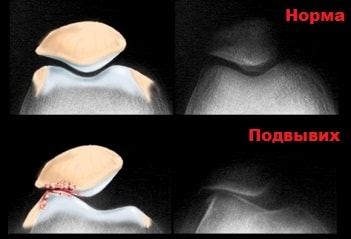
На рентгенограммах можно выявить сопутствующие субхондральные повреждения, редко если вывих не был устранен ранее, на снимках определяется дислокация надколенника из межмыщелковой борозды бедренной кости.
Больные с привычным вывихом наиболее часто рассказывают о нескольких вывихах в прошлом. Предшествующие вывихи у пациента сопровождались острой болью, отеком и гемартрозом.
Рентгенологическое исследование является одним из наиболее важных в диагностике заболеваний и травм пателло-феморального сустава. В некоторых случаях для диагностики повреждений пателло-феморального сустава используется МРТ.
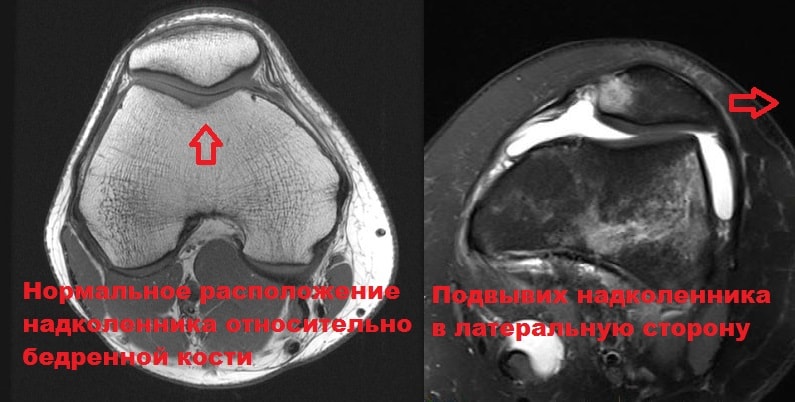
Преимуществом данного метода является большая информативность и безболезненность.
Последние достижения позволяют врачам увидеть суставной хрящ и определить поврежден он или нет. Немаловажно, что данное исследование не требует введение в сустав красителей.
В некоторых случаях, артроскопия может быть использована, чтобы установить окончательный диагноз. Артроскопия — это операция, которая предполагает размещение небольшого оптического прибора внутрь сустава, что позволяет хирургу увидеть структуры внутри сустава напрямую. Артроскоп помогает врачу оценить состояние суставного хряща на внутренней поверхности коленной чашечки.
Подавляющее большинство проблем в пателло-феморальном суставе диагностируются, не прибегая к хирургии, и артроскопия обычно используется для лечения проблем, выявленных с помощью других методов обследования.
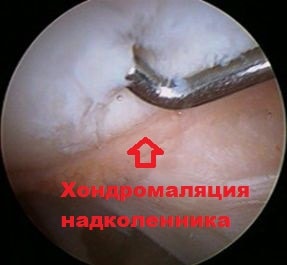
Повышенная подвижность надколенника часто выявляется у людей с привычным вывихом надколенника. Некоторые из них испытывают неопределенные боли в коленном суставе, иногда вокруг или вдоль внутреннего края надколенника. Как правило, люди, которые имеют проблемы в области пателло-феморального сустава, испытывают боль при ходьбе вниз по лестнице. Нахождение пациента в положении сидя длительное время с согнутым коленным суставом, например, в машине или кинотеатре также может вызывать боль. Нередко пациент может слышать хруст при движениях в колене. При значительном износе хряща может возникать воспаление в суставе и даже накапливаться жидкость.
Если консервативное лечение не улучшит Ваше состояние, может быть предложено хирургическое вмешательство. Существуют различные методы, чтобы диагностировать и успешно лечить проблемы, связанные с надколенником. В некоторых, особенно сложных случаях, может потребоваться их комбинация.
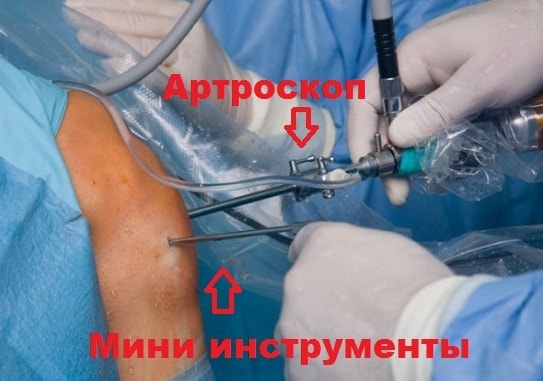
Артроскопия является одним из наиболее эффективных способов лечения заболеваний и травм коленного сустава. Осматривая непосредственно суставную поверхность надколенника и бедренной кости, хирург может оценить локализацию и степень износа хряща. Врач также может наблюдать, как надколенник двигается в вырезке бедренной кости при движениях в коленном суставе и оценить степень смещения (подвывиха) надколенника.
Если суставной хрящ надколенника поврежден, врач с помощью специального инструмента может обработать поврежденные участки хряща, сгладить шероховатости хряща, что может уменьшить боль.
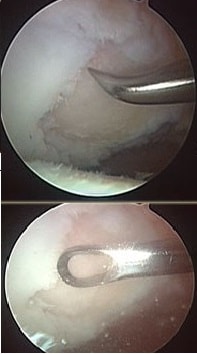
Артроскопия выполняется через минимально возможные проколы кожи, чем достигается отличные косметический эффект.
Во время артроскопии возможно устранить последствия вывиха надколенника. Нередко при неоднократных вывихах, в полость сустава откалываются кусочки хряща.
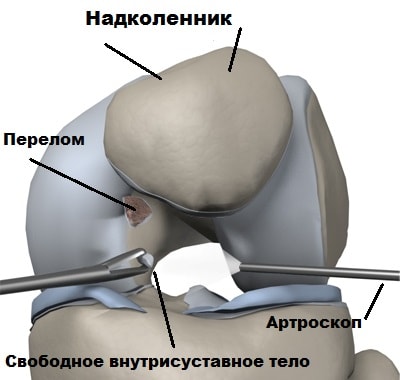
Перемещаясь внутри сустава, свободные внутрисуставные тела повреждают структуры сустава и могут его блокировать.
У пациентов с привычным вывихом, надколенник находится в состоянии подвывиха в латеральную сторону. Во время артроскопической операции возможно выполнить латеральный релиз. Суть операции заключается в рассечении связок по наружному краю надколенника, тем самым надколенник смещается из состояния подвывиха в нормальное положение к центру борозды бедренной кости, а нагрузка на хрящи уменьшается. Также во время артроскопии, ткани по внутреннему краю надколенника можно подтянуть, выполнить капсулорафию (операция Ямамото). Выполнение латерального релиза и операции Ямамото позволяет сбалансировать тягу четырехглавой мышцы и тем самым равномерно распределить давление на хрящ надколенника.
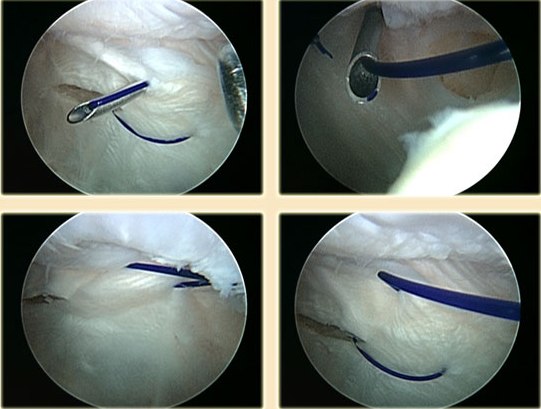
В некоторых случаях сильного смещения надколенника, латерального релиза и операции Ямамото может оказаться недостаточно. В дополнение к латеральному релизу, может быть выполнена операция, целью которой является укрепление связочного аппарата, расположенного по внутренней кромке надколенника (МПФЛ).
Существуют различные операции, которые достигают этой цели.
При некоторых из них формируется трансплантат, который крепится с одной стороны к краю надколенника, а с другой к бедренной кости. Благодаря этой операции, надколенник при движениях в коленном суставе не имеет возможности сместиться в положение вывиха или подвывиха.
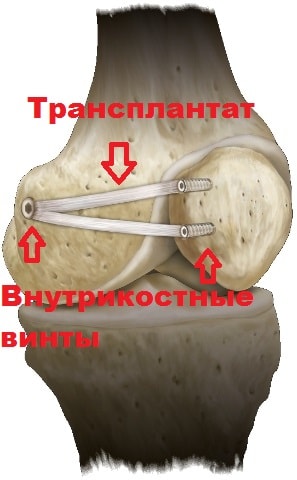
Достигается правильное скольжение надколенника в центре борозды бедренной кости при всех углах сгибания в коленном суставе. Результатом операции может стать значительное уменьшение боли и хруста в суставе, а также снижение риска повторных вывихов надколенника.
Артроскопические операции обычно выполняются под спинномозговой анестезией. В больнице Вам потребуется провести одну или две ночи.
В нашей клинике мы широко применяем артроскопию и другие малоинвазивные методы лечения патологии коленного сустава. Операции проводятся на ультрасовременном медицинском оборудовании с использованием качественных и зарекомендовавших себя расходных материалов и имплантов от крупных мировых производителей.
Однако результат операции зависит не только от оборудования и качества имплантов, но и от навыка и опыта хирурга. Специалисты нашей клиники имеют большой опыт лечения травм и заболеваний данной локализации в течении многих лет.
- Изучение истории заболевания и жалоб пациента
- Клинический осмотр
- Выявление симптомов заболевания
- Изучение и интерпретация результатов МРТ, КТ и рентгенограм, а также анализов крови
- Установление диагноза
- Назначение лечения
Повторная консультация врача травматолога — ортопеда, к.м.н. — бесплатно
- Анализ результатов исследований, назначенных во время первичной консультации
- Постановка диагноза
- Назначение лечения
Артроскопическое лечение привычного вывиха надколенника, реконструкция патело-феморальной связки коленного сустава — 89500 рублей
- Пребывание в клинике (стационар)
- Анестезия (эпидуральная)
- Артроскопическая операция, пластика связок и удаление свободных внутрисуставных тел
- Расходные материалы
- Импланты (биодеградируемые винты) от ведущих зарубежных производителей
* Анализы для госпитализации и послеоперационный ортез в стоимость не входят
Внутрисуставное введение препарата гиалуроновой кислоты (без стоимости препарата Дьюралан) — 1000 рублей
- Местная анестезия
- Введение препарата гиалуроновой кислоты Дьюралан
PRP-терапия, плазмолифтинг при заболевания и травмах коленного сустава — 4000 рублей (одна инъекция)
- Консультация специалиста, к.м.н.
- Взятие крови
- Приготовление обогащенной тромбоцитами плазмы в специальной пробирке
- Введение обогащенной тромбоцитами плазмы в пораженную область
Прием врача травматолога — ортопеда, к.м.н. после операции — бесплатно
- Клинический осмотр после операции
- Просмотр и интерпретация результатов рентгенограмм, МРТ, КТ после операции
- Рекомендации по дальнейшему восстановлению и реабилитации
- Пункция коленного сустава
- Внутрисуставное введение препарата гиалуроновой кислоты (при необходимости)
- Снятие послеоперационных швов
Читайте также:



