Шов сухожилия разгибателя пальца стопы
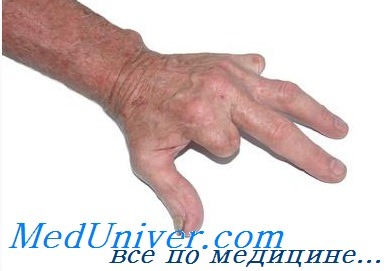
Для удобства оценки повреждений, а в определенной степени и для выбора метода лечения, сухожилие разгибателя в области кисти и дистального отдела предплечья делят на восемь зон. Повреждения зоны I (молоткообразный палец) сопровождаются нарушением механизма разгибания на уровне дистального межфалангового сустава, в результате чего развивается типичная молоткообразная деформация пальца. Это закрытое повреждение является следствием внезапного сгибания концевой фаланги, находящейся в положении максимального разгибания. В итоге происходит разрыв конца сухожилия или отрыв сухожилия от кости вместе с различными по величине костными фрагментами. Активное разгибание дистальной фаланги становится невозможным. Похожая деформация может явиться следствием резаных ран или других открытых повреждений кожных покровов, сочетающихся с травмой сухожилия.
В ранние сроки лечение закрытых повреждений сухожилия на уровне дистального межфалангового сустава должно заключаться в шинировании на срок до шести недель в положении разгибания концевой фаланги. Другие суставы пальца или кисти должны оставаться незаблокированными, в том числе необходимо поддерживать активные движения в проксимальных межфаланговых суставах. Если по окончании 6-недельного срока разгибание затруднено, можно в течение следующих шести недель продолжить иммобилизацию только в ночное время суток, с последующим строгим контролем. При любом рецидиве следует возобновить шинирование в непрерывном режиме еще на три недели. При длительном использовании гипсовой иммобилизации необходимо обращать внимание на состояние кожных покровов во избежание их мацерации и некроза. Для более надежного оказания помощи при подвывихе в дистальных межфаланговых суставах иногда применяют один из способов оперативной фиксации спицами.
Открытые повреждения по типу молоткообразного пальца могут стать серьезной лечебной проблемой. При поперечных резаных ранах сухожилие и кожу лучше сшивать отдельными швами с использованием нерассасывающихся нитей. Если концы сблизить не удается, прибегают к кожной пластике и первичному пластическому замещению дефекта сухожилия, или проводят реконструктивную операцию в более позднем периоде. Неотложная помощь включает промывание раны/сустава, наложение повязки, применение антибиотиков широкого спектра действия, шинирование в положении разгибания и последующую быструю подготовку к хирургическому вмешательству, которое должно состояться в ближайшие 24 часа.
Отрыв центральной ножки сухожильного растяжения в области ее прикрепления к средней фаланге относят к повреждениям зоны III с изначальным нарушением механизма разгибания в ПМФС. В отсутствии лечения подобные травмы заканчиваются подвывихом боковых порций разгибателя в ладонном направлении с развитием через 1-2 недели классической деформации по типу бутоньерки, при которой средняя фаланга согнута, а концевая находится в положении гиперэкстензии. Обследование пациента выявляет ограничение или отсутствие активного разгибания в ПМФС. При закрытой свежей травме болевые ощущения и отечность в области ПМФС могут затруднять диагностику отрыва центральной ножки. В таких случаях наиболее рациональная тактика включает шинирование разогнутого ПМФС, наблюдение за больным и повторное обследование через семь дней. Пястно-фаланговый и ДМФС не подлежат иммобилизации совместно с ПМФС. Если через неделю диагноз закрытого отрыва центральной ножки подтверждается клиническими проявлениями, гипсовую иммобилизацию продолжают в течение 4-6 недель с еженедельным осмотром. По окончании периода иммобилизации следует плановая реабилитация полного объема движений.
При открытых повреждениях зоны III проводят лечение раны, включая промывание, удаление нежизнеспособных тканей, артротомию по показаниям и пластическое закрытие дефекта при недостатке местных мягких тканей. Сухожилие восстанавливается первичными швами, или ему предоставляется возможность сращения естественным путем в условиях трансартикулярной спицевой фиксации на 4-6 недель. В этой зоне существует вероятность заживления вторичным натяжением, так как благодаря строению раз-гибательного аппарата не происходит ретракции оторвавшейся части во время удержания ПМФС в разгибательном положении.
Зона IV располагается над проксимальной фалангой. Повреждение сухожилия разгибателя на этом участке часто является следствием перелома проксимальной фаланги. Сухожильное растяжение здесь достаточно широкое, что объясняет большую частоту неполных разрывов. Но даже при полном разрыве оторвавшееся сухожилие не мигрирует в проксимальном направлении, а удерживается на месте сагиттальными пучками, аналогично повреждениям зоны III.

Если удается поставить диагноз в ближайшие 2-3 недели после травмы, то травматический или дегенеративный разрыв поперечной связки можно лечить консервативно. Для этого суставы фиксируют гипсовой повязкой, в которой запястье находится в нейтральном положении, пястно-фаланговые ПФС (ПФС) разогнуты, а ПМФС и ДМФС свободны, или в таком же положении пальца накладывается мостовидная шина, специально сконструированная для повреждений поперечной связки. При запоздалой диагностике или неудовлетворительных результатах 6-8 недельного шинирования центрирование сухожилия должно выполняться оперативным способом.
Повреждения зоны VI локализуются дистальнее или проксимальнее сухожильных соединений, связывающих сухожилия общего разгибателя пальцев (ОРП). Обнаружить проксимально расположенное повреждение одного сухожилия ОРП не всегда просто, так как разгибание пальца в ПФС не страдает за счет опосредованного действия соседнего сухожилия через сухожильное соединение. Дополнительные методы обследования, такие как УЗИ или МРТ, имеют в такой ситуации низкую диагностическую ценность, и единственной возможностью поставить диагноз остается физи-кальное исследование. Аналогичным образом затруднена диагностика разрывов разгибателей указательного пальца (РУП) и наименьшего пальца (РНП), так как их разгибание может обеспечивать ОРП. Результатом как разрыва ОРП проксимальнее сухожильного соединения, так и изолированного повреждения сухожилия РУП или РНП станет смещение проксимального конца сухожилия. Нередко конец сухожилия РУП или РНП может уйти до уровня удер-живателя разгибателей. В этом отношении обследование в операционной целесообразнее, чем в отделении неотложной помощи. Как правило, повреждение сухожилия на этом уровне можно устранить внутриствольными швами, дополненными сшиванием эпитендиния.
Открытые повреждения зоны VI могут сочетаться с обширными дефектами мягких тканей, что нередко требует этапной кожной пластики и первичного или отсроченного восстановления целостности сухожилия путем сшивания или за счет пересадки сухожильного трансплантата.
В зоне VII разрывы происходят на уровне удерживателя сухожилий, где сухожилия мышц располагаются в шести синовиальных влагалищах. Для повреждений этой области также характерно смещение концов разгибателя, что делает плановое хирургическое вмешательство неизбежным. Оперативное лечение должно отличаться особой тщательностью во избежание сращения сухожилия с вышерасположенным удерживателем, при удлинении которого часто возникает необходимость закрытия раны Z-пластикой. Несостоятельность удерживателя приводит к патологическому выпячиванию сухожилий разгибателя в области запястья. Разрывы сухожилий могут сочетаться с травмой чувствительных ветвей лучевого и локтевого нервов, о повреждении которых следует помнить при быстром распознавании и сшивании нервов с использованием микрохирургической техники. Оставленные без внимания сопутствующие ранения нервов приводят не только к утрате чувствительности на участке тыльной поверхности кисти, но и к невропатии с хроническим болевым синдромом.
Повреждения зоны VIII касаются области сухожильно-мышечного соединения разгибателя. Травма здесь всегда проникающая, с небольшим входным отверстием или массивным повреждением мягких тканей, и часто является следствием открытых переломов костей предплечья. При первичном обследовании проникающей раны, обычно ножевой или от пореза осколком стекла, можно обнаружить несоответствие между сравнительно небольшой раной на коже и значительным разрушением подлежащих тканей даже при сохраненной нормальной функции разгибания. Что касается сшивания самого сухожильно-мышечного соединения, то сложность заключается в прорезывании мышечной ткани при затягивании узлов. Непрерывность соединения обеспечивается швами в форме большой восьмерки, после чего следует период иммобилизации на срок от четырех до шести недель в положении 20° разгибания кисти и 20° сгибания в ПФС. Хорошее восстановление функций возможно при локализации травмы дистальнее заднего межкостного нерва предплечья.
При повреждении самого нерва для полного восстановления функций необходимо провести детальное обследование и реконструкцию, которой должен заниматься опытный нейрохирург, знакомый со сложной анатомией этой области. Но даже тщательно выполненная операция не всегда исключает необходимость тендопластики в отдаленном периоде.
Разрывы сухожилий разгибателей пальцев давностью более 3 нед относятся к застарелым и подлежат только оперативному лечению При операции, как правило, обнаруживают между концами поврежденного сухожилия рубцовую ткань Если дефект небольшой (до 5 мм), то рубцовая ткань может быть иссечена и концы сухожилия соединены одним из сухожильных швов При большем дефекте показана сухожильная пластика.
В зависимости от уровня повреждения сухожилия разгибателей пальцев методы сухожильной пластики различны.
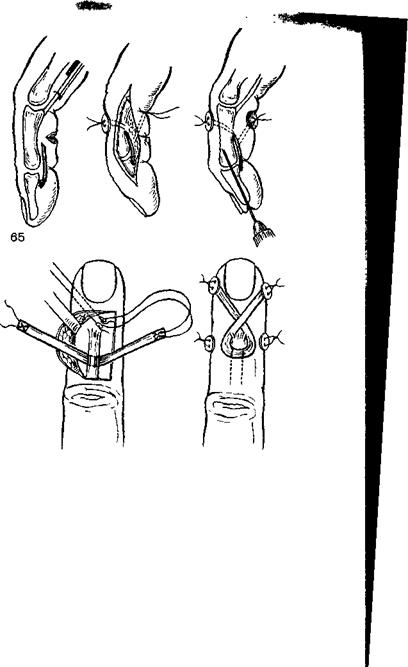
Пластика сухожилия разгибателя по Паневой. Показана при локализации повреждения в пределах ногтевой фаланги и на уровне дистального межфалангового сустава. Положение больного на спине; кисть укладывают на приставном столике тыльной поверхностью кверху Обезболивание— местная проводниковая анестезия.
Техника операции Дугообразный разрез кожи по локтевому краю тыльной поверхности начинают у середины ногтевой фаланги и заканчивают у основания средней фаланги пальца Сухожильное растяжение разгибателя освобождают от спаек на всем протяжении кожного разреза Проксималь-ную часть сухожильного растяжения на уровне середины средней фаланги Z-образно рассекают и поворачивают в дистальном направлении на 180° Конец перемещенного сухожилия фиксируют в расщеп костно-.
.
65 Тенодез ногтевой фаланги.
66 Восстановление сухожилия разгибателя при повреждении на уровне дистального межфалангового сустава Способ Паневой.
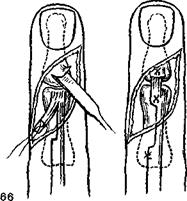
67 Восстановление сухожилия разгибателя при повреждении на уровне средней фаланги Способ Изелена.
.
поднадкостничного лоскута, образуемого долотом на тыльной поверхности ногтевой фаланги (рис 66).
Свободная сухожильная пластика по Изелену M. Iselen. (1955) предложил при повреждении сухожилия разгибателя на уровне ногтевой или средней фаланги использовать свободную сухожильную пластику Положение больного, анестезия и кожный разрез аналогичны таковым при предыдущей операции Свободный сухожильный трансплантат (сухожилие m. palm.aris lon.gus или участок fascia lata) подводят под сухожильное растяжение разгибателя пальца на уровне середины средней фаланги Концы сухожильного трансплантата в дистальном направлении взаимно перекрещивают, прошивают лавсановыми внутриствольными швами и фиксируют к мягким тканям на уровне середины ногтевой фаланги Концы швов с каждой стороны ногтевой фаланги выводят на кожу и укрепляют на пуговице (рис 67).
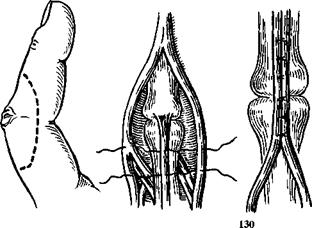
Сухожильная пластика по Вайнштейну. Показание — повреждение средней порции сухожильного растяжения разгибателя пальца на уровне прокси-мальной фаланги.
Положение больного и анестезия аналогичны предыдущей операции Разрез кожи начинают от середины средней фаланги, ведут по средней линии тыльной поверхности пальца и заканчивают на уровне середины проксимальной фаланги Обнажают среднюю и обе боковые порции сухожильного растяжения пальца Проксимальную и дистальную части поврежденной средней порции сухожильного растяжения иссекают Тонким скальпелем отсепаровывают обе боковые порции сухожилия разгибателя, перемещают их строго на середину тыльной поверхности пальца и сшивают между собой тонкими лавсановыми швами (рис 68).
Рану послойно зашивают наглухо Иммобилизацию пальца проводят в ладонной гипсовой лонгете в течение 3 нед.
Транспозиция сухожилий. При повреждении сухожилия длинного разгибателя I пальца методы свободной сухожильной пластики оказались неудовлетворительными Лучшие результаты достигнуты при транспозиции (перемещении) сухожилий Лучше перемещать сухожилия, направление тяги которых совпадает с направлением тяги поврежденного сухожилия При замещении сухожилия длинного разгибателя I пальца этому условию удовлетворяют два сухожилия: сухожилие собственного разгибателя II пальца и длинного лучевого разгибателя кисти.
Положение больного на спине; кисть укладывают на приставном столике тыльной поверхностью кверху Обезболвание — наркоз, но может быть использована и проводниковая анестезия.
Техника операции Производят поперечный разрез кожи, отступя на 2 см в проксимальном направлении от головки II пястной кости Обнажают оба сухожилия разгибателя II пальца Сухожилие m. exten.sor in.dicis proprius, расположенное ульнарнее сухожилия общего разгибателя II пальца, поперечно пересекают Дистальный конец пересеченного сухожилия фиксируют к сухожилию общего разгибателя II пальца Второй кожный продольный разрез начинают от основания II пястной кости и ведут через запястье до лучевой кости Длина разреза 4 см В рану выводят пересеченное ранее сухожилие собственного разгибателя II пальца.
Разрез кожи для обнажения дистального конца поврежденного сухожилия длинного разгибателя I пальца производят соответственно уровню его повреждения Чаще дистальный конец сухожилия длинного разгибателя пальпируется на уровне середины I пястной кости и разрез кожи длиной 4—5 см делают по ульнарному краю I пястной кости Из раны в области запястья проксимальный конец сухожилия собственного разгибателя II пальца через предварительно сделанный в под-кожной клетчатке канал проводят в рану в области I пястной кости Ассистент удерживает I пястную кость в положении максимального отведения Дистальный конец сухожилия длинного разгибателя I пальца сшивают с сухожилием собственного разгибателя II пальца по способу Беннела В ране на уровне запястья на сухожилие разгибателя II пальца накладывают блокирующий шов по Пугачеву.
Рану послойно зашивают наглухо Гипсовую ладонную лонгету накладывают в положении разгибания кисти и максимального отведения I пястной кости Срок иммобилизации 3 нед.
.
68 Восстановление сухожилия разгибателя при повреждении на уровне проксимального межфалангового сустава Способ Вайнштейна.
Типичные механизмы повреждений сухожилий пальцев кисти ▪ Повреждения сухожилий часто сопровождают открытую и закрытую травму кисти; сухожилия сгибателей повреждаются в 32%, разгибателей —12% случаев. ▪ Открытые повреждения сухожилий возникают в результате нанесения ран различными режущими предметами (нож, осколки битого стекла), возможно сочетание с переломами костей кисти (травма на деревообрабатывающих, фрезерных и др. станках). ▪ Закрытые повреждения сухожилий разделяют на: травматические и спонтанные (спонтанные, как правило, происходят в результате дегенеративнодистрофического поражения сухожилий и непривычной физической нагрузки на палец). ▪ В зависимости от срока с момента повреждения сухожилия выделяют: свежее (до 3-х суток), несвежее (от 3 до 20 дней) и застарелое (свыше 3-х недель).
Показания
- Свежие открытые повреждения сухожилий разгибателей и сгибателей.
- Подкожные разрывы сухожилий.
- Застарелые повреждения сухожилий.
Противопоказания:
- Рваные, размозженные, загрязненные раны с дефектом покровных тканей, сухожилий, нервов.
- Тяжелое общее состояние больного (политравма).
- Обращение больного в сроки свыше 24 часов от момента ранения (угроза инфекционного процесса); нагноение раны.
- Отсутствие в лечебном учереждении специалиста, владеющего навыками по оказанию специализированной помощи при повреждении сухожилий.
- Стойкие контрактуры суставов пальцев кисти при застарелых повреждениях сухожилий.
Диагностика
Обычное обследование см. 1.3 предоперационная диагностика.
Выделяют 4 анатомические зоны повреждений сухожилий сгибателей и разгибателей (рис. 18):
- От средней трети дистальной фаланги, корня ногтевого ложа до верхней трети средней фаланги.
- От верхней трети средней фаланги до дистальной поперечной складки ладони (в 1 и 2 зонах сухожилия сгибателей проходят в костнофиброзном каналах).
- От дистальной поперечной складки ладони до дистальной ладонной складки кистевого сустава (сухожилия сгибателей находятся в карпальном канале).
- От дистальной ладонной складки кистевого сустава до перехода сухожилий в мышцы сгибателей и разгибателей пальцев и кисти.

Рис. 18. Зоны повреждений сухожилий.
Как делают операцию при повреждении сухожилий кисти?
Объяснение ▪ Общий операционный риск см. 1.2 и 1.8.3. ▪ Несостоятельность сухожильного шва. ▪ Гнойный тендовагинит и показания к резекции вовлеченных в гнойный процесс сухожилий. ▪ Тендогенная контрактура суставов пальца после сухожильного шва, необходимость проведения комплексного лечения для восстановления нормального объема движений пальца. ▪ Возможность появления показаний ктендопластике сухожилия (застарелое повреждение; отсутствие сухожилий после гнойного1 тендовагинита или травмы; Внимание: восстановление сухожилий после гнойного процесса желательно проводить не ранеее, чем через 2—3 месяца), необходимость забора трансплантата из других анатомических областей (предплечье, стопа).
Предоперационная подготовка: бритье предплечья и кисти.
- Блокада плечевого сплетения или наркоз.
- Положение: на спине, столик для руки на стороне повреждения.
- Наложение гемостатической манжеты на предплечье.
- Обработка кисти и предплечья.
- Обложить операционное поле полотняными пеленками.
- Оператор и ассистент спереди или сзади приставного столика, операционная сестра сбоку.
- Рекомендуется профилактика инфекции (напр., однократно внутривенно Gramaxin® 2,0 г) при открытых переломах.
- Длительность операции: 30—120 мин.
Оперативный доступ ▪ Повреждения разгибателей: дугообразные и Z-образные разрезы на тыльной поверхности суставов пальца и кисти (в зависимости от локализации). ▪ Повреждения сухожилий сгибателей: разрезы по нейтральной линии пальца или Z-образные по ладонной поверхности пальца или кисти (Внимание: бережное отношение к проходящим вблизи сосудисто-нервным пучкам).
- Шов сухожилия (свежие и несвежие открытые и закрытые повреждения).
- Тендопластика сухожилий при застарелых повреждениях разгибателей и сгибателей: восстановление сухожилия аутотрансплантатом, взятым с предплечья (сухожилие длинной ладонной мышцы) или стопы (сухожилие длинного разгибателя пальца) (Внимание: при повреждении сгибателей пальцев проводится только тендопластика глубокого сгибателя; при застарелом повреждении разгибателей чаще удается выполнить шов).
- Тенодез ДМФС (дистального межфалангового сустава): фиксация ногтевой фаланги в положении сгибания под углом 20—25° с помощью аутотрансплантата при изолированном повреждении глубокого сгибателя пальца.
- При изолированном повреждении глубокого сгибателя пальца (если дистальная культя по длине составляет не менее чем 1,5 см) также возможно выполнение его тендопластики за счет лучевой ножки поверхностного сгибателя,
- Транспозиция сухожилия, в случае когда в мышце, отвечающей за движение поврежденного пальца, произошли необратимые изменения: перемещение поверхностного сгибателя 3-го пальца на 1—2 и 5 пальцы; перемещение собственного разгибателя 2-го пальца на 1-й.
Тендопластика сухожилия глубокого сгибателя пальца по Вилле:
- Разрезами по нейтральной линии пальца и параллельно ладонным складкам кисти вскрыть костнофиброзный канал пальца (Внимание: по возможности сохранить все кольцевидные связки на пальце) (рис. 19а).
- Провести ревизию и иссечь дегенеративно измененные периферические и центральные концы поврежденных сухожилий (Внимание: центральный конец сухожилия глубокого сгибателя иссекать до уровня прикрепления к нему червеобразной мышцы).
- Из дотшнитепьньк небольших поперечньк разрезо в на ладонной поверхности нижней и средней трети предплечья обнаружить и забрать трансплантат— фрагмент сухожилия длинной ладонной мышцы (рис. 196), прошить его дистальный конец внутриствольным сухожильным швом (рис. 3 б).
- Специальным бужем восстановить необходимый диаметр костнофиброзного канала (может не понадобиться), при помощи проводника провести трансплантат в костнофиб-розный канал и фиксировать его к ногтевой фаланге чрез-костным съемным швом (рис. Зе).
- Определив необходимую длину трансплантата, сшить его проксимальный конец с культей глубокого сгибателя пальца.
- Послойный шов ран, иммобилизировать палец тыльной гипсовой шиной от кончика пальца до уровня нижней трети предплечья (Внимание: пальцу в гипсовой шине обязательно придать положение сгибания).

Рис. 19. Тендопластика сухожилий сгибателей.
Транспозиция сухожилия собственного разгибателя II пальца по Strendell (рис. 20)
- Из разреза на уровне головки 2 пястной кости отсечь сухожилие, дистальный отрезок сухожилия собственного разгибателя 2 пальца пришить к общему разгибателю.
- Через дополнителный разрез на тыле кистевого сустава вывести отсеченное сухожилие наружу.
- На тыльной поверхности области пястнофалангового сустава 1 пальца выделить дистальный отрезок сухожилия длинного разгибателя 1 пальца.
- В подкожной клетчатке по направлению к 1 пальцу сформировать туннель и провести через него собственный разгибатель 2 пальца.
- Выполнить сухожильный шов конец в конец между дистальным концом длинного разгибателя 1 пальца и собственным разгибателем 2 пальца.
- Послойный шов ран, иммобилизация (Внимание: для профилактики несостоятельности сухожильного шва в послеоперационном периоде необходима иммобилизация в положении разгибания 1 и 2 пальцев).

Рис. 20. Транспозиция сухожилия собственного разгибателя второго пальца по Strendell.
Послеоперационое лечение
- После операции возвышенное положение руки на подушке.
- Контроль гемостаза, чувствительности и движений.
- Гипсовая шина в среднем до 3 недель после операции на сухожилиях сгибателей и 5 недель после восстановления разгибательного аппарата пальца.
- Начало активных упражнений после восстановления сгибателей через 3 недели, сразу после снятия иммобилизации (Внимание: если применялся чрезкостный съемный шов, то в течение 4-й и 5-й недель после снятия гипса проводится ЛФК только на сгибание пальца, затем удаляется съемный шов и начинается восстановление разгибательных движений).
- Удаление швов на 14 день (Внимание: чрезкостный съемный шов на ногтевой фаланге удаляется через 5 недель после операции).
Осложнения
Сращения в области сшитого сухожилия или трансплантата: физиотерапия, по показаниям в сроке 3 месяца с момента операции выполнение тенолиза. ▪ Несостоятельность шва: повторная операция, ревизия зоны шва, выполнение по показаниям тендопластики или транспозиции сухожилия. ▪ Гнойный тендоватанит: повторное вскрытие костнофиброзного канала, вторичная хирургическая обработка, дренирование канала активным приточноотточным дренажом, антибактериальная терапия.
В соответствии с современными представлениями о лечении открытых и закрытых повреждений сухожилий пальцев кисти можно сделать вывод, что в большинстве случаев альтернативы хирургическому методу нет. ▪ Выполнение оперативных вмешательств на киста требует специальной подготовки и должно проводиться по возможности в специализированных центрах.
Почти ежегодно обращаются больные, у которых своевременно не были распознаны подкожные разрывы сухожилий разгибателей пальцев. Закрытые повреждения сухожилий разгибателей пальцев наблюдаются на различных уровнях, но наиболее часто — в области дистального межфалангового сустава, т. е. у места прикрепления разгибательного аппарата и в области проксимального межфалангового сочленения.
Н. И. Пироговым (1843) было подмечено функциональное единство общего разгибателя пальцев и собственных мышц кисти, образующих тыльный апоневроз или разгибательный аппарат пальца. Тыльный апоневроз имеет форму треугольной пластинки, вершина которой прикреплена к дистальной фаланге, а углы основания направлены в стороны и проксимально (рис. 89).
Сухожилие общего разгибателя пальцев на уровне проксимальной фаланги разделяется на три пучка. Центральный пучок пересекает проксимальный межфаланговый сустав и прикрепляется к основанию средней фаланги. Боковые части сухожилия общего разгибателя сближаются, сливаются в один пучок, который пересекает дистальный межфаланговый сустав и прикрепляется к основанию дистальной фаланги. На уровне пястно-фалангового сустава фасция тыла пальца образует поперечно идущие пучки.
Рис. 89. Разгибательный аппарат пальца (по Н. И. Пирогову).
1 — вскрытый костно-фиброзный канал пальца; 2 — сухожилие глубокого сгибателя пальцев; 8 — петля, образованная расщеплением сухожилия поверхностного сгибателя пальцев; 4 — брыжейка сухожилия; 5 — сухожилие общего разгибателя пальцев; в — сухожилия межкостных и червеобразных мышц; 7 — межсухожильные соединения разгибательного аппарата пальца.
Необходимо постоянно помнить о том, что только сгибание пальца обеспечивает расслабление разгибательного аппарата. Фиксация пальца в разогнутом положении при лечении повреждений разгибательного аппарата — наиболее частая ошибка. Для дифференциального диагноза надо помнить, что растяжения связок в дистальном межфаланговом суставе пальцев редки, а ушибы и отрывы разгибателя более часты. Поэтому всегда необходимо рентгенологическое обследование.
Рис. 90. Характерное положение пальца в зависимости от уровня повреждения (обозначен стрелкой) сухожилия разгибателя (а); расщепление тыльного апоневроза пальца на уровне проксимального межфалангового сустава с подвывихом средней фаланги V пальца (б).
Распознавание подкожного разрыва сухожилия разгибателей пальца не представляет затруднений, если хирург с должным вниманием отнесется к анамнезу и осмотру больного. Этот вид травмы наблюдается чаще после внезапного торцового удара по пальцу или непосредственной опоры на палец. При этом палец приобретает характерное для разрыва сухожилия положение и форму, происходит и соответствующее выпадение функции разгибания — это признаки, по которым можно судить и об уровне повреждения разгибательного аппарата (см. рис. 90).
Лечение подкожных разрывов сухожилий разгибателей. В отношении лечения подкожных повреждений сухожилий разгибателей по настоящее время нет единого взгляда. Многие авторы рекомендуют применять оперативное лечение — шов сухожилия с последующей иммобилизацией фаланги; другие хирурги считают, что при консервативном лечении можно достигнуть хороших и во всяком случае не худших результатов. Мы придерживаемся этого мнения в отношении подкожных разрывов разгибателя на уровне дистального межфалангового сустава. При разрывах в области проксимального сустава считаем показанным оперативное лечение.
В настоящее время хирурги продолжают изыскание новых способов шва, крепления и удержания сухожилия разгибателя до заживления. Предпочтение отдается внутреннему шинированию спицей и способу Беннела. Дистальный и проксимальный концы разгибателя прошиваются нержавеющей проволокой или нейлоновой нитью. Концы нити выводятся дистально и завязываются над пуговицей. При надобности шов дополняется одиночными швами с боков, восстанавливается целость капсулы сустава. Через 3—4 нед швы подрезаются и вытягиваются. Иммобилизация пальца достигается гипсовой повязкой или трансоссальной спицей Киршнера. При отрыве сухожилия с костным фрагментом применяется чрескостный шов.
При повреждениях разгибательного апоневроза пальца на уровне проксимального межфалангового сустава также предлагаются разнообразные способы тендопластики с целью сближения разошедшихся боковых пучков сухожилия разгибателя. Повреждения сухожилия разгибателя на уровне проксимального межфалангового сустава у нас изучены В. Г. Вайнштейном (1958). Цель операции — исправление деформации и восстановление разгибательного аппарата пальца. Исправление достигается после выделения и восстановления соотношений боковых пучков, полеречных и косых волокон апоневроза.
Большинство хирургов у нас и за рубежом считают, что свежие подкожные повреждения сухожилий разгибателей должны лечиться консервативно. Причина неудач кроется в несоблюдении основных принципов лечения этих повреждений. К основным ошибкам относятся фиксация поврежденного пальца в положении разгибания в проксимальном межфаланговом и пястно-фаланговом суставах и недостаточный срок иммобилизации — менее 4 нед.
Операции всегда должны предшествовать устранение тугоподвижности и ригидности суставов кисти и обследование состояния здоровья пациента. Результаты оперативного восстановления разгибательного аппарата на уровне проксимального межфалангового сустава лучше, чем в области дистального сочленения. В литературе встречаются единичные сообщения о более редких случаях подкожных повреждений сухожилий разгибателей большого пальца, собственного разгибателя II пальца и других образований разгибательного аппарата.
Е.В.Усольцева, К.И.Машкара
Хирургия заболеваний и повреждений кисти
Читайте также:


