Сестринский процесс при заболеваниях сосудов нижних конечностей
zone(гр.) – пояс, зона
zoon(гр.) – живое существо, животное
zoos (гр.) – живой
zygon (гр.) – пара
zygotos(гр.) – соединенные вместе, связанные; зигота
Я живу.
Конец.
Лекция №7
Тема: Сестринская помощь при болезнях сосудов нижних конечностей.
Болезни сосудов и системы кровообращения являются основной причиной инвалидности и преждевременной смерти в экономически развитых странах. Изо дня в день нарастает медико-социальное значение этих заболеваний, так как они продолжают все больше развиваться и распространятся, при этом затрагивают они людей всё более молодого возраста. Среди наиболее вероятных причин роста количества пациентов — Такие причины как - технологический прогресс и урбанизация приводят к нервному перенапряжению, изменяют особенности питания человека, уменьшают его физическую активность.
Ангиология – раздел клинической медицины, занимающийся изучением заболеваний сосудов (артерий и вен), кровоснабжающих определённые органы: головной мозг – сонные и позвоночные артерии и вены; сердца - коронарные сосуды; сосуды почек; нижних и верхних конечностей и т.д.
Классификация нарушений кровообращения нижних конечностей:
А. Артериальная недостаточность нижних конечностей - нарушение
артериальной проходимости:
- острая - острый тромбоз или эмболия магистральных артерий нижних конечностей,

- хроническая -облитерирующий эндартериит, облитерирующий
атеросклероз сосудов нижних конечностей.
Б. Венозная недостаточность нижних конечностей - нарушение
венозного оттока:
- острая - острый тромбоз магистральных вен нижних конечностей;
- хроническая - варикозное расширение вен нижних конечностей,
посттромбофлебитический синдром.
В. Диабетическая полинейропатия и микроангиопатия – "диабетическая стопа".
Диагностика -
- сбор данных и клинический осмотр;
- ультразвуковая допплерография (выявляет рисунок артериального и венозного русла);
- рентгенография – ангиография (рентгеноконтрастное исследование -артериография, венография);
- КТ -внутривенная цифровая ангиография.
А. Артериальная недостаточность нижних конечностей -
Анатомофизиологические особенности артериального кровоснабжения нижних конечностей -
Аорта является самым крупным сосудом в организме человека, от которой отходят ветви, снабжающие голову, шею и верхние конечности, органы расположенные в грудной и брюшной полостях, полости таза, далее делится на две конечные ветви, по которым доставляется кровь к нижним конечностям .
Магистральный артериальный стволнижних конечностейначинается общей подвздошной артериейна уровнебифуркации аорты.
Её ветвьнаружная подвздошная артерияпереходит на бедро подпупартовой связкой под названиембедренная артерия.Бедренная артерия насвоем пути дает ряд ветвей, широко анастомозирующих между собойи артериями системы внутренней подвздошной артерии.
В подколенной ямке,под называниемподколенной артериимагистральный стволпереходит наголень и делится напереднюю и заднюю большеберцовые артерии,многочисленные ветви которых кровоснабжают голень и стопу.
Нарушение артериальной проходимости на уровне бифуркации аорты и подвздошных артерий приводит к серьезным нарушениям артериального кровоснабжения ног.
О состоянии кровоснабжения нижних конечностей можно судить по характеру пульсации артерий в анатомически доступных местах:
- для бедренной артерии – под пупартовой связкой в области её
внутренней трети, - для подколенной артерии – в центре подколенной ямки,
- для тыльной артерии стопы - тыл стопы на 5 – 6 см выше первого межпальцевого промежутка,
- для задней большеберцовой артерии – задняя поверхность внутренней лодыжки.
Факторы риска развития заболевания периферических артерий нижних конечностей -
- Курение;
- Сахарный диабет;
- Высокое артериальное давление;
- Высокий уровень холестерина или триглицеридов;
- Превышение массы тела более чем на 30%.
1.Острая артериальная недостаточность нижних конечностей -
(Синонимы: острая окклюзия магистральных артерий, острая непроходимость магистральных артерий нижних конечностей) -
Предрасполагающие факторы:
- атеросклероз сосудов конечностей;
- эндартерииты;
- механическая травма;
- аневризмы сердца и сосудов;
- мерцательная аритмия.
Причины:
- острый тромбоз магистральных артерий конечностей;
- эмболия (тромбоэмболия) магистральных артерий конечностей.

(артериальный тромбоз у больного с облитерирующим атеросклерозом)
Клиническая картина -
Ранние симптомы:
- боль в пораженной конечности внезапная, очень интенсивная;
- кожные покровы конечности ниже уровня окклюзии бледные, холодные,
- кожная чувствительность всех видов снижена;
- чувство онемения конечности;
- пульсацияна подколенной артерии и артериях стопы отсутствует;
- движения в конечности (пассивные и активные) сохранены, но резко
- общее состояние ухудшается, появляются признаки шока - бледность
кожи лица, холодный пот, тахикардия, снижение АД, особенно это
выражено при окклюзии подвздошной и бедренной артерий.
Поздние симптомы (через 4-6 часов):
- интоксикация-результат всасывания продуктов распада погибших тканей (повышение температуры тела, изменения сознания);
- движения в конечности невозможны (мышечная контрактура).
При отсутствии или неэффективности лечения и в результате присоединения инфекции развивается влажная гангрена.
Первая помощь:
- вызвать бригаду "скорой помощи";
- уложить пациента и конечность горизонтально;
- дать аспирин, спазмолитики (но-шпа, папаверин), аскорутин, баралгин:
- дождаться приезда "скорой помощи"
Принцип лечения -
Консервативная терапия – (как элемент предоперационной подготовки):
- инфузия реополиглюкина с целью улучшения реологических свойств крови;
- антикоагулянты прямого (гепарин) и непрямого (фенилин) действия;
- спазмолитики (но-шпа, никотиновая к-та);
- тромболитики (стрептаза);
- анальгетики наркотические (промедол) и ненаркотические (баралгин);
- ингаляция увлажненного кислорода;
- витаминотерапия (В1,В6, С, аскорутин).
Хирургическое лечение:
- тромбэктомия, тромбэмболэктомия (удаление тромба);
- протезирование сосуда (аорто-бедренное шунтирование, бедренно-подколенное шунтирование).
2. Хроническая артериальная недостаточность конечностей -
Причины:
- облитерирующий атеросклероз сосудов нижних конечностей –хроническое заболевание, характеризующееся специфическим поражением артерий эластического и мышечно-эластического типа, в виде очагов разрастания в их стенке соединительной ткани, что приводит к расстройствам кровообращения.
- облитерирующий эндартериит (тромбангиит) – воспаление артерий конечностей, характеризующееся сужением их просвета, вплоть до полного заращения (облитерации) и сопровождающееся нарушением кровоснабжения в конечности.
Клинические признаки -
Проявление заболевания зависит от уровня окклюзии сосуда, его диаметра, степени развития коллатералей (обходного кровотока).
Стадии артериальной недостаточности нижних конечностей -
I стадия – компенсации -
- Трофические нарушения: похудение конечности, выпадение волос,
сухость кожи, снижение потливости;
заставляет пациента остановиться, после чего боль проходит, и он
вновь может идти и т. д.);
- Снижение пульсации на периферических артериях.
II стадия – субкомпенсации -
- Перемежающаяся хромота мешает жить;
- Пульсация на периферических артериях отсутствует.
III стадия – декомпенсации -
К симптомам первых двух стадий присоединяются тяжелые осложнения, приводящие пациента к инвалидности.
- Резкие боли в ногах, усиливающиеся ночью,
- нарушение сна (пациент сидит в кровати, опустив ногу).
- Наркотические анальгетики практически не снимают боль.
- Трофические расстройства усиливаются, начиная с кончиков пальцев, где образуются трофические некротические язвы, боль в которых подчас нестерпима. Аналогичные язвы возникают на тыле стопы и нижней трети голени. Постепенно язвы увеличиваются в размере, и развивается сухая, а при присоединении инфекции, влажная гангрена.

Клинические отличия облитерирующего атеросклероза и облитерирующего эндартериита:
| Атеросклероз | Эндартериит |
| Развивается в возрасте старше 40 лет. | Развивается в возрасте 25 -40 лет. |
| В анамнезе малоподвижный образ жизни, курение. | В анамнезе переохлаждение нижних конечностей, курение. |
| Преимущественно поражается аорта и крупные артерии. | Поражаются артерии среднего и мелкого калибра. |
| Заболеванию способствуют ожирение, артериальная гипертония | Заболеванию способствует склонность к гиперкоагуляции |
| Поражаются артерии любого органа | Поражаются артерии главным образом нижних конечностей |
| Возможно локальное поражение сосуда. Возможно шунтирование. | Поражается сосуд на всем протяжении . Шунтирование не возможно. |
Профилактика заболевания периферических артерий нижних конечностей -
В целях профилактики заболевания периферических артерий следует изменить свой образ жизни. Необходимо обратить внимание на следующие модифицируемые факторы риска развития заболевания:
- Контролирование уровня сахара крови при нарушении толерантности к глюкозе и сахарном диабете.
- Снижение уровня холестерина крови.
- Снижение артериального давления.
- Исключение из пищи насыщенных жиров и высококалорийных продуктов.
- Поддержание массы тела на идеальном уровне.
- Избегать переохлаждения конечностей.
Регулярное занятие спортом, как минимум, ходьбой в течение 30минут 3 раза в неделю.
Прекращение курения - 95% пациентов с заболеваниями периферических сосудов – курильщики.
Риск развития перемежающейся хромоты в 9 раз выше у пациентов старше 45 лет, выкуривающих 15 сигарет в день, чем у некурящих. Если у них есть и другие факторы риска, то риск возникновения перемежающейся хромоты повышается в 20 раз. Только прекращение курения иногда позволяет пациентам избежать операции на сосудах, ампутации и улучшает качество жизни.
Курение способствует тромбированию сосудистого шунта, поэтому курильщикам не показаны сосудистые операции.
Вывод: основным профилактическим мероприятием является отказ от курения!
Россия из 153 стран занимает 33-е место по курению (37 % курящих среди взрослого населения). По данным ВОЗ в мире в среднем каждые шесть секунд умирает один человек от заболеваний, связанных с курением табака, а ежегодно по этой причине умирают пять миллионов человек. Если тенденции нарастания распространённости курения не будут снижаться, то, по прогнозам ВОЗ, к 2020 году ежегодно будут преждевременно умирать 10 млн человек.
ВОЗ считает, табак стал причиной смерти 100 000 000 человек в течение 20-го века, а к 2030 году курение табака станет одним из самых сильных факторов, приводящих к преждевременной смерти населения в мире.
Б. Венозная недостаточность нижних конечностей:
Анатомо-физиологические особенности венозной системы нижних конечностей - венозная система нижних конечностей состоит из 3-х групп вен:
Поверхностные– большая и малая подкожные вены и их ветви;
Глубокие(магистральные) – располагаются между мышечными слоями нижних конечностей;
Перфоранты (коммуниканты)– короткие сосуды, соединяющие глубокую и поверхностную системы, вены имеют клапаны, препятствующиеобратному току крови.
Глубокие вены сопровождают артерии (соотношение артерия: вена для сосудов малого и среднего калибра составляет 1: 2,
для крупного калибра - 1:1 ).
Глубокая система включает большеберцовые, малоберцовые, подколенную, бедренную и подвздошные вены.
Вены имеют клапаны, по своему действию напоминающие парашют, который раскрывается, чтобы противостоять току крови вниз.

Выводы:
- ходьба улучшает венозный кровоток;
- бинтование конечностей эластичным бинтом и ношение плотных
эластичных колготок улучшает кровоток по глубоким венам.
- экскурсия диафрагмы;
- отрицательное давление в средостении по сравнению с давлением в нижней полой вене.
Вывод:
Любое состояние, препятствующее экскурсии диафрагмы (ожирение) и изменение давления в средостении (новообразование), могут вызвать нарушение венозного возврата крови из нижних конечностей.
1.Острая венозная недостаточность –

Причина: Острый глубокий тромбофлебит или флеботромбоз нижних конечностей.
Предрасполагающие факторы:
- гиподинамия,
- гиперкоагуляция (в т.ч. в поcлеоперационном периоде),
- беременность.
Клинические признаки -
Заболевание возникает остро. Тяжесть течения находится в прямой зависимости от диаметра вены, подвергшейся окклюзии.
- боль распирающая, усиливается в опущенном положении конечности;
- быстро нарастающий отек;
- увеличение объёма пораженной конечности;
- кожные покровы теплые, усилен рисунок подкожных вен;
- движения конечности сохранены, болезненны;
- пульсацияпериферических артерий сохранена;
- пальпация по задней поверхности конечности (в области сосудисто-нервного пучка) болезненна.
Лечение –
Первая помощь -
- Вызвать "скорую помощь";
- Уложить пациента, придав возвышенное положение конечности;
- Дать аспирин, но-шпу (папаверин), аскорутин (витамин С);
- Дождаться приезда "скорой помощи"
Транспортировка осуществляется на носилках.
Экстренная госпитализация в сосудистое отделение хирургического стационара.
Консервативная терапия или предоперационная подготовка:
- Строгий постельный режим (21) день;
- Возвышенное положение конечности на шине Белера;
- Антикоагулянты прямого (гепарин) и непрямого (фенилин) действия под контролем свертывающей системы крови и анализа мочи;
- Антиагреганты (аспирин, трентал, реополиглюкин);
- Сосудорасширяющие препараты: но-шпа, теоникол, никотиновая кислота;
- Гирудотерапия;
- Симптоматическая терапия.
Хирургическое лечение -
Экстренная операция: тромбэктомия.
Непосредственная подготовка к операции стандартная.
В послеоперационном периоде ранняя активизация больных.
Осложнение –
тромбоэмболия легочной артерии (ТЭЛА), часто со смертельным исходом.
2. Хроническая венозная недостаточность конечностей -
Причины -
1.Заболевания вен:
- варикозное расширение вен,
- глубокий и поверхностный тромбофлебит,
- клапанная недостаточность;
2.Заболевания сердца, приведшие к нарушению кровообращения.
Дата добавления: 2015-10-01 ; просмотров: 12140 . Нарушение авторских прав
На 1-м - обследование больного, помощь врачу в проведении специальных исследований, уточнения диагноза.
Жалобы: характер и локализацию боли, уточняя влияние различных факторов (положение конечности, температура воздуха, физическая нагрузка) на ее интенсивность, степень потери чувствительности, наличие отеков и мышечной слабости.
Визуальный осмотр симметричных участков конечностей включает:
- -- окраску кожи (бледность, мраморность, цианоз);
- -- выраженность венозного рисунка;
- -- мышечную гипотрофию;
- -- дистрофические изменения кожи (истончение, сухость, выпадение волос и др.);
- -- дистрофические изменения ногтевых пластинок (цвет, форма, ломкость).
Пальпация: наличие уплотнений; определить местную температуру участков кожи (тыльной поверхностью своей кисти); сравнить пульсацию артерий на симметричных участках конечностей. Проведение специальных проб для оценки нарушения кровообращения: артериального и венозного.
При проведении всех проб медсестра регистрирует время, контролирует положение конечности, накладывает жгут и пр.
Проведение специальных методов исследования: осциллография (регистрация пульсовых колебаний сосудистых стенок), реовазография (графическая регистрация кровенаполнения на исследуемом участке), термометрия (измерение кожной температуры электротермометром), ультразвуковая допплерография (графическая регистрация кровотока с помощью ультразвука), капилляроскопия (исследование капилляров ногтевого ложа под микроскопом) и др. Медсестра готовит пациентов к этим исследованиям, объясняя суть каждого из них.
2-й этап сестринского процесса -- сестринская диагностика.
Медсестра формулирует проблемы пациента:
- -- боль, ее интенсивность с указанием локализации;
- -- отек;
- -- цвет кожи;
- -- дефект кожи;
- -- изменение местной температуры;
- -- нарушение пульсации артерий;
- -- выраженность венозного рисунка;
- -- гипотрофия мышц;
- -- перемежающаяся хромота.
- -- депрессия; -- дефицит общения;
- -- дефицит знаний о заболевании;
- -- страх перед операцией;
- -- страх возникновения боли;
- -- страх потери конечности (ампутация).
- -- дефицит самообслуживания;
- -- дефицит знаний о здоровом образе жизни;
- -- страх потери работы;
- -- страх инвалидизации.
На 3-м этапе сестринского процесса медсестра формулирует цели и составляет план сестринских вмешательств.
4-й этап сестринского процесса посвящен выполнению сестринских вмешательств.
На 5-м этапе сестринского процесса медсестра оценивает результат своих действий.
заболевание вена варикозный лечение
Сестринская помощь в лечении заболеваний сосудов нижних конечностей
Острая артериальная недостаточность (ОАН) -- развивается внезапно из-за прекращения кровотока в артериях.
Потенциальные проблемы: риск развития обширного некроза на пальцах стоп, пятке; параличи. Алгоритм неотложной помощи при ОАН: транспортная иммобилизация, местно холод, ввод спазмолитиков, госпитализация. В стационаре: в первые 6 ч - консервативное лечение. Для снятия боли - наркотические анальгетики. Для предотвращения образования или рассасывания тромба - антикоагулянты; фибринолитические препараты (стрептокиназа, урокиназа). Снятие спазма сосудов - спазмолитики и новокаиновые блокады. Улучшение коллатерального кровообращения - вакуумные аппараты, физиотерапевтические процедуры.
Операции: радикальная операция (эмболэктомия, протезирование или шунтирование сосуда); паллиативная операция улучшает кровообращение (поясничная симпатэктомия); ампутация при развитии гангрены. Особенности сестринского ухода за больным с ОАН: непрерывное сестринское наблюдение за пациентом, четкое выполнение назначений врача, создание положительной психоэмоциональной атмосферы.
Хроническая артериальная недостаточность (ХАН) развивается постепенно вследствие сужения просвета артерий вплоть до полной их закупорки.
Причины: облитерирующий эндартериит и атеросклероз. Приоритетная абсолютная проблема при этих заболеваниях: перемежающаяся хромота: - боль в икроножных мышцах появляется: после 500 м ходьбы при I степени ХАН; после 200 м ходьбы при II степени; после 20--30 м ходьбы и в покое при III степени; а при IV степени -- появляются очаги некроза. Приоритетные проблемы: похолодание стоп, голеней, парастезии, гипотрофия мышц, уменьшение волосяного покрова, бледность кожи ног, деформация и ломкость ногтевых пластинок, трещины на подошве и в межпальцевых промежутках, некрозы на ногтевых фалангах стоп (чаще I пальца) и на пятках, ослабление или исчезновение пульсации на артериях нижних конечностей. Больные с облитерирующими заболеваниями артерий лечатся амбулаторно. Главные принципы: пожизненность, непрерывность, дифференцированный подход с учетом стадии заболевания, комплексность с использованием разных лечебных воздействий (диета, охранительный режим, ЛФК, фармакотерапия, ФТО и др.). Амбулаторное лечение дополняется интенсивным периодическим лечением в стационаре или хирургическим вмешательством. Для консервативного лечения применяется большое количество лекарственных препаратов: ангиопротекторы, улучшающие микроциркуляцию; средства, улучшающие метаболизм; антиоксиданты; спазмолитики; альфа-адреноблокаторы; производные декстрина и др. Действие их направлено на улучшение кровообращения. Подбор препаратов индивидуален. Препаратом выбора является трентал (3 раза в день по 400 мг) курсами в течение 3--6 мес. Пациенту по назначению врача следует длительно (иногда пожизненно) принимать малые дозы ацетилсалициловой кислоты (100--150 мг ежедневно или через день). Медсестра объясняет правила приема аспирина или тромбо-АСС: после еды, запивать большим количеством воды. Взаимозависимыми действиями медсестры в лечении облитерирующих заболеваний артерий являются обеспечение и контроль физических методов воздействия: магнитотерапия, УФО крови, внутривенная лазеротерапия.
В беседах с пациентом медицинская сестра рекомендует системные меры профилактики:
- -- изменение образа жизни;
- -- отказ от курения, алкоголя;
- -- соблюдение антисклеротической диеты;
- -- регулярные прогулки;
- -- физические упражнения под контролем врача-специалиста;
- -- соблюдение гигиены ног.
Острая венозная недостаточность (ОВН) -- возникает при нарушении проходимости глубоких вен, конечности.
Причины: острый тромбоз, тромбофлебит, повреждение магистральных, глубоких вен. Приоритетные проблемы пациента: внезапные тупые, распирающие боли в конечностях, усиливающиеся при движении; прогрессирующий отек, синюшность кожных покровов, выбухание поверхностных вен. Эти пациенты подлежат экстренной госпитализации в положении лежа. Медицинская сестра должна приготовить постель с приподнятым ножным концом кровати под углом 15--20° или пораженная конечность помещается на шину Белера; обеспечивает локальную гипотермию, которая уменьшает боль и снижает проявления ОВН. При необходимости пациенты готовятся к хирургическому лечению: перевязка магистральных вен, тромбэктомия, эндоваскулярные вмешательства. Консервативное лечение и особенности сестринского ухода после ОВН аналогичны таковым при варикозной болезни (ВБ). Тромбофлебит -- острое воспаление венозной стенки (флебит) с тромбозом и нарушением проходимости поверхностных вен нижних конечностей. Причины: обменно-дистрофические процессы, тяжелые интоксикации, острые вирусные и инфекционные заболевания, злокачественные опухоли и др. Приоритетные проблемы пациента: жгучие боли; плотные болезненные тяжи по ходу вен; яркая гиперемия кожи над пораженным сосудом в первые дни заболевания; затем кожные покровы -- синюшные, коричневатые; пастозность и отек в нижней трети голени и области лодыжек; местное повышение температуры, увеличение паховых лимфоузлов; ограничение движений в конечности. Все вышеперечисленное обусловлено местными проявлениями заболевания. Проблемы пациента, обусловленные общей реакцией организма, наблюдаются при инфекционном тромбофлебите: недомогание, озноб, субфебрильная температура, лейкоцитоз. Большинство пациентов с тромбофлебитом поверхностных вен нижних конечностей лечится консервативно в амбулаторных условиях. Задачи лечебных мероприятий: предотвратить распространение процесса на глубокие вены; купировать воспаление; исключить рецидивы заболевания. Поэтому медицинская сестра знакомит пациента с типовой схемой лечения заболевания и в соответствии с ней планирует сестринский уход. В индивидуальной беседе разъясняет пациенту необходимость соблюдения активного режима, чтобы обеспечить интенсивный кровоток в глубоких венах для профилактики образования в них тромба. Знакомит пациента с правилами использования эластической компрессии, необходимостью круглосуточного эластичного бинтования в первые 10--14 дней, затем медицинский компрессионный трикотаж в дневное время. Медсестра объясняет пациенту необходимость постановки пузырей со льдом на больную конечность в течение первых 3 сут для уменьшения боли и торможения процесса воспаления (5--6 раз в сутки по 30--40 мин). По назначению врача медсестра рекомендует: не менее 2 раз в день мест- но наносить гель (фастум, лиотон, тромбофоб) легкими круговыми движениями; первые 3 дня вводить диклофенак в/м 2 раза в день, а затем принимать его в виде таблеток или свечей, дополнительно используются таблетки венорутона.
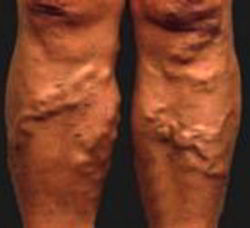
Варикозная болезнь -- стойкое, необратимое расширение и удлинение вен нижних конечностей.
Причины: Первичные -- неполноценность венозных клапанов, наследственная слабость венозных стенок, наличие мелких артериовенозных анастомозов и свищей.
Вторичные -- гормональные, конституционные, токсико-инфекционные, эндокринные, тяжелая физическая работа, статическая нагрузка на конечности, сдавление вен малого таза при беременности, асците и др. Приоритетные проблемы:
- -- выраженность венозного рисунка в положении стоя;
- -- чувство тяжести в ногах к концу дня;
- -- отеки голени и стопы при длительном стоянии;
- -- судороги в икроножных мышцах в ночное время;
- -- зуд;
- -- быстрое утомление;
- -- чувство распирания и боли в мышцах голени;
- -- выпадение волос;
- -- гиперпигментация кожи. Приоритетные проблемы в последней стадии: -- быстро нарастающие отеки голени;
- -- тупые боли;
- -- индурация (уплотнение) подкожной клетчатки;
- -- лимфостаз;
- -- мучительный кожный зуд по ночам;
- -- мокнущая экзема;
- -- трофические язвы в нижней трети голени в области внутренней лодыжки.
Потенциальные проблемы: тромбофлебит, тромбоза глубоких вен, тромбоэмболии легочной артерии (ТЭЛА). Консервативное лечение:
- * компрессионный метод
- -- бинтование эластичным бинтом и ношение медицинского компрессионного трикотажа (гольфы, чулки, колготки);
- * лекарственную терапию:
- -- ангиопротекторы и венотонизирующие препараты (детралекс, троксевазин, анавенол, эскузан);
- -- антиагреганты (курантил, трентал, реополиглюкин);
- -- препараты, повышающие устойчивость тканей к кислороду (актовегин, солкосерил);
- -- местное использование мазей (гепариновая, троксевазиновая, индометациновая) и гелей (эссавен, лиотон, гинкор, троксевазин). В амбулаторных условиях широко применяется флебосклерози- рующее лечение (склеро-, микросклеро-, эхосклеротерапия) ВБ. Для этого используются детергенты (тромбовар, сотрадекол, фиб- ровейн); гиперосмотические растворы (30--40 % салицилат натрия, 10--24 % хлорид натрия); коррозийные средства (варикоцид, вари- глобин). После сеанса склеротерапии необходима эластическая компрессия нижней конечности. Хирургическое лечение (флебэктомия, коррекция клапанов при их несостоятельности) в комплексе с другими методами лечения ВБ дает возможность получить хорошие отдаленные результаты. На всех этапах лечения ВБ рядом с пациентом находится медицинская сестра. Она помогает больному освоить технику бинтования эластичным бинтом, объясняет правила пользования компрессионным трикотажем (утром, не спуская ноги с постели). В беседах с пациентом объясняет необходимость длительного медикаментозного лечения (годы, а иногда пожизненно) и регулярного контроля свертываемости крови.
Медсестра дает рекомендации по профилактике ВБ: Рациональное питание, позволяющее контролировать массу тела. Диета -- молочно-растительная с использованием продуктов, оказывающих послабляющий эффект (растительное масло, свекла, чернослив, инжир, бананы и др.). При приеме непрямых антикоагулянтов (фенилин, синкумар) необходимо исключить продукты, богатые витамином К (капуста, шпинат, печень, щавель, кофе и др.). Соблюдение личной гигиены. Ежедневный гигиенический душ. При этом в течение 10--15 мин обливать каждую ногу теплой и прохладной водой попеременно. Не рекомендуется принимать горячие ванны, посещать баню, парную. Одежда должна быть просторной, комфортной. Обувь -- удобная, на невысоком устойчивом каблуке. Занятия физкультурой под наблюдением врача-специалиста, пешие прогулки. Устранение факторов, ведущих к застою крови в нижних конечностях: ограничение физических напряжений, длительного стояния; своевременное лечение колитов, кашля, отказ от курения. Сестринский уход за больным после флебэктомии включает: положение в постели с приподнятой оперированной конечностью (шина Белера); наблюдение за повязкой, внешним видом пациента (АД, пульс, ЧДД); наложение эластичного бинта и дозированная ходьба на костылях с 1-го дня; обеспечение асептики при перевязках; обеспечение ежедневного стула.
Пролежень -- омертвение кожи, подкожной клетчатки и других тканей при длительном давлении на них в условиях нарушения микроциркуляции и иннервации. Предрасполагающие факторы: сахарный диабет, кахексия, нейротрофические нарушения. Локализация пролежней: крестец, лопатки, затылок, пятки, задняя поверхность локтевых суставов, большие вертела. Известно, что при использовании стандартных методов лечения пролежней процесс их заживления затягивается. Применение одноразовой кислородной системы обусловливает заживление в течение 2--3 дней. Крестцовая кислородная система состоит из: белого винилового пакета с кислородным шлангом и клапаном давления; крепежного пояса; системы для увлажнения кислорода. Ее преимущества: полностью исключается возможность трансмиссивного инфицирования; проста в использовании (можно применять в домашних условиях); экономична (сокращает сроки лечения, расходы на препараты). Пролежни образуются не только при длительном нахождении больного в постели, но могут возникать на слизистых оболочках пищевода, желудка (введение назогастрального зонда), на стенках трахеи (длительная интубация), на стенке кишки (дренаж в брюшной полости) и др. Для профилактики этих пролежней медсестра осуществляет правильный уход за дренажами, проводит своевременное их удаление. Нарушение лимфообращения -- нарушение оттока лимфы, чаще в нижних конечностях. Причины: воспалительные заболевания (пиодермия, рожа, лимфаденит), трофические язвы, удаление лимфоузлов у онкологических больных. Все это нарушает отток лимфы, и возникает лимфедема, конечная стадия которой -- фибредема (слоновость). Приоритетные проблемы пациента при лимфедеме: плотный отек, тонкая, блестящая кожа. В стадии фибредемы приоритетные проблемы пациента: резкое увеличение объема конечности, гиперкератоз, папилломатозные разрастания, участки кожи свисают в виде фартуков, язвы с обильной лимфореей. Консервативное лечение включает лечение основного заболевания.
Широко используются: ЛФК, массаж, санаторно-курортное лечение (грязи, сероводородные ванны). Для улучшения лимфообращения проводятся микрохирургические операции (анастомоз между лимфатическими сосудами и венами), а при слоновости - пластические операции.
Читайте также:


