Сепсис на коленном суставе
Разнообразные типы артритов частенько диагностируются у пациентов зрелого возраста. Хотя в действительности существуют разновидности патологии, которые способны поражать абсолютно всех, вне зависимости от количества лет. Одной из таких форм является септический артрит. Что это такое, как болезнь проявляется и чем лечится - ответы на эти вопросы должен знать каждый человек, чтобы при необходимости вовремя выявить порок и приступить к соответствующей терапии.
Общая информация
Эта патология относится к категории тяжелых суставных поражений инфекционного характера. Ей свойственна сильная отечность и покраснение, ярко выраженный болевой синдром, клиническая картина общей интоксикации организма.
Патологический процесс способен одновременно охватывать несколько разных суставов. Септический артрит у больных различного возраста характеризуется неодинаковым патогенезом и особенностями протекания. Например, у детей чаще всего поражается одновременно несколько сочленений: плечевые, коленные и тазобедренные. У взрослых пациентов наиболее часто выявляется септический артрит голеностопного сустава.
Такое заболевание опасно еще и тем, что обладает различными симптомами, которые затрудняют диагностику и, соответственно, лечение.
Инфекционный артрит - что это такое
Без должной терапии септический артрит вполне способен стать причиной ампутации поврежденной конечности, спровоцировать сепсис и даже повлечь за собой летальный исход. А вот в случае своевременного лечения у большинства пациентов заболевание удается устранить, избежав при этом всяческих осложнений и зарождения хронической формы патологии.
Септический артрит - это воспалительное серьезное поражение суставов, которое способно спровоцировать их быстрое разрушение. Эта патология тесно связана с попаданием в ткани сочленений всевозможных возбудителей инфекции, к примеру, при сепсисе.
Инфекционный артрит представляет собой довольно-таки обширную группу, включающую в себя сочетание множества инфекционно-воспалительных процессов - аллергических, аутоиммунных, реактивных и других.
Существует две формы этого порока:
- первичная - патогенные микроорганизмы влияют прямо на сустав в момент его поражения;
- вторичная - воздействие микробов приходится на близнаходящиеся ткани либо происходит гематогенным путем, то есть через кровь.
Группы риска
Это заболевание является достаточно опасным и может поражать как взрослых, так и детей. По данным статистики, чаще всего этому пороку подвергаются мужчины, поскольку они зачастую игнорируют всяческие проблемы со здоровьем и травмами.
Повышенная вероятность развития септического артрита значительно повышается при:
- хронической форме ревматоидного артрита;
- сильных системных инфекциях;
- гомосексуальности;
- определенных разновидностях рака;
- алкогольной и наркотической зависимости;
- сахарном диабете;
- системной красной волчанке;
- серповидно-клеточной анемии;
- травмировании суставов либо оперативном вмешательстве;
- внутрисуставных инъекциях.

Классификация
Сегодня медикам известно более десяти разновидностей септического артрита, самыми распространенными среди которых считаются ювенильный и серопозитивный вид.
Последний тип является патологией хронической формы, которая проявляется в качестве поражения суставов, а также деструктивного изменения сосудов и внутренних органов. Этот порок считается чрезвычайно распространенным, поскольку диагностируется у 80% всего населения.
Игнорировать заболевание ни в коем случае нельзя, поскольку на его фоне могут развиться тяжелые осложнения. Причины появления этого вида артрита еще до конца не изучены, что препятствует полноценной профилактике. Предположительно на зарождение болезни влияют разнообразные микоплазмы и вирусы, которым сопутствуют такие условия: травмы, токсины, генетическая предрасположенность, стрессы, пожилой возраст.
Серопозитивный артрит носит аутоиммунный характер, другими словами, иммуноглобулины организма приносят ему не пользу, а вред. Эта патология хорошо поддается терапии, если не затягивать с ней.
Ювенильный артрит является хроническим пороком суставов, который появляется у детей, младше 16 лет. Предпосылки к развитию этой патологии тоже остаются для ученых загадкой. Медики предполагают несколько причин появления недуга: вирусные и бактериальные инфекции, сильные травмы, инсоляция, переохлаждения, прием белковых медикаментов.
Главным фактором для зарождения ювенильного артрита, по мнению многих врачей, является образование сложной иммунной реакции организма на внешние обстоятельства.
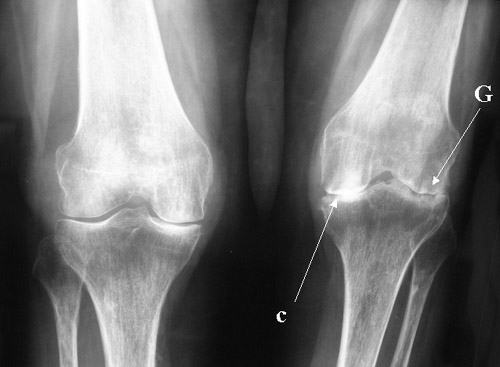
Прогноз при этой патологии не особо благоприятный, поскольку всего лишь 50% пациентов могут рассчитывать на переход ее в состояние ремиссии. При этом 15% больных подвержены развитию слепоты, а оставшееся количество - появлению рецидивов.
Этиология
Обычно развитие септического гнойного артрита провоцируется бактериальными, грибковыми или вирусными инфекциями, которые проникают в сустав вместе с кровообращением, при хирургическом вмешательстве либо другими путями. Возникновение пагубных условий обуславливается также возрастной категорией больного.
Новорожденным младенцам болезнь передается от матери в случае присутствия гонококковой инфекции (гонореи) в ее организме. Кроме того, маленькие дети могут заразиться гнойным артритом при осуществлении всевозможных медицинских процедур, к примеру, в момент введения катетера.
Спровоцировать патологию способны: ОРВИ, кишечная инфекция, гонорея, грипп, тонзиллит, пневмония и другие пороки, охватившие сустав. Заражение нередко происходит вследствие травмы, оперативного вмешательства и инъекций.
Как уже говорилось, возраст больного и разновидность возбудителя болезни взаимосвязаны:
- септический артрит провоцируется гонококком у людей, живущих активной половой жизнью;
- золотистый стафилококк может поразить суставы человека в любом возрасте;
- синегнойная палочка либо стрептококк встречается у людей с ослабленным иммунитетом, чаще всего в зрелом возрасте;
- у переносчиков ВИЧ заболевание может быть вызвано условно-патогенными микроорганизмами и грибками.

Инфекции, провоцирующие септический артрит, периодически возникают у множества людей, но прогрессирование патологии происходит далеко не у всех. Ведь при полноценном иммунитете здоровый сустав хорошо защищен от проникновения патогенных бактерий.
В зоне наибольшего риска находятся люди, страдающие от:
- любых форм иммунодефицита;
- аномалий кроветворения и крови;
- различных хронических патологий в промежуток обострения;
- изменений суставов неинфекционного характера.
Кроме того, велика вероятность зарождения септического артрита у тех, кто носит протез, а также был покусан насекомыми либо животными.
Симптомы заболевания
Проявляется септический артрит довольно-таки быстро: спустя всего несколько часов после заражения в виде ограничения и активных, и пассивных движений. Возникает озноб, общая слабость и повышение температуры тела. В зоне поврежденного сочленения возникает покраснение и отечность тканей.
У детей этот порок обладает слабовыраженной стертой клинической картиной. Симптомы проявляются в виде незначительных болезненных ощущений после длительной физической нагрузки на травмированный сустав. Прогрессирует болезнь в течение нескольких месяцев, после чего признаки становятся намного серьезнее.
Гнойная форма септического артрита у детей несет в себе большую опасность для здоровья и даже жизни маленького пациента, поскольку способна привести к разрушению костных тканей и хрящей. Кроме того, такое заболевание может повлечь за собой септический шок, который, в свой черед, нередко провоцирует летальный исход. Признаки присутствия такой патологии в детском организме проявляются в виде болевого синдрома, озноба, повышения температуры тела, тошноты и рвоты.
В целом клиническая картина характеризуется:
- острыми болевыми ощущениями в момент движений;
- симптомами воспалительного процесса - повышением температуры, локальной гиперемией, отечностью;
- синдромом дерматита - периартрита.
Диагноз может быть подтвержден на основании характерной рентгенологической картины, совокупности типичных признаков и результатов микробиологических анализов.
Локализация болезни
Эта патология характерна для всех без исключения возрастных категорий, в том числе и новорожденных младенцев. У взрослых пациентов нередко страдают кисти рук или сочленения, которые берут на себя максимальную нагрузку. У детей очень часто встречается септический артрит коленного сустава, а также тазобедренных и плечевых структур.
Поскольку патология может стать причиной деформации и вынужденного изменения положения конечностей, то можно выделить определенные внешние признаки болезни. Фото симптомов септического артрита демонстрируют визуальные проявления порока, по которым очень легко определить недуг даже самостоятельно.
- При травмировании локтя его выступ смотрится сглаженным, рука немного сгибается. При этом с противоположной стороны может сформироваться болезненная опухоль.
- При поражении лучезапястного сочленения оно резко деформируется, из-за чего кисть сгибается в сторону.
- При септическом артрите левого плечевого сустава соответствующее плечо становится слегка вдавленным, больная конечность постоянно согнута в локте и поддерживается здоровой правой рукой.
- В случае повреждения тазобедренного сочленения наблюдается формирование отека в травмированной зоне, отсутствует возможность опереться на ногу.
- При поражении голеностопной структуры стопа получает немного приподнятый вид, при этом подвижность пациента значительно ограничивается.
- При септическом артрите коленного сустава последний приобретает неформальный вид, а поврежденная конечность непроизвольно сгибается, что мешает нормальному движению.
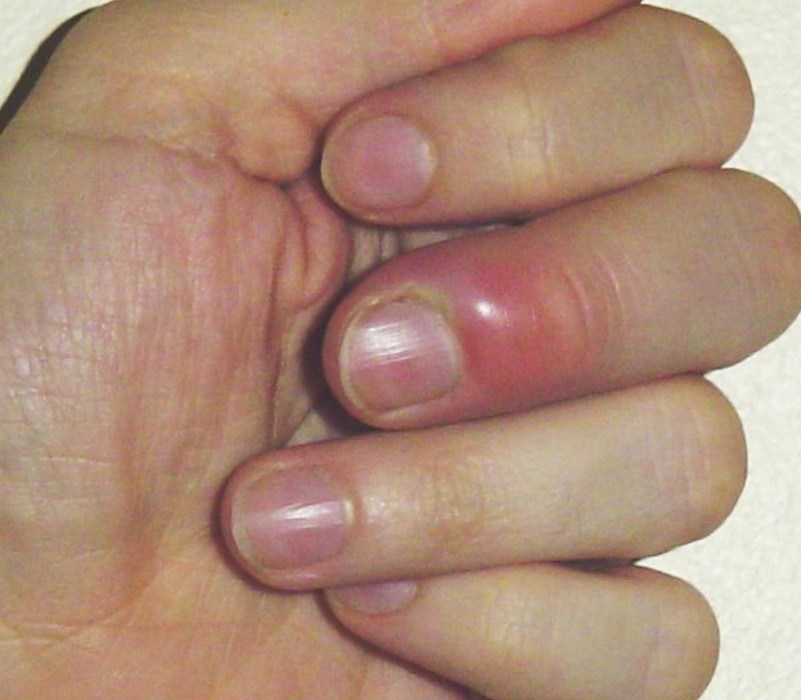
Диагностика
Окончательный диагноз ставится врачом после проведения всех необходимых микробиологических анализов, изучения медицинской карты и тщательного осмотра пациента. Симптомы септического артрита присущи многим другим заболеваниям, поэтому обследование больного перед назначением терапии обязателен.
Иногда пациентам назначается дополнительная консультация у ортопеда либо ревматолога во избежание постановки неправильного диагноза. Кроме того, используются вспомогательные методики диагностики:
- пункция сустава для изучения синовиальной жидкости;
- биопсия и посев для исследования синовиальных тканей, находящихся рядом с поврежденной структурой;
- анализ мочи и крови для определения бактериального и биохимического состояния организма.
Инструментальная диагностика септического артрита в первые недели после появления болезни неинформативна. По этой причине при появлении первоначальных симптомов специалисты направляют пациента на другие обследования, с помощью которых можно выявить патологию на ранней стадии развития и приступить к ее лечению.
Кроме всего прочего, очень важно произвести дифференциальную диагностику септического артрита и артроза - эти болезни чрезвычайно схожи по своим клиническим проявлениям.
Терапия
В случае выявления септического артрита пациента обязательно помещают в стационар на несколько дней. При этом больному назначаются физиотерапевтические процедуры и медикаментозная терапия. Длительность курса лечения зависит от возраста пациента, стадии болезни и агрессивности ее течения.
Медикаменты используются обычно в случае позднего обнаружения патологии, когда она уже способна спровоцировать серьезные осложнения. В таком случае внутривенное введение антибиотиков назначается стразу же после диагностирования артрита. А уже после определения типа возбудителя пациенту прописывается средство, которое воздействует на определенные бактерии.
Как правило, больным с диагнозом "септический артрит" рекомендуется двухнедельный курс приема нестероидных противовоспалительных препаратов в виде внутривенных инъекций. А после него пациенту прописываются антибактериальные медикаменты в форме таблеток или капсул, сроком на 4 недели.
Оперативное вмешательство необходимо в случаях, когда требуется хирургическое дренирование поврежденных суставов. Это нужно только тем пациентам, которые обладают определенной устойчивостью либо отсутствием чувствительности к антибиотикам, а также людям, столкнувшимся с инфицированием сочленений в труднодоступных местах. Еще одной предпосылкой к операции является проникающее ранение.
Для больных с серьезными травмами костей и хрящей используется реконструкционная хирургия, которая осуществляется исключительно после полного избавления от инфицирования.
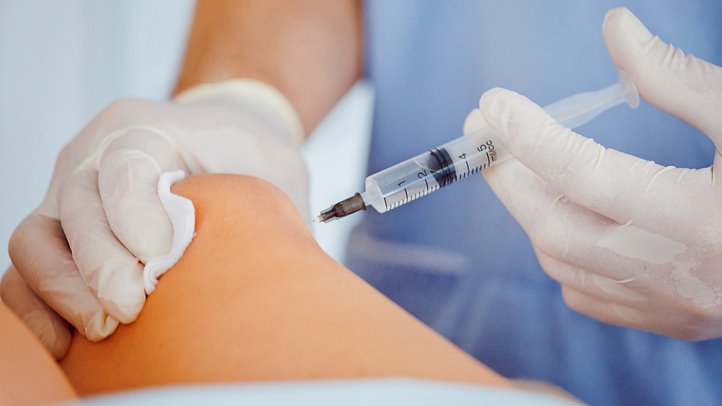
Сопутствующее лечение и квалифицированное наблюдение заключается в стационарной терапии, в течение которой пациент находится под постоянным контролем. Каждый день у больного берется образец синовиальной жидкости для определения реакции организма на воздействие антибиотиков.
Для избавления от болевого синдрома в поврежденной области применяются также специальные препараты и компрессы, которые накладываются на пораженные суставы.
В некоторых ситуациях осуществляется иммобилизация, которая предусматривает наложение шины на травмированную конечность, чтобы обеспечить ей полную неподвижность. Кроме всего прочего, пациенту рекомендуется лечебная физкультура, которая требуется для увеличения амплитуды движений и более быстрого выздоровления.
Последствия
Септический артрит является затяжной патологией, которая влечет за собой развитие таких заболеваний, как сепсис и гнойное воспаление мягких тканей. Также весьма вероятно появление вывихов, растяжений, смещение костей, их воспаление, обезвоживание поврежденного сочленения.
В случае своевременного антибактериального лечения септического артрита дальнейший прогноз является весьма благоприятным. А это значит, что у пациента есть возможность полностью восстановить поврежденные участки тела.



Характеристика патологии
Артритом называется воспалительный процесс, поражающий суставные ткани. Воспаление появляется на месте поврежденных клеток, лизосомы которых вырабатывают активные ферменты. В результате изменяется структура окружающих тканей и нарушается обмен веществ с развитием вторичного воспаления. Постепенно воспаление подавляется, на месте некроза разрастаются новые клетки, и происходит регенерация (восстановление).

При гнойном артрите патогенные микроорганизмы являются возбудителями воспалительной реакции или присоединяются, как осложнение. При этом патологический процесс распространяется на синовиальную оболочку, которая утрачивает функцию обратного впитывания суставной жидкости. В результате в полости сустава скапливается гнойный экссудат, продуцированию которого способствуют бактерии.

Гнойный артрит коленного сустава имеет тяжелое течение, в результате которого может наступить не только двигательная дисфункция, но и такие осложнения, как:
- сепсис – общее заражение крови;
- флегмона – нагноение мягких тканей;
- абсцесс – образование гнойника, ограниченного фиброзной капсулой;
- остеомиелит – гнойное воспаление костей.
Проникновение патогенных бактерий в коленный сустав осуществляется двумя способами:
- контактным – через открытую рану;
- гематогенным – с током крови или лимфы.


Виновниками гнойного (инфицированного) артрита коленного сустава, могут стать инфекции, причины которых стафилококки или стрептококки. Провокаторами воспаления выступают отдаленные очаги хронической инфекции (тонзиллит, гайморит, кариес), а также острые патологические процессы (ангина).

Через кровеносные или лимфатические сосуды сочленение поражается при общем заражении специфическими инфекциями. Сифилис, гонорея, туберкулез, рожистое воспаление осложняются гнойным воспалением суставных тканей. Вторичное инфицирование встречается гораздо чаще, чему может способствовать ослабленный иммунитет, истощение, хронические заболевания или травмы.

Кроме инфекционных заболеваний, заражение может произойти после медицинских манипуляций:
- оперативного вмешательства на коленном суставе;
- во время внутрисуставного введения лекарственных средств;
- при артроскопии.
В данном случае основным фактором являются антисептические условия во время проведения процедуры: плохо обработанные медицинские инструменты, отсутствие дезинфекции окружающих поверхностей, нарушение техники проведения манипуляции.
В ортопедической практике гнойный артрит принято разделять с учетом причины происхождения. Существует два вида инфекционного воспаления:
- первичный;
- вторичный.

Первый тип возникает при непосредственном контакте с инфицированной поверхностью. В большинстве случаев это открытые травмы, укусы животных, некачественные медицинские манипуляции.

Вторичное инфицирование присоединяется к уже развившемуся воспалительному процессу. Источником гноеродных микроорганизмов может стать хроническое или острое инфекционное заболевание. Повторному инфицированию содействует снижение защитных сил организма, особенно это касается ВИЧ-инфицированных больных и пациентов, проходящих химиотерапию.
Клинические проявления

Первичный и вторичный инфекционный артрит начинается остро. Одним их ключевых симптомов является резкая боль. Колено пронзает болевой импульс, который имеет пульсирующий характер. Болезненность локализуется в области воспаленного сустава и может распространяться на соседние ткани. Выраженность болевого синдрома усиливается при нарастающем отеке и скоплении гноя в суставе, который растягивает стенки сочленения.
В спокойном состоянии гнойный артрит сохраняет клиническую картину: хронические болевые ощущения в коленном суставе, при этом присутствуют и другие симптомы острого воспаления:



- Отечность выраженного характера визуально деформирует сочленение, увеличивая его в размере. Скопившаяся межклеточная жидкость растягивает кожу, придавая колену шарообразную форму. Виной данного признака является гной, скопившийся в суставе.
- Покраснение кожного покрова в области колена является характерным признаком воспаления. Цвет может варьироваться от ярко-красного до синюшного оттенка. Лиловый цвет указывает на бурное воспаление под действием пиогенных бактерий.
- Местное повышение температуры проявляется при прикосновении. Кожа становится горячей на ощупь, когда окружающие ткани сохраняют нормальный температурный режим.
- В коленном суставе возникает двигательная дисфункция. Ногой трудно и больно шевелить, сгибание и разгибание нарушено в результате скопления большого количества экссудата и поверхностной отечности.

Гноеродные бактерии, по вине которых происходит продуцирование гноя, в процессе жизнедеятельности вырабатывают токсины, вызывающие десенсибилизацию (аллергию) и интоксикацию (отравление) организма. В результате негативного влияния возбудителя появляются следующие признаки:
- Повышается температура тела до 38-39 градусов. При этом в течение дня наблюдаются проявления гектической лихорадки с резкими колебаниями значений в течение дня. Симптом сопровождается частыми ознобами, что буквально выматывает человека, вызывая сильную слабость.
- Появляются частые головные боли, рассеянность, невнимательность.
- В тяжелых случаях возможны галлюцинации, тошнота.
- У людей с особой восприимчивостью к возбудителю, может наблюдаться брадикардия, холодный липкий пот с последующей потерей сознания.
Со стороны лимфатической системы происходит увеличение лимфоузлов в подколенной области, паховой зоне. Они образуют узелки, достигающие размера небольшой фасолины, болезненные при пальпации. Яркость клинической картины зависит от стадии воспаления и характера возбудителя.

Постановке диагноза предшествует визуальное, лабораторное и аппаратное обследование. Человек с подозрением на гнойный артрит в области коленного сустава госпитализируется в отделение гнойной хирургии, где и проводится детальная диагностика. Во время осмотра доктор фиксирует характерные симптомы воспаления, наличие общей реакции организма.
При сборе анамнеза нередко выясняется, что 2-3 недели назад колено травмировалось. Кроме того, может потребоваться консультация инфекциониста при подозрении на присутствие специфического возбудителя. Во время пальпации отмечается резкая болезненность. При нажатии двумя пальцами на сустав с двух противоположных сторон, ощущается толчок, что свидетельствует о скоплении жидкости.

В рамках лабораторного и аппаратного исследования проводят:
- биохимический анализ крови, увеличенное количество СОЭ, лейкоцитов, указывает на активную воспалительную реакцию;
- бактериологическое исследование суставной жидкости;
- диагностическая пункция для забора экссудата, а также для изучения степени разрушения сустава;
- рентгенография – чтобы оценить величину суставной щели, наличия изменения в костной ткани;
- УЗИ сустава – информативный метод, указывающий на количество выпота (жидкости), его характера, а также нарушений со стороны суставных тканей;
- магнитно-резонансная томография дает послойное изучение сочленение, его составляющих, хрящевой ткани, менисков.
Дифференциацию проводят с негнойной формой артрита колена, что легко устанавливается после бакпосева и обнаружения инфекционного фактора.
Помимо осложнений, связанных с распространением гноеродных бактерий в сосудистое русло или в окружающие мягкие ткани, существуют патологии, которые развиваются после лечения гнойного воспаления:

Методы лечения

Гнойный артрит в области коленного сустава – опасное заболевание, лечение которого проводится в стенах стационара под постоянным наблюдением врача. Независимо от длительности заболевания, в первую очередь проводится удаление гноя из суставной капсулы. Для этого под местной анестезией делается прокол с введением иглы в суставную полость для эвакуации гнойного выпота.

После очищения коленный сустав промывают антисептическим раствором и вводят антибиотик широкого спектра действия. При необходимости процедуру могут повторять несколько раз до полной стабилизации. Для предотвращения ухудшения в отверстие вставляют дренаж, который обеспечивает постоянный отток гнойной жидкости.

После процедуры постоянно проводятся перевязки, сустав иммобилизируют для исключения нагрузки. С этой целью может использоваться гипсовая повязка или лонгета из полимерных бинтов. На время лечения больному рекомендуется постельный режим, для воспаленной конечности в горизонтальном положении желательно создавать функциональное положение. Под ногу подкладывают мягкий валик, чтобы стопа находилась выше уровня сердца. Такая мера проводится, чтобы уменьшить вероятность сильного отека.

Для положительного прогноза гнойный артрит в области коленного сустава требуется ранняя диагностика и комплексное лечение:
При выраженной интоксикации назначается инфузионная терапия с капельным введением в вену физиологического раствора, 5% глюкозы. Если заражение произошло вследствие открытой травмы, проводится иссечение инфицированных краев, костных обломков, некротических тканей, вскрытие нагноений и вторичная дезинфекция. При угрозе заражения крови (сепсиса) проводится удаление пораженного сустава с последующей заменой его на имплантат (искусственный протез).

Последствия гнойного артрита могут быть непредсказуемыми. Для предупреждения деформации сустава, двигательной дисфункции, нужно соблюдать меры по предупреждению осложнения:
- своевременное лечение гнойников(флегмон, абсцессов), расположенных вблизи коленного сустава;
- выявление инфекционных очагов с последующей санацией;
- обработка ран, ссадин порезов: промывание антисептическим раствором (перекисью водорода), наложение стерильной повязки, заклеивание медицинским лейкопластырем;
- ранние операции при остеомиелите, локализованного вблизи коленного сочленения;
- профилактика и плановое лечение соматических патологий;
- укрепление иммунитета, чтобы повысить уровень клеточного иммунитета: правильное питание, прогулки на свежем воздухе, занятия физкультурой, ежегодный курс витаминотерапии.
Выводы

Развитие гнойного артрита в коленном суставе часто бывает стремительным. Только раннее дренирование сустава и неукоснительное соблюдение рекомендаций врача гарантирует положительный прогноз после выздоровления. Опасность представляют попытки самолечения, когда больной назначает себе разрекламированные средства и не спешит обращаться к врачу. Даже незначительное промедление способно привести к тяжелым последствиям. Особенно это касается ослабленных больных, истощенных пациентов и людей преклонного возраста.
Сепсис – это тяжелое инфекционное заболевание, при котором болезнетворные бактерии, их токсины и воспалительные вещества, вырабатывающиеся в организме, преодолевают иммунную защиту и распространяются по всему телу.
Факты о сепсисе:
- В США ежегодно регистрируется около 500 000 случаев сепсиса.
- Сепсис характеризуется высокой летальностью. В Соединенных Штатах Америки каждый год около 100 000 пациентов погибают от этого заболевания.
- Каждый час в США сепсис уносит жизни 25 человек.
- Две трети пациентов изначально обращаются к врачам по поводу других заболеваний, и лишь впоследствии у них возникает сепсис.
- Здравоохранение развитых стран тратит большие средства на лечение сепсиса. Например, в США – 17 миллиардов долларов в год.
- Распространенность сепсиса растет в большинстве развитых стран. Это связано с тем, что увеличивается доля пожилого населения, повышается продолжительность жизни у людей с хроническими заболеваниями, ВИЧ-инфекцией. Эти люди относятся к категории повышенного риска.
Причины сепсиса
Сепсис – это инфекция. Для ее развития необходимо, чтобы в организм человека попали возбудители.
Основные возбудители сепсиса:
- Бактерии: стрептококки, стафилококки, протей, синегнойная палочка, ацинетобактер, кишечная палочка, энтеробактер, цитробактер, клебсиелла, энтерококк, фузобактерии, пептококки, бактероиды.
- Грибки. В основном – дрожжеподобные грибы рода Кандида.
- Вирусы. Сепсис развивается в том случае, когда тяжелая вирусная инфекция осложняется бактериальной. При многих вирусных инфекциях наблюдается общая интоксикация, возбудитель разносится с кровью по всему организму, но признаки таких заболеваний отличаются от сепсиса.
Для возникновения сепсиса необходимо проникновение в организм человека болезнетворных микроорганизмов. Но по большей части не они вызывают тяжелые нарушения, которыми сопровождается заболевание. Начинают работать защитные механизмы, которые в данной ситуации оказываются избыточными, чрезмерными, приводят к поражению собственных тканей.
Всякая инфекция сопровождается воспалительным процессом. Особые клетки выделяют биологически активные вещества, которые вызывают нарушение кровотока, повреждение сосудов, нарушение работы внутренних органов.
Эти биологически активные вещества называют медиаторами воспаления.
Таким образом, под сепсисом правильнее всего понимать патологическую воспалительную реакцию самого организма, которая развивается в ответ на внедрение инфекционных агентов. У разных людей она выражена в разной степени, в зависимости от индивидуальных особенностей защитных реакций.
Часто причиной развития сепсиса становятся условно-патогенные бактерии, - те, которые не способны причинять вреда в норме, но при определенных условиях могут становиться возбудителями инфекций.
- Раны и гнойные процессы в коже.
- Остеомиелит – гнойный процесс в костях и красном костном мозге.
- Тяжелая ангина.
- Гнойный отит (воспаление уха).
- Инфицирование во время родов, абортов.
- Онкологические заболевания, особенно на поздних стадиях, рак крови.
- ВИЧ-инфекция на стадии СПИД.
- Обширные травмы, ожоги.
- Различные инфекции.
- Инфекционно-воспалительные заболевания органов мочевыделительной системы.
- Инфекционно-воспалительные заболевания живота, перитонит (воспаление брюшины – тонкой пленки, которая выстилает изнутри брюшную полость).
- Врожденные нарушения работы иммунной системы.
- Инфекционно-воспалительные осложнения после операции.
- Пневмония, гнойные процессы в легких.
- Внутрибольничная инфекция. Часто в стационарах циркулируют особые микроорганизмы, которые стали в ходе эволюции более устойчивыми к антибиотикам, различным негативным воздействиям.
Этот список можно существенно дополнить. Сепсис способен осложнить практически любое инфекционно-воспалительное заболевание.
Иногда первоначальное заболевание, повлекшее за собой сепсис, выявить не удается. Во время лабораторных исследований в организме больного не обнаруживают никаких возбудителей. Такой сепсис называется криптогенным.
Также сепсис может быть не связан с инфекцией – в этом случае он возникает в результате проникновения бактерий из кишечника (которые в норме в нем обитают) в кровь.
Виды сепсиса
Что является сепсисом, и что им не является?
Симптомы сепсиса
Осложнения сепсиса
Обследование при сепсисе
Лечение сепсиса
Сепсис – тяжелое заболевание, которое сопровождается нарушением работы всех органов, представляет угрозу для жизни больного. Поэтому госпитализация проводится в обязательном порядке. Чаще всего лечение осуществляется в хирургическом отделении или палате интенсивной терапии.
Нередко пациента кладут в больницу с другим заболеванием, а в последующем в качестве осложнения у него развивается сепсис.

У больного с сепсисом снижен иммунитет. Организм не в состоянии адекватно сопротивляться инфекции. Для коррекции этого состояния используются специальные лекарственные препараты – иммуностимуляторы.
Иммуностимуляторы, которые применяются при сепсисе и других инфекционных заболеваниях:
- тималин;
- тактивин;
- тимоптин;
- тимактид;
- вилозен;
- миелопид;
- тимоген;
- иммунофан;
- нуклеинат натрия;
- рибомунил;
- бронхо-мунал;
- биостим;
- левамизол и др.
Многие больные с сепсисом находятся в тяжелом состоянии и не могут принимать пищу самостоятельно. При этом их организм должен ежедневно получать 1,5-2 г белка на каждый килограмм массы тела и 40-50 ккал на каждый килограмм массы тела.
Способы кормления больных сепсисом, не способных принимать пищу самостоятельно:
- Через желудочный зонд, который представляет собой трубку, обычно введенную через нос.
- Внутривенно, при помощи специальных растворов.
Пока в организме больного сохраняется очаг инфекции, лечение антибиотиками и другими препаратами не принесет нужного эффекта. Поэтому хирургическое лечение должно быть проведено как можно раньше.
Хирург проводит:
- вскрытие гнойника;
- его очищение от гноя;
- удаление всех нежизнеспособных тканей, которые отравляют организм своими продуктами распада;
- промывание антисептиками, обеспечение оттока содержимого.
Часто общее состояние пациента с сепсисом напрямую зависит от состояния гнойника. Как только он удален, больной начинает чувствовать себя намного лучше.
Читайте также:


