Рентгенологические признаки артрита голеностопного сустава
Ревматоидный артрит — аутоиммунное заболевание, которое характеризуется поражением соединительной ткани, входящей в структуру суставов. Патология хроническая, прогрессирующая.
Одной из классификаций заболевания, на основании которой подбирается тактика проводимого лечения, является выявление рентгенологической стадии ревматоидного артрита. На основании данных исследований можно судить о длительности и активности процесса.
- Классификация заболевания по рентгенологическим стадиям
- Первая стадия
- Вторая стадия
- Третья стадия
- Четвёртая стадия
- Эрозии костей при патологии
- Лечение и профилактика ревматоидного артрита
- Видео
Классификация заболевания по рентгенологическим стадиям
Патогенетическим механизмом развития ревматоидного артрита является аутоиммунная перекрёстная реакция. Антигенная структура гемолитического стрептококка, относящегося к группе В, по своему строению сходна с соединительной тканью организма человека. 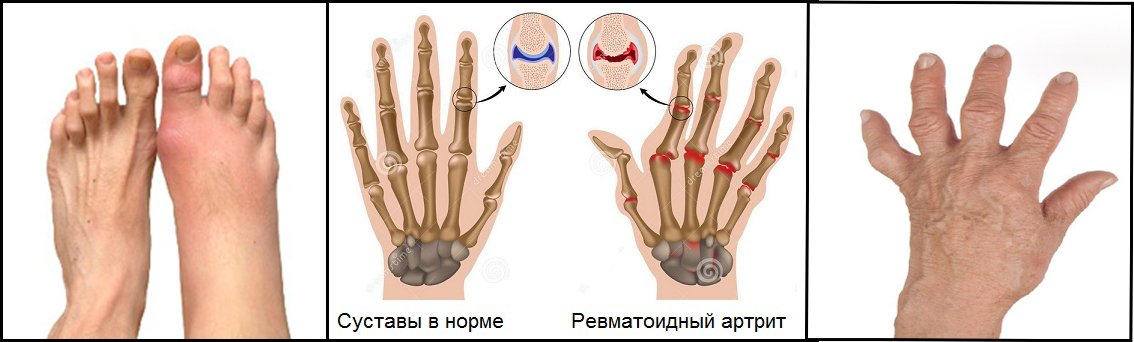
При инфицировании микроорганизмом (острый или хронический тонзиллит, пиелонефрит, кишечная патология) возможно повреждение выработанными антителами собственных тканей. В первую очередь страдают суставы. С каждой новой ревматической атакой область поражения расширяется и изменения становятся необратимыми и тяжёлыми.
На ранних стадиях при первых признаках на рентгенограмме можно и не выявить изменений. Но чем дальше прогрессирует процесс, тем явными становятся повреждения. Выделяют четыре рентгенологические стадии патологии.
Первая стадия характеризуется как самая лёгкая, изменения обратимы и излечимы. Клинически пациент жалуется на утреннюю скованность в движениях кистей, визуально отмечаются отеки в районе мелких суставов пальцев рук. Чаще признаки связывают с недавно перенесённой инфекционной патологией (ангиной, тонзиллитом, инфекцией мочевыводящих путей, стрептодермией и др.).
Первыми страдают мелкие суставы кистей рук, стоп. Рентгенологические признаки первой стадии ревматоидного артрита:
- преимущественное воспаление мягкотканого компонента, имеющее вид уплотнений структур над поражённым суставом;
- незначительное сужение межсуставной щели, которое не визуализируется на рентгеновском снимке;
- начальные проявления остеопороза в виде локальных просветлений костных структур и разрыхления только суставных поверхностей.
Клинически вторая стадия проявляется в виде сильной тугоподвижности рук в течение нескольких часов, преимущественно утром и к вечеру. Изменения более выражены, проявляются в виде отёчности и видимой деформации, манипулятивные движения кистей значительно затруднены (пациенту трудно вдеть пуговицу в петлю, нитку в иголку, завязать шнурки).
В области суставов пальпируется уплотнение, часто присоединяются кожные проявления в виде ревматоидных узелков, кожа над ними гиперемирована. Боли в ногах носят острый характер, ходьба затруднена, наблюдается хромота.
Вторая рентгенологическая стадия заболевания разделяется на две подгруппы, в зависимости от степени повреждений в виде эрозии суставной поверхности:
- подгруппа А второй рентгенологической стадии характеризуется отсутствием эрозий на суставных поверхностях, на снимке выявляют околосуставной остеопороз в виде кист (локальные просветления костных структур), участков костных уплотнений и более заметное сужение щели между суставными поверхностями;
- подгруппа Б второй рентгенологической стадии патологии помимо основных проявлений характеризуется появлением эрозий поверхностей суставов, не более, чем в четырёх местах.
Клинически характеризуется полной неподвижностью мелких суставов. Патология распространяется на крупные: лучезапястные, локтевые, коленные, голеностопные, верхний плечевой пояс и даже межпозвоночные сочленения в редких случаях. Пациент испытывает затруднения при ходьбе вследствие выраженного болевого синдрома и тугоподвижности коленных суставов.
Кости становятся хрупкими из-за выраженного дегенеративного процесса. Учащаются случаи подвывихов, вывихов, патологических переломов. Заживление повреждений длительное, требует проведения оперативных вмешательств.
Третья степень ревматоидного артрита на рентгене:
- образование единого костного блока в районе мелких суставов кистей;
- более 5 участков эрозии костной ткани;
- сужения суставных щелей мелких и крупных суставов;
- появление остеопорозных кист;
- формирование кальцификатов мягких тканей (ревматоидные узелки), которые на снимке выглядят как участки затемнения округлой формы, диаметром до 2 см в районе мягкотканого компонента вокруг суставов (чаще кисти, локтевые, коленные).
Терминальная стадия ревматоидного процесса, которая необратимо инвалидизирует больного. Выполнение простейших бытовых действий невозможно из-за выраженного болевого синдрома и стойких контрактур суставов (неподвижность). У пациента атрофируются мышцы из-за отсутствия движений. Человек не может обслуживать себя самостоятельно (поесть, сходить в туалет) и требует регулярной помощи.
По результатам рентгенографии суставов выявляют следующие изменения:
- отсутствие суставной щели с уплотнением в области сочленения и формированием анкилозов (контрактур суставов) и субхондральных остеосклерозов (из-за усиления трения хрящевых структур при отсутствии суставной щели они кальцифицируются и склерозируются, становятся плотными, теряют амортизационные возможности);
- на суставных поверхностях формируются костные наросты — остеофиты, имеющие заострённую форму;
- остеопороз может перерасти в остеонекроз.
Эрозии костей при патологии
Эрозии костных структур делят на три вида:
- Краевая или поверхностная — выявляется уже на второй стадии в суставах, где отсутствует хрящевая структура и трение более жёсткое.
- Компрессионная — происходит из-за усугубления процесса и провала кости в месте повреждения.
- Деформирующая — формируется из-за разрушения костной пластины, визуально наблюдается видимая деформация кости, характерна для 4 стадии патологии.
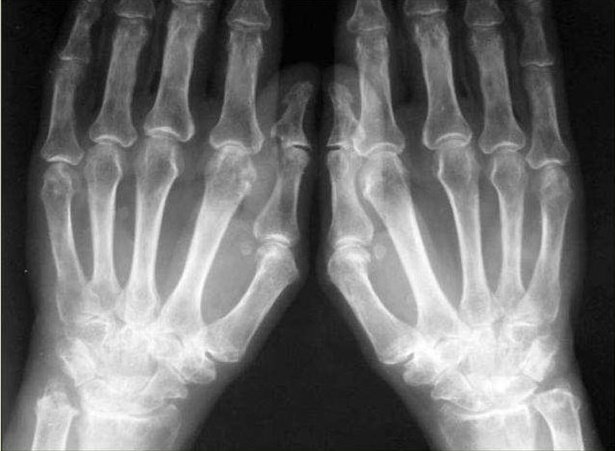
Единичные эрозии костей запястья
При появлении эрозий костей излечить заболевание практически не удаётся. Длительная многокомпонентная терапия помогает лишь приостановить прогрессирующий процесс.
Лечение и профилактика ревматоидного артрита
Лечением патологии занимается врач ревматолог. Лечение заболевания комплексное и многокомпонентное:
Профилактикой ревматоидного артрита является своевременное и правильное лечение инфекционных заболеваний и недопущения появления хронических очагов. На начальных стадиях (1-2) необходимо развивать мелкую моторику кистей, рук — это помогает избежать стойких изменений благодаря нормальной гемодинамике.
Таким пациентам рекомендовано начать вышивать, вязать, рисовать. Также требуется правильно питаться для профилактики дегенеративных патологий хрящевых и костных структур.
Ревматоидный артрит — серьёзная патология, которая на крайних стадиях развития приводит к инвалидизации пациента. Развиваться заболевание может как во взрослом, так и в детском возрасте. Прогрессирование приводит к ухудшению общего самочувствия и появлению стойких необратимых изменений в области суставов.
Видео
Артрит – распространенное заболевание, которое быстро прогрессирует. Без своевременного лечения оно способно привести к инвалидности. Для постановки точного диагноза назначается комплекс исследований. Рентген при артрите помогает определить не только наличие патологии, но и ее стадию.
В каких случаях назначается рентген сустава

Рентген кистей рук при ревматоидном артрите
Рентген – методика исследования, которая не требует повреждений кожных покровов пациента. Метод позволяет получить снимок исследуемой части тела.
Рентгенологическое исследование назначается в следующих случаях:
- При любых травмах, в том числе вывихах и переломах.
- При хромоте.
- При частичной или полной потере подвижности конечностей.
- При наличии дискомфортных или болевых ощущений.
Рентген для диагностики артрита назначается при наличии следующих симптомов:
- Симметричное поражение суставов.
- Появление припухлостей и покраснений.
- Скованность движений.
- Усиление болевого синдрома в ночное время.
- Появление ревматоидных узлов.
- Деформация конечностей.
Противопоказания к исследованию

Беременность – единственное серьезное противопоказание
Беременность – единственное серьезное противопоказание для проведения рентгенологического исследования. Это обуславливается тем, что рентгеновские лучи отрицательно влияют на развитие плода.
Кроме этого, проведение рентгена не рекомендуется в следующих случаях:
- При наличии кровотечений.
- Людям, у которых повышена чувствительность к йоду.
- При туберкулезе.
- При тяжелых заболеваниях почек и печени.
- При наличии патологий эндокринной системы.
- При повышенном сахаре в крови.
Вышеперечисленные причины не являются прямым противопоказанием. Если рентгенологическое исследование необходимо, то оно проводится, не смотря на данные состояния.
Рентгенологические признаки артрита

Рентген суставов стоп при артрите
Признаки артрита на рентгене зависят от стадии заболевания. На начальных этапах не всегда удается поставить верный диагноз, опираясь лишь на рентген. В этих случаях необходимы дополнительные диагностические меры.
Рентген позволяет оценить степень повреждения суставов, и насколько сильно прогрессирует патологический процесс. Поэтому будет ли виден артрит на рентгене, зависит от стадии заболевания.
Признаки артрита на 1 стадии на снимке практически не выражены. В этом случае патология имеет лишь минимальные клинические проявления, которые не отображаются на рентгенограмме.
Диагноз ставится на основании симптоматики и дополнительных диагностических мер. Жалобы на ноющие боли в суставах, отечность и дискомфорт могут говорить о начале развития ревматоидного артрита. Но стоит учитывать, что такую же симптоматику имеет остеопороз. Околосуставной остеопороз виден на рентгенограмме.
На 2 стадии ревматоидного артрита заболевание приобретает более выраженные клинические проявления. Рентгенография суставов позволяет рассмотреть уменьшение сочленений кости и другие проявления патологии:
- Появление эрозий на поверхности хряща. На 2 стадии эрозии единичны.
- Снижение минеральной плотности ткани.
- Появление отечности суставной полости.
На этом этапе у пациента усиливается симптоматика артрита. Боли в суставах становятся интенсивными, боль не купируется без использования нестероидных противовоспалительных средств. Прогрессирует скованность движений.

На второй стадии признаки поражения суставов становятся заметны
Данная стадия артрита имеет уже типичную клиническую картину. Кроме вышеперечисленных проявлений, диагностируемых на 1 и 2 стадии, наблюдается ярко выраженная деформация суставов и формируется подвывих.
Рентген на 3 стадии ревматоидного артрита позволяет рассмотреть следующие изменения:
- Прогрессирует остеопороз, суставная щель становится крупнее в размерах.
- Эрозии приобретают множественный характер.
- Подвывихи суставов заметны на снимке, особенно ярко проявляются на мелких суставах.
На данной стадии к симптомам добавляются воспаление сосудов на ногтевой пластине, нейропатия и плевриты. Болевой синдром не купируется приемом медикаментов, в некоторых случаях могут потребоваться инъекции с обезболивающим препаратом.
Ревматическое заболевание на 4 стадии является необратимым. На данном этапе появляется большая вероятность появления осложнений.
На рентгенограмме специалист видит все ту же клиническую картину, что и на 3 стадии. Существует лишь одно отличие – появление анкилозов. Анкилоз – это необратимое сращение между поверхностями суставов. Щель между суставами уменьшается или исчезает совсем.
Пациент замечает следующие изменения:
- Болевые ощущения могут появляться как при движении, так и в состоянии покоя. Боль высокой интенсивности.
- Значительно ограничены движения по причине деформации суставов.
- При появлении анкилозов движения становятся практически невозможными.
Данные признаки появляются в среднем через 10 лет от начала прогрессирования патологии. Современные методики исследования позволяют диагностировать заболевание на ранней стадии, что значительно упрощает процесс лечения.
Принципы лечения на различных стадиях

Лечение ревматоидного артрита курсами массажа
Не существует стандартной схемы лечения артрита, которая бы подходила каждому пациенту. При назначении терапии врач опирается на симптоматику патологии, возраст пациента и его общее состояние. Рентгенологическое исследование является обязательным, так как оно помогает точно определить стадию заболевания. От стадии будет зависеть принцип лечения.
Особенности лечения на 1 стадии:
- Ограничить физическую нагрузку и подъем тяжестей. Разрешается выполнять специальный комплекс упражнений ЛФК для ускорения процесса лечения. Время гимнастики не должно превышать 40 минут.
- Людям, которым тяжело выполнять комплекс упражнений, необходимо ежедневно уделять 30 минут для пешей прогулки.
- Лечение подразумевает профилактические меры, так как затруднительно точно подтвердить наличие артрита.
- При повреждениях коленного сустава рекомендуется носить бандаж.
- Рекомендуется заниматься плаванием, но не перегружать организм физической нагрузкой.
- Медикаментозные препараты на этой стадии не назначаются. При сильном болевом синдроме разрешается принимать обезболивающие средства.
Особенности лечения на 2 стадии:
- Терапия основывается на базисном лечении. Препараты назначаются врачом с учетом всех индивидуальных особенностей пациента.
- Дополнительно к базисным препаратам рекомендован прием фолиевой кислоты.
- Промежуток между обследованиями не должен превышать 6 месяцев.
- Для купирования болевых ощущений назначается прием НПВС.
- В обязательном порядке необходимо выполнять физические упражнения, которые помогут избежать осложнений и притормозить прогрессирование ревматоидного артрита.
- Некоторым пациентам назначается санаторное лечение, в которое входят физиопроцедцры, грязевые ванны и бальнеотерапия.
- Для снятия болевых и дискомфортных ощущений, а также избавления от отечности рекомендован курс массажа.
Особенности лечения на 3 стадии:
На 3 стадии не всегда удается добиться выздоровления. Лечебные меры направлены на то, что бы остановить дальнейшее развитие артрита.
- Лечебная физкультура, пешие прогулки и физиолечение также необходимы, как и на предыдущих стадиях.
- При сильном болевом синдроме, который не купируется нестероидными противовоспалительными средствами, назначают препараты группы глюкокортикостероидов.
- Препараты из базисной группы подбираются индивидуально, на 3 стадии их дозировка может быть увеличена.
- Возможно назначение гормональных медикаментов, которые принимаются как перорально, так и вводятся инъекционно.
- Стойкие деформации являются показанием для оперативного вмешательства.
- В тяжелых случаях целесообразен прием генноинженерных биологических медикаментов.
Особенности лечения на 4 стадии:
Последняя стадия является самой тяжелой, добиться полного выздоровления практически невозможно. На этой стадии все меры направлены на достижение стойкой ремиссии и предотвращение осложнений.
- Лечение базисными препаратами подразумевает увеличение дозировки.
- Глюкокортикостероиды вводятся инъекционно в сами суставы. Это позволяет избавиться от болевого синдрома.
- В некоторых случаях при сильной боли рассматривается вопрос об использовании наркотических обезболивающих.
- Физиотерапевтические меры принимаются регулярно, без перерывов.
- При возможности крупные суставы заменяют на протезы.
- Начало лечения проводят в условиях стационара.
На последней стадии артрит способен принести серьезные осложнения, в редких случаях возможна инвалидность. Своевременное обследование и лечение поможет избежать этих проблем. Даже при переходе заболевания в стадию ремиссии лечение не отменяют, возможна корректировка дозировки препаратов.
Ревматоидный артрит голеностопного сустава
В работе опорно-двигательной системы голеностопу отводится важная функция: на протяжении всего дня голеностопный сустав находится в непрерывном движении и под давлением всей массы тела. Постоянные высокие нагрузки на суставные ткани голеностопа способствуют микротравмированию хрящей и связок, как следствие – быстрое развитие воспаления и возникновение артрита, артроза и прочих неприятных заболеваний.
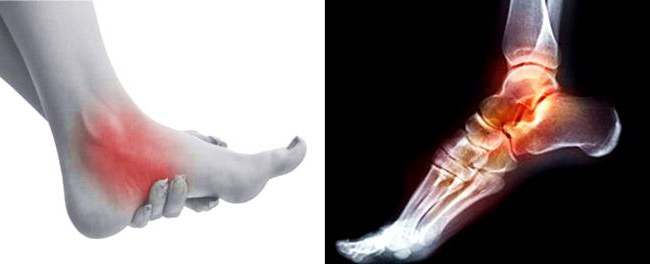
Малейшие изменения в голеностопном суставе, причиняя боль и дискомфорт, ограничивают подвижность стопы человека, изменяя привычный образ жизни. Ревматоидный артрит голеностопного сустава часто возникает и развивается одновременно с остеопорозом, ревматизмом и системными болезнями соединительных тканей. При обнаружении лечение следует начинать максимально быстро, так как эта болезнь сокращает продолжительность жизни на срок от 3 до 12 лет, в 70% случаев приводит пациента к инвалидности и смерти в течение 5 лет от инфекционных поражений или почечной недостаточности.
Классификация ревматоидных артритов
По МКБ-10 (Международной классификации болезней 10-го пересмотра) ревматоидный артрит (РА) имеет 13 разновидностей, каждая из которых отличается возрастной категорией пациентов, причинами возникновения, скоростью развития, способностью поражать органы других систем организма и прочими факторами. Независимо от классификации, ревматоидный артрит – это болезненный патологический процесс, разрушающий суставные ткани и требующий внимательного лечения.
Формы протекания РА
Острая форма этому заболеванию несвойственна и возникает крайне редко, проявляясь опухолью и покраснением кожи в области голени, резкими болями при движении и повышением температуры тела.
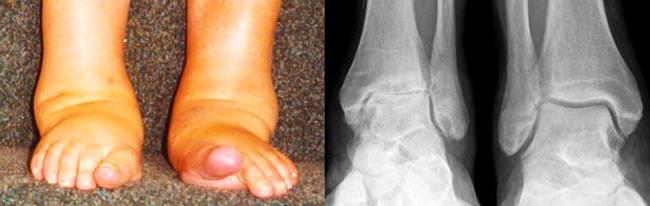
Ревматоидный артрит голеностопного сустава чаще протекает в хронической форме и характеризуется скованностью движений и слабыми ноющими болевыми ощущениями, иногда сопровождающимися лёгкой отёчностью и покраснением.
Причины возникновения болезни
Абсолютной уверенности в причинах развития ревматоидного артрита до сих пор не существует. Принято считать, что он возникает в организме при наличии одного из факторов:
- Наследственная предрасположенность к аутоиммунным реакциям.
- Наличие различных вирусных инфекций, попадающих в суставную полость с током лимфы и крови. Например, вирусы кори, гепатита В, паротита, герпеса, респираторных инфекций и других.
Запустить развитие ревматоидного артрита могут переохлаждение, стресс, интоксикация, эндокринопатия и прочие изменения в организме. Риск заболеть этим недугом снижается при употреблении в пищу рыбы и морепродуктов, а также у женщин, кормящих грудью от 12-15 до 20-24 месяцев. Страдающих ревматоидным артритом в несколько раз больше среди курильщиков.
Способствует стремительному развитию воспаления в голеностопе лишний вес, частое травмирование суставов при занятиях спортом, неудобная тесная обувь и высокие каблуки.
Симптомы
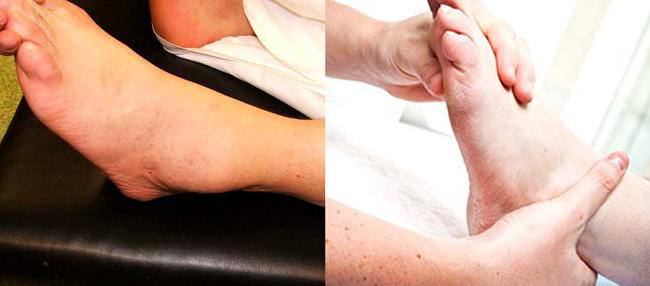
Признаки ревматоидного артрита голеностопного сустава обычно проявляются симметрично в обеих стопах.
- Ноющие тянущие боли беспокоят во второй половине ночи и при усилении физических нагрузок постепенно проходят. Также может наблюдаться болезненность при движении в мышцах, отёчность и покраснение в области голеностопа.
- Скованность движений после продолжительного покоя, например, после утреннего пробуждения, проходящая после 30-60 минут подвижности. Стадия заболевания определяется продолжительностью времени скованности: чем дольше подвижность сустава ограничена, тем сильнее поражены ткани голеностопного сочленения. Для глубокого поражения суставных тканей характерно развитие мышечной дистрофии.
- Общая слабость, вялость, быстрая утомляемость, небольшая температура. Иногда может наблюдаться депрессивное состояние с потерей аппетита и значительным снижением веса.
- Анемия, проявляющаяся холодными и потными ступнями. Возможна недостаточная выработка слюны и слёз из-за нарушения функций желёз.
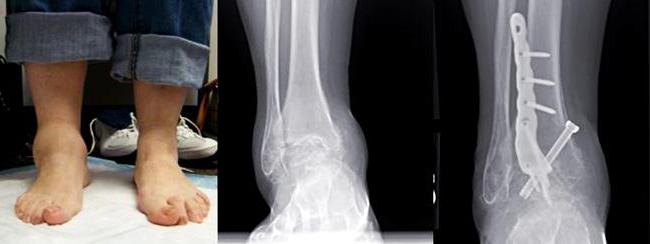
Иногда болезненность при ревматоидном артрите голеностопа провоцирует подвывих стопы.
Развитие заболевания
Воспаление голеностопа проходит в своём развитии 3 этапа:
- На первой стадии заболевания в течение нескольких месяцев, а иногда и 2-3 лет, происходит отёк синовиальных сумок. При этом область сустава опухает и становится горячей, возможно покраснение кожи, появляется болезненность.
- Вторая стадия может протекать остро, так как в этот период образуются уплотнения синовиальной оболочки, снижающие подвижность голеностопа.
- На третьей стадии проявляются все симптомы ревматоидного артрита голеностопного сустава. Причина этого - в поражении хрящевых и костных тканей, в деформации воспалённых суставов, влекущих за собой усиление болевого синдрома и утрату подвижности голеностопного сочленения.
Диагностика
Сложность при диагностировании ревматоидного артрита заключается в том, что при длительном течении болезни её симптомы могут меняться, периодически проявляясь и исчезая. К тому же многие признаки РА схожи с симптомами артроза и ревматизма. Поэтому для установления точного диагноза ревматоидного артрита голеностопного сустава рекомендуется проводить обследование в состоянии обострения, опираясь на подробное описание протекания болезни пациентом.
Рентгенография сустава при диагностике РА на ранних стадиях малоэффективна, но помогает прояснить область поражения сустава. Основным методом при постановке диагноза ревматоидный артрит является проведение лабораторных исследований синовиальной жидкости и крови на выявление воспалительных процессов. При этом рассматриваются показатели СОЭ, количество тромбоцитов, ревматоидный фактор и прочие свойства.
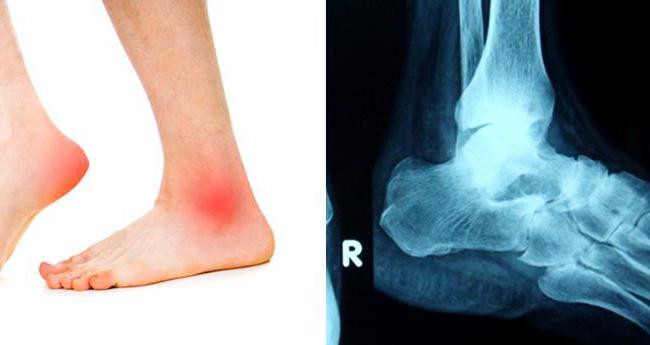
Относительно недавно при диагностике РА стала применяться магнитно-резонансная томография (МРТ), при которой более чётко видны поражения мягких суставных тканей: хрящей, сухожилий, связок и мышечных волокон.
Лечение воспаления голеностопа
Медикаментозные, физиотерапевтические и народные методы лечения ревматоидного артрита голеностопного сустава симптомы этого заболевания значительно уменьшают, но не избавляют от болезни полностью.
При лечении РА сустав необходимо обездвижить путём наложения тугой фиксирующей повязки или используя специальный фиксатор. При передвижениях желательно использовать трость, чтобы уменьшить нагрузку на воспалённый голеностоп, и ортопедическую обувь. Правильное медикаментозное лечение может подобрать только опытный специалист. Не следует заниматься самолечением и принимать лекарства по совету соседа или родственника.
Медикаментозное лечение предполагает подбор обезболивающих средств и нестероидных противовоспалительных препаратов. При наличии инфекции назначаются антибактериальные лекарства. При сильных воспалениях в суставную полость вводятся кортикостероидные препараты, назначается приём глюкокортикостероидов в комплексе с базисными антиревматическими средствами.
У большинства пациентов выраженный положительный эффект даёт курс плазмафереза.
Консервативное лечение артрита голеностопного сустава симптомы болезни устраняет в первые 2-3 недели приёма лекарств. Эффективный комплекс должен быть подобран в течение 5-6 месяцев. При отсутствии улучшений при приёме лекарств на протяжении 2-3 месяцев необходимо менять комбинацию и подбирать более действенные препараты.
Вспомогательное воздействие оказывают физиотерапевтические процедуры, например, аппликации "Димексида", фонофорез "Гидрокортизона" или электрофорез НПВС. Больным ревматоидным артритом показаны санаторно-курортное лечение и диета с повышенным содержанием кальция.
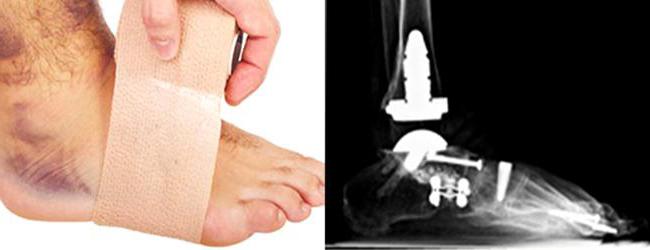
При стойком ревматоидном артрите применяются оперативные методы лечения: синовэктомия (иссечение поражённой синовиальной оболочки) или реконструктивные операции.
Лечебная физкультура при РА
Сохранить мышечную массу и максимальную подвижность суставов помогают специальные упражнения, направленные на укрепление связок и мышечных волокон. Также лечебная физкультура способствует замедлению патологических реакций и увеличению объёма движений сустава.
При РА голеностопа комплекс упражнений проводится в основном сидя на стуле и состоит из упражнений для стопы: перекатывание палки или мячика, сгибание-разгибание пальцев ног, перекат с пятки на носок, поднимание с пола разных предметов пальцами ног и так далее. Нагрузка на сустав увеличивается постепенно под наблюдением специалиста.
Также при лечении ревматоидного артрита голеностопного сустава назначается массаж. Рекомендуется плавание, водная гимнастика, занятия на велотренажёре.
Народное лечение артрита голеностопного сустава
Применение средств народной медицины следует согласовать с лечащим врачом и не заменять этими средствами назначенное лечение.
- Снять болезненность и отёчность помогают ванночки из еловых веток.
- Воспаление проходит быстрее с компрессами из прогретых льняных семян.
- Обёртывание одеялом приложенной к суставу ткани, смоченной в слабом уксусном растворе, снимает боль и прогревает воспалённый голеностоп.
Профилактика ревматоидного артрита
Имея генную предрасположенность к этому заболеванию или обнаружив его симптомы, необходимо внимательно следить за состоянием суставов. Обязательно принимать витаминные комплексы, придерживаться богатой кальцием диеты, исключить из рациона копчёные и консервированные продукты, избегать набора лишнего веса, не переохлаждаться, полностью вылечивать инфекционные заболевания, заниматься спортом.
Зная симптомы и причины артрита голеностопного сустава, можно вовремя распознать это коварное заболевание и остановить его развитие.
Самые распространенные заболевания современности артрит и артроз. Однако, с недавних пор, медики заговорили о такой болезни, как артрозо-артрит. Хотя это и две разновидности болезни, но при этом страдают идентичные суставы. Отличить артроз от артрита можно только при доскональном обследовании.
Что такое артрозо-артрит?
Артрозо-артрит — это патология, которая включает в себя признаки двух направлений , артроза и артрита. Артрит – воспалительный процесс внутри сустава, а артроз – деформирующая патология суставов хронического характера, сопровождающаяся малоподвижностью суставных тканей.
Артрозо-артрит голеностопного сустава формируется в самом суставе, разрушая хрящевые ткани, чем вызывает сильный процесс воспаления внутри. Терапия данного заболевания проводится специально пообобранными препаратами, снижающими боль и воспаление, ликвидацией очагов инфекции, применением физиотерапевтических процедур, массажа и методов народного лечения. Причинами болезни могут стать:
- Хронические болезни инфекционного направления.
- Нарушение обменных процессов в организме.
- Слабая иммунная система.
- Тесная, дискомфортная обувь.
- Невралгия.
- Незаживающие длительное время кожные повреждения на ногах.
- Систематическое переохлаждение конечностей.
Артрит голеностопных суставов – самое опасное заболевание нижних конечностей, по мнению медиков. Патологией страдает десять процентов населения, перешагнувшего сорокалетний рубеж.
Симптомы и классификация артрита и артроза голеностопа
При артрите в зоне пораженного сустава наблюдается отек и покраснение кожи, скованность движений, припухлость. Болевой синдром ярко выражен, особенно по утрам, общее стояние человека неудовлетворительное. Процесс воспаления выражается проявлениям острой боли, отдающей в область голени и даже колено. Первоначальное наличие симптомов практически незаметно, но в процессе развития патологии появляются ощутимые боли и трудности в момент передвижения. Классифицируют несколько видов артрита голеностопного сустава:
- Реактивный. При наличии инфекционного заражения дермы.
- Артрозо-артрит. Формируется в той стадии, когда хрящевой сустав уже полностью разрушен.
- Подагрический. Наступает в период, когда в организме превышен уровень мочевой кислоты, что приводит к солевым отложениям в тканях и органах человека.
Основными симптомами, которыми можно охарактеризовать остеоартроз, являются сильные боли в голеностопе, хруст и характерные щелчки при движениях, быстрая утомляемость ног, дискомфорт и напряжение в самом суставе. Патология быстро прогрессирует, и возникают дополнительные симптомы и осложнения.
На первых стадиях болезни боли незначительные и возникают только в период повышенных нагрузок на конечности. Однако со временем болевой синдром усиливается и длится продолжительный период времени.
Диагностика
При возникновении, каких-либо симптомов артрита и артроза голеностопного сустава необходимо обратиться за консультацией квалифицированного врача. Данной проблемой занимаются такие специалисты, как: ревматолог, хирург, ортопед, травматолог или ортопед-травматолог. Доктор поставит точный диагноз с помощью собранного анамнеза, сделает первичный осмотр и назначит пациенту ряд клинических исследований. Необходимые обследования:
- Рентген пораженного участка в двух проекциях, который помогает определить диагноз на ранних стадиях.
- Биохимия крови, клинический анализ крови.
В редких случаях для более точного диагноза могут понадобиться:
- МРТ (магнитно-резонансная терапия).
- Аспирация.
- Исследование синовиальной жидкости.
- Реовазография для исследования кровообращения в конечностях.
Лечение артрозо-артрита голеностопного сустава
Лечение данного заболевания процесс довольно трудный и требует много времени. Медикаментозная терапия осуществляется в стационарном режиме и только под наблюдением лечащего доктора. Назначаются препараты двух типов: быстрого и замедленного действия, но следует учесть, что действие их кардинально разного плана, поэтому приписывать пациентам их следует с осторожностью.

Лекарственные средства быстрого действия снимают только симптомы болезни и принимаются недлительным курсом из-за негативного влияния на слизистую оболочку желудка. Все эти препараты нестероидного ряда снимают боль и воспаление тканей: ацетоминофен, нимесулид, ацеклофенак, диклофенак и другие. При местном лечении на запущенных стадиях заболевания назначают инъекционную блокаду кортикостероидными препаратами, самыми популярными из которых являются гидрокартизон, кеналог.
Препараты замедленного действия из группы хондропротекторов действуют как восстанавливающее средство хрящевых тканей и суставов. Назначается длительный курс лечения такими препаратами: диацеирин, терафлекс, структум. Действие лекарств наступает лишь спустя несколько месяцев после начала приема. Также следует учесть, что подобное лечение имеет положительный эффект только на ранних стадиях болезни, пока хрящ еще не разрушен полностью.
В комплексе с лекарственными средствами применяют различные мази и гели, содержащие стероидные и нестероидные составляющие: диклофенак, ортофен, кеторол, лошадиная сила, дип-релиф. Все перечисленные средства наносят тонким слоем на область голеностопа.
Лечение артрита, артроза включает в себя и ряд физиотерапевтических процедур. При заболеваниях голеностопного сустава чаще всего пациентам приписывают сеансы магнитотерапии, воздействие лазерным лучом и радоновые ванны.
Современная медицина предлагает несколько видов хирургического вмешательства при артрозо-артрите голеностопного сустава на запущенных стадиях заболевания:
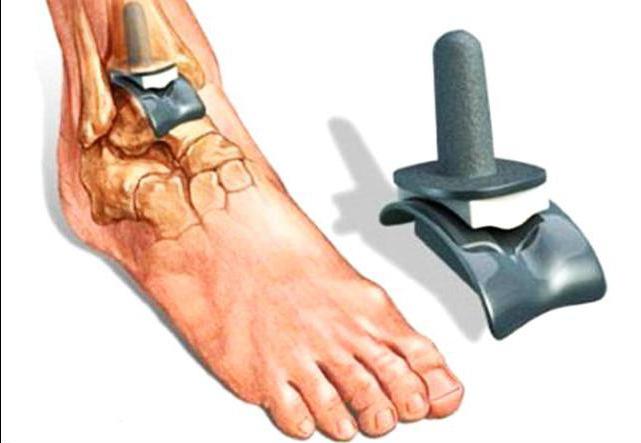
- Эндопротезирование. В ходе операции пораженный сустав заменяют на имплантат.
- Артродез. Больной сустав голеностопа полностью удаляется, а кости стопы и голени сращивают. После такой операции двигательные функции соединения существенно ограничиваются.
- Артроскопия санационная. Удаляются выросты костей и участки больного хряща.
| Лечебные меры | Основные этапы мероприятий |
| Исправление двигательных функций | Упражнения лечебной физкультуры Снижение активности пораженно конечности Использование фиксаторов и повязок в области голеностопа |
| Лечение медикаментами | Снятие болевого синдрома стероидными и нестероидными препаратами Восстановление хрящевых тканей хондропротекторами Применение уколов гиалуроновой кислоты внутрь пораженного сустава, для замедления разрушительных процессов структуры хряща |
| Физиотерапевтические меры | Массаж Грязевые ванны Воздействие теплом Иглоукалывание Электрофорез Терапия с применением магнитов |
| Лечение дополнительных заболеваний и патологий | Борьба с основными причинами возникновения артрозо-артрита |
| Смена образа жизни и рода занятий Контроль массы тела Профилактика и лечение болезней эндокринной системы Повседневное ношение комфортной обуви Исключение риска травматизма |
Очень эффективно и полезно дополнять традиционные способы лечения советами народной медицины, которая позитивно влияет на организм больного человека, облегчает болевые ощущения, борется с воспалительными процессами и сопутствующими осложнениями. Вот некоторые из них:
- Яичную скорлупу высушить и перемолоть до порошкообразного состояния. Регулярно добавлять в небольшом количестве в питье или еду.
- Лечение суставов можно проводить с применением сырых клубней картофеля. Натереть на терке или перемолоть в блендере картофель в кашицу. Прикладывать на больной сустав в виде компресса на полчаса.
- Набрать поровну цветков фиалки и листиков крапивы. Поместить в банку и залить кипятком. Принимать ежедневно как чай.
- Очень действенно снимают отеки, боль и воспаления свежие капустные листья, которые можно чередовать с листьями травы мать-и-мачехи или лопуха. Приложить на всю ночь, зафиксировав повязкой.
Положительный эффект оказывает и лечебная физкультура, упражнения помогают активизировать мышечный тонус, расширить амплитуду движений голеностопа, нормализовать обменные процессы организма, улучшить работу иммунной системы.
Упражнения ЛФК можно делать у себя дома самостоятельно. Для их выбора стоит обратиться в центр кинезитерапии или к своему лечащему врачу. При грамотно составленной программе и правильном выполнении упражнений результат не заставит себя ждать.
Для нормализации веса и обогащения организма энергией, витаминным комплексом необходимо придерживаться диеты, рацион больного должен быть полезным и сбалансированным. Пища должна содержать достаточное количество белков, коллагена, витаминов В1, В12, В6, В2.
В рационе должны присутствовать: нежирная рыба и постное мясо в отваренном или запеченном виде, молочные и кисломолочные продукты минимальной жирности, холодец из костей, бобовые, запеченный картофель без масла, куриные яйца, бананы, орехи, гречка, чечевица, свежая капуста и зелень, мясо курицы.
Питание должно быть дробным, а порции умеренными, чтобы не переедать. Полностью исключить спиртные напитки, которые повышают аппетит и сжигают в организме полезные вещества.
Читайте также:


