Реабилитация после атеросклероза нижних конечностей
Для лечения атеросклероза сосудов ног используют разные методы: медикаментозная терапия, сбалансированная диета, народные рецепты, хирургическое вмешательство.

Операции при атеросклерозе сосудов показаны, если традиционные и домашние методы лечения оказались недостаточно эффективными. Радикальное вмешательство позволяет в короткие сроки восстановить проходимость сосудистого русла, нормализовать кровоснабжение мягких тканей, максимально вернуть пациенту былое качество жизни.
Предметом этой статьи станет обзор эффективных современных методик хирургического лечения атеросклероза.
Разновидности хирургических вмешательств
В настоящее время для удаления атеросклеротических бляшек используется несколько видов оперативных вмешательств разной степени сложности.
При диагнозе атеросклероз операция того или иного типа назначается хирургом на основании результатов проведенного обследования с учетом индивидуальных особенностей пациента: возраста, степени закрытия сосудистого русла, веса, наличия иных болезней.
Наиболее эффективными считаются следующие операции при атеросклерозе нижних конечностей:
- Баллонная ангиопластика.
- Шунтирование артерий нижних конечностей.
- Лазерный метод.
- Эндартерэктомия.
Рассмотрим каждый способ хирургии подробнее.
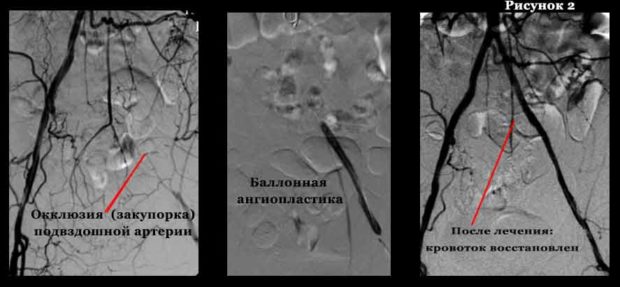
Баллонная ангиопластика
Этот вид операций при атеросклерозе нижних конечностей позволяет восстановить кровоток, устранить непроходимость сосудистого русла, что в итоге избавляет пациента от риска некроза тканей и необходимости ампутации.
Проводится операция так: в месте локализации пораженного сосуда делается небольшой прокол. Затем в русло артерии, покрытое холестериновыми отложениями, вводится катетер небольших размеров с баллоном на конце.
После этого в баллон начинает поступать воздух, что заставляет его расширяться, раскрывая суженый просвет сосуда. Если эффект кажется доктору недостаточно выраженным, в окклюзированную область ставится специальное металлическое устройство для восстановления нормальной ширины сосудистого русла.
Одной из разновидностей баллонной ангиопластики считается комплексная хирургия, когда используется баллон, покрытый лекарственным составом. Такой метод позволяет не только восстановить проходимость артерии, но и предупредить развитие воспалительного процесса, сопровождающегося разрастанием эндотелиальных тканей.
Результат вмешательства в виде восстановленной проходимости сосудистого русла сохраняется не менее 5 лет. После операции пациенту следует дважды в год проходить процедуру УЗДГ – сканирования и раз в год – компьютерную томографию. Это позволяет своевременно выявлять ухудшения состояния сосудов и своевременно корректировать терапию.

Плюсы баллонной пластики:
- Малая инвазивность: катетер поступает через микронадрез тканей в область облитерированного сосуда.
- Общий наркоз для проведения вмешательства не требуется, достаточно местной анестезии.
- Восстановление проходит быстро – пациентам разрешается двигаться уже спустя сутки.
- Угроза осложнений и инфицирования тканей при таком оперативном вмешательстве практически исключены.
Сколько может стоить такая операция в хорошей клинике? В среднем, цена баллонной пластики без установления стента составит порядка 80 тысяч рублей.
Шунтирование артерий
Показано при следующих диагнозах:
- Облитерирующий атеросклероз – операция помогает устранить закупорку просвета.
- Облитерирующий эндартериит.
- Аневризмы периферических артериальных сосудов.
- Противопоказания к баллонной пластике и стентированию.
Пациенту вводится локальный или общий наркоз, для шунтирования используют подкожную бедренную вену. Такой выбор обоснован тем, что в венозных сосудах ног не формируются атеросклеротические бляшки, сами сосуды крупного размера, поэтому считаются подходящими для использования в качестве шунтов. Иногда для этой цели применяются синтетические материалы.
Доктор осуществляет надрез в месте локализации облитерированной артерии, которая затем надрезается в двух местах и устанавливается натуральный шунт. Такая операция относится к категории сложных, выполняется только опытными и квалифицированными хирургами.
После проведения вмешательства пациента направляют на УЗДГ – сканирование и ангиографическое исследование, чтобы проверить успешность проведенной хирургии при атеросклерозе.

Реабилитационный период может составить от 2-3 дней до недели, затем пациент должен соблюдать ряд рекомендаций:
- Регулярная терапия статинами и антикоагулянтами.
- Контроль веса.
- Пищевые ограничения.
- Отказ от вредных привычек.
Стоимость операции довольно высока, в частных клиниках шунтирование артерий нижних конечностей может стоить от 130 до 170 тысяч рублей.
Лазеротерапия
Один из самых малоинвазивных и безболезненных видов операций при атеросклерозе нижних конечностей. Помогает устранить непроходимость артерий, восстановить состояние стенок сосудов.
Рекомендуется для удаления атеросклеротических бляшек, полностью закупоривших сосудистый просвет.
Лазерный метод предполагает минимальное вмешательство в ткани, проводится эндоваскулярным способом. Что это значит: пораженная артерия прокалывается, через образовавшееся отверстие в него вводится специальное устройство – лазерный датчик. Через механизм внутрь сосуда поступают лазерные лучи, разрушающие отложения холестерина.
Вмешательство проводится в кабинете рентгенолога под аппаратным контролем, чтобы исключить неточное введение устройства.

После завершения процедуры катетер извлекается вместе с остатками холестериновых образований.
По отзывам хирургов и пациентов, плюсов лечения атеросклероза лазером довольно много:
- Нет необходимости в полной анестезии.
- Отсутствие реабилитационного периода – пациенту разрешено двигаться практически сразу.
- Возможность проведения вмешательства при многих противопоказаниях.
- Устранение непроходимости артериального сосуда, восстановление кровоснабжения конечности в короткие сроки.
- Относительно невысокая стоимость – по официальным данным, одна процедура стоит в среднем 15 тысяч рублей, при установлении стента требуется заплатить еще 4-5 тысяч.
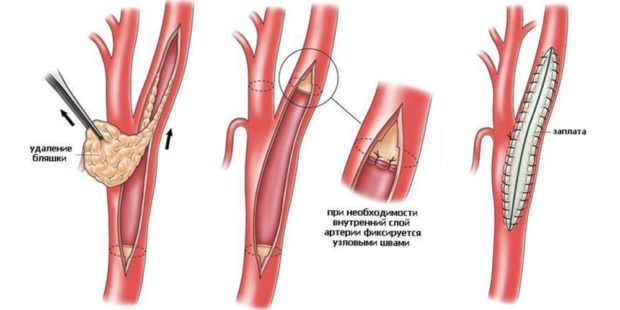
Эндартерэктомия
Записаться к врачу, работающему в Вашем городе можно прямо на нашем сайте.
Представляет собой открытое инвазивное вмешательство для прямого удаления бляшек холестерина и восстановления нарушенного кровотока.
Перед операцией пациентам назначается курс кроворазжижающих препаратов в совокупности с отменой противовоспалительных средств.
За 12 часов до хирургии больным следует прекратить прием пищи и жидкости.
Этот вид вмешательств при атеросклерозе относится к категории сверхсложных, назначается при особо запущенном течении болезни.
При несоблюдении пациентом рекомендаций врачей в постоперационном периоде велика вероятность рецидива симптомов недуга, появления новых холестериновых отложений, ишемического поражения сосудов.
- Артериальный сосуд, пораженный бляшками, пережимается. Затем на коже делается надрез для извлечения окклюзированной артерии.
- В образовавшийся разрез устанавливают шунт для соединения соседних участков сосуда.
- Затем артерию надрезают, в рану вводят специальное устройство для извлечения бляшки.
- Стенка артерии дополняется специальной заплатой для восстановления ее диаметра.
- Шунт извлекается.
- После того как кровообращение будет восстановлено, артерия ушивается, а в место вмешательства устанавливается дренажная трубка (одна или несколько).
- Операция проводится с использованием специального хирургического оборудования: бинокулярная лупа и микроскоп.
- Продолжительность операции – до нескольких часов, исходя из степени развития заболевания и общего состояния здоровья больного.
При эндартерэктомии артерий ног применяется два вида анестезии:
- Полная – для абсолютного блокирования болевой чувствительности. Предполагает сон пациента в течение всей операции.
- Местная – блокирует болевые ощущения в области хирургических манипуляций. Показана пенсионерам, пациентам с сопутствующими болезнями сердца и сосудов, тяжелыми легочными недугами.
После такого вида оперативного лечения атеросклероза реабилитация предполагает стандартный период времени от 1-2 дней до недели, после чего больной выписывается из стационара. Послеоперационные швы удаляются на седьмые сутки.
Один из видов вмешательства – каротидная эндартерэктомия – проводится для устранения холестериновых отложений из сонной артерии. Перед операцией пациентам выбривают часть волосяного покрова головы, вводят общий наркоз, выделяют артериальный сосуд, извлекают бляшку, вычищают стенку артерии, зашивают рану.

По прошествии 1 дня после хирургии пациентам назначается медикаментозная терапия:
- Кроворазжижающие препараты: Варфарин, Фрагмин.
- Ангиопротекторы: Детралекс, Эскузан.
- Антибактериальные средства пенициллиновой группы.
- Обезболивающие с противовоспалительным действием: Ибупрофен, Индометацин.
Атеросклероз – заболевание, при котором происходит изменение стенки артерий и аорты (образование на поверхности атеросклеротических бляшек), приводящие к сужению просвета сосуда.
Этиология:
Причина заболевания: нарушение механизмов, регулирующих обмен веществ, следствием чего является возрастание в крови холестерина и других липидов. Это приводит к формированию атеросклеротических бляшек с солями кальция (склеротизирование) на внутренней поверхности сосудов мозга, сердца, нижних конечностей, аорты…
Факторы риска:
* наследственность; * сахарный диабет;
* низкая ДА; * стрессы;
* избыток веса ; * курение;
* высокое АД ; * нерациональное питание.
Патогенез:
* склеротизированные сосуды легче подвергаются разрыву – кровоизлияния;
* шероховатая поверхность способствует нарушению свертывания крови – тромбозы;
* склеротизированные сосуды неадекватно реагируют на физическую нагрузку (не расширением сосуда, а спазмом – ИБС);
* при атерослерозе нарушается кровообращение различных органов в зависимости от локализации процесса:
* при поражении венечных (коронарных) артерий – боли в области сердца и нарушение функций сердца;
* при атеросклерозе аорты – боли за грудиной;
* атеросклероз сосудов головного мозга вызывает головные боли, головокружение, снижение работоспособности, памяти, слуха;
* атеросклероз сосудов почечных артерий – склеротические изменения в почках, повышение АД;
* при поражении артерий нижних конечностей – боли в ногах при ходьбе;
* атеросклероз развивается постепенно и может длительное время протекать почти бессимптомно, не вызывая ухудшение работоспособности и самочувствия;
* вызывает тяжелые осложнения и поражения, с трудом поддающиеся лечению:
* ИБС (стенокардия, инфаркт миокарда);
* кровоизлияния в мозг (инсульт);
Реабилитация
Средства: диета, ЛФК, массаж, физиотерапия.
ЛФК
Атеросклероз протекает как хроническое заболевание, и физические нагрузки предупреждают его развитие.
Задачи:
1. Стимуляция обмена веществ в организме (снижение содержания холестерина в крови).
2. Улучшение периферического кровообращения ( и ответных реакций организма на физическую нагрузку).
3. Нормализация веса тела.
Средства ЛФК:
* прогулки ; * ходьба/ лыжи;
* плавание; * спортивные игры;
Особенно полезны физические упражнения, выполняемые в аэробном режиме.
Методические особенности ЛФК:
* физические нагрузки дозируются в зависимости от состояния больного;
* включают упражнения общетонизирующего характера
* упражнения для мелких групп мышц;
* при недостаточности кровоснабжения головного мозга ограничить быстрые наклоны и резкие повороты туловища и головы.
Массаж:
При массаже исключают:
1.4. Физическая реабилитация при инфаркте миокарда
ИМ – это очаговый или множественный некроз мышцы сердца, обусловленный острой коронарной недостаточностью. Некротизированная ткань в последующем заменяется рубцом. ИМ является клинической формой ИБС (ишемической болезни сердца).
При ИМ появляются сильные боли в области сердца, учащение пульса, снижение АД, удушье, сонливость. По ЭКГ определяют локализацию инфаркта, его тяжесть. В первые 3 дня повышается температура тела, появляется лейкоцитоз и повышается СОЭ.
В соответствии с классификацией ВОЗ выделяют 4 функциональных класса тяжести состояния больных, перенесших ИМ, а также – страдающих ИБС (без ИМ в анамнезе).
1 функциональный класс – обычная физическая нагрузка (ходьба, подъем по лестнице) не вызывает болей в сердце, боли могут появиться при больших нагрузках (свыше 100 Вт на велоэргометре).
2 функциональный класс – боли возникают при ходьбе, подъеме по лестнице, в холодную погоду, при эмоциональном напряжении, после сна (в первые часы). Двигательная активность больных сильно ограничена (50-100 Вт).
3 функциональный класс - боли появляются при обычной ходьбе по ровному месту на расстояние 200-400 м , при подъеме по лестнице на 1 этаж. Заметно ограничена возможность физической нагрузки (м.50 Вт).
4 функциональный класс - боль возникает при самой небольшой физической нагрузке, т.е. больной не способен выполнить какую-либо физическую работу.
Больных с мелко-, крупноочаговым и трансмуральным неосложненным ИМ относят к 1-3 классу тяжести. К 4 классу относят больных с тяжелыми осложнениями: стенокардией покоя, сердечной недостаточностью, нарушением ритма и проводимости, тромбоэндокардитом.
ФР больных с ИМ подразделяется на 3 этапа:
1 этап – больничный - реабилитация в больнице в остром периоде заболевания до начала клинического выздоров-ления.
2 этап – послебольничный (реадаптация) -в реабилитационном центре, санатории, поликлинике (период выздоровления начинается с момента выписки из стационара и длится до возвращения к трудовой деятельности).
3 этап – поддерживающий - в кардиодиспансере, поликлинике, врачебно-физк. диспансере. В этой фазе продолжается реабилитация и восстанавливается трудоспособность.
1 этап - больничный
Задачи ФР (и в первую очередь, ЛФК):
- предупреждение возможных осложнений, обусловленных ослаблением функции сердца, нарушением свертывающей системы крови, значительным ограничением ДА ( таких как тромбоэмболия, застойная пневмония, атония кишечника, мышечная слабость и т.д. );
- улучшение функционального состояния ССС :
- тренировка периферического кровообращения;
- тренировка ортостатической устойчивости;
- адаптация к простым бытовым нагрузкам;
- создание положительных эмоций.
Противопоказания к назначению ЛФК:
·острая сердечная недостаточность (ЧСС более 104 уд/мин, выраженная одышка, отек легких);
·шок, аритмии;
·тяжелый болевой синдром , температура более 38 гр.С;
·отрицательная динамика показателей ЭКГ.
Формы ЛФК.
* ЛГ – основная форма.
* Дозированная ходьба (в конце этапа).
* Ходьба по лестнице.
Программа ФР больных ИМ в больничную фазу строится с учетом принадлежности больного к одному из 4-х классов тяжести состояния. Класс тяжести определяют на 2-3 день после ликвидации болевого синдрома и таких осложнений, как кардиогенный шок, отек легких, тяжелые аритмии.
Весь процесс стационарного этапа реабилитации делится на 4 ступени активности. При неосложненном течение ИМ, ЛФК назначают со 2-3 дня.
Ступень 1.
Охватывает период пребывания больного на постельном режиме.
(Поворот на бок, движение конечностями, пребывание в постели с приподнятым изголовьем 10 сек 2-3 раза в день).
Обычно ограничивается сроком в течение 1 суток. При купировании болевого синдрома и ликвидации тяжелых последствий в 1-2 сутки заболевания при неосложненном течение – перевод больного на подступень б).
б) Больному назначают комплекс ЛГ №1.
Основная цель: борьба с ГК, а также – психотерапевтическое воздействие. Основное ИП: лежа, к нему добавляется кратковременное присаживание на 5-10мин 2-3 раза в день.
Продолжительность : 10-12 мин.
1. легкие упражнения для дистальных отделов;
2. изометрические напряжения крупных мышечных групп нижних конечностей и туловища;
3. упражнения на расслабление;
4. дыхательные упражнения;
5. темп – медленный;
6. после каждого упражнения – пауза для отдыха (общая продолжительность пауз для отдыха составляет 50-30 % времени, потраченного на все занятия).
Критерии адекватности нагрузки – учащение пульса на высоте нагрузки и в первые 3 мин после нее – не более 20 уд/мин (или урежение - не менее 10 уд/мин) . При этом АД сист повышается – не более, чем 20-40 мм рт ст, АД диаст- не более, чем на 10 (или же снижение АД не более, чем на 10 мм рт ст) по сравнению с исходными данными.
Признаки неблагоприятной реакции на нагрузку: замедление возврата к исходным показателям АД, ЧСС , возникновение приступа стенокардии, резкой аритмии, тахикардии, резкие сдвиги АД ( в основном, его снижение), побледнение свидетельствуют о неблагоприятной реакции на физическую нагрузку. Нагрузку следует приостановить.
Ступень 2.
Включает объем физической активности больного в период палатного режима – до выхода его в коридор.
а) – на этой подступени активности больной выполняет упражнения в основном с ИП – лежа на спине (комплекс ЛГ №1), но число упражнений увеличивается. При адекватной реакции на данный объем физической активности больного переводят на подступень б).
б) -больному разрешено вставать, ходить по палате, присаживаться к столу. ИП: лежа, сидя, стоя. Занятия проводятся с инструктором, индивидуально.
Основная цель: предупредить ГД, щадящая тренировка ССС.
Применяется ЛГ №2.
1. темп регулируется инструктором;
2. число упражнений, выполняемых сидя, постепенно увеличивается;
3. движения в дистальных отделах конечностей постепенно заменяются на движения в проксимальных ;
4. после каждого изменения положения тела – пассивный отдых;
5. продолжительность – 10-15 мин.
Упражнения ЛГ №2 можно рекомендовать больному для самостоятельных занятий в виде УГГ.
При благоприятном течении заболевания осуществляется переход к 3 ступени активности (в различные сроки в зависимости от класса тяжести больного).
По данным международной ассоциации здравоохранения облитерирующий атеросклероз нижних конечностей среди кардиологических заболеваний занимает 3 место. Опережают ОАСНК лишь ишемия мозга и ИБС. Опасность недуга в том, что развитие долгое время происходит без симптомов, а проявляется болезнь уже на поздних стадиях. Если игнорировать симптомы и не соблюдать рекомендации по лечению, то болезнь может привести к развитию гангрены и летальному исходу.
Общие сведения о заболевании
Относится облитерирующий атеросклероз к системным и хроническим заболеваниям, которые сопровождаются поражением артерий голени, бедра, ступни, проблемами с кровообращением, стенозом и окклюзией артерий нижних конечностей.

Развитие ОАСНК происходит в несколько этапов. На долипидном начинается накопление белковых соединений и липидов в мышцах, деформация межклеточных мембран и образование мягких тромбов. Одновременно ухудшается выработка клетками коллагена. Грубые соединительные ткани появляются на второй стадии, затем возникают пенистые клетки. На следующем этапе формируются фиброзные бляшки. Атероматозный процесс заканчивается образованием осложненной атеросклеротической бляшки. На этой стадии происходит кровоизлияние внутри бляшки, а ее поверхность покрывается язвами, трещинами и разрывами. Последний этап развития болезни характеризуется возникновением пластин кальция и твердого налета на бляшках. В результате стенки артерий становятся ломкими и уязвимыми.
Обычно облетерический атеросклероз не проявляет себя достаточно долгое время. Первые симптомы болезни — онемение и ощущение холода в стопах, мурашки, легкое жжение и высокая чувствительность к замерзанию. Тромбоз или эмболия как первый симптом встречается редко.
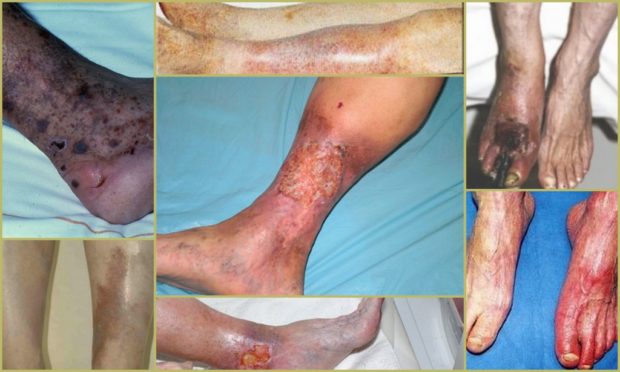
Развитие облитерирующего атеросклероза можно распознать по таким проявлениям симптоматики, как:
- Перемежающаяся хромота;
- Онемение ног даже в состоянии покоя;
- Пониженная температура пораженной конечности;
- Изменение цвета кожного покрова;
- Слабый пульс или его отсутствие в подколенной впадине и на бедре;
- Уменьшение мышечной и жировой ткани на пораженной конечности;
- Облысение пораженной конечности;
- Появление трофических язв;
- Гангрена.
Основные причины облитерирующего атеросклероза — это:
- Возраст, пол и генетическая предрасположенность;
- Гиподинамия;
- Неправильное питание;
- Плохая экология;
- Некомфортный психологический климат, частые стрессы, депрессия;
- Нарушение жирового обмена (повышение уровня холестерина в крови, понижение ЛПВП);
- Гипертензия, легочные болезни, заболевания почек, ИБС;
- Лишний вес;
- Сахарный диабет, гипергликемия, гипотиреоз и туберкулез;
- Хронические воспалительные процессы.
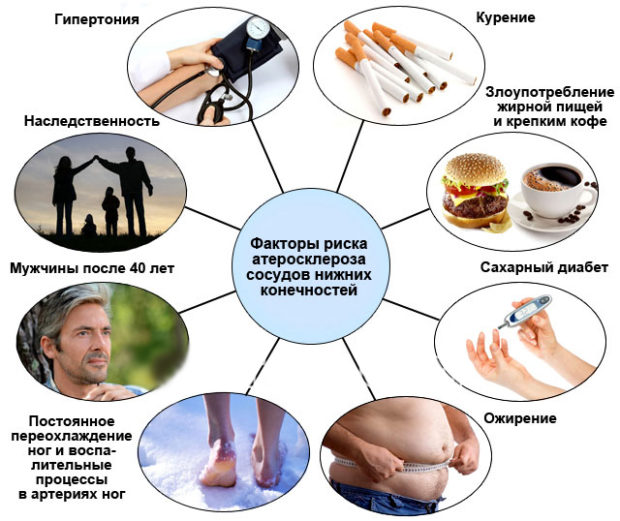
В группу риска входят люди, употребляющие долгое время и в больших количествах алкоголь и табакокурение. Никотин не оказывает прямого влияния на количество холестерина, но приводит к стенозу сосудов. Большие и частые дозы алкоголя делают сосуды ломкими и уязвимыми для отложений жировых клеток.
Первый и основной признак ОАСНК — перемежающаяся хромота. Это состояние, сопровождающееся сильными болями мышц при ходьбе, вынуждающими останавливаться для отдыха.
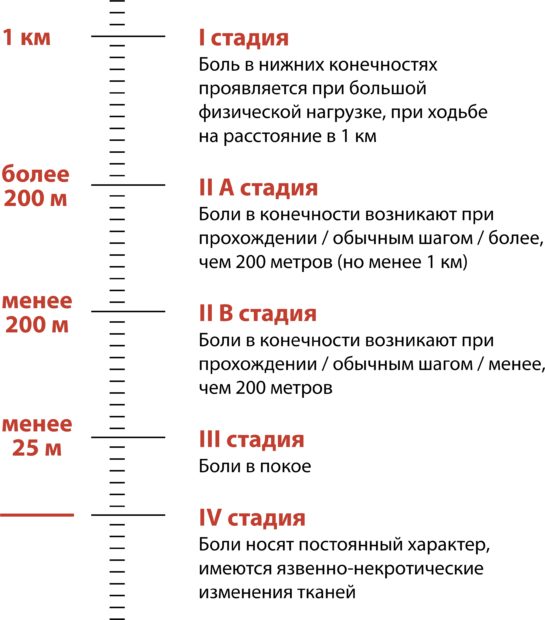
Классификация 4 стадий облитерирующего атеросклероза подразделяется по следующим признакам:
- Боль возникает во время ходьбы на расстояние более километра и при большой физической нагрузке;
- Без боли можно пройти до 1 км;
- Болевые ощущения возникают при прохождении до 250 м;
- Боль проявляется даже в состоянии покоя и во сне.
На последней стадии наблюдается появление трофических расстройств, возникновение некроза, гангрены пальцев или всего голеностопа.
Атеросклероз нижних конечностей имеет 3 формы, которые имеют разную степень выраженности, область морфологии и симптоматику. Острая форма сопровождается стремительным развитием, быстрой закупорке сосудов и нарушением трофики тканей. Гангрена развивается в течение первых лет после постановки диагноза. Подострая форма отличается стабильным течением с сезонными обострениями. Хронический ОАСНК сопровождают только трофические нарушения, которые развиваются на фоне неправильного лечения.
Диагностика ОАСНК
В России принят и официально утвержден документ об оказании медицинской помощи пациентам с атеросклерозом. Стандарт лечения облитерирующего атеросклероза включает:
- Изучение истории болезни;
- Осмотр;
- Назначение лабораторных и инструментальных анализов;
- Проведение тестов.
Предварительную диагностику облитерирующего атеросклероза проводит терапевт, а изучение симптомов и лечение ОАСНК назначает врач-ангиолог. При осмотре выявляется пульсация в подколенной области для установления патологии в бедренно-подколенном сегменте, а для анализа состояния подвздошных артерий проверяется пульс на бедре.
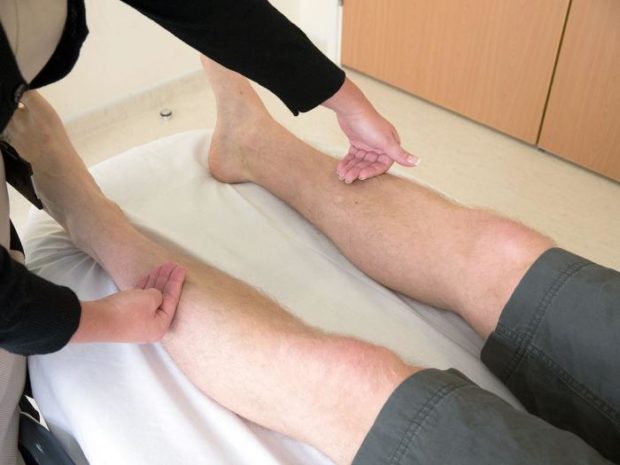
К методам диагностики болезни относят:
- Лодыжечно-плечевой индекс, применяемый для измерения давления в спокойном состоянии на ногах. Диагностируют заболевание, если значение показателя менее 0,71;
- Допплерографию, которую проводят 3 способами — ультразвуковым сканированием, дуплексным сканированием или триплексным сканированием;
- МСКТ-ангиографию;
- Рентгеноконтрастную ангиографию.
Допплерография позволяет в зависимости от вида оценить состояние сосудов, получить в режиме онлайн цветное изображение сосудистых просветов и определить скорость кровотока. Рентгеноконтрастный метод применяют обычно для оценки последствий хирургического вмешательства.
Лечение ОАСНК
При проявлении первых симптомов заболевания нужно немедленно обратиться к врачу. Несвоевременное оказание медицинской помощи или неследование рекомендациям врача может привести к развитию гангрены, ишемии, ампутации конечности и летальному исходу.
При подтверждении диагноза облитерирующий атеросклероз сосудов нижних конечностей лечение подбирают исходя из общей картины заболевания, сторонних хронических процессов, возраста и общего состояния пациента. Обычно оно состоит из лекарственной терапии, изменения образа жизни, лечебной физкультуры.
Хирургические процедуры назначают лишь в случаях экстренной необходимости.
Медикаментозное лечение облитерирующего атеросклероза нижних конечностей направлено не только на предотвращение развития патологии, но и на уменьшение влияния сопутствующих заболеваний и факторов:
- Лишнего веса;
- Высокого давления;
- Дисбаланса углеводов и липидом;
- Дисбаланса уровня глюкозы в крови.

Лекарственные препараты, назначаемые при ОАСНК, подразделяют на несколько групп по действию:
- Для разжижения крови и предупреждения развития инсультов и тромбов применяют антиагреганты;
- Для снижения уровня холестерина, ЛПНП и ЛПОНП прописывают статины;
- Антикоагулянты предназначены для предотвращения образования тромбов и свертываемости крови;
- Витаминные препараты на основе никотиновой кислоты необходимы для восстановления трофики тканей.
Дополнительно могут быть назначены лекарства для расширения сосудов, нормализации АД, предупреждения развития гипертонических кризов. Для стабилизации обменных процессов и улучшения состояния тканей, иммунной системы и укрепления организма прописывают БАДы, антиоксиданты и курс поливитаминов. Все назначения делает лечащий врач. Самостоятельное назначение препаратов и корректировка курса лечения недопустимы.
Хирургическое вмешательство при облитерирующем атеросклерозе артерий нижних конечностей 2 или 3 стадии проводят, если лекарственные препараты не дают положительного эффекта, в сложных и запущенных случаях и при опасных для жизни осложнениях. Все операции делят на два типа: эндоваскулярные и открытые. Исключение составляет лишь ампутация, которую проводят при повышенном риске развития ишемической гангрены.
Эта форма может привести к потере всей ноги и летальному исходу.
Этот медицинский термин переводится как поступление крови в периферические сосуды ног по боковым ответвлениям. Интенсивность коллатерального кровообращения зависит от:
- Строения крупных и предшествующих кровеносных сосудов;
- Диаметра, типа и угла образования с основной артерией;
- Состояния сосудистых стенок;
- Интенсивности обменных процессов.
Крупные кровеносные сосуды при поражении берут на себя роль закупоренной артерии и называются анатомическими (предсуществующими) коллатералями. Для восстановления нормального кровообращения используют методы активации кровотока или сокращения потребления мышцами кислорода. Понимание особенности анатомического строения коллатералей поможет определиться с точным местом наложения лигатуры: желательно выбирать места, расположенные ниже ответвления от основной артерии.
В основе метода введение трансплантата в обход пораженного участка. В качестве протеза используют часть большой подкожной вены здоровой конечности или синтетический имплант. Проведение операции возможно только при остановке сердца и подключении пациента к аппарату искусственного кровообращения.

Операция протезирования применяется в случаях, когда нужно удалить участок, на котором бляшка суживает сосуды и блокирует нормальное течение крови. Для протезирования используют искусственные протезы, а пораженную часть сосуда удаляют. Современные протезы полностью заменяют натуральные сосуды и обеспечивают больным полноценную и долгую жизнь.
Этот вид хирургического вмешательства проводят на открытом сосуде. Суть метода в удалении атероматозной бляшки вместе с частью внутреннего слоя сосуда. Процедура позволяет наладить нормальное движение крови и применяется только при незначительном поражении артерии.
Отличается эндоваскулярная хирургия тем, что операции проводят через небольшие разрезы (до 4 мм). Течение операции контролируется рентгеновскими процедурами, а уникальность в том, что хирурги могут проводить лечение без общего наркоза. Данные операции назначаются больным, у которых ОАСНК сопровождается сложными сопутствующими хроническими процессами.
Реабилитация
В послеоперационный период и при назначении лекарственной терапии необходимо поддерживать здоровый образ жизни:
- Отказаться от курения и алкоголя;
- Ввести обязательные и посильные физические нагрузки;
- Избавиться от лишнего веса;
- Придерживаться правильного питания;
- Отрегулировать водно-солевой баланс.
Важная часть восстановления — соблюдение рекомендаций врача и поддержание комфортного психологического климата. В редких случаях для помощи пациенту назначают дополнительные консультации у психолога и рекомендуют смену деятельности.
Лечить ОАСНК лишь лекарствами недостаточно. Важная часть лечения — физиотерапия. Массажные процедуры направлены на улучшение движения биологических жидкостей и миогенную симуляцию. Гимнастика при атеросклерозе сосудов нижних конечностей подбирается лечащим врачом с учетом роста и веса пациента, стадии развития патологии и возраста. Выполнений упражнений для лечения атеросклероза нижних конечностей помогает также повысить эластичность мышечной ткани, улучшить координацию движений и выносливость.
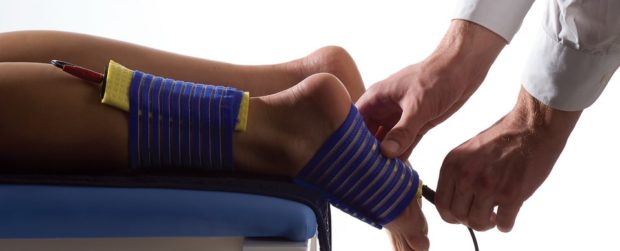
Из дополнительных процедур назначают электрофорез, магнитотерапию или дарсонвализацию. Эти методы корректируют введение лекарственных препаратов, воздействуют импульсными токами и магнитными полями. Результат курса процедур — улучшение кровообращения, противовоспалительный и антибактериальный эффект, стабилизирование состояния сосудов.

Облитерирующий атеросклероз нижних конечностей — это не приговор. При правильном лечении и соблюдении рекомендаций врачей заболевание можно победить. Однако пациенту необходимо постоянно придерживаться специальной диеты, заниматься спортом и контролировать эмоциональное состояние. Чтобы избежать негативных и даже смертельных последствий недопустимо заниматься самолечением и использовать средства народной медицины без согласования с врачом.
Читайте также:


