Разрушение кости на ногах симптомы

Кости стопы испытывают повышенное давление веса тела, а значит, постоянно находятся под нагрузкой при ходьбе или вертикальном положении тела. Развитие остеопороза как проявления общего, системного процесса для этой зоны не характерно. Проблемы появляются в том случае, если нарушается приток артериальной крови, имеются препятствия для оттока венозной (отечность, застой), изменяется иннервация стоп.
Преобладающим видом является вторичный остеопороз на фоне таких заболеваний:
Для развития остеопороза любой локализации имеет значение: недостаточное поступление кальция и витаминов (Д, Е, С, К), возраст от 50 лет, период климакса, гормональные нарушения. Нередко разрушение костей наступает при болезнях почек, легких, нарушении всасывания в кишечнике, аутоиммунных заболеваниях.
Варианты разрушения костей ног:
При диффузном кости приобретают прозрачность (как стеклянные). Костные балки тонкие, губчатое вещество становится пористым, по мере прогрессирования исчезает. За счет этого корковая зона приобретает контрастность, ее как будто подрисовали карандашом.
Остеопороз стоп имеет различные варианты течения, они полностью зависят от симптоматики основного заболевания, которое привело к снижению плотности тканей. Сам процесс разрушения кости бывает скрытым, а его обнаружение происходит только после появления перелома.
При нарушении кровообращения и иннервации нижних конечностей пациенты ощущают боли в стопе. Они усиливаются при физической активности и ослабевают после отдыха. По мере прогрессирования появляется отечность, покраснение или побледнение кожных покровов, беспокоят судороги, особенно по ночам.
Затем болевой синдром приобретает постоянный характер, а переносимость нагрузок на стопы резко снижается. Голеностопный и плюсневые суставы пальцев деформируются, движения в них затруднены.
Нарушения минерального обмена и кровоснабжения костей являются причинами появления внезапных переломов при незначительной травме, подворачивании стоп, неловком движением, а иногда и при обычной ходьбе. Их отличает крайне длительное срастание.
Диагностика поражения ног:
В первую очередь при лечении важно максимально ликвидировать причину остеопороза – восстановить нормальный приток и отток крови, снять воспаление, улучшить нервно-мышечную проводимость, нормализовать уровень сахара и холестерина. При сильной боль показаны анальгетики (Аркоксия, Ранселекс) и механическая разгрузка конечности при помощи ортопедической обуви, стелек, ортезов (фиксатор голеностопа).
Для укрепления костной ткани назначают:
- диету с достаточным содержанием кальция, витамина Д;
- комплексы минералов и витаминов – Кальцемин Адванс, Кальций Д3 форте;
- препараты для предотвращения разрушения кости – Зомета, Миакальцик;
- стимуляторы образования костной ткани – Остеогенон, Остеохин;
- медикаменты для улучшения микроциркуляции и иннервации – Эспа-липон, Мильгамма.
Профилактика развития остеопороза:
- отказаться от курения, регулярного употребления кофе и алкоголя;
- достаточное время проводит на свежем воздухе, заниматься ходьбой, лечебной гимнастикой плаванием, йогой;
- включить в питание творог, сыр, кисломолочное напитки, морскую рыбу, листовую зелень, пророщенную пшеницу;
- регулярно проходить обследование по поводу основного заболевания и не реже одного раза в год – денситометрию.
Читайте подробнее в нашей статье об остеопорозе стопы.
Причины развития остеопороза стопы
Кости стопы испытывают повышенное давление веса тела, а значит постоянно находятся под нагрузкой при ходьбе или вертикальном положении тела. Развитие остеопороза как проявления общего, системного процесса для этой зоны не характерно. Проблемы появляются в том случае, если нарушается приток артериальной крови, имеются препятствия для оттока венозной (отечность, застой), изменяется иннервация стоп.
Поэтому преобладающим видом разрушения костной ткани является вторичный остеопороз на фоне таких заболеваний:
- диабетическая полинейропатия;
- варикозная болезнь;
- лимфостаз (застой лимфатической жидкости);
- ревматоидный артрит;
- посттравматический (послеоперационный) воспалительный процесс;
- постинсультная остеопения (потеря плотности кости) из-за обездвиженности конечности;
- неврит;
- обморожение;
- ожог;
- рожистое воспаление;
- обширное нагноение мягких тканей (флегмона);
- облитерирующий атеросклероз, эндартериит, тромбангиит (сопровождаются закупоркой сосудов);
- болезнь Рейно (нарушается кровоток из-за сосудистого спазма);
- опухолевый процесс;
- длительное применение кортикостероидов (преднизолон и аналоги);
- периферическая нейропатия (нарушение иннервации) при алкоголизме, поражении спинного мозга.
Для развития остеопороза любой локализации имеет значение недостаточное поступление кальция и витаминов (Д, Е, С, К), возраст от 50 лет, период климакса, гормональные нарушения (гипертиреоз, гиперпаратиреоз, гиперкортицизм). Нередко разрушение костей наступает при болезнях почек, легких, нарушении всасывания в кишечнике, аутоиммунных заболеваниях.
А здесь подробнее о заболевании остеопороз.
Варианты разрушения костей ног
По данным рентгенограммы можно выделить несколько клинических форм остеопороза стопы.
Чаще всего бывает при ревматоидном артрите. Отличительной особенностью является истончение костных перекладин, рассасывание тканей между ними. В результате структура кости становится пористой. Такие изменения способствуют возникновению патологических переломов при незначительной травме.
Такая оперативная коррекция стопы необходима при вальгусной деформации. Так называется выпирание основания большого пальца, приводящее к перераспределению давления на стопу. Начинается чаще в детском возрасте и прогрессирует на фоне плоскостопия или неправильной осанки.
Очаговое разрежение костной ткани выглядит как множество пятен с размером 3-5 мм. В промежутках между ними структура не изменена. Корковый слой вблизи надкостницы имеет нормальную плотность или присутствует разволокнение (появление промежутков между волокнами).
При диффузном (распространенном) процессе кости приобретают прозрачность (как стеклянные). Костные балки тонкие, губчатое вещество становится пористым, а по мере прогрессирования исчезает. За счет этого корковая зона приобретает контрастность, ее как будто подрисовали карандашом.
Симптомы заболевания
Остеопороз стоп имеет различные варианты течения, они полностью зависят от симптоматики основного заболевания, которое привело к снижению плотности тканей. Сам процесс разрушения кости бывает скрытым, а его обнаружение происходит только после появления перелома.
При нарушении кровообращения и иннервации нижних конечностей пациенты ощущают боли в стопе. Они усиливаются при физической активности и ослабевают после отдыха. По мере прогрессирования появляется отечность, покраснение или побледнение кожных покровов, беспокоят судороги, особенно по ночам.
Затем болевой синдром приобретает постоянный характер, а переносимость нагрузок на стопы резко снижается. Голеностопный и плюсневые суставы пальцев деформируются, движения в них затруднены.
Нарушения минерального обмена и кровоснабжения костей являются причинами появления внезапных переломов при незначительной травме, подворачивании стоп, неловком движением, а иногда и при обычной ходьбе. Их отличает крайне длительное срастание.
Диагностика поражения ног
Клинических проявлений недостаточно для подтверждения остеопороза. Необходимо провести рентгенологическую диагностику. Обычные снимки в 2 или 3 проекциях покажут разрежение костной ткани, если оно ниже 30% от нормы, что соответствует поздним стадиям болезни.
Наиболее информативны такие методы изучения структуры кости:
Лечение остеопороза стопы
В первую очередь важно максимально ликвидировать причину остеопороза – восстановить нормальный приток и отток крови, снять воспаление, улучшить нервно-мышечную проводимость, нормализовать уровень сахара и холестерина. При сильной боль показаны анальгетики (Аркоксия, Ранселекс) и механическая разгрузка конечности при помощи ортопедической обуви, стелек, ортезов (фиксатор голеностопа).
Для укрепления костной ткани назначают:
- диету с достаточным содержанием кальция, витамина Д – молочные продукты, рыба, зелень, орехи, кунжут;
- комплексы минералов и витаминов – Кальцемин Адванс, Кальций Д3 форте;
- препараты для предотвращения разрушения кости – Зомета, Миакальцик;
- стимуляторы образования костной ткани – Остеогенон, Остеохин;
- медикаменты для улучшения микроциркуляции и иннервации – Эспа-липон, Мильгамма.
Профилактика развития
Для предупреждения разрушения кости рекомендуется:
- отказаться от курения, регулярного употребления кофе и алкоголя, так как они провоцируют процесс деструкции кости;
- достаточное время проводит на свежем воздухе, заниматься ходьбой, лечебной гимнастикой плаванием, йогой;
- включить в питание творог, сыр, кисломолочное напитки, морскую рыбу, листовую зелень, пророщенную пшеницу;
- регулярно проходить обследование по поводу основного заболевания и не реже одного раза в год – денситометрию.
А здесь подробнее об анализах на остеопороз.
Остеопороз стопы чаще всего является вторичным. Его вызывает сахарный диабет, сосудистые патологии, ревматоидный артрит, травмирование нижних конечностей. Признаки болезни отличаются в зависимости от фонового заболевания, бывают малосимптомные формы и сопровождающиеся сильной болью, нарушением движения.
Для постановки диагноза проводится рентгенологические обследование. Лечение включает применение препаратов, тормозящих разрушение и ускоряющих синтез кости. Для профилактики важна диета, физическая активность, отказ от вредных привычек.
Полезное видео
Смотрите на видео том, как восстановить стопу после травмы при остеопорозе:
Возникает остеопороз поясничного отдела из-за вымывания кальция из костей, отсутствии его поступления. Симптомы могут быть вначале незаметны, но после появляются боли и переломы. Лечение может быть проведено как препаратами, так и народными средствами, ЛФК, гимнастикой для крестцо-поясничного отдела.
Могут быть как врождённые причины остеопороза у детей и молодых, так и приобретённые у женщин и мужчин. Например, причины поражения костей позвоночника у подростков могут заключаться в приёме определённых препаратов.
Выполняют анализ крови на остеопороз на начальной стадии. Он будет комплексным и включает такие показатели и виды: общий, на кальций, биохимический. У женщин могут быть отклонения при беременности.
Характеризуется заболевание остеопороз разрушением костей. Его начальные стадии могут протекать незаметно для пациента. Однако симптомы со временем нарастают, учащаются переломы. Каковы признаки остеопороза?
Хотя остеопороз у мужчин является нехарактерной болезнью, всё чаще его регистрируют у молодых и пожилых. Причины его развития кроются в образе жизни, питании, приёме препаратов. Симптомы и особенности протекания в разном возрасте схожи. Диагностика включает обследования крови и костей. Лечение и профилактика - это диета и физические нагрузки, препараты с витамином Д.
Что приводит к ускоренному разрушению костей

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Болезнь, приводящая к разрушению костей изнутри, называется остеопороз. В буквальном смысле костные элементы скелета становятся более пористыми. На ускорение процесса изменения плотности костных тканей могут повлиять:
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
малоподвижный образ жизни;
Многие люди не уделяют должного внимания заболеванию, не проходят профилактику и лечение, что существенно повышает риск инвалидности, и даже летальности. А все по причине бессимптомного протекания патологического процесса. Нет болей и дискомфорта, никаких неприятных ощущений. Поэтому многие люди не спешат идти к врачу, объясняя свое нежелание отсутствием выраженных симптомом ухудшения самочувствия. В большинстве случаев именно перелом становится причиной обращения в медучреждение, где уже при диагностике выявляется болезнь костей.
Запущенные формы остеопороза лечить гораздо сложнее. Поэтому такое большое значение специалисты придают именно профилактике, нежели терапии.
Что такое остеопороз: причины, симптомы (признаки) и лечение заболевания костей
Человеческая кость — живой организм, в котором живут и борются два вида клеток: разрушители и строители. Клетки-разрушители прикрепляются к поверхности кости и выделяют кислоты и ферменты, разрушающие кость. При этом из костей в кровоток небольшими порциями выделяется кальций, необходимый для работы многих жизненно важных органов. В результате на поверхности кости образуются впадины (лакуны), а клетки-разрушители гибнут.
Разрушение кости особенно усиливается в первые 3 года менопаузы. В это время каждый год теряется около килограмма (!) массы костей (а в среднем скелет взрослого человека веситкг). То есть после прекращения менструаций женщина ежегодно теряет около килограмма костной массы!
Остеопороз коварен: на протяжении длительного времени болезнь протекает бессимптомно, никак себя не проявляя. Иногда единственное проявление — боль в спине при длительном стоянии, которая уменьшается, когда человек принимает горизонтальное положение.
Наиболее серьезным и типичным следствием остеопороза является перелом шейки бедра, который часто случается у пожилых людей.
Для диагностики болезни используются современные методы обследования — денситометрия и рентгенография. Денситометрия позволяет определить минеральную плотность костной ткани и таким образом предсказать риск возникновения переломов и выявить болезнь на ранней стадии. Рентгенография позволяет поставить диагноз уже на более поздних сроках при наличии переломов.
Профилактику остеопороза необходимо начинать уже влет. Следует отказаться от чрезмерного употребления алкоголя и кофе, курения, регулярно выполнять физические упражнения, больше ходить, двигаться. Лечить остеопороз гораздо эффективнее на ранней стадии, не дожидаясь, когда он заявит о себе переломом.
Самую мощную защиту от разрушения костей обеспечивают особые лекарственные вещества — бисфосфонаты. По своему строению они сходны с минералом в составе кости — гидроксиапатитом. Поэтому при приеме внутрь эти вещества быстро попадают в кость — именно в те участки, где идет разрушение, и образуют там защитную пленку.
Наиболее современные бисфосфонаты действенны в режиме всего одна таблетка в месяц. Предыдущее поколение бисфосфонатов предполагает ежедневный или еженедельный прием. Чтобы восстановить прочность костей, необходимо регулярно принимать бисфосфонаты, в течение длительного периодалет. В этом случае кости достигнут достаточной степени минерализации и избавятся от многочисленных пор.
- Избавляет от боли и отеков в суставах при артрите и артрозе
- Восстанавливает суставы и ткани, эффективен при остеохондрозе
Около 66 % людей старше 50 лет имеют признаки остеопороза, выраженные в разной степени. В будущем распространенность этой патологии будет увеличиваться в связи с общим постарением населения. Это важная медицинская и социальная проблема, о которой должны знать не только врачи, но и обычные люди, чтобы вовремя принять меры для профилактики и лечения этого заболевания.
В человеческом теле имеется 245 костей, на них опираются мягкие ткани, к которым крепится большинство мышц. Суставы необходимы для подвижного соединения кости.
Зачастую причины боли в суставах и костях кроются в травмировании либо наличии внутренних болезней в организме. Однако почему болят суставы и кости, и как лечить их грамотно?
Множество болезней костной системы группируют таким образом:
- диспластические;
- травмы;
- дистрофические;
- воспалительные.
Первым делом к травмам относятся трещины и переломы. Кости – это достаточно прочный материал человеческого организма. Но он тоже может сломаться, из-за повышенного давления.
Если на кости появляется трещина, то это значит, что она выдержала чрезмерное давление и не сломалась, но последствия нагрузки остались.
Переломы бывают закрытыми и открытыми. Они способствуют появлению глубоких и сложных изменений. Это определяется распадом некоторых веществ (тканевых белков, углеводов и прочее) и сбоем метаболизма в костных тканях.
Характерным примером, при котором происходит воспаление костей, является остеомиелит – воспалительный процесс в костном мозге. Такое заболевание развивается, когда инфицируются кости и суставы. Инфекция попадает в кость через кровь из внешнего источника либо из отдаленного очага (операция и ранения).
Наиболее опасной дистрофической болезнью костных тканей считается рахит. Такое заболевание зачастую поражает детей. Эта категория костных болезней развивается из-за неполноценного питания.
В процессе остеомаляции кости становятся очень гибкими, из-за чего они искривляются. Такая болезнь зачастую развивается у беременных.
При наличии остеопороза костная ткань приобретает пористую структуру. А недостаток витамина D можно объяснить двумя факторами:
- дефицит ультрафиолета;
- неблагоприятная экологическая обстановка.
Остеохондроз – это патология костной системы, которая развивается очень часто. Для нее характерно протекание патологического процесса, происходящего в хрящевых и костных тканях и в межпозвоночных дисках.
Еще одно распространенное заболевание костной системы – это искривление позвоночника. К таким явлениям относится кифоз, лордоз и сколиоз.
Боль в суставах ног и рук – это довольно распространенное заболевание. Артрит представляет собой воспалительное заболевание суставов. Оно может развиваться самостоятельно либо быть последствием других заболеваний.
К характерной симптоматике артрита относится утренняя боль в суставах. Однако после движения дискомфорт уменьшается.
Кроме того, причины появления боли в суставах часто кроются в наличии артроза. Это группа болезней, при которых поражаются все элементы сустава:
- мышцы;
- хрящи;
- связки;
- кость, прилегающая к хрящевым тканям;
- синовиальная оболочка.
Боль ощущается в глубине сочленений, ее интенсивность снижается, когда человек отдыхает и увеличивается, если нагружать суставы.
Остеоартроз развивается в тех сочленениях, на которые приходится большая нагрузка. Как правило, при таком заболевании страдают колени (гонартроз) или тазобедренные суставы (коксартроз). Иногда остеоартроз появляется в плечевых, локтевых или голеностопных сочленениях.
Почему разрушаются суставы у детей?
Чтобы понять суть заболевания, важно разобраться в том, как работает тазобедренный сустав. Он состоит из двух частей: головки бедренной кости и впадины подвздошной кости. Соединяясь вместе, они образуют механизм, похожий на шарнир.

Изнутри поверхность сустава выстлана тонким хрящом, который постоянно выделяет синовиальную жидкость. Смазывая сустав, эта жидкость обеспечивает безболезненное скольжение костей относительно друг друга.
Из-за чего возникает заболевание?
Точные причины возникновения синдрома Педжета не установлены. Имеется мнение, что виной тому становится медленно развивающаяся вирусная инфекция. В течение длительного времени пациент является носителем патогенного микроорганизма, тогда как какие-либо симптомы заболевания у него отсутствуют. Под воздействием провоцирующих факторов инфекция активизируется, появляются признаки болезни Педжета. Одной из наиболее распространенных причин поражения костей считается корь.

Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Не исключается и влияние генетической предрасположенности. Синдром Педжета может передаваться от близких родственников. Поэтому дети, братья и сестры пациентов, имеющих данное заболевание, должны регулярно сдавать биохимический анализ крови. При необходимости врач может назначить рентген костей таза, черепа, верхних и нижних конечностей.
Почему ломит кости и суставы по всему телу?
Современная медицина объединяет суставные боли и боли в костях в единую группу под названием ревматических. В данную группу входят воспалительные и дистрофические заболевания.
Среди основных причин болей в костях и суставах во всем телевыделяют:
- 1. Перегрузки после тренировки и интенсивных занятий спортом.
- 2. Опухолевые процессы. Характер боли при опухолевых процессах изменчивый. Пик активности приходится на ночное время или физические тяжелые работы. Динамика течения заболевания может продлиться от нескольких недель до года. Под воздействием опухолевых процессов кости всего тела ослабевают, они становятся уязвимыми и хрупкими. Сопутствующие симптомы – озноб, лихорадочное состояние, потеря веса.
- 3. Системное заболевание крови. Суставная боль при данных отклонениях возникает внезапно или проявляется под давлением на кость. Среди данных заболеваний встречается лейкоз, миелома и заболевания костного мозга. Миелома является злокачественной болезнью костного мозга. Имеет локализацию в тазовых костях, ребрах и позвоночнике. Данное заболевание встречается у мужчин старше 60-70 лет. Болезнь может не проявлять себя в течение 15 лет, а на поздних этапах проявиться сильными болями в костях, переломами рук, ног и позвонков.
- 4. Суставная и костная боль во всем теле по причине лимфомы Ходжкина. При данном симптоменаблюдается увеличение лимфатических узлов, аллергические реакции и снижение веса тела.
- 5. Злокачественные процессы в коже (бородавки, папиломы, меланомы) могут вызвать боли в суставах и костях.
- 6. Побочный эффект от химиотерапии при раке груди. В данном случае осуществляется распространение метастаз на кости.
- 7. Лимфотерикулез – доброкачественная опухоль, способная вызвать боли в суставах. Под воздействием болей часто поражаются сухожилия возле костей.
- 8. Туберкулез костей. Попадание туберкулезной палочки в позвоночник из легких провоцирует боли в костях.
- 9. Остеомиелит. Боли в костях сопровождаются лихорадочным состоянием.
- 10. Прием гормональных препаратов. Женщины в период менопаузы, перед месячными или после родов могут применять гормональные препараты, способные вызвать боли в костях и суставах.
- 11. Низкая физическая активность. Обездвиженное состояние не дает развиваться костной ткани.
- 12. Врожденные особенности развития коллагена провоцируют возникновение мышечной и костной боли.
- 13. Резкая смена климата или изменения погоды.
Причины болей в костях и суставах по всему телу самые различные. Представленный перечень не является полным. Ниже представлены другие возможные причины.

Из-за чего же кости становятся хрупкими?
Помимо этого, существует множество факторов риска остеопороза — те, на которые повлиять нельзя (например, раса, пол и возраст), и те, на которые мы можем повлиять, изменив образ жизни. Например, отказаться от курения, чрезмерного употребления кофе и спиртных напитков и включить в свой рацион больше молочных продуктов, овощей и фруктов.

Факторы риска остеопении и остеопороза.
Факторы, поддающиеся коррекции:
- Курение.
- Малоподвижный образ жизни, отсутствие регулярной физической нагрузки.
- Избыточное потребление алкоголя и кофе.
- Неправильное питание (малое количество фруктов, овощей и молочных продуктов в рационе).
- Дефицит витамина Д (витамин Д усиливает всасывание кальция в кишечнике).
Неустранимые факторы риска:
- Возраст (с увеличением возраста происходит снижение плотности кости, самое быстрое разрушение кости наблюдается в первые годы после наступления менопаузы).
- Европеоидная или монголоидная раса.
- Остеопороз в роду.
- Предшествующие переломы.
- Ранняя менопауза (у лиц моложе 45 лет или после операции).
- Аменорея (отсутствие месячных) до наступления менопаузы (нервная анорексия, нервная булимия, чрезмерная физическая активность).
- Отсутствие родов.
- Хрупкое телосложение.
Заболевания, повышающие риск остеопороза:
Эндокринные:
- Тиротоксикоз.
- Гиперпаратиреоз.
- Синдром и болезнь Иценко-Кушинга.
- Сахарный диабет 1 типа.
- Первичная надпочечниковая недостаточность.
Желудочно — кишечные:
- Тяжелые заболевания печени (например, цирроз печени).
- Операции на желудке.
- Нарушение всасывания (например, целиакия -заболевание характеризуется непереносимостью белка злаковых – глютена).
Метаболические:
- Гемофилия.
- Амилоидоз.
- Парентеральное питание (введение питательных веществ в обход желудочно-кишечного тракта).
- Гемолитическая анемия.
- Гемохроматоз.
- Хронические заболевания почек.
Злокачественные новообразования:
- Миеломная болезнь.
- Опухоли, секретирующие ПТГ — подобный пептид.
- Лимфомы, лейкозы.
Лекарства, повышающие риск остеопороза: Глюкокортикоиды (например, преднизолон, гидрокортизон), левотироксин, противосудорожные средства, препараты лития, гепарин, цитостатики, аналоги гонадолиберина, препараты, содержащие алюминий.
Переломы при остеопорозе
Переломы при остеопорозе — низкотравматические и патологические. Такие переломы происходят при совсем незначительных травмах, при которых нормальная кость не ломается Например, человек споткнулся о порог и упал, неудачно чихнул, резко повернул корпус тела, поднял тяжелый предмет, и в итоге — перелом.
Костная ткань — динамичная структура, в которой на протяжении всей жизни человека происходят процессы образования и разрушения костной ткани. У взрослых ежегодно обновляется около 10% костной ткани. С увеличением возраста скорость разрушения костной ткани начинает преобладать над скоростью ее восстановления.
Кости взрослого человека состоят из компактного вещества, она составляет около 80% и образует плотный наружный слой кости. Остальные 20% всей костной массы представлены губчатым веществом, по структуре напоминающим пчелиные соты — это внутренний слой кости.
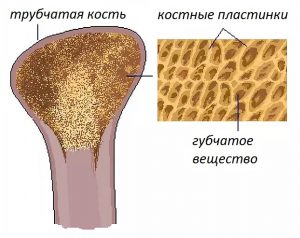
Из представленной картинки может показаться, что губчатого вещества в кости больше. Однако, это не так. Все дело в том, что за счет сетчатой структуры губчатое вещество имеет большую площадь поверхности, чем компактное.
Как процессы восстановления кости, так и скорость потери костной массы при ускоренном костном обмене в губчатом веществе происходят быстрее, чем в компактном. Это приводит к большей хрупкости тех костей, которые в основном представлены губчатым веществом (позвонки, шейка бедра, лучевая кость).
Перелом шейки бедра.
Самый тяжелый перелом, связанный с остеопорозом. Наиболее частая причина перелома — падение, но бывают и спонтанные переломы. Время лечения этого заболевания в условиях стационара дольше, чем других распространенных заболеваний — до 20-30 дней. Такие больные вынуждены соблюдать постельный режим продолжительное время, что замедляет выздоровление. У 50% больных развиваются поздние осложнения. Неутешительна статистика по смертности — 15-30 % больных умирает в течение года. Наличие двух и более предшествующих переломов ухудшает этот показатель.
Перелом позвонков.
Переломы предплечья.
Самые болезненные переломы, требующие длительного ношения гипсовой повязки в течение 4-6 недель. Частая жалоба пациентов уже после снятия гипса — боль, припухлость в месте перелома и нарушение функции руки. Самая частая причина перелома — падение на вытянутые руки.
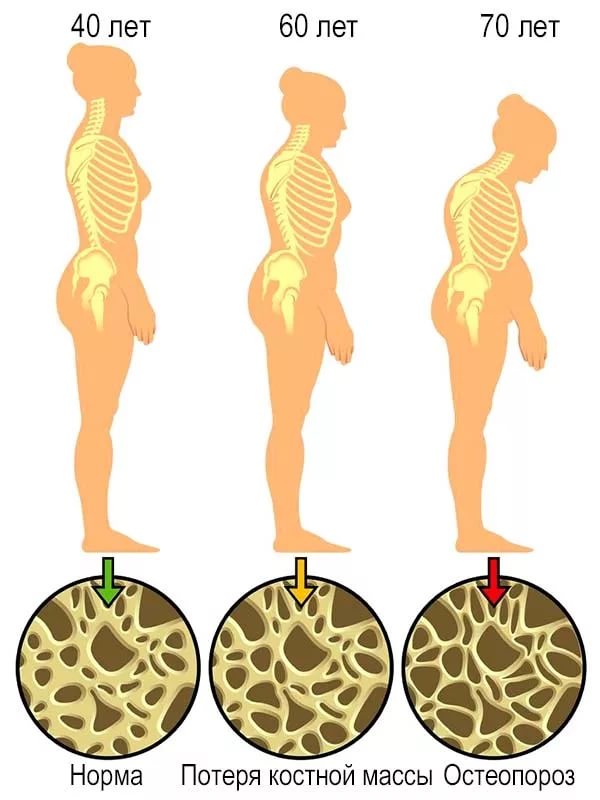
Последствия переломов, возникающих на фоне остеопороза:
Физические: боль, утомляемость, деформация костей, нетрудоспособность, нарушение функции органов, длительное ограничение активности.
Психологические: депрессия, тревожность (страх падения), снижение самооценки, ухудшение общего состояния.
Экономические: затраты на лечение в стационаре, амбулаторное лечение.
Социальные: изоляция, утрата самостоятельности, утрата привычной социальной роли.
Диагностика и симптомы остеопороза
Остеопорозу предшествует остеопения — умеренное снижение плотности костей, при котором риск переломов умеренный. Но он есть! И выше, чем у лиц, не имеющих проблем с костной системой. В любом случае, остеопороз лучше предупредить, чем его лечить. Каковы же симптомы остеопороза и остеопении? Какие анализы и исследования могут быть назначены врачом?
Жалобы и симптомы при остеопорозе:

Лабораторные исследования:
- Общий анализ крови — снижение уровня гемоглобина
- Кальций крови — повышен (+альбумин крови).
- Щелочная фосфатаза — повышена.
- Кальций мочи — повышен/снижен.
- ТТГ — повышен.
- Тестостерон (для мужчин) — снижен.
- Маркеры (показатели скорости) костного разрушения — пиридинолин, деоксипиридинолин, бета-CrossLaps, С-и N-концевой телопептид крови — повышены.
Инструментальные исследования:
- Рентгеновская денситометрия костей (эталонный метод диагностики).
- Рентгенография (малоинформативен, выявляет только тяжелый остеопороз).
- Сцинтиграфия костей (дополнительный метод, выявляет недавние переломы, помогает исключить другие причины болей в спине).
- Биопсия кости (при нетипичных случаях остеопороза).
- МРТ (диагностика переломов, отека костного мозга).
Специальная подготовка перед исследованием не проводится. Денситометрия — неинвазивный метод исследования и не приносит дискомфорт. Доза облучения очень низкая.
Однако, если выявлено небольшое снижение плотности костей, на основании одной денситометрии невозможно оценить прогноз дальнейшего разрушения костей и риск переломов.
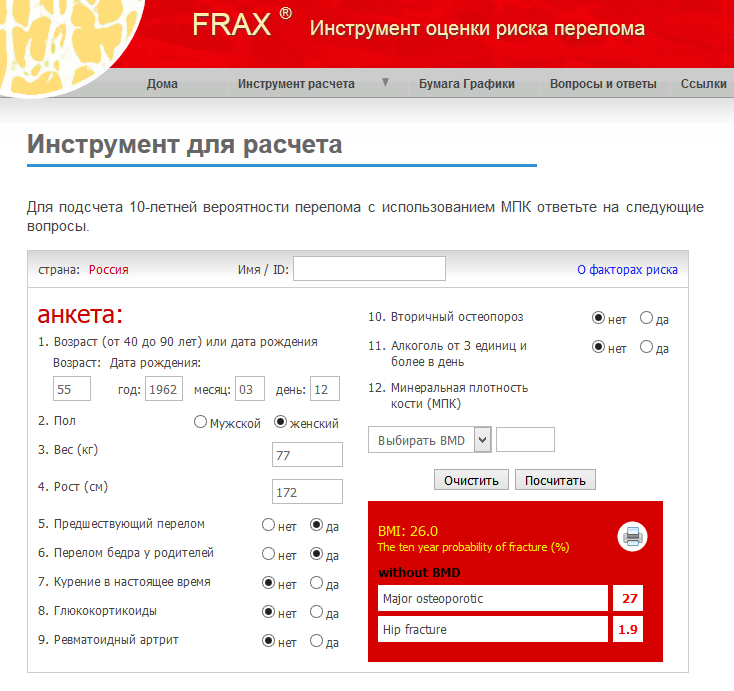
На основании полученных данных по FRAX, наличия факторов риска остеопороза, денситометрии, симптомов остеопороза и других исследований, решается вопрос о профилактике и возможном лечении в индивидуальном порядке.
- Всем женщинам 65 лет и старше, кто не получает лечение по поводу остеопороза, рекомендовано обследование костной системы в обязательном порядке! Женщинам моложе 65 лет и мужчинам— при наличии нескольких факторов риска и симптомов остеопороза.
- Если вовремя начать профилактику и лечение остеопороза, можно не только остановить дальнейшее разрушение костей, но и восстановить их, снизив при этом риск переломов более, чем на 50%!
Профилактика остеопороза
Хорошая новость — профилактика остеопороза не требует особых финансовых затрат и доступна каждому. Только нужно иметь в виду, что меры профилактики должны выполняться комплексно, и только тогда можно добиться хорошего результата. Обратим внимание на то, что профилактика должна проводиться не только в случаях, когда есть остеопения, или же костная система еще в хорошем состоянии. Если остеопороз уже есть, все рекомендации по профилактике так же должны выполняться. Лечение остеопороза заключается в профилактике + медикаментозном лечении. Но об этом чуть позже.
Доказано, что ежедневные физические упражнения и потребление кальция и витамина Д замедляют, а избыточная увлеченность алкоголем (из расчета более 30 мл чистого спирта в сутки), курение и низкая масса тела ускоряют процессы разрушения костей.
Итак, для профилактики остеопороза необходимо:
Разберем подробнее данные рекомендации.
Для женщин до менопаузы и мужчин, моложе 65 лет — 1000 мг/сут.
Для женщин после менопаузы и мужчин старше 65 лет — 1500 мг/сут.
Как оценить, сколько кальция в день мы потребляем с продуктами питания? Расчет можно провести следующим образом. В течение дня записывать все употребленные молочные и кисломолочные продукты, указывая их количество, и на основании нижеприведенной таблицы, для каждого дня недели рассчитать суточное потребление кальция.
Кефир 3.2% жирности
Йогурт 0.5% жирности
Сметана 20% жирности
Например, вы выпили стакан молока, стакан кефира, съели 200 г творога и 2 кусочка российского сыра (около 40 грамм). В сумме получаем: 121*2.5+120*2.5+120*2+35= 877 мг. К этой сумме необходимо прибавить цифру 350 — кальций, полученный из других продуктов питания. В итоге имеем 1227 мг. Для молодых женщин и мужчин такое количество кальция в день достаточно, а женщинам в менопаузе и мужчинам старше 65 лет необходимо увеличить количество кальциевых продуктов в рационе, или, если это невозможно (по причине вкусовых пристрастий, иных диетических рекомендаций и др.), дополнительно принимать кальций в таблетках. В большинстве случаев достаточно принимать одну — две таблетки в день. Однако, существуют противопоказания для терапии таблетированным кальцием (например, повышение кальция крови, гиперпаратиреоз). Поэтому прием препаратов кальция нужно согласовать с эндокринологом (ревматологом).
Содержание витамина D, МЕ/100 г
В сутки потребление витамина Д должно составлять 400-800 МЕ.
В настоящее время учеными доказано, что в период с октября по май в нашей полосе даже в солнечную погоду витамин Д в коже не вырабатывается из-за низкого стояния солнца над горизонтом. И поэтому все люди, вне зависимости от пола и возраста, в осенне — зимне-весенний период испытывают постоянный недостаток витамина Д. Таким образом, профилактический прием витамина Д показан всем.
Лучший способ обеспечить свой организм достаточным количеством этого витамина — потребление витамина Д в водном растворе (холекальциферол, эргокальциферол). Таблетированный витамин Д назначается при тяжелом остеопорозе, остеопорозе средней тяжести и других заболеваниях костной системы. Но, в любом случае, дозировка и режим дозирования витамина Д для каждого человека индивидуальны, и это должен подобрать врач-эндокринолог (ревматолог).
Профилактика остеопороза. Предотвращение падений
Когда вы на улице.
Когда вы дома.
- Все ковры или коврики должны иметь нескользкое основание, или прикреплены к полу.
- Дома лучше ходить в нескользящих тапочках.
- Поддерживайте порядок, лишние вещи на полу, загнутые углы ковра/линолеума могут спровоцировать падение.
- За свободные провода, шнуры можно зацепиться, их необходимо убрать.
- Положите резиновый коврик на кухне рядом с плитой и раковиной.
- Освещение в помещение должно быть хорошим.
- Прорезиненный коврик в душевой также необходим.
- Резиновые подстилки на присосках в ванной помогут предотвратить падение.
- Полы в душевой должны быть сухими.
Все препараты, вызывающие сонливость, головокружение, слабость, могут спровоцировать падение. Обсудите с врачом замену их на более безопасные аналоги.
Если есть проблемы со зрением, используйте очки/линзы.
Физическая активность как профилактика остеопороза

Силовые нагрузки для профилактики остеопороза — это гимнастика. Отметим важные моменты.
- Самое важное — регулярность.Ежедневные занятия по 5 минут принесут вам больше пользы, чем полчаса один раз в неделю.
- Нельзя тренироваться, превозмогая боль. А вот мышечная усталость естественна. Если чувствуете боль, уменьшите физическое усилие, или амплитуду движения.
- Каждое упражнение выполнять от 2-3 раз с интервалами в 15 секунд, постепенно увеличивая количество подходов по возможности.
- Результаты становятся ощутимы со временем, а не сразу.
- Дышите равномерно, не задерживая дыхание.
- При выполнении упражнений стоя, для устойчивости можно держаться за спинку стула или опираться на стену.
- Упражнения нужно выполнять в удобной, не мешковатой одежде, в нескользящей устойчивой обуви.
Примеры упражнений при остеопорозе:
Повседневная активность. Что нужно знать
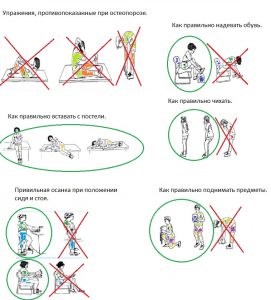
Лечение остеопороза
Цель лечения остеопороза — это прекращение разрушения кости и ее восстановление. Лечение включает в себя профилактические меры, описанные ранее, и медикаментозную терапию.
Чтобы понимать, для чего нужны те или иные лекарства, нужно разобраться, как они действуют. Напомним, что при остеопорозе процессы разрушения кости преобладают над ее восстановлением.
Анаболические средства — строят новую кость, восстанавливая ее. При приеме таких препаратов процессы разрушения кости не замедляются, но значительно преобладают процессы восстановления костной ткани. Применение обеих групп препаратов в итоге ведут к снижению разрушения кости и восстановлению ее структуры и прочности.
- Какой бы препарат не назначил врач, медикаментозное лечение остеопороза длительное, не менее 5-6 лет.
Это крайне важно, так как при нерегулярном приеме препаратов или кратких курсах терапии, эффект лечения сводится к нулю.
Эффект лечения остеопороза вселяет оптимизм! По данным множества исследований больших групп пациентов, через три года лечения препаратами антирезорбтивной группы частота переломов позвонков снизилась на 47%, а шейки бедра — на 51%. При лечении препаратами анаболической группы по данным контроля через 18 месяцев, риск переломов позвонков снизился на 65%, а других костей — на 53%. Неплохой результат, не правда ли?
Препараты для лечения остеопороза:
Антирезорбтивные
- Бисфосфонаты
- Эстрогены
- СМЭР
- Кальцитонин
- Производные паратиреоидного гормона
- Стронция ранелат
- Деносумаб
Препараты кальция и вит Д.
- Кальция карбонат
- Кальция цитрат
- Эргокальциферол
- Колекальциферол
- Альфакальцидол
Приведенные выше препараты имеют разные режимы дозирования — от ежедневного употребления 1 таблетки в день до 1 внутривенной капельной инъекции в год, что очень удобно занятым людям или людям с нарушением памяти.
Скажем про контроль нашего лечения и оценке эффективности. Не чаще одного раза в год на фоне медикаментозного лечения остеопороза необходимо проводить рентгеновскую денситометрию. Эффективным считается такое лечение, при котором идет прибавка костной массы (плотности), или не происходит дальнейшее снижение. В первые 18-24 месяца лечения обычно наблюдается прирост костной массы, а далее — стабилизация. При этом нужно понимать, что терапия по-прежнему эффективна, так как сохраняется защитный эффект лекарства в отношении переломов. Если же на фоне лечения произошел свежий перелом, с лечащим врачом необходимо обсудить возможную коррекцию лечения.
Позаботьтесь о себе. Никогда не поздно задуматься о состоянии костей. Остеопороз может привести к тяжелым последствиям, которые будет сложно изменить. Может поменяться ваша социальная роль, сильно пострадать самочувствие и жизненный настрой. Если вы вовремя начнете профилактику и лечение остеопороза, приостановится дальнейшее разрушение костей, они восстановятся, при этом риск переломов снизится более, чем на 50%!
И не забывайте, успех лечения остеопороза — в регулярности и длительности лечения и профилактики. Соблюдая меры профилактики и строго выполняя рекомендации врача по лечению, вы восстановите кости, предупредите возможные переломы, уменьшится хроническая боль в спине. Физические упражнения укрепят кости, суставы, мышцы, сердечно-сосудистую систему, и вы станете более активными.
Читайте также:


