Разгибательная поверхность коленного сустава
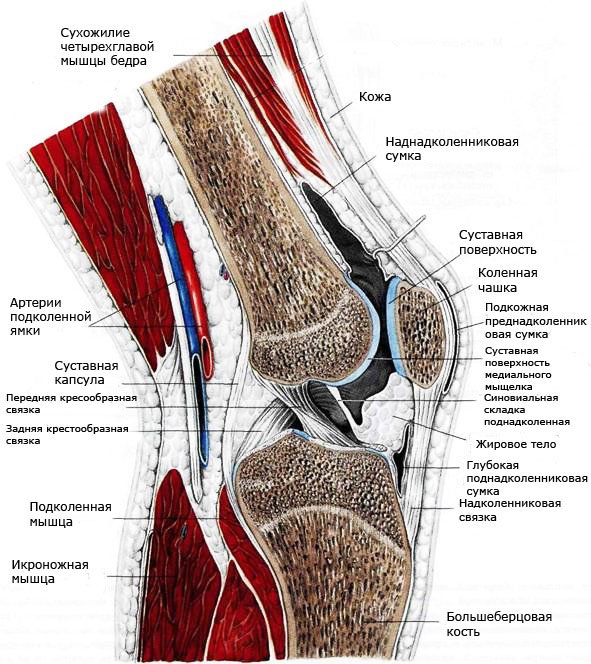
К разгибательному аппарату (РА) коленного сустава (КС) относятся: сухожилие четырехглавой мышцы бедра (ЧГМ), надколенник (Н) с поддерживающими его связками и связка надколенника (СН). Наибольшую роль в разгибании голени играет прямая головка ЧГМ. Эта двусуставная мышца начинается от верхне-нижней ости подвздошной кости и верхнего края губы суставной впадины; наружная и внутренняя головки (наружная и внутренние широкие мышцы бедра) начинаются от lin. aspera бедра, а промежуточная головка (широкая промежуточная мышца) от межвертельной линии. Все они в составе единого и мощного сухожильного растяжения прикрепляются к верхнему полюсу надколенника.
Сухожильное растяжение представляется единым, но имеет различные точки прикрепления. Так, сухожилие прямой головки (кроме тонкой передней пластинки, идущей кпереди от Н и образующей его собственное сухожильное растяжение), прикрепляется к передней кромке верхнего полюса, а части сухожилия боковых головок вплетаются в углубление между передней и задней кромкой Н. Остальные части сухожилия наружной и внутренней головок ЧГМ непосредственно переходят в связки, окружающие и поддерживающие надколенник. По передней поверхности КС от retinaculum patellae под углом отходят две пателло-большеберцовые связки. Рис 1. Так же как и retinaculum patella они особого влияния на функцию разгибания в коленном суставе не оказывают.
Доказательством этому факту может служить полное восстановление разгибательной функции после прочного остеосинтеза перелома надколенника без восстановления разорванных поддерживающих связок. Основным стабилизатором надколенника, предохраняющим его от наружного смещения, считается lig. patello-femoralis medialis, которая нередко разрывается или отрывается при вывихе Н.
Каждая мышца, помимо общего сухожильного растяжения, имеет собственное сухожилие, самое короткое у внутренней головки и самое длинное у промежуточной. Длина сухожилия имеет значение для определения степени растяжимости (т.е. эластичности) мышц, и чем короче сухожилие, (а значит длиннее брюшко мышцы), тем растяжимость мышцы больше.
В норме широкие внутренняя и наружные мышцы подходят к Н под углом 55-60° и обеспечивают его равновесие. Внутренняя головка состоит из двух частей: vastus medialis longus (обеспечивает натяжение надколенника под углом около 15°) и vastus medialis obliquus (мышечные волокна идут более горизонтально, в среднем под углом 55°). Главная задача косой порции противостоять сокращению наиболее мощной наружной головки. Поэтому широкая внутренняя косая мышца является важнейшим динамическим стабилизатором надколенника.
По мнению С. Stanitski [2003], “работа” РАКС напоминает работу ворота в качестве подъемного механизма. Рис 2. В зависимости от положения сустава (сгибание – разгибание) из-за изменения плеча рычага меняется сила сокращения ЧГМ и связки надколенника.
Все головки ЧГМ принимают участие в разгибании в различной степени. Так, прямая головка одна обеспечивает разгибание до угла около 160-165°, и только затем в процесс включаются обе боковые головки. Промежуточная головка, располагаясь наиболее глубоко кзади, участвует в самой заключительной фазе разгибания. Сама по себе она не может даже сместить Н вверх. На кости располагается еще одна тонкая суставная мышца колена (m. articularis genus), состоящая из плоских продольных мышечных пучков, натягивающих суставную капсулу, но участия в разгибании голени она не принимает.
Такое трехслойное строение сухожильного растяжения ЧГМ объясняет его высокую механическую прочность и поэтому даже при закрытых переломах дистального конца бедра повреждение сухожилия практически никогда не происходит. Кроме того, такое строение с разделением мест прикреплений объясняет тот факт, что в практике встречаются случаи разрыва не всех слоев сухожильного растяжения, а только прямой головки или прямой и одной из боковых головок.
ЧГМ относительно хорошо кровоснабжается за счет огибающей глубокой и наружной артерии бедра; иннервируется ветвями бедренного нерва.
При разгибании в коленном суставе происходит скольжение и перемещение всех элементов РАКС в отношении друг друга и бедренной кости, при полном разгибании смещение Н вверх достигает в среднем 8 см. Такому мягкому и плавному скольжению в норме способствуют слизистые сумки и синовиальная оболочка, (особенно верхний заворот). Рис. 3.
Помимо функции разгибания РАКС выполняет еще одну важную роль активного динамического синергиста задней крестообразной связки, и при сгибании сустава ЧГМ препятствует заднему смещению голени. Недостаточно изучена роль ЧГМ в активной ротации голени. Между центральной осью бедра и направлением связки надколенника существует угол Q (угол quadriceps), в норме составляющий 15-20°. На величину этого угла ЧГМ может осуществить ротацию голени. Рис. 4.
При этом обе широкие боковые мышцы выступают в роли антагонистов ротаторов. Так, например, наружная головка, подтягивая надколенник к наружному мыщелку бедра, противодействует дальнейшей внутренней ротации голени.
По данным Cadilchak et al. [1978], в разных головках отмечено различное качественное представительство мышечных волокон. В наружной – лучше представлены волокна 1 типа, обеспечивающие выносливость в статическом положении, а в медиальной – больше волокон 2 типа для взрывных, быстро меняющихся фазовых сокращений.
Надколенник – самая крупная сесамовидная кость, имеет форму треугольника, с вершиной, направленной дистально. По данным Grelsamer et al. [1994], основанных на исследовании 564 больных, длина надколенника колеблется от 47 до 58 мм, а ширина – от 51 до 57 мм. Была обнаружена особая форма надколенника с очень длинным, не участвующим в артикуляции, нижним полюсом, она была названа “Сирано”, в честь длинного носа знаменитого литературного персонажа.
Суставная поверхность Н имеет 7 фасеток, а продольный бугорок делит ее на две неравные части (меньшую медиальную и большую латеральную), каждую состоящую из 3 фасеток, седьмая – срединная – узкая продольная фасетка на медиальной стороне кости. Степень контакта каждой из фасеток зависит от угла сгибания в суставе. Рис 5.
При разогнутом суставе с бедром контактируют только две нижние фасетки, проксимальные фасетки плотно прижимаются к мыщелкам бедра только при полном сгибании, причем, основная нагрузка падает на внутреннюю фасетку из-за большего размера внутреннего мыщелка. В норме в артикуляции не участвует почти 25% длины надколенника, (эти данные будут иметь особое значение при обосновании показаний к резекции надколенника при оскольчатых и многооскольчатых переломах нижнего полюса).
Важнейшее значение для стабильности надколенника имеют поддерживающие связки и его сухожильное растяжение. Наружные и внутренние retinaculum cостоят из продольных волокон апоневроза наружной и внутренней широких мышц, вместе с широкой фасцией и двумя пателло-тибиальными связками они вплетаются в надколенник и в верхний бордюр большеберцового плато, препятствуя боковым смещениям Н.
Внутренняя широкая мышца более тонкая и слабая. Она не поддерживается таким мощным образованием как илио-тибиальный тракт, который прикрепляется снаружи к бугорку Gerdy. Во многом эти анатомические особенности объясняют преобладание наружных вывихов Н, хотя основной причиной привычного вывиха считается дисплазия наружного мыщелка бедра и вальгусная деформация сустава.
Theut и Fulkerson [2003] показали, что косая порция внутренней головки ЧГМ (VMO - vastus medialis obliquus) в состоянии противодействовать 60% сил, смещающих Н кнаружи. Еще 22% защиты обеспечивают медиальный retinaculum и медиальная мениско-пателлярная связка. Таким образом, функция VMO больше заключается в ограничении латерального смещения надколенника, чем в разгибании голени.
Кровоснабжение Н неравномерно и осуществляется, в основном, за счет ветвей a. genucularis и a. genus. По данным Scapinelli [1967], лучше кровоснабжается нижний полюс и средняя часть кости, чем, возможно, и объясняются случаи асептического некроза верхнего полюса Н и более частое развитие артрозных изменений в верхней части пателло-феморального сустава (ПФС).
В литературе мы нашли описание 41 случая асептического некроза проксимального фрагмента после перелома Н [Scapinelli R., 1967]. Нарушения кровообращения в нем рентгенологически выявлялись уже через 1-2 месяца после травмы, в большинстве случаев протекали бессимптомно и заканчивались спонтанной реваскуляризацией. Мы в своей практике также встречались с подобными осложнениями, но можно предположить, что в большинстве случаев они просматриваются.
Связка надколенника (СН) мощная и прочная. Ее длина, в среднем, составляет 4,5 см, ширина до 3 –3,2 см, а толщина до 1 см. В норме отношение длины связки (расстояние от нижнего полюса Н до верхушки бугристости большеберцовой кости) к длине надколенника, измеренной по боковой рентгенограмме, не превышает 1,2. Рис. 6.
Точное соотношение этих размеров необходимо соблюдать, например, при резекциях дистальной части надколенника, кроме того, низкое положение Н (patella baja) c короткой, широкой связкой делает невозможным использовать ее в качестве пластического материала при реконструкции передней крестообразной связки.
Связка начинается от нижнего полюса Н и прикрепляется к бугристости большеберцовой кости, по задней поверхности она интимно связана с капсулой сустава, и поэтому при ее разрыве или отрыве всегда имеется сопутствующий разрыв суставной капсулы. В верхней части (у самого нижнего полюса) под связкой располагается жировая подушка, которая во многом обеспечивает кровоснабжение всей СН. Об этом необходимо помнить, например, при чрезсвязочном доступе к суставу по Daniel et al. [1990], чтобы не нарушить питание уже ослабленной иссечением трансплантата связки.
Жировое тело состоит из множества жировых долек, каждая из которых покрыта синовией. Оно не только участвует в кровоснабжении связки, но и обеспечивает амортизацию и регулирует движение суставной жидкости.
В дистальном отделе связки кзади, почти у места прикрепления к кости, располагается крупная слизистая cумка – b. infrapatellaris prof., спереди связка покрыта прочной фасцией, которая может быть использована для закрытия дефекта после взятия трансплантата. Между связкой и илиотибиальным трактом (ИТТ) имеется пространство, куда легко проникнуть при передне-наружном доступе по Kentch-Muller.
Снутри к дистальной трети СН подходит сухожильное растяжение - “гусиной лапки”, включающее сухожилия портняжной, нежной и полусухожильной мышц. Это сухожильное образование может быть использовано при операции Slocum-Larsen для коррекции ротационной нестабильности сустава, а отдельные ее элементы для замещения крестообразных и большеберцовой коллатеральной связок (операции Lindemann, Ellison, Cho и др.), при привычном вывихе надколенника (операция Galeazzi).
Место дистального прикрепления к бугристости широкое и прочное, что объясняет преобладание отрывных переломов, а не отрывов самой связки у подростков с незакрытой зоной роста. В дальнейшем, обусловленное таким переломом преждевременное закрытие вторичного центра окостенения, может привести к деформации – genu recurvatum.
Роль надколенника в функции разгибания неоднозначна. Наиболее распространена точка зрения, что он защищает суставной хрящ мыщелков бедра от повреждений, передает усилия ЧГМ и, за счет изменений внутрисуставного давления при движениях, улучшает процессы диффузии, участвуя, таким образом, в питании суставного хряща.
Хорошо известно, что питание хряща Н осуществляется как за счет подхрящевых сосудов (Рис 8), так и за счет диффузии синовиальной жидкости, зависящей от переменного давления при сгибании/разгибании в суставе. Эти две составляющих обеспечивают обмен хрящевых клеток на глубину до 3мм, т.е. глубину, превышающую толщину гиалинового хряща Н. Без перемены в давлении обмен возможен лишь на глубину до 1,7 мм [154].
Существует и другая точка зрения о функциональной значимости Н. Еще в 1937 г. Brooke, (он первый назвал Н сесамовидной костью), отрицал значение его в передаче разгибающих усилий ЧГМ и даже настаивал на том, что разгибательный механизм более эффективен без надколенника. Аналогичные предположения встречаем и в ряде других, более поздних работ [Уотсон-Джонс Р., 1972].
Тем не менее, большинство ортопедов считают, что Н играет важную роль в разгибании, т.к. без него резко укорачивается плечо рычага, что ведет к снижению силы разгибания. Рис. 7.
Повреждение коленного сустава весьма распространено как среди профессиональных спортсменов (фигуристов, гимнастов, горнолыжников, футболистов, баскетболистов), так и среди людей, не занимающихся активным спортом. Травму колена можно получить при падении, ударе, столкновении с препятствием, автомобильной аварии.
Виды травм колена
На сегодняшний день единой классификации относительно травмы самого крупного сустава не существует. Повреждение может быть открытым и закрытым, острым и хроническим. Кроме того, выделяют следующие виды травм колена:
- Ушиб.
- Кровоизлияние в суставную полость (гемартроз).
- Повреждение менисков, надколенника, четырёхглавой мышцы бедра и его сухожилия, суставной капсулы, сухожильно-связочного аппарата.
- Внутрисуставные переломы костей.
Из-за особенности профессиональной деятельности у фигуристов и горнолыжников чаще всего встречается изолированная травма внутрисуставных структур колена.
В первые несколько дней после травмы коленного сустава доминируют симптомы реактивного воспаления (боль, отёчность, изменения цвета кожи и нарушение функции), что затрудняет диагностику и соответственно выбор правильного метода лечения. Огромное значение в плане постановки правильного диагноза имеют жалобы пострадавшего и сам механизм получения травмы.
Закрытое повреждение мягких тканей колена принято называть ушибом. Этот диагноз ставится, если есть травма, но при этом отсутствуют какие-либо серьёзные нарушения со стороны сустава или капсульно-связочного аппарата. Степень выраженности ушиба зависит от характера получения травмы, площади и непосредственно локализации повреждённой области.
Для ушиба будут характерны типичные признаки реактивного воспалительного процесса, развивающиеся практически сразу после травмирования. Какие именно симптомы будут преобладать в клинической картине при таком виде травмы колена? К ним относятся:
- Резко выраженная боль, постепенно сменяющаяся на неприятные локальные болезненные ощущения.
- Отёчность и изменения цвета кожных покровов повреждённой области.
- Затруднение выполнение движений травмированной нижней конечностью.
Несмотря на очевидность клинических проявлений, необходимо обязательно проводить рентгенологическое исследование, чтобы исключить более тяжёлую патологию (например, внутрисуставной перелом костей).
Сразу после ушиба рекомендуют приложить холод (лёд, спрей с хлорэтилом, орошение жидким азотом), создать покой повреждённой конечности и наложить давящую повязку или использовать суппорт. В дальнейшем назначают обезболивающие и противовоспалительные мази или гели (Долобене, Лиотон, Траумель).
Активно применяют физиотерапевтические процедуры (ультравысокочастотная терапия, электрофорез с новокаином, фонофорез).
Гемартроз
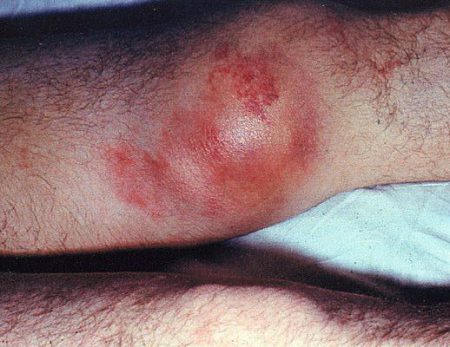
Появление крови в коленном суставе называется гемартрозом. Причиной развития подобного рода кровоизлияния считается повреждение любого суставного компонента колена. Кровь в полости провоцирует реактивное воспаление синовиальной оболочки (травматический синовиит).
Типичные признаки синовиита вследствие гемартроза развиваются достаточно быстро. В течение 1–2 часов наблюдается развёрнутая клиническая картина. К симптомам, указывающим на наличие жидкости в суставной полости, относят:
- Острейшая боль.
- Изменение формы сустава.
- Ограничение объёма активных движений.
- Локальное повышение температуры.
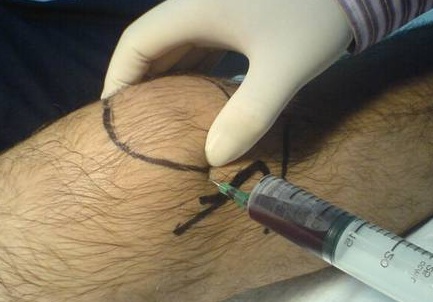
С помощью лабораторных и инструментальных методов диагностики необходимо не только подтвердить скопление жидкости в полости сустава и воспаление синовиальной оболочки, но и определить источник кровотечения и оценить характер повреждений. При подозрении на гемартроз выполняют следующие диагностические исследования и манипуляции :
- Рентгенография.
- Пункция коленного сустава.
- Ультразвуковое обследование.
- Магнитно-резонансная томография.
- Артроскопия.
При такой травме колена лечение начинают с удаления крови и жидкости из суставной полости. Для промывания сустава лучше всего применить артроскопию, которая в этом случае ещё играет и важнейшую диагностическую роль. Затем травмированную ногу фиксируют гипсовым лонгетом или ортезом сроком на 2 недели, но только при отсутствии симптомов, указывающих на другие виды повреждений сустава. Физиотерапевтические процедуры назначают с 5–6 дня:
- Ультравысокочастотная (УВЧ) и сверхвысокочастотная (СВЧ) терапии.
- Магнитотерапия.
- Электрофорез с калием.
- Фонофорез с гепарином.
При повторном скоплении жидкости в суставной полости снова проводят пункцию.
Травма менисков
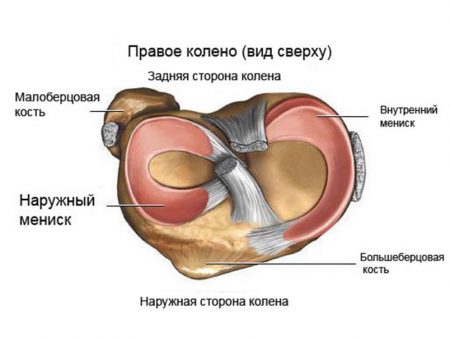
Среди всех повреждений внутрисуставных компонентов колена травма менисков считается самой частой. В большинстве случаев страдает внутренний мениск. Тем не менее разрушение наружной хрящевой прокладки чаще в дальнейшем сказывается на функциональной стабильности коленного сустава.
Травматизация менисков – ахиллесова пята футболистов, лыжников, фигуристов, гимнастов и многих других профессиональных спортсменов, которым приходится выдерживать невероятные физические нагрузки на суставы.
В остром периоде преобладают симптомы реактивного воспаления. В то же время будет наблюдаться локальная боль, отёчность, выраженное ограничение движений, гемартроз или скопление синовиальной жидкости в суставной полости. При одномоментной травматизации наиболее часто возникают ушибы, надрывы, ущемление или раздавливание менисков.
Если обнаружен выпот в суставной полости, то в первую очередь осуществляют пункцию сустава для удаления скопившейся жидкости. Чтобы определиться с характером и степенью тяжести повреждений, проводят ультразвуковое обследование или магнитно-резонансную томографию, а также артроскопию.
После того как был подтверждён диагноз повреждение мениска, лечение исключительно оперативное, направленное на восстановление хрящевой пластинки и удаление нежизнеспособных её фрагментов. На 8–10 день после операции назначают сеансы массажа, электростимуляцию мышц, магнитотерапию и занятия ЛФК.
К трудовой деятельности возвращаются через 1–1,5 месяца, к спортивной – через 2–3 месяца.
Если вы решили приобщиться к когорте профессиональных горнолыжников или фигуристов, то должны уделять особое внимание и следить за состоянием коленных суставов.
Повреждение надколенника
Как правило, при переломах надколенника наблюдается травматизация разгибательного аппарата колена, и определяются внутрисуставные повреждения различного характера. Выделяют следующие виды переломов коленной чашечки:
- Поперечные.
- Краевые.
- Отрывные.
- Трансхондральные (повреждается только хрящевая часть).
Для перелома надколенника будут характерны острая боль, деформация и отёк колена, гемартроз. Травмированная нижняя конечность находится в положении разгибания. При выполнении сгибании возникает резкое усиление боли. Если происходит перелом со смещением, то под кожей можно прощупать фрагменты надколенника. Большинство пострадавших могут ходить, но при этом ощущают достаточно сильную боль.
Подход к диагностике различных видов переломов надколенника аналогичен, как и при травмировании менисков и гемартрозе. Выбор лечения при таких видах травм колена определяется характером повреждения надколенника и разгибательного аппарата сустава.
Консервативное лечение сводится к проведению пункции коленного сустава и наложении гипсовой повязки сроком на 4 недели. Затем после снятия гипса назначают ЛФК, массаж и физиотерапию. Восстановление трудоспособности ожидается через 1,5–2 месяца.
Суть хирургической операции при переломах коленной чашечки сводится не только к соединению отломков костей, но и к восстановлению всех других повреждённых структур сустава, включая капсулу, сухожилия, связки.
Травма капсульно-связочного аппарата колена
При травматизации суставной капсулы и сухожильно-связочного компонента коленного сустава особое значение имеют полные разрывы коллатеральных и крестообразных связок. Чаще всего повышенные физические нагрузки (особенно у фигуристов, гимнастов, лыжников) являются причиной развития подобных травм.
На острой стадии определить разрывы связок бывает достаточно сложно, поскольку резко выражен болевой синдром, наблюдается перенапряжение мышц (гипертонус), ограничение движении в колене, гемартроз. Нередко пациенты обращаются за медицинской помощью уже с застарелыми повреждениями связок и прогрессирующей нестабильностью в коленном суставе.
Чтобы не пропустить травму суставной капсулы и сухожильно-связочного аппарата колена, при наличии характерных клинических симптомов повреждения следует проводить рентгенографию и ультразвуковое исследование или магнитно-резонансную томографию, а при необходимости и артроскопию.
Если определяется жидкость в суставной полости, рекомендуется выполнить пункцию для удаления содержимого. Сшивание разрывов капсулы, сухожилий и связок можно сделать, применив артроскопический метод операции. После хирургического вмешательства используют шарнирный ортез в течение 1,5 месяца. Для скорейшего выздоровления и восстановления назначают занятия ЛФК, сеансы массажа и физиотерапевтические процедуры.
В дальнейшем ношение фиксирующей повязки (суппорт) должно сочетаться с активными занятиями физкультурой, что поможет избежать появления мышечной гипотрофии. Не стоит ограничивать себя в движениях, если на то нет соответствующей рекомендации от лечащего врача.
РАКС – разгибательный аппарат коленного сустава. К РАКС относятся: сухожилие четырехглавой мышцы (ЧГМ) бедра, надколенник (Н) с поддерживающими его связками и связка надколенника (СН).
Помимо функции разгибания РАКС выполняет ещё одну важную роль – активного динамического синергиста задней крестообразной связки, и при сгибании сустава ЧГМ препятствует заднем смещению голени.
Роль надколенника в функции разгибания неоднозначна. Тем не менее большинство ортопедов считают, что надколенник играет важную роль в разгибании, т.к. без него резко укорачивается плечо рычага, что ведёт к снижению силы разгибания.
- Переломы надколенника составляют до 2,5% всех переломов скелета.
- Повреждения сухожилия ЧГМ и СН занимают третье место (6,7%) после разрывов ахиллова сухожилия и длинной головки двуглавой мышцы.
В целом, эти повреждения относятся к числу достаточно редких.
Он практически идентичен при повреждениях ЧГМ и СН. Наиболее частой причиной их повреждений является прямой удар выше или ниже надколенника в момент разгибания голени.
Падение на согнутый сустав чаще приводит к разрыву ЧГМ. При этом СН редко разрывается даже при прямой травме. Повреждения СН чаще происходят при спортивных травмах в момент отталкивания от взрывного действия сократившейся ЧГМ при уже закрывшейся зоне роста.
У взрослых чаще описываются отрывы СН от дистального полюса надколенника.
Существует предположение, что отрыву ЧГМ или связки надколенника во многих случаях предшествуют дегенеративные изменения соответственно в сухожилии или связки надколенника, характерные для тендиноза.
Переломы надколенника:
- Прямой перелом надколенника – чаще возникают оскольчатые переломы без значительного смещения фрагментов, т.к. неразорванное сухожильное растяжение и уцелевшие боковые поддерживающие связки удерживают костные отломки в относительном контакте. Классический пример перелома от прямой травмы – звездчатый перелом. Кроме того, также от прямого воздействия происходят вертикальные и краевые переломы надколенника.
- Непрямой перелом надколенника – возникает от резкого неконтролируемого сокращения РА. Типичным примером перелома от непрямой травмы является поперечный перелом с разрывом всех стабилизаторов надколенника и расхождением костных фрагментов.
Следует выделить ещё одну группу – остеохондральные переломы. Они возникают при вывихах голени, в том числе и при несостоявшихся или спонтанно вправившихся. Наиболее частой причиной их возникновения является наружные вывихи надколенника. Остеохондральные переломы часто просматриваются, и больной обращается к ортопеду в поздние сроки уже по поводу блокад сустава и свободного суставного тела.
Повреждения ЧГМ:
- По механизму травмы – травматические и спонтанные
- По характеру – полные, неполные, острые перерастяжения.
- По локализации – разрыв на протяжении, отрыв от верхнего полюса надколенника, отрывной перелом верхнего полюса надколенника.
Повреждения СН:
- По механизму травмы – травматические и спонтанные
- По характеру – полные, частичные отрывы (разрывы), острые перерастяжения.
- По локализации – отрыв от мест прикреплений, отрывные переломы, разрыв на протяжении связки.
Стандартное разделение повреждений по механизму возникновения на травматические и спонтанные носит предположительный (условный) характер.
Классификация переломов надколенника
| Вид перелома | Закрытый | Открытый |
| Нарушение функции разгибания | Да | Нет |
| Характер перелома | Поперечный, оскольчатый, многооскольчатый, краевой, остеохондральный | |
| Смещение фрагментов | Да | Нет |
Диагностика повреждений ЧГМ и СН:
Бросается в глаза вынужденное положение конечности: она согнута до угла 150-160°. Больные, сидя, легко устраняют дефицит разгибания здоровой ногой. Поднять разогнутую ногу пациенты не могут, так же как и удержать ее, когда она поднята врачом.
В остром периоде травмы гемартроз наблюдается почти у всех пострадавших. Отсутствие гемартроза в некоторых случаях объясняется дренированием крови в периартикулярные ткани.
Пальпация дефекта выше надколенника и ниже его в остром периоде травмы всегда ведет к усилению боли. Если усиления боли не происходит – необходимо усомниться в наличии повреждения.
Важный диагностический признак отрыва ЧГМ – отсутствие передачи сокращения мышцы на надколенник.
Симптом патологической подвижности надколенника:
В случаях острых разрывов ЧГМ:
- Боковая подвижность – 86%
- Вертикальная подвижность – 65%
При отрывах СН:
- Вертикальная подвижность – 82%
- Боковая подвижность – 38%
Обследование больного завершается рентгенологическим исследованием в двух стандартных проекциях.
В последние годы становятся доступными такие методы, как УЗИ и МРТ. Следует отметить, что УЗИ обладает высокой информативностью как в остром периоде травмы, так и в случаях застарелых разрывов ЧГМ, что за счет большей доступности и дешевизны метода делает это исследование предпочтительным.
Лечение
Показаниями к операции считаются полные и частичные разрывы, сопровождающиеся нарушением функции разгибания голени. Отказ от операции сразу после установления диагноза может быть обоснован только наличием противопоказаний, к которым относятся: тяжёлое общее состояние пострадавшего, обострение хронических заболеваний. После операции накладывается гипсовая повязка на 6-8 недель.
Движения человека в обычной жизни и на тренировках связаны с разгибанием ног. В этом процессе задействованы различные группы мышц, способствующие их нормальному функционированию.
Колено и его физиология
Каждая часть человеческого скелета выполняет конкретную функцию. Нижние конечности отвечают за двигательную активность. Травмы и повреждения могут стать причиной полной неподвижности.
Какая мышца разгибает ногу в колене? Это квадрицепс, в структуру которого входят:
- прямая – пролегает от ягодиц до колена и позволяет бедру сгибаться и выпрямляться в сидячем положении;
- промежуточный элемент способен увеличиваться и выталкивать прямую мышцу наверх;
- наружный и внутренний элементы находятся по обе стороны от первой составляющей.

За сгибание отвечают двуглавая (или бицепс бедра), перепончатая, полусухожильная мышцы. В совокупности они образуют заднюю группу мышц бедра.
Строение колена включает:
- кости;
- хрящи;
- мениски;
- нервные окончания.
Костная ткань имеет 4 разновидности. Покрыты соединительной тканью, которая предназначена для уменьшения нагрузки. Это бедренная, большая берцовая кости, а также надколенник и мыщелки.
При движении сустав испытывает трение. Этот процесс смягчают хрящи, которые за счет синовиальной жидкости остаются эластичными и гладкими.
Мениски служат амортизатором коленного сустава. Располагаются между мыщелками и большеберцовой костью и распределяют нагрузку. Спортивные травмы, падения – основные причины повреждений и удаления менисков по медицинским показаниям.
Задняя поверхность колена состоит из различных нервных окончаний, которые обеспечивают чувствительность всей ноги. Поэтому травмы могут привести к временной или длительной потери подвижности.
Механика коленного сустава

Это соединение – крупная анатомическая структура человеческого организма. Его строение включает следующие элементы:
- передний – соединяет зону большой берцовой кости и выпуклость бедра;
- задний – располагается возле первого участка сустава и защищает нижнюю часть ноги от смещения;
- медиальный – поддерживает надколенники;
- латеральный – расположен между малоберцовой костью и внешним выступом верхушки конечности, создает механизм, регулирующий наклоны и вращение голени, противодействует нагрузкам.
Анатомия коленного сустава дает представление об особенностях его структуры, лечения и реабилитации в случае возможных повреждений. Он является самым чувствительным и слабозащищенным среди остальных составляющих опорно-двигательного аппарата человека.
Работа всех частей в совокупности обеспечивает нормальное движение ноги. В этом случае квадрицепс или четырехглавая мышца бедра – подвижной фиксатор.
Медиальный комплекс охраняет колено от внешних факторов. Латеральная связка тесно соединена с мениском. Это не только способствует усилению капсулы колена, но и защищает от внутренних действий.
Какая мышца сгибает коленный сустав? Двуглавая, которая состоит из полусухожильной и полуперепончатой. Они ограждают ногу от воздействий внешней среды и оберегают от появления смещений назад и вперед. В совокупности двуглавая мышца бережет мениск.
Мышечные структуры
Колено – выпуклая часть, которая соединяет бедро с нижней частью ноги. Мышцы разделяют на 3 класса:
- передний;
- средний;
- задний.
Они работают и в тазобедренном суставе. Выполняют функции движения и покоя, как и ягодичная мышца.
Предоставляет возможность сгибать ногу в коленном суставе. В ее составе выделяют:
- портняжную;
- четырехглавую;
Первая мышца распространяется от верха передней тазовой к большеберцовой кости и идет вниз к широкой фасции голени. Она позволяет согнуть бедро.
Последний комплекс – сильный разгибатель ноги. Типы четырехглавой группы:
- Прямая мышца бедра – самая растянутая. Идет от ягодичных костей и выходит на поверхности верхней части ноги. Ее особенность – наличие двух суставов. Она подтягивает бедро к грудине и выпрямляет колено при неподвижном тазе.
- Медиальная – лежит на внутренней зоне передней части поверхности бедра. Движется к низу и переходит в толстые поджилки.
- Латеральная – крупнейшая из всех описываемых мышц бедра. Берет начало от сухожильной связки и объединяется с прямой.
- Промежуточная широкая мышца бедра – самая слабая и уязвимая из всех элементов квадрицепса. Находится между предыдущими видами. Прилепляется к началу надколенника.
Медиальный, или средний, комплекс содержит две разновидности, которые формируют внутренний слой бедра. Это:
- тонкая большая, которая идет вниз к колену. Способствует сгибанию ноги;
- большая приводящая, которая помогает двигать таз.

Задняя группа мышц верхней части ноги охватывает следующие элементы:
- Двуглавая мышца бедра – спиралеобразная и продолжительная. Исходит от верха медиального слоя седалищного бугра, далее вытянутый участок объединяется со второй головкой и уходит в плоское сухожилие. Она позволяет сгибать конечность, балансировать и выпрямлять коленный сустав.
- Полусухожильная работает в параллели с предыдущей. Приблизительно в центре бедра перескакивает в длинное сухожилие и связывается с медиальным слоем большеберцовой кости сверху.
- Полуперепончатая мышца начинается от седалищного бугра, а на середине верхней части ноги примыкает к мышечному брюшку.
Ключевая функция, которую реализует квадрицепс, – возможность выпрямлять конечность в колене.
Движение зависит от функционирования мышц не только бедра, но и голени. Они напрямую воздействуют и на суставы колена и стопы. Обеспечивают способность человека ходить прямо.
Длинная малоберцовая начинается от головки и внешней части одноименной кости. Она осуществляет сгибание стопы, фиксирует ее поперечный и продольный своды. Небольшая малоберцовая исходит от низа латентного слоя этой же кости. Амортизирует и позволяет стопе сгибаться.
Содержит трехглавую и подошвенную мышцы голени. Первая несет ответственность за сгибание стопы, вторая – оказывает воздействие на коленный сустав во время ходьбы.

Трехглавая мышца содержит икроножную и камбаловидную. Первая простирается от коленного до голеностопного сустава, другая – проходит только через голень.
Сухожилие подошвенной лежит между этими мышцами. Они способствуют натяжению сустава колена и сгибанию голени и стопы.
В него входят четыре мышцы. Первый вид лежит в ямке под коленом. Исходит от внешней части латерального выступа и оберегает внутренний слой капсулы от ущемления.
К длинным мышцам относят сгибатель пальцев стопы. Он позволяет удерживать голень в вертикальном положении. Задняя большая берцовая способствует вращению ступни. Сгибатель большого пальца поворачивает стопу кнаружи.
Двигательная активность очень важна для нормальной жизнедеятельности людей. Это возможно благодаря функционированию ног. Подвижность нижней конечности вызывают мышцы бедра, колена и голени. Они работают в комплексе, сгибают и разгибают ноги, а также выпрямляют туловище, обеспечивая человеку прямохождение.
Читайте также:


