Разболтался сустав коленный сустав
Коленный сустав относится к одним из наиболее важных в скелете человека. Он призван обеспечивать функцию опоры и ходьбы. А потому его стабильность является важным фактором нормальной работы костно-мышечной системы нижних конечностей.
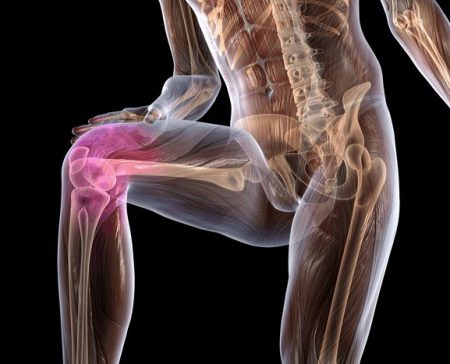
Устойчивость и прочность коленного сустава обеспечивается благодаря комплексу структур: менискам, костным мыщелкам, связочному аппарату, сухожилиям мышц. Наибольшее значение в поддержании стабильности сочленения имеют такие связки колена:
- Передняя и задняя крестообразные.
- Мало- и большеберцовая коллатеральные.
- Связки надколенника.
Повреждение соединительнотканных волокон приводит к уменьшению их упругих свойств, а, значит, ведет за собой снижение прочности соединения костных структур.
При этом может наблюдаться их смещение друг относительно друга в ту или иную сторону, что зависит от локализации травмированной связки. Симптомы нестабильности также будут определяться видом поврежденной структуры.
Коленный сустав – хорошо укрепленная и слаженная структура, но любой человек может столкнуться с его нестабильностью.
Причины

Наиболее часто нестабильность коленного сустава возникает у людей молодого и среднего возраста, которые ведут активный образ жизни и занимаются спортом. Такое заболевание возникает в результате частых и продолжительных растяжений и разрывов связочно-мышечного аппарата колена.
Однако, могут быть и острые случаи, когда травма произошла внезапно под воздействием значительной силы. Как правило, причинами нестабильности становятся:
- Удары в колено.
- Избыточная нагрузка в определенных положениях ноги.
- Высокоамплитудные движения в суставе (особенно переразгибание и скручивание).
- Неловкие движения нижней конечностью (спотыкание, подворачивание).
В легких случаях повреждается одна связка, а в более тяжелых – несколько, вплоть до вовлечения всех стабилизирующих структур коленного сустава (включая мениск и сухожилия). Это может встречаться при падениях с высоты, дорожно-транспортных происшествиях – тогда часто встречаются сочетанные травмы.
Но наиболее распространены такие поражения в любительском и профессиональном спорте (футболе, хоккее, баскетболе, лыжах, легкой атлетике), когда в погоне за достижениями люди нередко пренебрегают собственной осторожностью.
Формирование нестабильности колена можно предупредить, если после травмы оказать первую помощь и сразу обратиться к врачу. Кроме того, немаловажное значение отводится соблюдению правил техники безопасности в спорте и повседневной жизни.
Симптомы
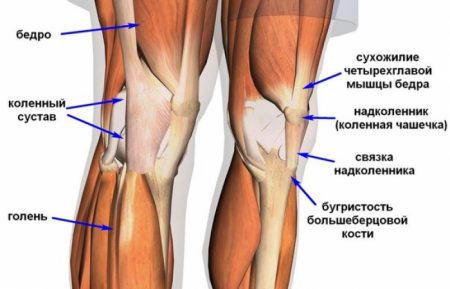
Поскольку нестабильность колена возникает вследствие повреждения связочного аппарата, то проявления патологии будут иметь много общего с растяжениями и разрывами этих соединительнотканных образований. Кроме того, симптомы будут зависеть от того, какая из связок травмирована и соотноситься со степенью повреждения. Общими признаками будут:
Такие симптомы говорят о повреждении связок колена, что повлекло за собой нарушение стабильности сустава. Какая из структур повреждена и что при этом делать – скажет врач после всестороннего обследования.
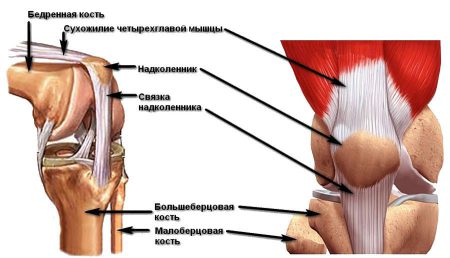
Выраженность симптомов нестабильности зависит от того, насколько повредились соединительнотканные волокна, а также от вовлечения в процесс соседних структур. Различают такие степени повреждений связочного аппарата:
- 1-я – возникают микроразрывы отдельных волокон, целостность связки сохранена.
- 2-я – повреждены до 50% волокон, симптоматика более выражена.
- 3-я – порвано более половины связочных волокон, характерны полные отрывы от места прикрепления. При этом часто повреждаются другие структуры: мениски, суставная капсула, хрящевые поверхности.
Тяжесть травмы определяется количеством поврежденных связок. Часто травмируются крестообразные и боковые связки. В этом случае характерно образование гемартроза, когда в полости сустава скапливается кровь. Тогда сустав увеличивается в размерах, становится теплым на ощупь, движения значительно затруднены.
Существует также классификация степеней нестабильности колена в зависимости от смещения суставных поверхностей голени и бедра друг относительно друга. В соответствии с ней различают:
- Легкую нестабильность – смещение не более 5 мм.
- Умеренную нестабильность – смещение достигает 10 мм.
- Тяжелую нестабильность – кости смещаются на расстояние более 10 мм.
Это можно проверить при врачебном осмотре, пальпации и пассивных движениях в коленном суставе. Смещение костей заметно даже визуально, что доставляет пациенту значительные неудобства в повседневной жизни.
Если явления нестабильности вовремя не устранить, может развиваться не только функциональная недостаточность сустава, но и повышается риск возникновения остеоартроза колена.
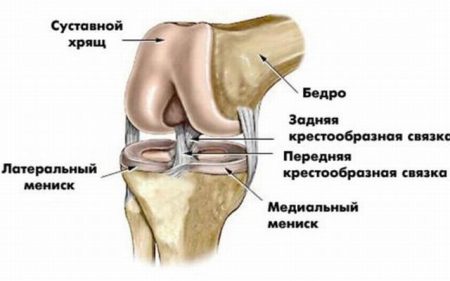
Установить, какая связка повреждена, можно на основании знаний о механизме травмы и результатов специальных диагностических тестов. Кроме общих признаков травмы, будут присутствовать характерные черты разрыва определенных структур.
Разрывы задней крестообразной связки характеризуются сильной болью, что вначале делает движения в колене практически невозможными. Нестабильность может возникнуть даже в острый период, когда видна отечность и нарастает гемартроз.
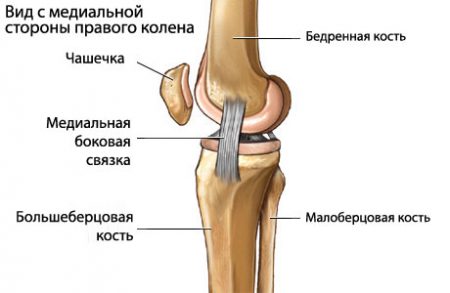
Среди боковых связок чаще повреждается внутренняя коллатеральная, когда во время травмы голень отклоняется наружу. Отмечается локальная боль в месте растяжения, отечность незначительна. Происходит смещение голени в сторону здоровой ноги.
Если голень в момент травмы смещается внутрь, то происходит разрыв наружной связки. Часто наблюдаются ее полные отрывы. Характерно возникновение боли, усиливающейся при попытке отведения голени наружу. Формируется нестабильность коленного сустава, выявляемая при наружных ротационных пробах.
Разрывы боковых связок часто сочетаются с повреждением менисков, переломом головки малоберцовой кости, что необходимо учитывать на этапе обследования.
Повреждение менисков влечет за собой явления нестабильности с блокировкой сустава. Это происходит из-за смещения хрящевого диска в сторону, что создает препятствие движениям. Возникает выраженная боль в колене, ограничение подвижности. Голень расположена в положении вынужденного сгибания, когда уменьшается болевой синдром.
Отечность тканей нередко предупреждает появление полного блока, а сместившийся мениск может травмировать суставную капсулу и хрящевые поверхности. Такую патологию часто скрывают ушибы, вывихи. В этом случае значительную помощь окажут дополнительные методы диагностики.
Диагностика
Кроме клинического обследования, когда для выяснения поврежденных структур необходимо делать специальные пробы, модулирующие механизм повреждения, используют дополнительные методы.
Их диагностическая ценность заключается в четкой визуализации травмированных участков и определении других патологических образований. Наиболее часто используют такие методы обследования при нестабильности колена:
- Рентгенографию.
- Магнитно-резонансную томографию.
- Артроскопию.
Большими преимуществами обладает магнитно-резонансная томография, поскольку она позволяет точно определить состояние мягких тканей, в отличие от рентгенографии. Артроскопия имеет особое значение при внутрисуставных повреждениях.
Благодаря применению инструментальных методов подтвердить нестабильность коленного сустава становится намного проще и быстрее. Только точный диагноз даст возможность провести эффективное лечение.
Лечение
Лечение нестабильности колена проводится с учетом степени повреждения связочного аппарата. При легких и умеренных травмах можно применять консервативные методики, тогда как тяжелые разрывы требуют оперативного вмешательства.
Выбор лечебной тактики основан на преимуществах каждого компонента в комплексной терапии повреждений связок колена. Наиболее распространенными консервативным методами являются:
- Иммобилизация колена гипсовой повязкой или ортезом.
- Медикаментозное лечение.
- Физиотерапия.
- Массаж и ЛФК.
- Пункция коленного сустава (при гемартрозе).
После получения травмы необходимо оказать первую помощь, чтобы минимизировать повреждения тканей и выиграть время на обращение к врачу. Существуют простые рекомендации, которые должен знать каждый. Мероприятия самопомощи включают:
- Обеспечить покой поврежденной конечности.
- Приложить холод к колену.
- Приподнять ногу выше горизонтальной плоскости.
- Зафиксировать колено бинтом (марлевым или эластичным).
- При необходимости принять обезболивающее.
В дальнейшем нельзя откладывать визит к врачу, так как от этого зависит скорость выздоровления и отсутствие нежелательных рисков.
Прием препаратов в острой стадии повреждения позволяет уменьшить боль, снять воспаление и отечность. Кроме того, медикаменты улучшают заживление тканей и создают благоприятные условия для более быстрого восстановления функции сустава. Врачом назначаются такие лекарственные средства:
- Нестероидные противовоспалительные (мелоксикам, диклофенак, нимесулид).
- Противоотечные (L-лизина эсцинат).
- Хондропротекторы (глюкозамина и хондроитина сульфат, гиалуроновая кислота).
- Улучшающие кровообращение (пентоксифиллин).
- Витамины группы В (нейрорубин, мильгамма).
В остром периоде оправдано применение препаратов в инъекциях, а по мере стихания симптомов можно переходить на прием таблетированных форм. Существует большое количество лекарств для местного применения (мазей, гелей), которые можно использовать при разрывах связок колена. Из них можно выделить Долобене, Никофлекс, Меновазин, Апизартрон.
Однако их использование ограничено необходимостью иммобилизации сустава. Но после снятия гипсовой повязки втирание лекарств в колено поможет ускорить выздоровление.
Принимать медикаменты самостоятельно можно только по назначению врача – игнорирование рекомендаций может стать причиной неблагоприятных последствий.
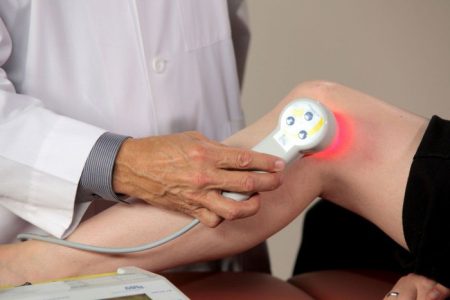
В комплексе консервативных мероприятий и как компонент реабилитации после оперативного вмешательства большое значение имеет физиотерапия. Отдельные методы хорошо сочетаются с лекарственными средствами, используемыми сразу после травмы.
Другие – применимы только после ликвидации отека и воспаления. Однако все оказывают позитивный эффект на мягкие ткани, улучшая биохимические процессы, микроциркуляцию, тем самым способствуя заживлению. При разрывах связок рекомендуют пройти курс лечения такими процедурами:
- Электрофорез препаратов.
- Криотерапия.
- Лазерное лечение.
- Магнитотерапия.
- УВЧ-терапия.
- Парафино- и грязелечение.
- Электромиостимуляция.
- Бальнеотерапия.
Физическое воздействие на поврежденные ткани усиливает эффект медикаментозного лечения и ускоряет восстановление после травм. Для получения максимального результата от процедур необходимо выполнять все рекомендации физиотерапевта, который подберет оптимальные методы с учетом особенностей организма пациента.
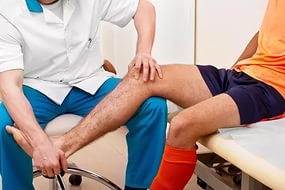
Среди реабилитационных мероприятий особое место отводится лечебной гимнастике и массажу. При этом необходима постепенность воздействия – чтобы не навредить поврежденному суставу. Начинать занятия можно после ликвидации острых последствий травмы, еще в период иммобилизации.
На этом этапе выполняют гимнастику для непораженной конечности, а также упражнения в голеностопных и тазобедренных суставах на больной стороне. Также показан массаж свободных участков бедра и голени.
Разрабатывать травмированный коленный сустав можно будет не ранее, чем через 3–6 недель, что зависит от тяжести повреждения связочного аппарата. Сначала упражнения пассивные, а далее переходят к активным занятиям. Массаж околосуставной зоны также можно делать после снятия гипсовой повязки.
Ранняя активизация двигательной функции нижней конечности – обязательное условие успешного лечения разрывов связок. Это позволяет предотвратить гипотрофию мышц и развитие тугоподвижности в суставе.
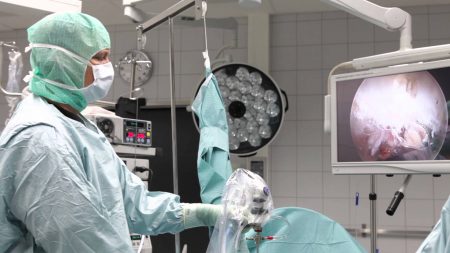
При выраженном разрыве связок колена, особенно если травмированы несколько структур, включая мениск и суставную капсулу, необходима хирургическая коррекция патологии. Неэффективность консервативных мероприятий при нестабильности более легкой степени также диктует необходимость проведения операции.
В настоящее время отдают предпочтение малоинвазивным артроскопическим методикам лечения, которые обладают рядом преимуществ перед традиционными:
- Малотравматичность.
- Отсутствует кровотечение.
- Более быстрое заживление тканей.
- Меньшее количество нежелательных эффектов.
- Сокращаются сроки реабилитации.
Операция проводится с применением микроинструментария под контролем видеоаппаратуры. Она заключается в сшивании поврежденных связочных волокон, фиксируя их в анатомически правильном положении.
После этого ткани заживают с образованием соединительнотканного рубца, который не оказывает влияния на последующие движения в суставе. По окончании операции коленный сустав иммобилизируют гипсовой повязкой.
Применение физиопроцедур, лечебной гимнастики и массажа после хирургического вмешательства позволяет ускорить выздоровление и восстановить функцию конечности в полном объеме.
Реабилитация при нестабильности колена продолжается не более 6–8 недель.
Своевременное лечение травм колена с применением высокоэффективных современных методов позволяет вернуть суставу прочность и стабилизировать его в прежнем состоянии. Это вернет пациента к активной жизни без опасений за каждое движение.
Если вылетает коленный сустав

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Если вылетела коленная чашечка, не стоит ее вправлять самостоятельно, это чревато очень серьезными последствиями. В таком случае необходимо вызвать скорую помощь, а до ее приезда приложить холодный компресс на колено и обработать кожу обезболивающей мазью. Обращаться к врачу нужно обязательно, поскольку только он может точно определить причину патологии и назначить лечение.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Почему может вылететь колено?
В медицине часто сталкиваются с пациентами, у которых выходит, и двигается сустав. С анатомической точки зрения, коленное сочленение состоит из двух суставов. Первый располагается между чашечкой и бедром, а второй — между костями бедра и голенью. К основным причинам, которые провоцируют выпад колена, относятся:
- Подверженность значительной нагрузке во время торможения или разгибания конечности. Если разболтались части коленного сустава, то это последствие сильной перегрузки, после которого сочленение вышло за пределы.
- Искривление ног. Неправильная постановка может привести к серьезным вывихам, которые становятся причиной того, что выскакивают суставы.
- Чрезмерная подвижность связок нижних конечностей. В этом случае, удержать колено не получается и оно болтается, что приводит к серьезному дискомфорту.
- Травмы. Чаще всего выскакивает колено у людей, профессионально занимающихся спортом.
Показания и противопоказания к вмешательству
Артродез назначается, если у пациента:
- коленный сустав совсем разболтался из-за патологических изменений в межкостном соединении, атрофии мышечно-связочного аппарата (такое состояние вызывает разрыв или паралич мягких тканей колена вследствие слишком высокой нагрузки);
- диагностирован деформирующий артрит;
- присутствует дегенеративный артроз, давший осложнения в виде патологических изменений в костях;
- перелом, который неправильно сросся;
- деформировался коленный сустав вследствие полиомиелита;
- не получается провести другую операцию по полной или частичной замене сочленения;
- отсутствует возможность двигаться;
- присутствуют контрактуры;
- диагностирован хронический вывих коленного сустава из-за его гипермобильности.
Артродез также назначается при туберкулезе сочленения, вследствие которого оно разрушается.
Также не назначается операция при наличии свищей, появившихся вследствие распространения инфекции в организме, гнойных процессах в коленном суставе. Прямым противопоказанием считается тяжелое общее состояние больного на момент назначения вмешательства, наличие патологий сердца и сосудов на стадии декомпенсации. Не применяют артродез пациентам, которые уже достигли 60-летнего возраста. У них риск появления послеоперационных осложнений выше и на реабилитацию уйдет больше времени, если она будет эффективна.
Решение о целесообразности проведения артродеза принимает консилиум врачей. Для этого пациент проходит полное обследование, учитываются не только стадия развития основной болезни и возраст, но и другие особенности организма человека: реакция на препараты, ответ организма на консервативное лечение, возможные риски.
Если вылетает коленный сустав: причины и что делать
В наше время врачи-ортопеды довольно часто сталкиваются с жалобами пациентов на вылет коленного сустава, другими словами – привычный вывих. Чаще всего данная патология является последствием травм коленной чашечки и разрыва связок или мениска. При повреждении связок или чрезмерной нагрузки на колено происходит дестабилизация коленной чашечки, что приводит к постоянному вылету ее за пределы сустава.
Артродез коленного сустава: разновидности, показания к операции, реабилитация
Артродез коленного сустава — это хирургическое вмешательство, целью которого является обездвиживание патологического сустава, с помощью чего восстанавливается его опорная функция. Данный вид операции используется при большом количестве воспалительных заболеваний суставов, а также при травматическом повреждении. Когда суставная поверхность коленного сустава разрушена, а движения в нём приносят только дискомфорт и боль, решением этой проблемы является только артродез. Он относится к единственной помощи при последних стадиях тяжелых заболеваний суставов.
К видам артродеза коленного сустава относятся:
- Внесуставной артродез — данный вид артродеза проводится вне сустава путем вшивания костного трансплантата. Фиксирование сустава достигается за счет трансплантированной кости. После этого происходит превращение хрящевой ткани в костную.
- Внутрисуставной артродез. Этот вид артродеза проводится внутри сустава. Для этого хирург вскрывает капсулу сустава и выскабливает кость от хрящевой ткани, затем удаляет синовиальную оболочку. После этого проводят размещение кости в функционально правильном анатомическом положении и производят фиксацию этих участков с помощью металлических пластин. Происходит срастание костей. Данный вид операции проводится при деформирующем артрозе, а также после травм сустава, где классические методы лечения не помогают.
- Артродез компрессионный — это сочетание внесуставного и внутрисуставного вида артродеза, однако отличающегося от последних фиксацией с помощью компрессионно-дистракционным аппаратом для последующего сращения костей.
- Смешанная форма артродеза. Характеризуется снятием хрящевой ткани с поверхности сустава и применением для фиксации костного трансплантата соединенного металлическими штифтами, либо с помощью мышечно-сухожильной пластики.
Артродез относится к последним терапевтическим мероприятиям при артрозах, артритах и травм коленного сустава, когда другие методы уже все были проведены, но не увенчались успехом.
Показанием к операции являются следующие заболевания и синдромы:
- синдром вялого сустава;
- хронические заболевания суставов;
- острые болезни суставов;
- осложнения после перенесенного полиомиелита;
- вальгусная деформация;
- косолапость;
- деформация стоп;
- сухожильная патология сгибателей пальцев;
- травматические повреждения коленного сустава;
- деформирующий артрит;
- ложный сустав после перелома;
- застарелые вывихи со смещением;
- артроз третьей степени.
Подготовительный этап перед артродезом коленного сустава заключается в диагностических мероприятиях, которые включают общий анализ крови и мочи, коагулограмму, ЭКГ, УЗИ сосудов, КТ коленного сустава, консультацию анестезиолога. Все эти виды мероприятиях помогают исключить осложнения после операции. За 7 дней до артродеза следует прекратить прием нестероидных противовоспалительных препаратов, а также антикоагулянтов.
Операция проводится под общим наркозом. Подготовительным этапом является бинтование сустава тугим способом с помощью эластичного бинта, либо наложение гипсовой повязки. На протяжении 7 дней пациент находится в одном из видов фиксации. После этого врач оценивает состояние пациента.
Если при ношении гипсовой повязки пациент испытывает облегчение, боль и дискомфорт проходят, принимается решение о проведении операции и проба считается положительной. Если же больной не испытывает облегчение, проба считается отрицательный и операция противопоказана.
Противопоказаниями к артродезу коленного сустава являются:
- тяжелые сердечно-сосудистые заболевания;
- свищи коленного сустава неясного генеза;
- гнойные процессы при воспалении;
- непереносимость к наркозу;
- тромбообразование при варикозной болезни нижних конечностей;
- возраст старше 65 лет;
- дети до 12 лет.
Техника проведения операции по артродезу коленного сустава:
- дугообразно разрезают кожные покровы коленного сустава над бугристостью большеберцовой кости;
- выполняют сепаровку надколенника;
- рассекают крестообразные связки;
- убирают хрящевую ткань и синовиальную оболочку;
- надсекают большеберцовую и бедренную кости;
- производят плотное соприкосновение двух костей;
- соединяют сустав;
- проводят укладку надколенника;
- сшивают связочный аппарат;
- сшивают кожные покровы.
Восстановление после оперативного вмешательства составляет около 4 месяцев. В это время задачей больного является посещение сеансов физиотерапевтических процедур и лечебной гимнастики. Это нужно для того, чтобы на месте проведенной операции образовалась прочная костная мозоль.
Ходьба в это время осуществляется с помощью костылей. После этого пациенту следует заново научиться передвигаться больной конечностью, так как в послеоперационный период происходит распределение нагрузки на другие области конечности.
Однако при внимательном отношении медперсонала и родственников пациента, научиться заново ходить будет не так сложно и болезненно.
Какие осложнения может повести за собой артродез коленного сустава:
- повторные операции на коленном суставе;
- нарушение нервной системы;
- тромбообразование;
- остиомиелит;
- нарушение походки;
- кожные заболевания;
- одышка;
- тошнота, рвота;
- онемение конечностей;
- острый болевой синдром, который не проходит;
- повышение температуры;
- гнойные осложнения;
- кровотечения.
Артродез коленного сустава — единственный оперативный метод для облегчения состояния больного, которое возникает на последних стадиях заболеваний суставов. Его целью является создание обездвиживания коленного сустава для снятия болевого синдрома и дискомфорта. Существует несколько видов артродеза — внутрисуставной, внесуставной, компрессионный и смешанный.
Операция выполняется под общим наркозом, перед операцией проводят диагностическую пробу для определения целесообразности операции. Срок реабилитации в послеоперационном периоде — 4-5 месяцев. При своевременном лечении прогноз благоприятный.
Причины развития патологии
Нестабильность коленного сустава (так в медицине называется выпадение коленной чашечки) может диагностироваться у пациентов любого возраста, ведущих подвижный образ жизни и/или профессионально занимающихся спортом, особенно командными видами.Основные причины, которые могут спровоцировать нарушение стабильного положения сочленения:
- периодические повреждения колена;
- нарушения целостности связочного и мышечного аппарата;
- травмы, имеющие механическое происхождение: удар, падение с большой высоты, ДТП и т.д.
- повышенная нагрузка на колени, которая возникает на фоне выполнения упражнений однообразного характера;
- неожиданные, не природные движения коленом, например, подворачивание.
Симптомы хондромаляции проявляются через некоторое время после появления провоцирующего фактора. Для болевого синдрома свойственен нестабильный характер, поэтому часто больные списывают его на элементарную усталость, перенапряжение. Характерный признак состояния – усиление болевых ощущений при попытке совершать активные движения коленным суставом.
Развитию хондромаляции способствуют такие явления:
- Врожденные патологии: слабость связочно-мышечного аппарата, нарушение фиксации коленной чашечки.
- Патологическое расположение надколенника, дисплазия коленного сочленения.
Наиболее частая причина – травма, которая появилась на фоне избыточной пронации стоп, плоскостопия, воспалительного процесса в сухожилиях.
Остеохондропатия коленных суставовВ коленной чашечке происходят патологические изменения, результатом которых являются остеофиты. Провоцирующими факторами выступают травмы: удар о твердую поверхность или предмет, резкое выпрямление голени.
Заболевание часто диагностируется у детей, вступивших в фазу активного роста. Также в группу риска входят посещающие спортивные секции школьники. Признаки состояния:
- усиливающийся при разгибании конечности болевой синдром;
- неприродные звуки во время движения;
- скопление жидкости в полости сустава и, как следствие, отек.
Остеохондропатию подозревают, если колено вылетает и встает на свое место. Подтвердить или опровергнуть диагноз позволяет диагностическая методика.
Вывих и подвывих чаще всего становится причиной вылета коленного сустава. Анатомически предполагается определенная подвижность сочленения, но все компоненты фиксируются мышечным аппаратом голени и бедра, которые снижают вероятность смещения надколенника. Природный защитный механизм нарушается при сильном механическом воздействии.
Подвывих – частичное смещение коленного сустава, точки соприкосновения костей при этом сохраняются. Повреждение визуально заметно, но незначительно. Ощущается боль, отек, ограниченность движения. В ряде случаев отмечается развитие гематомы.
Если вылетела коленная чашечка, не следует предпринимать самостоятельные попытки ее вправить. Нужно обеспечить пострадавшей конечности покой, приложить холод и в короткие сроки обратиться за медицинской помощью.
Полный вылет коленной чашечки наблюдается при одновременном сочетании нескольких факторов – резкое напряжение мышечного аппарата и растяжение связок. Факторы риска развития такого повреждения:
- перенесенный в раннем детстве рахит;
- вальгусное искривление голеней.
Медицинской практикой выделяется несколько видов вывиха:
- вертикальный – выбитый участок сдвигается по горизонтали и перемещается в суставную щель;
- ротационный – смещение вокруг собственной оси;
- боковой – отклонение элементов, составляющих коленное сочленение, наружу.
Переломы в области коленного суставаПерелом в коленной чашечки отмечается крайне редко. Лечение длительное. Травма чаще всего диагностируется у пожилых, которые из-за нарушения вестибулярного аппарата больше других возрастных категорий склонны к случайным падениям.
В большинстве случаев перелом бывает внутрисуставным. Чаще всего травма случается во время падения на твердую поверхность при согнутом колене. Однако нередко перелом встречается при резком сокращении четырехглавой мышцы бедра.
Исходя из тяжести патологии, специалисты выделяют несколько степеней нестабильности коленного сочленения:
- Легкая – смещение колена поверхностное, не превышает отметки в 5 мм. На поверхности суставной капсулы отмечаются частичные повреждения.
- Средняя — коленная чашечка смещена более чем на 5 мм, отмечаются нарушения функционирования крестообразной связки.
- Тяжелая – колено смещено более на 10 мм, диагностируется частичный разрыв крестообразной связки.
Нестабильность коленного сустава (так в медицине называется выпадение коленной чашечки) может диагностироваться у пациентов любого возраста, ведущих подвижный образ жизни и/или профессионально занимающихся спортом, особенно командными видами.
Для лечения суставов наши читатели успешно используют Сусталайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Симптомы хондромаляции проявляются через некоторое время после появления провоцирующего фактора. Для болевого синдрома свойственен нестабильный характер, поэтому часто больные списывают его на элементарную усталость, перенапряжение. Характерный признак состояния – усиление болевых ощущений при попытке совершать активные движения коленным суставом.
В коленной чашечке происходят патологические изменения, результатом которых являются остеофиты. Провоцирующими факторами выступают травмы: удар о твердую поверхность или предмет, резкое выпрямление голени.
Остеохондропатию подозревают, если колено вылетает и встает на свое место. Подтвердить или опровергнуть диагноз позволяет диагностическая методика.
Читайте также:


