Радикулярная киста нижней челюсти послеоперационный период
Острое гноеродное воспаление оболочки кисты имеет симптомы острого гнойного периостита. При правильном вмешательстве процесс, как правило, ликвидируется через 3 дня. Таким образом, продолжительность неработоспособности составляет 3—4 дня. После исчезновения острых явлений больной трудоспособен, но через несколько недель после цистэктомии больной вновь становится неработоспособным.
В случае кист малых и средних размеров, а также больших кист верхней челюсти (если операция по Люку—Колдуэллу необоснована) в интересах более быстрого выздоровления, а также для создания более благоприятных условий после операции и сокращения периода неработоспособности цистэктомическую полость закрывают полностью.
В перечисленных случаях продолжительность нетрудоспособности в зависимости от обширности образовавшейся гематомы и температуры составляет обычно 5—7 дней.
После удаления большой кисты нижней челюсти, проведенной по Парч II, ввиду тампонады на длительное время период потери работоспособности может продлиться 2 недели. После операции декомпрессионного характера по Парч I продолжительность потери работоспособности может составить одну неделю.
На основании различных показаний после гайморотомии по Люку — Колдуэллу продолжительность нетрудоспособности — если нет осложнений — вместе со временем, проведенным в больнице, составит 12—14 дней.
После амбулаторного удаления эпулиса и других доброкачественных опухолей в зависимости от величины, характера опухоли и объема операции, а также от хода заживления раны и общего состояния больного в послеоперационный период проложительность неработоспособности может быть 3—7 дней. После радикальной операции гигантоклеточного эпулиса, а также после блок-резекции по поводу амелобластомы потеря неработоспособности составит 12—14 дней.
После операции одонтомы в результате образования гематомы и повышенной температуры продолжительность неработоспособности составляет 6—7 дней.
После операции по поводу ранулы ввиду повышенной температуры и упадка сил, связанного с пониженной возможностью принятия пищи, вызванной распространенной ретенционной кистой, а также отечностью дна ротовой полости после операции, обоснована потеря работоспособности на 8—10 дней.
Камни из Вартонова протока в основном удаляют амбулаторно. После удаления камня — соответственно обширности вскрытия, величине, распространенности и характеру припухлости, появившейся на дне полости рта, — потеря трудоспособности может составить 3—7 дней.
После корректирующей операции по поводу неровностей лунки и гиперплазии кости соответственно корригируемой костной поверхности и распространенности гематомы, образующейся после операции, потеря трудоспособности может быть определена в 5—8 дней.
После удаления гранулемы, соответственно объему удаленной патологической ткани потеря трудоспособности может продолжаться от 5 дней до 2 недель. После операции симметричной фибромы верхней челюсти продолжительность нетрудоспособности может быть 8—10 дней.
И, наконец, после небольших операций слизистой оболочки, биопсий обоснована потеря трудоспособности на 3—5 дней.
Оперированные больные склонны к тому, чтобы после операции в полости рта совершенно не ухаживать за ртом, так как они боятся болевых ощущений, которыми сопровождается чистка зубов, а припухлость мягких тканей и различная степень тризма кажутся такими обстоятельствами, при которых уход за ртом невозможен. Врачи должны обратить внимание больных на то, что после операции в полости рта из-за пониженной возможности самоочищения уход за ртом на нетравмированных участках нужно выполнять еще более тщательно.
Оперированную область и окружающие ткани в процессе последующего лечения сам больной должен обрабатывать марлевой салфеткой, смоченной в 5% растворе перекиси водорода.
- Вернуться в оглавление раздела "Стоматология."
Обратить процесс разрушения зуба вспять невозможно. Сначала повреждается эмаль, далее разрушительный процесс устремляется вглубь зубной ткани, пока не доберется к пульпе. В пульповую камеру попадают бактерии, провоцирующие развитие воспалительного процесса. Так начинается пульпит. Если эту стадию разрушения зуба оставить без внимания, инфекция пойдет дальше, воспаляя периодонт, то есть ткани вокруг зубного корня. Кроме того, очень часто периодонт воспаляется из-за недостаточно качественной чистки зубного канала после удаления пульпы и перед его пломбированием.
Воспаление тканей вокруг зубного корня сопровождается сильным болевым синдромом и может стать хроническим, а без надлежащего лечения вызывает развитие весьма серьезных осложнений, одним из которых является радикулярная киста. В данной статье мы как раз и рассмотрим особенности этой патологии.
- Причины
- Симптомы
- Диагностика
- Осложнения и последствия
- Методы лечения
- Терапевтический способ
- Хирургия
- Лазерная методика
- Удаление зуба
- Народные средства
- Профилактика
Причины
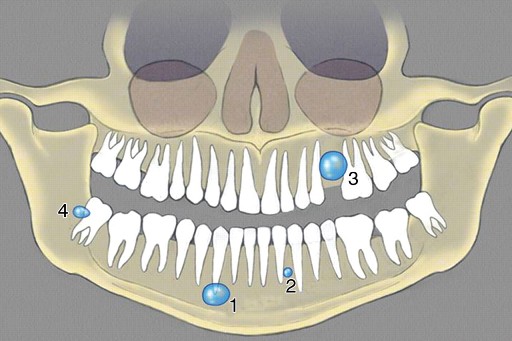
Медицинская статистика утверждает, что чаще всего встречается радикулярная киста верхней челюсти, в то время, как киста нижней челюсти диагностируется в 44% случаев.
Основным провокатором развития этой патологии является гнойное воспаление в периодонте или травматизация зуба.
Радикулярное кистовидное образование является результатом патологического разрастания эпителия вокруг зубного корня с появлением в нем микроскопических пустот, заполненных жидкостью. На начальных стадиях эта патология не проявляет болезненной симптоматики и диагностируется только с помощью рентгена, но в следствии воздействия определенных фактором может усиленно развиваться. Очень часто эту патологию диагностируют у пациентов с сопутствующими заболеваниями полости рта и ЛОР-органов, к ним относятся:
- кариес;
- периодонтит;
- воспаление пульпы;
- разрушенная пломба и некачественная чистка канала перед пломбировкой;
- некачественная работа дантиста;
- хронический гранулематозный периодонтит, который сопровождается воспалением;
- травматизация зуба или инфекционные патологии;
- воспалительные процессы в ухе;
- воспаление гайморовых пазух;
- ангина, ринит, тонзиллит;
- снижение защитных функций организма;
- неправильный прикус;
- прорезка 8-х зубов;
- ОРЗ.
Симптомы
Первое время пациент может даже не подозревать о том, что у него образовалась киста челюсти, это может происходить бессимптомно или с незначительными признаками. Дантист же может обратить внимание на потемнение эмали и запущенный кариес в пораженном зубе. При обследовании корневых каналов может выделяться небольшой объем желтой жидкости без болевых ощущений.
О том, что в зубе сформировалась околокорневая опухоль, могут свидетельствовать следующие признаки:
- деформация челюсти, которая видна невооруженным взглядом;
- болевые ощущение при пережевывании пищи, при оказывании давления на зуб или десны;
- ощущение инородного тела в пораженной зоне;
- накопление жидкости в кистозных полостях;
- появляется пергаментный хруст;
- аспират из кистозной полости содержит холестериновые зерна и экссудат карамельно-желтого цвета;
- происходит расхождение корней зуба;
- при развитии воспалительного процесса проявляется покраснение тканей, которые окружают зуб, отекает челюсть;
- повышение температурного показателя тела;
- увеличение в размерах лимфатических узлов из-за попадания в них инфекции и развития воспаления;
- сепсис;
- челюстная кость сильно истончается, что влечет за собой постоянные переломы даже при минимальном воздействии на них.
Если киста загнивает, симптоматика усиливается. Такое состояние может вызывать механическое влияние на зуб, воспаление гайморовых пазух, некачественная стоматологическая манипуляция или неудачная операция в ротовой полости. Если киста загнивает, жидкость, находящаяся в капсуле, заменяется гноем, у пациента проявляются все симптомы общей интоксикации организма, а при осмотре специалиста обнаруживаются участки покраснения тканей в пораженной области.
Диагностика
Наиболее результативным методом диагностики околокорневой кисты является рентген. На снимке дантист в месте кистозной капсулы видит круглое пятно с четкими очертаниями. Местом локализации образования чаще всего является верхушка зуба. Диагноз устанавливается по форме и локализации опухоли. Чтобы установить диагноз более точно, может быть назначена электроодонтометрия. В ходе этого исследования проверяется реакция зубной пульпы на электрический ток. Чем больше сила тока влияет на пульпу, тем глубже степень развития воспалительного процесса. Когда порог чувствительности зуба достигает 100-120 мкА, значит, в пульпе начался некроз.
Обнаружить радикулярные полости в зубе можно при помощи других не менее эффективных диагностических процедур:
- пункция позволяет оценить состав жидкости внутри кисты, если киста не загноилась, ее цвет будет янтарно-желтый;
- рентгеновский снимок придаточных пазух носа. Это исследование необходимо для того, чтобы определить, не проросла ли киста в носовые пазухи. Это возможно, если наблюдается деформация дна носовой пазухи и ее куполообразное выпячивание;
- КТ или контрастный рентген проводят для подтверждения диагноза при наличии сомнений;
Чтобы отличить данную патологию от других кистовидных образований, проводится дифференциальная диагностика с остебластокластомой или, например, с амелобластомой.
Осложнения и последствия
Радикулярные кисты развиваются очень медленно, и в ходе их роста происходит постепенная атрофия прилегающей костной ткани, что в конечном итоге приводит к ее деформации. Кроме того, есть высокая вероятность того, что кистовидное образование прорастет в надкостницу или гайморову пазуху.
Одним из наиболее серьезных осложнений прикорневой кисты является развитие воспалительного процесса с последующим загноением.
Это может спровоцировать общее ухудшение здоровья и следующие последствия:
- заражение крови;
- инфицирование лимфоузлов, которые при этом стают болезненными и увеличиваются в диаметре;
- гнойно-некротическое воспаление кости;
- одонтогенный гайморит;
- деформация челюсти;
- воспаление надкостницы;
- абсцесс с дальнейшим образованием свищей;
- малигнизация образования.
Осложнением кистовидной опухоли в верхней челюсти может стать истончение неба и хроническое воспаление гайморовых пазух, а образование в нижней челюсти приводит к потере чувствительности нижней губы и к истончению челюстной кости, хрупкость которой приводит к постоянным переломам.
Методы лечения
Лечение прикорневой кисты назначается врачом в зависимости от диаметра образования, общего состояния зуба и самого пациента. Терапия может быть консервативной и оперативной. Медикаментозное лечение подразумевает прием препаратов, которые путем воздействия на костную ткань лечат корневые каналы зуба. При хирургическом лечении может проводиться операция по удалению верхушки корня вместе с кистозной капсулой, а может полностью удаляться зуб. Вполне допустима комбинированная терапия, в ходе которой сначала лечится корневой канал, а затем удаляется верхняя часть корня.
В каждом конкретном случае методика лечения подбирается стоматологом индивидуально. Лечение в домашних условиях данного заболевания недопустимо.
Медикаментозное лечение прикорневой кисты показано в таких случаях:
- зуб не лечился или лечение было произведено неправильно;
- если ниже уровня десны зуб целый;
- диаметр кистозной капсулы не более 10 мм.
Консервативное лечение проводится от пары месяцев до года, на протяжении этого времени следует часто посещать дантиста для проведения различных манипуляций. В итоге такая терапия суммарно обойдется в крупную сумму денег.
Схема лечения будет приблизительно такой:
- производится удаление поврежденных зубных тканей, при повреждении зубных стенок производится их восстановление с помощью временного материала;
- внутренний просвет зубного канала расширяется, при необходимости удаляется застаревший пломбировочный материал. Специальными инструментами срезается инфицированный дентин;
- проводится дезинфекция зубного канала;
- для ускорения процесса формирования костной ткани устанавливается временная пломба;
- ежемесячно делается контрольный рентген и заменяется временная пломба;
- когда сформировались новые костные балки, устанавливается постоянная пломба и полностью восстанавливается зуб. Для предупреждения рецидива и контроля за эффективностью восстановления зуба на протяжении двух лет рекомендуется периодически посещать стоматолога и делать контрольный рентген.
Удаление верхушки корня при развитии прикорневой опухоли назначается в таких случаях:
- если зуб леченый, но его верхняя часть запломбирована плохо;
- если установлена коронка, штифт, стоматологическая вкладка.
Процесс удаления корневой верхушки проходит так:
- делается местное обезболивание и разрезается слизистая на уровне верхней части корня;
- для доступа к кисте проделывается отверстие в челюстной кости;
- специальный инструмент отсекает верхнюю часть корня выше места закрепления кистозной оболочки;
- стоматологическим цементом закрывается образовавшийся возле корневого канала вход;
- производится выскабливание кистозной оболочки;
- образовавшаяся после удаления полость в кости заполняется пластическим материалом по структуре схожим с костью;
- слизистая зашивается, швы снимаются через 10 дней;
- при успешном завершении вмешательства полное восстановление кости происходит через год. До этого времени нужно каждый квартал делать контрольный снимок и посещать стоматолога.
Удаление кисты лазером – это один из самых популярных методов лечения прикорневых образований.
Такая техника проведения операции не доставляет пациенту никакого дискомфорта и существенно минимизирует риски проникновения инфекции. Лазером производится обеззараживание пораженного канала, благодаря чему процесс восстановления ускоряется. Принцип лечения будет таким:
- вскрываются и расширяются зубные каналы;
- в канал вводится луч лазера;
- кистозный компонент удаляется, а образовавшаяся полость обеззараживается.
После процедуры нужно не есть около 5 часов, и полоскать рот антисептиком. Единственным минусом этого метода является высокая стоимость.
Если сохранение зуба невозможно, проводится его полное удаление. Его экстракция назначается в таких случаях:
- если зуб разрушился ниже уровня десны;
- если треснувший зуб не удается закрыть пломбой или есть высокая вероятность проникновения инфекции внутрь;
- если зубной корень после удаления его верхушки становится короче коронки. В таком случае элемент нужно удалить или нарастить;
- если инфекция проникла в кость, и нет возможности восстановить зубные связки.
Если зуб сильно поврежден, а в дальнейшем планируется его имплантации, следует вовремя произвести экстракцию проблемных элементов, чтобы в кости осталось место для установки имплантата.
Народные средства
Народные рецепты можно использовать в постоперационный период и как дополнение к медикаментозной терапии, но исключительно с разрешения лечащего врача. Хороший обеззараживающий эффект оказывают настои, компрессы и припарки из коры дуба, аптечной ромашки, топяной сушеницы, подорожника и т.д. Следует помнить, что лечение только травами и настоями может причинить вред организму, так как оно не способно справиться с кистовидным образованием. Самолечение и затягивание времени с визитом к врачу может привести к разрыву кисты и к распространению ее гнойного содержимого с током крови по организму, что в итоге может привести к смертельно опасным осложнениям.
Профилактика
Чтобы не допустить развития радикулярных кист и других стоматологических патологий, нужно соблюдать простые правила:
- регулярно чистить зубы;
- ежегодно санировать ротовую полость;
- 2 раза в год посещать стоматолога с профилактическим визитом;
- оперативно устранять любые проблемы, которые возникают в ротовой полости.
Своевременное обращение к специалисту позволит не только устранить кистовидное образование, но и по возможности сохранить зуб.


Вам сказали делать операцию по удалению кисты зуба!? Не волнуйтесь. "Не так страшен чёрт, как его малюют". Как проходит операция и послеоперационный период
Всем доброго времени суток!
Несколько лет назад у меня сильно заболел зуб, или зубы. Понять точно не могла какой из них болел, но точно болели те единственные зубы, на которых у меня есть пломбы. Сначала боль была слабой, почти незаметной, но с каждым днём становилось всё больнее и когда уже совсем разболелся я пошла в стоматологию.
Сделали снимок и обнаружили кисту на корне одного зуба.

Помимо кисты у меня появилась ещё одна проблемка. По верхнему нёбу от кисты шёл гнойный тяж, который я уже после начала ощущать языком (пока делала анализы, он увеличивался).
Стоматолог сказал, что для того, чтобы сохранить зуб, необходимо делать операцию и отправил меня в больницу, к челюстно-лицевому хирургу.
ПОДГОТОВКА К ОПЕРАЦИИ ПО УДАЛЕНИЮ КИСТЫ:
В больнице врач дал мне специальную памятку, в которой было написано какие анализы мне нужно сдать перед операцией. К тому же сказал о том, что мне надо поторапливаться, так как подождав ещё недельку уже придётся не удалять кисту, а просто выдёргивать зуб вместе с ней. Поэтому, все анализы, которые в поликлинике делают быстро я сдавала, а результат которых нужно ждать больше недели сдала в платной.

Анализы и заключение терапевта готовы.
Также, по указанию врача пошла на пломбировку зуба поздно вечером, чтобы как можно меньше времени прошло от запломбирования до операции по удалению кисты (сказал, что это важно).
КАК ПРОХОДИЛА САМА ОПЕРАЦИЯ:
Утром я уже была в больнице. Пришла сдаваться. Честно сказать, было очень страшно, я всё это представляла, то, как будет проходить операция.
Перед операцией мне сделали 2 укола в десну, непосредственно возле образовавшейся кисты и ещё 2 в верхнее нёбо. При уколе в десну практически никаких болезненных ощущений не было, а вот когда укололи в нёбо, то больно было очень.
Когда местный наркоз подействовал процедура началась. Мне разрезали десну у верхушки корня зуба, причём я совершенно ничего не почувствовала. А я то боялась, подумала я и успокоилась. Абсолютно безболезненно прошла вся процедура по удалению кисты, а также срезание пораженной части зуба. Я даже посмеялась, лежа в кресле)) Мне вырезали кисту и прямо на пинцете её показали, близко-близко со словами "Смотри какая, твоя родненькая, попрощайся с ней" )))
Но потом мне было не до смеха! "А теперь придётся потерпеть. Будет больно. Я буду чистить нёбо". Она начала убирать гной из того гнойного тяжа по верхнему нёбу. Я не увидела чем она мне чистила, но это был кошмар!! Она скребла и скребла. Было такое ощущение, как будто уколы и не делались вовсе. У меня автоматически руки пытались остановить этот кошмар, но я вовремя поняла, что этого не стоит делать, иначе она мне там всё раскромсает. Я лежала и терпела, только периодически ногами дрыгала от боли.
Когда кошмар закончился, на место вырезанной кисты и костной ткани мне начали укладывать туда заменитель косной ткани (костеобразующий раствор) вместе с антибиотиком. Ну и в принципе на этом всё. Десну зашили саморассасывающейся нитью, так что швы мне снимать не пришлось.
Прописали пить антибиотик, антигистаминные и полоскать фурацилином. Ну и конечно обезболивающее.
По времени операция заняла около часа.
ПОСЛЕОПЕРАЦИОННЫЙ ПЕРИОД:
Я приехала домой и через какое-то время начала проходить анестезия. У меня болела вся челюсть, а не только то место, где делали операцию. Боль была дикой, отдающей ещё и в голову. Про нёбо я вообще молчу. Чуть позже поднялась температура почти до 39 градусов. Я выпила обезболивающее и заснула.
Когда чуток полегчало я поднялась и посмотрелась в зеркало, где я увидела то-ли себя, то-ли нет. Моя верхняя губа опухла до неимоверных размеров и так было несколько дней, затем начало спадать.
На следующий день небольшая температура сохранялась. На обезболивающих я сидела 4 дня, в основном из-за болезненных ощущений на нёбе.
Ела я через трубочку и такую пищу, которую не нужно жевать. Чайной ложкой тоже можно нормально поесть, главное обходить те места, где было вмешательство. После сразу полоскала фурацилином.
Больничный мне дали на неделю. За это время я 2 раза приезжала в больницу на осмотр.
Вот выдержка из моей выписки. Полное название диагноза:

Через неделю после операции я вышла на работу и к тому времени верхняя губа ещё была немного опухшей, было заметно.
Во рту, примерно месяца 4 я чувствовала тот самый заменитель костной ткани, именно когда открывала рот, странное было ощущение.
Сейчас я стараюсь не кусать этим зубом.
На самом деле операция не страшная, если нужно вырезать только кисту. "Не так страшен чёрт, как его малюют", на деле вообще не больно, просто неприятно. Зато зуб сохранился. Если уже пошло на нёбо, то тут уже будет сложнее и намного больнее, но это бывает не у всех.
♥♥♥ Спасибо за внимание к моему отзыву ♥♥♥






Владельцы патента RU 2311181:
Предлагаемое изобретение относится к медицине, в частности к стоматологии, и может быть использовано для восстановления костной ткани челюстей после операции цистэктомии. Для этого осуществляют операцию цистэктомии, включающую резекцию верхушек корней, инструментальную и медикаментозную обработку костной полости. Затем костную полость заполняют остеопластическим материалом, содержащим 2% аскорбат хитозана молекулярной массы 100-700 кДa и степени дезацетилирования 95-98%, включающим в расчете на 1 г сухого аскорбата хитозана 5-100 мг хондроитинсерной кислоты, 10-100 мг гиалуроновой кислоты, 2,5-5 мг гепарина, 11-220 мкг сывороточного фактора роста крупного рогатого скота, 4% альгинат натрия в соотношении хитозан: альгинат натрия 1:1. Способ обеспечивает полное восстановление костной ткани в короткие сроки и профилактику послеоперационных осложнений за счет высокой совместимости остеопластического материала указанного состава с костной тканью и отсутствия у него аллергенных свойств. 5 ил.
Изобретение относится к медицине, а именно к хирургической стоматологии и челюстно-лицевой хирургии, и может быть использовано для восстановления костной ткани челюстей после операций цистэктомии.
Наиболее близким к предлагаемому является способ восстановления костной ткани с использованием остеопластических материалов на основе коллагена и гидроксиапатита, при котором после проведения операции цистэктомии, резекции верхушек корней, инструментальной и медикаментозной обработки костной полости костный дефект заполняют препаратами на основе гидроксиапатита с последующим зашиванием раны наглухо [1, 2, 3].
Недостатками известного способа являются слабая адгезия данного материала к стенкам костного дефекта, отсутствие обезболивающего эффекта, более длительный период восстановления костной ткани в костных дефектах, отсутствие антибактериального действия и способности формирования богатой ткани с новообразованными микрососудами, что приводит к возможности возникновения послеоперационных осложнений.
Задача изобретения: полное восстановление в короткие сроки костной ткани челюстей и профилактика послеоперационных осложнений.
Поставленную задачу решают путем однократного заполнения костных полостей гелевой массой хитозан-альгинатного комплекса, содержащего сульфатированные и несульфатированные гликозаминогликаны, сывороточный фактор роста крупного рогатого скота в объеме, равном размерам костной полости, причем гелевая масса содержит 2% аскорбат хитозана молекулярной массы 100-700 кДa и степени дезацетилирования 95-98%, включающего в расчете на 1 г сухого аскорбата хитозана 5-100 мг хондроитинсерной кислоты, 10-100 мг гиалуроновой кислоты, 2,5-5 мг гепарина, 11-220 мкг сывороточного фактора роста крупного рогатого скота, 4% альгинат натрия в соотношении хитозан: альгинат натрия 1:1.
Способ осуществляют следующим образом.
По ортопантомограмме определяют локализацию кист костной ткани челюстей. Под проводниковой и инфильтрационной анестезией проводят разрез на альвеолярном отростке верхней или нижней челюсти в проекции расположения кисты, отслаивают слизисто-надкостничный лоскут, проводят цистэктомию и, при необходимости, резекцию верхушек корней зубов, костную полость после удаления оболочки кисты заполняют гелевой массой хитозан-альгинатного комплекса с последующим зашиванием раны наглухо. Операционные швы снимают через 6-7 дней.
Достоинства предлагаемого способа заключаются в отсутствии у гелевой массы хитозан-альгинатного комплекса аллергенных свойств, в высокой ее совместимости с костной тканью, в способности агглютинировать микробные клетки и связывать токсические продукты, в биодеградируемости, малой травматичности при имплантации, в наличии обезболивающего эффекта, плотной адгезии к кости, в улучшении интенсивности кровенаполнения костных тканей в 20-70 раз в результате новообразования сосудов и влияния на дифференцировку предшественников костных клеток, что приводит к быстрому восстановлению костной ткани в костных дефектах, отсутствию осложнений и позволяет производить зубное протезирование в более ранние сроки.
Клинический пример 1. Пациентка X., 26 лет, обратилась в отделение челюстно-лицевой хирургии краевой клинической больницы г.Красноярска в марте 2005 года для оперативного лечения по направлению из стоматологической поликлиники с диагнозом: радикулярная киста угла и ветви нижней челюсти слева от 37 зуба, ретенция 28 зуба. При внешнем осмотре лицо симметрично, открывание рта не затруднено, движения нижней челюстью в полном объеме. Прикус ортогнатический. Слизистая оболочка полости рта бледно-розового цвета без патологических изменений.
| Зубная формула: | |||||||||||||||
| П | П | ||||||||||||||
| 18 | 17 | 16 | 15 | 14 | 13 | 12 | 11 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 |
| 48 | 47 | 46 | 45 | 44 | 43 | 42 | 41 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 |
| 0 | 0 |
где 0 - отсутствует зуб, П - пломба.
При рентгенологическом исследовании на ортопантомограмме определяется дефект кости в области левой ветви нижней челюсти округлой формы с четкими границами от дистального корня 36 зуба до полулунной вырезки и основания мыщелкового и венечного отростков. У 37 зуба корни находятся в полости радикулярной кисты, каналы корней не определяются (фиг.1).
В предоперационном периоде произведено пломбирование каналов и лечение 36 зуба.
Больной был предложен способ лечения с использованием гелевой массы хитозан-альгинатного комплекса, который осуществляли следующим образом: под проводниковой и инфильтрационной анестезией удалили 37 и ретенированный 28 зубы, сделали разрез в левой ретромолярной области, частично переходящий на ветвь нижней челюсти слева в проекции расположения кисты, отслаивали слизисто-надкостничный лоскут, проводили цистэктомию, костную полость после удаления оболочки кисты заполняли гелевой массой хитозан-альгинатного комплекса, содержащей 2% аскорбат хитозана молекулярной массы 100-700 кДa и степени дезацетилирования 95-98%, включающего в расчете на 1 г сухого аскорбата хитозана 5-100 мг хондроитинсерной кислоты, 10-100 мг гиалуроновой кислоты, 2,5-5 мг гепарина, 11-220 мкг сывороточного фактора роста крупного рогатого скота, 4% альгинат натрия в соотношении хитозан : альгинат натрия 1:1 в объеме, равном размерам костной полости. Рану не дренировали, зашивали наглухо. В послеоперационном периоде отмечался незначительный отек мягких тканей лица, практически отсутствовали болевые ощущения, операционные швы были сняты через 7 дней после оперативного вмешательства. При контрольном осмотре через три месяца после оперативного лечения жалоб пациентка не предъявляет, нарушения конфигурации лица нет, послеоперационный рубец и слизистая оболочка полости бледно-розового цвета без признаков воспаления. На ортопантомограмме контуры дефекта костной раны ветви нижней челюсти слева исчезают. Плотность костного регенерата приближается к плотности окружающей кости и правой ветви нижней челюсти. В отдельных участках граница кости и дефекта не просматривается: в ретромолярной области и по задней границе дефекта в средней части левой ветви нижней челюсти. Тень костного регенерата гомогенная неструктурная с множественными мелкими очагами оссификации - начало формирования костных балок (фиг.2).
Полное восстановление костной ткани и отсутствие костно-деструктивных изменений в области угла и ветви нижней челюсти слева наблюдалось через 5 месяцев после оперативного вмешательства.
Клинический пример 2. Пациент Б., 39 лет, обратился в отделение челюстно-лицевой хирургии ККБ в марте 2005 года для оперативного лечения по направлению из стоматологической поликлиники с диагнозом радикулярная киста правой верхней челюсти от 13 зуба. При внешнем осмотре лицо симметрично, открывание рта не затруднено, движения нижней челюстью в полном объеме. Прикус ортогнатический. Слизистая оболочка полости рта бледно-розового цвета без патологических изменений.
| Зубная формула: | |||||||||||||||
| И | К | O | К | ||||||||||||
| 18 | 17 | 16 | 15 | 14 | 13 | 12 | 11 | 21 | 22 | 23 | 24 | 25 | 26 | 27 | 28 |
| 48 | 47 | 46 | 45 | 44 | 43 | 42 | 41 | 31 | 32 | 33 | 34 | 35 | 36 | 37 | 38 |
| 0 | 0 | 0 | 0 |
где 0 - отсутствует зуб, К - искусственная коронка, И - искусственный зуб.
На внутриротовой рентгенограмме определяется дефект костной ткани округлой формы с четкими границами диаметром до 0,9 см в проекции верхушки корня 13 зуба. Корни 14 зуба частично выступают в полость радикулярной кисты (фиг.3). В предоперационном периоде произведено пломбирование каналов и лечение 13,14 зубов (фиг.4).
Больному был предложен способ лечения с использованием хитозан-альгинатного комплекса, который осуществляли следующим образом: под проводниковой и инфильтрационной анестезией проводили разрез на альвеолярном отростке правой верхней челюсти в проекции 13, 14 зубов, отслаивали слизисто-надкостничный лоскут, проводили цистэктомию, резекцию верхушек корней 13, 14 зубов, костную полость после удаления оболочки кисты заполняли гелевой массой хитозан-альгинатного комплекса, содержащей 2% аскорбат хитозана молекулярной массы 100-700 кДa и степени дезацетилирования 95-98%, включающего в расчете на 1 г сухого аскорбата хитозана 5-100 мг хондроитинсерной кислоты, 10-100 мг гиалуроновой кислоты, 2,5-5 мг гепарина, 11-220 мкг сывороточного фактора роста крупного рогатого скота, 4% альгинат натрия в соотношении хитозан : альгинат натрия 1:1 в объеме, равном размерам костной полости. Рану не дренировали, зашивали наглухо. В послеоперационном периоде у больного отмечался средний послеоперационный отек мягких тканей правой щечной области, практически отсутствовали болевые ощущения, регистрировалось устойчивое восстановление формы альвеолярного отростка. Первичное заживление операционной раны наступило через 8 дней после операции. При контрольном осмотре через четыре месяца после оперативного лечения жалоб пациент не предъявляет, нарушения конфигурации лица нет, послеоперационный рубец и слизистая оболочка полости бледно-розового цвета без признаков воспаления. На внутриротовой рентгенограмме определяется частичное восстановление костной ткани. Тень регенерата гомогенная, неструктурная с множественными мелкими очагами оссификации в костном дефекте в проекции 13, 14 зубов (фиг.5).
Полное восстановление костной ткани и отсутствие костно-деструктивных изменений в области дефекта правой верхней челюсти наблюдалось через 5 месяцев после оперативного вмешательства.
Использование предлагаемого способа приводит к более быстрому восстановлению костной ткани в костных дефектах, отсутствию осложнений в виде нагноений костной раны, расхождения операционных швов, выпадения косно-пластического материала, позволяет производить зубное протезирование в более ранние сроки.
1. Воробьев Ю.И., Волошин А.Н., Богдашевская В.Б. Клинико-рентгенологическая оценка эффективности гидроксиапатита с коллагеном при лечении пародонтита и радикулярных кист. // Стоматология. - 1995. - №2. - С.34-36.
Способ восстановления костной ткани челюстей после операции цистэктомии, включающий резекцию верхушек корней, инструментальную и медикаментозную обработку костной полости и заполнение ее остеопластическим материалом, отличающийся тем, что в качестве остеопластического материала используют хитозан-альгинатный комплекс, содержащий 2% аскорбат хитозана молекулярной массы 100-700 кДa и степени дезацетилирования 95-98%, включающего в расчете на 1 г сухого аскорбата хитозана 5-100 мг хондроитинсерной кислоты, 10-100 мг гиалуроновой кислоты, 2,5-5 мг гепарина, 11-220 мкг сывороточного фактора роста крупного рогатого скота, 4% альгинат натрия в соотношении хитозан:альгинат натрия 1:1.
Читайте также:


