Проникающие ранения коленного сустава
- Главная
- Новости
- Женские ноги
- Мужские ноги
- Болезни ног
- Ногти
- Массаж
- Растяжка
- Измерения
- Травматология и ортопедия
- Интересные статьи
- Размеры ног
- Фото галерея
- Избавление от волос
- Педикюр
- Чулки и колготки
- Носки, гетры и гольфы
- Туфли и каблуки
- Обувь
- Что одеть?
- Мужской педикюр
- Идеальная длина мужских ног
- Болезни ног
- Инфекционные болезни ног
- Неинфекционные болезни ног
- Проблемы с ногами
- Травматольгия
- Варикоз
- Мозоли, бородавки
- Грибок
- Артрит
- Вросший ноготь
- Подагра
- Плоскостопие
- Отек ног
- Рожистое воспаление
- Косточка
- Судороги
- Натоптыши
- Трофическая язва
- Синяки
- Экзема
- Вены
- Шишки
- Сводит ноги
- Методы лечения
- Вывихи
- Переломы
- Ампутация и протезирование
- Тазобедренная область
- Бедра и голени
- Голени и стопы
- Худые ноги
- Накаченные ноги
Занятия спортом – это нередкий источник травм. Осо.

Современная мода такова, что исключает наличие как.

Проблема отечных ног беспокоит многих людей, хотя .

Для многих людей боль в ногах, к сожалению, не явл.

Массаж - древнейшая техника, которая позволяет про.
Открытые повреждения суставов

К открытым, или проникающим, ранениям суставов относятся все повреждения, при которых вскрывается полость сустава.
В зависимости от характера повреждения мягких тканей и наличия внутрисуставных переломов костей открытые ранения суставов можно разделить на следующие группы:
1. Колотые или колото-резаные раны сустава со слившимися, сомкнувшимися краями.
2. Раны с зияющими раневыми отверстиями или раны, возникающие при открытых вывихах.
3. Открытые переломы суставных поверхностей (открытые внутрисуставные переломы).
При колотых и колото-резаных ранах с узким раневым ходом имеется незначительное повреждение мягких тканей, обычно без повреждения связочного аппарата сустава, крупных сосудов и суставных поверхностей. Инфицирование раны при этом незначительно.
При зияющих обширных ранах, открытых вывихах в суставе наблюдаются более значительные повреждения мягких тканей (разрыв связок, питающих сустав, повреждение суставного хряща) Инфицирование раны значительно.
Течение открытых повреждений суставов зависит не только от характера повреждения мягких тканей, но и от степени инфицирования раны. Особую опасность представляют инфицирование и развитие гнойного воспаления в крупных суставах — тазобедренном и коленном. При этом нередко ухудшается общее состояние больных, развиваются сепсис, септикопиемия.
Диагностика
При ранении суставов необходимо выяснить, является ли ранение проникающим в сустав, а также определить объем и степень тяжести повреждения его тканей. Затруднения для диагностики обычно представляют колотые раны с незначительным повреждением кожных покровов и узким раневым каналом. При этом из-за малого размера раны и слипания ее краев истечения синовиальной жидкости, как правило, не наблюдается. Из других характерных симптомов обычно наблюдается значительная отечность вследствие кровоизлияния в полость сустава. При пальпации его определяется болезненность, усиливающаяся при активных и пассивных движениях. При ревизии раны обнаруживается истечение синовиальной жидкости.
При зияющих ранах отечность сустава незначительна, так как кровь, выпот и синовиальная жидкость вытекают наружу. При этом наблюдается обильное промокание повязки серозно-геморрагическим отделяемым. При открытых внутрисуставных переломах могут наблюдаться деформации в области поврежденного сустава, крепитация костных отломков.
Во всех случаях повреждений суставов показана рентгенография, позволяющая выявить наличие и степень разрушений суставных поверхностей, присутствие газа или инородных тел в полости сустава.
Лечение
При открытых повреждениях, проникающих в полость сустава, необходима тщательная и своевременная хирургическая обработка раны. Иссечение мягких тканей следует производить с учетом обязательного последующего зашивания капсулы сустава наглухо, так как оставление полости сустава открытой ведет к нагноению.
При колотых ранах со слипшимися краями без значительных повреждений мягких тканей и при отсутствии повреждений костей хирургическая обработка состоит в экономном иссечении краев и стенок раны, рассечении суставной сумки и синовиальной оболочки в области раневого канала и ревизии раны. После обработки рану тщательно зашивают послойно наглухо. После хирургической обработки необходимо провести иммобилизацию сустава гипсовой лонгетой на 10—12 сут (до снятия швов)
При зияющих ранах сустава, а также при открытых вывихах, переломах суставных поверхностей производят тщательную хирургическую обработку раны с экономным иссечением ее краев и стенок раневого канала. Проводят тщательную ревизию полости сустава, удаляют все инородные тела, свободнолежащие костные отломки и тщательно останавливают кровотечение из мелких сосудов. Краевые отломки кости репонируют и фиксируют кетгутом.
При значительном повреждении суставных концов костей рационально сделать экономную первичную резекцию их. Полость сустава промывают раствором антисептиков. Рану послойно зашивают наглухо и производят иммобилизацию сустава. В дальнейшем лечение проникающих ранений суставов зависит от развития инфекции и степени разрушения суставных поверхностей. При скоплении крови и выпота в суставе производят его пункцию. При наличии серозного экссудата можно ограничиться пункциями, промыванием сустава антисептиками (раствор фурацилина), введением антибиотиков в полость сустава. В ранние сроки развития инфекции можно достигнуть излечения постоянным промыванием с помощю двух толстых игл, введенных в сустав.
При переходе процесса в гнойный (о чем свидетельствуют увеличение отечности сустава, гиперемия кожи, усиление болей, истечение или получение при пункции гнойного экссудата, ухудшение общего состояния) показаны вскрытие сустава, дренирование его полости и постоянная активная аспирация водоструйным отсосом или электроотсосом.
При появлении резко выраженных признаков интоксикации медлить с операцией нельзя. При эмпиеме сустава следует производить широкую артротомию, обеспечивающую дренирование всех отделов сустава. При пан- и остеоартрите с септическими явлениями показана вторичная резекция сустава. При возникновении остеомиелита необходима резекция суставных концов. После резекции образовавшуюся полость дренируют, производят постоянное орошение антисептиками (антибиотиками) и активную аспирацию.
При тяжелом течении артрита, сопровождающемся сепсисом или раневым истощением, показана вторичная ампутация, являющаяся, несомненно, наиболее тяжелым и нежелательным лечебным мероприятием при открытых повреждениях суставов, осложненных септическим состоянием.
К осложнениям, которые могут встречаться при открытых ранениях суставов, относятся также развитие деформирующих артрозов, образование контрактуры, анкилозирование, разболтанные суставы и привычные вывихи (при костных дефектах).
Лечить порванные связки на ноге нужно своевременно, иначе могут возникнуть осложнения. Это патологическое состояние костно-связочного аппарата развивается при определенных условиях, в частности, если имеет место перелом. В некоторых случаях нарушение целостности мягких тканей происходит под воздействием значительных нагрузок. При этом отмечается интенсивное натяжение связок, что приводит к их разрыву. Особенностью такого патологического состояния можно назвать низкую эффективность консервативного лечения. Почти всегда разрыв связок на ноге требует оперативного вмешательства.

Нарушение целостности мышцы, связки происходит в результате воздействия интенсивной нагрузки. Мягкие ткани состоят из волокон, которые образуют пучки. Их главная характеристика — высокая степень эластичности. Сильнее прочих подвержены негативному влиянию мягкие связки коленного и голеностопного суставов. В них содержится по несколько пучков эластичных тканей.
Связки выполняют ряд функций: позволяют соединить кости, обеспечивают стабильность сустава и его подвижность с определенной амплитудой. Нарушение целостности волокон может произойти в точке крепления пучка или на другом участке. Такая травма характеризуется полным разрывом тканей. При переломах негативному воздействию подвергается и костно-мышечный аппарат. Может иметь место разрыв мышц ноги, сухожилий. Восстановительный этап очень длительный, занимает несколько месяцев. За этот срок лечения суставу необходимо вернуть подвижность.
Выделяют несколько основных причин развития патологии:

- воздействие интенсивной нагрузки, что может спровоцировать сильное растяжение тканей с последующим разрывом;
- нарушение целостности кости;
- вывих.
Факторы, способствующие деформации связок:
- прямое воздействие на конечность: ушиб, удар или проникающее ранение;
- регулярные физические нагрузки, характеризующиеся высокой интенсивностью (профессиональная деятельность или спорт);
- избыточный вес;
- неудачное падение, при котором нога принимает неестественное положение;
- прыжки с высоты, что с большой долей вероятности приведет к нарушению целостности составляющих костно-связочного аппарата.
Полный разрыв связок происходит при скручивающих движениях (если человек подвернул ногу), перерастяжении конечности. Важно знать, что люди, у которых диагностированы заболевания опорно-двигательного аппарата (с явными дегенеративными или дистрофическими нарушениями), сильнее прочих подвержены различным деформациям твердых и мягких тканей. Это обусловлено изменением структуры волокон, потерей свойств. Например, связки становятся менее эластичными. В результате происходит разрыв при внешнем воздействии любой интенсивности.
В группу риска входят пожилые люди и больные, у которых диагностированы заболевания, характеризующиеся дегенеративно-дистрофическими процессами. В обоих случаях имеет место снижение эластичности связок.
При тяжелых болезнях опорно-двигательного аппарата происходят необратимые процессы в структуре мягких и твердых тканей.
Признаки патологического состояния определяются степенью его тяжести и локализацией. Если порваны связки на ноге, вероятнее всего, что причина кроется в нарушении целостности соединительных тканей голеностопного или коленного сустава. Основным симптомом является внезапная боль. Она локализуется в области голеностопного/коленного сустава.
Различают разные степени разрыва соединительных тканей:
- частичный;
- полный.

В первом случае не наблюдается потеря функциональности. Соединительные ткани разорваны частично. Патология проявляется умеренно/сильно. Признаки при частичном и полном разрыве сходны. Если имело место нарушение всех волокон или произошло его открепление, симптомы разрыва связок следующие:
- можно услышать характерный звук, похожий на хруст;
- гемартроз, при этом происходит кровоизлияние в полость сустава;
- сильная отечность;
- изменение цвета кожи, на начальном этапе развития патологического состояния отмечается покраснение, позднее поврежденный сустав может выглядеть синюшным;
- гематомы и отек являются причинами изменения контура сустава;
- нарушение целостности соединительных тканей приводит к полному обездвиживанию, при этом происходит потеря возможности сгибать/разгибать ногу;
- отмечается снижение тонуса на соседних с пораженными тканями участках.

Иногда наряду с нарушением целостности связок происходит разрыв сухожилия на ноге. Симптомы в обоих случаях сходны. При такой травме сложно опираться на пораженную ногу. Разрыв связок на фоне деформированного сухожилия приводит к дестабилизации сустава. В данном случае восстановительный период более продолжительный.
Основная мера — обездвиживание поврежденных конечностей. В случае полного разрыва соединительных тканей даже при желании не будет возможности опираться на пораженную ногу, так как в данном случае имеют место дестабилизация сустава, сильный отек, нестерпимая боль. Если связки повреждены лишь частично, все равно не следует совершать попытки ходить. Любое внешнее воздействие на деформированные связки приведет к развитию осложнений. Это обусловлено тем, что при разрывах соединительных пучков происходит перераспределение нагрузки на мягкие и твердые ткани.
Что делать после того, как была обездвижена конечность? Используют холодный компресс. Лед заворачивают в тканый материал и прикладывают к пораженному суставу. Такая мера принесет временное облегчение: немного утихнет боль, отек перестанет развиваться. Если происходит разрыв соединительных тканей в суставе ноги, рекомендуется положить конечность на возвышение. Благодаря этому кровь перестанет интенсивно поступать к пораженному участку. В результате снизится интенсивность отекания тканей, уменьшится боль. Можно принять анальгетик, другие методы терапии должен порекомендовать врач.

Лечебные мероприятия не выполняют, пока патологическое состояние не подтверждено результатами обследований. При повреждении связок в разной степени эффективны меры диагностики:
- Рентгенография. Данный метод не позволяет произвести оценку состояния связок и сухожилий, однако с его помощью можно выявить перелом. Рентген при разрыве мягких тканей обычно назначают, чтобы исключить вероятность нарушения целостности костей при травме.
- Ультразвуковое исследование. Посредством УЗИ оценивают состояние связок, сухожилий.
- Компьютерная томография — более информативный метод, позволяет получить точные результаты исследования.
- Магнитно-резонансная томография. Еще один эффективный способ, который позволяет точно определить причину патологии. МРТ дает возможность оценить качественный и количественный показатель повреждения волокон соединительных тканей.

Врач-травматолог проводит внешний осмотр. Метод пальпации наряду с оценкой признаков травмы позволяет предположить разрыв связок, диагноз подтверждается результатами исследований.
Если произошел частичный разрыв, может быть рекомендована консервативная терапия. В данном случае назначают комплексное лечение: противоотечные, анальгезирующие, противовоспалительные средства нестероидной группы. Сустав обязательно иммобилизуют. Для этого применяются эластичная повязка, шина. Однако не всегда такие меры дают результат.
Консервативное лечение помогает снять симптомы, но в некоторых случаях медикаменты не способствуют восстановлению стабильности сустава. Вероятность этого возрастает при повреждении связок колена.
Для лечения суставов наши читатели успешно используют СустаЛайф. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…

Когда нарушается целостность соединительных тканей, выполняется малоинвазивная процедура — артроскопия. При полном разрыве пучка связок может потребоваться реконструкция. В данном случае выполняют сшивание волокон (при условии, что травма произошла не более 3 недель назад) или фиксируют пучок посредством сухожилия рядом расположенной мышцы. После операции проводится длительное восстановление:
- физиотерапия;
- массаж;
- ЛФК.
Продолжительность реабилитации варьируется в пределах 14–16 недель. Умеренные нагрузки допустимы уже через 10 дней после выполнения операции. Важно современно начать разработку сустава, чтобы избежать атрофии и некроза мышц. Не рекомендуется самостоятельно выполнять процедуры и упражнения в период восстановления.
После операции важно использовать средства, способствующие устранению отека и остановке развития воспаления.
Назначают местные лекарства, характеризующиеся противовоспалительным, анальгезирующим, регенерирующим свойством. На этапе восстановления можно лечить связки на ноге в домашних условиях.
Екатерина Юрьевна Ермакова
- Карта сайта
- Диагностика
- Кости и суставы
- Невралгия
- Позвоночник
- Препараты
- Связки и мышцы
- Травмы
 |  |  |  |
.jpg)
К открытым, или проникающим, ранениям суставов относятся все повреждения суставов, при которых вскрывается полость сустава. В мирное время открытые повреждения суставов встречаются относительно редко, в большинстве случаев при тяжелой сочетанной или множественной травме.
Частота повреждения различных суставов различна. Чаще всего повреждаются коленный и локтевой суставы и суставы фаланг пальцев, реже тазобедренный и плечевой. Открытые травмы суставов фаланг пальцев, как правило, встречаются вместе с переломами костей и размозжением мягких тканей.
К тяжелым повреждениям голеностопного сустава относятся его переломовывихи.
В зависимости от характера повреждения мягких тканей и наличия внутрисуставных переломов костей все открытые ранения суставов можно разделить на следующие группы.
1. Колотые или колоторезаные раны сустава со слипшимися, сомкнувшимися краями.
2. Раны с зияющими раневыми отверстиями или раны, возникающие при открытых вывихах.
3. Открытые переломы суставных поверхностей (открытые внутрисуставные переломы).
При колотых и колото-резаных ранах суставов с узким раневым ходом имеется незначительное повреждение мягких тканей, обычно без повреждения связочного аппарата сустава, крупных сосудов и суставных поверхностей. Инфицирование раны при этом незначительно.
При зияющих обширных ранах суставов, при открытых вывихах в суставе наблюдаются более значительные повреждения мягких тканей, разрыв связок, укрепляющих сустав, возможно повреждение суставного хряща. Инфицирование раны значительно.
Открытые переломы суставных поверхностей, как правило, сопровождаются значительным разрушением мягких и костных тканей, иногда с образованием их дефекта, нарушением конгруэнтности суставных поверхностей и выраженной инфицированностью раны.
Течение открытых повреждений суставов зависит не только от характера повреждения мягких тканей, но и от степени инфицирования раны. При попадании инфекции в полость или в область сустава она легко распространяется в синовиальной жидкости, по оболочкам сустава, генерализуется, проникая в параартикулярные пространства по межмышечным ходам, лимфатическим сосудам, и образует затеки и флегмоны. Особую опасность представляет инфицирование и развитие гнойного воспаления в крупных суставах — тазобедренном и коленном. При этом нередко страдает общее состояние больных, развиваются сепсис, септикопиемия.
Диагностика ранений сустава направлена главным образом на выяснение, является ли ранение проникающим в сустав и на определение объема и тяжести повреждения тканей сустава.
Затруднения для диагностики обычно представляют колотые раны с незначительным повреждением кожных покровов и узким раневым каналом. При этом из-за малого размера раны и слипания ее краев, истечения синовиальной жидкости нет, которое может помочь в диагностике. Из других характерных симптомов обычно наблюдается значительная отечность вследствие кровоизлияния в полость сустава. При пальпации сустава определяется болезненность, усиливающаяся при активных и пассивных движениях. При ревизии раны — истечение синовиальной жидкости.
При зияющих ранах отечность сустава незначительна, так как кровь, выпот и синовиальная жидкость вытекают наружу. При этом наблюдается обильное промокание повязки серозно-геморраги-ческим отделяемым.
При открытых переломах суставов могут наблюдаться деформации в области поврежденного сустава, крепитация костных отломков.

Рис. 255. Наиболее рациональные разрезы для артротомии суставов. а — для тазобедренного сустава - задний доступ по Лан ген беку; б — для коленного сустава — парапателлярные. разрезы с обеих сторон; в — для голеностопного сустава — задние разрезы в области ахиллова сухожилия; г - для плечевого сустава — передний разрез по краю дельтовидной мышцы; д — для локтевого сустава — задние разрезы с обеих сторон локтевого отростка; е — для лучезапястного сустава или в области шиловидного отростка лучевой кости, или в месте припухлости.
Во всех случаях повреждений суставов показана рентгенография, которая поможет выявить наличие и степень разрушений суставных поверхностей, присутствие газа или инородных тел в полости сустава.
Первая помощь и лечение при открытых повреждениях суставов
При оказании первой помощи необходимы транспортная иммобилизация и введение обезболивающих средств.
Лечение открытых повреждений, проникающих в полость сустава, заключается главным образом в тщательной и своевременной хирургической обработке раны. Чем раньше произведена хирургическая обработка, тем благоприятнее прогноз. Позже 24 ч хирургическая обработка производится по особым показаниям. Иссечение мягких тканей следует производить с учетом обязательного последующего зашивания капсулы сустава наглухо, так как оставление полости сустава открытой ведет к нагноению.
При колотых ранах со слипшимися краями без значительных повреждений мягких тканей и при отсутствии повреждений костей хирургическая обработка заключается в экономном иссечении краев и стенок раны, рассечении суставной сумки и синовиальной оболочки в области раневого канала и ревизии раны. После обработки рану тщательно зашивают послойно наглухо.
После хирургической обработки необходимо произвести иммобилизацию сустава гипсовой лонгетой на срок 10—12 дней, т. е. до снятия швов. Иммобилизация способствует уменьшению болей, заживлению раны и профилактике развития инфекции. При этом необходимо фиксировать сустав в функционально выгодном положении, так как после травмы может развиться тугоподвижность сустава.
При зияющих ранах сустава, а также при открытых вывихах, переломах суставных поверхностей производят тщательную хирургическую обработку раны с экономным иссечением краев раны и стенок раневого канала. Производят тщательную ревизию полости сустава, удаляют все инородные тела, свободно лежащие костные отломки и тщательно останавливают кровотечение из мелких сосудов. Краевые отломки кости репонируют и фиксируют кетгутом.
При значительном повреждении суставных концов костей рационально сделать экономную первичную резекцию их. Полость сустава промывают раствором антисептиков, Рану послойно зашивают наглухо. Производят иммобилизацию сустава. В дальнейшем лечение проникающих ранений суставов зависит от развития инфекции и степени разрушения суставных поверхностей.
Прежде всего надо следить за возможным накоплением в суставе крови и выпота, о чем свидетельствует увеличение отечности сустава, флюктуация в суставных заворотах, усиление болей. Этот экссудат должен быть удален, так как он служит хорошей средой для развития инфекции. Для этой цели производят пункцию сустава. При наличии серозного экссудата можно ограничиться пункциями, промыванием сустава антисептиками (раствор фурацилина), введением антибиотиков в полость сустава. В ранние сроки развития инфекции можно добиться излечения постоянным промыванием с помощью двух толстых игл, введенных в сустав.
При переходе процесса в гнойный, о чем свидетельствуют увеличение отечности сустава, гиперемия кожи, усиление болей, истечение или получение при пункции гнойного экссудата, ухудшение общего состояния, показаны вскрытие сустава, дренаж его полости и постоянная активная аспирация (рис. 255) водоструйным отсосом или электроотсосом.
При появлении резко выраженных явлений интоксикации медлить с операцией нельзя. При эмпиеме сустава следует производить широкую артротомию, обеспечивающую дренирование всех отделов сустава.
При пан- и остеоартрите с септическими явлениями показана вторичная резекция сустава.
При возникновении остеомиелита показана резекция суставных концов. После резекции образовавшуюся полость дренируют, устанавливают постоянное орошение антисептиками (антибиотиками) и активную аспирацию. Тяжелое нагноение сустава с развитием сепсиса, при безуспешности комплексного консервативного лечения, иногда вынуждает ставить вопрос об ампутации конечности. Выбор момента ампутации чрезвычайно труден и обусловливается как общим состоянием больного, так и степенью разрушения сустава.
При тяжелом течении артрита, сопровождающемся сепсисом или раневым истощением, показана вторичная ампутация.
Ампутация является несомненно наиболее тяжелым и нежелательным лечебным мероприятием при открытых повреждениях суставов, осложненных септическим состоянием.
Из других осложнений, которые могут встречаться при открытых ранениях суставов, необходимо отметить следующие.
1. Развитие деформирующих артрозов.
2. Образование контрактуры при повреждении суставного хряща и сморщивание суставной капсулы или рубцевание мягких тканей, окружающих сустав, а также атрофия групп мышц.
4. Разболтанные суставы и привычные вывихи. Эти осложнения встречаются обычно после обширных ранений с повреждением суставной сумки и ее связочного аппарата. При этом в суетаве появляются избыточные движения, которые лишают конечность устойчивости, затрудняют ее функцию и ограничивают трудоспособность больного. Лечение этих осложнений оперативное. В отдельных случаях, когда оперативное вмешательство противопоказано, применяют ношение тутора и специальных аппаратов.
Травматология и ортопедия. Юмашев Г.С., 1983г.
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Определение и классификация проникающего ранения
Любое ранение, в ходе которого происходит нарушение герметичности любой из четырех полостей тела из-за попадания в нее инородного тела, называется проникающим. Ввиду того, что полостей тела четыре, проникающие ранения в зависимости от локализации могут быть следующими:
1. Проникающее ранение головы;
2. Проникающее ранение грудной полости;
3. Проникающее ранение живота;
4. Проникающее ранение сустава.
Проникающие ранения всегда являются глубокими и могут быть нанесены любым относительно острым и длинным предметом, например, ножом, топором, стрелой, гарпуном, отверткой, гвоздем, стамеской и т.д. Кроме того, проникающее ранение образуется при попадании в любую полость тела пули, осколков снаряда, мины, камня или любого другого тяжелого предмета.
Стандарты и правила оказания первой помощи при проникающих ранениях определяются тем, какая именно полость тела (брюшная, грудная, черепная или суставная) оказалась поврежденной, и не зависят от того, чем именно оно было нанесено. Поэтому рассмотрим правила оказания первой помощи при ранениях всех четырех полостей тела по отдельности.
Первая помощь в критической ситуации начинается с того, что проникающее ранение должно быть распознано. Для этого следует знать, какой именно вид и локализацию может иметь проникающая рана.
Какое ранение считать проникающим?
Проникающим следует считать любую рану на животе, груди, голове или в области сустава, имеющую глубину более 4 см. Это означает, что, если растянув в стороны края раны, вы не можете четко увидеть ее дно, то следует считать ее проникающей. Не следует засовывать палец внутрь раны, пытаясь обнаружить ее дно, поскольку при отсутствии опыта таким образом можно только углубить и расширить раневой канал. Проникающие ранения снаружи могут иметь вид очень маленькой дырочки, а потому выглядеть безобидно и безопасно. При виде такой раны, расположенной на животе, груди, голове или в суставе, не стоит обманываться, поскольку она очень опасна.
Проникающее ранение в грудную полость. Помните, что проникающее ранение в грудную полость может быть расположено не только на передней поверхности груди, но и на боку, и на спине, и на плечах в области ключиц. Любое отверстие на теле, находящееся в области ребер или на плечах рядом с ключицами, следует считать проникающим ранением в грудную полость и оказывать первую помощь согласно соответствующим правилам.
Проникающее ранение в брюшную полость могло быть нанесено на любой поверхности живота – сбоку, спереди или сзади. Это означает, что любая рана, находящая на передней или боковой стенке живота, а также на участке спины между ребрами и крестцом, считается проникающим ранением в брюшную полость. Также проникающим ранением в брюшную полость считается рана, нанесенная в области промежности или в верхней части ягодицы. О возможной локализации проникающей раны на ягодице и в промежности следует помнить, и при выявлении раневого канала с подобной локализацией всегда оказывать первую помощь, как при проникающем ранении брюшной полости.
Проникающее ранение в голову может быть нанесено на любом участке черепа. Поэтому входное отверстие раны, расположенное на любой части черепа (под волосами, на лице, в носу, во рту, в глазу, на подбородке и т.д.), следует считать проникающим ранением головы.
Проникающее ранение сустава может быть нанесено только в области крупных суставов, например, коленного, бедренного, локтевого и др. Рана в области сустава в сочетании с болезненностью при сгибательных и разгибательных движениях считается проникающей.
Алгоритм оказания первой помощи при проникающих ранениях в грудную полость

1. При виде человека с проникающим ранением в грудную полость необходимо вызвать "скорую помощь", после чего приступить к оказанию первой помощи. Если вызов "скорой помощи" по каким-либо причинам невозможен, или ее прибытие ожидается более, чем через 30 минут, то следует начать оказание первой помощи, после чего своими силами доставить пострадавшего в ближайшую больницу;
2. Приступая к оказанию первой помощи, человеку с проникающим ранением грудной клетки следует запретить глубоко дышать и говорить, пока он не окажется в руках врачей;
3. Если человек без сознания, следует запрокинуть его голову назад и повернуть набок, поскольку именно в такой позиции воздух сможет свободно проходить в легкие, а рвотные массы будут удаляться наружу, не угрожая закупорить дыхательные пути;
4. Если в ране находится какой-либо предмет (нож, топор, гарпун, стрела, стамеска, гвоздь, арматура и т.д.), ни в коем случае не вытаскивайте его, поскольку это может привести к дополнительным повреждениям внутренних органов и, соответственно, к смерти пострадавшего человека в течение короткого промежутка времени (5 – 20 минут). Если предмет, торчащий из раны длинный, попробуйте его аккуратно обрезать, оставив только небольшую часть (около 10 см над кожей). Если предмет, торчащий из раны, обрезать или укоротить иными способами невозможно, то следует оставить его таким, какой он есть;
5. Постарайтесь зафиксировать и стабилизировать предмет, находящийся в ране, чтобы он не двигался и не перемещался. Фиксация предмета в ране необходима, поскольку любое его перемещение может спровоцировать дополнительную травматизацию органов, что существенно ухудшит состояние и прогноз пострадавшего человека. Для этого можно инородный предмет, торчащий в ране, обложить валиками из бинтов или любой ткани с двух сторон, после чего зафиксировать всю конструкцию повязкой, лейкопластырем или скотчем (см. рисунок 1). Можно зафиксировать инородный предмет в ране другим способом. Для этого сначала следует накинуть на предмет петлю из любого перевязочного материала (бинт, марля, ткань). Затем плотно обмотать предмет перевязочным материалом и завязать его концы. Обмотанный несколькими слоями перевязочного материала предмет будет хорошо зафиксирован. Причем чем тяжелее или длиннее объект, тем больше слоев перевязочного материала следует обмотать вокруг него для его фиксации;
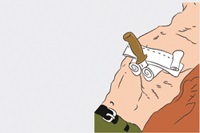
Рисунок 1 – Фиксация и обездвиживание инородного предмета, торчащего из раны.
6. Если в ране отсутствует какой-либо инородный предмет, следует плотно прикрыть ее отверстие ладонью, чтобы перекрыть доступ воздуха. Если на теле имеются два отверстия – входное и выходное (по площади может быть в 10 раз больше входного), то следует прикрыть их оба. Затем если есть возможность, нужно наложить герметизирующую повязку на рану. Если повязку наложить невозможно, то придется зажимать ладонями отверстия раны до приезда "скорой помощи" или в течение всего периода самостоятельной транспортировки пострадавшего в ближайшую больницу;
7. Для наложения герметичной повязки прикройте рану чистым куском марли (не менее 8 слоев), сверху положите вату. Если ваты и марли нет, то просто положите на рану кусок чистой ткани. Марлю или ткань следует предварительно смазать любой мазью или маслом, чтобы она плотно прилегала к коже. Но при отсутствии масла или мази, можно не смазывать ткань. Поверх ткани или ватного тампона следует положить клеенку, пакет или кусок полиэтилена, который плотно со всех сторон прикрепить к коже скотчем, лейкопластырем или повязкой (см. рисунок 2);



Рисунок 2 – Порядок наложения герметичной повязки на проникающую рану грудной полости.
8. Если пострадавшему оказывается помощь по прошествии более 40 минут от момента ранения, то повязка накладывается в виде П-образного кармана. Для этого на рану просто накладывают кусок полиэтилена и прикрепляют его скотчем или лейкопластырем с трех сторон, четвертую оставляя свободной. Через такой клапан будет выходить воздух, скопившийся в грудной полости, но новые порции попадать не смогут, что профилактирует тяжелый пневмоторакс. Перед наложением полиэтилена на кожу, при наличии возможности, рекомендуется смазать его края любой антибактериальной мазью (например, Левомеколь, Банеоцин, Синтомицин и т.д.);
9. Если время получения ранения неизвестно, то всегда накладывают П-образный карман;
10. После наложения повязки пострадавшего необходимо привести в положение полусидя, подставив под спину какую-либо опору, согнув ноги в коленях и подложив под них валик из одежды (см. рисунок 3);
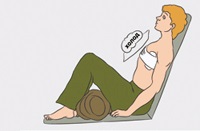
Рисунок 3 – Правильное положение человека при проникающем ранении в грудную полость.
11. На повязку при наличии возможности положить холод (лед в пакете или холодную воду в грелке);
12. Дождитесь "скорой помощи" на месте, если ее прибытие ожидается в течение получаса от момента вызова. Если "скорая помощь" не приедет в течение 30 минут, то следует самостоятельно транспортировать пострадавшего больницу. Транспортировка производится в полусидячем положении.
Алгоритм оказания первой помощи при проникающих ранениях в брюшную полость
7. После фиксации инородного предмета в ране следует придать пострадавшему сидячее положение с согнутыми в коленях ногами. В такой позе пострадавшего укутывают одеялами и транспортируют сидя;
8. Если в ране отсутствует какой-либо предмет, но наружу выпали внутренние органы, ни в коем случае не пытайтесь вправить их! Не засовывайте в брюшную полость выпавшие органы, поскольку это может повлечь очень быструю смерть пострадавшего от шока. В такой ситуации следует аккуратно собрать все выпавшие органы в чистую тряпочку или в пакет и приклеить его скотчем или пластырем к коже в непосредственной близости от раны. При этом внутренние органы нельзя прижимать и придавливать. Если приклеить пакет или тряпочку с органами к коже нечем, то следует изолировать их от внешней среды другим способом. Вокруг органов следует наложить валики из бинтов или ткани. Затем поверх валиков следует сделать повязку, не придавливая и не прижимая выпавшие органы;
9. После наложения повязки или фиксации выпавших органов необходимо придать человеку сидячее положение с полусогнутыми ногами, положить на рану холод и укутать пострадавшего одеялами или одеждой. Транспортировать в сидячем положении;
10. Пока человек не будет доставлен в больницу, следует смачивать выпавшие органы водой, чтобы они были постоянно влажными. Если допустить пересыхание выпавших органов, то их придется удалять, поскольку они отомрут;
11. Если в ране отсутствует какой-либо предмет, то следует наложить чистую повязку из стерильного бинта, марли или просто ткани. Для этого 8 – 10 слоев марли или бинта или кусочек ткани в два сложения накладывают на рану, чтобы они ее полностью закрыли. После чего приматывают марлю или ткань к телу. Если примотать марлю или ткань к телу нечем, то можно просто приклеить их к коже скотчем, лейкопластырем или клеем;
12. На повязку при наличии возможности приложить холод в виде льда в пакете или ледяной воды в грелке. После наложения повязки следует придать пострадавшему сидячее положение с полусогнутыми в коленях ногами, и укрыть его одеялами или одеждой. Транспортировать пострадавшего следует в положении сидя.
Важно! Пока человек с проникающим ранением в брюшную полость не будет доставлен в больницу, категорически нельзя его поить, кормить и вводить обезболивающие препараты.
Алгоритм оказания первой помощи при проникающих ранениях в полость черепа
Алгоритм оказания первой помощи при проникающих ранениях в суставную полость
1. При любом ранении в суставную полость следует сначала вызвать "скорую помощь", и после этого начать оказывать первую помощь пострадавшему;
2. Если "скорая помощь" не приедет в течение 30 минут, то следует оказать первую помощь пострадавшему, после чего доставить его в ближайшую больницу собственными средствами (на своей машине, на попутном транспорте и т.д.);
3. Если человек без сознания, следует запрокинуть его голову назад и повернуть набок, поскольку именно в такой позиции воздух сможет свободно проходить в легкие, а рвотные массы будут удаляться наружу, не угрожая закупорить дыхательные пути;
4. При обнаружении проникающего ранения в суставную полость следует, в первую очередь, при наличии такой возможности ввести местные обезболивающие препараты в ткани, окружающие рану. Для этого можно использовать Новокаин, Лидокаин, Трикаин, Морфин и т.д. Для обезболивания необходимо при помощи одноразового шприца ввести весь раствор из ампулы с имеющимся лекарством в мышечные ткани вокруг раны. Только после обезболивания можно продолжать оказание первой помощи;
5. Если из раны торчит какой-либо инородный предмет, оставьте его и не пытайтесь вынимать;
6. Если из раны торчат обломки костей или куски разорванных мышц, сухожилий или связок, то следует оставить их в покое и не пытаться вправлять или обрабатывать;
7. Если из раны сочится кровь, не останавливайте ее;
8. Кожу вокруг раны следует обмыть чистой водой или любым антисептическим раствором (например, спирт, Хлоргексидин, перекись водорода, Фурацилин, марганцовка, водка, спирт, коньяк или любая другая спиртосодержащая жидкость). Для обмывания кожи вокруг раны нужно обильно смочить кусок бинтам, марли или ткани антисептиком или водой и совершить им протирающее аккуратное движение направлении от края раны к периферии. Таким образом обтереть всю кожу вокруг раны;
9. Затем на рану наложить чистую повязку из бинта, марли или куска ткани. Повязку следует накладывать в том положении, в котором оказался сустав, не пытаясь его вправить;
10. После наложения повязки на рану следует зафиксировать (иммобилизовать) сустав. Для этого к суставу в том положении, в котором он оказался, прикладывают любую плотную, неподвижную шину, например, палку, металлический штырь, деревянную доску и т.д. Затем эту шину плотно прибинтовывают к телу выше и ниже раны, не изменяя положения сустава (см. рисунок 4);
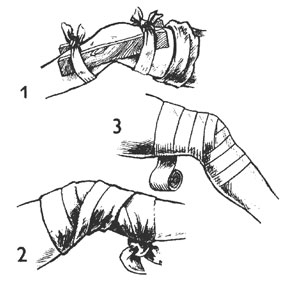
Рисунок 4 – Правило иммобилизации сустава при помощи шины.
11. Если есть возможность, то на кожу немного выше поврежденного сустава прикладывают холод;
12. Пострадавшего укутывают одеялами и транспортируют в удобном для него положении.
Читайте также:







