Продольное плоскостопие и пяточная шпора
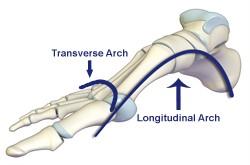
На человеческие стопы приходится колоссальная нагрузка. Каждый день человек совершает в среднем от 6 до 20 тысяч шагов. Сводчатая форма стопы амортизирует ударную нагрузку. Кости и мышцы стоп образуют по два свода — продольный и поперечный. По разным причинам один либо оба свода уплощаются с возрастом, развивается плоскостопие. Встает вопрос — как лечить плоскостопие у взрослых?
Можно ли вылечить плоскостопие у взрослых
Плоскостопие — это изменение стопы из-за деформаций, вызванных уплощением сводов и уменьшением амортизации. Человек узнает, что у него поперечное плоскостопие или продольное только при возникновении проблемы с ногами.
Например, искривляются пальцы, растет шишка у большого пальца, стопа делается более широкой, появляются натоптыши или стержневые мозоли. Стопы также могут болеть и отекать. Случается привычный вывих голени либо болят колени. Начиная заниматься одной из проблем с ногами, пациент узнает, что причина в поперечном или продольном плоскостопии.
◐ Поперечное плоскостопие проявляется распластанностью переднего отдела, искривлением пальцев. Последствием его также являются натоптыши. Поперечному плоскостопию подвержены в 20 раз больше женщины. Распластанность из-за поперечного плоскостопия приводит к проседанию поперечного свода.
◑ Далее образуются натоптыши на подошве и стержневые мозоли. Пальцы деформируются. Особенно это относится к большому пальцу (вальгусная косточка), второму и третьему пальцу.
◐ Второй и третий палец приподнимаюся и скрючиваются. Таким образом образуется молоткообразная или когтеобразная патология.
◑ Опорные точки стопы при поперечном плоскостопии изменяются. Поэтому стопа в передней части делается шире. Обувь подобрать становится не просто. Потому что пальцы искривлены.
◐ Помимо этой проблемы также начинаются боли у основания пальцев. Этот симптом также говорит о поперечном плоскостопии.
◑ Поперечное плоскостопие по отпечатку стопы диагностировать не возможно. Визуального осмотра стоп будет достаточно.
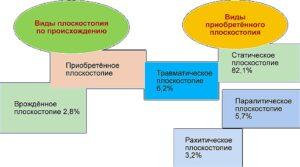
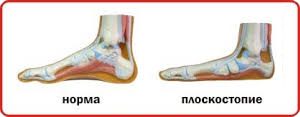
По схеме видно, что плоскостопие может образоваться по разным причинам. Плоскостопие помимо продольного и поперечного делится на фиксированное и нефиксированное.
Фиксированное плоскостопие — когда при нагрузке на ногу степень уплощения сводов не меняется.
Нефиксированное плоскостопие — с увеличением нагрузки на ногу высота сводов уменьшается.
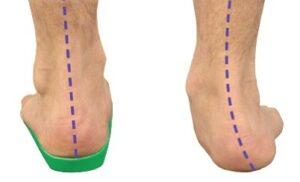
Отличие плоской стопы от здоровой выглядит по отпечаткам таким образом. Слева стопа с третьей степенью плоскостопия. В центре — первой, второй степенью. Последний отпечаток— здоровая стопа.

Плоскостопие продольное выражается уплощением внутреннего свода. Как раз отпечаток стопы с продольным плоскостопием мы видим выше.
Завал ноги вовнутрь имеет место лишь при сильной степени. Тогда у человека наблюдается Х-образная установка ног. При умеренном плоскостопии уже чувствуется и усталость, и боль в ногах. Возможны проблемы с коленным суставом и поясничным отделом.
Плоско-вальгусная стопа — это уплощение продольного свода с завалом вовнутрь. То есть отклонением от центральной оси.
Рискуют получить плоскостопие такие группы людей:
● Длительно стоящие на работе
● Любительницы высоких каблуков
● Ведущие сидячий образ жизни
● После травм ног
Последствия плоскостопия
Так как стопы является основной нижней нашей опорой, то патология стоп ведет к ряду проблем. Если стопа стоит физиологически не правильно, то нарушается по восходящей оси выше и установка голеностопного сустава. Далее страдает колено, позвоночник вплоть до шейного отдела.
Так казалось бы всего лишь плоскостопие приводит к неприятным последствиям. Поэтому не стоит игнорировать эту проблему у себя.
◍ Мозоли
◍ Неврома
◍ Шпора пяточная
◍ Натоптыши
◍ Боль
◍ Артроз
◍ Воспаление
◍ Повреждение менисков
◍ Бурсит
◍ Нестабильность сустава
◍ Боль поясницы
◍ Искривление позвоночника
◍ Грыжи
◍ Остеохондроз
◍ Радикулит
◍ Коксартроз
Ортезы и бандажи для стоп
В зависимости от патологии стоп стелек и полустелек бывает не достаточно для исправления деформаций. Тогда врач советует воспользоваться бандажом средней фиксации. Ортез с более выраженной поддержкой рекомендуется уже при переломах, разрывах связок.
Бандажи для стопы нужны для:
◐ Компенсации недостающей опоры
◐ Снижения давления на отдельные участки
Какие изделия выполняют функцию ортезирования для стоп? То есть направлены на компенсацию недостаточности любого отдела стопы. К ним относятся:
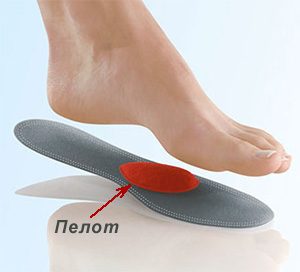
◉ Пелоты, супинаторы, подпяточники
◉ Защитные и корригирующие приспособления
Каркасные стельки
Лечебные каркасные стельки подходят при ряде проблем и заболеваний:
◑ Поперечном и продольном нефиксированном плоскостопии
◑ Хроническом заболевании вен
◑ Проблемы с позвоночником
Подходит в обувь с каблуком ниже 4-х сантиметров. Вариантом каркасных стелек являются полустельки. Функции выполняют аналогичные. Но удобнее в открытой обуви и надо их приклеивать к обуви.
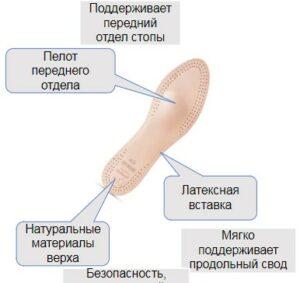
Бескаркасные стельки
Ортопедические бескаркасные стельки подойдут пожилым людям и тем, у кого сильно изменены пальцы. Имеют выраженный поперечный супинатор. Который правильно распределяет нагрузку.
Подходят к использованию в обуви с любой высотой каблука. Потому что основа стельки гибкая. Единственный минус бескаркасных стелек — это отсутствие пяточного амортизатора.
К мягким стелькам относятся и силиконовые стельки. Они рекомендуются для диабетиков и людям с чувствительными стопами. Стельки имеют два супинатора. При артрите также показаны к ношению.
Ортопедическая обувь при плоскостопии
В отдельных случаях ортопедических стелек недостаточно. Например, когда требуется удобство для деформированных ног. При выросшей косточки у большого пальца, деформированных пальцах. Человеку приходится подбирать широкую обувь или на пару размеров больше собственного.
В таком случае с проблемой справиться ортопедическая обувь. В которой имеется расширенный мыс и эластичные вставки в области пальцев. Помимо этого ортопедическая обувь имеет другие удобные элементы.
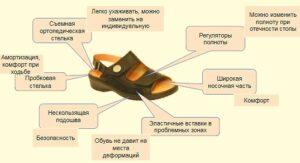
Людям с плоскостопием 1-2 степени рекомендуется ортопедическая обувь для комплексного решения проблемы. Также и здоровым людям, кто ведет активный образ жизни и имеющим высокие нагрузки на ноги.
Приспособления при плоскостопии
Ортопедические вкладыши-пелоты предназначены для лечения поперечного плоскостопия у взрослых. Если пациент с проблемной ногой отказывается носить стельки, полустельки, обувь целесообразно рекомендовать пелоты.
Обувь на высоких каблуках будет более удобной, если использовать вкладыши под передний отдел стопы.
Кроме пелотов используют корригирующие приспособления для лечения вальгусной косточки ночные и дневные. На ночь надевается ортез, оказывающий жесткое давление на большой палец. Который отводит палец и постепенно исправляет деформацию. Днем дополняет эффект ночного лечения межпальцевая вставка.
Вставка из силикона подойдет при перекрещивании пальцев, потертостях кожи, мозолях. Мягкий материал комфортен для кожи.
Комплексный подход в лечении плоскостопия состоит из ношения бурсопротекторов, пелотов, стелек, обуви. У взрослых людей можно приостановить развитие патологии стоп практически всегда. У 60 % из них деформации можно исправить. Поэтому пользоваться ортопедическими изделиями нужно обязательно.
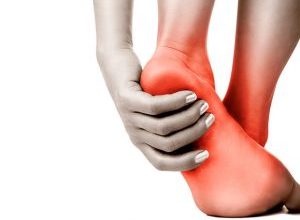
Пяточные шпоры возникают по многим причинам — из-за неправильной обуви, заболеваний суставов или перегрузки стопы. Но самая частая причина — это плоскостопие.
Что рекомендуется делать человеку с факторами риска развития пяточной шпоры, чтобы сохранить здоровые ноги? Какие имеются меры профилактики пяточной шпоры при плоскостопии, лишнем весе и перегрузке пяточной части стопы?
Применение ортопедических стелек
Ортопедические изделия многофункциональны. Они применяются для лечения нарушений опорно-двигательного аппарата, профилактики интенсивности заболеваний и появления пяточной шпоры, а также создают комфортный микроклимат ногам в обуви. Для профилактики пяточной шпоры при избыточном весе и плоскостопии применяют жёсткие ортопедические стельки.
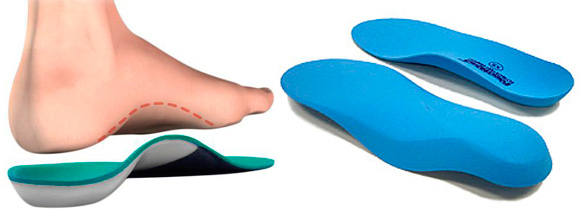
Правильные стельки отвечают следующим требованиям.
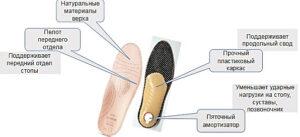
- Имеют жёсткий наружный каркас, который формирует внутренний арочный изгиб для поддержания продольного свода стопы.
![]()
Пелот на стельке поддерживает поперечный свод стопы. При комбинированном плоскостопии выбирают стельки с арочным изгибом и пелотом.- На стельке есть пяточный амортизатор, который уменьшает ударную нагрузку на стопу при ходьбе и предупреждает развитие травмы мягких тканей пятки.
Жёсткие стельки, снимая нагрузку с пятки, восстанавливают физиологическую биомеханику стопы и предупреждают микронадрывы фасции. Функция пяточного амортизатора — снять условия для формирования пяточной шпоры. При покупке ортопедических стелек убедитесь, что они имеют регистрационное удостоверение Росздравнадзора.
Рациональная обувь

Неправильно подобранная обувь с годами формирует плоскостопие. Туфли на высоком каблуке ускоряют образование пяточной шпоры. При ходьбе на тонкой шпильке вес тела человека перераспределяется с пятки на середину стопы, которая не выдерживает нагрузки. В результате формируется поперечное плоскостопие, которое создаёт условия для формирования пяточной шпоры.
При неправильно подобранной обуви нарушается биомеханика стопы, которая создаёт предпосылки для развития пяточной шпоры. В то же время изменения в стопе отражаются на состоянии и функции коленных и тазобедренных суставов — в них со временем развивается артроз. Поэтому выбор правильной обуви важен для профилактики пяточных шпор.
- Внутренняя стелька в обуви гладкая и выступает за пальцы на 10 мм. В модной остроносой обуви выступ за пальцы больше 1 см. При этом пальцы должны свободно двигаться.
- Задник рациональной обуви свободно удерживает пятку. Ось задника вертикальна.
- Относительно широкий каблук у женской обуви не превышает 4 см, у мужской — 1, 5 см. Завышенная на 0,5 см задняя часть каблука рекомендуется детям при плоскостопии или вальгусном (X-образном) типе ног.
- Оптимальное крепление обуви — на шнурках.
- Рациональная летняя обувь — это сандалии.
- Подошва обуви лёгкая, а верх у неё прочный и не деформируется при ходьбе.

Во время примерки рекомендуется обращать внимание на такие детали:
- рациональная обувь не сжимает ногу;
- пальцы свободно двигаются;
- внутри обуви нет грубых швов, складок или шероховатостей;
- обувь соответствует форме и ширине стопы.
При слишком свободной обуви на стопах образуются мозоли. Тесные туфли деформируют пальцы стопы. Для ходьбы по твёрдой поверхности рациональна эластическая подошва, а по немощёной дороге — твёрдая.
Поддержание нормального веса

Во время ходьбы 50% веса тела приходится на пяточную часть стопы. Избыточный вес увеличивает вероятность развития пяточной шпоры вследствие повышенной нагрузки на фасцию. Со временем нарушается её эластичность, фасция не выдерживает и надрывается, осложняясь воспалением. Дегенеративные изменения фасции влекут за собой появление костного нароста на пяточной кости — шпоры.
Для снижения нагрузки на стопу при лишнем весе помогают следующие меры.
- Ношение в обуви жёстких ортопедических стелек для поддержания свода стопы в анатомическом положении. При избыточном весе стельки важны, потому что снимают нагрузку на пятки и равномерно её распределяют по всей стопе. Жёсткие стельки предупреждают формирование плоскостопия и пяточной шпоры. Кроме того, ходьба со стельками более комфортна.
- Упражнение на сгибание и разгибание в голеностопном суставе улучшает кровообращение икроножных мышц и стоп. Это сохраняет эластичность подошвенной фасции на долгие годы.
- Для стимуляции кровотока в икроножных мышцах и связочном аппарате стопы эффективна ходьба по массажному коврику, который продаётся в аптеках.

Лишний вес является сильным провоцирующим фактором появления плантарного фасциита. Снижение лишнего веса — основа профилактики пяточной шпоры. Для этого поставьте перед собой такую задачу и претворяйте в жизни с помощью диеты и физической нагрузки. Посещение фитнес-клуба оптимально для похудения, но и ежедневная ходьба быстрым шагом в течение 30–40 минут даст ощутимые результаты.
Для снижения веса необходимое условие — это правильная сбалансированная диета. Нужно запомнить, что для достижения цели в похудении правильная диета составляет 70%, а физическая нагрузка — 30% успеха.
- В рационе ограничиваются углеводы и жиры, выпечка и сладости.
- Предпочтительна фруктово-овощная диета и молочные продукты.
- Жареные и острые блюда исключаются.
- Нежирные сорта мяса следует готовить на пару или варить.
- Салаты перед едой дают ощущение быстрого насыщения, что позволяет ограничить употребление калорийной пищи.
Устранение перегрузки и травмы стопы

Пяточная шпора часто возникает у спортсменов бегунов и тех, кто занимается с тяжёлым весом. Регулярные чрезмерные нагрузки на фасцию вызывают в ней микротравмы, которые воспаляются. Со временем микронадрывы заполняются рубцовой тканью. На месте соединения воспалённой фасции с пяточной костью образуется костный нарост, именуемый пяточной шпорой. Плантарный фасциит приводит к нарушению опорно-двигательного аппарата вследствие нарушения биомеханики при ходьбе. Со временем формируется артроз голеностопного, коленного и тазобедренного сустава.
Профилактика пяточной шпоры при чрезмерных нагрузках у спортсменов, заключается в подборе правильных и качественных кроссовок.
Ограничить влияние нагрузки на свод стопы спортсменам помогут такие меры.
- Для растяжки фасции делают лечебную гимнастику.
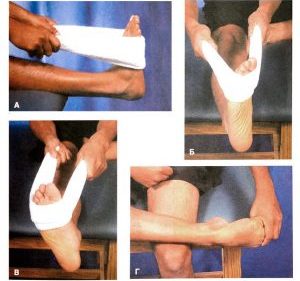
- Перед нагрузкой на стопу накладывают крестообразную лейкопластырную повязку, под которую добавляют подкладку для поддержки свода.
![]()
Делать упражнения на растяжку икроножных мышц голени с помощью полотенца.- Упражнения на растяжку мышечного и связочного аппарата стопы с использованием полотенца на полу.
- После чрезмерной нагрузки ступне дают отдых. Для этого проводится тейпирование — иммобилизация ступни эластической повязкой.
- Массаж стопы с кремом, усиливающим кровообращение, помогает стопе быстрее восстановиться.
В некоторых случаях спортсмены прибегают к изготовлению индивидуальных стелек после гипсового слепка ноги в ортопедических салонах. В спортивной сфере США и Европы применяются ортотиксы — индивидуальные стельки-ортезы повышенной прочности. При их сложном производстве инженерами и врачами учитываются индивидуальные статические и динамические нагрузки на стопу.
В России для предупреждения травмы стопы в интернет-магазинах продаются профилактические динамические ортезы. Они используются на протяжении дня как стельки в стандартной обуви. Рекомендовано их применять при дегенеративных изменениях связочного аппарата стопы во время нагрузок или спортивных занятий. Такие комфортные ортезы применяются также и в период восстановления после травмы. Они фиксируют ногу в анатомическом положении, уменьшают отёчность и боль связочного аппарата стопы. Эти меры помогают сохранению эластичности фасции, предупреждают развитие пяточной шпоры.
Лечение заболеваний, вызывающих пяточную шпору
Появление плантарного фасциита связано с рядом заболеваний — ревматоидным и псориатическим артритом, подагрой, варикозом ног, сахарным диабетом. Профилактика пяточной шпоры заключается в том, чтобы лечить основное заболевание, которое провоцирует появление плантарного фасциита.
Противовоспалительная терапия при артритах и подагре уменьшает дегенеративные изменения апоневроза и предупреждает развитие пяточной шпоры. Адекватное лечение сахарного диабета улучшает состояние сосудистой системы, а восстановление кровообращения в стопе сохраняет эластичность апоневроза.
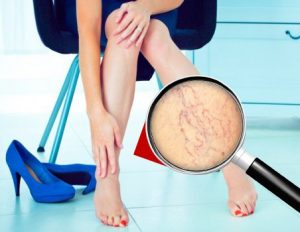
Пяточная шпора и варикозное расширение вен на ногах идут бок о бок. Варикоз сопровождается нагрузкой на стопу вследствие застоя крови в расширенных венах ног. К тому же при варикозе сократительная способность икроножных мышц ослаблена.
Нагрузка на апоневроз и ухудшение кровообращения в стопе формирует плоскостопие. Лечение варикозной болезни венопротекторными препаратами устраняет нагрузку на фасцию и является мерой профилактики пяточной шпоры.
Плоскостопие приводит к опущению сводов и уплощению стопы с нарушением её функций. Развивается плоскостопие постепенно с детства и приводит к артрозу тазобедренного, коленного и суставов стопы. Процесс распространяется на позвоночник с развитием остеохондроза и сколиоза. У людей с плоской стопой нарушена биомеханика ноги во время ходьбы или бега. Это приводит к дегенеративным изменениям апоневроза и развитию пяточной шпоры.
В США и Европе, где развита система профилактики болезней опорно-двигательного аппарата, дети, страдающие плоскостопием, с детства находятся под наблюдением врача. В этих странах детей с плоскостопием лечат с обязательным применением стелек-супинаторов до 23 лет, пока не сформируется стопа. В комплексе лечения плоскостопия наряду с использованием стелек проводятся процедуры для исправления позвоночника.
Консервативные методы лечения плоскостопия у взрослых сводятся к устранению последствий деформации стопы. Лечение плоскостопия одновременно является профилактикой появления пяточной шпоры.

Для лечения плоскостопия и профилактики пяточной шпоры применяются следующие методы:
- массаж стоп;
- ношение стелек с ортопедическими супинаторами;
- физиопроцедуры;
- иглоукалывание;
- лечебная гимнастика.
Люди, страдающие плоскостопием, применяют жёсткие стельки-супинаторы, которые снимают нагрузку с пятки и равномерно её перераспределяют на всю стопу. Это позволяет сохранить эластичность фасции, предупредить её микроразрывы и развитие пяточной шпоры.
Важную роль для профилактики пяточной шпоры при плоскостопии играет лечебная гимнастика для стоп. Массаж и упражнения улучшают кровообращение апоневроза, сохраняют его структуру и функциональную способность. Лечебная гимнастика тренирует фасцию, поддерживает кровообращение на физиологическом уровне, предупреждая, таким образом, появление пяточные шпоры.
Запущенная стадия плоскостопия подлежит хирургическому методу лечения, эффективность которой достигает 99%.
Гимнастика и упражнения
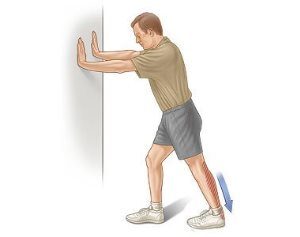
Ежедневная утренняя физическая зарядка стимулирует кровообращение всего организма, в том числе стопы. Профилактикой пяточной шпоры является специальный комплекс упражнений ЛФК и лечебной гимнастики. Эффективное упражнение на растяжку делают стоя у стены. Лечебную гимнастику рекомендуется делать постоянно. В домашних условиях делают упражнение с мячом или полотенцем. Упражнения растягивают фасцию, повышают эластичность апоневроза и предупреждают появление пяточной шпоры.
Подытожив, приходим к выводу, что профилактика пяточной шпоры заключается, во-первых, в устранении условий для её появления, для чего снижают вес и уменьшают нагрузку на стопы с помощью жёстких стелек, супинаторов, ЛФК и лечебной гимнастики. Во-вторых, профилактикой развития плантарного фасциита является лечение заболеваний, которые сопровождаются патологией стоп, что уменьшает вероятность возникновения пяточной шпоры. Важный способ профилактики пяточной шпоры — выявление и лечение плоскостопия в детском возрасте и у взрослых. Дети с плоскостопием должны применять ортопедические стельки до 23 лет, пока не сформируется стопа — это предупредит у них артрозы, сколиозы и варикоз ног, в том числе и появление пяточной шпоры.
Болит пятка. Пяточная шпора или плантарный фасциит
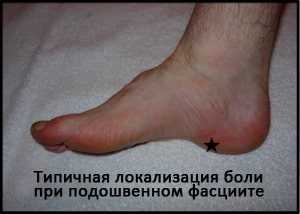
Считается, что причиной подошвенного фасциита является избыточная нагрузка, приводящая к хроническим микроскопическим повреждением в области медиального прикрепления подошвенной фасции к пяточной кости.
На рентгенограммах часто можно видеть пяточную шпору, однако этот признак в отношении подошвенного фасциит не отличается сколь бы то ни было значимой чувствительностью или специфичностью.
Пяточные шпоры обнаруживаются лишь у 50% пациентов с болью в пяточной области, кроме того они встречаются у 15% людей, не предъявляющих на этот счет никаких жалоб. Также пяточная шпора не является причиной подошвенного фасциита.
Более того, ученые доказали, что пяточная шпора располагается в некотором отдалении от зоны воспаления при подошвенном фасциите.
При исследовании с помощью микроскопа,у пациентов с подошвенным фасциитом можно увидеть микроразрывы фасции, а также дегенерацию и некроз ее волокон.
Считается, что заживление микроразрывов подошвенной фасции, когда пациент находится в состоянии покоя или во время сна, приводит к натяжению фасции, особенно выраженному, если в ночное время стопа находится в положении подошвенного сгибания.
Утром с началом ходьбы, стопа и голеностопный сустав переходят в нейтральное положение или положение тыльного сгибания, что приводит к повреждению вновь сформированных тканей в зоне микроразрывов.
Этим обусловлена классический симптом подошвенного фасциита, характеризующаяся острой болью в пяточной области при первых утренних шагах или после продолжительного периода отдыха. Эта боль локализуется в области внутреннего края пяточного бугра. Боль нередко стихает при продолжении движений или после растягивания фасции, однако она имеет тенденцию к возобновлению или усилению в течение дня, особенно если пациент много ходит или стоит на ногах.
Обследование стопы и голеностопного сустава врачом включает оценку позы и походки пациента, форму стопы, полное неврологическое обследование и выявление любых участков болезненности, особенно в области внутреннего края пяточной кости. У некоторых пациентов тыльное сгибание пальцев может усиливать болевые ощущения.
Подошвенный фасциит является наиболее распространенной причиной боли в пяточной области. Возраст пациентов обычно составляет 40-50 лет. У некоторых пациентов это двусторонний процесс, однако с одной стороны боль обычно выражена в большей степени, чем с другой
Диагноз подошвенного фасциита ставится на основании данных анамнеза и физикального обследования, а рентгенография назначается для исключения других возможных причин боли.
На рентгенограмме в боковой проекции нередко можно обнаружить пяточную шпору, однако к ней следует относиться всего лишь как к случайной находке. Как же говорилось, наличие пяточной шпоры напрямую не связано с симптомами у пациента.
Диагностика классического подошвенного фасциита требует лишь тщательного сбора анамнеза и физикального обследования. При сохранении болевых симптомовнесмотря на проведенное адекватное лечение для исключения других заболеваний могут назначаться дополнительные методы исследования.
МРТ и костная сцинтиграфия позволяют отличить подошвенный фасциит от стрессового перелома пяточной кости — гораздо более редкой причины боли в пяточной области. МРТ также назначается для исключения других редких причин боли — опухолей и инфекционных поражений.
УЗИ существенно дешевле МРТ и не связано с облучением пациента, однако этот метод требует наличия у врача значительного опыта, который у многих специалистов отсутствует. Типичными ультразвуковыми признаками подошвенного фасциита являются утолщение подошвенной фасции и отек мягких тканей.
За исключением редких случаев воспалительной природы заболевания лабораторные исследования у пациентов с подошвенным фасциитом непоказательны. Также редки неврологические причины заболевания, связанные со сдавлением медиального подошвенного нерва, при котором можно обнаружить нарушение нервной проводимости.
У подавляющего большинства пациентов с подошвенным фасциитом, на фоне лечения, болезненные симптомы уходят в течение 3 месяцев. Восстановительный процесс можно ускорить за счет назначения упражнений, направленных на растяжение мышц голени и подошвенной фасции, модификации физической активности с отказом от тех ее видов, которые приводят к усилению симптомов, и ношения комфортной обуви. Также могут назначаться стандартная физиотерапия, иммобилизация брейсом, инъекции кортикостероидов и экстракорпоральная ударно-волновая терапия.
Наиболее эффективным методом считается растягивание подошвенной фасции. Упражнение заключается в постепенном тыльном сгибании голеностопного сустава и пальцев стопы. Это приводит к растягиванию подошвенной фасции. Стопу следует удерживать в таком положении 10 секунд, а упражнение повторять 10 раз. Важно время, когда следует выполнять это упражнение. Его нужно выполнять утром до того, как сделать первые шаги, и в течение дня перед тем, как вновь встать на ноги после продолжительного периода покоя.
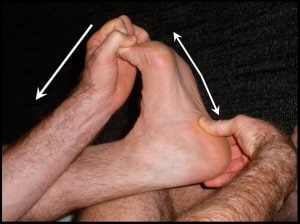
Рис. Растягивание подошвенной фасции.
Также необходимо растягивать икроножную мышцу необходимо стоя при выпрямленном коленном суставе. Рекомендуется выполнять упражнение в течение 30 секунд 6 раз в день ежедневно.
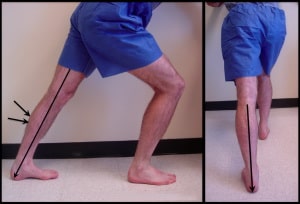
Рис. Растягивание икроножной мышцы. Обратите внимание, что нога во время упражнения выпрямлена в коленном суставе, в задняя часть стопы смотрит внутрь.
После разрешения болевого синдрома в пяточной области пусть и реже, необходимо продолжать заниматься описанными упражнениями для профилактики его рецидива.
Любые типы активности, которыми вы недавно начали заниматься, например, новые режимы беговых тренировок или новые упражнения в зале, которые могут приводить к увеличению нагрузок на пяточную кость, временно рекомендуется прекратить до полного исчезновения боли в пяточной области. После того, как боль пройдет, их можно постепенно возобновить.
Может быть эффективно использование индивидуальных ортопедических стелек, поддерживающих свод стопы. Эффективность индивидуальных ортопедических стелек при данном состоянии доказана во многих исследованиях. Ношение обуви с жесткой или закругленной подошвой также позволяет разгрузить подошвенную фасцию и может быть эффективно при подошвенном фасциите.
Назначение противовоспалительных препаратов также уменьшает выраженность болевого синдрома. Положительного эффекта можно добиться за счет введения в пяточную область кортикостероидов. Эффективно использование при подошвенном фасциите плазмы, обогащенной тромбоцитами (PRP). Метод PRP уменьшает выраженность болевых симптомов при данном заболевании.
Ночное шинирование стопы позволяет удерживать стопу в нейтральном положении, пока пациент спит, и может несколько уменьшить выраженность стартового болевого синдрома в утренние часы. Такое положение стопы помогает предотвратить некоторое укорочение подошвенной фасции, наступающее в ночное время, если стопа находится в положении подошвенного сгибания.
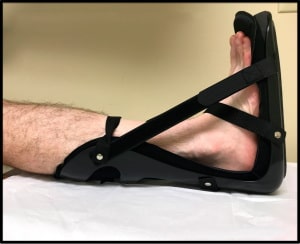
Рис. Ночное шинирование стопы.
Хирургическое лечение подошвенного фасциита показано при безуспешности консервативного лечения. Кандидатами на хирургическое лечение могут быть только пациенты, у которых оказывается неэффективным проводимое в течение 3 месяцев адекватное консервативное лечение. Эндоскопическая частичная фасциотомия заключается в удалении поврежденного участка фасции. Во многих случаях такая операция позволяет добиться хороших результатов.
Хирургический релиз икроножный мышцы (операция Страйера) также позволяет купировать симптомы подошвенного фасциита, поскольку контрактура икроножной мышцы является известным фактором риска.
Травматология и ортопедия в настоящее время очень высокотехнологичная специальность, в которой не обойтись без высококлассного медицинского оборудования. Наша клиника прекрасно оснащена дорогостоящей аппаратурой экспертного класса последнего поколения. С помощью диагностического оборудования клиники можно выявить все виды заболеваний опорно-двигательного аппарата на самых ранних стадиях.
В своей работе мы успешно сочетаем высокий уровень квалификации сотрудников и их большой практический опыт работы, использование только качественных расходных материалов и современной медтехники, индивидуальный подход к каждому пациенту.
В нашей клинике проводят все виды операций на стопе и голеностопном суставе любой степени сложности. Команда хирургов состоит из опытных специалистов прошедших обучение в ведущих клиниках Америки и Европы.
Читайте также: