При подагре полезна ли ходьба
Подагра и спорт – возможно ли такое сочетание? Многим пациентам, страдающим от подагры, кажется, что с больными суставами спортивные занятия должны быть противопоказаны. Но это не совсем так. Дозированные физические упражнения полезны при любом заболевании, но выполнять их нужно с осторожностью.
Особенности болезни
При подагре нарушается полноценное усвоение пуринов, пуриновый избыток в крови преобразуется в мочевую кислоту.
Соли мочевой кислоты в небольших количествах необходимы для защиты сосудистой стенки, но их избыток откладывается в суставной ткани, вызывая воспалительный процесс.
Подагрический артрит чаще поражает суставы пальцев ног, реже возникает на коленях или на руках. В момент обострения подагрического артрита у пациента появляются сильные боли не только при движении, но и в состоянии покоя.

Подагрический артрит может обостряться время от времени, или же болевой синдром сохраняется постоянно, причиняя больному сильные мучения. Иногда соли мочевой кислоты откладываются в виде крупных кристаллов, выступая уродливыми шишками под кожей.
Казалось бы, спорт при такой болезни невозможен, но недостаточная мышечная активность всегда вызывает застой жидкости в тканях и ухудшение обменных процессов в клетках. Попытка максимально ограничить движение при подагре вне острой стадии болезни может привести к тому, что усилится отложение мочевой кислоты, и анкилозы (кристаллы солей) полностью ограничат подвижность. Регулярные физические упражнения при подагре помогут:
- увеличить подвижность поврежденного сустава;
- снизить риск возникновения анкилозов;
- снизить концентрацию мочевой кислоты в плазме крови;
- частично вывести соли из суставной ткани.
У больных, которые регулярно выполняют комплекс лечебных упражнений или просто ведут активный образ жизни, намного реже обостряется подагрический артрит, а обострения протекают в более легкой форме.
Как правильно заниматься
В период обострения воспаленному суставу необходимо обеспечить полный покой, а вот в подострой стадии или в период ремиссии необходимо выполнять движения, но соблюдая осторожность и избегая больших нагрузок.
При интенсивных занятиях спортом в мышцах образуется мочевая кислота, а под ее влиянием pH крови может измениться в кислую сторону. Избыточная кислотность провоцирует усиление подагрических процессов, ведь не зря же в диете при подагре преобладают щелочные продукты, а кислые почти полностью запрещены.

При выполнении гимнастики необходимо соблюдать следующие требования:
- Все упражнения выполнять плавно, без перенапряжения мышц.
- Следить за дыханием: оно не должно сбиваться при нагрузке.
- Перед тренировкой делать разогревающую разминку.
- Движения начинают выполнять в медленном темпе, постепенно ускоряясь, но не допуская появления мышечных болей.
- Если образовались анкилозы, то перед началом упражнений необходимо провести массаж выступающих под кожей шишек.
Самый лучший вариант – если комплекс упражнений индивидуально подобран врачом-физиотерапевтом. При подборе движений врач всегда учитывает:
- есть ли деформирующие изменения в суставах;
- наличие болевого синдрома;
- стадию заболевания (подострая или ремиссия);
- общее состояние организма пациента (наличие других хронических заболеваний может послужить противопоказанием для некоторых упражнений).
В подострой стадии болезни, при наличии деформаций в суставах или если есть другие серьезные хронические заболевания, самостоятельные тренировки запрещены. Для таких пациентов занятия проводятся в специальной группе под наблюдением медика-инструктора.
В состоянии ремиссии, если общее самочувствие удовлетворительное, можно тренироваться самостоятельно.

Разрешенные виды спорта
Какие физические упражнения можно выполнять при подагре? Выбор гимнастического комплекса, прежде всего, зависит от того, какой сустав поражен, ведь для него нагрузка должна строго дозироваться. Пациентам в стадии ремиссии разрешены:
- Плавание. Во время плавания происходит равномерная нагрузка на все мышцы и повышается эластичность околосуставных связок. Но плавать можно только в теплой воде – пребывание в холоде спровоцирует подагрическое воспаление.
- Аквааэробика. Аэробика в воде оказывает почти такой же эффект, как и плавание, но заниматься рекомендуется не в общей группе, а в специализированной, для людей с подагрой. Некоторые движения, полезные для здорового человека, могут быть недопустимы при подагрическом поражении суставной ткани.
- Езда на велосипеде. Этот вид спорта запрещен, только если солевые отложения произошли в коленном суставе. При другой локализации патологического процесса велосипедные прогулки или занятия на велотренажере будут способствовать улучшению трофики тканей и уменьшению солевых отложений. При поражении пальцев на ногах ногу на педаль рекомендуется ставить так, чтобы на пальцы приходилось минимум нагрузки.
- Ходьба. Спортивная ходьба окажет общий тонизирующий эффект на организм, укрепит иммунитет и усилит кровоснабжение тканей. Заниматься ходьбой можно при любой локализации подагрического артрита. Главное при ходьбе – дышать ровно, даже при увеличении темпа движений.
- Дыхательная гимнастика. Упражнения дыхательной гимнастики выполняются всегда плавно и способствуют растягиванию мышц и суставных связок, а значит, повышению подвижности больного сустава. Не менее полезны занятия йогой, но при выборе лечебных асан рекомендуется проконсультироваться с доктором.
- Зимой можно кататься на коньках и лыжах. Если не переутомляться, то эти зимние виды спорта окажут такое же полезное влияние, как и спортивная ходьба.
При любых спортивных занятиях нужно помнить, что боль в мышцах или поврежденном суставе недопустима. Если возник болевой синдром, то нужно немедленно прекратить тренировку и сделать легкий массаж мышц и сустава.
Спорт при подагре не только разрешен, но и необходим. Регулярная дозированная нагрузка увеличит подвижность больного сустава, уменьшит риск развития анкилозов и продлит период ремиссии. При тренировках всегда нужно соблюдать меру, а лучше перед началом занятий проконсультироваться с врачом об оптимальных нагрузках и о том, какой вид спорта больше подходит при болезни.
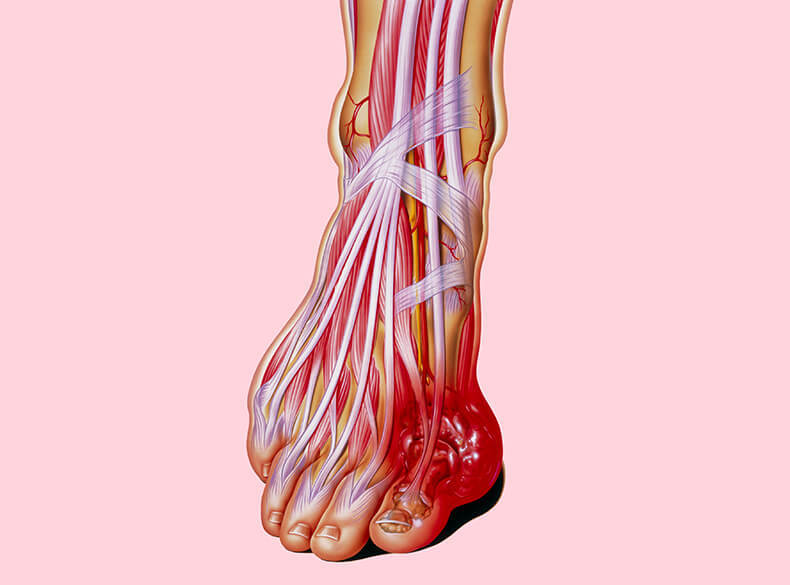
Знаете ли вы, что подагра (болезнь мелких суставов, чаще всего стопы) относится к ревматическим заболеваниям и, как правило, возникает у мужчин в возрасте 35–50 лет? В свою очередь, ревматические болезни (поражение соединительной ткани и сосудов) обусловлены аутоиммунными нарушениями и утратой способности Т-лимфоцитов контролировать аутоиммунные воспаления, происходящие в разных частях организма одновременно. То есть возникает своего рода иммунодефицит (это происходит незаметно для самого человека), при котором теряется надзор за чужеродными антигенами.
Что такое подагра и что делать?
Одним словом, враг попал в кровь, а организм этого не замечает, и довольно долго. Кроме того, антитела, которые являются представителями иммунной системы в защите организма от инородных клеток, начинают проявлять агрессию против собственного органа или тканей, и в результате развивается своего рода иммунологическая толерантность.
Если хозяин дома не замечает, что у него есть протечки на стенах или на потолке, и не принимает никаких мер профилактики, то потолок разрушается, а мощные трубы покрываются ржавчиной, которая съедает эти трубы. Такие же явления происходят и в организме, если человек не уделяет своему здоровью достаточно внимания.
Вы не пробовали носить обувь, внутри которой насыпаны стекла? Только представив это, вы уже ощущаете резкую боль и… перестаете ходить. Почему? Человеку больно, вот он и не ходит! Поэтому иммунная система не реагирует (то есть становится толерантной), тем более что при этом происходит активный прием таблеток. При таком поведении, естественно, снижаются скорость и объем кровотока, а в результате мочевая кислота (естественный конечный продукт метаболизма у всех людей) не выводится в нужном количестве из организма, застревая не только в суставах, но и в почках.
Естественно (а может, и неестественно, если иммунитет стал работать против собственного организма), что в этом случае в суставах образуются подагрические шишки (тофусы), и в конце концов возникает деструкция самих суставов, приводящая к анкилозу (обездвиженности). Что касается почек, то на первом этапе появившегося абактериального (то есть неинфекционного) пиелонефрита (пиелонефрит — воспаление в почечной лоханке, чашечках и строме, приводящее к обструкции (закупорке) мочевых путей) со временем развивается нефросклероз и хроническая почечная недостаточность. Возможно и образование камней, и дальше будет только хуже…
Так что же делать при подагре мелких суставов и почечной недостаточности? Упражнения? Боюсь, что уже поздно. Надо понять главное: подагра — это тяжелейшее заболевание, от которого страдает весь организм, а не только суставы стопы, и связано это заболевание прежде всего с недостаточностью метаболизма (обмена веществ), при котором мочевая кислота образуется обязательно! А аутоиммунная (или ревматическая) реакция появляется уже позже — как следствие этих нарушений.
Чтобы мочевая кислота не задерживалась в суставах (а именно в мелких суставах — в стопе) и не происходило образования кристаллов соли и в почках, необходимо регулярно, как бы банально это ни звучало, делать профилактическую гимнастику — прежде всего для стоп и для брюшного пресса, внутри которого спрятаны почки. Гимнастику нужно делать буквально с самых первых дней взрослой жизни — уже после 20 лет. Причем гимнастика должна быть интенсивной — до появления пота, потому что только гимнастика ускоряет скорость кровотока, лимфотока, а значит, и метаболизма, при усилении которого происходит активное выведение из организма вместе с потом продуктов распада, одним из которых является мочевая кислота.
Надо знать, что за метаболизм отвечают мышцы, внутри которых и проходят кровеносные сосуды, конечной ветвью которых являются капилляры, через которые и осуществляется, собственно, метаболизм. А заставить капилляры пропустить через себя продукты распада могут только усилия мышц (капилляры тоньше человеческого волоса).
Так что при подагре стопы к современной кинезитерапии обращаться поздно — в этом случае ситуацией уже правят хирурги с ремоделированием стопы и диетологи. Но лекарственное обезболивание — это стрельба из пушки по воробьям… Вывод: подагрой может заболеть каждый, кто не будет регулярно выполнять гимнастику. Если этого не понимать, то рано или поздно человек (как выясняется, прежде всего мужчина после 35 лет) будет вынужден обратиться к хирургам и диетологам, что резко снижает качество жизни и удовольствие от нее.
Считается, что причиной подагры, которая сопровождается рецидивирующими (повторяющимися) очень сильными болями в суставах (как правило, в мелких: в большом или первом пальце стопы, голеностопном суставе и других), являются отложения в суставах кристаллов мочекислого натрия (так называемые отложения солей), которые возникают из-за высокого уровня мочевой кислоты в крови.
Хочу отметить, что подагра может начинаться даже в возрасте до 30 лет, и в таком случае это заболевание протекает очень тяжело. Почему так рано? Чтобы ответить на этот вопрос, нужно обратить внимание на провоцирующие факторы болезни, к которым относятся:
Недостаточный питьевой режим (употребление менее 1–1,5 литра жидкости в день).
Злоупотребление алкогольными напитками, которые, как известно, способствуют дегидратации — выведению воды из организма, как и сладкие газированные напитки (колы и т. п.). К сожалению, молодые люди зачастую думают, что если они пьют много вышеуказанных напитков (к которым относится и пиво) и не испытывают жажды, то пить много воды нет необходимости. То есть идет подмена воды на сладкие или алкогольные напитки.
Употребление в пищу продуктов с низким содержанием белка (чипсы, попкорн и пр.)
Избыточный вес на фоне серьезной детренированности организма.
Прием таблеток (без рецепта, по телевизионной рекламе) по каждому пустяку.
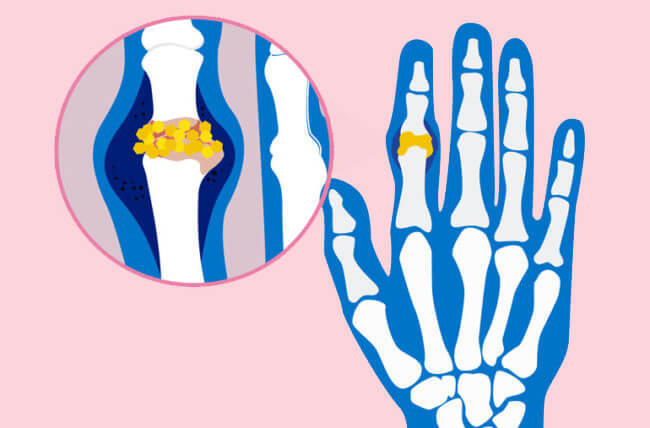
Собственно, этих факторов достаточно уже не только для подагры, но и для развития других, не только суставных, но и сосудистых заболеваний. Поэтому необходимо быть бдительными и принимать необходимые меры уже при появлении первых симптомов подагры. К ним относятся:
Боль только в одном суставе в течение нескольких дней, которая сопровождается повышением температуры тела, ознобом, общим недомоганием и тахикардией (учащением сердечных сокращений). Не все люди обращают на это внимание, связывая эти симптомы с ОРЗ или усталостью, а иногда с большой нагрузкой, тем более что спустя некоторое время симптоматика исчезает даже без лекарств.
На первом этапе возникновения подагрического артрита в суставах ограничений в движении еще не наблюдается. Но если эта болезнь уже зацепила организм, то обязательно будет и следующий этап! При отсутствии лечения следующий приступ (а значит, и следующий этап — условно назовем его вторым) становится более длительным и повторяется (рецидивирует), причем захватывает уже несколько суставов. В данном случае анализы показывают высокий уровень мочевой кислоты в крови, хотя во время самого приступа этот показатель часто бывает нормальным! И если в этот период избрать самый примитивный путь лечения, а именно — прием соответствующих этому заболеванию лекарственных препаратов, лишь на время уменьшающих боли, которые самостоятельно стихают через 48–72 часа, то ждите следующих проявлений, так как долго эти препараты принимать вы не сможете: они очень часто вызывают диарею, расстройство желудка, сыпь на коже и снижение содержания лейкоцитов в крови.
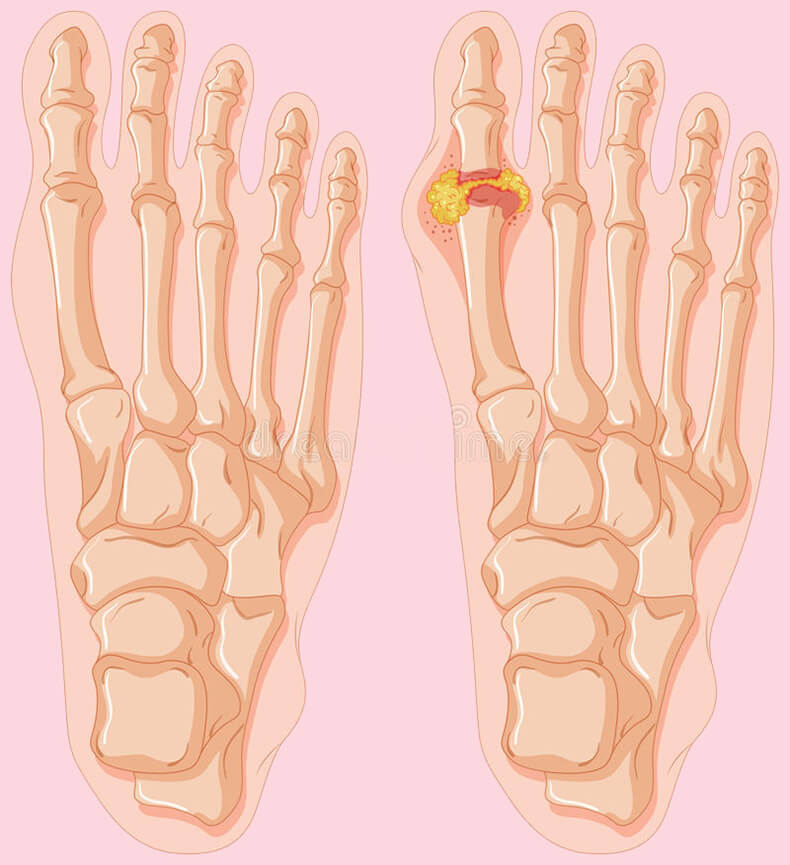
На смену вышеуказанным препаратам могут прийти НПВС (нестероидные противовоспалительные средства), потом — кортикостероиды, которые хоть и эффективны при кратковременном применении, но ведут к остеопорозу (!), сахарному диабету и гипертонической болезни. Но самое неприятное заключается в том, что при частом использовании эти лекарства способствуют разрушению сустава (так же как иммунодепрессанты, провоцирующие риск развития злокачественных опухолей). Этот этап (период) можно условно назвать третьим, так как четвертым этапом (не считая осложнения, или ятрогении, уже появившегося в результате лекарственного лечения) являются уже непосредственно отложения в суставах уратов (тофусов), которые образуют под кожей вокруг суставов твердые скопления кристаллов, приводящих к деформации суставов. Между прочим, эти самые кристаллы (тофусы) могут образовываться еще и в почках, и в других органах, под кожей ушных раковин или вокруг локтевого сустава. Подагра практически не поражает позвоночник, тазобедренные и плечевые суставы, хотя снижение двигательной активности, естественно, приводит к остеохондрозу позвоночника с грыжами и без них.
Таким образом, чем раньше будет определена причина повышения температуры тела и появления болей в одном или нескольких пальцах (как правило, стоп), тем выше будет вероятность избавиться от этой неприятной болезни. Желательно правильно определить причину проблем на ранней стадии заболевания, когда подвижность этих пальцев еще не утрачена (хотя болезненность уже есть) — то есть на первом и втором этапах болезни, и своевременно принять адекватные меры. Но прием лекарств к адекватным мерам избавления от этого заболевания не относится.
Что же делать? Вот рекомендации:
Необходимо еще раз разобраться с провоцирующими факторами (см. выше: дегидратация, нерациональное питание, вредные привычки и избыточный вес) и приложить усилия для их устранения.
Все остальные способы лечения подагры — от удаления воспалительной жидкости из сустава с введением в него суспензии кортикостероидов до применения тяжелых препаратов — все равно приведут к хирургу. А после любой хирургической операции (на той же стопе) все равно придется выполнять упражнения, но уже в качестве реабилитации!
Так стоит ли накапливать в суставах кристаллы мочевой кислоты? Не алмазы…
Но, как говорится, хрен редьки не слаще: те отложения и те же боли в суставах, разве что менее острые, чем при истинной подагре, но это заболевание тоже разрушает суставы, особенно у людей старшего возраста.
Псевдоподагра тоже разрушает суставы, особенно у людей старшего возраста. Если не предпринимать адекватных мер, то исход этого заболевания будет такой же неблагополучный, как и при подагре.
Вышеперечисленные болезни являются следствием длительных патологических процессов в организме, к которым можно также отнести такое яркое и довольно распространенное заболевание, как ревматоидный артрит, основными маркерами которого являются:
- повышение скорости оседания эритроцитов (СОЭ)
- особые антитела в крови — так называемый ревматоидный фактор.
В начальных стадиях течение и прогноз этого заболевания, при котором повреждаются суставы кистей и стоп, клинически похожи на подагру, но причина ревматоидного артрита аутоиммунная: как правило, это ятрогения — побочный эффект избыточного применения лекарственных средств. Исход этого заболевания такой же неблагополучный, если пациент не будет следовать приведенным выше рекомендациям при подагре.опубликовано econet.ru.
Сергей Бубновский "Здоровье через стопы"
Понравилась статья? Напишите свое мнение в комментариях.
Подпишитесь на наш ФБ:

Если подходить к определению слишком педантично, то эта болезнь, подагра, относится только к суставу основания большого пальца ноги (самый распространенный симптом). Другие названия этого же вида подагрического артрита в зависимости от места его возникновения называют: гонагра, чирагра, рачидагра.
Но больному в момент его знакомства с подагрой абсолютно всё равно, как что называется. Потому что он испытывает невыносимую боль. Пронизанная иглами или как будто сдавленная тисками ступня, на которую невозможно опереться — это первое, сильное, внешнее проявление подагры. Но начинается болезнь намного раньше.
Боль – это существенная, но не единственная проблема. Подагра часто развивается в тесном сочетании с такими серьезными заболеваниями как гипертония и сахарный диабет, а это уже действительно влияет на продолжительность и качество жизни. Так что предлагаем ознакомиться, что это за болезнь, каковы ее симптомы, какие существуют способы лечения. А также рассмотрим, нужно ли придерживаться диеты и как это помогает при подагре.
Подагра, что это за болезнь?
Подагра начинается задолго до проявления первых симптомов. Вследствие нарушения обмена мочевой кислоты, избыток ее в виде кристаллов годами накапливается в суставах и мягких тканях. Генетическая предрасположенность, нарушение метаболического обмена, снижение функции почек и лишний вес – вот частые причины возникновения подагры.
Первый яркий симптом – это боль в суставе. К слову сказать, симптом не специфичный, то есть подобные боли возникают и при других заболеваниях суставов, что создает проблему при диагностике подагры. Боль очень острая, а воспаление сустава появляется мгновенно. При первых приступах подагры поражаются суставы ног: сустав большого пальца, голеностопа или колена.
При приступе начинает беспокоить один, реже два сустава. Из-за возникающего отека сустав увеличивается в размерах, краснеет и становится горячим. Как правило, приступ подагры проходит за неделю, из которых первые два дня самые тяжелые. Затем боль уменьшается, иногда даже без помощи противовоспалительных лекарств, и опять наступает спокойный период бессимптомного течения болезни.
При дальнейшем развитии подагры частота приступов увеличивается до 3-4 раз в год, они становятся более продолжительными, также болезнь захватывает большее количество суставов. Следующая стадия – это отложение солей мочевой кислоты (уратов) в мягких тканях, при этом они набухают и образуют тофусы, в том числе в почках, что грозит возникновением мочекаменной болезни.
Диагностика подагры
Чаще всего, по разным причинам, врачам приходится основываться на характерной клинической картине подагры. Когда у больного уже не в первый раз наблюдаются острые воспаления суставов ног, в анализах крови уровень мочевой кислоты более 480 мкмоль/л, а в момент приступа повышаются скорость оседания эритроцитов и С-реактивый белок.

Гарантированно подтвердить или опровергнуть диагноз подагры можно с помощью метода поляризационной микроскопии, получив кристаллы мочевой кислоты из синовиальной жидкости при пункции сустава.
Также в постановке диагноза может помочь ультразвуковая диагностика. На УЗИ при подагре видно два контура сустава. При достаточной квалификации специалиста УЗИ он поставит диагноз подагры или, допустим, артроза.
Лечение
Лечение при подагре условно можно разделить на два процесса:
- Лечение во время приступа подагры
Это только медикаментозное лечение, направленное на то, чтобы хоть как-то помочь преодолеть болевой приступ. Перечень лекарств, их сочетание и дозировки подбираются врачами индивидуально. Обычно в максимально возможных дозировках назначают нестероидные противовоспалительные препараты (НПВП) в сочетании с колхицином. Принимают лекарства обычно до полного снятия воспаления.
К слову сказать, во время первого приступа подагры еще надо найти силы добраться до врача. Потому что любые попытки перемещения чувствительны для больного сустава, так как на ногу наступить практически невозможно. Для таких случаев врач назначает короткий курс обезболивающих. Так что к следующему приступу подагры пациент, как правило, знает свой перечень лекарств, который должен быть у него в домашней аптечке.
- Профилактическое лечение заболевания в промежутках между кризисами
Еще более важная часть лечения – это профилактическая. От того насколько строго ее придерживаются пациенты, зависит насколько редко будут случаться приступы подагры. Их частоту можно сократить от нескольких раз в год до одного раза в несколько лет. Профилактическое лечение подразумевает соблюдение низкопуриновой диеты и приём лекарств.
При подагре главное ограничение в рационе питания — это алкоголь. В первую очередь, пиво и крепкий алкоголь. Потому что они задерживают выведение мочевой кислоты почками, из-за чего она накапливается в крови.
Мочевая кислота образуется из пуринов, которые поступают в организм человека вместе с пищей. При подагре потребление продуктов с высоким содержанием пуринов желательно сократить. И основное ограничение, как видно из таблицы, касается высокобелковой пищи.
Что желательно исключить и что сократить в своем рационе:
| Продукты которых следует избегать | Продукты которые следует ограничить | Продукты которые можно потреблять |
|---|---|---|
| алкоголь (пиво и крепкие напитки) | бобовые (фосоль, горох, бобы) | молоко и молочные продукты |
| мясные и рыбные бульоны | щавель, шпинат | зерновые (хлеб, каши, отруби) |
| морепродукты и ракообразные | томаты | картофель |
| печень | баклажаны | морковь |
| субпродукты (печень,почки,легкие) | редис | капуста |
| жареное мясо | цветная капуста | огурцы |
| копчености | спаржа | тыква |
| острые приправы, специи | грибы | лук |
| Шоколад, кофе, какао | рыба, икра | свекла |
| Мясные и рыбные консервы | отворное мясо, рыба | сельдерей |
| вино | орехи | |
| арбузы, дыни | ||
| ягоды и фрукты |
Главная роль в профилактическом лечении подагры отводится лекарственным препаратам, снижающим уровень мочевой кислоты в крови.
На начальном этапе обычно назначаются минимальные дозы и в дальнейшем они постепенно увеличиваются, ориентируясь на показатели мочевой кислоты в анализах крови, которые должны составлять 300-360 мкмоль/л.
Чем строже соблюдается низкопуриновая диета, тем меньше дозировка принимаемого препарата. А само лекарство, чтобы не допустить развития подагры и сократить частоту приступов, нужно принимать постоянно на протяжении многих лет.
Еще одной важной рекомендацией для предотвращения дальнейшего развития подагры является нормализация веса тела. Проще говоря, похудеть, если имеется избыточный вес. Повторимся, что лишний вес является одной из частых причин возникновения заболевания. Рекомендуем проверить свой ИМТ.
При нормальном весе не только снижается риск возникновения подагры, но и, если всё-таки заболевание диагностировали, нормальный вес не допустит дальнейшего развития и существенно снизит частоту приступов.
В подтверждение сказанного предлагаем посмотреть видеовыступление известного врача Мясникова А.Л., который знаком с подагрой по личному опыту. Отрывок, посвященный подагре, начинается с первой минуты. В данном видео рассматриваются вопросы трудности диагностики, постоянства лечения, и варианты медикаментов.
Хорошо. Давайте поговорим на тему альтернативного лечения.
Природные средства как альтернатива противовоспалительным препаратам.
При проведении исследований в некоторых случаях при приёме НПВП выявлено отсутствие снижения боли и припухлостей по сравнению с группой плацебо. То есть выводы некоторых научных исследований говорят о бесполезности противовоспалительных препаратов.
Веками люди использовали природные противовоспалительные средства растительного и животного происхождения, побочные действия которых не так опасны и проявляются реже. Наиболее часто используемые народные средства рассматриваются в этой статье.
Омега3. Исследования показали, что всем известный рыбий жир, содержащий Омега-3, полиненасыщенные жирные кислоты, является одним из самых эффективных природных противовоспалительных средств.
Эффективность биологического состава рыбьего жира в лечении артрита по сравнению с традиционными фармацевтическими противовоспалительными средствами была доказана положительными клиническими исследованиями. Рекомендуемая дозировка составляет в общей сложности до 5 г Омега-3 в день вместе с едой.
Салицин. Это одно из старейших растительных средств от боли и воспаления, содержащееся в коре деревьев семейства ивовых (осина, белая ива). Салицин из коры преобразуется печенью в салициловую кислоту и, как считается, имеет меньше побочных эффектов, чем аспирин. У него есть некоторые противопоказания к применению, ознакомиться с которыми можно по ссылке
Ресвератрол представляет собой вещество растительного происхождения. Полифенол находится в разных концентрациях во многих различных растительных источниках. Считается, что наибольшее его содержание в кожуре красного винограда и красном вине, а также чернике, шелковице.
Группа ученых (Elmali et al), сообщила в 2007 году, что внутрисуставная инъекция ресвератрола защищает хрящ и уменьшает воспалительную реакцию при моделировании остеоартроза коленного сустава. По выводам данного исследования клинических испытаний не проводилось.

Зеленый чай. Благодаря своим антиоксидантным свойствам, зеленый чай уже давно признан отличным профилактическим средством от сердечно-сосудистых и онкозаболеваний. Его противовоспалительные и хондропротекторные свойства продемонстрированы исследованиями совсем недавно. Рекомендуемая норма — 3-4 чашки в день.
Ссылки на исследования и описания других народных средств (куркума, эфирное масло ладана и пр.), а также информацию о механизмах подавления воспаления этими средствами можно найти в обозначенной выше статье.
Резюме
Итак, подведем итог вышесказанному. Подагра – это хроническая болезнь суставов, которая в первую очередь существенно влияет на качество жизни. Поначалу, когда вследствие нарушений происходит накопление мочевой кислоты в суставах и тканях, болезнь протекает без особых симптомов. Далее подагра проявляет себя болезненными приступами, которые могут случаться до нескольких раз в год. Для контроля над заболеванием требуется постоянное профилактическое лечение, состоящее из низкопуриновой диеты и приеме лекарств. Будьте здоровы!
Читайте также:


