Повреждения периферических нервов верхних и нижних конечностей
Повреждения периферических нервов верхних и нижних конечностей являются одним из частых и тяжелых видов травмы, хотя и в большинстве случаев не представляют угрозы для жизни в изолированной форме, но способны приводить к длительной потере трудоспособности с высокой частотой инвалидизацией пострадавшего.
В России ежегодно в операциях по поводу травмы нервов нуждается от 4 до 7 тысяч человек. По данным разных авторов, травмы нервов наблюдаются от 1% до 10% случаев от общего травматизма. Различные ранения конечностей сочетаются с травмами нервных стволов в 1,5% случаев, и в 20% случаев при более тяжелых повреждениях, сопровождающихся переломами костей. При этом около 60% пострадавших остаются инвалидами со стойкой утратой трудоспособности.
Многочисленные и запутанные анатомические варианты периферической нервной системы затрудняют понимание ее строения, что приводит к значительному числу ошибок диагностического, тактического и технического порядка в повседневной медицинской клинической практике.
Больные не всегда могут получать своевременную и квалифицированную медицинскую помощь и обращаются к нам после выписки из общехирургических, травматологических стационаров с анатомофункциональным и нейро-моторным дефицитом. Так как показания, сроки и объем оперативного вмешательства на поврежденном нерве могут быть определены лишь после детального клинико-неврологического и электрофизиологического исследования, а в определенных случаях и с применением других методов диагностики (УЗИ, МРТ, КТ-миелография и пр.).
Далеко не всегда повреждения нерва являются изолированными, в 12%-15% случаев повреждение периферических нервов сочетаются с ранениями магистральных сосудов, в 20%-29% – сухожилий, 14-25% – трубчатых костей, других органов и систем, что затрудняет оценку степени повреждения нервов на момент поступления больного в отделение неотложной помощи и определение тяжести его состояния. Это заставляет врачей экстренной службы акцентировать внимание на задачах, связанных с лечением опасных для жизни повреждений, оставляя вопрос о диагностике и восполнении утраченных функций верхних или нижних конечностей до стабилизации состояния пациента и устранения жизнеугрожающих осложнений. Это является оправданным, так как большинство отечественных и зарубежных специалистов считают, что первичый шов нерва во время первичной хирургической обработки раны оправдан только при совокупности целого ряда условий, таких как:
- уточненный неврологический и электрофизиологический диагноз (что порой является затруднительным по причине недостаточного технического оснащения, недостаточного обеспечения специализированным медицинским персоналом в клиниках, не имеющих нейрохирургических подразделений);
- наличие специалиста со знанием топографической анатомии периферических нервов, способного выполнить точную диагностику степени, характера и уровня повреждения нерва, с достаточным хирургическим опытом для выполнения адекватной интраоперационной диагностики с определением протяженности повреждения нервного ствола;
- чистая рана (резанная, колото-резаная, рубленная и пр.);
- опыт хирурга в данной области;
- время для выполнения технически сложной микрохирургической операции;
- наличие микрохирургического инструментария, тонкого шовного материала;
- наличие возможности наблюдать за больным на протяжении, по крайней мере, одного года с выполнением электронейромиографического контроля за качеством восстановления функции нервно-мышечного аппарата для своевременного уточнения показаний к повторной операции, если первая не принесла успеха.
Отечественный специалист в области повреждений периферических нервов Говенько Ф.С. показал на большом числе удачно в той или иной степени оперированных им пациентах, что в 70 % случаях травмы нервных стволов различного характера хирургические вмешательства являются необходимыми.
В отделении неотложной нейрохирургии НИИ скорой помощи им. Н. В. Склифосовского проводится активная работа по восстановительной нейрохирургии у пациентов с травмой периферических нервов при всех видах их повреждений, а именно:
- при открытых повреждениях (раны);
- при закрытых повреждениях;
- при комбинированных повреждениях;
- при травмах в результате врачебных действий во время операций и различных медицинских процедурах (ятрогенные повреждения).
- Острый (первые 3 недели после травмы) период. Когда истинное нарушение функций нерва еще не ясно по причине необъективности клинико-инструментальных методов диагностики на данном этапе травматической болезни нерва, обусловленной рядом патогенетических, морфолокических и нейрофизиологических законов восходящей и низходящей дегенерации нервного ствола, описанных Waller в 1850 году. В этом периоде возможно выполнение оперативного вмешательства либо в самые ранние сроки (непосредственно после получения травмы) при наличии открытой раны и визуального подтверждения нарушения структурной непрерывности нервного ствола при сохранении целостности центрального и периферического отрезков нерва (что возможно при выполнении первичной хирургической обработки) – так называемый первичный шов. Либо выполнение первично-отсроченного шва (2-4-е сутки после ранения), когда минует инкубационный период раневой инфекции, и рана может зажить первичным натяжением (например, в случае укушенных ран). Вышеупомянутые сроки являются наиболее благоприятными в отношении исходов при открытых ранениях нервов с нарушением их целостности.
- Ранний (от 3 недель до 2-3 месяцев), в этом периоде выявляется истинный характер нарушении функции нерва, будь то открытое или закрытое его повреждение, появляется возможность с достаточной точностью определить уровень, степень, характер и протяженность повреждения нервного ствола, что позволяет определиться с видом лечения, консервативное или хирургическое, а при выборе последнего, запланировать объем оперативного вмешательства и рассчитывать на хороший исход, так как в первые 3 месяца после ранения наблюдается наибольшая активность регенеративных процессов в поврежденных нервах.
- Промежуточный (подострый) период – от 2-3 до 6 месяцев. Если операция не выполнена в ранний и подострый периоды, ее можно предпринять и в более поздние сроки, однако, по данным многих авторов, степень полезного восстановления поврежденного нерва после его шва позднее 6-ти месяцев встречается реже, а в связи с прогрессивным увеличением диастаза концов пересеченного нерва, заставляет прибегать к более сложной технике реконструкции, которая так же неблагоприятно влияет на исход.
- Поздний период (от 6 месяцев до 3-5 лет). В этот период происходит медленная регенерация нерва, в частности, после оперативного вмешательства.
- Отдаленный (резидуальный) период – с 3-5 лет после травмы. Дальнейшее восстановление функций нерва невозможно. Оправдано выполнение операции на сухожильно-мышечном аппарате с целью улучшит функцию конечности при непоправимых повреждениях нервных стволов.
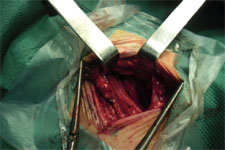
Межпучковый шов – в местах разветвления нервов (локтевой, малоберцовый).
При частичном повреждении нерва, измененные его участки иссекают. Если дефект не превышает 10 мм и возможно наложить шов конец-в-конец, выполняют частичный шов нерва.
РЦРЗ (Республиканский центр развития здравоохранения МЗ РК)
Версия: Клинические протоколы МЗ РК - 2017
Общая информация
Травма периферических нервов – различные по механизму повреждения нервных стволов периферических нервов, проявляющиеся болевым синдромом и симптомами снижения/выпадения моторной, сенсорной, вегетативной и трофической функции нерва дистальнее места травмы [1].
Код(ы) МКБ-10:
| МКБ-10 | |
| Код | Название |
| S44 | Травма нервов на уровне плечевого пояса и плеча |
| S54 | Травма нервов на уровне предплечья |
| S74 | Травма нервов на уровне тазобедренного сустава и бедра |
| S74.0 | Травма седалищного нерва на уровне тазобедренного сустава |
| S84 | Травма нервов на уровне голени |
| Т92.4 | Последствия травмы нерва верхней конечности |
| Т93.4 | Последствия травмы нерва нижней конечности |
Дата разработки протокола: 2017 год.
Сокращения, используемые в протоколе:
| ЭНМГ | – | электронейромиография |
| ВАШ | – | Визульная Аналоговая Шкала оценки боли |
| УЗИ | – | Ультразвуковая диагностика |
| МР | – | медицинская реабилитация |
| МДК | – | мультидисциплинарная команда |
| БСФ | – | Биосоциальные функции |
Пользователи протокола: нейрохирурги, травматологи, невропатологи
Категория пациентов: взрослые.
Шкала уровня доказательности:
| А | Высококачественный мета-анализ, систематический обзор РКИ или крупное РКИ с очень низкой вероятностью (++) систематической ошибки результаты которых могут быть распространены на соответствующую популяцию. |
| В | Высококачественный (++) систематический обзор когортных или исследований случай-контроль или Высококачественное (++) когортное или исследований случай-контроль с очень низким риском систематической ошибки или РКИ с невысоким (+) риском систематической ошибки, результаты которых могут быть распространены на соответствующую популяцию. |
| С | Когортное или исследование случай-контроль или контролируемое исследование без рандомизации с невысоким риском систематической ошибки (+). Результаты которых могут быть распространены на соответствующую популяцию или РКИ с очень низким или невысоким риском систематической ошибки (++ или +), результаты которых не могут быть непосредственно распространены на соответствующую популяцию. |
| D | Описание серии случаев или; Неконтролируемое исследование или; Мнение экспертов. |
| GPP | Наилучшая клиническая практика |


Классификация
Клиническая классификация
По уровню анатомического повреждения:
| Классификация Sunderland[2] |
| · 1 степень (Нейропраксия) |
| физиологическое пересечение, нет валлеровской дегенерации, базальная мембрана интактна. Транспорт по аксонам нарушен. Период восстановления от нескольких час до мес; в среднем 6-8 нед |
| · 2 степень (Аксонотмезис) |
| повреждение аксонов с сохраненными поддерживающими структурами (включая эндоневрий). Наблюдается валлеровская дегенерация. Восстановление происходит по 1 мм/д по мере того, как аксон прорастает по сохранившейся трубке. В некоторых случаях может быть диагностирована только ретроспективно. Если для достижения нужной мышцы требуется >18 мес, то восстановление после таких повреждений плохое. |
| · 3 степень |
| Повреждение эндоневрия, но эпиневрий и периневрий сохранены. Восстановление может быть от плохого до полного и зависит от степени внутрипучкового фиброза. При внешнем осмотре нерв может не выглядеть сильно поврежденным. |
| · 4 степень |
| Перерыв всех нервных и поддерживающих структур. эпиневрий сохранен. Нерв обычно выглядит отечным и увеличенным |
| · 5 степень (Невротмезис) |
| полное пересечение нерва или дезорганизация его рубцовой тканью, спонтанное восстановление невозможно |
| · 6 степень |
| Комбинация элементов 1 -ой -4 -ой степеней. Могут сохраняться некоторые чувствительные волокна (что приводит к положительному симптому Тинеля). |
Диагностика
МЕТОДЫ, ПОДХОДЫ И ПРОЦЕДУРЫ ДИАГНОСТИКИ
Диагностические критерии
Жалобы:
· появление боли при стимуляции объектом, в обычных условиях не причиняющим боль (холод провоцирует боль) – аллодиния;
· отсутствие боль в ответ на стимуляцию – анальгезия;
· длительная, жгучая боль – каузалгия;
· повышенная чувствительность к раздражителям – гиперестезия;
· пониженная чувствительность к раздражителям – гипестезия;
· высокая чувствительность организма к болевым раздражителям – гипералгезия;
· низкая чувствительность к раздражителям – гипоалгезия;
· боль по ходу нерва – невралгия;
· ощущения онемения, покалывания, ползания мурашек – парестезия
· парезы мышц дистальнее места травмы;
· в позднем периоде – трофические нарушения, характеризующиеся истончением и снижением тургора кожи, ее легкой ранимостью. Отмечается исчерченность и помутнение ногтей травмированной конечности.
Анамнез:
в анамнезе обязательно травматическое поражение (перелом кости, вывих, подвывих сустава, колото-резанные раны конечности и другие).
Физикальное обследование
Оценка силы мышц согласно Шкала мышечной силы Совета Королевского медицинского общества Великобритании [3]
| Степень | Сила |
| 0 | сокращения отсутствуют |
| 1 | намек на сокращения |
| 2 | активные движения при устранении силы тяжести |
| 3 | активные движения против силы тяжести |
| 4 4- 4 4+ | активные движения с сопротивлением незначительное сопротивление умеренное сопротивление значительное сопротивление |
| 5 | нормальная сила |
Лабораторные исследования: нет.
Инструментальные исследования:
Электромиография – нарушение проводимости нервного импульса по двигательным и чувствительным волокнам.[5]
По показаниям: УЗИ нервов – исследование применяется для оценки внутренней структуры и толщины нервов, используется в диагностике воспалительных процессов, травматических повреждений и патологических образований внутри нерва и вокруг него.
Показания для консультации специалистов:
· травматолог – при сочетании травмы нерва с травмой рядом расположенного мышечно-сухожильного ложа и костной патологии;
· сосудистый хирург – при сочетании травмы нерва с травмой рядом расположенного сосудистого пучка;
· невропатолог – при появлении симптомов с отсутствующей травмой нерва в анамнезе.
Диагностический алгоритм [7]:
Схема 1.

Дифференциальный диагноз
Наличие в анамнезе травмы периферического нерва различного генеза, характерная клинико-неврологическая симптоматика (болевой синдром в месте повреждения, парезы мышц дистальнее места травмы) и изменения на ЭНМГ, показывающие нарушение проводимости исключает необходимость в проведении дифференциального диагноза.

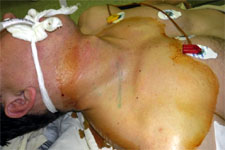
Повреждения нервов верхних и нижних конечностей - одни из частых и тяжелых видов травм
Повреждения нервов верхних и нижних конечностей, к сожалению, являются одним из частых и тяжелых видов травм, которые могут кардинально изменить качество и образ жизни человека, как в повседневной бытовой, так и в профессиональной среде. Значительное число ошибок диагностического, тактического и технического порядка в повседневной медицинской клинической практике, к сожалению, приводят к полной или частичной нетрудоспособности пациента, нередко вынуждают больных менять профессию, становятся причиной инвалидности.
Повреждения периферических нервов разделяют на закрытые и открытые.
- Закрытые повреждения: в результате сдавления мягких тканей руки или ноги, например, вследствие неправильного наложения жгута при кровотечении, в результате сильного ушиба или удара, длительного вынужденного положения конечности с давлением извне, как последствие переломов костей. Как правило, полного перерыва нерва в таких случаях не наблюдается, поэтому исход обычно благоприятный. В некоторых случаях, например, при вывихах костей кисти, вывихе стопы или крупного сустава, закрытых переломах костей конечностей со смещением отломков может возникнуть полный перерыв ствола нерва или даже нескольких нервов.
- Открытые повреждения являются следствием ранений осколками стекла, ножом, листовым железом, механическими инструментами и т. п. В этом случае повреждение целостности структуры нерва происходит всегда.
К сожалению, нередко повреждения нервов являются последствием оперативных вмешательств.
Наступающие изменения проявляются в зависимости от уровня повреждения нерва, характера травмы или длительности воздействия травмирующего агента различными синдромами расстройств функции.
Открытые повреждения периферических нервов. Волокна всех периферических нервов смешанного типа - двигательные, чувствительные и вегетативные волокна, количественные соотношения между этими видами волокон неодинаковы в разных нервах, поэтому в одних случаях более выражены двигательные нарушения, в других отмечается снижение или полное отсутствие чувствительности, в третьих - вегетативные расстройства.
Двигательные расстройства характеризуются параличами групп или отдельных мышц, сопровождающимися исчезновением рефлексов, а также со временем (через 1-2 недели после травмы) атрофией парализованных мышц.
Происходят нарушения чувствительности - снижение, исчезновение болевой,температурной, тактильной чувствительности. Боли, усиливающиеся в отсроченном порядке.
Вегетативная симптоматика - в первый период после травмы кожа горячая и красная, спустя несколько недель становится синюшной и холодной (сосудодвигательные нарушения), появление отека, нарушения потоотделения, трофические расстройства кожи – сухость, шелушение, иногда даже изъязвления, деформация ногтей.
При ранении подкрыльцового нерва невозможно отведение плеча, имеется атрофия дельтовидной мышцы, нарушение чувствительности в наружно-задней поверхности плеча. Поражение мышечно-кожного нерва исключает возможность одновременного разгибания предплечья и супинации кисти.
При поражении общего ствола седалищного нерва в верхней половине бедра утрачиваются сгибание и разгибание стопы и пальцев. Стопа свисает, нельзя стоять на носках и пятках. Чувствительные расстройства имеются на стопе и задней поверхности голени. Типичны вегетативные расстройства, трофические язвы стопы. Повреждение большеберцового нерва приводит к исчезновению сгибания стопы и пальцев. Стопа разогнута, пальцы находятся в когтеобразном положении. Чувствительность расстроена на задней и ненаружной поверхности голени, подошве и наружном крае стопы. Выражены вегетативные нарушения - болевой синдром. Отсутствие чувствительности имеется на передненижней поверхности голени.
Вот краткое описание нарушений, возникающих при травмах периферических нервов верхней конечности. Полноценная клиническая диагностика повреждений нервов, конечно, более сложная, и выполняется врачом с использованием дополнительных методов исследования.
При закрытых травмах, как правило, проводиться консервативное лечение длительностью около 1-2 месяцев, состоящее из физиотерапевтических воздействий (массаж, лечебная физкультура, электрогимнастика, тепловые процедуры, озокерит, парафин, диатермия, ионто-форез и т.д.), применения медикаментозных средств ( дибазол, прозевин), способствующих регенерации нерва и, как следствие, восстановлению утраченных функций и чувствительности. Необходимо использование также препаратов, снимающие боль - анальгетиков. Очень важно придать конечности правильное положение и обеспечить покой с помощью шин и других фиксирующих аппаратов.
При недостаточной эффективности консервативной терапии через 4-6 месяцев со дня травмы прибегают к оперативному лечению.
Опыт лечения больных с травмами нервов свидетельствует: чем раньше выполняется восстановительная операция, тем перспективнее возможность возобновления утраченных функций. Операция на нерве показана во всех случаях нарушения проводимости по нервному стволу (по данным исследований электромиографии).
Неполный перерыв, сдавление нервного ствола после ушибленно-рваных ран или тяжелых сочетанных травм конечностей способствует развитию диффузного рубцового процесса, ведущего к образованию рубцовой стриктуры, сдавливающей нервный ствол и приводящей к нарушению проводимости по нерву. В данной ситуации выполняется невролиз - бережное иссечение рубцовоизмененных тканей и рубцов эпиневрия, что устраняет компрессию аксонов и способствует улучшению кровоснабжения нерва и восстановлению проводимости на данном участке. Все оперативные вмешательства на периферических нервах выполняются с применением микрохирургической техники.
Микрохирургическая техника, используемая при операциях по восстановлению периферических нервов, позволяет создать оптимальные анатомические условия (точное сопоставление концов нерва с последующим сшиванием его) для полноценного восстановления функции нервов.
Травмы периферических нервов — различные по механизму повреждения нервных стволов периферической нервной системы. Проявляются болевым синдромом и симптомами снижения или выпадения моторной, сенсорной, вегетативной и трофической функции нерва дистальнее места травмы. Диагностируется травма периферического нерва по результатам неврологического осмотра и данным электрофизиологических исследований нервно-мышечного аппарата. Лечение может быть консервативным (обезболивающие, витамины, физиотерапия, неостигмин, вазоактивные препараты, ЛФК) и хирургическим (невролиз, аутопластика нерва, шов нерва, невротизация).
- Классификация травм периферических нервов
- Периоды травмы
- Симптомы травм периферических нервов
- Диагностика травм периферических нервов
- Лечение травм периферических нервов
- Цены на лечение
Общие сведения
Травмы периферических нервов в соответствии с различными данными составляют 1-10% от общего числа травм. Раны конечностей сопровождаются повреждением нервных стволов в 1,5% случаев, а переломы — в 20% случаев. Зонами, при повреждении которых наиболее часто наблюдается травмирование нервов, являются верхняя треть плеча, подмышечная впадина, нижняя часть бедра и верхняя часть голени. На долю последних двух приходится до 65 % всех травм периферических нервных стволов.
Каждый год в России до 7 тыс. человек нуждаются в хирургическом лечении, показанием к которому является травма периферического нерва. Многие пациенты выписываются из травматологических или общехирургических клиник с имеющимся нейро-моторным дефицитом. Отсутствие своевременной квалифицированной помощи специалистов в области неврологии и нейрохирургии приводит к инвалидизации пациентов, большинство из которых являются лицами трудоспособного возраста. По некоторым данным стойкая потеря трудоспособности наблюдается у 60% пострадавших.

Классификация травм периферических нервов
По характеру повреждения травма периферического нерва классифицируется как сдавление (компрессия), сотрясение, контузия (ушиб) и анатомический перерыв. Последний бывает частичным (неполным), полным и внутриствольным. При частичном и внутриствольном перерыве сохраняется возможность спонтанной регенерации нерва за счет врастания аксонов концевых отделов его центрального отрезка в периферический участок. Скорость этого процесса составляет 1 мм в сутки. Значительное повреждение нерва приводит к формированию рубца и расстройству проводимости дистальнее места травмы. Полный анатомический перерыв с расхождением концов или наличием между образовавшимися отрезками нерва препятствия в виде костного осколка, рубца, инородного тела обуславливает развитие невриномы. Исходом ушиба нервного ствола или кровоизлияния в него также может стать невринома.
С другой стороны, все повреждения нерва подразделяются на открытые, наиболее часто приводящие к анатомическому перерыву нерва, и закрытые, при которых возможны сотрясение, компрессия или ушиб нерва. К открытым повреждениям относятся различные ранения: колотые, рваные, резанные, рубленые, огнестрельные. При этом возникает опасность прямого инфицирования тканей раны. Закрытая травма периферического нерва возможна при ушибе, ударе тупым предметом, сдавлении конечности, чрезмерной тракции. К закрытым относят повреждения нерва при вывихе и при закрытом переломе, его компрессию посттравматическими рубцами, гематомой, костной мозолью и т. п.
В отдельных случаях имеют место комбинированные травмы, при которых открытое травмирование нерва сочетается с его закрытым повреждением. Особую группу составляют ятрогенные травмы периферических нервных стволов, возникающие как осложнение ряда хирургических операций или различных медицинских манипуляций.
Острый период занимает 3 недели с момента травмы нерва. В этот период происходит распространение дегенеративных изменений, возникающих в нервном стволе после его травмы. В силу определенных нейрофизиологических законов этого процесса точно оценить степень нарушения функции травмированного нерва в острый период не представляется возможным. В этом периоде хирургическое лечение выполняется при открытых повреждениях с визуализацией анатомического перерыва нерва при сохранности целостности образовавшихся отрезков. В таких случаях возможно выполнение первичного шва нерва в ходе ПХО раны в ранние сроки после травмы или наложение спустя 2-4 дня первично-отсроченного шва.
Ранний период длится от 3 недель до 3 месяцев после повреждения и характеризуется самой высокой регенеративной активностью поврежденных тканей нерва. В раннем периоде можно точно установить степень, вид, уровень и протяженность повреждения; совместно с нейрохирургом решить вопрос лечебной тактики (консервативная или оперативная) и определить оптимальный объем операции.
Подострый, или промежуточный, период — 3-6 месяцев от травмы. Происходит существенное снижение скорости регенеративных процессов и увеличение степени расхождения (диастаза) концов, образовавшихся в результате анатомического перерыва нерва. Оперативное лечение возможно, но требует применения сложных реконструктивных техник и приносит меньший результат.
Поздний период — от 6 месяцев до 3-5 лет после того, как произошла травма нерва. В силу значительного снижения способности к репарации и нарастания дегенеративных изменений в травмированном нервном стволе хирургическое лечение в этот период приводит к существенно меньшему функциональному восстановлению.
Резидуальный, или отдаленный, период — спустя 3-5 лет после повреждения. Функциональное восстановление нерва не представляется возможным. Для улучшения функции пораженной конечности возможно проведение ортопедических сухожильно-мышечных хирургических вмешательств.
Симптомы травм периферических нервов
Травма периферического нерва любой локализации характеризуется наличием нескольких групп симптомов: двигательных (моторных), чувствительных (сенсорных), вегетативных (вазомоторных и секреторных) и трофических.
Двигательные расстройства характеризуются возникающим сразу после травмы периферическим парезом мышц, иннервируемых участком поврежденного нерва, расположенным дистальнее места травмы. Парезы сопровождаются мышечной гипотонией и гипорефлексией. Со временем приводят к атрофическим процессам в мышцах. При оценке зоны пареза следует учитывать возможности перекрестной иннервации некоторых мышечных групп.
Сенсорные нарушения подразделяются на симптомы раздражения (боли, гиперпатия и парестезия) и симптомы выпадения (гипестезия и анестезия), которые обычно сочетаются. Частичное повреждение нервного ствола сопровождается преимущественно болями и парестезиями. Боли усиливаются при пальпации нервного ствола ниже места травмы.
Отмечается симптом Тинеля — возникновение при поколачивании в зоне повреждения боли, стреляющей по ходу нерва в дистальном направлении. В случае полного анатомического перерыва симптом Тинеля отрицателен. Появление боли или ее усиление в более позднем периоде свидетельствует о восстановлении чувствительности вследствие репарации нервных волокон. При этом наиболее выражена гиперпатия, зачастую носящая форму каузалгии.
Как правило, в первые дни после травмы определяется зона тотальной анестезии — отсутствия всех видов чувствительности. Ее размер и локализация могут варьировать в связи с индивидуальными особенностями перекрестной сенсорной иннервации. Обычно по краю области анестезии проходи смешанная зона с участками гипестезии и гиперпатии. По мере восстановления нерва область анестезии трансформируется в область гипестезии, а затем (при своевременном восстановлении целостности нервного ствола) происходит нормализация чувствительности.
Вегетативная дисфункция проявляется в виде ангидроза кожи в зоне анестезии. Примерно в этой же области наблюдается покраснение и подъем местной температуры кожи, что спустя 3 недели сменяется похолоданием и бледностью. Зачастую наблюдается локальная пастозность тканей.
Трофические изменения развиваются в более позднем периоде. Характеризуются истончением и снижением тургора кожи, ее легкой ранимостью. Отмечается исчерченность и помутнение ногтей травмированной конечности. В позднем периоде трофические изменения могут затрагивать связки, сухожилия и капсулу сустава с формированием его тугоподвижности, а также кости с развитием остеопороза.
Диагностика травм периферических нервов
Первичный осмотр пациента зачастую проводится травматологом. Травма периферического нерва является показанием для направления пострадавшего к нейрохирургу или неврологу. Топика поражения устанавливается по данным неврологического осмотра и результатам ЭФИ нервно-мышечной системы. При помощи электронейрографии можно установить увеличение порога проводимости нервного ствола. Однако опыт показал, что эти данные могут быть недостаточно точны. В связи с эти дополнительно рекомендуется проведение стимуляционной электромиографии. При наличии соответствующего оборудования лучшим вариантом является комплексное ЭНМГ-исследование, позволяющее оценить функциональное состояние, как нерва, так и иннервируемых им мышц.
С целью диагностики повреждений костно-суставного аппарата проводится рентгенография костей и суставов, в сложных случаях — КТ кости, УЗИ или МРТ сустава. При помощи этих исследований можно также выявить факторы компрессии нервного ствола.
Лечение травм периферических нервов
Не всегда травма периферического нерва имеет изолированный характер. При сочетанных повреждениях и политравме на первый план выходит лечение жизненно опасных повреждений. После стабилизации состояния пациента переходят к вопросу лечения поврежденного нерва. Оно должно проводиться квалифицированным специалистом. Если речь идет о хирургическом лечении, то операция должна осуществляться нейрохирургом в профильном отделении с наличием необходимых микрохирургических инструментов.
Консервативная терапия осуществляется при закрытых повреждениях нервов и в комбинации с хирургическим лечением. Она направлена на создание оптимальных условий для скорейшей регенерации нервных волокон. В остром периоде показана иммобилизация. Фармакотерапия проводится инъекционными препаратами витаминов гр. В, никотиновой кислотой с бендазолом, неостигмином. При необходимости в схему лечения включают анальгетики и седативные. С 4-ой недели назначают АТФ. Широко используют физиотерапию: УВЧ с 3-го дня травмы, электрофорез, СМТ. Спустя 2 недели УВЧ заменяют диатермией, рекомендуют ЛФК, парафиновые аппликации, массаж. Спустя 1,5-2 месяца показано грязелечение, озокеритотерапия, водолечение (хвойные, сероводородные лечебные ванны).
Отсутствие эффекта консервативной терапии и открытая травма периферического нерва с визуализацией его прерывания являются показанием к хирургическому лечению. Оптимальными сроками выполнения операции считаются первые 3 месяца после травмы. К реконструктивным операциям на периферических нервах относятся: шов нерва, невролиз, межпучковая пластика нерва аутотрансплантатом из наружного кожного нерва голени. При компрессии нерва производят его декомпрессию нервного ствола, при необходимости формируют новое ложе. При невозможности реконструкции нервного ствола осуществляют невротизацию — вшивание в дистальный конец поврежденного нерва менее функционально значимого нервного ствола. В резидуальном периоде с целью повышения функциональности конечности ортопедами могут быть проведены сухожильно-мышечные операции.
Читайте также:


