Повреждение капсулы сустава большого пальца ноги
Содержание
- 1 Симптомы травмы плюснефалангового сустава большого пальца
- 2 Патогенез и профилактика
- 3 Клиническая картина
- 3.1 Анамнез и жалобы
- 3.2 Физикальное исследование
- 3.3 Классификация травм
- 3.4 Лучевая диагностика
- 4 Лечение
- 5 Возвращение к спорту
- 6 Повязки на большой палец ноги
- 6.1 Упражнения для большого пальца ноги
- 7 Читайте также
- 8 Литературные источники
Симптомы травмы плюснефалангового сустава большого пальца [ править | править код ]
- Механизм повреждения: чрезмерное тыльное (или подошвенное) сгибание большого пальца.
- Боль при движении в I плюснефаланговом суставе.
- Припухлость I плюснефалангового сустава.
- Боль при опоре на больную ногу (при стоянии, ходьбе и беге).
Патогенез и профилактика [ править | править код ]
Было отмечено, что частота травмы плюснефалангового сустава большого пальца возросла с распространением искусственных покрытий на стадионах. С наибольшей частотой повреждение возникает у игроков в футбол, в том числе американский, но встречается и в других видах спорта, где неизбежно сильное тыльное или подошвенное сгибание в I плюснефаланговом суставе. Эта травма, несмотря на традиционное причисление ее к разряду легких, всегда влечет за собой ближайшие и отдаленные последствия, а суммарное время, на которое спортсмены выбывают из игры по причине травмы I плюснефалангового сустава, сопоставимо с таковым при растяжении связок голеностопного сустава. Правда, растяжение связок встречается намного чаше.
Повреждение возникает в результате переразгибания плюснефалангового сустава большого пальца стопы при опоре на ногу. Проксимальная фаланга смещается к подошве и заходит под головку плюсневой кости, связки и капсула сустава максимально натягиваются, и дальнейшее переразгибание приводит к разрыву подошвенных и коллатеральных связок плюснефалангового сустава или перелому основания проксимальной фаланги или головки плюсневой кости. Обычно подобная травма возникает в американском футболе, когда на опорную ногу нападающего форварда в момент толчка сзади падает другой игрок. То же происходит при ударе сзади по стопе в момент ее максимального подошвенного сгибания с опорой на большой палец.
Повреждение можно предотвратить путем ограничения подошвенного или тыльного сгибания в I плюснефаланговом суставе. Нормальный объем движений в этом суставе сильно различается: от 3 до 43° для тыльного сгибания и от 40 до 100° для подошвенного. У людей, от природы наделенных малоподвижными суставами, риск травмы повышен и необходимо бинтование. В профилактике могут помочь ортопедические стельки, например мортоновские или со стальной пластиной.
Клиническая картина [ править | править код ]
Итак, переразгибание плюснефалангового сустава большого пальца влечет за собой разные повреждения: от растяжений связок до отрывов подошвенных или тыльных связок с переломами головки плюсневой кости или основания фаланги или без них. При повреждении сухожилий сгибателей страдают сесамовидные кости.
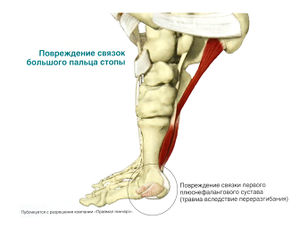
Тренер или врач у боковой линии должны очень внимательно отнестись к спортсменам, которые прихрамывая покидают поле. Сами игроки расценивают повреждение большого пальца как легкую травму, что удлиняет период выздоровления и приводит к поздним осложнениям. Характерны жалобы на боль в суставе и невозможность опираться на поврежденную стопу.
Оценивают объем и болезненность активных и пассивных движений в поврежденном суставе и сравнивают результаты с характером движений на противоположной стороне. В норме движения в суставе безболезненны. Появление боли в положении крайнего сгибания или разгибания позволяет определить локализацию повреждения — на тыльной или подошвенной поверхности. Определяют силу длинных сгибателя и разгибателя большого пальца, чтобы исключить их отрыв. Для оценки целости коллатеральных связок исследуют стабильность сустава с помощью абдукционной и аддукционной проб.
Разработана классификация, позволяющая определить тяжесть повреждения.
- Степень 1 —- растяжение связок.
- Локальная боль.
- Незначительные припухлость и синяк.
- Объем движений слегка ограничен и болезнен,
- Легкая боль при опоре на ногу.
- Степень 2 — частичный разрыв капсульно-связочного аппарата,
- Разлитая боль и сильная болезненность.
- Заметные припухлость и синяк,
- Объем движений умеренно снижен,
- Легкая или умеренная боль при опоре на ногу,
- Отчетливая хромота.
- Степень 3 — полный разрыв капсульно-связочного аппарата с отрывными и остеохондральными переломами или без них.
- Очень сильная разлитая болезненность в области поврежденного сустава.
- Выраженные припухлость и синяк.
- Движения очень болезненны, и их объем значительно снижен.
- Больной не может нормально ходить.
После клинического обследования могут потребоваться дополнительные методы для уточнения тяжести повреждения. На наш взгляд, боль при движении в суставе — показание к рентгенографии. При подозрении на более тяжелое повреждение следует использовать более точные методы.
Рентгенография позволяет выявить отрывные переломы, остеохондральные переломы головки плюсневой кости или основания проксимальной фаланги, смешение сесамовидных костей, увеличение промежутка между частями расщепленных сесамовидных костей, разрушение субхондральной кости при повреждении хряша. При подозрении на повреждение коллатеральных либо тыльных или подошвенных связок выполняют рентгенограммы в положении крайнего сгибания, разгибания и отведения большого пальца. При подозрении на усталостный перелом сесамовидных костей проводят сцинтиграфию. Для диагностики отрывных переломов, особенно подошвенной пластинки, можно использовать МРТ.
Лечение [ править | править код ]
Лечение главным образом консервативное. В начальный период (первые 48 ч после травмы) придерживаются общих принципов при повреждениях мягких тканей: покой, холод, тугая повязка, приподнятое положение ноги — и используют криотерапию. Важнейшее условие восстановления после таких повреждений — полный покой до восстановления безболезненных движений. При повреждениях 1-й степени спортсмен, как правило, сразу может приступить к реабилитации и легким растягивающим упражнениям, если они безболезненны. Для защиты большого пальца можно использовать бинтование и фиксаторы (буферы).
При повреждениях 2-й степени может потребоваться освобождение от тренировок и соревнований на 5—-14 дней. Принципы лечения те же, что и при повреждениях 1-й степени.
При повреждениях 3-й степени лечение зависит от характера травмы. Начальное лечение такое же, как при повреждениях 1 -й или 2-й степени. В течение нескольких дней спортсмену часто необходимы костыли, чтобы дать пальцу покой.
При повреждениях 3-й степени может потребоваться операция. Отрывы капсулы и повреждения коллатеральных связок обычно излечиваются консервативно, но переломы, в том числе отрывные остеохондральные, невправляемые вывихи требуют хирургического вмешательства. Поздние осложнения, такие как несрастание остеохондральных переломов, переломов сесамовидных костей, суставные мыши поздние приобретенные деформации, например варусная деформация большого пальца или тугоподвижность I плюснефалангового сустава, при неудачном консервативном лечении тоже требуют хирургического вмешательства.
Возвращение к спорту [ править | править код ]
При повреждениях 1-й степени спортсмен может выйти на поле после исчезновения боли. При повреждениях 2-й степени крайне важно дождаться исчезновения боли, прежде чем выпустить спортсмена на поле. При повреждениях 3-й степени для восстановления может потребоваться от 4 до 8 нед. Эти повреждения могут привести и к завершению спортивной карьеры, поэтому крайне нежелательно возобновлять тренировки, пока специальные упражнения не даются без боли.
Повязки на большой палец ноги [ править | править код ]
Сначала необходимо определить, какое движение: пассивное сгибание или разгибание большого пальца причиняет боль спортсмену (рис. 2.19). Наложение повязки начинают с якорных полосок вокруг середины стопы и большого пальца. Затем, в зависимости от того, какое движение вызывало боль, накладывают продольные полоски лейкопластыря либо вдоль тыльной поверхности стопы для предотвращения чрезмерного сгибания большого пальца, либо вдоль подошвенной поверхности стопы для предотвращения его переразгибания (рис. 2.20). Иногда продольные полоски накладывают как на тыльную, так и на подошвенную поверхности стопы. По желанию спортсмена можно делать повязку эластичным лейкопластырем.
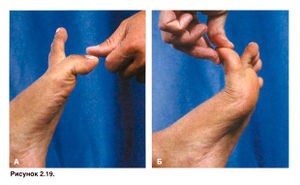
Рисунок 2.19. Сгибание и разгибание большого пальца стопы перед наложением повязки.
Рисунок 2.20. Повязка при повреждении связок большого пальца стопы. А—Б. Наложите якорные полоски на стопу и на палец. В—Г. Для предотвращения пере-разгибания пальца наложите продольные полоски лейкопластыря на подошву. Д. Для предотвращения чрезмерного сгибания и разгибания пальца наложите продольные полоски лейкопластыря на подошву и на тыл стопы. Е. Наложите дополнительные полоски лейкопластыря для укрепления повязки. Ж—3. В завершение наложите фиксирующие полоски вокруг пальца и стопы.
Вместе с повязкой можно использовать стальные стельки (рис. 2.21).
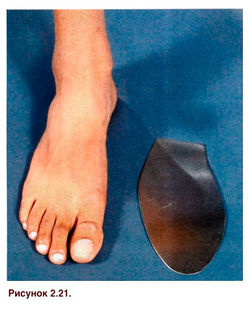
Рисунок 2.21. Стальная стелька помогает ограничить сгибание и разгибание большого пальца стопы.
Показаны те же упражнения, которые проводятся для укрепления и растяжки продольного свода стопы (см. Растяжение мышц и связок стопы) с особым вниманием к большому пальцу.

Разрыв связок (полный или частичный)
Разрыв связок – один из наиболее часто встречающихся видов повреждения опорно-двигательного аппарата. Разрывы связок неизбежно приводят к двигательным нарушениям. Тяжесть этих нарушений зависит от степени и локализации разрыва связок, а также от того, как и какими методами лечить данное повреждение.
Несмотря на свой маленький размер, голеностоп принимает на себя полный вес тела при ходьбе. По природе он достаточно защищён связками, соединяющими суставы, однако никто не застрахован от надрыва или разрыва связок голеностопа.
Травма в суставе может произойти по разным причинам. В зависимости от тяжести повреждения связок, человек полностью выпадает на определённый период из привычной жизни, поскольку голеностоп перестаёт быть функциональным.
- Причины возникновения растяжения связок голеностопа
- Сколько заживает растяжение голеностопного сустава?
- Оказание первой медицинской помощи
- Медикаментозное лечение
- Заключение
Большинство считает, что такие травмы свойственны людям, занимающимся исключительно узкой спортивной направленностью: футбол, паркур или, например, танцы. Однако по данным медицинской статистики, это может случиться абсолютно с каждым. Разрыв связок голеностопного сустава — довольно частое бытовое повреждение.
Если исключить наиболее опасные виды спорта, в повседневной жизни травмы растяжения суставов в нижних конечностях случаются при таких обстоятельствах:
- падение;
- резкое изменение положения стопы при движении (ходьба, бег)
- вывихи голеностопа при ношении неподходящей обуви по неровной или скользкой поверхности (туфли на высоком каблуке у женщин, различные виды спортивной обуви которые не фиксируются на голеностопном суставе);
- удар или ушиб травмирующий и приводящий в непривычное положение стопу.
Вывих пальца на ноге (большого и мизинца): симптомы и лечение
В пальцах ног находится большое количество нервных окончаний.
При травме пальца в мозг мгновенно поступает импульс, проигнорировать и не заметить ее сложно.
Чаще всего пальцы ног повреждаются у профессиональных спортсменов или просто у любителей подвижных игр.
Травмировать пальцы на нижних конечностях очень легко в быту, при неосторожном движении или быстром перемещении. Чаще всего диагностируется ушиб – повреждение мягких тканей, кожи, мышц, связок или сухожилий. Но нередко случается и вывих большого пальца ноги.
Наиболее распространена комбинированная травма – ушиб и вывих. Причиной обычно является удар по пальцу тяжелым предметом или удар пальца о твердую преграду – камень, стену, ступеньку. В частности, вывих мизинца на ноге, а иногда и перелом этого пальца происходит при ударе об угол двери, кровати или порог.
Особенность такой травмы в том, что, несмотря на незначительное повреждение, человек моментально теряет подвижность. Пальцы на ногах отвечают за правильное распределение нагрузок и равновесие при ходьбе. Если один из них поврежден, пациент не может передвигаться без боли и хромоты.
Растяжение связок и вывих пальца на ноге помогут распознать и не спутать с другой травмой такие симптомы:
- Боль в момент удара.
- Быстро нарастающая отечность поврежденного пальца.
- Часто царапины, ссадины на коже, повреждения ногтя.
- Если произошло не растяжение, а вывих, палец смещается со своей обычной позиции.
- При трещине кости или ее раздроблении отек и гематома выражены очень ярко и возникают практически сразу. Болевой синдром очень сильный, пошевелить пальцем пострадавший не может.
Симптомы при незначительном повреждении могут быть смазаны – в некоторых случаях пациент ходит с вывихом или переломом пальцев ноги несколько дней и не обращается в травмпункт, пока конечность не начинает сильно отекать и синеть.
Если подозревается растяжение связок, или же наблюдаются симптомы вывиха, в первую очередь следует оказать первую помощь. Самостоятельно вправлять палец не рекомендуется, он может быть сломан, и самолечение приведет в данном случае к смещению кости и другим осложнениям.
Первая помощь включает такие действия:
- Приложить холод к пострадавшим пальцам – это поможет снять такие симптомы, как отеки и частично боли, а кроме того, предотвратит образование гематомы;
- Наложить тугую повязку на стопу – пальцем сейчас, до того, как врач его осмотрит и назначит лечение, лучше не шевелить. При наложении повязки пострадавший палец обычно приматывается к остальным;
- Принять обезболивающее средство, если болевой синдром очень сильный.
Если есть симптомы открытого перелома – рана на пальце, кровотечение, смещение фаланги, торчащая кость или ее осколок, нужно в первую очередь остановить кровь с помощью давящего жгута, затем наложить шину на пострадавшую конечность и немедленно отправляться к врачу.
Прикладывание кубиков льда или обтирание конечности льдом очень эффективно при такого рода травмах, так как снимает припухлость и тем самым способствует снижению боли.
Но если человек страдает сахарным диабетом, этого делать нельзя: кровообращение у таких пациентов и так замедлено, особенно в нижних конечностях, и лед в данном случае, хотя и устранит неприятные симптомы, может очень навредить.
Категорически не рекомендуется греть палец или использовать мази и другие средства с согревающим эффектом до осмотра врача.
В чем заключается дальнейшее лечение травмы пальца?
- Растяжение связок пальцев ног может успешно лечиться в домашних условиях. Лечение заключается в наложении тугой повязки и прикладывании холодных компрессов в первые двое суток. Затем, напротив, используются мази и гели с разогревающим действием, которые снимают воспаление связок и способствуют быстрому восстановлению подвижности.
- При вывихе палец часто деформирован и смещен в сторону, вперед или назад. Поврежденный сустав опухший и очень болезненный, порою к нему невозможно прикоснуться, человек не может надеть обувь и ступить на ногу. После того, как рентген подтвердит не растяжение связок, а именно вывих, врач-травматолог произведет вправление сустава. Эту процедуру лучше сделать как можно раньше. Обычно анестезия не используется при такой манипуляции, хотя вправление достаточно болезненно. Дальнейшее лечение такое же, как и при вывихе: тугая повязка, холод, затем противовоспалительные и обезболивающие препараты местного действия. Если боли очень сильны, можно принимать такие лекарства и в форме таблеток.
Отдельное лечение требуется ногтям, пострадавшим при травме пальцев. Часто ногти надкалываются или частично отваливаются. В этом случае нужно плотно зафиксировать ноготь бинтом или пластырем и подождать. Если за 7-10 дней он не восстановится и не прирастет, имеет смысл его срезать. Первая помощь при вывихах и ушибах не всегда уделяет внимание ногтю, но и забывать о нем не стоит.
Жалеть ноготь не нужно – он все равно отпадет сам по себе через какое-то время, но до этого будет причинять массу дискомфорта, под ним может развиться воспаление или грибок. Лечить такие заболевания очень долго и неприятно. Потому лучше решить проблему сразу – новый здоровый ноготь отрастет за несколько недель.
Диагностика и профилактика артроза
Почему возникает необходимость предупреждения суставных заболеваний, и зачем организму комплексная профилактика артроза? Заболевание артроз – это продолжительное воспаление суставов, когда один или их группа слишком повреждены. Артроз числится среди болезней, вызывающих нетрудоспособность. Причиной дегенеративно-дистрофических изменений сустава является воспаление и деформация костной ткани.
Именно повреждение хряща, сопровождаемое характерной болью, сразу выдает наличие заболевания. Как только сустав перестает быть упругим и гибким, возникает неизбежное трение костей, и в результате даже незначительных нагрузок они повреждаются. Вследствие нарастающего кальцифицирования теряется прочность связок и возникает недуг.
В последнее время медики отмечают, что многие заболевания, ранее встречающиеся в основном у взрослых, все чаще стали появляться и у детей. К таким относится и заболевание артроз. Артрозы бывают разные. Сколько суставов в организме человека, столько потенциальных локаций развития заболевания. Преимущественно встречается артроз коленного сустава (гонартроз) и более опасный по последствиям – артроз тазобедренного сустава (коксартроз). Воспаления плечевого сустава и стопы менее типичны, но не менее болезненны.
Суть патологических изменений суставного хряща состоит в процессе видоизменения и последовательного воспаления всех сопутствующих элементов: субхондральной кости, всех связок и капсулы. Периартикулярные мышцы и синовиальная оболочка тоже страдают от артроза. Безусловно, больше всего подвержены данному заболеванию пожилые люди.
Артроз возникает тогда, когда человеку длительное время не хватает воды, т.е. он либо пьют в очень маленьких количествах, либо заменяет на какие-либо напитки. В данном случае в организме собираются мочекислые соли. Кроме того, соли собираются при недостатке витамина С, который их растворяет и транспортирует кислород в клетки.
Наиболее часто артроз возникает при нескольких факторах риска.
- Травматических повреждений коленного сустава.
- Избыточной массы тела.
- Повышенных физических нагрузок, в том числе, при занятиях профессиональным спортом.
- Предшествующих заболеваний (как правило, артритов различной этиологии).
- Слабого связочного аппарата.
- Нарушения обмена веществ.
Диагностика артроза в основном состоит из рентгена, исследования синовиальной жидкости в лаборатории (определяют природу заболевания: инфекция это или отложение солей), врачебный осмотр и составление истории болезни (вид боли, определение их формы и уровня подвижности), общие анализы мочи, крови (плюс ее биохимический анализ) и иммунологическое исследование.
Первые признаки патологии, чаще всего, проходят совершенно незаметно. Симптоматика у каждого человека может быть различной, а степень выраженности воспалительных реакций зависит от стадии болезни. Признаки заболевания можно распознать по следующим симптомам:
- при движении можно услышать грубый хруст, который появляется из-за неровных суставных поверхностей;
- при физических нагрузках возникает боль, которая потом исчезает, стоит человеку отдохнуть.
- характер болевых ощущений тупой и непостоянный, усиливающийся в сырую погоду и при нахождении стопы в воде;
- проявляется утренняя скованность и тугоподвижность суставов в течение дня и напряжение мышц в определенной области;
- постепенная деформация суставов с костными разрастаниями, что влечет за собой изменение положение тела, вследствие того, что человек стремится разгрузить больной сустав;
- над пораженными суставами возникает периодическая отечность, припухлость и покраснение кожи;
- общее повышение температуры тела, но этот симптом может указывать на любые поражения в суставах.
Суставы теряют нормальное функционирование по двум причинам, если нагрузки на них невелика и ограничена подвижность, и наоборот при излишних нагрузка и резких движениях.Поэтому для профилактики артроза рекомендуется вести активный образ жизни, и не выполнять слишком резких движений. Прекрасно, если человек совершает ежедневные пешеходные прогулки.
Если учесть все факторы риска, то в молодости это – генетика, а в пожилом возрасте изменения гормонального фона. В первом случае профилактика артроза будет заключаться в укреплении общего соматического здоровья, прием препаратов кальция и фосфора, регулярный санаторный отдых. Здоровье суставов у молодых зависит от правильной нагрузки, распределенной на каждую их группу, потому активные занятия спортом могут негативно повлиять на функционирование суставов.
Люди старшего возраста (после 50) подвержены гормональным изменением, что сказывается на состоянии суставов. Таким пациентам проводится терапевтическое лечение гормонального сбоя, как метод профилактики обострения и заболевания суставов. Также будет полезно проводить физиотерапевтические процедуры в стационарных условиях. Самостоятельно в домашних условиях можно проводить массаж пальцев. Методика массажирования суставов на пальцах:
- сначала активно растереть ладони до того момента, как руки станут теплыми;
- большим и указательным пальцем поочередно растереть каждую фалангу на обеих руках, начиная от ногтя и до ладони;
- затем ладонью сжатой в кулак, взять палей и вращательными движениями растирать;
- по 20 раз активно сгибать и разгибать каждый палец, после – все вместе;
- сложить вместе ладони и максимально сильно сжимать пальцы, до появления болезненных ощущений в мышцах.
Профилактика заболевания суставов достаточно проста, и такие патологии, как артроз стоят того, чтобы проводить ее ежедневно. В стационарных условиях может назначаться электрофорез с травами и лекарственными препаратами, которые способствуют заживлению и восстановлению дистрофических изменений.
Психологический фактор важен, как и при любой другой патологии, потому вместе с вышеперечисленными рекомендациями, нужно оставаться в хорошем настроении и избегать стрессовых ситуаций.
Гнойный артрит — это воспаление сустава. Характеризуется оно тем, что в полость сустава попадает инфекция, которая начинает там активно развиваться. Причины гнойного артрита коленного сустава: проникновение стафилококков или других бактерий, травмы. Именно это провоцирует гнойный артрит более чем в 80% случаев.
Если вовремя заняться лечением, то болезнь можно удачно остановить. Но если запустить заболевание и не принимать никаких мер, то могут развиться побочные эффекты. А они могут быть весьма страшными: сепсис, абсцесс, флегмон. Иногда это даже приводит к потере конечности.
Гнойный артрит коленного сустава или локтя не может развиваться незаметно. Как правило, болезнь имеет свои характерные и ярко выраженные симптомы. Они проявляются у человека сразу же после того, как инфекция попадает в сустав и начинает в нем разрушать ткани. Рассмотрим эти симптомы более подробно.
- Головная боль, чувство слабости и постоянный озноб — вот основные общие симптомы интоксикации. Как правило, появляются они только после того, как в суставной сумке накапливается достаточное количество гноя. В особо тяжелых случаях может значительно повышаться температура тела (до 38 и выше градусов).
- У человека резко повышается потоотделение. Особенно потеют те участки тела, вблизи которых развивается гнойный артрит. Обычно даже потоотделение может сопровождаться лихорадкой. В это время не рекомендуется допускать переохлаждения тела.
- Когда гной накапливается не только в суставной сумке, но еще и поражает часть сустава, начиная его разрушать, кожные покровы могут приобрести желтоватый оттенок.
- Как правило, меняется и внешний вид самого сустава. Больное место сильно отекает, кожа на нем начинает лосниться. Иногда даже сустав не может полностью сгибаться. Соответственно, все это сопровождается сильными болевыми ощущениями, которые становятся еще сильнее при касании больного места.
При обнаружении первых же признаков гнойного артрита следует обратиться за помощью к врачу. Специальные мероприятия позволят точно диагностировать, действительно ли это артрит или же какое-то другое заболевание с похожими симптомами.
Самыми первыми методами диагностики являются: рентген поврежденного сустава, общий анализ крови из пальца и пункция. Как правило, после такого обследования становится понятно, на какой стадии развития находится гнойный артрит и что нужно делать дальше.
В первую очередь необходимо сделать рентген поврежденного сустава. Он способен показать точно, насколько повреждена или увеличена суставная капсула. Также рентген обязательно покажет некроз сустава, если он имеется, а еще возможный его разрыв.
Большое значение имеет и общий анализ крови из пальца. Как правило, если гнойный артрит уже достаточно развит, то анализ такой покажет повышенную скорость оседания эритроцитов крови. При этом уровень лейкоцитов также будет несколько увеличен.
Но больше всего информации о характере течения заболевания и степени его запущенности дает пункция. Это процедура довольно болезненная и неприятная, но она поможет выяснить, какого именно рода инфекция находится в суставе, как правильно производить ее лечение.
Разрыв суставной капсулы — распространенная травма, сопровождающаяся болевым синдромом и ограниченной подвижностью руки. К причинам частого травмирования врачи относят не только неосторожность человека и анатомические особенности, но и несбалансированное питание, малоподвижный образ жизни и неблагоприятную экологию.
- Симптомы разрыва суставной капсулы
- Причины
- Виды разрыва суставной капсулы
- Диагностика
- К какому врачу обратиться
- Лечение разрыва суставной капсулы
- Осложнения
- Профилактика разрыва суставной капсулы
Симптомы разрыва суставной капсулы
Повреждение капсулы сустава характеризуется такими симптомами:
- сильная боль;
- отек;
- гематома;
- резкое снижение подвижности сустава;
- усиление дискомфорта при пальпации.
При легких травмах симптомы возникают через несколько дней.
Причины
Разрыв капсулы сустава кисти возникает на фоне следующих причин:
- травма при падении на руку;
- сильный удар по прямому пальцу;
- резаные раны;
- чрезмерные физические нагрузки;
- заламывание кистей и пальцев в неестественном положении.
Повреждение суставной сумки часто встречается у гимнастов, борцов, людей, увлекающихся бодибилдингом и альпинизмом. Также к травме склонны дети и люди после 50 лет. Это связано с изменением гормонального фона, вызывающее нарушение усвоения кальция и других ценных микроэлементов организмом.
У пожилых людей соединительная ткань подвергается дегенеративным изменения, вследствие чего связки постепенно утрачивают способность к растяжению, их кровоснабжение и питание уменьшается. Такие процессы приводят к образованию остеофитов и ослаблению связочного аппарата, что влечет за собой разрывы в связках плечевого или коленного сустава.
Виды разрыва суставной капсулы
Врачи выделяют 4 вида повреждений капсулы рук:
- ушиб – вызывает болевой синдром, но не грозит опасными последствиями. Мягкие ткани повреждаются незначительно, при этом не нарушается целостность кожного покрова. Ушибы нередко диагностируются на больших пальцах руки. Для них характерно кровоизлияние в суставную полость и близко расположенные ткани, появление отека, онемение пальца и возникновение гематомы;
- подвывих и вывих – провоцирует сильную боль и разрыв суставной капсулы. Распознать его можно по выраженной припухлости, смещению сустава, и красному оттенку кожи в месте повреждения.
- надрыв или разрыв связок – происходит при резком падении на руку, когда палец отклоняется в сторону. Такая травма приводит к нарушению функциональности пальца и вызывает болевые ощущения даже в состоянии покоя.
- перелом с разрывом суставной капсулы — сопровождается нарушением целостности кости, вызывая полную потерю двигательной активности пальца. При открытом переломе повреждается кожный покров краями кисти, а при закрытом целостность кожи не нарушается.
Диагностика
Для выявления повреждения врач-травматолог проводит визуальный осмотр и определяет вид травмы с помощью пальпации. Чтобы проверить наличие перелома костей и изучить глубину травмирования тканей, потребуется рентгеновское исследование. Определить состояние и функциональность связок поможет УЗИ. В редких случаях необходимо пройти МРТ.
Для диагностики разрыва суставной капсулы в сети клиник ЦМРТ применяют разные методы:







К какому врачу обратиться
После незначительной травмы запишитесь на прием к травматологу. Врач назначит лечение сам или порекомендует обратиться к физиотерапевту, реабилитологу, а в тяжелых случаях — посетить хирурга и пройти операцию.

Ортопед • Стромально-васкулярная фракция
Стаж 12 лет

Ортопед • Стромально-васкулярная фракция
Стаж 24 года
Физиотерапевт
Стаж 34 года

Ортопед • Стромально-васкулярная фракция
Стаж 7 лет

Ортопед • Стромально-васкулярная фракция
Стаж 6 лет

Ортопед
Стаж 12 лет

Невролог • Мануальный терапевт
Стаж 10 лет

Невролог
Стаж 12 лет
Невролог
Стаж 21 год
Невролог • Иглорефлексотерапевт
Стаж 14 лет
Массажист
Стаж 7 лет
Массажист • Мануальный терапевт
Стаж 7 лет

Ортопед
Стаж 25 лет

Невролог • УЗД • Мануальный терапевт
Стаж 19 лет
Невролог
Стаж 13 лет
Массажист
Стаж 32 года
Массажист
Стаж 4 года

Невролог
Стаж 39 лет
Ортопед
Стаж 5 лет

Невролог • Мануальный терапевт
Стаж 10 лет
Невролог
Стаж 18 лет

Невролог
Стаж 8 лет

Мануальный терапевт • Реабилитолог
Стаж 8 лет

Массажист
Стаж 8 лет

Невролог
Стаж 6 лет

Массажист • Реабилитолог
Стаж 30 лет

Ортопед • Невролог
Стаж 24 года

Физиотерапевт
Стаж 32 года

Невролог
Стаж 32 года

Мануальный терапевт • Массажист
Стаж 6 лет
Ортопед
Стаж 25 лет
Невролог
Стаж 34 года
Невролог
Стаж 29 лет

Мануальный терапевт
Стаж 15 лет

Ортопед
Стаж 3 года
Лечение разрыва суставной капсулы
Первая помощь после травмы направлена на снижение болевого синдрома, предотвращение заражения крови и появление отека. К поврежденному месту следует приложить лед. Затем его нужно зафиксировать стерильным медицинским бинтом. Избавиться от боли можно с помощью обезболивающих средств и противовоспалительных препаратов. Травмированный участок при наличии повреждений кожи разрешается обеззаразить перекисью водорода и для снятия отечности нарисовать йодную сетку. Также полезно использовать антибактериальную мазь. Она снижает риск попадания инфекции в рану. Улучшить кровообращение в поврежденном месте помогут противоотечные гели.
Для ускорения процесса восстановления костей и их укрепления врач назначает препараты гиалуроновой кислоты и хондропротекторы.
Когда острая боль устранена, курс терапии направлен на восстановление нормального функционирования поврежденной части тела. Он включает в себя ряд физиопроцедур:
- ультравысокочастотная терапия — улучшает кровообращение, оказывает обезболивающее действие и ускоряет процесс регенерации;
- лечебная гимнастика — нормализует клеточный метаболизм и улучшает кровоснабжение;
- озокеритотерапия — аппликации способствуют нормализации процессов обмена в тканях, улучшают кровообращение и восстанавливают координацию движений.
При разрыве связок плечевого сустава пациенту следует обеспечить полный покой и провести тугое бинтование. Восстановительный период обычно занимает от 7 до 10 дней. При полном разрыве связок не обойтись без оперативного вмешательства. В период реабилитации пациенту показана лечебная физкультура с постепенным усилением нагрузки. Для расширения кровеносных сосудов и улучшения питания тканей назначают физиотерапевтические процедуры. Массаж способствует улучшению кровоснабжения пораженных тканей. Также пациент должен носить фиксирующую ортопедическую повязку.
Для лечения разрыва суставной капсулы в сети клиник ЦМРТ используют такие методы:
Читайте также:


