После вывиха бедра отекает нога
Вывих бедра – это разобщение суставных поверхностей головки бедренной кости и вертлужной впадины. Оно может происходить во время травмы или быть врожденным, возникать в результате нарушения развития тазобедренного сустава.
Факты о травматическом вывихе бедра:
- Составляет 5% среди всех вывихов (каждый 20-й вывих – это вывих в тазобедренном суставе).
- Чаще всего травма встречается среди сильных, хорошо физически развитых людей в возрасте от 20 до 50 лет.
- Во время вывиха головка бедра может смещаться в разные стороны, но назад она смещается втрое чаще, чем вперед.
- Для возникновения повреждения должна быть приложена достаточно большая сила.
Особенности анатомии тазобедренного сустава
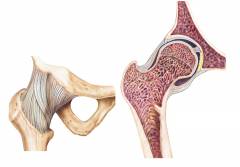
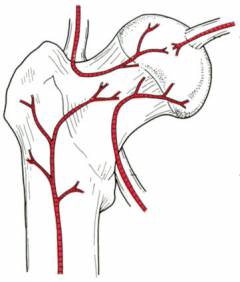
Тазобедренный сустав имеет высокую прочность и способен переносить большие нагрузки, которые обычно приходятся на нижнюю конечность.
Основные элементы тазобедренного сустава:
- Головка бедренной кости. Она имеет шарообразную форму и соединяется с телом бедра при помощи тонкой шейки. Снаружи головка покрыта суставным хрящом.
- Вертлужная впадина на костях таза. Она охватывает головку бедра, благодаря чему, собственно, и образуется тазобедренный сустав.
- Вертлужная губа – хрящ, который проходит по краю вертлужной впадины и увеличивает её глубину. Дело в том, что сама впадина является неглубокой, поэтому головка бедренной кости соприкасается с ней не всей площадью. Вертлужная губа укрепляет сустав, не допускает чрезмерной подвижности.
![]()
Наружные связки. Снаружи тазобедренный сустав укреплен четырьмя мощными связками.- Внутренняя связка головки бедренной кости. Она проходит от вершины головки бедра к вертлужной впадине и играет важную роль – в ней проходят сосуды.
Вокруг тазобедренного сустава находится большой массив мышц, который дополнительно укрепляет его. Наиболее сильно развиты ягодичные мышцы.
Кровоснабжение головки бедра происходит из артерий, одни из которых подходят к ней со стороны шейки, а другие – со стороны вертлужной впадины, через внутреннюю связку головки бедра.
Какие бывают виды вывихов бедра?
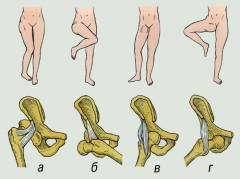
Разновидности вывихов бедра в зависимости от направления смещения головки бедренной кости:
- Задневерхний – головка бедра расположена позади крыла подвздошной кости.
- Задненижний – головка бедра расположена возле седалищной кости.
- Передневерхний – головка бедра расположена спереди от крыла подвздошной кости.
- Передненижний – головка бедра расположена рядом с лобковой костью.
Причины вывиха бедра
Тазобедренный сустав укреплен прочными связками и большим массивом мышц, поэтому для того, чтобы произошел вывих, должна быть приложена достаточно большая сила, воздействие должно осуществляться на высокой скорости.
Ситуации, которые чаще всего приводят к вывиху бедра:
- дорожно-транспортные происшествия;
- падение с большой высоты;
- различные стихийные бедствия, катастрофы.
Травма носит непрямой характер, то есть воздействие оказывается не непосредственно на сам сустав, а на бедренную кость – она выступает в роли рычага.
Передние вывихи чаще всего возникают во время падения с большой высоты на ногу, которая в это время повернута наружу, немного согнута в тазобедренном суставе и отведена в сторону.
Для возникновения заднего вывиха обычно требуется меньшее усилие. Это происходит во время резкого быстрого поворота ноги вовнутрь и её приведения.
Во время описанных травм вывих чаще возникает у людей не старше 50 лет. У пожилых травма приводит к перелому бедренной кости.
Симптомы вывиха бедра
Осложнения вывиха бедра
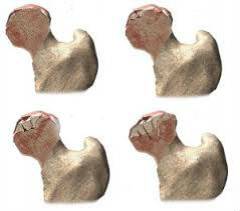
Наиболее распространенное осложнение травматического вывиха бедра – повреждение сосудов, которые питают головку бедренной кости. При этом развивается её аваскулярный некроз, начинается разрушение костной ткани. Возникают боли, пациент практически утрачивает возможность нормально передвигаться самостоятельно. Приходится выполнять операцию эндопротезирвания тазобедренного сустава.
Другое осложнение травмы – ушиб седалищного нерва, который проходит недалеко от тазобедренного сустава.
Симптомы:
- Боли по задней поверхности ноги.
- Нарушения движений и чувствительности, вплоть до полного паралича (если во время травмы произошел разрыв нерва).
- Шелушение, язвы на коже.
Повреждение запирательного нерва приводит к развитию нарушений со стороны мышц внутренней поверхности бедра.
Застарелый вывих бедра
Если вывих бедра не был вправлен сразу после травмы, то со временем он становится застарелым и устраняется намного сложнее.
Классификация вывихов, в зависимости от сроков:
- Свежие – с момента получения травмы прошло не более 3 дней.
- Несвежие – с момента получения травмы прошло от 3 дней до 3 недель.
- Застарелые – с момента травмы прошло более 3 недель.
При застарелом вывихе бедра капсула тазобедренного сустава становится толще и плотнее, свободное пространство вокруг сустава заполняется соединительной тканью, может со временем окостеневать. Эти патологические изменения можно устранить только при помощи хирургического вмешательства.
Признаки застарелого вывиха бедра:
- Имеются те же симптомы, что и при свежем вывихе, но они выражены в меньшей степени.
- Беспокоит боль, но она уже не так сильна.
- Деформация становится менее заметна.
- Больной хромает. Он приспосабливается стоять и ходить с вывихнутым суставом: у него возникает искривление позвоночника, перекос таза.
Первая помощь пострадавшему с вывихом бедра
Ни в коем случае не стоит пытаться вправить вывих бедра самостоятельно. Во-первых, это очень сложно.
Тазобедренный сустав окружен мощными мышцами, которые во время травмы напрягаются – ничего не получится без наркоза. Во-вторых, неправильными действиями можно принести больше вреда, чем пользы, особенно если у пострадавшего имеется перелом шейки бедра, повреждение сосудов и нервов.
Какой врач занимается диагностикой и лечением этой травмы?
Другие виды травм, похожие по своим проявлениям на вывих бедра:
- Ушиб. Имеется боль, но нет выраженной деформации в области сустава, а все движения сохранены.
- Подвывих – травма, при которой суставные поверхности головки бедренной кости и вертлужной впадины разобщаются не полностью, смещение происходит частично. Признаки сильно похожи на вывих, но движения в суставе частично сохранены.
- Переломы. Вывих бедра часто приходится отличать от перелома шейки бедренной кости, вертлужной впадины. Иногда имеется только перелом, а в других случаях он сочетается с вывихом – переломовывих.
Обследование при вывихе бедра
Лечение вывиха бедра
Если нет осложнений, то вывих бедра вправляют закрытым способом, без операции.
Правила закрытого вправления вывиха бедра:
- проводится в операционной;
- обязательно применяется общий наркоз, так как процедура очень болезненная, и сокращающиеся от боли мышцы вокруг тазобедренного сустава не дают её нормально выполнить;
- пострадавшему вводят лекарственные препараты, способствующие расслаблению скелетной мускулатуры – миорелаксанты;
- вправление осуществляют два человека: хирург-травматолог и его помощник;
- во время вправления врач повторяет движения, которые произошли во время травмы, но в обратном порядке, в результате чего головка бедра встает на место.
Способы вправления вывиха бедра (названы по фамилиям врачей, которые их разработали):
Реабилитация
Вывих тазобедренного сустава – достаточно тяжелая травма. Скорость и эффективность восстановление функции поврежденной ноги и работоспособности пациента во многом зависят от того, насколько своевременно и правильно проводится реабилитационное лечение. У пациентов, которые прошли реабилитацию, результаты всегда лучше, чем у тех, кто лишь ограничился лечением в стационаре.
Отек при растяжении возникает вследствие скопления в тканях жидкости и развития воспалительного процесса. Припухлость указывает на нарушение микроциркуляции, и сопровождается рядом неприятных симптомов. При растяжении отек будет обязательным признаком, и важно знать, как от него правильно избавиться.
- Почему возникает отек после растяжения
- Способы снять отек после растяжения
- Меры для профилактики и снятия отека после растяжения:
- Гели от растяжений и отеков
- Мази от растяжений и отеков
- Известные мази от отеков после растяжения:
- Отек при растяжении: народная медицина
- Сколько держится отек при растяжении
- Почему долго не проходит отек после растяжения
Почему возникает отек после растяжения
Растяжение связок происходит вследствие резкого движения во время физической работы, игр, занятий спортом. Причиной могут быть падения и удары. Во время травмы происходит разрыв связок разной степени тяжести
Отек представляет собой накопление жидкости в отдельных тканях. Убрать его можно лекарствами, компрессами, мазями. При растяжении связок устранение отечности будет обязательной мерой лечения вместе с обезболиванием и снятием воспалительного процесса.
Способы снять отек после растяжения
Сразу после получения травмы к больному месту нужно приложить холодный компресс. Чем раньше это сделать, тем менее выраженной будет опухлость. Полностью снять отек сразу не получится. Для этого нужно будет применять гели, кремы, мази от растяжений и отеков.
- применение холода — компрессов и охлаждающих мазей;
- обездвиживание больной конечности;
- наложение тугой повязки;
- применение противоотечных мазей и гелей.
После травмы следует обратиться к врачу. Травматолог порекомендует эффективные средства для снятия отека, которые нужно будет применять в домашних условиях.
Гели от растяжений и отеков
Из средств, не относящихся к лекарственным препаратам, можно применять гели Антистакс, Венокорсет, Скипар.
Гель Скипар в своем составе содержит скипидар, вытяжку каштанов, полыни, брусничного листа. Он может применяться при сосудистых нарушениях и после травм нижних конечностей. Действие геля направлено на улучшение микроциркуляции, повышение прочности сосудов, охлаждение и успокоение.
Венокорсет гель от Эвалар содержит в основе экстракт красных листьев винограда. Средство повышает прочность и эластичность сосудов, эффективно убирает отеки, борется с ощущением тяжести. Не применяется при беременности и кормлении грудью.
Антистакс гель имеет аналогичный предыдущему активный компонент. Он оказывает тонизирующее действие, охлаждает, убирает отек, предупреждает застой жидкости. Хорошими лекарственными мазями на натуральной основе будут Доктор Тайс Венен, Венитан, бальзам Спасатель, Окопник.
Гель Венен применяется для обезболивания и снятия отека. Он стимулирует венозное кровообращение, назначается при растяжениях, ушибах, вывихах. Применяется он перед сном, наносится на поврежденную область тонким слоем, оставляется на ночь. Могут быть побочные реакции в виде сыпи и крапивницы. Долгое применение геля может стать причиной повышенной сухости кожи по причине содержания в нем этанола.
Мази от растяжений и отеков
Венитан эффективно применять при отеке на фоне воспалительного процесса. Особенно действенен гель на начальном этапе поражения. Он помогает устранить застойные процессы, убрав отек, боль, тяжесть, зуд и мышечный спазм.
Спасатель относится к универсальным мазям при различных повреждениях. Он способствует заживлению, уменьшению воспалительного процесса. Его можно наносить сразу на кожу или делать компрессы после растяжения или разрывы связок ноги.

Троксевазин является эффективным средством при растяжении
- Лиотон — содержит гепарин, применяется с целью улучшения тока лимфы, показан при варикозе, после травм. По мнению многих специалистов крем считается наиболее эффективным против отеков среди подобных средств.
- Гепариновая мазь — отлично справляется не только с синяками, но и с отеками после травм. Она способствует рассасыванию сгустков крови, отчего объем поврежденной конечности постепенно уменьшается.
- Троксевазин — наиболее эффективен при отеках и боли в икроножных мышцах. Он укрепляет капилляры, устраняя их ломкость. Троксевазин разрешен к применению в период беременности, лактации и пожилым, но после консультации у врача.
Каждое средство против отеков имеет свои показания и противопоказания. Перед применением нужно внимательно прочитать инструкцию. Сразу после получения травмы категорически запрещено использовать согревающие мази. Они будут полезными только с 3-4 дня лечения.
При растяжении мышц ноги для снятия отека можно набрать в 10-литровую емкость холодную воду, добавить туда пакет соли, размешать. В растворе нужно смочить махровое полотенце и обмотать им ногу. В 2 л воды кипятятся 2 ложки льна, отвар после охлаждения принимается по полстакана внутрь. В средство можно добавить несколько капель лимонного сока. Для устранения отека таким способом может потребоваться до 5 дней.

Арбуз как мочегонное средство при отеках
При отеках нужно есть больше мочегонных продуктов. Это лук, спаржа, смородина, арбуз, виноград, творог. Также полезно пить травяные отвары, соки, кефир, компоты, а от черного чая лучше отказаться.
Сколько держится отек при растяжении
После легкого растяжения проходит около 3-5 дней до снижения отека. В отдельных случаях это происходит раньше. То, сколько держится отек, во много зависит от тяжести полученной травмы и подобранного лечения. При растяжении 1 степени нужно около недели, при 2 и 3 период стихания симптомов может продолжаться несколько недель и даже месяцев.
Почему долго не проходит отек после растяжения
Если отек после растяжения не проходит в течение 14 дней, следует обратиться к врачу. Такое явление может указывать на осложнения. Причиной также могут быть сопутствующие повреждения, которые были упущены во время обследования, или если пострадавший вовсе не обращался к травматологу.
Появление отека — это симптом, который требует обследования у врача. После растяжения связок нужно приложить холодный компресс, обездвижить больную область, принять обезболивающее и сразу же обратиться к травматологу.
Все знают, что вывихнуть ногу легко. Это одно из самых распространенных повреждений, требующее особого внимания и незамедлительного обращения к врачу.
Суть травмы
Вывих представляет собой смещение сустава или его костей относительно естественного положения, из-за чего возможны трудности при любой нагрузке и передвижении.
Если поверхности костей не соприкасаются – имеет место полный вывих. Если такой особенности нет, и контакт между костями остается, такую патологию называют подвывихом.
Разновидности вывихов ноги по месту локализации

Различают несколько видов вывихов нижних конечностей в зависимости от местонахождения сустава:
- бедренный;
- коленный;
- голеностопный;
- стопы;
- пальцев.
Повредить бедро можно только из-за сильных ушибов и травм:
- падение с большой высоты;
- аварии;
- резкий сгиб.
Причиной бедренного вывиха также может стать врожденная патология развития ребенка.
Распознают вывих бедра по следующим признакам:
- деформация тазобедренного сустава, нарушено положение ноги;
- сильные болевые ощущения;
- поврежденная конечность короче здоровой;
- неспособность двигаться.
Причины появления этого вида такие же, как и при вывихе ТБС – из-за сильного воздействия на сустав. Голень и бедро в естественном состоянии соединены плотными суставными связками, при их повреждении или разрыве кости смещаются относительно друг друга.
Когда вывихнуто колено, оно выглядит неестественно, конечность не остается прямой, может опухнуть и сильно болеть. Встречается нечасто.
Наиболее частый вид травмы: можно подвернуть конечность, упасть, поскользнуться.
Симптоматические особенности вывиха голеностопа:
- резкая, сильная боль, особенно при касании;
- движение ногой затруднено и болезненно;
- поврежденная конечность короче здоровой.

Симптомы вывиха стопы всегда практически одинаковые: отек, боль, кожа бледнеет (другой вариант – на ней образуются гематомы). Опираться на пятки невозможно, в районе повреждения стопа деформируется. Из всех вывихов нижних конечностей это самый редкий, поскольку чаще всего ломаются кости стопы, это сопровождается вывихом и разрывом связок. Возникает из-за резкого и неправильного поворота ступни, удара.
Внутренний или наружный – при подворачивании внутрь (перелом) или наружу (растяжение связок).
- Верхний – из-за падения с высоты.
- Передний – при ударе или сгибании конечности.
- Задний (подтаранный) вывих стопы – смещение пяточной кости, таранная остается на месте.
Возникает вследствие удара ногой обо что-то или падения на нее тяжелого предмета. Незначительное движение причиняет боль, пальцы отекают и синеют. Для вправления используется местная анестезия, затем накладывается гипс.
Причины и симптомы
Вывихи ног отличаются признаками:
- острая боль при движении;
- отек, воспалительный процесс;
- деформация травмированной области;
- место повреждения синеет или краснеет (местное повышение температуры);
- если разорвался нерв, то конечность теряет чувствительность;
- при разрыве был слышен щелчок.
При вывихе сустав опухает целиком, а при переломе отек образуется через какое-то время в определенном месте.
Наиболее частые причины, провоцирующие вывих:
- неправильно подобранная обувь;
- нагрузки на ногу (ношение тяжестей, занятия спортом и т.д.);
- падение или поскальзывание, удар, авария;
- особенность связок, обусловленная возрастом;
- врожденные патологии организма.
Первая помощь

Оказать первую помощь при вывихе ноги и отвезти пострадавшего в больницу – это то, что следует сделать сразу. От грамотных действий зависит дальнейшее восстановление и лечение пациента.
- Придать конечности неподвижное положение, поместив ее на твердую поверхность выше уровня головы.
- Постараться снизить местную температуру. Если для этой цели будет использоваться лед – не допускайте переохлаждения конечности.
- В случае сильного болевого синдрома принять анальгетическое средство.
- Доставить пострадавшего в травмпункт.
Категорически запрещается самостоятельно вправлять пострадавшую конечность и снимать обувь во избежание более сильного травмирования.
Дальнейшее лечение зависит от диагноза и тяжести повреждения.
Диагностика
Вывих ноги можно легко спутать с сильным ушибом, переломом или растяжением связок. Чтобы определить характер полученной травмы и быстро вылечить ее, необходимо обратиться к специалисту.
Проводимая диагностика состоит из:
- физиологического осмотра;
- прощупывания сустава;
- рентгена.
В сложных или спорных случаях обращаются к КТ и МРТ.
Лечение вывиха
При вывихе пострадавшему нужно дать обезболивающий препарат, вправить смещенную конечность и зафиксировать ее. Иногда в качестве лечения используется хирургическое вмешательство.
Этим занимается травматолог, он же наблюдает больного в первые дни после процедуры. Дальнейшее лечение проводится у физиотерапевта и ортопеда.
Чтобы манипуляция прошла удачно, нужно полностью обезболить поврежденный участок. Индикаторы успешного вправления вывиха – щелчок и возможность шевелить конечностью. После возвращения ноги в ее нормальное положение накладывают закрепляющую повязку.

Основной способ, которым лечится вывих. Необходимо плотно зафиксировать вправленную конечность, чтобы не допустить появления новой травмы и исключить возможность движения.
Нельзя затягивать слишком туго: это может привести к нарушению кровообращения.
К средствам фиксации относят:
- эластичные повязки;
- шины и бандажи;
- гипс.
Реабилитация
Восстановительные мероприятия нужно проводить через пару дней после получения травмы для предотвращения усугубления ситуации и более быстрого выздоровления. Лечащий врач назначает лекарственные препараты, физиопроцедуры (УВЧ, электрофорез и др.), массаж и комплексы упражнений ЛФК.
Перед использованием назначенных лекарств необходимо сообщить врачу о возможных аллергических реакциях на них или хронических заболеваниях.
- Для купирования болевого синдрома сразу после вывиха назначаются обезболивающие таблетки (Анальгин, Нурофен, Ибупрофен и др.)
- Для устранения воспаления и местной боли – мази (Диклофенак, Вольтарен и др.)
- Некоторые препараты негативно влияют на желудок, поэтому для профилактики назначают лекарства, снижающие выработку соляной кислоты (Омепразол, Пантопрозол и др.)
Есть множество вариантов, как лечить вывих ноги в домашних условиях. Они избавляют от симптомов и ускоряют выздоровление. Для комплексной терапии используют различные методы, однако предварительно следует проконсультироваться со специалистом.
Уменьшить отечность и боль помогают разнообразные втирания:
- любым маслом залить лаванду;
- настойка чеснока с яблочным уксусом (настоять 7 дней);
- обычную и морскую соль растворить в уксусе, прикладывать смоченный в смеси платок к пораженной конечности;
- стакан масла и чайная ложка корня брионии.

Лучше делать на ночь.
Длительность процедуры – не более получаса, температура воды – 37-38° С.
- в любой соляной раствор добавить пару капель йода;
- заваренная и разбавленная теплой водой аптечная ромашка;
- свежезаваренная мать-и-мачеха, зверобой.
Принимать внутрь, прежде дать настояться.
- Кору и корень барбариса вскипятить с полулитрами молока.
- Воду настоять зеленым чаем, васильком, ромашкой.
Хорошо снимают отеки и ускоряют восстановление поврежденных тканей, сосудов, мышечных волокон. Накладывать их следует на 10 часов, перерыв между разными компрессами – 2-3 ч. Основные виды компрессов при вывихе:
- из целебных трав на спирту;
- солевые;
- ледяной.
Лечение вывиха стопы может проводиться в домашних условиях, но консультация врача обязательна.
Поможет уменьшить боль и образовавшиеся кровоподтеки, предотвратить закостенение мышц. Разрешается не менее чем через сутки после того, как сустав был вправлен.
Массаж включает в себя приемы (выполнять по 3-4 раза):
- поглаживания;
- растирание в разных направлениях;
- похлопывание пальцами и разминание;
- равномерная вибрация.
Парафин эффективен при вывихах. Его расплавляют на водяной бане и наносят на поврежденную ногу двумя способами:
- опустив ее в восковую смесь, вынуть и замотать пленкой на 15-25 мин.;
- намазав кисточкой в несколько слоев.
Нельзя использовать парафин при наличии открытых ранок на коже, варикоза, диабета и проч. Перед применением стоит проконсультироваться с врачом.

Упражнения ЛФК несложные, но эффективные. Они способствуют ускорению восстановления функций ног. Приступить к их выполнению следует через пару дней после вправления сустава. Для больного составляется индивидуальный комплекс упражнений, который нужно выполнять в соответствии с советами врача – медленно, аккуратно, с определенной частотой.
Во время занятий лечебной физкультурой фиксирующий бинт нужно снять.
Чем опасен вывих?
Смещение костей при вывихе приводит к разрыву суставной сумки и тканей, образованию гематом, воспалительному процессу и проч. Когда повреждается нерв, конечность теряет чувствительность. Если же вывих имеет хроническую форму, рекомендуется отказаться от физической активности.
Профилактика вывиха
Предотвратить появление травмы помогут:
- укрепляющие упражнения;
- разминка, растяжка мышц и связок;
- удобная обувь на невысоком каблуке, подобранная в соответствии с погодными условиями;
- продукты, содержащие кальций.
Ноги человека из-за больших нагрузок постоянно подвержены травматизации. При вывихе необходимо вовремя оказать первую помощь и сразу обратиться к врачу, чтобы не осложнить ситуацию. Старайтесь соблюдать меры безопасности на работе и в быту.
Как не стать инвалидом после перелома бедра – что делать при сильных отёках и других последствиях травмы
Перелом бедра – состояние, при котором наблюдается нарушение анатомической целостности одной или двух бедренных костей. Перелом диагностируется в результате травмы или сопутствующей патологии костной ткани.
Перелом нередко сопровождается значительным кровотечением и повреждением окружающих мягких тканей, что приводит к длительной утрате трудоспособности.
Оказание доврачебной помощи
По современным медицинским стандартам, больному с переломом бедра необходимо оказать медицинскую помощь в сроки не позднее 6 часов.
Как оказать первую помощь:
- Пострадавшего необходимо положить на ровную поверхность.
- Разорвать или разрезать одежду на поврежденной конечности. Осмотреть на наличие кровотечения. При сильном кровотечении необходимо наложить жгут выше места повреждения.
- При помощи специализированной шины или подручных средств (ровные ветки, доски, арматура) конечность обездвиживают в трех суставах: тазобедренном, коленном и голеностопном. Доски нужно расположить с двух противоположных сторон конечности и зафиксировать. Необходимо следить за силой фиксации, так как если зажать недостаточно, то будет движение в суставах. Если же пережать, будет нарушение иннервации и кровообращения. Нельзя фиксировать конечность в самом месте повреждения. О том, как правильно эвакуировать пострадавшего с вывихом бедра, читайте здесь.
- Перелом бедра сопровождается ярко выраженным болевым синдромом. Врач скорой помощи введёт больному наркотический анальгетик (Морфин, Промедол). До приезда медицинского персонала пострадавшему можно дать ненаркотический анальгетик. Обезболивание при переломе бедра окажут следующие препараты – Кетанов, Ибупрофен, Кетопрофен.
Из видео вы узнаете правила оказания первой помощи и иммобилизации конечности при переломе бедра.
Классификация
В зависимости от уровня повреждения бедренной кости переломы бедра разделяют:
- перелом проксимальной части бедра;
- диафизарный перелом бедра;
- дистальный перелом бедра.
Перелом проксимальной части бедра. В эту категорию входят повреждения следующих элементов проксимальной части бедренной кости:
- Перелом шейкибедра. Причиной нарушения целостности шейки может служить ударная сила на большой вертел. Отмечается чаще у лиц пожилого возраста (старше 70 лет). Перелом может возникнуть из‐за анатомических особенностей таза и гормональных изменений. Этому виду травмы часто подвержены женщины.
- Чрезвертельный переломбедра – нарушение целостности бедренной кости между основанием шейки бедра и подвертельной линией. Возникает в результате травматического скручивания нижней конечности или падения на бок. Значительно выражен болевой синдром.
- Диафизарный перелом бедра — повреждение тела бедренной кости. Одна из наиболее распространенных травм данной категории. Сопровождается значительным кровотечением, частым наличием костных отломков. В этом случае наиболее заметен симптом укорочения конечности.
- Дистальный перелом бедра — очень редкий случай в травматологии. Для повреждения данного участка кости сила должна воздействовать на коленный сустав (падение на колени или на выпрямленные ноги). Этот перелом относится к внутрисуставным, при этом происходит отрыв одного или сразу двух мыщелков.

Клиническая картина
Перелом шейки бедра сопровождается следующим комплексом симптомов:
Чрезвертельный перелом бедра имеет схожую клиническую картину, но вся симптоматика более ярко выражена. Особенности симптоматики:
- в области тазобедренного сустава можно обнаружить гематому и значительный отек;
- ротация стопы наружу ярко выражена.
Повреждение диафиза бедра имеет свою специфическую симптоматику:
- сильная боль и отечность в области повреждения;
- при наличии открытого перелома наблюдается сильное кровотечение;
- снижение чувствительности в области ниже перелома;
- выраженная деформация бедра;
- аномальная подвижность в месте повреждения;
- нарушение двигательной активности конечности.
При переломе дистальной части бедра наблюдается:
- боль, отечность, кровоподтеки в области коленного сустава;
- при пальпации подколенной ямки можно определить крепитацию костных отломков;
- укорочение и внешний разворот бедра.
Диагностика

Рентгенография при переломе бедра
Основным методом диагностики переломов в травматологии является рентгенография. Диагноз ставится на основании данных рентгенологической картины. В некоторых случаях прибегают к помощи компьютерной томографии, которая за счет своей разрешающей способности может более детально показать картину повреждения кости.
Лечение
Наиболее эффективным методом лечения этого вида перелома является оперативное вмешательство, особенно это рекомендовано лицам пожилого возраста.
Консервативная терапия показана при вколоченном переломе шейки. Поврежденную конечность фиксируют шиной Брауна или Беллера. Через несколько дней проводится повторное рентген исследование. Если наблюдается надежное вклинение отломков, то пострадавшему дают возможность ходить на костылях, не нагружая больную ногу в течение 4–5 месяцев.

При невколоченном переломе выполняется скелетное вытяжение за большеберцовую кость (весом 6–7 кг). На третий день выполняют контрольный снимок рентгена. Если после репозиции отломки остаются на месте, то груз снижают до 4–5 кг. После вытяжения рекомендовано оперативное лечение.
Оперативное лечение проводится под общей или спинальной анестезией. Проводится репозиция отломков и их последующее скрепление трехлопастным гвоздем или другими металлоконструкциями. После заживления операционной раны больному разрешается сидеть, а начинать ходить можно через 3 недели.
Лечение чрезвертельных переломов может осуществляться оперативным или консервативным путем. Консервативная терапия чаще применяется у лиц молодого возраста, так как у молодых лучше проходят процессы заживления и восстановления. Для пациентов старшего возраста рекомендуется оперативный путь лечения, при котором не требуется длительный постельный режим.

Скелетное вытяжение при переломе бедра
Консервативная терапия при чрезвертельном переломе бедра осуществляется путем растяжки через большеберцовую кость или дистальную часть бедренной. Второй вариант более благоприятен, так как менее нагружает коленный сустав. Ногу размещают в шине с отведением 15–30 градусов и согнутыми коленным и тазобедренным суставами. Выбор градуса отведения зависит от положения костных отломков.
Сколько лежат на вытяжке – 2,5 месяца. Но полную нагрузку на конечность можно давать только лишь через 4 месяца. До этого необходимо ходить на костылях.
Оперативное лечение проводится путем остеосинтеза трехлопастными металлическими стержнями и металлической пластиной. Но в последнее время используются конструкции с винтами, что предупреждает вклинение гвоздя в сторону ацетабулярной впадины. Этот метод прекрасен тем, что передвижение на костылях уже возможно с седьмого дня после операции, а полная нагрузка возможна уже с шестой недели.
Как уже было сказано выше, переломы тела кости наиболее опасны развитием кровотечения и массивным поражением мягких тканей, что может вызвать состояние шока у больного. Поэтому в первую очередь проводятся реанимационные мероприятия по препятствию развития шока. В этот период можно использовать консервативный метод лечения в виде скелетного вытяжения, а после показан остеосинтез. Спицы проводят через те же места, что и при чрезвертельном переломе. На 5–7 день проводят оперативное лечение, но если оно противопоказано, то пациент остается на вытяжке 1,5–2,5 месяца.
Оперативное лечение осуществляется методом остеосинтеза, при помощи пластин, гвоздей и аппаратов внешней фиксации. Противопоказаниями к операции являются ранения или гнойнички на коже, наличие воспалительных болезней дыхательной системы.
Так как чаще всего данный перелом бедра происходит внутрисуставно, то в первую очередь необходимо сделать пункцию коленного сустава, выкачав от туда скопившуюся кровь. Затем пациенту вливают 10–15 мл 2% раствора новокаина.
Можно провести закрытую репозицию мыщелков. Для этого одним из ассистентов создается противовытяжение на нижней трети бедра, другим вытягивается голеностопный сустав, а хирург производит манипуляции с мыщелком бедра. Конечность гипсуется на один месяц.
При неуспешной закрытой репозиции прибегают к оперативному лечению, а именно к остеосинтезу. Фрагменты мыщелков фиксируются несколькими винтами к общей основе. Но в этом случае все равно после операции необходимо носить гипсовую лонгету в течение 2–3 недель. Полная нагрузка на ногу разрешается с 3‐го месяца.

При переломе бедра наблюдается сильная отечность в области повреждения, ниже по ходу конечности. Причиной отечного синдрома является повреждение окружающих мягких тканей костными отломками. При этом нарушается микроциркуляция, венозный и лимфатический отток, что неизбежно приводит к концентрации жидкости в тканях конечности.
Что делать при сильных отёках после перелома бедра:
- Использовать лекарственные средства. Опытный врач‐травматолог назначит лекарственные средства, которые улучшают кровообращение (Гепарин), противовоспалительные средства местного действия (Найз, Ибупрофен, Долобене), мази, способствующие восстановлению местного сосудистого русла и жидкостного обмена (Нормовен, Цикловен).
- Пройти курс массажа. Массаж — одна из наиболее эффективных процедур, которая улучшает местный лимфотток. Эта процедура может быть противопоказана в случае угрозы образования тромбов.
- Использовать тугое белье или бинтование. Клинически доказано, что компрессия улучшает и стабилизирует венозное русло, давление в венах.
- Заниматься ЛФК. Комплекс упражнений поможет восстановить физическую силу атрофированным за время лечения мышцам, тем самым улучшить обмен веществ в окружающих тканях.
- Пройти физиотерапию. Электрофорез, ультрафиолетовая терапия и электростимуляция помогут дополнительно простимулировать проблемный участок ткани, нормализуя обмен и трофику.
Сколько держится отёк при переломе бедра
В зависимости от тяжести перелома, степени повреждения мягких тканей, грамотно назначенного лечения и индивидуальных особенностей пациента, отечный синдром может наблюдаться от трёх недель до нескольких месяцев. Обычно отек держится месяц с момента получения травмы.
В данном видео врач‐травматолог объясняет нюансы лечения чрезвертельного перелома бедра методом остеосинтеза.
Реабилитация
Пациенту после перелома бедра в первую очередь необходимо усвоить одно правило – ранняя активность способствует скорейшему выздоровлению, а длительное пребывание в постели чревато целым списком осложнений.
Даже находясь на вытяжении больной должен стараться сам себя обслуживать. А в дальнейшем, после окончания срока вытяжения, необходимо выполнять целый комплекс мероприятий, чтобы ускорить восстановление. Нужно понимать, что процесс реабилитации после такой серьезной травмы длителен.
Физическая активность и ЛФК. На ранних этапах необходимо включать простейшие движения: подъем таза, движение пальцами на поврежденной конечности. Далее подключают сгибание и разгибание в коленном суставе, вращения ногой в воздухе стоя и сидя. На третьем этапе уже необходимо начинать удерживать равновесие при ходьбе с препятствиями.
Массаж. Мануальная стимуляция конечности позволяет довольно эффективно улучшить кровообращение в конечности, питание мышечной ткани. Массаж препятствует прогрессированию мышечной атрофии, улучшает эластичность и подвижность мышц.
Соблюдение диеты, витаминотерапия. Организму для построения новой костной ткани требуется множество составляющих элементов – витамины, минералы, хондропротекторы. Рекомендуется соблюдать диету, которая будет гарантировать поступление кальция в организм.
Физиотерапия. Физиотерапия станет прекрасным дополнением к общему лечению. С помощью процедур удаётся ликвидировать такие побочные явления перелома, как местное воспаление, отечность, боль. Для этого используются магнитотерапия, лазеротерапия, гидротерапия, УВЧ‐терапия.
Рассмотрим примерный комплекс упражнений, предназначенный для разработки поврежденной конечности:
- Исходное положение – лёжа на спине. Поочередно скрещиваем ноги (рис.1). Необходимо выполнить 20 повторений.
- Исходное положение – лёжа на спине. Поочередно отводим ногу в сторону (рис.2). Необходимо выполнить 15 повторений для каждой ноги.
- Исходное положение – лёжа на спине. Поочередно совершаем отведение ноги в противоположную сторону рабочей конечности (рис.3). Необходимо выполнить 10 повторений для каждой ноги.
- Исходное положение – лёжа на спине. Поочередно подымаем и опускаем ногу (рис.4). Необходимо выполнить 10 повторений для каждой ноги.
- Исходное положение – лёжа на спине. Поочередно сгибаем ногу в коленном суставе (рис.5). Необходимо выполнить 20 повторений для каждой ноги.
- Исходное положение – лёжа на спине. Поочередно сгибаем ногу в коленном и тазобедренном суставах (рис.6). Необходимо выполнить 20 повторений для каждой ноги.
- Исходное положение – лёжа на спине. Сгибаем ноги в коленном и тазобедренном суставах (рис.7). Необходимо выполнить 10 повторений.
- Исходное положение – лёжа на спине. Совершаем поднятия таза на высоту 10–15 см. (рис.8). Необходимо выполнить 20 повторений.
- Исходное положение – сидя. Совершаем приведения одной ноги к туловищу (рис.9). Необходимо выполнить 20 повторений для каждой ноги.
- Исходное положение – стоя, с упором одной ноги на возвышенность. Совершаем поочередно равномерные наклоны в сторону конечности в упоре (рис.10). Необходимо выполнить 10 повторений для каждой ноги.
- Исходное положение – стоя, при поддержке руками за устойчивый предмет (рис.11). Совершаем приседания. Желательно совершить 5–10 повторений.
- Если 11 упражнение выполняется без затруднений, можно отказаться от опоры (рис.12).

Комплекс упражнений для ЛФК после повреждения бедра
В этом видеоролике доктор‐реабилитолог Петр Попов объясняет основные принципы реабилитации после перелома бедра.
Через сколько заживает и срастается
Срок заживления и реабилитации для перелома шейки бедра:
- Сроки нахождения в гипсовой повязке при консервативном методе лечения – 4–6 месяцев.
- При оперативном лечении пациент может начать ходьбу с костылями через 3 недели.
- Частичная нагрузка на поврежденную конечность разрешается с 3–4 месяцев, а полная – через 6 месяцев.
- Полное восстановление трудоспособности наступает через 8–12 месяцев.
Срок заживления и реабилитации для чрезвертельного перелома бедра:
- Скелетное вытяжение осуществляется на протяжении 1,5–2 месяцев. Затем пациентам можно ходить с костылями без опоры на больную ногу.
- Полная опора разрешается через 3–4 месяца.
- Полное восстановление трудоспособности для больных среднего возраста происходит через 4–5 месяцев.
Срок заживления и реабилитации при переломе диафиза бедренной кости:
- При переломе без смещения гипсовая повязка накладывается сроком на 8–10 недель. Через 4 недели разрешается полная нагрузка на конечность.
- В случаях со смещением костное вытяжение проводится на протяжении 6–8 недель, после чего еще на 2 недели накладывается гипсовая повязка. Полное восстановление происходит через 6–8 месяцев.
- При остеосинтезе сроки реабилитации сокращаются. Полная нагрузка на конечность допускается через 3–4 недели, а восстановление трудоспособности через 3–4 месяца.
Срок заживления и реабилитации при переломе дистальной части бедра:
- Накладывается гипсовая повязка или тутор (медицинская конструкция, которая удерживает сустав) сроком на 4–6 недель. Возможно использование съемного тутора, чтобы была возможность использовать физиотерапию и ЛФК.
- Реабилитация продолжается 6–10 недель, а полное восстановление трудоспособности происходит через 4–5 месяцев.
Когда дают инвалидность
Наиболее частым типом перелома является перелом шейки бедра. В зависимости от осложнений, возникших в результате травмы, возможно получение разных групп нетрудоспособности:
- При формировании ложного сустава (вследствие невколоченного перелома) назначается вторая группа инвалидности.
- При возникновении медленного течения асептического некроза головки бедра, как правило, назначается третья группа, что позволяет получить облегченные условия работы для данной категории лиц.
- Для быстрого течения асептического некроза и последующей быстрой утрате этой конечностью опороспособности, назначается вторая группа.
- Если же в результате тех или иных осложнений пациент навсегда прикован к постели, то это предполагает назначение первой группы инвалидности.
Вышеприведенные данные относительны. Решение о назначении той или иной группы инвалидности будет стоять за МСЭК на основе истории болезни.
Читайте также: