Подколы в коленные суставы
Внутрисуставная инъекция - одна из распространенных методик лечения суставов посредством введения препарата непосредственно к больному месту или поврежденному участку.
Инъекции в плечевой сустав рекомендуются при заболеваниях мышц, сухожилий и связок сустава.

Инъекции в тазобедренный сустав призваны помочь снять острую боль, остановить воспаление в мягких тканях, окружающих сустав, вернуть ему подвижность.
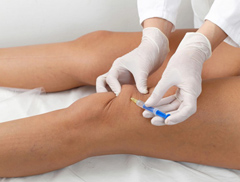
Данная терапия способна помочь в лечении дегенеративных заболеваний коленного сустава.

Применение инъекций актуально при лечении артроза и артрита на разных стадиях заболевания. Процедура должна проводиться строго под контролем врача.
Артрит, артроз и другие заболевания суставов приносят человеку немало мучений. Порой на то, чтобы снять боль и отек медикаментозными и физиотерапевтическими средствами, требуется немало времени. Но процесс выздоровления можно ускорить, если вводить лекарственные средства непосредственно в сустав при помощи инъекций. Уколы для суставов — современный и высокоэффективный способ лечения.
Кому показаны внутрисуставные инъекции
Уколы для суставов могут помочь в лечении самых разнообразных заболеваний — артрита, артроза различных суставов, подагры, кистевого тоннельного синдрома, адгезивного капсулита.
Внутрисуставные инъекции в коленный сустав позволяют доставить лекарственное вещество к поврежденным тканям. Уколы для суставов показаны в разных ситуациях, например:
- при острой боли в коленном, тазобедренном и плечевом суставах;
- при бурсите, синовите и тендините;
- при артритах и артрозах;
- при повреждениях сухожилий, связок и суставного хряща.
Уколы в коленный сустав редко являются основой терапии, это лишь очень эффективное дополнение. Однако именно они позволяют максимально быстро снять боль. Кроме того, уколы для суставов дают возможность снизить дозы препаратов, принимаемых перорально, — а это особенно важно в случаях, когда возникают нежелательные побочные эффекты, например нарушение работы ЖКТ.
При этом инъекции для суставов должен делать высококвалифицированный врач-ортопед, только в этом случае можно гарантировать, что манипуляция будет безопасной и относительно безболезненной. При выполнении уколов для суставов используется шприц с длинной иглой. Игла должна попасть точно в суставную щель. Во избежание ошибок такие инъекции чаще всего проводят под УЗИ-контролем. Иногда перед введением лекарственного вещества врач откачивает жидкость из сустава, чтобы избежать некоторых осложнений (а порой и для того, чтобы отправить жидкость на анализ). После осушения сустава в полость вводится препарат.
Если судить по описанию процедуры, можно предположить, что уколы для суставов болезненны, но это не так. Для инъекций в сустав используются очень тонкие иглы, и большинство пациентов сравнивает ощущения от внутрисуставных инъекций с обычными внутримышечными уколами. После манипуляции требуется немного подвигать суставом, чтобы лекарство равномерно распределилось внутри.
Иногда после укола в сустав врач накладывает тугую повязку, никакой реабилитации после таких инъекций не требуется.
Инъекции для суставов проводят с использованием различных препаратов. Выбор осуществляет врач, исходя из состояния пациента и показаний. Чаще всего применяются следующие средства:
Кортикостероидные инъекции для суставов снимают воспаление, отек и боль, улучшают подвижность сустава, однако они не лечат само заболевание и не восстанавливают хрящевую ткань. Эффект от их введения не превышает 2–3 месяца.
Применение кортикостероидов противопоказано при инфекционном артрите. В этом случае производится промывание сустава и введение в него антибактериальных препаратов.
Хондропротекторы применяются не только на начальных стадиях дегенеративных заболеваний суставов, их назначают и в тяжелых случаях, но уже не столько для восстановления ткани, сколько для торможения процесса разрушения хряща.
Является эффективным средством для лечения заболеваний суставов. Это основной компонент внутрисуставной жидкости, своеобразная смазка сустава, предохраняющая его от травм. Инъекции для суставов с гиалуроновой кислотой делают внутрисуставную жидкость более плотной и вязкой, обеспечивая лучшую защиту хрящевой ткани. К тому же она снимает воспаление и ускоряет процесс восстановления хряща. Инъекции гиалуроновой кислоты часто назначают при артрозах суставов.
Лечение на их основе также называют карбокситерапией. Это современная методика, эффективно снимающая болевой синдром при заболеваниях суставов и позвоночника. Для таких инъекций в суставы используется углекислый газ, который вводится при помощи специального аппарата. Резкое повышение уровня углекислого газа в суставе или мышце, которое возникает после инъекции, воспринимается организмом как недостаток кислорода. Чтобы поправить ситуацию, кровь устремляется к данному участку. Кровообращение и обменные процессы в месте укола резко ускоряются. При этом углекислый газ без малейшего вреда выводится организмом уже через несколько минут, а положительный эффект инъекции сохраняется надолго. Неоспоримый плюс газовых уколов в сустав — отсутствие побочных эффектов, так как углекислый газ — не чужеродное вещество, а естественный продукт нашего метаболизма.
Метод PRP предполагает использование для инъекций плазмы крови пациента, обогащенной тромбоцитами. Инъекции такого рода значительно ускоряют процесс регенерации тканей, снимая в том числе и воспаления. Метод хорош тем, что собственная плазма — абсолютно совместимое вещество, на которое не может быть аллергии, оно не дает никаких побочных эффектов.
Для одного укола в сустав забирают примерно 20 мл крови — это весьма незначительное количество, однако врачи все же рекомендуют воздержаться от физических нагрузок после процедуры. Кровь пропускают через центрифугу, отделяя плазму, которую затем и вводят в сустав. Отметим, что в 1 мкл подготовленной таким образом плазмы содержится 1 миллион тромбоцитов, тогда как в естественном состоянии в крови здорового человека этот показатель составляет 200–300 тысяч.
Курс терапии включает 5–7 инъекций с промежутком в 3–7 дней. В дальнейшем частоту можно снизить до одной инъекции в год.
Курс уколов в сустав может отсрочить хирургическое вмешательство, он позволяет снизить дозировку других препаратов, ускорить заживление пораженного хряща, снять боль и отек, вернуть суставу подвижность. Некоторые препараты для инъекций в сустав довольно дороги, но это оправданные расходы, поскольку эффект от краткого курса сохраняется на протяжении долгого времени. Но проводить такие инъекции должен специалист, иначе не избежать осложнений — сепсиса или повреждения сустава.

Артрит и артроз никогда не проходят сами по себе. Лечить эти заболевания, бесконтрольно принимая обезболивающие, недопустимо — заглушая боль таблетками, вы теряете время и позволяете болезни разрушить сустав до такой степени, что операция станет неизбежной.


Подколы в коленный сустав, эффект от процедуры спустя полгода.
Мой диагноз хондрамаляция надколенника 3-й степени, идиопатический гонартроз с обеих сторон. Последствия спортивной травмы. Все началось с болей в суставе после длительной ходьбы. Мало по малу боли стали появляться и просто так. Когда стало больно подниматься по лестнице я решила что-то делать.
Обратилась в клинику здорового позвоночника "здравствуйте", где меня развели на деньги и предложили заколоть в сустав синтетику. Я вовремя опомнилась и по счастливой случайности попала в клинику "стопартроз", где мне и назначили ортоплазму коленного сустава.
Подготовка к процедуре:
1) Теплый чай перед забором крови, чтобы организм ее получше отдавал.
2) Накануне можно позавтракать/пообедать, опять же, чтобы можно было без препятствий забрать кровь.
4) Не курить, тк концентрация никотина в крови никому не нужна. В том числе тромбоцитам, которых будут из крови выделять.
5) Одеть одежду, которую можно будет с легкостью снять, спустить, задрать для обеспечения доступа к суставу
Процедура:
- Вы приходите в процедурный кабинет, где медсестра набирает у вас определенное количество пробирок крови. Если вы колете оба сустава (как я) - 2 пробирочки. Если один - одну.
- Ваша кровь закладывается в центрифугу и вас отпускают либо сразу к ортопеду, либо в коридорчик ждать.
- Через минут 10 ваша плазма с тромбоцитами готова, ее приносят доктору в подписанной пробирке. Это такой светло-желтый состав где-то в количестве около 3мл.
- Вы ложитесь/садитесь на кушетку, главное чтобы нога была согнута в суставе. Доктор нащупывает место введения иглы (синовиальную сумку), этакая дырочка между костями и вводит иглу.
Основной вопрос пациентов: больно ли делать укол в сустав? Ответ: нет, не больно. Игла вводится очень безболезненно. Прокалывается немного кожи и дальше игла уже находится в полости. Обычно доктор это делает молниеносно быстро. Но люди все равно боятся, особенно у пожилых пациентов поднимается давление от страха. Не бойтесь. Процедура не более болезненна чем укол витаминов в ягодицу.
- Сначала вводится раствор лидокаина. Это делается на всякий случай, чтобы исключить неприятные ощущения во время расхождения по суставу плазмы. Укол лидокаина никак себя не проявляет.
- Затем к этой же игле подсоединяется шприц с тромбоцитами. Во время введения плазмы у вас появится ощущения распирания с легким пощипыванием. Никаких болезненных ощущений опять же. Если вы испытали боль - говорите врачу. Что-то не так.
- Место укола заклеивается пластырем и вас попросят поболтать ногами чтобы плазма распредилилась по суставу.
Фотографии я не делала. Смотреть там особо не на что.
После процедуры:
1) Постараться не нагружать в этот день сустав. Не бегать, не прыгать.
2) Не сгибать сустав более чем на 90 градусов.
3) Можно идти домой своими ногами. Ощущения будут, что идешь как на шарнирах. Будьте внимательны чтобы случайно не поставить ногу неудачно и не упасть.
Ну а теперь как же мне помогла процедура.
Прошло уже полгода спустя ортоплазмы. Все это время я пила препараты Артра и Пиаскледин. О них позже.
Первое: я теперь могу подолгу ходить без никаких проблем. Болей после нагрузки долгой ходьбой нет.
Второе: я могу форсировать лестницы. Тоже безболезненно.
Немного неприятные ощущения у меня возникают после силовых тренировок в зале. Для снижения нагрузки на сустав я прокачиваю так называемые мышцы-стабилизаторы, в частности квадрицепс бедра. Это мне доктор посоветовал сделать опять же для уменьшения нагрузки на хрящи.
Итог следующий: я очень рекомендую эту процедуру тем, кому доктор посчитает нужным и возможным ее назначить. Это процедура использует самый лучший материал - вашу собственную кровь. Никакая синтетика не заставит организм самовосстанавливаться.

Лечение деформирующего артроза коленного сустава (гонартроза) зиждется на следующих принципах:
1. Изменение образа жизни с целью уменьшения нагрузки на пораженный сустав:
- прекратить занятия подвижными видами спорта,
- найти работу, более щадящую по отношению к коленным суставам,
- максимально избегать длительного, неподвижного стояния.
2. Лечебная физкультура, которая призвана решать следующие задачи:
- улучшение кровообращения в пораженном суставе,
- уменьшение давления на поврежденные суставные поверхности,
- укрепление мышечного корсета, окружающего пострадавший сустав,
- повышение подвижности больного колена.
3. Физиотерапия – ставит перед собой те же цели, что и выше описанная лечебная физкультура. Методов физиотерапевтического лечения деформирующего артроза много, но я выделил бы два, наиболее эффективных:
- Массаж – необходим для расслабления мышц голени и бедра, с целью лечения и профилактики контрактур в коленном суставе, а также для уменьшения аномальных нагрузок на противоположное колено.
- Дополнительная опора - осуществляется при помощи костылей или трости, а также существует в виде ортезов (специальные фиксирующие накладки или повязки на сустав). Дополнительная опора перераспределяет нагрузку, чем замедляет прогрессирование болезни.
4. Медикаментозное лечение:
- Нестероидные противовоспалительные средства (ибупрофен, мелоксикам, диклофенак, индометацин, кеторолак, нимесулид и др.) – уменьшают отек и воспаление, снимают или уменьшают боль, значительно повышают качество жизни пациентов.
- Глюкокортикостероиды (преднизолон, метилпреднизолон, дексаметазон) - имеют те же свойства, но из-за массы побочных эффектов их применение довольно ограничено.
- Хондропротекторы (глюкозамин, хондроитин) – снижают скорость разрушения суставного хряща, однако не ангажированных исследований по данной группе препаратов пока не поведено.
Лекарственные препараты могут применяться как энтерально, то есть внутрь, парэнтерально – внутримышечно и внутривенно, так и местно, в виде мазей кремов, гелей и др. Местное лечение менее эффективно, однако имеет значительно меньшее количество побочных явлений. Повысить эффективность медикаментозной терапии можно при помощи физиотерапевтических методов. Например, сочетать прием лекарств внутрь с воздействием электрического поля (электрофорез) или использование кремов (мазей, гелей) совместно с воздействием ультразвука (фонофорез).
5. Внутрисуставное введение лекарственных препаратов:
6. Хирургическое лечение, проводится тогда, когда все описанные выше методы оказываются неэффективными:
- Артропластика – применяется как метод лечения контрактур и анкилозов (полной неподвижности) в коленном суставе. При этом кости освобождаются от рубцовых и разрушенных тканей, создаются новые суставные поверхности, а в полость сустава вводится прокладка из естественных или искусственных материалов.
- Артродез – формирование полной неподвижности в коленном суставе, самый старый и самый примитивный метод хирургического лечения, в наши дни используется крайне редко, в основном при туберкулезных артритах.
- Эндопротезирование – создание нового сустава из искусственных материалов, наиболее перспективный метод хирургического лечения гонартроза. Бывает частичное, когда стальной пластиной заменяется одна из суставных поверхностей, и тотальное – полная замена коленного сустава эндопротезом.
Лечение гонартроза должно проводиться исключительно комплексно, то есть с включением всех описанных методик, а не какой-то одной. Только так можно добиться успеха.

Общий бал: 5 
Проголосовало: 6

Нигматуллина Лейла, терапевт, кардиолог, переводчик.
Башкирский государственный медицинский университет. Факультет: Лечебный, Январь 1999 — Январь 2005

Внутри коленного сустава есть хрящи. Они покрывают суставные поверхности костей: бедренной и большеберцовой. Хрящи смягчают трение. Они обеспечивают сохранность внутрисуставных структур даже на фоне интенсивных физических нагрузок. К сожалению, в силу различных заболеваний возможно истончение или механическое повреждение хрящей. В этом случае пациенту требуется лечение.

Принципы лечения
Подходы к лечению зависят от того, по какой именно причине истончился хрящ. Это может произойти в результате:
- воспалительных заболеваний;
- дегенеративных процессов;
- травм;
- проведенных хирургических операций.
Лечение может быть направлено на устранение симптомов, замедление дегенеративных процессов, купирование воспаления, усиление регенераторных способностей хрящевой ткани. Иногда требуется хирургическое вмешательство. Оно позволяет выполнить замещение дефектов хрящевой поверхности.
Консервативные методы
Если гиалиновый хрящ коленного сустава истончен, лечение начинают консервативными методами. Применяются такие способы терапевтического воздействия:
- Коррекция образа жизни.
- Физиотерапевтическое лечение и массаж.
- Лечебная физкультура.
- Медикаментозная терапия.
Коррекция образа жизни
Изначально необходимо устранить все факторы, которые могут провоцировать истончение хряща коленного сустава. Лечение начинают с того, что пациенту рекомендуют отказаться от тяжелой физической работы, спорта. Потому что при продолжающемся механическом раздражении хряща он будет повреждаться, а полноценное восстановление хрящевой ткани невозможно по причине его слабого кровоснабжения.
Пациенту необходимо:
- снижение массы тела, если ИМТ превышает 25 кг/м2;
- уменьшение нагрузки на больную ногу;
- применение ортопедических приспособлений (ортезов, стелек);
- использование трости или костылей.
Физиотерапия
Физиотерапевтическое лечение применяется с целью уменьшения отека, боли. Оно позволяет улучшить кровообращение в той зоне тела, которая находится в непосредственной близости к поврежденным коленным хрящам. В результате улучшается трофика тканей, уменьшаются явления гипоксии, ускоряются регенераторные процессы.
Применяются такие виды физиолечения:
- электрофорез;
- гальванизация;
- фонофорез;
- электростимуляция;
- магнитотерапия;
- лазеротерапия;
- вибромассаж и другие.
Физиотерапия часто сочетается с медикаментозным лечением. Местные препараты наносятся на кожу. Затем проводится электрофорез или фонофорез для их лучшего проникновения внутрь суставной полости.

Лечебная физкультура
Физические тренировки помогают укрепить мышцы, разгрузить коленный сустав. Они также способствуют восстановлению хряща за счет улучшения кровообращения. При нагрузке к мышце приливает кровь. Расширяются сосуды. Поэтому кровоснабжение суставной капсулы возрастает. Улучшается и кровенаполнение тех частей хряща, которые прилегают к капсуле.
Медикаментозная терапия
Применение препаратов остается одним из главных способов лечения. В данный момент не существует лекарственных средств, которые гарантированно восстанавливают хрящи или хотя бы предотвращают их дальнейшее разрушение. Однако ряд лекарственных средств позволяют добиться неплохих результатов за счет усиления регенераторных процессов, снижения воспаления, защиты хряща от сильных механических воздействий.
Препараты могут использоваться такими способами:
- применяются внутрь;
- вводятся внутримышечно или внутривенно;
- наносятся на кожу над коленным суставом;
- вводятся инъекционно внутрь сустава.
Так как в большинстве случаев происходит постепенное разрушение хряща коленного сустава, лечение проводится таблетированными формами препаратов. Они удобнее в использовании и не требуют постоянного участия медицинского персонала в лечебном процессе.
Часто применяются и внутрисуставные инъекции. Они хороши тем, что позволяют после нескольких введений лекарств получить устойчивый длительный результат. Он сохраняется полгода или год. Применение уколов в колено позволяет снизить потребность в медицинских препаратах, которые применяются перорально. Соответственно, уменьшается медикаментозная нагрузка и риск побочных эффектов.
Кремы и гели – это вспомогательное лечение. Оно исключительно симптоматическое. Используется для уменьшения боли, устранения отека. Нет местных препаратов, которые могли бы восстановить суставные хрящи колена или хотя бы замедлить их дегенерацию.

НПВС. Эти препараты не могут восстановить хрящи. Но они способны в некоторых случаях замедлить их дегенерацию за счет устранения воспалительного процесса. Кроме того, нестероидные противовоспалительные средства принимаются с целью снижения болевого синдрома, который неизбежно развивается в случае истончения хрящей из-за сильного трения суставных поверхностей во время выполнения любых движений в коленном суставе.
Хондропротекторы. Это препараты хондроитина и глюкозамина. Их получают из хрящей животных. Хондропротекторы вводятся внутрь сустава, инъекционно внутримышечно, наносят на кожу или принимают внутрь.
Только последний способ применения имеет смысл с точки зрения доказательной медицины. Нанесение хондропротекторов на кожу в виде геля не имеет доказанной эффективности. Введение в сустав или внутримышечно приносит пользу, но лечение нужно длительное (от 6 месяцев), а при таком способе введения переносимость терапии значительно ухудшается.
Несмотря на то, что врачи очень часто назначают хондропротекторы внутрь в капсулах, нет доказательств, что они восстанавливают суставной хрящ. Исследования лишь показывают, что при артрозе коленного сустава длительное применение хондроитина в комбинации с глюкозамином позволяет уменьшить симптомы заболевания.
Гиалуронат. Вводится внутрь коленного сустава. Подобные препараты также выпускаются в лекарственных формах для наружного использования или для применения внутрь. Однако такие способы лечения не имеют убедительных доказательств эффективности. Поэтому гиалуронат в таблетках в основном продается как биологически-активные добавки, а не препараты.
Введение гиалуроновой кислоты внутрь сустава позволяет повысить её концентрацию в синовиальной жидкости. Уменьшается трение хрящей, предотвращается их дистрофия. Симптомы уменьшаются или уходят на несколько месяцев. После этого инъекцию гиалуроната можно выполнить повторно.
PRP. Этой аббревиатурой обозначают богатую тромбоцитами плазму. Её получают из собственной крови пациента, центрифугируют, а затем вводят в сустав. Это один из самых эффективных способов усиления регенерации хрящей. Тромбоциты выделяют большое количество факторов роста. В результате репарация хрящевой ткани усиливается. Но восстановление хрящей колена возможно только в случае ранней стадии артроза или при незначительном их травматическом повреждении.

Хирургические методы
При значительных дефектах суставной поверхности восстановление хрящевой ткани возможно только хирургическими методами. Для этого используется множество различных методов. Некоторые из них очень дорого стоят и доступны только за границей (Германия, Швейцария, США). Одни способы появились недавно, другие применяются уже более 50 лет.
Наибольшую эффективность хирургические методы восстановления хряща имеют при:
- рассекающем остеохондрите;
- травматическом повреждении колена;
- остеоартрозе до 2 степени.
При других заболеваниях, а также в случае выраженного гонартроза полноценно восстановить хрящевые поверхности часто не удается.
Основные хирургические методы восстановления гиалинового хряща коленного сустава:
Субхондральная туннелизация. Врач просверливает в нескольких местах хрящ и субхондральную костную ткань. Открывается кровотечение. Результатом становится образование на месте искусственно нанесенной травмы волокнистого хряща.
Микрофрактурирование. Усовершенствованная методика, которая постепенно вытесняет туннелизацию. Механизм воздействия аналогичный. Формируются множественные микропереломы субхондральной кости с сохранением её каркаса. Методика более безопасна, потому что исключаются ожоговые повреждения хрящей, неизбежные при сверлении.
Аутотрансплантация хряща. Применяется для закрытия тех дефектов суставной поверхности, которые подвергаются максимальным механическим нагрузкам. Здесь хрящи имеют наибольшую толщину. Для аутотрансплантации берутся хрящи с другого участка тела пациента и подсаживаются в коленный сустав. Недостатками метода является дополнительная травматизация донорских участков и недостаток материала при обширных хрящевых дефектах.
Имплантация аутологичных хондроцитов. Берут маленький фрагмент хряща, затем культивируют. Фактически, для пациента выращивается новый хрящ. Его закрепляют на матрице, придавая нужную форму, и имплантируют в сустав. Метод максимально эффективен у пациентов до 55 лет, при дефекте хрящевой поверхности до 10 квадратных сантиметров. Недостатки: высокая стоимость и необходимость проведения двух операций (для забора хряща, а затем для его имплантации в колено).
При появлении признаков повреждения суставных хрящей человек должен обращаться к врачу как можно быстрее. Есть немало способов восстановления суставных поверхностей колена, однако большинство из них становятся малоэффективными в запущенных клинических случаях.
Что происходит после укола?

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
глюкокортикоидов (гормональные средства).
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Выпускается в форме раствора и суспензии для инъекций. Раствор расфасован в ампулы по 1 мл, по 1 и 5 ампул в коробке. Суспензия расфасована в ампулы или шприцы по 1 мл. В пластиковой ячеистой упаковке — по 1 или 5 ампул, упакованных в картонную коробку. В 1 мл суспензии содержится 6,43 мг бетаметазона дипропионата (что соответствует 5 мг бетаметазона) и 2,63 мг бетаметазона натрия фосфата (2 мг бетаметазона в эквиваленте). Вспомогательные вещества:
- карбоксиметилцеллюлозы натриевая соль;
- нипагин.
В состав раствора для инъекций входит бетаметазон: в форме фосфата динатрия – 2 мг, в форме дипропионата – 5 мг.
Суспензия при рассмотрении выглядит как бесцветная (может быть желтоватой), прозрачная, немного вязкая жидкость, в которой содержится взвесь белых частиц. После взбалтывания становится белой, стойкой.
Препарат относится к группе глюкокортикостероидов. Основное действие Дипроспана связано с выраженной глюкокортикоидной активностью; минералокортикоидное действие практически не выражено. Действие Дипроспана направлено на подавление воспаления, аллергической реакции, иммуносупрессию.
Угнетает функцию гипофиза. Дипроспан – лекарство, которое состоит из двух действующих компонентов разной быстроты действия. Один из них — бетаметазона натрия фосфат — легко растворяется, гидролизуется и всасывается после введения, обеспечивая быстрый лечебный эффект. Выводится в течение суток.
Другой — бетаметазона дипропионат — после введения создает депо, откуда высвобождается постепенно. В результате обеспечивается длительное действие препарата. Время полного выведения составляет 10 суток и более. Кристаллы Дипроспана имеют очень маленькую величину, что позволяет вводить его в мелкие суставы через очень тонкую иглу.
- Ревматические заболевания: ревматоидный артрит, бурситы, эозинофильный фасциит, анкилозирующий спондилит, остеоартриты, эпикондилит, люмбаго, экзостоз, тендиниты, бурсит на фоне твердой мозоли, тугоподвижность большого пальца стопы, кривошея, пяточная шпора.
- Аллергические заболевания: бронхиальная астма и астматический статус, аллергический ринит, сывороточная болезнь, атопический дерматит, медикаментозная аллергия, крапивница, аллергическая реакции на укусы насекомых и змей.
- Системные заболевания:склеродермия, узелковый периартериит, системная красная волчанка, дерматомиозит.
- Заболевания кожи: контактный дерматит, инсулиновая липодистрофия, артропатический псориаз, красный плоский лишай, келоидные рубцы, гнездовая алопеция, обычная пузырчатка, диффузные формы нейродермита и экземы.
- Заболевания крови:лейкозы и лимфомы, трансфузионные реакции.
- Заболевания надпочечников: первичная и вторичная надпочечниковая недостаточность и адреногенитальный синдром.
- Заболевания пищеварительного тракта: неспецифический язвенный колит, глютеновая энтеропатия, болезнь Крона.
- Заболевания почек:гломерулонефрит, нефротический синдром.
К абсолютным противопоказаниям относится только индивидуальная непереносимость препарата Дипроспан. При необходимости длительного лечения необходимо учитывать наличие сопутствующих заболеваний, при которых от применения Дипроспана лучше воздержаться (относительные противопоказания):
- артериальная гипертензия тяжелой степени;
- внутримышечное введение при пурпуре тромбоцитопенической.
Существуют также определенные противопоказания для введения Дипроспана в сустав или периартикулярно:
- инфекционный артрит;
- очаги псориаза в месте укола;
- нестабильность сустава;
Для системного применения вводится внутримышечно. При артритах лучший эффект достигается при введении Дипроспана в сустав или периартикулярно. При заболеваниях глаз препарат может вводиться через кожу в области нижнего века. Противопоказано введение Дипроспана внутривенно и подкожно!
Начальная доза – 1-2 мл, вводится глубоко в мышцы ягодиц. Системно используется при следующих заболеваниях: Улучшение состояния наступает в течение нескольких часов после укола Дипроспана внутримышечно.
В большинстве случаев при проведении инъекции Дипроспана не требуется одновременного использования анестетиков. При необходимости можно вводить лидокаин. При этом сначала нужно набрать в шприц Дипроспан, затем лидокаин, и тщательно встряхнуть. Блокада Дипроспаном проводится при лечении следующих патологий:
- головные и лицевые болях.
При этом действие гормона Дипроспан направлено на снижение болевого синдрома. Периартикулярные блокады (Дипроспан вводится в ткани, окружающие сустав) показаны при бурситах, тендинитах. При данных манипуляциях препарат вводится в околосуставную сумку, или непосредственно возле сухожилия, с осторожностью, чтобы не повредить его.
Рекомендуется вводить Дипроспан в сустав (один и тот же) с кратностью 1 раз за 2-3 месяца, не чаще. Интервал введения препарата в разные суставы составляет 1-2 недели. После окончания лечения дозу снижают постепенно, не допуская резкой отмены препарата.
Внутрисуставное введение лекарства сочетают с системной терапией глюкокортикоидами. Внутримышечное введение Дипроспана в этом случае не рекомендовано. При ревматоидном артрите или артрозе сустава введение Дипроспана уменьшает интенсивность боли, устраняет тугоподвижность сустава. Терапевтический эффект проявляется через 2-4 часа.
Лечение псориаза Дипроспаном возможно только при очень тяжелом течении заболевания, и в случае артритической формы заболевания.
В мышцу вводят 1 мл препарата с частотой 1 раз в неделю. Курс лечения гнёздной алопеции включает проведение 3-5 инъекций.
Диффузная форма экземы допускает применение Дипроспана для контроля над острым воспалением и при тяжелом течении заболевания.
Парабульбарно Дипроспан вводится в послеоперационном периоде лечения заболеваний глаз, при лечении эндокринной офтальмопатии. Применение после ринопластики показано при появлении сильных отеков после операции. При этом делают укол Дипроспана в нос.
При введении Дипроспана последствия в виде побочных реакций возникают крайне редко, чаще после длительного применения. В основном они связаны с угнетением гипофиза.Но все же существует небольшая вероятность развития побочных эффектов, возникающих при применении многих глюкокортикоидных гормональных средств:
- Синдром Кушинга: увеличение массы тела, появление стрий и участков атрофии на коже, акне, остеопороз, сахарный диабет, снижение либидо и нарушение менструального цикла, миопатия.
- Задержка роста по причине угнетения функции гипофиза, и нарушения образования и роста хрящевой, костной ткани и мышц.
- Увеличение восприимчивости организма к бактериальным, грибковым и вирусным инфекциям.
- Ульцерогенный эффект. Под влиянием глюкокортикоидов увеличивается риск развития язв в желудке и двенадцатиперстной кишке.
- Расстройства нервной системы и психики. Может быть расстройство сна, раздражительность, эйфория, тревожность, депрессия с попытками суицида, судорожные припадки.
- Под действием глюкокортикоидных гормонов возможно увеличение артериального давления и развитие миокардиодистрофии.
- Из офтальмологических заболеваний могут развиться катаракта, глаукома, перфорация роговицы при герпетическом поражении глаза.
- Аллергические реакции и анафилактический шок.
- На месте введения препарата могут возникать очаги с нарушением пигментации, асептические абсцессы, атрофия кожи и подкожно-жировой клетчатки.
- микрокристаллический артрит.
При введении в течение нескольких дней высоких доз Дипроспана осложнений обычно не наблюдается. Симптомы передозировки можно наблюдать при наличии сопутствующих заболеваний, усиливающих глюкокортикоидные эффекты препарата, или при одновременном использовании с некоторыми медикаментами.
Азатиоприн при длительном применении вместе с Дипроспаном может содействовать появлению катаракты, миопатии. Анаболические стероиды, делагил, ибупрофен — усиливают побочные эффекты препарата. Дипроспан снижает частоту возникновения аллергических реакций от антибиотиков при одновременном их применении.
При глаукоме не рекомендуется применять Дипроспан вместе с антидепрессантами из-за большой вероятности повышения внутриглазного давления. При применении изониазида вместе с Дипроспаном отмечается снижение концентрации внимания. Возможно появление нарушений психики. Противоэпилептические препараты уменьшают концентрацию Дипроспана — следовательно, снижается его лечебный эффект, что требует увеличения дозы препарата.
Увеличивается вероятность появления язв в пищеварительном тракте при применении Дипроспана одновременно с ибупрофеном, аспирином, индометацином, бутадионом. Препараты эстрогена (в том числе контрацептивные средства) увеличивают терапевтический эффект Дипроспана. Могут усиливаться также и побочные эффекты.
Глюкокортикоиды повышают толерантность к этиловому спирту, снижая его токсическое влияние на организм. При этом концентрация алкоголя в крови остается прежней. Это позволяет использовать данные гормональные препараты при лечении отравлений этиловым спиртом.
При артрозе блокада Дипроспаном подразумевает периартикулярное введение лекарственного препарата из расчета 0,2-0,3 миллилитра действующего вещества на каждый квадратный сантиметр участка кожи, где локализуется боль. Введение проводится микроинъекциями. Ампула после вскрытия, независимо от количества использованного препарата, утилизируется. Доза на каждый сустав регулируется только участком поражения и визуального проявления воспаления.
Применение Дипроспана допускается при артрозе не чаще 1 раза в 5 дней. Укол выполняется исключительно врачом, так как подкожное введение делается только при артрозе суставов ладоней или ступней.
Читайте также:


