Подагра на нервной почве
В присутствии пантотеновой кислоты мочевая кислота превращается в мочевину и аммиак, которые быстро уходят с мочой. У больных подагрой, скорее всего, в организме недостаточно пантотеновой кислоты, чтобы преобразовать мочевую кислоту в эти безвредные соединения, или производство мочевой кислоты столь велико, что она не может быстро удаляться. Некоторые больные подагрой выделяют с мочой в 18 раз больше мочевой кислоты, чем здоровые люди. Подагра иногда возникает из-за приема лекарств, повреждающих почки и в результате препятствующих нормальному удалению мочевой кислоты.
Еще одна болезнь стресса
И наоборот, во время тяжелого стресса нескольких недель голодания количество мочевой кислоты в крови пациентов, страдающих ожирением, нарастало до тех пор, пока у некоторых из них не начиналась подагра. Этим пациентам давались витамины А, В1, В2, D и никотинамид, но лишь 75 мг витамина С и не давали ни капли пантотеновой кислоты.
Неполноценное питание само по себе является существенным стрессом и может вызвать подагру. Например, у людей с недостаточностью витамина В1 подагра излечивалась при ежедневном приеме 10—20 мг этого витамина. Поскольку подагра в некоторых семьях встречается на протяжении нескольких поколений, люди, склонные к этой болезни, могут иметь наследственно повышенную потребность в пантотеновой кислоте или других питательных веществах, необходимых для защиты организма от стресса. Любая форма стресса быстро истощает запас пантотеновой кислоты и, следовательно, препятствует превращению мочевой кислоты в мочевину. Таким образом, накопление мочевой кислоты приводит к подагре. Тот факт, что стрессы приходят и уходят, по-видимому, частично объясняет, почему течение подагры характеризуется приступами и периодами затишья.
Витамин Е
Недостаток витамина Е особенно опасен для ядер клеток, при разрушении которых образуется мочевая кислота. У людей с недостатком этого витамина кислота образуется в избыточных' количествах. При дефиците витамина Е незаменимые жирные кислоты, входящие в состав клеточной стенки содержимого клетки и ядра, окисляются кислородом, и клетка разрушается. Одновременно количество разрушающих клетку ферментов в тканях возрастает в 15—60 раз. Хотя у большинства подопытных животных мочевая кислота превращается в вещество, называемое аллантоином. При содержании на диете с недостатком витамина Е в течение всего лишь месяца у них начинает вырабатываться мочевой кислоты и аллантоина в 8 раз больше, чем у нормальных животных. Даже при небольшой недостаточности витамина Е они теряют с мочой вдвое больше мочевой кислоты (и аллантоина), чем при полноценном питании. Во время приема витамина Е производство мочевой кислоты быстро снижается.
В прошлые века подагра была крайне распространена среди богатого сословия, которое питалось в основном мясом. Из-за отсутствия холодильников мясо так быстро портилось, а жиры прогоркали, что спрос на специи, делающие мясо съедобным, заставлял искать торговые пути на Восток. Прогорклый жир разрушает витамин Е с колоссальной скоростью и, несомненно, создает его дефицит, что, в свою очередь, приводит к разрушению огромного числа клеток организма, а выделение избытка мочевой кислоты оказывается причиной широкого распространения подагры. Когда разнообразных продуктов стало больше и появились холодильники, заболевание подагрой стало встречаться реже, но сегодня она вновь наступает.
Недостаток витамина Е может по-прежнему оставаться главной причиной подагры. Растительные масла, майонез и заправки для салатов, которые хранятся открытыми не в холодильнике, жир, повторно используемый для жарки, орехи, не запечатанные в вакуумную упаковку, часто настолько прогоркают, что разрушают этот витамин. Более того, наша еда содержит лишь небольшую часть того количества витамина Е, которое содержалось в ней столетия назад, да и это небольшое количество в основном разрушается в процессе приготовления пищи. Поскольку растительные масла сейчас используются в больших, чем прежде, количествах, потребность в этом витамине многократно возросла.
Опасность белкового дисбаланса
Наиболее распространенная аминокислота (глицин) у страдающих подагрой превращается в мочевую кислоту намного быстрее, чем у здоровых людей. По этой скорости превращения можно оценивать, как организм избавляется от отходов, когда съедено много неполноценного белка. Таким образом, всем страдающим подагрой следует уделять особое внимание полноценности съедаемого белка, а желатина, не содержащего нескольких незаменимых аминокислот, но имеющего излишек глицина, необходимо избегать.
Роль кишечных бактерий
Подобное наблюдение указывает на то, что больным подагрой следует особенно внимательно относиться к микрофлоре кишечника, иными словами, есть йогурты или ацидофилин.
Психосоматические причины
Психологический стресс намного чаще оказывается причиной подагры, чем считалось раньше. Приступы подагры из-за эмоционального расстройства совсем не редкость. Точно установлено, что эта болезнь встречается чаще у мужчин, чем у женщин. Мужчины — инстинктивные бойцы и часто, хотя и неосознанно, готовы к драке, однако не могут себе этого позволить. В таких случаях причиной резкого обострения подагры служит подавленный гнев. А поскольку в драке действуют руками и ногами, болезнь скорее поражает Конечности, чем другие части тела. Когда такие люди злятся, им нужно Поработать с боксерской грушей или срочно поиграть в футбол, чтобы эмоциональный стресс не стал причиной разрушения белков организма.
Диета при подагре
К сожалению, диета, обычно рекомендуемая при подагре, полностью игнорирует потребности организма, находящегося в стрессовом состоянии. Основной упор такой диеты делается на ограничение потребления пуринов — веществ, содержащихся в ядре клетки, из которых образуется мочевая кислота. Таким образом, рацион состоит из продуктов, почти не содержащих клетчатки. Поскольку печень, дрожжи, пшеничные отруби, цельнозерновой хлеб и каши запрещаются, в такой диете крайне не хватает витаминов группы В, почти совсем нет витамина Е и пантотеновой кислоты. Более того, врачи-исследователи (но пока не врачи-практики) пришли к мнению, что небольшое количество мочевой кислоты в пище несущественно. Та мочевая кислота, которая вызывает подагру, образуется в организме при расщеплении белков тканей, а не поступает с пищей.
Более щелочная реакция мочи в результате обильного потребления фруктов, овощей и соков, особенно апельсинового, помогает удержать мочевую кислоту в растворе и облегчает ее выведение. Во время приступов подагры обычно рекомендуется выпивать 3 л жидкости в день для удаления мочевой кислоты, но выздоровление идет быстрее, если вместо воды пить сок и молоко. Однако не следует пренебрегать никаким продуктом, если он способствует здоровью. Неполноценный белок (кукуруза, фасоль, чечевица и прочие зерновые) нужно употреблять только с молоком, яйцами, сыром и/или мясом, чтобы предотвратить амино-кислотный дисбаланс.
Если человек, уже переживший приступ подагры, будет соблюдать полноценную диету, последующие обострения удастся предотвратить. По возможности следует избегать стрессов и носить с собой таблетки витамина С и пантотеновой кислоты, принимая их при эмоциональном расстройстве каждые 2—3 часа.
Что влияет на первичный запуск механизма и обострение подагры в дальнейшем? Какие существуют причины для нарушения обменных процессов, результатом которых становится возрастание уровня пуринов - продуктов белкового обмена в организме и повышение содержания мочевой кислоты в суставной жидкости?
Прежде всего, специалисты отмечают фактор наследственности. Заболевание передается, в основном, по мужской линии. Исследования, проведенные американскими учеными, показали, что у некоторых людей существует генетическая предрасположенность к подагре.
Повышенное содержание мочевой кислоты
В их организме образуется повышенное содержание мочевой кислоты, которая не успевает полностью выводиться почками. Наследственная предрасположенность к подагре, не проявляясь у женщин, может передаваться через них так же, как через мужчин.
Специалисты считают, что частые обострения подагры в наиболее развитых странах связаны с употреблением продуктов богатых пуринами, - красного мяса, печени, почек, моллюсков, крабов, бобов, гороха. Считается также, что жирная пища блокирует выведение почками мочевой кислоты.
На обострение подагры оказывает влияние и употребление алкогольных напитков - сухих вин и, особенно, пива.
Витамин А, никотиновая кислота (высокие неконтролируемые дозы) могут вызвать приступ. Его может спровоцировать и применение лекарственных препаратов, приводящих к развитию гиперурикемии.
Гиперурикемия — повышенное содержание мочевой кислоты в крови. Максимальная величина для нормального уровня составляет 360 микромолей/литр (6 мг/дл) для женщин и 400 микромолей/литр (6,8 мг/дл) для мужчин. (Википедия).
Высокое содержание сахара в рационе питания также способствует обострению подагры, так как повышает уровень инсулина, который препятствует выведению мочевой кислоты из организма. Фруктоза некоторых употребляемых в пищу фруктов (арбуз, вишня, гранат и др.) ведет к повышению содержания мочевой кислоты, которая способствует возникновению недуга.
В то же время, прием заменителей сахара (аспартама, сахарина) не увеличивает риск заболевания.
Способствуют повышению содержания мочевой кислоты также артериальная гипертония, избыточный вес (рекомендуем статью "Как можно похудеть без диет?"), колебания уровня pH крови и синовиальной жидкости, физические перегрузки, ношение тесной обуви, переохлаждение.
Специалисты также установили связь между обострением подагры и хроническим отравлением организма свинцом. "Свинцовая" подагра сопровождается так называемой сморщенной почкой.
К факторам риска относятся: в первую очередь - недостаток кислорода в крови и слабость мышц ног и рук (и, как результат, - недостаточный уровень кровотока через сосуды конечностей), во - вторую - артериальная гипертензия (повышение артериального давления), гиперлипидемия (повышенное содержание липидов в крови) и сахарный диабет.
Травмы, вирусные инфекции и стрессы также могут стать причинами проявления заболевания.
Итак, к факторам риска обострения подагры можно отнести:
- в первую очередь - слабость скелетных мышц
- артериальная гипертония, ожирение, гиперлипидемия;
- склонность к чрезмерному употреблению мяса;
- колебания уровня рН крови и синовиальной жидкости;
- физические перегрузки, в том числе, и статические; уточним, чтобы не было противоречия с первым пунктом - имеется в виду перегруз одних и тех же мышц, которые мы задействуем в повседневной жизни постоянно и ослабление мышц задней поверхности бедер, через которые идет основной кровоток в легкие;
- уменьшение выведения мочевой кислоты почками. На функцию почек могут отрицательно влиять нестероидные противовоспалительные средства, особенно те, которые содержат фенацитин, а также тесная обувь, затрудняющая кровоток в капиллярах стоп, слабость мышц стоп и их травмы.
Одним из важных факторов, снижающих почечную экскрецию мочевой кислоты, признают избыточное накопление свинца.

Распространенность подагры в мире колеблется от 0,1% до 10% в зависимости от региона: в развитых странах это заболевание сегодня более распространено, чем в развивающихся. Так, в странах Европы подагра встречается у 0,9–2,5% населения, в США — у 4%, в России официальная статистика говорит о 0,3% больных.

В 400-е годы до нашей эры Гиппократ впервые описал клинические симптомы подагры. В конце ХVII века английский врач Томас Сиденгам дал точное описание болезни и приступов подагрического артрита.
Подагра — метаболическое заболевание. Это наиболее распространенная форма воспалительного артрита, ее вызывает отложение кристаллов урата в суставах и вокруг них. Оно возникает из-за хронического повышения уровня мочевой кислоты в организме человека.
Развитию подагры способствует сочетание генетических и экологических факторов. При этом основные факторы риска — гиперурикемия (повышенное содержание мочевой кислоты в крови), генетика, диетические факторы, медикаменты, сопутствующие заболевания и воздействие свинца.
Болезнь проявляется в болевых приступах, локализованных в периферическом суставе, но в конечном итоге может привести к повреждению, деформации суставов и к образованию тофуса (патологического уплотнения подкожной клетчатки).
Однако французские врачи, бывшие законодателями медицинской моды в Европе до середины ХХ века, не стали защищать подагру как признак одаренности. Они считали, что болезнь связана с излишним употреблением мяса и алкогольных напитков.
Причина заболевания — в нарушении метаболизма
На развитие подагры может повлиять чрезмерное употребление пищи, которая содержит много пуринов (мяса, рыбы и продуктов из них) и фруктозы, а также некоторые гематологические факторы, заболевание почек, прием лекарственных средств, ожирение и псориаз.

В последнее время ученые проследили у молодых женщин взаимосвязь между развитием болезни и пластическими операциями (грудные импланты, пересадка жировой ткани). И пришли к заключению, что после проведенных косметологических процедур может возникнуть риск появления подагры, так как в ряде случаев у пациентов начинают отказывать почки. Это иммунный ответ организма на присутствие чужеродных тел.
Болезнь проявляется острым приступом артрита
Наиболее типичным признаком подагры являются приступы острого подагрического артрита. Кроме того, у страдающих болезнью появляются тофусы (подагрические узлы) — скопление кристаллов уратов в мягких тканях, чаще всего на краях ушных раковин, пальцах рук и ног, преднадколенниковой сумке и у локтевого сустава. У большинства больных начало болезни совпадает с острым приступом артрита, который может возникнуть внезапно. Он выражается в сильной жгучей и давящей боли в одном или нескольких суставах.
При первых признаках заболевания необходимо пройти обследование, которое включает в себя:
- общий анализ крови и мочи;
- биохимический анализ — общий белок, мочевая кислота, креатинин;
- проба Реберга и Зимницкого;
- пункция суставов для получения синовиальной жидкости для исследования;
- рентген пораженных суставов;
- УЗИ суставов и почек;
- МРТ и компьютерная томография..
Подагру можно вылечить
При приступах подагры применяются обезболивающие, противовоспалительные и целенаправленные препараты. Среди традиционных методов лечения подагры — режим, нормализация массы тела, лечебное питание и исключение алкоголя, физиотерапия.
Для профилактики болезни важна диета
Если в вашей семье выявлены случаи заболевания подагрой, то вы находитесь в группе риска. В таком случае необходимо контролировать уровень мочевой кислоты в крови и регулярно сдавать анализы, а также придерживаться здорового образа жизни. Подагрой часто страдают люди с повышенной массой тела и, как следствие, высоким артериальным давлением. Основную роль в профилактике подагры играет здоровое питание с ограничением таких продуктов, как мясо, морепродукты (креветки, мидии), соя, чечевица, горох и бобы.

Важно соблюдать питьевой режим и ежедневно выпивать не менее 1,5 л жидкости, она выводит из организма мочевую кислоту. Нужно ограничить потребление соли и алкоголя, так как они препятствует выведению мочевой кислоты. Для профилактики подагры врачи людям из группы риска рекомендуют раз в неделю устраивать разгрузочный день, в течение которого исключить мясные и рыбные блюда. Кроме того, нужно съедать хотя бы один апельсин в день и избегать значительных физических нагрузок.

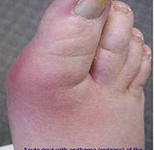
Если подходить к определению слишком педантично, то эта болезнь, подагра, относится только к суставу основания большого пальца ноги (самый распространенный симптом). Другие названия этого же вида подагрического артрита в зависимости от места его возникновения называют: гонагра, чирагра, рачидагра.
Но больному в момент его знакомства с подагрой абсолютно всё равно, как что называется. Потому что он испытывает невыносимую боль. Пронизанная иглами или как будто сдавленная тисками ступня, на которую невозможно опереться — это первое, сильное, внешнее проявление подагры. Но начинается болезнь намного раньше.
Боль – это существенная, но не единственная проблема. Подагра часто развивается в тесном сочетании с такими серьезными заболеваниями как гипертония и сахарный диабет, а это уже действительно влияет на продолжительность и качество жизни. Так что предлагаем ознакомиться, что это за болезнь, каковы ее симптомы, какие существуют способы лечения. А также рассмотрим, нужно ли придерживаться диеты и как это помогает при подагре.
Подагра, что это за болезнь?
Подагра начинается задолго до проявления первых симптомов. Вследствие нарушения обмена мочевой кислоты, избыток ее в виде кристаллов годами накапливается в суставах и мягких тканях. Генетическая предрасположенность, нарушение метаболического обмена, снижение функции почек и лишний вес – вот частые причины возникновения подагры.
Первый яркий симптом – это боль в суставе. К слову сказать, симптом не специфичный, то есть подобные боли возникают и при других заболеваниях суставов, что создает проблему при диагностике подагры. Боль очень острая, а воспаление сустава появляется мгновенно. При первых приступах подагры поражаются суставы ног: сустав большого пальца, голеностопа или колена.
При приступе начинает беспокоить один, реже два сустава. Из-за возникающего отека сустав увеличивается в размерах, краснеет и становится горячим. Как правило, приступ подагры проходит за неделю, из которых первые два дня самые тяжелые. Затем боль уменьшается, иногда даже без помощи противовоспалительных лекарств, и опять наступает спокойный период бессимптомного течения болезни.
При дальнейшем развитии подагры частота приступов увеличивается до 3-4 раз в год, они становятся более продолжительными, также болезнь захватывает большее количество суставов. Следующая стадия – это отложение солей мочевой кислоты (уратов) в мягких тканях, при этом они набухают и образуют тофусы, в том числе в почках, что грозит возникновением мочекаменной болезни.
Диагностика подагры
Чаще всего, по разным причинам, врачам приходится основываться на характерной клинической картине подагры. Когда у больного уже не в первый раз наблюдаются острые воспаления суставов ног, в анализах крови уровень мочевой кислоты более 480 мкмоль/л, а в момент приступа повышаются скорость оседания эритроцитов и С-реактивый белок.

Гарантированно подтвердить или опровергнуть диагноз подагры можно с помощью метода поляризационной микроскопии, получив кристаллы мочевой кислоты из синовиальной жидкости при пункции сустава.
Также в постановке диагноза может помочь ультразвуковая диагностика. На УЗИ при подагре видно два контура сустава. При достаточной квалификации специалиста УЗИ он поставит диагноз подагры или, допустим, артроза.
Лечение
Лечение при подагре условно можно разделить на два процесса:
- Лечение во время приступа подагры
Это только медикаментозное лечение, направленное на то, чтобы хоть как-то помочь преодолеть болевой приступ. Перечень лекарств, их сочетание и дозировки подбираются врачами индивидуально. Обычно в максимально возможных дозировках назначают нестероидные противовоспалительные препараты (НПВП) в сочетании с колхицином. Принимают лекарства обычно до полного снятия воспаления.
К слову сказать, во время первого приступа подагры еще надо найти силы добраться до врача. Потому что любые попытки перемещения чувствительны для больного сустава, так как на ногу наступить практически невозможно. Для таких случаев врач назначает короткий курс обезболивающих. Так что к следующему приступу подагры пациент, как правило, знает свой перечень лекарств, который должен быть у него в домашней аптечке.
- Профилактическое лечение заболевания в промежутках между кризисами
Еще более важная часть лечения – это профилактическая. От того насколько строго ее придерживаются пациенты, зависит насколько редко будут случаться приступы подагры. Их частоту можно сократить от нескольких раз в год до одного раза в несколько лет. Профилактическое лечение подразумевает соблюдение низкопуриновой диеты и приём лекарств.
При подагре главное ограничение в рационе питания — это алкоголь. В первую очередь, пиво и крепкий алкоголь. Потому что они задерживают выведение мочевой кислоты почками, из-за чего она накапливается в крови.
Мочевая кислота образуется из пуринов, которые поступают в организм человека вместе с пищей. При подагре потребление продуктов с высоким содержанием пуринов желательно сократить. И основное ограничение, как видно из таблицы, касается высокобелковой пищи.
Что желательно исключить и что сократить в своем рационе:
| Продукты которых следует избегать | Продукты которые следует ограничить | Продукты которые можно потреблять |
|---|---|---|
| алкоголь (пиво и крепкие напитки) | бобовые (фосоль, горох, бобы) | молоко и молочные продукты |
| мясные и рыбные бульоны | щавель, шпинат | зерновые (хлеб, каши, отруби) |
| морепродукты и ракообразные | томаты | картофель |
| печень | баклажаны | морковь |
| субпродукты (печень,почки,легкие) | редис | капуста |
| жареное мясо | цветная капуста | огурцы |
| копчености | спаржа | тыква |
| острые приправы, специи | грибы | лук |
| Шоколад, кофе, какао | рыба, икра | свекла |
| Мясные и рыбные консервы | отворное мясо, рыба | сельдерей |
| вино | орехи | |
| арбузы, дыни | ||
| ягоды и фрукты |
Главная роль в профилактическом лечении подагры отводится лекарственным препаратам, снижающим уровень мочевой кислоты в крови.
На начальном этапе обычно назначаются минимальные дозы и в дальнейшем они постепенно увеличиваются, ориентируясь на показатели мочевой кислоты в анализах крови, которые должны составлять 300-360 мкмоль/л.
Чем строже соблюдается низкопуриновая диета, тем меньше дозировка принимаемого препарата. А само лекарство, чтобы не допустить развития подагры и сократить частоту приступов, нужно принимать постоянно на протяжении многих лет.
Еще одной важной рекомендацией для предотвращения дальнейшего развития подагры является нормализация веса тела. Проще говоря, похудеть, если имеется избыточный вес. Повторимся, что лишний вес является одной из частых причин возникновения заболевания. Рекомендуем проверить свой ИМТ.
При нормальном весе не только снижается риск возникновения подагры, но и, если всё-таки заболевание диагностировали, нормальный вес не допустит дальнейшего развития и существенно снизит частоту приступов.
В подтверждение сказанного предлагаем посмотреть видеовыступление известного врача Мясникова А.Л., который знаком с подагрой по личному опыту. Отрывок, посвященный подагре, начинается с первой минуты. В данном видео рассматриваются вопросы трудности диагностики, постоянства лечения, и варианты медикаментов.
Хорошо. Давайте поговорим на тему альтернативного лечения.
Природные средства как альтернатива противовоспалительным препаратам.
При проведении исследований в некоторых случаях при приёме НПВП выявлено отсутствие снижения боли и припухлостей по сравнению с группой плацебо. То есть выводы некоторых научных исследований говорят о бесполезности противовоспалительных препаратов.
Веками люди использовали природные противовоспалительные средства растительного и животного происхождения, побочные действия которых не так опасны и проявляются реже. Наиболее часто используемые народные средства рассматриваются в этой статье.
Омега3. Исследования показали, что всем известный рыбий жир, содержащий Омега-3, полиненасыщенные жирные кислоты, является одним из самых эффективных природных противовоспалительных средств.
Эффективность биологического состава рыбьего жира в лечении артрита по сравнению с традиционными фармацевтическими противовоспалительными средствами была доказана положительными клиническими исследованиями. Рекомендуемая дозировка составляет в общей сложности до 5 г Омега-3 в день вместе с едой.
Салицин. Это одно из старейших растительных средств от боли и воспаления, содержащееся в коре деревьев семейства ивовых (осина, белая ива). Салицин из коры преобразуется печенью в салициловую кислоту и, как считается, имеет меньше побочных эффектов, чем аспирин. У него есть некоторые противопоказания к применению, ознакомиться с которыми можно по ссылке
Ресвератрол представляет собой вещество растительного происхождения. Полифенол находится в разных концентрациях во многих различных растительных источниках. Считается, что наибольшее его содержание в кожуре красного винограда и красном вине, а также чернике, шелковице.
Группа ученых (Elmali et al), сообщила в 2007 году, что внутрисуставная инъекция ресвератрола защищает хрящ и уменьшает воспалительную реакцию при моделировании остеоартроза коленного сустава. По выводам данного исследования клинических испытаний не проводилось.

Зеленый чай. Благодаря своим антиоксидантным свойствам, зеленый чай уже давно признан отличным профилактическим средством от сердечно-сосудистых и онкозаболеваний. Его противовоспалительные и хондропротекторные свойства продемонстрированы исследованиями совсем недавно. Рекомендуемая норма — 3-4 чашки в день.
Ссылки на исследования и описания других народных средств (куркума, эфирное масло ладана и пр.), а также информацию о механизмах подавления воспаления этими средствами можно найти в обозначенной выше статье.
Резюме
Итак, подведем итог вышесказанному. Подагра – это хроническая болезнь суставов, которая в первую очередь существенно влияет на качество жизни. Поначалу, когда вследствие нарушений происходит накопление мочевой кислоты в суставах и тканях, болезнь протекает без особых симптомов. Далее подагра проявляет себя болезненными приступами, которые могут случаться до нескольких раз в год. Для контроля над заболеванием требуется постоянное профилактическое лечение, состоящее из низкопуриновой диеты и приеме лекарств. Будьте здоровы!

Метаболические нарушения распространены у пациентов с депрессивными расстройствами. Однако, связь между подагрой и депрессией остается неясной. При подагре сиск депрессивных расстройств увеличивается с возрастом и оказывается выше у женщин и пациентов с гипертонией, инсультом и болезнью коронарных артерий. Нестероидный противовоспалительный препарат и использование преднизолона связаны с уменьшением риска возникновения депрессии. Пациенты с подагрой, получившие препараты для лечения подагры, демонстрировали снижение риска депрессивных расстройств.
Метаболические нарушения, включая увеличение индекса массы тела (ИМТ), центральное ожирение, гиперлипидемию, гипергликемию и гиперурикемию, тесно связаны с распространенными психическими расстройствами. Кроме того, распространенность метаболического синдрома у пациентов с расстройствами настроения выше , чем в общей популяции, при существенном влиянии на качество жизни депрессии. Гиперурикемия связана с ожирением, резистентностью к инсулину, гипертонией и метаболическим синдромом.
Мочевая кислота является метаболитом и продуктом аденозина, пуринового нуклеозида. Пуринергическая система включает сигнальные пути, содержащие нейротрансмиттер аденозинтрифосфат (АТФ) и нейромодулятор аденозин. Эта система волечена в активность многих областей центральной нервной системы (ЦНС), таких как кора головного мозга, базальные ганглии и лимбическая система, и отвечает за нейротрансмиссию, образование синапсов и пластичность нейронов. Кроме того, эта система взаимодействует с другими системами нейротрансмиттеров, включая системы , связанные с серотонином, дофамином и гамма-аминомасляной кислотой. Это означает, что пуринергическая сигнальная дисфункция может нарушить работу других нейромедиаторных систем и вызвать нейровоспаление. Таким образом, пуринергической система может участвовать в регуляции настроения, сна, импульсивности и двигательной активности.
Пациенты с биполярным расстройством подвергаются более высокому риску подагры, а у пациентов с подагрой в 1,8 раза выше риск развития депрессивных расстройств. Представляет интерес роль дисфункции пуринергической системы при расстройствах настроения, в том числе исследований генетических вариаций и периферических пуринергических биомаркеров (таких как уровни мочевой кислоты), результатов нейровизуальных исследований. Вю Sperlagh et al.( 2012) рассмотрел доступную литературу для того , чтобы объяснить эффекты пуринового рецептора, P2rx7 и его активацию на настроение, связанное с поведением за счет высвобождения глутамата и изменения пластичности нейронов при депрессивных расстройствах. Подагра и нестероидные противовспалительные препараты (NSAID) могут оказывать интерактивное воздействие на депрессию, и что NSAID может даже опосредовать связь подагры с депрессией. Иммунная воспалительная реакция участвует в патогенезе подагры с повышенными уровнями С-реактивного белка, количеством нейтрофилов в крови и уровнями цитокинов, включая интерлейкин 1 (ИЛ-1) ( IL-1) , ИЛ-2 ( IL-2), ИЛ-6 ( IL-6)и фактор некроза опухолей -альфа (TNF-α). NSAID широко используется при лечении острой подагры. Известно, что что депрессивные расстройства связаны с измененной и дисрегулированной иммунной системой, включая изменения в сыворотке белковой фазы и цитокинов.
Гипотеза о роли цитокинов при депрессии имеет значение в связи с воздействием на центральные уровни серотонина, активацию микроглии, ось гипоталамо-гипофизарно-надпочечникоовую (HPA) и нейропластичность. Ацетилсалициловая кислота (ASA), одна из старейших известных лекарств в мире, необратимо ингибирует циклооксигеназу-1 и -2 (СОХ-1 и СОХ-2 соответственно), тем самым уменьшая TNF- и IL-6 уровни.
Проведено множество клинических исследований фармакологических агентов, нацеленных на пуринергическую систему; большинство из этих исследований использовали аллопуринол ксантиноксидазы в качестве дополнительной терапии у пациентов с биполярным расстройством. Метаанализ продемонстрировали эффективность пуринергических модуляторов (включая аллопуринол) в качестве адъювантной терапии биполярной мании по сравнению с плацебо.
Читайте также:


