Подагра можно еще удалять
Подагра — системное заболевание, которое обусловлено отложением в тканях организма моноурата натрия в виде кристаллов и приводящее к их воспалению. Лечением подагры обязательно должен заниматься врач-ревматолог, так как этот недуг может серьезно нарушить жизненный уклад больного и причинить ему страдания.

Что такое тофусы?
Одним из проявлений этой болезни являются тофусы – локальные отложения кристаллов мочевой кислоты под кожей над локтевыми суставами, на кисти и стопе, ушах, бедре, голени, реже в области лба.
Чем характеризуются тофусы при подагре:
- Образуются при длительном течении болезни – 5-6 лет.
- Первично безболезненны.
- Обычно желтоватого цвета.
- Размер: несколько мм – 2 см.
Если тофус локализуется в околосуставных тканях, он может привести к воспалению связок и хрящей, вызывать интенсивные боли.
В случае появления симптомов болезни, не пытайтесь лечиться самостоятельно, обратитесь к специалисту.
Как бороться с тофусами?
Как же удалить тофусы при подагре? Есть несколько методик, которые нужно применять комплексно:
- Изменение образа жизни;
- Медикаментозный контроль болезни;
- Массаж и физиопроцедуры;
- Санаторно-курортное лечение;
- Операция.
Изменение образа жизни – недооцененный многими пациентами компонент терапии, который, однако, играет важную роль в лечении заболевания. Не забывайте, что тофусы – лишь одно из проявлений болезни, затрагивающей весь организм.
Поэтому сосредоточьтесь на контроле основного заболевания и следуйте нескольким советам:
- Попытайтесь контролировать свой вес. Избыток мочевой кислоты – следствие потребления в пищу определенных продуктов (мяса, рыбы, кофе, шоколада, бобовых). Кроме того, избавление от лишнего веса поможет снизить нагрузку на суставы и уменьшить воспаление.
- Минимизируйте употребление алкоголя, особенно пива. Употребление спиртосодержащих напитков приводит к избыточному образованию мочевой кислоты, которая и откладывается в виде тофусов.
Лечение медикаментами

Медикаментозный контроль болезни – компонент лечения, за который будет ответственен ваш лечащий врач-ревматолог. От пациента требуется точное соблюдение рекомендаций по приему необходимой дозы препарата.
Самым важным препаратом, который будет снижать количество мочевой кислоты, станет Аллопуринол. Под контролем уровня мочевой кислоты в крови, врач будет назначать дозировку препарата, которую необходимо соблюдать.
После восстановления нормального уровня кислоты в крови, симптомы будут стихать, а тофусы уменьшаться — вплоть до полного рассасывания.
Дополнительно ревматолог может назначить урикозурические препараты (Пробенецид, Сульфинпиразон). Эти лекарства улучшают выведение уратов с мочой. Для контроля суставных атак могут быть использованы Колхицин и нестероидные противовоспалительные препараты.
Только ревматолог может оценить показания и противопоказания для назначения любого перечисленного препарата в определенной дозировке.
Рекомендуем строго придерживаться плана лечения, а при возникновении побочных эффектов немедленно проконсультироваться со специалистом.
Вспомогательные методы
Массаж и физиопроцедуры стимулируют кровоснабжение пораженной области, выход солей мочевой кислоты в кровь, расслабление мускулатуры и снижение болевого синдрома.

Этот метод применяется только вне суставного приступа. Если боли нет, или она не выражена, можно делать массаж в области пораженного сустава. Никогда не применяйте массаж во время острой суставной атаки!
В качестве вспомогательной терапии вполне эффективен самомассаж. Ваш доктор сможет вам рассказать как правильно его делать, но давайте рассмотрим общие советы.
Рекомендуется начинать с плавных поглаживаний, несильных растираний области тофуса. Недопустимы резкие движения и интенсивные нажатия. Начинаем массаж с периферии сустава, воздействуя на окружающие ткани, добиваемся расслабления мышц.
Всегда следует начинать с наименее болезненной области, постепенно перемещаясь к беспокоящему участку. Например, при массаже тофуса подагры в области локтевого сустава, начинайте с плеча и предплечья, постепенно переходя на сам сустав.
Сеансы массажа рекомендуется проводить через день, не дольше 30 минут, хороший эффект дает сочетание с лечебной физкультурой.
Процедуры назначаются больному индивидуально, их выбор зависит от состояния и стадии развития болезни. Чаще всего применяются такие направления физиолечения:
- Во время приступа: ультрафиолетовое облучение, импульсные токи.
- Вне приступа: грязелечение, ультрафорез, фонофорез с гормональными препаратами.
Отличный результат в лечении подагры, и как следствие — тофусов, показали лечебные минеральные воды. Больным подагрой следует выбирать такие курорты:
- грязевые и с хлоридными натриевыми водами;
- с сероводородными водами (противопоказаны при подагрической нефропатии);
- с радоновыми водами;
- с азотными кремнистыми слабоминерализованными водами:
- с йодобромными водами;
- курорты со специфическими факторами;

К хирургическому лечению подагрических тофусов прибегают редко, однако есть случаи когда это необходимо.
Операция показана при:
- обширных отложениях уратов;
- невозможности удаления тофусов другими методами;
- прорастании тофусов в подлежащие ткани;
- деформации и разрушение сустава;
Помните: нужно лечить не симптомы, а причину болезни.
Обратитесь к специалисту и начните комплексную терапию заболевания. Соблюдать рекомендации врача и придерживаться диеты скорее всего придется на протяжении всей жизни.
При достижении нужного уровня мочевой кислоты в крови, вы заметите уменьшение симптомов до полного исчезновения. Будьте здоровы!
Подагра – это тяжелое поражение суставов, требующее грамотного комплексного лечения. В наиболее тяжелых случаях для восстановления подвижности сочленения может потребоваться хирургическое вмешательство. Когда и как проводится операция при подагре и можно ли ее избежать?
Показания к хирургическому удалению тофусов

Операционное лечение обычно проводят под новокаиновым инфильтрационным обезболиванием, швы снимают спустя 10-12 суток после операции
Развитие подагры характеризуется образованием тофусов. Речь идет о соляных наростах, которые откладываются преимущественно в суставах ног, препятствуя тем самым их нормальному функционированию.
Если заболевание не было своевременно пролечено, то оно может вызывать различные осложнения, вовлекая в патологический процесс органы мочевыделительной системы. Это в конечном счете может привести к развитию почечной недостаточности. В свою очередь, серьезные нарушения в работе почек способны вызвать артериальную гипертензию.
Помимо суставов, тофусы могут локализоваться в почечных структурах. В этом случае возможно существенное нарушение функционирования мочевыводящей системы с последствиями:
- инфицирование мочевых путей;
- развитие воспалительного процесса в почках;
- мочекаменная болезнь.
Поэтому лечебные мероприятия при подагре сводятся к контролю мочевой кислоты в плазме крови. Таким образом удается снизить скорость развития тофусов и минимизировать возможность поражения мочеполовой системы. Снижение уровня мочевой кислоты проводится посредством специальных препаратов, назначаемых ревматологом.
Однако в некоторых случаях болезнь находится в настолько запущенном состоянии, что консервативных методов лечения оказывается недостаточно, чтобы справиться с ее проявлениями. В таком случае проводится хирургическое вмешательство. Оно необходимо в следующих ситуациях:
- отложения уратов в суставах вышли за допустимые пределы;
- наблюдается прорастание узелков в ближайшие ткани;
- суставная структура сильно деформирована.
Поскольку чаще всего подагра поражает суставы стопы, то для определения целесообразности хирургического вмешательства следует рассмотреть стадии развития данного заболевания:
- Палец выворачивается наружу примерно на 25 градусов. При этом наблюдается выворачивание вовнутрь первой плюсневой кости менее чем на 12 градусов.
- Для пальца угол увеличивается до 30 градусов, а для плюсневой кости – до 20.
- Третья стадия называется вальгусом и диагностируется при отклонениях более 35 и 20 градусов соответственно.
Если на первых двух этапах развития заболевания допускается применение консервативных методов лечения, то последняя стадия требует обязательного хирургического вмешательства. Чаще всего при этом у пациента возникают дополнительные симптомы:
- отклонение большого пальца более чем на 50 градусов;
- образование мозолей на шишках;
- возникновение болей не только при малейшей нагрузке, но и в состоянии покоя;
- развитие воспалительного процесса в зоне заболевания;
- наличие уплотнения в области плюснефалангового сустава.
Противопоказания к операции

Людям, страдающим избыточным весом, операция не рекомендована
Хирургическое вмешательство, направленное на удаление шишек, запрещается, если пациент:
- страдает от ожирения;
- является диабетиком;
- страдает тромбофлебитом;
- имеет плохую свертываемость крови;
- страдает от патологий сердечно-сосудистой системы.
Если в ходе диагностики выявляется, что пораженная подагрой область характеризуется нарушенным кровотоком или проблемами с иннервацией, то операция является противопоказанной.
Операция при подагре: цели и подготовка
Хирургическое вмешательство ставит перед собой достижение четырех целей:
- Снижение боли. Удаление тофусов позволяет избавить пациента от неприятных ощущений, скованности и боли.
- Возвращение подвижности. Если операция была проведена правильно, то по прошествии срока реабилитации функция сустава должна полностью восстановиться.
- Устранение косметического дефекта. Пальцу придается изначальный внешний вид.
- Предотвращение дальнейшего развития заболевания.
Перед осуществлением хирургического вмешательства пациенту в обязательном порядке выполняют рентген в нескольких проекциях. Это необходимо для того, чтобы четко определить картину состояния стоп больного. В современных клиниках дополнительно проводится диагностика МРТ, что позволяет подтвердить полученные данные.
Определить степень деформации стопы помогает классическое упражнение, в ходе которого пациенту предлагается удерживать различные предметы большим пальцем. Помимо этого, перед операцией необходимо провести такие исследования, как:
- Флюорография.
- Электрокардиограмма.
- Анализы крови и мочи.
- Анализы на инфекционные заболевания.
Одним из обязательных условий подготовки к операции является прием больным гигиенических ванночек для ног. Для этого готовится специальный раствор. Также специалист может назначить пациенту прием определенных препаратов. Их перечень определяется в индивидуальном порядке.
Виды операций
На данный момент существует несколько видов операционного вмешательства:
- С использованием лазера.
- Резекция экзостоза.
- Операция по МакБрайду.
Следует более подробно рассмотреть каждую из перечисленных методик.

Нужно ли делать операцию или нет – должен решать врач
Данная процедура может выполняться в любое время развития болезни. Лазеротерапия является абсолютно безопасной, а потому может проводиться пациентам всех возрастов. Методика появилась относительно недавно, однако на данный момент широко практикуется специалистами передовых клиник мира.
Перед традиционным спиливанием кости данный метод имеет целый ряд преимуществ:
- Разрез после лазера имеет небольшие размеры, ввиду чего на коже пациента остается минимум рубцов. В ходе операции практически не повреждаются ткани.
- Пациент почти не теряет кровь в ходе процедуры.
- Поскольку лазерный луч имеет высокую температуру, то в районе вмешательства обеспечивается идеальный уровень стерильности, что в значительной степени снижает вероятность осложнений, ускоряя восстановительные процессы.
Данная операция может как предполагать госпитализацию пациента, так и проводиться без его помещения в стационар. Перед процедурой стопу больного тщательно смазывают раствором йода, после чего в кость вводят новокаин.
Процедура удаления нароста предполагает разрезание тканей на 5 см, после чего тофус просто сбивается посредством небольшого долота. Далее поврежденная поверхность полируется, а разрез зашивается. Данная операция предполагает надежную фиксацию пораженных пальцев, потому больной какое-то время носит шину.
Данная процедура предполагает использование местного обезболивающего. Когда оно введено, специалист осуществляет следующие действия:
- Надрез выполняет ближе к подошве.
- Мышца, прикрепленная к пострадавшей фаланге, отделяется от кости. Далее ее необходимо укоротить, тем самым срезав пораженные ткани.
- Если это необходимо, врач может укоротить и другие мускулы. В результате такой процедуры формируется естественное натяжение, способствующее выпрямлению пораженного сустава.
- После того как разрез зашивают, больному следует в течение трех недель носить гипс.
Восстановительный период и реабилитация

Лечебный массаж в послеоперационный период очень полезен
Время, отведенное на реабилитацию, зависит от масштаба хирургического вмешательства. Если операция была проведена только в плюсне, то больному придется носить шину в течение месяца. При более серьезном объеме работ суставы могут быть зафиксированы на срок до 2,5 месяца.
В течение послеоперационного периода больному следует избегать любых нагрузок на поврежденную конечность. Необходимо по возможности ограничить передвижение, используя костыли. Несколько месяцев пациенту придется выполнять следующие рекомендации:
- Носить ортопедическую обувь, которая позволяет снизить нагрузку на 1-й палец стопы.
- Принимать прописанные врачом медикаменты, смазывать пораженное место специальными составами.
- Осуществлять гимнастику пальцев, что позволит восстановить двигательные функции стопы. Также рекомендуется лечебный массаж.
Описанные действия позволят пациенту не только восстановить организм, но и поспособствуют тому, чтобы подагра после операции не появилась снова.
Цена операции
Если хирургическое вмешательство осуществляется по направлению травматолога или ортопеда, то оно может быть проведено бесплатно, по квоте ОМС. Однако в этом случае ожидание в очереди на лечение может растянуться на несколько месяцев.
При личном обращении в медучреждение цена операции будет зависеть от ее вида:
- 20 тысяч будет стоить операция по удалению подагры на ногах в столице (в отдельных регионах цена процедуры может быть вдвое меньше);
- если речь идет о лазеротерапии, то ее стоимость в Москве составляет 25-30 тысяч рублей.
Как обойтись без операции?
Современная медицина способна вылечить подагру консервативными методами, если болезнь находится на первых стадиях развития. Но для этого нужно своевременно обратиться к специалисту. В некоторых случаях болезнь поддается комплексной терапии даже в запущенных случаях. Все зависит от грамотности выбранного курса лечения. Если же консервативные методики оказываются бессильны, то пациенту проводится операция.
Рассматриваемый недуг именуют также болезнью королей: в былые времена указанная патология диагностировалась у богатых людей, которые употребляли мясные продукты и вино в больших количествах. На начальных этапах развития заболевания мочекислые соединения скапливаются в организме, что провоцирует воспалительные реакции и ведет к формированию подагрических узелков в области суставов. На запущенных стадиях в патологический процесс вовлекаются почки, что может привести к мочекаменной болезни и почечной недостаточности.
Основные причины возникновения подагры – что происходит в организме больного?
Основополагающим фактором развития рассматриваемого недуга является увеличение количества мочевой кислоты и ее производных – уратных солей — в кровеносной системе. Данное вещество скапливается во внутренних органах и суставах. Подобное явление ведет к воспалительным процессам.
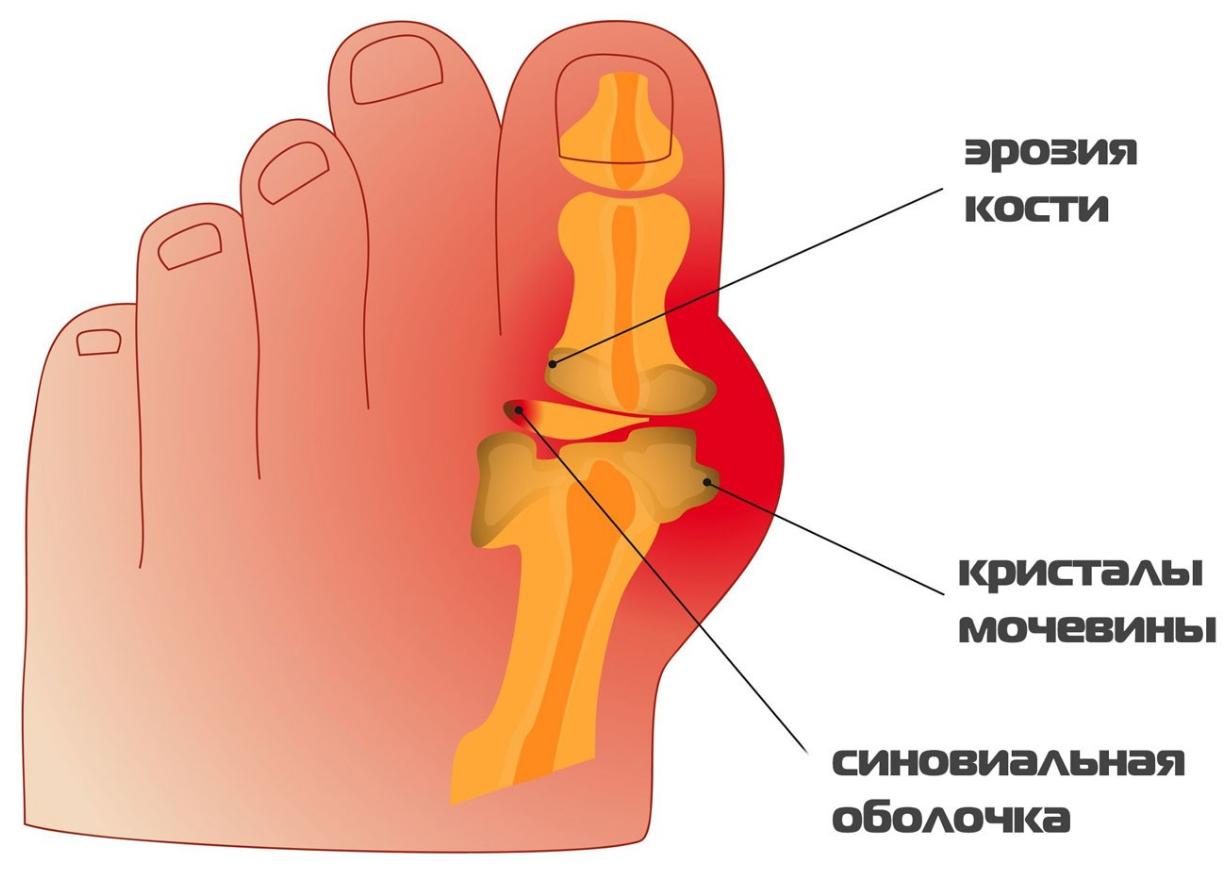
- Большие объемы поступления мочевой кислоты в организм. Почки, даже при нормальном своем функционировании, не способны справиться с выведением данных веществ.
- Сбои в работе почек, что делает невозможным полное выведение уратных микрокристаллов из организма.
- Повышение уровня артериального давления.
- Включение в рацион питания продуктов, богатых пуринами. В первую очередь, это касается мяса, жирной рыбы, красной икры и некоторых других продуктов.
- Ожирение (в т.ч. на фоне эндокринных нарушений).
- Продолжительное голодание. Является результатом увеличения в организме кислот, которые препятствуют выведению мочевой кислоты.
- Травмирование суставных структур.
- Чрезмерное употребление спиртосодержащих напитков. Особую опасность представляет пиво в больших количествах.
- Аномалии генетического характера, что связаны с выведением уратных солей из организма.
- Лечение химиотерапевтическими, мочегонными средствами. Согласно проведенным исследованиям аспирин также может спровоцировать появление данной патологии.
- Болезни кровеносной системы.
- Псориаз.
- Сахарный диабет.
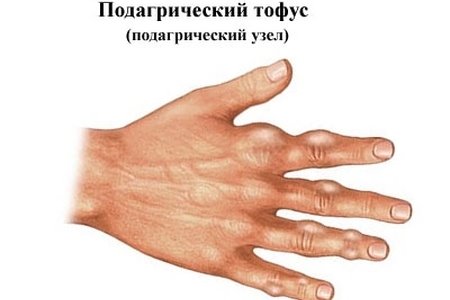
Признаки и симптомы подагры – стадии заболевания
- Преморбидную. Скапливание мочевой кислоты в организме никак не проявляет себя. Данное состояние является предподагрическим.
- Интермиттирующую. Характеризуется чередованием острых приступов (острый подагрический артрит) с периодами восстановления работоспособности суставов (стадия ремиссии). Приступы могут повторяться раз в несколько месяцев либо лет. С каждым новым приступом бессимптомные периоды становятся короче. С течением времени происходит генерализация патологического процесса с обязательным поражением голеностопных суставов. Тазобедренные суставы, как правило, дегенеративным изменениям не подвергаются.
- Хроническую. Вследствие перекрытия уратами суставных тканей воспалительные явления приобретают постоянный характер. Это, в свою очередь, ведет к формированию тофусных узелков – кристаллов мочевой кислоты. Размеры их могут быть самыми разнообразными: от 2 до 40 мм и выше. Кроме того, тофусы способны сливаться между собой, превращая в конгломераты. Время появления указанных новообразований будет определяться скоростью накопления мочевой кислоты в организме: от 2 до 6 лет после первого приступа. Не исключено формирование свищей, через которые выходят наружу кашицеобразные выделения. Приступы в данном случае будут частыми и длинными, но с менее выраженной симптоматической картиной, нежели при начальных стадиях рассматриваемого недуга.
Встречаются в 50-80% случаев. Зачастую они бывают внезапными – однако, в ряде случаев, за пару дней до приступа может изменяться общее состояние пациента: его может мучить бессонница, лихорадка, нервозность, расстройство пищеварения, озноб.
- Сильные боли в зоне большого пальца ноги.
- Ярко-выраженная отечность пораженного участка, изменение его цвета на ярко-красный.
- Неприятные явления возникают в ночное или вечернее время суток, и спустя несколько часов достигают пика своей выраженности. Подобное состояние может длиться 7-10 дней, после чего все симптомы стихают.
- Повышение температуры тела до 40С.
Связан с местом локализации болезнетворного участка.
В связи с этим, выделяют несколько форм рассматриваемого недуга:
- Ревматоидоподобная. Суставы рук в этом случае – главный источник поражения.
- Псевдофлегмозная. Уратные микрокристаллы могут скапливаться в различных суставах, провоцируя развитие активных воспалительных процессов в нем. По внешнему виду, данная форма подагры напоминает флегмону: кожный покров в пораженном участке припухает, краснеет, и болит при касании. Кроме того, у пациента повышается температура тела.
- Периартритическая. Дегенеративные изменения происходят в бурсах и сухожилиях (чаще всего, пяточных), что находятся в районе сохранных суставов. Со временем, подобная форма недуга перерастает в хронический подагрический полиартрит. Суставы нижних конечностей становятся скованными, происходит разрастание костных структур, развиваются контрактуры. На запущенных стадиях человек утрачивает трудоспособность и возможность самостоятельно передвигаться.
- Подострая. Зона поражения – сустав большого пальца нижней конечности, как и при классическом варианте. Однако, симптоматическая картина будет не столь выраженной.
- Полиартрит. Диагностируется в 5% случаев. Болезненные ощущения могут присутствовать сразу в нескольких суставах, периодически меняя свою локализацию. Для указанной формы подагры характерен быстрый регресс.
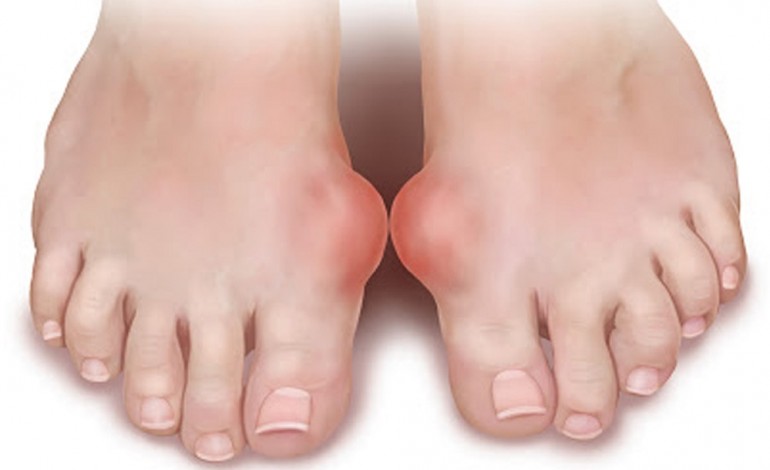
Подагра нижних конечностей
Осложнения подагры – показания к хирургическому лечению
При локализации тофусов в почечных структурах нарушается работа мочевыводящей системы.
Помимо воспаления почек, инфицирования мочевых путей, возможно также развитие мочекаменной болезни.
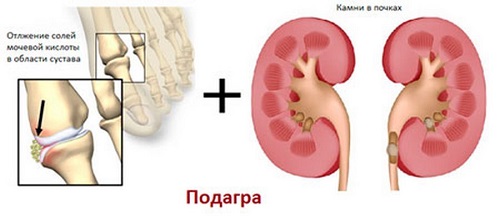
При тяжелых формах подагры в патологический процесс вовлекаются органы мочевыделительной системы, что может привести к почечной недостаточности
Серьезные сбои в работе почек приводят к появлению артериальной гипертензии.
В основе лечебных мероприятий указанной патологии лежит контроль над уровнем мочевой кислоты в плазме крови. Снижают ее посредством специальных препаратов, которые назначает ревматолог.
- Атипичная локализация тофусов, что сопровождается скоплением внутрисуставного выпота.
- Большие параметры кристаллов мочевой кислоты, при которых формируются свищи. Подобные новообразования будут сковывать движения суставов, — извлекать их нужно в любом случае.
Как удаляют тофусы при подагре – этапы операции
Хирургическое извлечение тофусов не является гарантией абсолютного излечения от рассматриваемого недуга. Спустя определенный промежуток времени, болезнь может вновь напомнить о себе сильными болями и образованием шишек в области суставов.
Еще одним важным моментом является тот факт, что в клиниках России подобные операции практически не выполняют. Пациенты, желающие избавиться от суставных тофусов, зачастую обращаются в специализированные медицинские клиники Израиля, либо Германии. Операционное лечение здесь, как правило, совмещают с плазмофорезогемосорбцией.
Манипуляцию производят под местным обезболиванием.
В качестве анестетика могут применять Новокаин или Лидокаин.
Рекомендации пациентам после удаления подагрических тофусов и профилактика осложнений подагры впредь
Послеоперационный период длится 10-12 дней. По истечению указанного срока пациенту снимают швы.
- Воздержаться от посещения общественных водоемов, саун, бассейнов.
- Обрабатывать раневую поверхность антисептическим средствами.
- Беречь операционный участок от травмирования: занятия спортом необходимо отложить до полного выздоровления.
Основное осложнение, что может возникнуть вследствие хирургического лечения подагры – инфицирование операционной зоны. Подобные явления устраняют при помощи антибиотикотерапии.
Как уже упоминалось выше, операция не избавляет человека от подагры, — риск рецидива достаточно велик.
- Регулярно следить за уровнем мочевой кислоты в крови. Анализ на уровень данного вещества сдают каждые полгода.
- Следить за весом. Это касается не только ожирения, но и чрезмерной худобы. Оба этих состояния изменяют обмен веществ.
- Вести спортивный образ жизни: заниматься гимнастикой, плаваньем, побольше гулять на свежем воздухе.
- Придерживаться пожизненно определенной диеты.
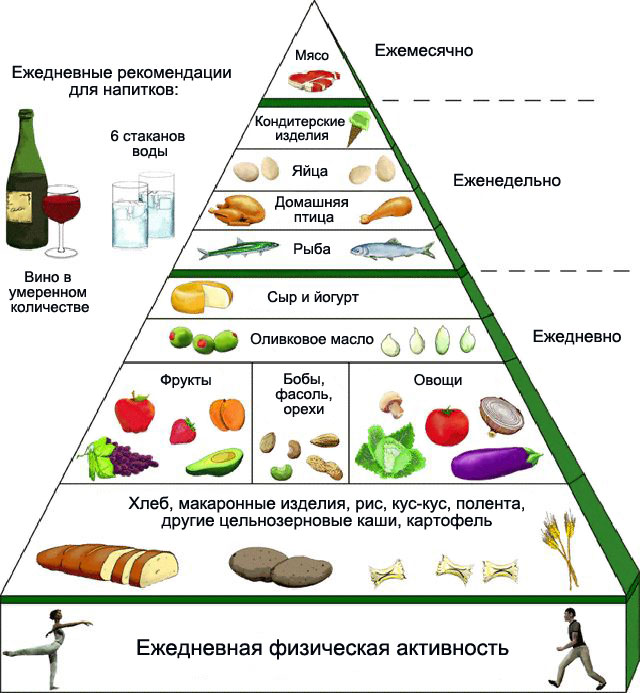
Ориентировочный рацион питания при подагре

Причины и симптомы патологии
Почему появляется подагра? Причиной недуга является высокая концентрация мочевой кислоты в организме. Она кристаллизуется и откладывается в суставах. Это вызывает боль и воспаление. Повышается уровень мочевой кислоты в результате расщепления пуринов. Пурины — это естественные вещества. Поступают они в организм вместе с пищей и напитками. За процесс выведения мочевой кислоты отвечают почки. Но если организм вырабатывает ее слишком много, то почки не успевают ее фильтровать. Это приводит к накоплению уратов в организме.
К провоцирующим факторам относят:
- чрезмерное употребление жирных, острых и тяжелых блюд;
- злоупотребление алкоголем и табакокурением;
- сахарный диабет любой формы;
- артериальную гипертонию;
- длительный прием лекарственных препаратов;
- наследственную предрасположенность.

Высокая концентрация мочевой кислоты в организме является причиной недуга
Зачастую подагрический артрит развивается на большом пальце стопы, голеностопе, колене. К клиническим симптомам относят:
- распирающую боль;
- отечность;
- покраснение;
- образование тофусов.
Общие признаки недуга: высокая температура тела, учащенный пульс, озноб, усиленное потоотделение, слабость. Подагрическая атака длится 3-7 дней. После чего наступает затишье. При хроническом течении признаками подагры является деформация суставов, хруст, мочекаменная болезнь.
Способы лечения подагры
Как быстро избавиться от подагры? Не существует единой схемы лечения недуга. Методы лечения в период обострения и ремиссии различаются. При подагрической атаке назначают противовоспалительную терапию. Лекарства могут вводиться как перорально, так и внутримышечно или внутрисуставно. Подбор медикаментов, их дозировку и курс устанавливает доктор для каждого больного индивидуально. При обострении недуга пациента госпитализируют, дальнейшее лечение проводится в условиях стационара.
Если же подагрическая атака отступила, то основное лечение направлено на поддержание состояния больного и купирование сопутствующих симптомов. Лечение вне обострения предусматривает профилактику гипертонии, ожирения, атеросклероза и мочекаменной болезни. Лечение проводится в домашних условиях или в санатории.
Результат терапии зависит не только от комбинации назначенных мер, но и от соблюдения их пациентом.

Единой схемы лечения недуга не существует
Лечение острого приступа
Лечение при обострении подагры позволит предотвратить дальнейшее развитие воспаления. Первая помощь заключается в обеспечении покоя пораженному суставу. Устранить боль помогут нестероидные противовоспалительные средства. Эффективными являются: Индометацин, Диклофенак, Мелоксикам. Принимаются они коротким курсом от 2 до 4 дней. Длительное лечение может спровоцировать ряд побочных эффектов (кровотечение из ЖКТ, слабость, тошнота). Если улучшений нет, то следует сообщить об этом лечащему врачу.
Если под рукой нет НПВС, то можно приложить к поврежденному суставу холод. В домашних условиях также можно приготовить противовоспалительный компресс на основе Димексида и Новокаина. Смешиваются лекарства в пропорции 1:4. В полученной жидкости пропитайте марлю и приложите к больному месту. Сверху накройте пакетом и обмотайте теплым шарфом (не более чем на 20 минут).
Этот компресс является очень эффективным, но при его приготовлении следует придерживаться основных правил:
- Смешивайте Димексид в резиновых перчатках, поскольку при попадании лекарства на кожу может остаться ожог.
- Не втирайте жидкость в кожу, поскольку это может вызвать аллергию.
При обострении подагры эффективными считаются мази (Фулфлекс, Диклофенак, Нифлугель). Они быстро купируют боль и не вызывают системных побочных реакций.

Нестероидные противовоспалительные средства помогут устранить боль
Лечение в межкритический период
В период затишья НПВС не принимаются. Основу медикаментозной терапии составляют:
- Урикодепрессанты или урикостатики. Принцип действия этих препаратов заключается в блокировке выработки мочевой кислоты в клетках. Преимущество этих медикаментов в том, что их можно принимать даже на фоне уратной нефропатии. Хорошо себя зарекомендовал препарат Аллопуринол.
- Уриколитики. Их действие заключается в усилении расщепления мочевой кислоты и повышении ее растворимости.
- Урикозурические препараты. Они усиливают экскрецию уратов с мочой. Эти лекарства оказывают на почки большую нагрузку, поэтому противопоказанием к их применению является мочекаменная болезнь, уратная нефропатия.
Курс лечения недуга вне обострения длительный, так как нормализовать концентрацию мочевой кислоты за неделю или месяц не получится. Прием лекарств продолжается даже после стабилизации уровня уратов. Это необходимо для того, чтобы предотвратить поражение почек.
Лечение народными средствами
Можно ли вылечить подагру народными средствами? Народные средства — это не панацея. Избавиться таким способом от недуга не удастся. Но при регулярном их применении можно усилить эффект от лекарственных препаратов, а также добиться устойчивой ремиссии.
Чем лечить подагру? Хорошо помогают при подагрическом артрите на ногах содовые ванночки. Растворите в одном литре воды 1 ст. л. соды и 2 капли йода. Опустите ноги на 10-15 минут. Проводите такие процедуры каждый день в течение двух недель.

Мед является эффективным средством при подагре
Прикладывать к пораженным суставам можно сало. Отрежьте небольшой кусок свежего сала и приложите его к больному месту. Сверху зафиксируйте бинтом. Держать такой компресс нужно целую ночь. Он снимает воспаление и уменьшает болевые ощущения.
Облегчить состояние поможет мазь на основе сливочного масла и водки. Растопите 100 граммов масла на водяной бане. Добавьте столько же водки. Доведите содержимое до кипения и уберите с плиты. Остудите жидкость. Смазывайте больные участки утром и вечером.
Не менее эффективным при подагре является мед. Можно делать медовый массаж. Растирайте суставы легкими круговыми движениями. Медом можно смазывать капустные листья и прикладывать их в качестве компресса. Они помогут унять боль и снять воспаление.
Не забывайте, что перед применением того или иного средства следует проконсультироваться с лечащим врачом. Самолечение может усугубить течение недуга и привести к развитию осложнений.
Растительные лекарственные средства для приема внутрь
Многочисленные исследования доказали эффективность растительных препаратов при подагре. Одним из таких является Колхицин. В основе его состава растение безвременник. Оно обладает мощным противовоспалительным и болеутоляющим свойством. Применяется Колхицин на разных стадиях недуга, а также в профилактических целях. Выпускается препарат в виде таблеток. Суточная дозировка — 10 таблеток. К побочным эффектам относится жжение, тошнота и рвота.
Хорошо себя зарекомендовали растительные средства для приема внутрь на основе марены красной. Алколоиды, которые входят в состав растения, предотвращают избыточное образование мочевой кислоты, а также препятствуют прогрессированию суставного синдрома при подагре.

Средства для приема внутрь хорошо себя зарекомендовали при заболевании
Гимнастика и массаж
Как еще можно лечить подагру? Многочисленные исследования доказали, что благотворное воздействие на организм оказывает лечебная физкультура.
Полезные свойства ЛФК:
- нормализация обменных процессов;
- укрепление мышечного тонуса;
- улучшение кровообращения;
- восстановление двигательной способности;
- устранение боли.
Комплекс упражнений разрабатывается врачом, исходя из стадии недуга, локализации очага поражения, наличия осложнений, а также возраста пациента и имеющихся противопоказаний.
ЛФК включает ряд методов:
- общеукрепляющую гимнастику;
- упражнения на тренажерах;
- аэробику;
- занятия в воде;
- йогу;
- зарядку по утрам.
В период обострения проводятся тренировки строго под наблюдением врача. Вне обострения ЛФК проводится в качестве профилактики. Занятия можно проводить и дома. При регулярном выполнении упражнений ускоряются метаболические процессы.

Лечебная физкультура оказывает благотворное воздействие на весь организм
Как с помощью массажа вылечить подагру? Проводятся сеансы массажа только в период ремиссии. Начинают массаж с легких поглаживаний. Это помогает снять скованность мышц и боль. Затем применяются такие техники, как разминание, выжимание и растирание. Длительность сеанса 30-40 минут. Курс варьируется от 10 до 15 сеансов.
Диета при подагре
Придерживаясь простых правил в питании, можно не только купировать неприятные симптомы и продлить период ремиссии, но и сбросить пару лишних килограммов.
Запрет распространяется на следующие продукты:
- жирные сорта мяса и рыбы;
- бобовые;
- помидоры;
- кабачки;
- копчености;
- колбасы;
- субпродукты;
- консервы;
- соусы;
- торты;
- шоколад;
- алкоголь;
- кофе;
- сладкую газировку.

Снизить концентрацию мочевой кислоты помогут правильно подобранные продукты
Полезными считаются овощи (не пасленовые), фрукты, молочные продукты, ржаной хлеб, крупы, макароны, мед, орехи, сухофрукты, кисломолочные и молочные продукты с низкой жирностью. Особое внимание нужно уделять питьевому режиму. В день нужно выпивать около 2 литров жидкости. Из напитков предпочтения лучше отдавать цикорию, зеленому или травяному чаю, отвару шиповника, компотам, морсам. Полезной также считается минеральная щелочная вода. Но пить ее нужно осторожно. Начинать следует с одного стакана. Щелочная вода в большом количестве может привести к защелачиванию организма (метаболический алкалоз). Человека в этом случае будет беспокоить тошнота, рвота, тремор рук и спутанность сознания.
Образ жизни больного подагрой
Полезными считаются умеренные нагрузки. Врачи рекомендуют по утрам выполнять зарядку, гулять на свежем воздухе, заниматься плаванием. Если ваша профессиональная деятельность связана с длительным сидением на одном месте, то важно каждый час уделять пять минут разминке. Помните, что тяжелые физические нагрузки не пойдут на пользу.
Во избежание подагрического приступа нужно скорректировать режим отдыха и сна, его длительность 7-8 часов. Старайтесь также избегать стрессовых ситуаций и переохлаждения. В качестве профилактики стоит своевременно лечить воспалительные заболевания, и если вы находитесь в группе риска, то проходите каждый год обследование у врача. Ранняя диагностика недуга — залог успешного лечения.
Прогноз
Читайте также:


