Подагра что такое шипы
Одним из самых неприятных заболеваний стопы является пяточный шип. Патология выглядит как небольшой нарост на поверхности кожи, напоминающий бородавку с проявлением розовых нитевидных образований. Заболевание образуется вследствие травм, попадания в рану инфекции. Вызывает неприятные ощущения при ходьбе и значительный дискомфорт.

Как распознать шип на стопе?
В отличие от обычной мозоли на ступне, шип имеет свойства разрастаться, проникать все глубже в кожу, при этом поражая нервные клетки. Если присмотреться, то в новообразовании видны разрастания, напоминающие красные нитки. Именно они говорят о том, что стоит обратить внимание на патологию и приступить к ее лечению. Заболевание не пройдет само по себе, как обычная пяточная мозоль, а будет прогрессировать и вызывать неприятные ощущения при ходьбе. Такой недуг имеет инфекционную и травматическую природу.
Болезненные ощущения в области пяток зачастую проявляются из-за плантарного фасциита. В большинстве случаев его путают с обычной шпорой, но это заблуждение. Шпора обычно не причиняет боль, может образоваться у вполне здорового человека, не требует лечения. В тех случаях, если новообразование сопровождается с болью, это пяточный плантарный фасциит, избавиться от которого можно только с применением терапии.
Такое проявление болезни возникает при множественных разрывах соединительной оболочки, которая имеется вокруг кости и сосудов. При ходьбе и нагрузке происходят разрывы, что влечет за собой воспалительные процессы в тканях и сопровождается болевыми ощущениями. Происходит и повреждение костной ткани, что приводит к образованию шпор на ноге. Ученые выделяют и другие причины болей в ступнях:
- чрезмерная нагрузка на стопу;
- заболевания фасции (соединительной ткани);
- артриты;
- подагра;
- механические травмы ступней;
- неудобная обувь;
- воспаления сосудов;
- проблемы с обменом веществ;
- пожилой возраст.
В обязательном порядке стоит обратиться к врачу, если наблюдаются следующие состояния:
- нарастающие боли в области шипа;
- неправильная походка (прихрамывание);
- красные нитевидные образования внутри шпоры;
- воспаление кожи вокруг пяточного шипа.
В начале развития заболевания симптомы не выражены, напоминают обычную мозоль. При последующем развитии недуга происходит закупорка сосудов, появляются черные точечки в шипе. После чего образуются нитевидные отрастания, которые проникают вглубь мышечной ткани, поражая сосуды и нервные клетки. Боль при этом нарастает. Если оставить недуг без лечения, по мере развития шип принимает вид шершавой мозоли с образованной красной точкой по центру, напоминающей кратер. Вокруг наблюдаются покраснения кожи.
Диагностические меры
Использовать терапевтические мероприятия стоит только после постановки правильного диагноза, так как образование шпоры может проявляться вследствие других заболеваний. В диагностических целях проводят исследования с помощью УЗИ и рентгена. Также назначают и другие процедуры. Определить шипицу в ноге либо ступне и отличить ее от обыкновенной мозоли можно при помощи простого теста. Надо сделать горячую ванночку для ног и немного распарить ступни. Обычная мозоль не сильно изменит вид и останется гладкой. Шип станет морщинистым, будут наблюдаться отделения верхних слоев кожи.
Эффективное лечение разными средствами
Лечить шипы на пятках надо начинать с посещения врача. Конечно, в народной медицине существует множество эффективных средств, но такое заболевание может скрывать за собой другие неприятные недуги и самолечение может только навредить. Лечить шипы на пятках можно разными способами. Выбор метода зависит от степени развития заболевания. Если стадия начальная, применяют медикаменты и физиотерапию, народные средства. В тех случаях, если заболевание запущено, применяют хирургическое вмешательство.
Лечение шипов медикаментами назначают в тех случаях, когда выяснена причина их образования. Из-за того, что недуг не является спонтанным проявлением, зачастую ему пиршествуют другие заболевания, которые вызывают образование шпоры. Лечебные препараты назначаются в зависимости от потребностей пациента, но в большинстве случаев применяют противовоспалительные средства. Кроме того, важно:
- снизить нагрузки на пораженную ступню;
- применять специальные мази, гели и пластыри;
- выбирать удобную обувь и стельки;
- создать неподвижность и покой пораженной ноге;
- использовать виброакустическую терапию и массаж.
Операция показа в тех случаях, когда шип на пятке перешел в осложненную форму и доставляет дискомфорт и сильную боль. Чтобы убрать шипы, используют 3 основных метода:
- иссечение скальпелем, если нарыв достиг больших размеров;
- электрокоагуляция — устранение образования высокочастотным током;
- криодеструкция — шип замораживается с помощью жидкого азота.
Избавиться от шипа на ноге можно, используя такие методы:
Лечение в домашних условиях допускается, если был визит к врачу и проблему действительно можно вылечить народными средствами.
Профилактика
Чтобы предупредить образование шипа на подошве, нужно тщательно следить за своим здоровьем, вовремя пролечить другие заболевания. Также надо подбирать обувь, в которой удобно, она должна подходить по размеру. Стараться уменьшать нагрузки на ступни. Если имеются подозрения на образование шипов, женщинам надо отказаться от каблуков, носить более удобную обувь. Когда имеется плоскостопие, применяют ортопедические стельки. Главным методом предупреждения недуга остается своевременное обращение к специалисту и назначение адекватного лечения.
Что это такое
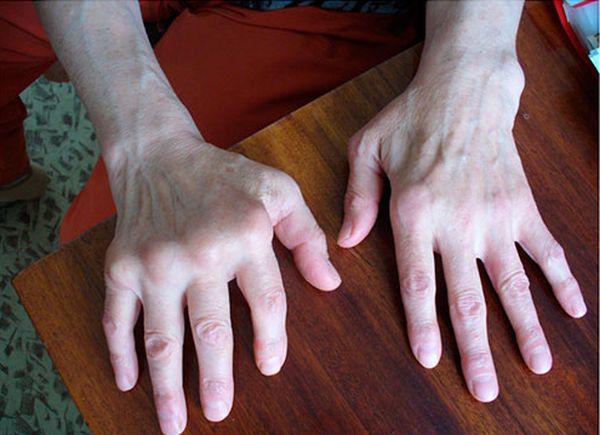
Появление узелковидных наростов сигнализирует о запущенной форме подагры. Тофусы появляются из-за скопления мелких соединений натриевых солей, образованных избытком уратов в крови. Чем больше этих соединений в организме, тем быстрее тофус разрастается, поражая окружающие сустав мягкие ткани. Накапливание уратных отложений связано с нарушением кровотока в суставных сочленениях у людей после 45 лет.
Как выглядит и почему появляется
Чаще всего тофус подагрический локализуется в подкожном слое клетчатки вокруг больного сустава. В редких случаях может быть обнаружен внутрикостно, на внутренних органах. Это плотный круглый нарост до 8 мм в диаметре, имеющий желтоватый цвет. Кожные покровы возле нароста сухие, на ощупь шероховатые.
Локализованные на мышечной, костной ткани или в жировой прослойке узелки не вызывают неприятных ощущений. Это скорее косметический дефект. Если тофусы при подагре расположены на суставе или связке, возникает боль разной интенсивности. Это объясняется большим количеством нервных окончаний на местах их локализации.
Пока болезнь находится в стадии ремиссии, узелки не растут. Резкое увеличение размеров происходит при обострении или несоблюдении лечебных рекомендаций. В результате сдавливаются прилежащие мягкие ткани, нарушается кровообращение, узел воспаляется и болит.
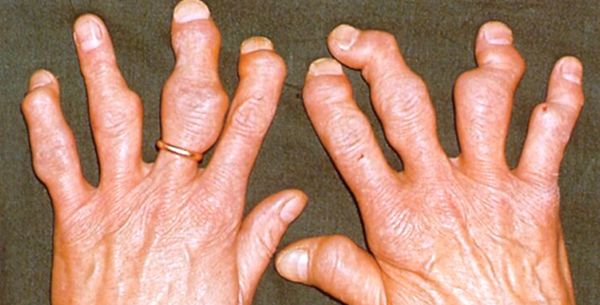
Тофусы при подагре поражают определенные участки тела:
- мелкие суставы конечностей;
- хрящи ушей;
- локтевой сустав;
- сгибы предплечья, бедра или голени;
- внутренние органы.
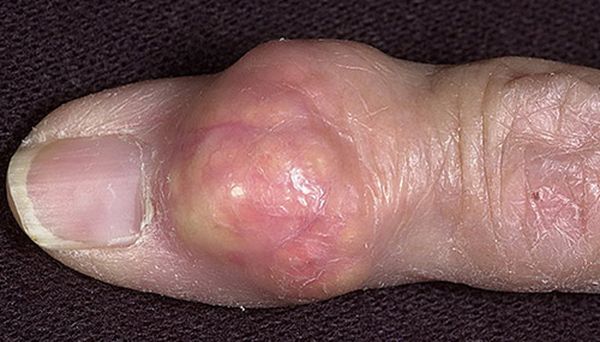
При активном течении подагры узелок может вскрываться. На месте тофуса образуется свищ, из которого выделяются белые крошки или желтая жидкость. Процесс сопровождается повышением температуры и сильной болью.
Симптомы и диагностика
Вероятность образования тофусов при подагре увеличивается при хронической форме недуга более 6 лет, несоблюдении диеты или злоупотреблении алкоголем. Подагрические узелки имеют характерные симптомы:
- четкие границы;
- плотность аналогична хрящевой ткани;
- кожа вокруг шероховатая, сухая;
- локализация возле суставных тканей;
- содержимое узлов зернистое, желтого оттенка;
- безболезненность при пальпации.
Диагностировать подкожный подагрический тофус можно при визуальном осмотре. Дополнительные исследования назначаются при глубоком расположении наростов и включают:
- анализ мочи для определения уровня лейкоцитоза и СОЭ;
- клиническое исследование крови для выявления гиперурикемии;
- поляризационную микроскопию содержимого тофуса;
- рентгенографию;
- МРТ;
- УЗИ почек для диагностики наличия конкрементов.
Лечение
Первый вопрос любого пациента, имеющего тофусы при подагре: как их удалить? Не стоит ждать, что узелок рассосется сам. Затягивание с лечением приведет к разрастанию уплотнения и последующим осложнениям болезни. Чтобы избавиться от тофусов, пациенту рекомендуется отказаться от табака и алкоголя, нормализовать питание, ограничив поступление пуринов с пищей. Важной составляющей терапии является прием витаминов, укрепляющих костную и мышечную ткань. Полезен массаж, физиопроцедуры и лечебная физкультура. Очень эффективен курс терапии в профильных санаториях.
Как лечить или убрать узелки, подскажет ревматолог. Бороться с недугом помогает правильно подобранный комплекс медпрепаратов. Тофусы при подагре требуют комплексного лечения, иначе болезнь распространится на соседние ткани.
Согласно протоколу, назначаются:
- противовоспалительные средства нестероидного типа;
- глюкокортикостероиды;
- препараты, улучшающие обмен мочевой кислоты.
Прогноз для пациента и профилактика
Чтобы не знать, что такое инвалидность при подагре, необходимо в профилактических целях соблюдать диету, заниматься спортом и не пренебрегать рекомендациями лечащего врача.
Из этого видео вы узнаете, как лечить подагру народными методами.
Любопытно, что подагра на ногах обычно проявляется острым артритом пястно-фалангового сустава большого пальца стопы. От нее чаще всего страдают жители развитых стран. Пик заболеваемости у мужчин приходится на возраст 35-50 лет, у женщин – 55-70 лет. Низкую заболеваемость у молодых женщин можно объяснить влиянием эстрогенов на выведение уратов почками. С наступлением менопаузы гормональный фон женщин меняется, а уровень мочевой кислоты (МК) приближается к таковому у мужчин.
По статистике, подагру выявляют у 0,06-3% взрослого населения разных стран. Мужчины страдают от патологии в 20 раз чаще женщин. Частота бессимптомной гиперурикемии составляет 2-5% в США, 7% — в Испании, 17% — во Франции и 19,3% — в России. Особенно часто высокий уровень МК в крови выявляют у жителей Новой Зеландии, Филиппин, островов Тихого океана. В этих регионах распространенность гиперурикемии составляет 60%.
Откуда берется заболевание
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Возникновению типичных проявлений подагры на ногах предшествуют серьезные обменные нарушения. Поначалу у человека повышается уровень МК в крови, а в организме накапливается большое количество уратов. На фоне гиперурикемии игольчатые кристаллы моноурата натрия (МУН) откладываются в суставных хрящах, связках, сухожилиях, ушных раковинах и даже внутренних органах.
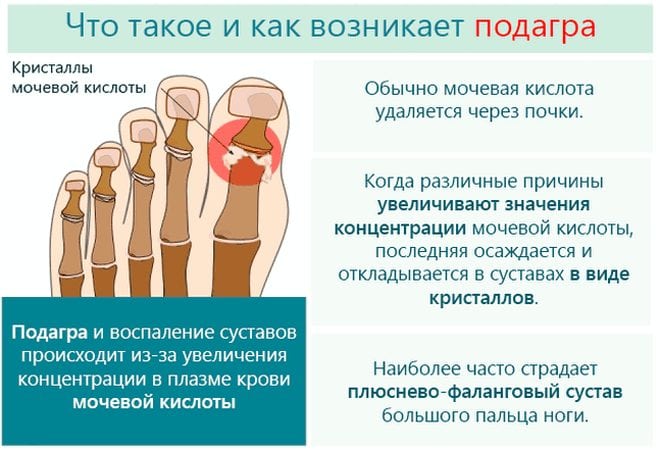
Обострение подагры на ноге могут спровоцировать употребление алкоголя, травма, переохлаждение, посещение бани или сауны. Первый приступ возникает через несколько лет после развития бессимптомной гиперурикемии. Со временем приступы случаются все чаще. Особенно неблагоприятно подагра протекает у лиц моложе 30 лет.
По механизму развития выделяют три формы нарушения пуринового обмена:
- Метаболическая. Развивается из-за чрезмерной продукции мочевой кислоты в организме. Причина — злоупотребление пищей, богатой пуринами (сардины, жирное мясо, субпродукты, сухое вино, пиво, кофе, шоколад, икра). Гиперурикемия может возникать из-за активного разрушения клеток при хронической гемолитической анемии, алкоголизме, гемобластозах.
- Почечная. Развивается из-за нарушения экскреции (выведения) мочевой кислоты почками. Патология может быть обусловлена почечными заболеваниями, артериальной гипертензией, обезвоживанием, действием алкоголя или некоторых лекарственных препаратов.
- Смешанная. При смешанной форме нарушения пуринового обмена одновременно повышается синтез мочевой кислоты и уменьшается ее выведение почками.
Стойкая гиперурикемия может возникать у больных, которые долго принимают мочегонные средства. Патология развивается даже у молодых женщин, пытающихся использовать эти препараты для похудения.
Признаки подагры на ногах
В 50-80% случаев острый приступ подагры возникает на фоне полного здоровья, без видимой причины. Чаще всего неприятные симптомы появляются ночью или рано утром. В патологию обычно вовлекаются плюснефаланговые суставы стопы.
Симптомы острого приступа подагры:
- боль. Болевой синдром имеет ярко выраженный характер. Пациенты не могут нормально передвигаться и вести привычный образ жизни;
- выраженная отечность мягких тканей. Периартикулярные ткани во время приступа становятся резко отечными и болезненными при пальпации;
- покраснение кожи. Кожные покровы в области воспаленного сустава приобретают багровый оттенок, становятся горячими на ощупь;
- повышение температуры тела. Во время острого приступа температура тела может повышаться до 38-39 градусов.
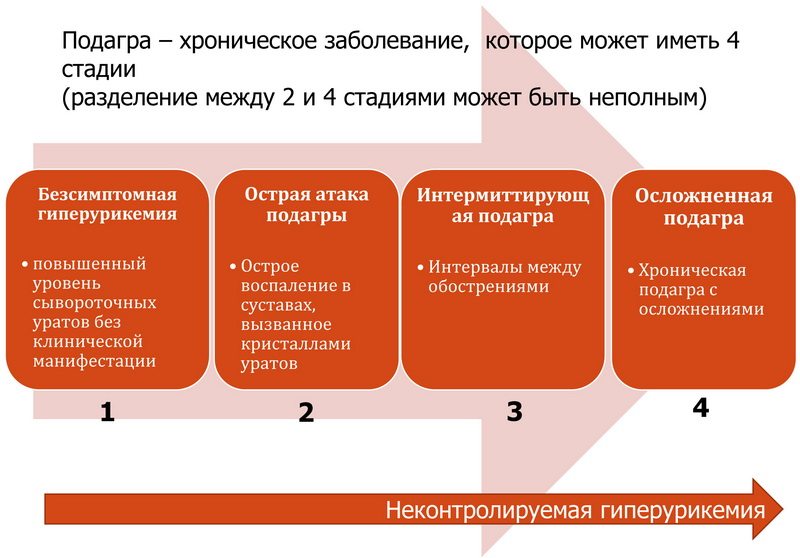
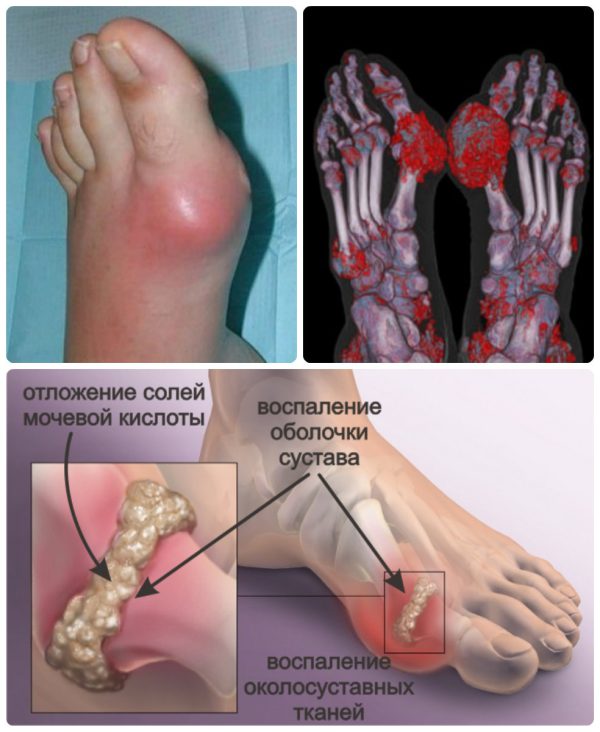
Первый приступ длится от трех до десяти дней и обычно проходит спонтанно, даже при отсутствии лечения. После него наступает ремиссия — на несколько месяцев или даже лет. Со временем обострения случаются все чаще, а заболевание постепенно переходит в хроническую форму. В запущенных случаях тело покрывается подагрическими тофусами – шишками или узелками, содержащими соли мочевой кислоты.
У многих людей кожные покровы над тофусами истончаются, что приводит к образованию свищей. Из них спонтанно выделяется содержимое, имеющее вид белой пастообразной массы.
Таблица 1. Стадии развития патологии
Стадия
Описание
Диагностика заболевания
Выявить острый подагрический артрит легко по характерным симптомам заболевания. Однако, прежде чем лечить подагру на ногах, нужно все-таки подтвердить диагноз.
Критерии Американской коллегии ревматологов, рекомендованные ВООЗ:
- Наличие кристаллов МУН в синовиальной жидкости.
- Тофусы, содержащие уратные кристаллы.
- Наличие, как минимум, 6 положительных симптомов из 12 нижеперечисленных:
- хотя бы два приступа острого артрита в анамнезе;
- отек или боль, которые локализуются в области І плюснефалангового сустава;
- максимальное проявление симптомов через сутки с момента начала приступа;
- вовлечение в воспалительный процесс только одного сустава;
- наличие подкожных узелков, внешне напоминающих тофусы;
- гиперемия кожных покровов над больным суставом;
- одностороннее поражение суставов ступни;
- наличие субкортикальных кист на рентгенограммах;
- асимметричный отек больного сустава;
- гиперурикемия;
- одностороннее поражение сустава большого пальца стопы;
- отсутствие бактерий во внутрисуставной жидкости.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Во время острого приступа уровень МК в крови находится в пределах нормы. Это может сбивать врачей с толку и даже затруднять диагностику. Поэтому решающее диагностическое значение играет выявление кристаллов МУН в синовиальной жидкости и наличие доказанных тофусов.
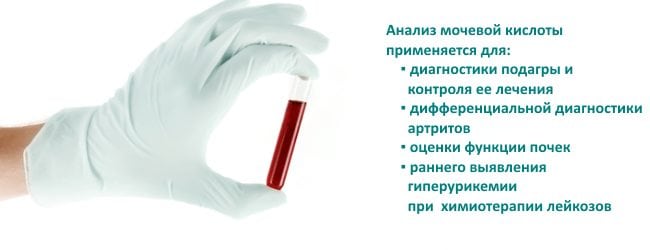
Во время исследования внутрисуставной жидкости врачи выявляют признаки воспаления. Чтобы отличить инфекционный артрит от подагрического, необходимо провести бактериологическое исследование. Для этого синовиальную жидкость высеивают и наблюдают за ростом патогенной микрофлоры. Отсутствие бактерий говорит в пользу подагрического артрита.
Достоверный метод диагностики подагры — поляризационная микроскопия. С ее помощью выявляют кристаллы желтого цвета и игольчатой формы, расположенные вне- и внутриклеточно.
Как лечить подагру на ногах
Лечение подагры на ногах различается в периоды обострения и ремиссии. Если в первом случае важна противовоспалительная терапия, то во втором – коррекция питания и прием препаратов, влияющих на обмен мочевой кислоты. Что касается бессимптомной гиперурикемии, пока нет общепринятого мнения о целесообразности ее лечения.
Согласно рекомендациям Европейской противоревматической лиги (EULAR), показания к снижению уровня мочевой кислоты в крови:
- рецидивирующие суставные атаки;
- появление тофусов;
- развитие артропатии;
- наличие типичных рентгенографических изменений в костях.

Основная задача лечения подагры на ноге — быстрое купирование острого приступа в дебюте заболевания и профилактика его рецидива. Большое значение также имеет предупреждение хронизации болезни и идущих за этим осложнений.
Основные принципы питания
Рациональное питание способствует снижению гиперурикемии и заметно облегчает течение подагры. Всем пациентам с этой патологией врачи назначают диету №6. Она исключает богатые пуринами продукты, ограничивает употребление натрия и животных жиров. Вместе с этим человек получает достаточное количество витаминов. Правильное питание — важная часть лечения при подагре на ногах.
Нужно полностью исключить из рациона:
- пиво, сухое вино и другие алкогольные напитки;
- жирное мясо, дичь, молодую телятину;
- все субпродукты;
- сладкие газированные напитки;
- форель, треску, сардины, мидии, сельдь, анчоусы.
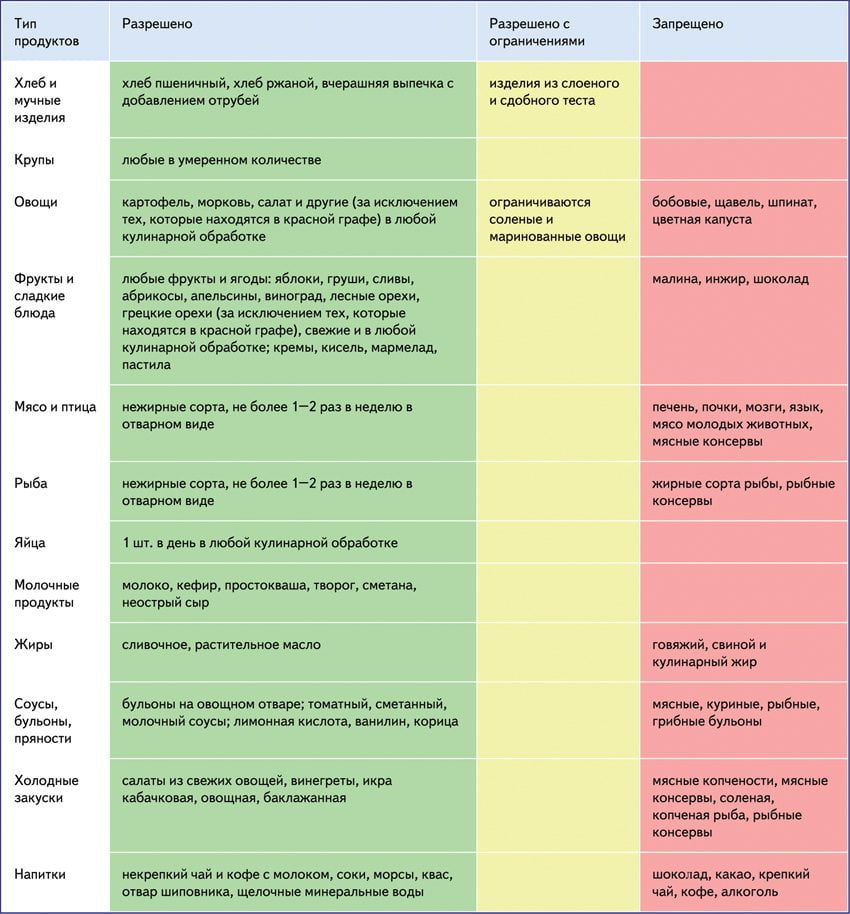
При подагре также необходимо ограничить употребление всех сортов мяса, бульонов, рыбы и ракообразных (креветки, крабы, лобстеры). Больным нужно кушать поменьше грибов, чечевицы, фасоли и шпината. Отварное мясо и рыбу можно в небольших количествах (200-300 граммов) и не чаще 2-3 раз в неделю.
Примерно у 60% пациентов, которые перенесли приступ подагры, на протяжении 12 месяцев возникает рецидив болезни. Для его предупреждения в межприступный период следует перейти на диетическое питание.
Для более быстрого выведения мочевой кислоты из организма нужно стимулировать диурез. С этой целью рекомендуется пить не менее 1,5 литра жидкости в сутки. Очень полезны чаи, морсы, соки и щелочные минеральные воды. Последние ощелачивают мочу, дополнительно стимулируя выведение МК.
Продукты, рекомендуемые при подагре:
- нежирные сорта мяса и птицы в отварном виде;
- хлеб и мучные изделия;
- отварная нежирная рыба;
- молоко, творог, сметана, кефир, сыр, простокваша;
- растительное и сливочное масла;
- свежие овощи;
- фрукты и ягоды в любой обработке;
- кофе и шоколад в небольших количествах.
Правильное питание уменьшает частоту и тяжесть приступов, но не излечивает болезнь. Поэтому, кроме диеты, человеку требуется еще и базисная медикаментозная терапия.
Препараты, регулирующие уровень МК в крови
Как вылечить подагру на ногах с помощью лекарственных препаратов? Обратитесь к врачу и пройдите обследование. После этого специалист назначит нужные лекарства и расскажет, как их принимать. Ни в коем случае не занимайтесь самолечением, поскольку это может привести к непредвиденным последствиям.
Таблица 2. Медикаменты, которые могут назначать для лечения подагры на ногах
| Препарат | Описание | Особенности применения |
| Аллопуринол | Согласно рекомендациям EULAR, является основным урикодепрессивным препаратом для снижения уровня мочевой кислоты при хронической гиперурикемии. Препарат блокирует фермент ксантиноксидазу, нарушая процесс образования МК | Лечение начинают с дозы 50 мг. Затем под контролем уровня МК каждые 2 недели ее увеличивают на 50 мг до достижения нормоурикемии. Поддерживающая доза препарата не должна превышать 100 мг |
| Фебуксостат | Является новым непуриновым антагонистом ксантиноксидазы, не уступающим по эффективности аллопуринолу. Препарат рекомендуют пациентам с хронической почечной недостаточностью, у которых долго сохраняется высокий уровень МК | Изначально препарат назначают в дозе 80 мг. Если через 2 недели уровень МК снизился недостаточно, дозу увеличивают до 120 мг |
| Пробенецид | Лекарство подавляет реабсорбцию мочевой кислоты в почечных канальцах, стимулируя ее выделение. Используется для борьбы с гиперурикемией при хронической подагре и приеме диуретиков | Сначала назначается в количестве 250 мг 2 раза в сутки. Через неделю дозу увеличивают в два раза. При недостаточной эффективности дозировку повышают каждый месяц. Максимальная суточная доза препарата – 2 г |
| Сульфинпиразон | Действует аналогично предыдущему средству. Противопоказан при почечной недостаточности, мочекаменной болезни, лейкопении, гастрите, язве желудка | Лечение также начинают с малых доз. Поначалу больному дают по 50 мг лекарства 2-3 раза в день, затем ежедневно на 100 мг больше до нормализации уровня МК в крови. Максимальная доза – 800 мг в сутки |
Не знаете, как лечить подагру на ноге? Идите к врачу! Только он сможет подобрать вам наиболее действенную схему лечения. Специалист лучше вас разбирается в препаратах и лучше вас знает, что и как нужно принимать.
Как вылечить острый приступ подагры на ноге
При остром подагрическом артрите врачи назначают своим пациентам Колхицин. Этот препарат особенно эффективен в первые 12-24 часа после появления неприятных симптомов. При адекватном использовании лекарства пациент отмечает улучшение самочувствия уже через 6-12 часов.
Колхицин может применяться в виде таблеток или внутривенным инъекций. Препарат дают больному строго по схеме. Принимать лекарство самостоятельно, без предварительной консультации с врачом, запрещено.
Как лечить острые боли при подагре на ногах? Для купирования болевого синдрома обычно используют высокие дозы препаратов из группы НПВС (Индометацин, Диклофенак, Нимесулид). При сильных болях, которые не удается снять Колхицином и нестероидными противовоспалительными средствами, пациенту назначают кортикостероидные гормоны (Метилпреднизолон, Кеналог). Лекарства вводят в синовиальную полость больного сустава.

Если подходить к определению слишком педантично, то эта болезнь, подагра, относится только к суставу основания большого пальца ноги (самый распространенный симптом). Другие названия этого же вида подагрического артрита в зависимости от места его возникновения называют: гонагра, чирагра, рачидагра.
Но больному в момент его знакомства с подагрой абсолютно всё равно, как что называется. Потому что он испытывает невыносимую боль. Пронизанная иглами или как будто сдавленная тисками ступня, на которую невозможно опереться — это первое, сильное, внешнее проявление подагры. Но начинается болезнь намного раньше.
Боль – это существенная, но не единственная проблема. Подагра часто развивается в тесном сочетании с такими серьезными заболеваниями как гипертония и сахарный диабет, а это уже действительно влияет на продолжительность и качество жизни. Так что предлагаем ознакомиться, что это за болезнь, каковы ее симптомы, какие существуют способы лечения. А также рассмотрим, нужно ли придерживаться диеты и как это помогает при подагре.
Подагра, что это за болезнь?
Подагра начинается задолго до проявления первых симптомов. Вследствие нарушения обмена мочевой кислоты, избыток ее в виде кристаллов годами накапливается в суставах и мягких тканях. Генетическая предрасположенность, нарушение метаболического обмена, снижение функции почек и лишний вес – вот частые причины возникновения подагры.
Первый яркий симптом – это боль в суставе. К слову сказать, симптом не специфичный, то есть подобные боли возникают и при других заболеваниях суставов, что создает проблему при диагностике подагры. Боль очень острая, а воспаление сустава появляется мгновенно. При первых приступах подагры поражаются суставы ног: сустав большого пальца, голеностопа или колена.
При приступе начинает беспокоить один, реже два сустава. Из-за возникающего отека сустав увеличивается в размерах, краснеет и становится горячим. Как правило, приступ подагры проходит за неделю, из которых первые два дня самые тяжелые. Затем боль уменьшается, иногда даже без помощи противовоспалительных лекарств, и опять наступает спокойный период бессимптомного течения болезни.
При дальнейшем развитии подагры частота приступов увеличивается до 3-4 раз в год, они становятся более продолжительными, также болезнь захватывает большее количество суставов. Следующая стадия – это отложение солей мочевой кислоты (уратов) в мягких тканях, при этом они набухают и образуют тофусы, в том числе в почках, что грозит возникновением мочекаменной болезни.
Диагностика подагры
Чаще всего, по разным причинам, врачам приходится основываться на характерной клинической картине подагры. Когда у больного уже не в первый раз наблюдаются острые воспаления суставов ног, в анализах крови уровень мочевой кислоты более 480 мкмоль/л, а в момент приступа повышаются скорость оседания эритроцитов и С-реактивый белок.

Гарантированно подтвердить или опровергнуть диагноз подагры можно с помощью метода поляризационной микроскопии, получив кристаллы мочевой кислоты из синовиальной жидкости при пункции сустава.
Также в постановке диагноза может помочь ультразвуковая диагностика. На УЗИ при подагре видно два контура сустава. При достаточной квалификации специалиста УЗИ он поставит диагноз подагры или, допустим, артроза.
Лечение
Лечение при подагре условно можно разделить на два процесса:
- Лечение во время приступа подагры
Это только медикаментозное лечение, направленное на то, чтобы хоть как-то помочь преодолеть болевой приступ. Перечень лекарств, их сочетание и дозировки подбираются врачами индивидуально. Обычно в максимально возможных дозировках назначают нестероидные противовоспалительные препараты (НПВП) в сочетании с колхицином. Принимают лекарства обычно до полного снятия воспаления.
К слову сказать, во время первого приступа подагры еще надо найти силы добраться до врача. Потому что любые попытки перемещения чувствительны для больного сустава, так как на ногу наступить практически невозможно. Для таких случаев врач назначает короткий курс обезболивающих. Так что к следующему приступу подагры пациент, как правило, знает свой перечень лекарств, который должен быть у него в домашней аптечке.
- Профилактическое лечение заболевания в промежутках между кризисами
Еще более важная часть лечения – это профилактическая. От того насколько строго ее придерживаются пациенты, зависит насколько редко будут случаться приступы подагры. Их частоту можно сократить от нескольких раз в год до одного раза в несколько лет. Профилактическое лечение подразумевает соблюдение низкопуриновой диеты и приём лекарств.
При подагре главное ограничение в рационе питания — это алкоголь. В первую очередь, пиво и крепкий алкоголь. Потому что они задерживают выведение мочевой кислоты почками, из-за чего она накапливается в крови.
Мочевая кислота образуется из пуринов, которые поступают в организм человека вместе с пищей. При подагре потребление продуктов с высоким содержанием пуринов желательно сократить. И основное ограничение, как видно из таблицы, касается высокобелковой пищи.
Что желательно исключить и что сократить в своем рационе:
| Продукты которых следует избегать | Продукты которые следует ограничить | Продукты которые можно потреблять |
|---|---|---|
| алкоголь (пиво и крепкие напитки) | бобовые (фосоль, горох, бобы) | молоко и молочные продукты |
| мясные и рыбные бульоны | щавель, шпинат | зерновые (хлеб, каши, отруби) |
| морепродукты и ракообразные | томаты | картофель |
| печень | баклажаны | морковь |
| субпродукты (печень,почки,легкие) | редис | капуста |
| жареное мясо | цветная капуста | огурцы |
| копчености | спаржа | тыква |
| острые приправы, специи | грибы | лук |
| Шоколад, кофе, какао | рыба, икра | свекла |
| Мясные и рыбные консервы | отворное мясо, рыба | сельдерей |
| вино | орехи | |
| арбузы, дыни | ||
| ягоды и фрукты |
Главная роль в профилактическом лечении подагры отводится лекарственным препаратам, снижающим уровень мочевой кислоты в крови.
На начальном этапе обычно назначаются минимальные дозы и в дальнейшем они постепенно увеличиваются, ориентируясь на показатели мочевой кислоты в анализах крови, которые должны составлять 300-360 мкмоль/л.
Чем строже соблюдается низкопуриновая диета, тем меньше дозировка принимаемого препарата. А само лекарство, чтобы не допустить развития подагры и сократить частоту приступов, нужно принимать постоянно на протяжении многих лет.
Еще одной важной рекомендацией для предотвращения дальнейшего развития подагры является нормализация веса тела. Проще говоря, похудеть, если имеется избыточный вес. Повторимся, что лишний вес является одной из частых причин возникновения заболевания. Рекомендуем проверить свой ИМТ.
При нормальном весе не только снижается риск возникновения подагры, но и, если всё-таки заболевание диагностировали, нормальный вес не допустит дальнейшего развития и существенно снизит частоту приступов.
В подтверждение сказанного предлагаем посмотреть видеовыступление известного врача Мясникова А.Л., который знаком с подагрой по личному опыту. Отрывок, посвященный подагре, начинается с первой минуты. В данном видео рассматриваются вопросы трудности диагностики, постоянства лечения, и варианты медикаментов.
Хорошо. Давайте поговорим на тему альтернативного лечения.
Природные средства как альтернатива противовоспалительным препаратам.
При проведении исследований в некоторых случаях при приёме НПВП выявлено отсутствие снижения боли и припухлостей по сравнению с группой плацебо. То есть выводы некоторых научных исследований говорят о бесполезности противовоспалительных препаратов.
Веками люди использовали природные противовоспалительные средства растительного и животного происхождения, побочные действия которых не так опасны и проявляются реже. Наиболее часто используемые народные средства рассматриваются в этой статье.
Омега3. Исследования показали, что всем известный рыбий жир, содержащий Омега-3, полиненасыщенные жирные кислоты, является одним из самых эффективных природных противовоспалительных средств.
Эффективность биологического состава рыбьего жира в лечении артрита по сравнению с традиционными фармацевтическими противовоспалительными средствами была доказана положительными клиническими исследованиями. Рекомендуемая дозировка составляет в общей сложности до 5 г Омега-3 в день вместе с едой.
Салицин. Это одно из старейших растительных средств от боли и воспаления, содержащееся в коре деревьев семейства ивовых (осина, белая ива). Салицин из коры преобразуется печенью в салициловую кислоту и, как считается, имеет меньше побочных эффектов, чем аспирин. У него есть некоторые противопоказания к применению, ознакомиться с которыми можно по ссылке
Ресвератрол представляет собой вещество растительного происхождения. Полифенол находится в разных концентрациях во многих различных растительных источниках. Считается, что наибольшее его содержание в кожуре красного винограда и красном вине, а также чернике, шелковице.
Группа ученых (Elmali et al), сообщила в 2007 году, что внутрисуставная инъекция ресвератрола защищает хрящ и уменьшает воспалительную реакцию при моделировании остеоартроза коленного сустава. По выводам данного исследования клинических испытаний не проводилось.

Зеленый чай. Благодаря своим антиоксидантным свойствам, зеленый чай уже давно признан отличным профилактическим средством от сердечно-сосудистых и онкозаболеваний. Его противовоспалительные и хондропротекторные свойства продемонстрированы исследованиями совсем недавно. Рекомендуемая норма — 3-4 чашки в день.
Ссылки на исследования и описания других народных средств (куркума, эфирное масло ладана и пр.), а также информацию о механизмах подавления воспаления этими средствами можно найти в обозначенной выше статье.
Резюме
Итак, подведем итог вышесказанному. Подагра – это хроническая болезнь суставов, которая в первую очередь существенно влияет на качество жизни. Поначалу, когда вследствие нарушений происходит накопление мочевой кислоты в суставах и тканях, болезнь протекает без особых симптомов. Далее подагра проявляет себя болезненными приступами, которые могут случаться до нескольких раз в год. Для контроля над заболеванием требуется постоянное профилактическое лечение, состоящее из низкопуриновой диеты и приеме лекарств. Будьте здоровы!
Читайте также:



