Плоскостопия как определить степень по углам

- Параметры стопы
- Определение степени плоскостопия
- Степени тяжести
- Степени продольного плоскостопия
- Степени поперечного плоскостопия
- Особенности лечения в зависимости от тяжести заболевания
- Видео по теме
Одна из распространенных патологий опорно-двигательного аппарата у взрослых, которая постоянно прогрессирует и считается неизлечимой - это плоскостопие. Такую деформацию стопы многие пациенты не замечают и считают несерьезным заболеванием. Подобное отношение приводит к тому, что человеку становится все хуже, постепенно у него появляются осложнения. Так как патология развивается очень медленно и на каждом этапе проявляется разными симптомами, различают три степени плоскостопия.
Такая классификация очень важна для правильного выбора методов лечения и подбора ортопедической обуви. Нужно знать, что обычное лечение эффективно только при первой степени заболевания, а при серьезной деформации помочь может только операция. Но она не всегда помогает, так что лучше начинать лечение как можно раньше. Поэтому так важно при диагностике определить степень плоскостопия.
Параметры стопы
Стопа человека выполняет амортизирующую функцию благодаря наличию двух сводов. Продольный проходит по внутреннему ее краю. Он образован плюсневыми костями, пяточной и кубовидной. Узнать, в норме ли свод, можно по рентгеновскому снимку. Для этого проводят две линии: из вершины первой плюсневой кости и из пяточного бугра. Они должны пересечься в клиновидном суставе. В норме угол между ними составляет 125-130 градусов. Если опустить из точки пересечения линию к основанию стопы, ее длина должна быть около 39 мм.
При рентгене можно также обследовать поперечный свод стопы. Снимок при этом делается в прямой проекции. На нем нужно провести линии по осям 1 и 2 плюсневых костей и измерить угол между ними. В здоровой стопе он не должен быть больше 12 градусов.
Своды поддерживаются с помощью мышц и связок. При определении степени плоскостопия обращается внимание также на их состояние. Ведь именно из-за слабости связок и мышц стопа расплющивается.
Определение степени плоскостопия
Симптомы плоскостопия у взрослых могут заметить многие, а вот то, сколько степеней выделяют у этого заболевания, мало кому известно. Но эта информация очень важна для того, чтобы правильно лечить плоскостопие. Ведь при этом нужно знать все об особенностях деформации. Точный диагноз с акцентированием внимания на степени патологии ставится врачом после проведения специальных тестов. Например, по рентгеновскому снимку измеряются углы между костями и высота свода. Но часто это можно сделать самостоятельно.
При 2 степени плоскостопия деформацию возможно определить визуально. Ее видно по увеличению ширины стопы, ее уплощению. Обувь сильно стоптана, иногда пациенту приходится покупать себе новую, так как размер ноги увеличивается.
Плоскостопие 3 степени характеризуется сильной деформацией стопы. Но кроме этого начинают развиваться разные патологии опорно-двигательного аппарата. Болезнь может осложниться искривлением позвоночника, радикулитом, артрозом коленных или тазобедренных суставов. Болевые ощущения уже не локализуются в ступне и голени. Они могут распространяться на колени, бедра и поясницу.
А можно ли самостоятельно выяснить, какая степень у заболевания? Это даже нужно сделать, чтобы понять, что с визитом к врачу не нужно затягивать. Самый простой тест, который проводят дома – это анализ отпечатка стопы. Подошва смазывается маслом или красителем, после этого нужно стать на лист бумаги. Как определить по этому отпечатку степень деформации продольного свода:
- провести линию, соединяющую сустав 1 пальца и пяточную кость;
- опустить на нее перпендикуляр через середину стопы;
- измерить, какое расстояние занимает выемка на отпечатке.
В норме она должна занимать 2/3 этой линии. Когда выемка занимает только немного больше третьей части, говорят о 1 степени плоскостопия. Если она еще есть, но очень маленькая – это 2 степень. При 3 степени деформации стопы такой выемки нет совсем.
Можно также провести диагностику, измерив самостоятельно с помощью циркуля высоту стопы от пола до ее края. В норме она должна быть около 30 мм. Если же высота уменьшается до 25 мм, значит, развивается плоскостопие.
Степени тяжести
Все разновидности плоскостопия имеют свои особенности. Поэтому чаще всего рассматривают отдельно степени тяжести продольной деформации и поперечной. Но все же можно выделить общие симптомы в зависимости от тяжести протекания патологии. Зная их, пациент может понять, что у него развивается заболевание, и своевременно обратиться за медицинской помощью.
Любое плоскостопие 1 степени является слабовыраженным, так как оно почти ничем не проявляется. Внешне его признаки заметны, как небольшой косметический дефект. Серьезных болезненных ощущений у пациента обычно тоже не бывает. Поэтому утомляемость ног и небольшие боли по вечерам мало кто принимает за болезнь.
Плоскостопие 2 степени уже вызывает неприятные ощущения у пациента. Появляются сильные боли в стопах, голеностопном суставе и икроножной мышце. Может измениться походка, по вечерам чувствуется тяжесть в ногах, появляются отеки. На этой стадии деформация уже заметна внешне.
Сильная деформация стопы наступает при плоскостопии 3 степени . Сильные боли появляются теперь в коленях, тазобедренных суставах и пояснице. Ведь такая деформация негативно отражается на здоровье всего организма. Появляются серьезные осложнения: остеохондроз, грыжи дисков, артроз, искривление позвоночника. Пациенту тяжело передвигаться, и в самых сложных случаях ему дают инвалидность.
Степени продольного плоскостопия
При уплощении продольного свода стопа соприкасается с полом всей поверхностью подошвы. Немного увеличивается длина ступни, так как свод исчезает. Но развивается такая деформация постепенно, обычно под влиянием повышенных нагрузок. В этом процессе выделяют три стадии.
- При первой степени деформации человек обычно не испытывает неприятных ощущений или болей. Только ноги быстрее устают, да большие нагрузки воспринимаются уже не так легко. При обследовании такой диагноз ставится, если на снимке величина угла свода 130-140 градусов, а высота его достигает 25 мм.
- Продольное плоскостопие второй степени можно диагностировать по болям в ногах. Они усиливаются после нагрузки. Пациент замечает, что старая обувь ему становится мала. Такой диагноз ставят, если высота стопы составляет от 17 до 25 мм. А угол свода на снимке должен быть при этом 141-155 градусов.
- Когда стопа совсем уплощается, ее высота опускается ниже 17 мм, а угол свода возрастает более 155 градусов – говорят о развитии третьей стадии. Пациент замечает постоянные боли в мышцах ног, суставах, спине. Развиваются различные осложнения, а деформации становятся такими большими, что часто невозможно носить привычную обувь или просто передвигаться.
Степени поперечного плоскостопия
Деформация переднего свода стопы развивается при поперечном плоскостопии. Эта патология характеризуется расхождением пальцев и увеличением ширины стопы. Поэтому определение ее степени тяжести происходит путем измерения угла между 1 и 2 плюсневыми костями. При поперечном плоскостопии также отклоняется в сторону большой палец. И при диагностике на снимке измеряют угол между ним и остальными костями стопы.
Эту деформацию классифицируют так:
- на начальной стадии расхождение между 1 и 2 плюсневыми костями должно быть не более 10-12 градусов;
- при плоскостопии 2 степени этот угол увеличивается до 15 градусов;
- 3 степень характеризуется расхождением до 19 градусов.
Для диагностики поперечного плоскостопия еще измеряют, насколько отклоняется большой палец. В нормальной стопе этот угол должен быть не больше 15 градусов. Если он увеличивается, значит, развивается плоскостопие. Причем, в тяжелых случаях отклонение может быть более чем на 40 градусов.
Иногда при отсутствии лечения развивается поперечное плоскостопие 4 степени. Такое случается, когда 1 и 2 плюсневые кости расходятся более чем на 20 градусов. Большой палец при этом сильно отклонен в сторону - более 40 градусов, часто ложится на соседний. Третий и остальные меняют свою форму, могут расплющиваться. Часто можно встретить характерные фото такой патологии, которая еще называется вальгусной деформацией стопы.
Особенности лечения в зависимости от тяжести заболевания
На начальной стадии плоскостопия деформацию можно вылечивать у детей и молодых людей. Для этого нужно применять массаж, гимнастику, ортопедические вкладыши и стельки, ванночки для ног и нормализацию нагрузок. Необходимо развить мышцы стопы, чтобы они могли поддерживать свод.
Лечение плоскостопия 2 степени занимает обычно много времени, но если выполнять все рекомендации врача, оно поможет затормозить деформацию и снимет боли.
Но у взрослых полностью излечить заболевание не удастся. Тем более что часто люди обращаются к ортопеду, когда стопа уже сильно деформирована. Но всегда можно остановить его прогрессирование и значительно облегчить состояние пациента.
Чтобы вылечить плоскостопие 3 степени, чаще всего используются хирургическое вмешательство. Обычно когда заболевание на этой стадии, пациента беспокоят сильные боли, а стопа так сильно уплощена, что это затрудняет передвижение и использование обычной обуви. Изменения наблюдаются во многих суставах, а мышцы и связки сильно ослаблены и уже не могут поддерживать своды стопы. Поэтому лечение плоскостопия 3 степени обычными методами оказывается неэффективным.
Определение степени деформации стопы необходимо каждому пациенту с плоскостопием. Это нужно не только для врача при назначении методов лечения. Сам пациент лучше поймет необходимость назначенных процедур, если увидит, насколько сильно у него деформирована ступня. И в этом случае лечение плоскостопия будет более эффективным.
Статья 68 (из положения) предусматривает приобретенные фиксированные деформации стопы.
| Наименование болезней | Категория годности к военной службе | |||
| Плоскостопие и другие деформации стопы: | I графа | II графа | III графа | IV графа |
| а) со значительным нарушением функций | Д | Д | Д | НГ |
| б) с умеренным нарушением функций | В | В | В, Б-ИНД | НГ |
| в) с незначительным нарушением функций | В | В | Б | НГ |
| г) при наличии объективных данных без нарушения функций | Б-3 | Б | СС-ИНД | НГ, офицеры, мичманы, индивид. |
- патологические конская, пяточная, варусная, полая, плосковальгусная, эквино-варусная стопы и другие, приобретенные в результате травм или заболеваний необратимые резко выраженные искривления стоп, при которых невозможно пользование обувью установленного военного образца.
Важно. Патологически полой считается стопа, имеющая деформацию в виде супинации заднего и пронации переднего отдела при наличии высоких внутреннего и наружного сводов (так называемая резко скрученная стопа). Передний отдел стопы распластан, широкий и несколько приведен, имеются натоптыши под головками средних плюсневых костей и когтистая или молоточкообразная деформация пальцев. Наибольшие функциональные нарушения возникают при сопутствующих эверсионно-инверсионных компонентах деформации в виде наружной или внутренней ротации всей стопы или ее элементов.
- продольное III степени или поперечное III-IV степени плоскостопие с выраженным болевым синдромом, экзостозами, контрактурой пальцев и наличием артроза в суставах среднего отдела стопы;
- отсутствие всех пальцев или части стопы на любом ее уровне;
- стойкая комбинированная контрактура всех пальцев на обеих стопах при их когтистой или молоточкообразной деформации;
- посттравматическая деформация пяточной кости с уменьшением угла Белера свыше 10°, болевым синдромом и артрозом подтаранного сустава II стадии.
Важно. При декомпенсированном или субкомпенсированном продольном плоскостопии боли в области стоп возникают в положении стоя и усиливаются обычно к вечеру, когда появляется их пастозность. Внешне стопа пронирована, удлинена и расширена в средней части, продольный свод опущен, ладьевидная кость обрисовывается сквозь кожу на медиальном крае стопы, пятка вальгирована.
Важно. Отсутствием пальца на стопе считается отсутствие его на уровне плюснефалангового сустава, а также полное сведение или неподвижность пальца.
- умеренно выраженные деформации стопы с незначительным болевым синдромом и нарушением статики, при которых можно приспособить для ношения обувь установленного военного образца;
- продольное плоскостопие III степени без вальгусной установки пяточной кости и явлений деформирующего артроза в суставах среднего отдела стопы;
- продольное или поперечное плоскостопие II степени с деформирующим артрозом II стадии суставов среднего отдела стопы;
- деформирующий артроз первого плюсневого сустава III стадии с ограничением движений в пределах подошвенного сгибания менее 10° и тыльного сгибания менее 20°;
- посттравматическая деформация пяточной кости с уменьшением угла Белера от 0 до -10° и наличием артроза подтаранного сустава.
- продольное или поперечное плоскостопие I или II степени с деформирующим артрозом I стадии суставов среднего отдела стопы при отсутствии контрактуры ее пальцев и экзостозов.
Важно. Стопа с повышенными продольными сводами при правильной ее установке на поверхности при опорной нагрузке часто является вариантом нормы.
При вынесении экспертного решения, согласно требованиям данной статьи, особых трудностей с диагностикой и экспертизой таких деформаций стопы, как патологическая конская, пяточная, варусная, полая, плоско-вальгусная, эквино-варусная стопы и других, приобретенных в результате травм или заболеваний, необратимых резко выраженных искривлений стоп, при которых не возможно пользование обувью установленного военного образца, не возникает. Рентгенологу необходимо только установить факт и вариант деформаций стопы.
Достаточно большие трудности и разночтения возникают при рентгенологической диагностике и вынесении экспертного решения при определении степени продольного и поперечного плоскостопия, а так же определении стадии артроза суставов стопы при плоскостопии.
Сначала остановимся на методике рентгенологического исследования пациентов с подозрением на наличие продольного и поперечного плоскостопия. Для этих целей выполняются рентгенограммы стоп в состоянии максимальной статической нагрузки на стопу, т.е. в положении стоя (рентгенография стоп под нагрузкой).
| Рисунок 1. Схемы рентгенографии стоп под нагрузкой: а — для определения продольного плоскостопия; б — для определения поперечного плоскостопия. |
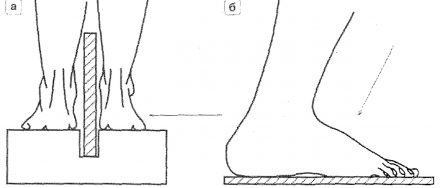 |
Продольное плоскостопие
Для определения продольного плоскостопия выполняются боковые рентгенограммы стоп под нагрузкой (смотри рисунок 1). На сухих рентгенограммах врач проводит графический расчет продольного свода стопы (смотри рисунок 2).
| Рисунок 2. Схема графического расчета продольного плоскостопия. Продольный свод стопы определяется двумя ориентирами — высотой свода (h) и углом свода (а). Их определяют на боковой рентгенограмме стопы путем построения вспомогательного треугольника, вершинами которого являются: А — нижняя точка пяточной кости; В — нижний полюс ладьевидно-клиновидного сочленения; С — нижний край головки 1-й плюсневой кости. Угол ABC составляет угол свода, а перпендикуляр, опущенный из точки В на линию АС является высотой свода (h). |
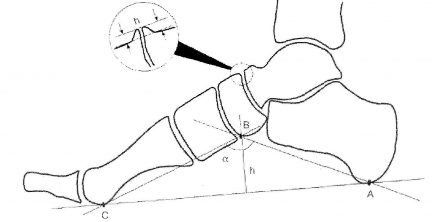 |
В различных источниках указывается, что исходной точкой В для построения вспомогательного треугольника может быть нижний полюс таранно-ладьевидного сочленения или нижняя точка ладьевидной кости. Как показала практика, при построении таких треугольников появляется несоответствие получаемых при таком расчете показателей высоты и угла свода цифрам высоты и угла свода, указанным в статье 68 Постановления. Поэтому следует учитывать, что основным параметром для решения вопроса о степени продольного плоскостопия является высота свода стопы, а не угол свода. Это связано с различной длиной 1-й плюсневой кости у каждого индивидума (проще сказать различный размер обуви). Вследствие этого у пациентов с одинаковой высотой свода стопы, но различным размером обуви угол свода стопы будет разниться.
Важно. В норме угол продольного свода равен 125-130°, высота свода — 39 мм.
- Плоскостопие I степени: угол продольного внутреннего свода 131-140°, высота свода 35-25 мм;
- Плоскостопие II степени: угол продольного внутреннего свода 141-155°, высота свода 24-17 мм;
- Плоскостопие III степени: угол продольного внутреннего свода больше 155°, высота свода — менее 17 мм.
Важно. Продольное плоскостопие I или II степени, а также поперечное плоскостопие I степени без артроза в суставах среднего отдела стопы, контрактуры пальцев и экзостозов не являются основанием для применения настоящей статьи, не препятствуют прохождению военной службы, поступлению в военно-учебные заведения и училища.
- Артроз I стадии: сужение суставной щели менее 50%, краевые костные разрастаниями не превышают 1 мм от края суставной щели.
- Артроз II стадии: сужение суставной щели более 50%, краевые костные разрастания превышают 1 мм от края суставной щели, деформация и субхондральный остеосклероз суставных концов сочленяющихся костей.
- Артроз III стадии: суставная щель рентгенологически не определяется, выраженные краевые костные разрастания, грубая деформация и субхондральный остеосклероз суставных концов сочленяющихся костей.
| Норма | I степень | II степень | III степень | |
| Высота свода | 39 мм | 35-25 мм | 24-17 мм | Менее 17 мм |
| Угол свода | 125-130° | 131-140° | 141-155° | Более 155° |
| Костные изменения | Отсутствуют | Отсутствуют или деформирующий артроз таранно- ладьевидного сустава I стадии с костными остеофитами не более 1 мм | Деформирующий артроз таранно-ладьевидного сустава II стадии с костными остеофитами более 1 мм | Деформирующий артроз таранно-ладьевидного сустава II-III стадии с костными остеофитами более 1 мм |
Посттравматическая деформация пяточной кости
В статье 68 нового Постановления появилось требование по определению посттравматического продольного плоскостопия в результате травмы пяточной кости. Рекомендуют выполнять боковые рентгенограммы стоп под нагрузкой (смотри рисунок 1). На сухих рентгенограммах врач проводит графический расчет по методике Белера обязательно обеих конечностей.
| Рисунок 3. Схема графического расчета степени посттравматического смещения и величины уплощения поперечного свода стопы по методике Белера. Пяточно-таранный угол и угол суставной части бугра пяточной кости (угол Белера) образуются пересечением двух линий, одна из которых соединяет наиболее высокую точку переднего угла подтаранного сустава и вершину задней суставной фасетки, а другая проходит вдоль верхней поверхности бугра пяточной кости. |
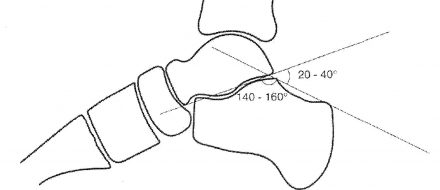 |
Важно. В норме пяточно-таранный угол 140-160°, угол Белера 20-40°. Уменьшение угла Белера от 0 до 10° свидетельствует об умеренной деформации пяточной кости. При уменьшении угла Белера более чем на 10° говорят о выраженной деформации пяточной кости.
Уменьшение угла Белера свидетельствует о смещении отломков и уплощении продольного свода стопы. Обычно сопровождает посттравматическое продольное плоскостопие.
Важно. Наиболее информативной для оценки состояния подтаранного сустава является компьютерная томография, выполненная в коронарной плоскости, перпендикулярной задней суставной фасетке пяточной кости.
Поперечное плоскостопие
Для определения поперечного плоскостопия выполняются рентгенограммы переднего и среднего отделов стопы в прямой проекции под нагрузкой (смотри рисунок 1). На сухих рентгенограммах врач проводит графический расчет поперечного плоскостопия (смотри рисунки 4, 5).
| Рисунок 4. Схема графического расчета поперечного плоскостопия согласно требованиям статьи 68: Первая линия проводится по продольной оси II плюсневой кости, вторая линия проводится параллельно продольной оси I плюсневой кости по касательной к внутренней ее поверхности, и третья линия проводится по касательной внутренней поверхности основной фаланги I пальца. Углы между проведенными прямыми являются искомыми: а — угол Metatarsus varus; бета — угол Hallux valgus. |
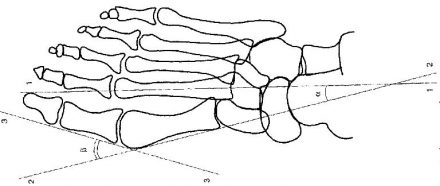 |
- I степень: угол между I-II плюсневыми костями — 10-12°, а угол отклонения I пальца — 15-20°;
- II степень: угол между I-II плюсневыми костями — 13-15°, а угол отклонения I пальца — 21-30°;
- III степень: угол между I-II плюсневыми костями — 16-20°, а угол отклонения I пальца — 21-40°;
- IV степень: угол между I-II плюсневыми костями — более 20°, а угол отклонения I пальца — более 40°.
| Норма | I степень | II степень | III степень | IV степень | |
| Metatarsus varus | 10° | 10-12° | 15° | 20° | Более 20° |
| Hallux valgus | 10° | 15-20° | 30° | 40° | Более 40° |
Представленная выше методика определения поперечного плоскостопия применяется с экспертными целями согласно требованиям статьи 68 Постановления. Однако с диагностическими целями рекомендуется применять методику графического расчета поперечного плоскостопия, которая используется на кафедре военной травматологии и ортопедии ВМА имени Кирова (смотри рисунок 5).
| Рисунок 5. Схема графического расчета поперечного плоскостопия методом ВМА им. Кирова: 1 — ось стопы через второй межплюсневый промежуток; 2 — ось I плюсневой кости (проводится через середину кости); 3 — линия, касательная к головке 1-го пальца по наружной поверхности; 4 — линия, паралельная оси стопы; 5 — ось V плюсневой кости. |
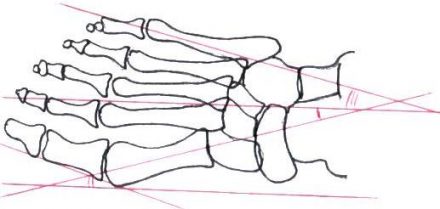 |
| Угол | Норма | I степень | II степень | III степень |
| 1. Metatarsus varus а | 10° | 12-15° | 15-20° | Более 20° |
| 2. Hallux valgus b | 10° | 15-20° | 20-25° | Более 25° |
| 3. Отклонение 5-го пальца | 4-5° | 7-8° | 12-15° | Более 20° |
| 4. Угол с между I и V плюсневыми костями | 15° | 20° | 25° | Более 25° |
Экспертное заключение при плоскостопии
В протоколе рентгенологического исследования дается описание показателей каждой стопы. Обязательно указываются проявления деформирующего артроза в суставах стопы (особенно в таранно-ладьевидных сочленениях и в 1-м плюснефаланговых суставах), указывается его стадия.
При различных степенях плоскостопия экспертное заключение выносится отдельно для правой и левой стоп. При вынесении экспертного заключения необходимо четко указывать стадию деформирующего артроза суставов стопы, т.к. продольное плоскостопие первой и второй степени с артрозом суставов стопы первой стадии не являются основанием для применения статьи 68 Постановления, не препятствуют прохождению военной службы, поступлению в военно-учебные заведения и училища.
Внешние признаки плоскостопия
Коварство этой болезни заключается в том, что ее можно долго не замечать или не считать симптомы свидетельством нездоровья. У каждого временами побаливают ноги, особенно после долгой ходьбы или другой непривычной нагрузки, но если боли повторяются регулярно и долго не проходят, нужно насторожиться. Причиной обращения к ортопеду должны стать следующие симптомы:
- Быстрая утомляемость ног при ходьбе или долгом стоянии
- Чувство тяжести в ногах, отеки в конце дня и судороги
- Боли в спине
Стопы служат опорой, обеспечивают равновесие и уменьшают нагрузку на весь опорно-двигательный аппарат, потому что пружинят при ходьбе и благодаря этому суставы ног и позвоночник не подвергаются избыточным нагрузкам. Строение стопы обеспечивает амортизацию, поскольку обладает двумя сводами – продольным и поперечным. Продольный свод проходит по краю стопы с внутренней стороны. Поперечный свод располагается под основанием пальцев. Стопа пружинит, пока высота сводов достаточная.

Можно сказать, что при поперечном плоскостопии стопа становится шире, а при продольном – длиннее. Хотя эти два вида плоскостопия могут сочетаться. Деформируясь, стопа, естественно, изменяет очертания, образуются всем известные косточки у большого пальца, пяточная шпора, натоптыши и мозоли.
Если ваша обувь стаптывается неравномерно, вам стало трудно ходить на каблуках или вы заметили, что нога как будто выросла, особенно в ширину, не поленитесь сходить к врачу-ортопеду. Эти симптомы не всегда говорят о том, что у вас плоскостопие. Похожие проявления у варикозного расширения вен и облитерирующего эндартериита, но и их нельзя оставлять без лечения.
Развитие плоскостопия. Степени заболевания
Плоскостопие не возникает неожиданно, развитие длится довольно долго и его можно разделить на 3 степени:
Степень 1
Кости стопы еще не деформированы и свод стопы не плоский, но уже ощущается слабость связок, ноги устают быстрее, чем раньше, осанка изменяется от того, что ноги побаливают почти постоянно.
Степень 2

В этой стадии уже происходит изменение свода стопы, он становится ниже на 15-25 мм. Боли беспокоят чаще и интенсивнее, причем они распространяются на голень и лодыжку. Походка становится тяжелой.
Степень 3
Стопа заметно изменена. Даже непродолжительные прогулки заканчиваются мучительными болями и отеками в ногах. Болит поясница и, зачастую, голова.
Причины развития. Предрасположенность
Причинами плоскостопия могут стать:
- болезни (рахит, остеопороз, полиомиелит);
- гиподинамия;
- чрезмерное увлечение спортом (бегом, прыжками, тяжелой атлетикой);
- травмы;
- избыточная масса тела;
- частая нагрузка на стопу (неудобная или узкая обувь, высокие каблуки, неудобная колодка);
- нарушение функциональности тазобедренного и коленного суставов;
- преклонный возраст.
Вы относитесь к группе риска, если:
- ваши прямые родственники страдают плоскостопием;
- у вас есть лишний вес;
- ваша работа связана с продолжительным стоянием (хирурги, учителя, парикмахеры, продавцы);
- вы беременны;
- профессионально занимаетесь спортом или танцами.
Плоскостопие, в зависимости от причины его возникновения, бывает статическим, паралитическим, рахитическим и травматическим. Статическое встречается наиболее часто.

Диагностировать плоскостопие можно в медицинском учреждении или в домашних условиях. Способы определения просты, но помните, что установить плоскостопие мало. После подтверждения ваших подозрений об уплощении стопы, обратитесь к ортопеду, он подскажет вам, как действовать дальше, чтобы не запускать болезнь.
Простой и надежный способ, которым можно выявить плоскостопие, следующий. Обильно смажьте жирным кремом поверхность стопы (должна быть смазана вся стопа). Встаньте на белый лист бумаги. Лучше смазать сразу обе стопы, чтобы можно было стоять прямо, ни на что не опираясь. Только в этом случае вы получите объективный результат. Образовавшиеся отпечатки внимательно изучите. На внутреннем крае стопы расположена выемка, которая должна занимать немного больше половины ее длины. Если вы не увидели этой выемки или она очень небольшая, это свидетельствует о плоскостопии.
Для детей этот способ не подходит, поскольку у детей до 3-4 лет стопа еще недостаточно развита и определить плоскостопие достоверно сможет только врач-специалист. Родители могут заметить такие признаки плоскостопия у своих детей:
- Ребенок косолапит, т. е. поворачивает носки внутрь. Это происходит, если мускулатура слаба и ребенок не в состоянии поддерживать стопу в правильном положении. Правильным для детей считается параллельное положение стоп.
- Ребенок ступает на внутренние края стоп.
Если вы заметили у вашего ребенка подобные признаки, немедленно сходите с ним к врачу. Только в детском возрасте можно исправить плоскостопие – скелет еще не успел окостенеть и правильно назначенное лечение дает хорошие результаты. Имейте в виду, что определить детское плоскостопие можно только после 5-6 лет. До этого возраста кости стопы не окрепли и состоят в основном из хрящей. Кроме этого, ножка может показаться плоской из-за жировой подушки, которая защищает костную структуру.
Врачи-ортопеды диагностируют плоскостопие несколькими способами:
- Плантография. Экспресс-тест с жирным кремом, который мы описали выше. Можно не использовать крем, а просто смочить стопу водой. При смазывании стопы раствором Люголя отпечаток получается очень подробным и четким.
- Метод Фринлянда (подометрический). Метод заключается в определении подометрического индекса – измеряют длину и высоту стопы . Далее умножают высоту на 100 и делят на длину. В норме должны получиться цифра в пределах от 29 до 31. Результат 27-29 говорит о вероятном плоскостопии. Если индекс меньше 25, это свидетельствует о выраженном плоскостопии.
- Рентгенография — наиболее точный метод в определении плоскостопия. Рентгеновские снимки обеих стоп делают в боковой и прямой проекциях. Ортопед по величине деформации ставит диагноз о степени плоскостопия.
Профилактика плоскостопия
Предупредить плоскостопие можно, тренируя мышцы стопы. Простые упражнения помогут не только предупредить плоскостопие, но и облегчить течение уже существующей болезни. Также очень полезно гулять босиком по песку, камешкам, траве. Очень способствует укреплению мышц плавание с выраженными гребками ногами (кроль, брасс).
Нужно следить, чтобы у детей вырабатывалась правильная походка и тщательно выбирать обувь.
Вечерние теплые ванны для ног хорошо снимают усталость и улучшают отток лимфы и кровоснабжение.
Читайте также:


