Плоскостопие вальгусная какая степень

Плоскостопием считается деформирование стопы, ее вида, опущение поперечного или продольного свода.
К первоначальным симптомам недуга относят утомляемость обеих ног после продолжительной ходьбы и стояния. К вечеру появляется усталость, боль в стопах, иногда судороги и небольшая отечность.
По статистике медицинских работников чаще всего появляется поперечное плоскостопие (в 50% случаев), значительно более редко констатируется продольное в сочетании с другими изменениями и деформациями (27%). Распознается плоскостопие довольно просто: по отпечатку следа на песке и обуви (с внутренней стороны нога изнашивается сильнее).
Иногда эта болезнь по симптомам схожа с отечностью ноги (см. причины отеков на ногах ) при почечной недостаточности либо варикозном расширении вен. С этой целью необходима консультация врача для установления точного диагноза и выбора методики лечения. Врач – ортопед визуально и с помощью рентгеновских снимков устанавливает диагноз и определяет степень заболевания.
Степени
Первоначальную стадию заболевания можно определить по появлению болевых ощущений после физических упражнений или длительной ходьбы. В этом случае еще стопа не деформировалась, лишь выходит из строя связующий аппарат, что приводит к возникновению дискомфорта и болевых ощущений.
Плоскостопие 1 степени
1 степень - это слабое плоскостопие, характеризующееся появлением усталости после рабочего дня, болью при надавливании на стопу, появлением отечности. Чем раньше начать лечение, тем лучше будет результат. Профилактический осмотр позволяет установить заболевание на начальной стадии и выбрать правильную медицинскую тактику. Основным средством терапии заболевания на первой стадии является назначение стелек, удобной обуви и ежедневных упражнений и массажа стопы. Особенно просто вылечить недуг в раннем возрасте, когда только формируется наш опорно-двигательный аппарат.
Плоскостопие 2 степени
2 степень плоскостопия выражается тем, что меняется форма стопы, своды становятся ровнее и распластывается нога. Такое заболевание более напоминает комбинированный тип плоскостопия с поперечными и продольными патологиями. Усложняется ходьба, так как появляется боль, которая увеличивается по мере увеличения нагрузки. Походка утрачивает грациозность и пластичность, в вечернее время отек становится более сильным.
Плоскостопие 3 степени
3 степень плоскостопия характеризуется ярко выраженной сильной деформацией стопы (см. вальгусная деформация ). Больные страдают от боли в голенях, стопах и коленных суставах. Добавляются болевые ощущения в пояснице, головные боли. Коленные суставы слегка отекают. Возникает трудность при ходьбе, поэтому врач запрещает усиленные физические нагрузки и спортивные занятия. Трудоспособность снижается, обычная ходьба требует усилий. Возникают проблемы при выборе обуви. Как это ни парадоксально, но именно на этой стадии больные чаще всего обращаются за помощью к специалисту. Это объяснимо наиболее явными проявлениями симптоматик болезни. Врач рекомендует для лечения специальную обувь, вкладыши и лечебные стельки.
Плоскостопие может прогрессировать, потому ранняя диагностика и правильное лечение позволят остановить процесс болезни и снять симптомы. Болезнь может отличаться как по степеням, так и по разновидностям.
Каким бывает плоскостопие?
1) Продольное. Из-за этого вида плоскостопия меняются размеры ног, а именно становится увеличенной стопа. 1 степень более легкая, тогда не наблюдается деформации и увеличения объема ноги, возникает боль после дня работы и тяжесть. Второй стадии характерны более выраженные деформации, в данном случае исчезает свод стопы. Увеличивается боль в суставах колен. Третья стадия характеризуется практически полной деформацией, прибавляется головная боль и поясничная. Поперечное плоскостопие часто вызывает рост головки плюсневой первой кости;
2) Поперечный тип плоскостопия. Характеризуется укорачивание ступни. увеличением верхней части стопы. Лечение включает ношение специальных ортопедических стелек, удобной обуви и вкладышей. Поперечное плоскостопие имеет 3 стадии.
3) Комбинированное плоскостопие включает патологию как поперечного, так и продольного характера заболевания.
К симптомам плоскостопия относится боль в ногах, стопах, спине, голенях, бедрах. Меняется походка, теряется грация и портится осанка. Приседая, больному трудно удерживать состояние равновесия, а становится проще наклониться.
Деформируются коленные суставы, кроме того повышается риск появления вросшего ногтя. Ноги теряют свою привлекательность, а походка утрачивает легкость и пластичность.
Причины развития

Основной причиной плоскостопия является неправильно подобранная по размеру обувь, либо обувь на большом каблуке. Оптимальной считается обувь с каблуком не выше 4 см.
Часто провоцирует развитие плоскостопия недостаточность (врожденная или приобретенная) соединительной субтильной ткани. Если обувь на толстой подошве, то уменьшается нагрузка на мышцы стоп, они немного атрофируются, а связки плохо работают. Не рекомендуют такие напольные покрытия как ламинат или твердый коммерческий линолеум.
Твердый холодный пол не благоприятно действует на функционирование связок и мышц стопы. Так же провоцирует плоскостопие у взрослых усиленные нагрузки на ноги, если работа требует длительно стоять на одном месте или ходить без отдыха.
Отметим, что женский пол страдает от болезни в несколько раз чаще. Основные факторы риска: гормональные сбои, беременность, ношение обуви на каблуках, работа на ногах. Иногда недуг возникает из-за перенесенных ранее заболеваний вроде полиомиелита или сахарного диабета.
Основной мерой профилактики является правильный подбор обуви, ежедневная физкультура и массаж для ног. В летнее время очень полезно ходить по камушкам и песку, по неровной поверхности. Особенно эффективно укреплять мышцы и весь опорно-двигательный аппарат в детстве.
Не стоит носить обувь за кем-то. Важно выбирать удобные модели туфель и кроссовок. Укрепление организма поможет справиться с любым заболеванием, а ежедневные занятия и физические упражнения позволят сохранить привлекательную стройную фигуру и крепкие, здоровые ноги.
Массажи стоп, умеренные нагрузки улучшат кровоснабжение в мышцах и связках ног, походка станет грациозной и привлекательной. Помните: лучше вовремя пройти профилактику и лечение заболевания, чем потом всю жизнь страдать от плоскостопия!

Грибок ногтя боится этого как огня! Если в прохладную воду.

Варикоз исчезает за считанные дни! Просто нужно раз в день мазать ноги.
Плоскостопие и плоско-вальгусная стопа у ребенка
Чем опасно это заболевание? Как его распознать? И поддается ли оно лечению?
Если у вас в семье растет мальчишка, а вы по натуре оптимисты, подобный диагноз можно даже расценить как удачу - с ним в армию не берут. Родители девочек наверняка огорчатся гораздо больше: красивая походка дочки под угрозой. Ах, если бы речь шла только о косметической проблеме… К сожалению, уплощение свода стопы серьезная и коварная патология, способная повлиять практически на весь опорно-двигательный аппарат.
Плоскостопие - это деформация стопы, при которой происходит понижение (уплощение) ее свода. Чтобы лучше понять природу заболевания, разберем некоторые анатомические особенности стопы. В процессе эволюции она приобрела форму, позволяющую равномерно распределять вес тела. Кости стопы соединены между собой прочными межкостными связками (это волокнистые образования из соединительной ткани, представленные в виде пучка, соединяющего кости) и образуют ее свод, который обеспечивает амортизацию движений при ходьбе и беге. Выпуклые своды ориентированы в продольном и поперечном направлениях. Поэтому стопа взрослого человека в норме опирается на три точки - пяточный бугор, головку 1-ой плюсневой кости и 5-ую плюсневую кость.
Выделяют два продольных и один поперечный свод стопы. Внутренняя и наружная арки формируют продольный свод стопы, а передняя - поперечный. В зависимости от их деформации различают продольное и поперечное плоскостопие.
При продольном уплощаются наружная и внутренняя арки стопы, увеличивается ее длина, и почти вся площадь подошвы контактирует с полом. При поперечном - уплощается поперечная арка, передний отдел стопы веерообразно расходится и опирается на головки пяти плюсневых костей.
У всех детей до 2-х лет продольный свод стопы плоский. Такое состояние специалисты считают физиологическим, ведь костная ткань у малышей мягкая, эластичная. В ней содержится мало минеральных веществ, которые придают костям прочность, да и мышечная система развита недостаточно. Когда дети начинают вставать на ножки (в 7-9 месяцев) и самостоятельно ходить (в 10-12 месяцев), функцию амортизатора берет на себя “жировая подушечка”, которая располагается на подошве, под кожей. В 2-3 года кости набирают достаточное количество минеральных веществ, суставные поверхности приобретают нормальные очертания, связки становятся более прочными, а сила мышц позволяет дольше находиться “на ногах”. Процесс формирования костей стопы продолжается примерно до 5-6 летнего возраста. Только в этот период можно говорить о наличии или отсутствии плоскостопия у ребенка.
Пожалуй, все родители понимают, что профилактические осмотры у специалистов - это не прихоть медиков, а необходимая мера. Главное - не пропустить время посещения врача.
Осмотр у ортопеда проводится:
• на первом месяце жизни, это необходимо для исключения врожденных деформаций и заболеваний скелета, в том числе и врожденного плоскостопия (см. далее)
• в 3-х и в 6-месячном возрасте, когда можно выявить рахит
• в 1 год. Это важный этап в жизни ребенка, когда он самостоятельно сидит, ползает, ходит. В это время врач проверяет правильность естественных изгибов позвоночника, объем движений в суставах
• в 3 года. Ортопед проверяет осанку, походку, измеряет длину конечностей, исследует состояние стоп.
В идеале с этого возраста посещать ортопеда с ребенком надо каждый год - чтобы не упустить развитие плоскостопия. Родителям необходимо быть готовыми к тому, что ортопед (если он сомневается в постановке окончательного диагноза) направит маленького пациента на дополнительный осмотр в консультативно-диагностический центр.
Если ребенок ходит в садик, эта проблема снимается сама собой - дошколят в детских учреждениях осматривают достаточно регулярно. А вот если ненаглядное чадо до 1-го класса растет дома, родителям следует помнить о дате медосмотра. Дети, у которых обнаружено плоскостопие, находятся на диспансерном учете у ортопеда и проходят соответствующий курс лечения до 14-15 лет. За это время они проходят курсы физиотерапии, лечебного массажа, направляются на санаторно-курортное лечение, а при необходимости им изготавливается специальная ортопедическая обувь.
Чаще всего у детей встречается продольное плоскостопие. Оно бывает врожденным и приобретенным. Врожденная форма заболевания встречается редко и является следствием внутриутробных пороков развития. Выявляют ее уже в роддоме. В большинстве случаев поражена одна стопа, но иногда поражаются и обе. Эта патология выражена у малышей весьма заметно: выпуклая подошва и “вывернутый” наружу передний отдел стопы. Лечение проводится с первых дней жизни ребенка: деформацию поэтапно исправляют с помощью гипсовых повязок. Если это не помогает, прибегают к хирургическому вмешательству.
Что же касается приобретенного продольного плоскостопия, то оно может быть:
1. Травматическим.
Возникает после переломов костей стопы и голеностопного сустава. Частичное или полное повреждение связок при подобной травме, а также длительное пребывание ребенка в гипсовой повязке, способствуют уплощению сводов стопы.
2. Паралитическим.
Возникает на почве нарушений центральной или периферической нервной систем (чаще - последствия полиомиелита ).
3. Статическим.
Это - наиболее распространенная форма патологии. Возникает из-за перегрузок при значительном увеличении массы тела, как правило, при ожирении, эндокринных нарушениях.
4. Рахитическим.
Возникает при избыточной эластичности связок и ослаблении мышц сводов стопы. Причиной может послужить недостаток витаминов и микроэлементов - при рахите или общем истощении, а также - при врожденной патологии соединительной ткани.
К сожалению, рассчитывать на полное избавление от плоскостопия, особенно при далеко зашедшей патологии, не приходится. Но лечиться надо тщательно, регулярно и добросовестно. Чем раньше выявлены признаки заболевания, чем меньше деформация стопы, тем более благоприятныусловия для остановки прогрессирования плоскостопия и его коррекции.
На начальной стадии боли в ногах можно ликвидировать в течение 1 - 2 месяцев посредством теплых ежедневных ножных ванночек с морской солью, ручного массажа и лечебной гимнастики. Что касается ванночек - требования к ним простые: температура воды +40-50 градусов С, длительность процедуры - 15-20 минут, а пропорции их составляющих указаны на упаковке и бывают разными в зависимости от концентрации сухого вещества. Массаж и гимнастику обязательно должен проводить дипломированный специалист - инструктор по лечебной физкультуре и массажу. Лишь для устранения выраженной боли допустимо применение обезболивающих препаратов.
Очень полезное воздействие окажет самомассаж - благо, для него существует множество приспособлений (специальные коврики, валики, мячи). Упражнения с ними выполняются произвольно (ходить по массажному коврику, катать стопами массажный валик и т.д.). В итоге - улучшается кровообращение, нормализуется тонус мышц. Гимнастику лучше проводить в утренние часы, когда мышцы еще не утомлены. Технику и темп упражнений лучше показать малышу на собственном примере. Помещение не должно быть душным, или со сквозняками, а заниматься ребенку следует в удобной одежде, не стесняющей его движений.
В лечении плоскостопия нередко применяется и физиотерапия (парафиноозокеритовые аппликации, электрофорез и др.), что улучшает обменные процессы и кровообращение в тканях и опосредованно укрепляет своды стоп. Массаж и физиолечение назначаются курсами, обычно по 10 - 15 процедур. Желательно проводить 2 - 3 курса в год.
Комплекс 1
Исходное положение - сидя на стуле, ступни - на полу. Поджимать пальцы стоп, повторить 3-5 раз; не отрывая пяток от пола, поочередно приподнимать ступни на себя (3-5 раз); не отрывая кончиков пальцев от пола приподнимать пятки (3-5 раз); поочередно приподнимать только большие пальцы стоп (3-5 раз); поочередно приподнимать все пальцы, ступни при этом слегка повернуты внутрь, пятки не отрывать от пола (3-5 раз).
Комплекс 2
Исходное положение - сидя на стуле, ступни - на полу. Большим пальцем правой ноги провести по передней поверхности голени левой ноги снизу вверх (3-5 раз). Повторить то же самое большим пальцем левой ноги (3-5 раз). Можно усложнить упражнение и пытаться большим пальцем правой ноги натянуть гольф на голень левой ноги. Затем поменять ноги.
Комплекс 3
Исходное положение - сидя на стуле, одна ступня - на мяче, другая на полу. Ступней, находящейся на мяче, покачивть его влево - вправо, вперед - назад, 3-5 раз. Ноги поменять и упражнение повторить. Далее, захватить мяч ногами и удерживать его несколько секунд на весу, опустить на пол, а затем опять поднять (3-5 раз).
Комплекс 4
Исходное положение - сидя на стуле. Под стопы или около них можно положить кусок ткани, мелкие предметы (шашки, элементы детского конструктора, речную гальку и т.п.), скалку. Задача: кончиками пальцев собрать ткань, захватить и переместить мелкие предметы, покатать скалку. Также, скалку можно покатать всеми стопами.
Комплекс 5
Исходное положение - стоя. Вставать на кончики пальцев (Приподниматься на мысочках?) (3-5 раз). Поворачивать стопы внутрь (3-5 раз). Совершать ходьбу на месте. Пройти вперед, встав на внешние края стоп. Пройти по черте.
Комплекс 6
Исходное положение - стоя. Приседать, не отрывая пяток от пола (3-5 раз). При наличии возможности, шагать по перекладинам или походить по неровной, бугристой поверхности. Также, можно балансировать на мяче (Внимание! Взрослые должны страховать ребенка!).
Комплекс 7
Исходное положение - стоя на бруске, положенном на пол. Приседать на бруске (3-5 раз). Стоять на бруске то на правой, то на левой ноге. Стопы, при этом, следует располагать поперек, а затем вдоль бруска. Также, можно пройти несколько раз приставными шагами поперек бруска и пройти вдоль него.
Особая роль в лечении и профилактике прогрессирования плоскостопия отводится назначению ортопедических стелек, которые назначаются уже при первой степени патологии. Они помогают разгрузить болезненные участки стопы и корректируют выявленные деформации при начальных признаках плоскостопия. Высота выкладки сводов стопы в стельках зависит от степени уплощения.
Вкладывать их нужно в уличную и в домашнюю обувь, чтобы облегчить жизнь крохе, когда он максимально долго бывает на ногах. По мере того, как ребенок растет, форму и размеры стелек-вкладышей необходимо менять. И здесь не обойтись без повторных консультаций у врача-ортопеда. Приобретать стельки лучше всего в протезно-ортопедических предприятиях, ортопедических центрах или заказывать индивидуально. Только в этом случае подобные изделия гарантированно соответствуют необходимым стандартам. И еще: не стоит пользоваться ортопедическими стельками “на всякий случай”. Если носить их постоянно без объективной необходимости, то своды стопы станут расслабленными, и плоскостопие может развиться даже у здорового с ортопедической точки зрения ребенка.
Если же у малыша - третья степень продольного плоскостопия, особенно в сочетании с вальгусной деформацией голеностопного сустава, стельками дело не ограничится. Ему придется “щеголять” в ортопедической обуви - ботинках со шнуровкой и жесткой внутренней боковой поддержкой стопы.
Какие бывают осложнения плоскостопия? К сожалению, самые разные. Прежде всего, это уплощение поперечного свода стопы с подвывихом 1-го пальца наружу в подростковом возрасте. Если стопа долго находилась в неправильном положении, а особенно, если имеет место вальгусная деформация голеностопного сустава, это может привести к деформации в суставах стопы и даже к изменению соотношений суставных поверхностей коленных и тазобедренных суставов. Это сопровождается болью в ногах, особенно в вечерние часы, а снижение функций амортизации приводит к боли в позвоночнике. В дальнейшем это может привести к сколиозу, то есть дугообразной деформации позвоночника вправо или влево.
“Виновницей” приобретенного плоскостопия может оказаться неверно подобранная обувь. Как только ребенок начинает вставать значит, пришла пора покупать ему первые ботики. Обычно это происходит в период с 7-8 месяцев. Критерии “правильной” детской обувки обозначаются довольно четко.
Первые башмаки должны:
• Плотно фиксировать стопу и голеностопный сустав с помощью шнуровки или “липучек”, но ни в коем случае не сдавливать ножку и не быть слишком свободными.
• Иметь минимальное количество внутренних швов, чтобы малыш не натер кожу вокруг голеностопных суставов.
• В их изготовлении (включая стельки) должны использоваться натуральные материалы.
• Задник должен быть высоким, жестким, достигающим границы нижней или средней трети голени. Это необходимо для того, чтобы избежать бокового искривления в голеностопном суставе.
• Лучше, если поверхность ботиночек будет перфорированной, чтобы ноги могли “дышать”.
• Подошва должна быть устойчивой и нескользкой, с маленьким (1 - 1,5 см) каблучком. Кроме того, она должна быть жесткой. Это препятствует переразгибанию в суставах стопы и перерастяжению связок. А для дома малышу вполне подойдут ботиночки на кожаной подошве.
• В обуви для детей до 2-х лет не должно быть супинатора, ведь функцию амортизатора выполняет та самая “жировая подушечка”, в противном случае он будет препятствовать нормальному формированию сводов стопы. Правда, все очень индивидуально .Возможно, некоторым малышам придется выбирать обувь без супинатора и в старшем возрасте. Этот вопрос лучше обсудить с врачом.
• При примерке надо учитывать, чтобы обувь была с запасом, не мешающим ребенку ходить - около 1,5 см.
• После прогулки следует обратить внимание на ножку малыша: если на коже отпечатался рельеф колготок или внутренние швы ботинка - обувь необходимо сменить.
Это даст возможность маленьким ножкам отдохнуть от привычного положения, а если ноги у ребенка потеют, - как следует просушить сырые ботинки без ущерба для следующей прогулки.
Вальгусное плоскостопие развивается медленно, первые признаки заболевания можно заметить самостоятельно. Что делать, когда возникает вальгусное плоскостопие у детей и взрослых, как лечить и распознать недуг, расскажет статья.
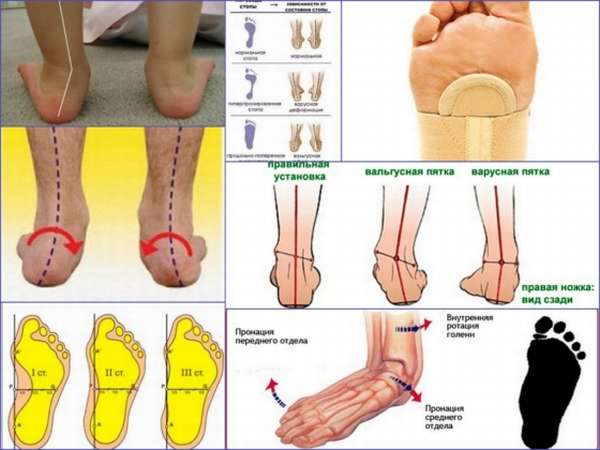
Деформация стопы у взрослых
Плоскостопию подвержены многие люди от 20 лет. Патология проявляется в уплощении одного из сводов стопы, и делится на продольное и поперечное плоскостопие. При нарушении возникает деформация, которая нередко сопровождается неправильной физиологической постановкой ступней – вальгусом. Вальгусное плоскостопие – это уплощение поперечного свода стопы.
Изменяется внешняя форма ноги. В первую очередь следует обратить внимание на суставы. При вальгусном плоскостопии будут выделяться кости в пяточной области, ноги в зоне лодыжки, колен имеют Х-образную форму.
Простой тест в домашних условиях поможет распознать недуг в начале его развития. Необходимо хорошо накрасить ноги обычной краской, лучше акварельной. Поставить стопы на белый лист бумаги, проанализировать рисунок. На фото вальгусного плоскостопия видно, что у здорового человека отпечаток ноги будет иметь специфическую пустоту в области свода. Чрезмерное пространство говорит о варусном плоскостопии (продольном), отсутствие – о вальгусном (поперечном).
К сопутствующим симптомам заболевания у взрослого можно отнести:
- Ступня имеет неправильную форму, чем тяжелее стадия поражения, тем более заметно Х-образное искривление,
- После физической нагрузки болят ноги,
- Наблюдается отечность стопы,
- В икроножных мышцах часто возникают покалывания, судороги,
- Боли в спине и ступне.
Развитие вальгусного плоскостопия у взрослого происходит поэтапно. Если с подросткового возраста родители позволяли ребенку носить туфли на высоком каблуке, во взрослой жизни у него в 80% будет наблюдаться патология ног и позвоночника.
Основные причины развития патологии:
- Ношение ортопедической обуви без показания,
- Наследственность,
- Ношение неудобной обуви,
- Избыточный вес,
- Дисплазия соединительной ткани,
- Рахит в раннем возрасте,
- Различные травмы,
- Аномалии стопы врожденного генеза,
- Слабость мышц в виду сопутствующих патологий.
В 80% случаев ортопеды имеют дело со статическим вальгусным плоскостопием. 20-30% —, травматический вид, связанный с травмой костей, суставов, связок. Меньший процент приходится на паралитическое вальгусное плоскостопие. Оно развивается ввиду неправильной работы мышц, из-за перенесенного в детстве заболевания.
Терапия зависит от стадии развития болезни. Плоскостопие и вальгус имеют несколько степеней, связанных с деформацией ноги. Первая говорит о слабовыраженной патологии, угол отклонения первого пальца составляет 20-29 градусов. Вторая степень характеризуется умеренно выраженной симптоматикой, при которой угол отклонения первого пальца колеблется в районе 30-39 градусов. К явно-выраженной форме относится 3 степень заболевания. Она проявляется в угловом отклонении в 40 и выше градусов.
На первой и второй степени вальгусного плоскостопия у взрослых возможна коррекции стопы без хирургического вмешательства. В комплекс лечения входят:
- ЛФК (лечебно-физическая культура),
- Лечебный массаж,
- Специальные упражнения,
- Физиотерапия,
- Ортопедические корректоры.
К оперативному лечению прибегают в большинстве случаев при вальгусном плоскостопии 3 степени, когда консервативные методики не помогают справиться с болезнью.
Деформация стопы у детей
Детское плоскостопие вальгусного типа свидетельствует об опущении поперечного свода стопы. Обнаруживают в большинстве случаев болезнь на плановом приеме у ортопеда в возрасте одного года.
Нет большого отличия в вальгусном плоскостопии у взрослого и у ребенка. Происходит аналогичное искривление ноги во внутреннюю сторону, на отпечатке ножек можно заметить плоскую стопу, немного расширенную в середине.
Нельзя ставить диагноз ребенку самостоятельно только по отпечатку ноги, особенно, если ему не исполнилось 5 лет. До данного возраста у малышей имеется физиологическое плоскостопие, которое проходит со временем без специального лечения.
Родители должны обратить внимание на:
- Походку ребенка, если он косолапит, ноги при ходьбе ввернуты во внутреннюю сторону, носки смотрят друг на друга,
- Подошву обуви ребенка, если стопа деформирована, она будет стоптана неравномерно (при вальгусном плоскостопии больше стерта внутренняя часть),
- Возможность малыша самостоятельно поставить ноги ровно, параллельно друг другу (без помощи взрослого сделать это будет крайне сложно, если болезнь присутствует).
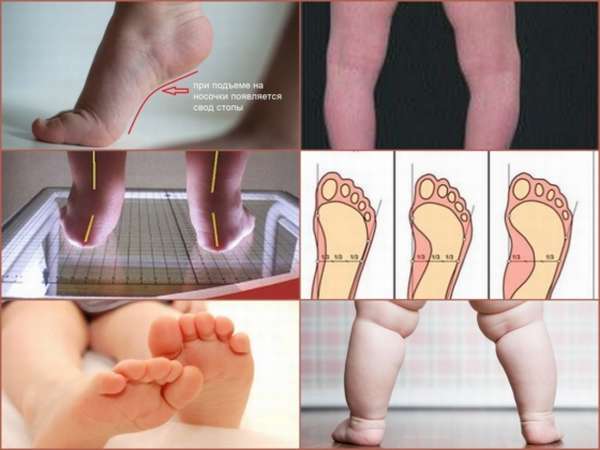
К основным факторам, вызывающим вальгусное плоскостопие, относят:
- Редкую форму врожденного типа, когда болезнь возникает еще в перинатальном периоде,
- Травмы, полученные малышом в детстве (растяжение связок часто встречается у ребенка до 14 лет),
- Пониженная активность ребенка, когда стопа не получает адекватной нагрузки, мышцы ослабевают, перестают выполнять основную функцию,
- Раннее становление на ножки (нельзя ставить ребенка на полную стопу ранее 7-8 месяцев),
- Недостаточно сбалансированное питание, игнорирование приема витамина D в грудном и детском возрасте (до 2-3 лет по показаниям педиатра),
- Инфекционные заболевания, связанные с изменением костной ткани у ребенка,
- Привычку донашивать чужую обувь, перешедшую по наследству от кого-либо (неправильно стоптанная стопа будет влиять на правильность походки, приведет к деформации стопы),
- Ношение неправильной обуви.
Родители должны помнить, что малышам следует покупать обувь с мягким супинатором, жестким задником. Каблучок не должен в детской обуви превышать 0,5 см. Отдавать предпочтение стоит натуральным материалам.
Исправление вальгусного плоскостопия у детей до 5 лет возможно, если родители вовремя обратят внимание на неправильное положение стопы. На первой и второй стадии достаточно массажа и выполнения специальных упражнений. Затруднительным может стать терапия при запущенной форме недуга, когда малышу приходится от 3 до 6 месяцев находиться в гипсе.
В комплекс лечения вальгусного плоскостопия у детей входят:
- Массаж,
- Ношение специальной ортопедической обуви,
- Выполнение лечебных упражнений,
- Физиотерапия,
- Прием витаминов,
- Ванночки для ног.

Большую роль играет массаж и выполнение специальной лечебной гимнастики. Родители должны понимать, что излечение – результат каждодневной работы. Массаж следует выполнять ежедневно, утром и вечером, завершать процедуру упражнениями. Дети старшего возраста могут выполнять упражнения самостоятельно. Отлично помогает в борьбе с деформацией стопы специальные ортопедические коврики. Они имитируют ходьбу по искривленной поверхности, мягкой и жесткой. Оперативное вмешательство проводят в случае, если исправить патологию при помощи консервативного лечения не удается.
Своевременное диагностирование и лечение вальгусного плоскостопия является гарантией полного излечения и отсутствия проблем в дальнейшем.
Плоскостопием называют состояние, когда есть снижение высоты сводов стопы. В здоровой стопе различают два свода – продольный и поперечный. Наличие их придает стопе свойство гасить колебания при движениях и разгружать суставы нижних конечностей и позвоночника, выступая в роли амортизатора.

Выделяют плоскостопие продольное и поперечное (вальгусное). Возможно одновременное уплощение обоих сводов.
Различают также врожденное (очень редко) и приобретенное плоскостопие. Врожденные варианты редки, объясняются, прежде всего, проблемами развития тканей в эмбриональном периоде и могут передаваться по наследству. Оно обнаруживается практически сразу после рождения ребенка.
Причины
Формирующееся в процессе жизни уплощение сводов может иметь несколько причин:
- Самый частый вариант – около 80% — статическое плоскостопие. В его возникновении играет роль конституциональная предрасположенность, которая реализуется при повышенных нагрузках (особенности трудовой деятельности, занятия спортом, лишний вес). Для развития плоскостопия имеет значение также использование нерациональной, чужой обуви, хождение на каблуках. Проблемы со связками обычно передаются ребенку по наследству.
- Травматическое формируется после повреждения мышц, костей, связок стопы или голеностопа.
- Паралитическое – следствие неправильной работы мышц после полиомиелита, нервно-мышечных заболеваний у детей, спастического паралича при ДЦП.
Вальгусное плоскостопие

Для него характерно снижение высоты поперечного свода и распластывание стопы в передней части. От этого первая плюсневая кость отклоняется кнутри. Как правило, она короче второй, чего не бывает в норме. Это можно увидеть даже у новорожденного ребенка. Реже встречается веерообразное расположение всех плюсневых костей. Смещение первой кости плюсны ведет к увеличению давления на головки второй и третьей.
Здесь появляются натоптыши – один из признаков вальгусного плоскостопия.
Далее развиваются преобразования в плюснефаланговом суставе, образуются костные наросты и формируется косточка по внутреннему краю стопы, которая приносит немалый дискомфорт больному и портит внешний вид. В дальнейшем может развиться так называемая молоткообразная деформация.
Симптомы и течение этого заболевания зависит от выраженности изменений стопы. Согласно клиническим данным выделяют три степени плоскостопия:
- I – слабовыраженное, угол отклонения первого пальца по плантограмме 20–29 градусов;
- II – умеренно выраженное, угол 30–39 градусов;
- III – резко выраженное, угол 40 и более градусов.
Этот угол определяют на плантограмме как угол между внутренним краем стопы и первым пальцем.
Больные с вальгусным плоскостопием предъявляют жалобы вначале на утомляемость нижних конечностей при длительной нагрузке на ноги, ребенок может быстро уставать и проситься на ручки. Время от времени возникают боли в районе головки первой плюсневой кости и в середине свода на подошве.
Позже боль длится постоянно, возникают остаточные боли в покое.
Пациенты отмечают деформацию стопы, невозможность подобрать обувь, наличие натоптышей.

Диагноз поперечного плоскостопия устанавливают по клинике, данным рентгенологических и плантографических исследований.
Подометрия – метод измерения параметров стопы, который позволяет определить продольный и поперечный индексы.
При необходимости используют электронейромиографию и биомеханическое исследование, которые позволяет изучить особенности походки взрослого или ребенка.
У детей формирование сводов стопы происходит примерно к 6 годам. Поэтому такой диагноз можно поставить только в этом возрасте. А вот выявить предрасположенности и начать профилактику можно раньше.
Так, у ребенка следует обратить внимание на неравномерную стоптанность обуви, визуальное изменение формы стопы, укорочение первой плюсневой кости. У детей чаще встречается продольное плоскостопие. Хотя, при наличии предрасположенности, поперечное может развиться и у ребенка.
Стоит сказать, что вылечить плоскостопие, когда проблема уже сформировалась, невозможно. Можно лишь приостановить процесс и облегчить симптомы.
Применяют массаж ног, лечебную гимнастику, теплые ножные ванночки. При выраженном болевом синдроме возможно физиотерапевтическое лечение: озокерит, фонофорез гидрокортизона, лазеротерапия.

При лечении вальгусного плоскостопия применяют разные корректоры: манжеты, охватывающие передний отдел стопы, пелоты, стельки, фиксаторы большого пальца для предотвращения его отведения и дальнейшей деформации стопы, защитники на головку первой плюсневой кости, прокладки между I и II пальцами, и другие приспособления; при значительно выраженной деформации показано ношение ортопедической обуви.
Выбору обуви стоит уделять особое внимание. Не стоит злоупотреблять обувью с высоким каблуком, особенно если есть предрасположенность к развитию плоскостопия и, тем более, когда деформация стопы уже присутствует. У взрослых каблук должен иметь высоту 3–4 см, у детей – 1–1,5 см.
Совсем плоская подошва тоже не очень полезна.
При первой степени плоскостопия достаточно консервативной терапии. В более серьезных случаях может понадобиться оперативное лечение.
Среди методов оперативного лечения идеального тоже не существует.
Об этом свидетельствует бесконечное количество методик, каждая из которых в той или иной степени ухудшает функцию и ведет к возникновению вторичных деформаций. Поэтому к принятию решения об оперативном лечении стоит отнестись серьезно.
Плоскостопие не может быть изолированным заболеванием. Нарушение работы стоп неизбежно приведет к дисфункции во всех суставах нижних конечностей и позвоночника, может стать причиной искривления позвоночника головных болей и нарушений в деятельности внутренних органов. Именно поэтому профилактике плоскостопия следует уделять особое влияние.
Есть мнение, что у ребенка в возрасте 5–6 лет возникшие нарушения еще можно исправить. Позже все усилия позволят лишь замедлить деформацию и снизить влияние на организм.
Читайте также:


