Плоско вальгусные стопы снимки
Сайт предоставляет справочную информацию исключительно для ознакомления. Диагностику и лечение заболеваний нужно проходить под наблюдением специалиста. У всех препаратов имеются противопоказания. Консультация специалиста обязательна!
Когда делают рентген стопы?
Рентген стопы показан к выполнению, когда подозревается травматическое повреждение структур стопы, например, после неудачного падения, автомобильной аварии, занятий спортом и т.д. В таких случаях рентген позволяет выявлять трещины и переломы костей, вывихи в суставах стопы, разрывы и растяжения сухожилий и мышц, наличие посттравматических кист и т.д. Причем рентген стопы показан, даже если после предполагаемой травмы прошло довольно долгое время, и человека ничего не беспокоит, так как некоторые травматические повреждения могут заживать самостоятельно, но при этом оставлять осложнения (например, кисты костей, нестабильность суставов).
Кроме того, рентген стопы показан, если подозревается любое дистрофическое (артроз, остеопороз и проч.), обменное (подагра, рахит и т.д.), воспалительное (артрит, остеомиелит и т.д.) или опухолевое заболевание анатомических структур стопы (киста в кости, доброкачественные и злокачественные опухоли, метастазы). Различные заболевания структур стопы обычно сопровождаются болями, уменьшением объема движений стопой, возможно деформацией частей стопы, частыми переломами и т.д. А это значит, что при наличии таких симптомов показано выполнение рентгена стопы.
Отдельно следует сказать, что показанием для выполнения рентгена стопы является наличие у человека косолапости или плоскостопия. При косолапости рентген выполняется для уточнения расположения костей относительно друг друга, оценки степени косолапости и уточнения вида косолапости. Все эти данные необходимы для проведения коррекционного лечения. После лечения и реабилитации при косолапости вновь делают рентген стоп, чтобы увидеть, насколько удалось приблизить расположение костей стоп к норме.
При плоскостопии рентген выполняется в двух проекциях (задней и боковой) с нагрузкой, чтобы точно установить степень уплощения сводов стопы.

Строго говоря, абсолютных противопоказаний для выполнения рентгена стопы нет. Это означает, что если есть острая и безотлагательная необходимость выполнить рентген стопы, то его можно сделать любому человеку вне зависимости от его возраста, пола, имеющих заболеваний и т.д.
Но все же имеется ряд ограничений, при наличии которых проведение рентгена стопы нежелательно, так как получаемая человеком доза облучения теоретически может негативно отразиться на его состоянии. К таким ограничениям для проведения рентгена стопы относятся беременность, возраст младше 14 лет и неадекватное поведение пациента.
Наличие на стопе гипса, имплантов, металлических конструкций или протезов не является противопоказанием или ограничением для производства рентгена. Но следует помнить, что любые такие инородные конструкции и предметы могут значительно ухудшить качество снимков, создав на них дополнительные тени и пятна, закрывающие анатомические структуры стопы. Поэтому желательно снять все инородные тела и предметы со стопы перед выполнением рентгена, чтобы получить максимально информативные снимки. Но если рентген нужно сделать срочно, и гипс снять нельзя, то исследование все равно выполняется.
Как делают рентген стопы?
Рентген стопы не требует особой специальной подготовки ни у детей, ни у взрослых. Не нужно соблюдать специальную диету, принимать лекарственные препараты и т.д. Однако в качестве подготовки к рентгену стопы нужно накануне исследования удалить с ноги любые инородные предметы (например, пирсинг, кольца на пальцах ног, ножные браслеты, съемные протезы, приспособления для удаления "косточки" и т.д.). Также желательно подготовить такую одежду, которую будет легко снять на время проведения исследования.
Детям в качестве психологической подготовки желательно рассказать о том, что такое рентген, зачем будет сделан снимок и т.д. Обязательно следует сказать ребенку, что рентген – это безболезненная процедура. Также родители должны акцентировать внимание малыша на том, что для получения хороших снимков ему придется посидеть или полежать несколько минут неподвижно, принять позу, которую покажет врач и т.д. Отдельно желательно оговорить, что ребенок должен подчиняться требованиям врача и рентген-лаборанта, ничего не бояться, отвечать на вопросы, вести себя спокойно, не капризничать и проч.
Если человек перед исследованием сильно волнуется, плохо спит, раздражителен, беспокоен, тревожен, то за несколько дней до рентгена можно начать принимать нерецептурные успокоительные препараты (например, Афобазол, Тенотен, Нервохеель, настойка пустырника, настойка валерианы). Прием успокоительных средств позволит прийти в нормальное расположение духа, пройти исследование с максимальной пользой и минимальным нервным напряжением.
На первом этапе пациент заходит в приемную рентгенологического кабинета, снимает с ноги обувь, закатывает брюки (или снимает их), убирает любые инородные предметы со стопы. Далее рентген-лаборант проводит пациента в помещение, где установлен рентгеновский аппарат, и выдает защитные свинцовые фартуки. Такие фартуки обязательно надеваются на область половых органов, грудной клетки и живота, чтобы защитить их от проникновения рентгеновских лучей и уменьшить получаемую дозу облучения.
Далее рентген-лаборант показывает, какую позу нужно принять, как расположить и как держать ногу во время производства снимка. Если сам пациент не может удерживать ногу в необходимой позе, то ее фиксируют различными приспособлениями. Если нога будет удерживаться рукой, то на руки обязательно надеваются защитные свинцовые перчатки. В необходимые места подкладывают кассеты с пленкой или датчиками, и на их краях указывают, где расположена левая и правая ноги.
Когда пациент примет нужную позу, все выходят из помещения, где расположился больной, в соседнюю комнату, откуда врач или лаборант управляют рентгеновской установкой и делают необходимые снимки. Однако если пациенту требуется помощь, то в кабинете с рентгеновской установкой остается такой помощник из числа родственников или медицинских работников. Этот помощник обязательно надевает защитные свинцовые фартуки на все части тела.

Сам процесс получения рентгеновского снимка длится только несколько секунд, он совершенно безболезненный и не доставляет никакого дискомфорта. В момент производства снимка пациент услышит шум, издаваемый рентгеновской установкой, а также, возможно, увидит свет и перемещение рентгеновской трубки. Перед началом выполнения снимка врач скомандует пациенту замереть, а после того, как рентгеновская установка закончит работу, медицинский работник скажет, что можно расслабиться.
Далее, если нужно сделать снимки в нескольких проекциях, в помещение с установкой снова войдет рентген-лаборант, поменяет кассету и покажет, в какую позицию нужно поставить ногу. После этого весь процесс повторится, то есть все выйдут из помещения, врач дистанционно включит рентгеновскую установку, выполнит снимки и выключит аппарат.
Когда все снимки будут сделаны, врач или рентген-лаборант войдет в помещение с рентгеновской установкой, снимет защитные фартуки с пациента, и скажет, что исследование завершено. После этого можно одеваться и уходить. Придется только дождаться заключения врача, после чего разрешается заниматься своими обычными делами без каких-либо ограничений.
Пока пациент будет находиться один в помещении с рентгеновской установкой, врач станет наблюдать за ним из соседней комнаты через окно в стене, и оттуда же управлять работой рентген-аппарата. Если вдруг пациенту станет плохо, врач немедленно остановит работу рентгеновского аппарата и окажет необходимую помощь.
Ниже мы рассмотрим рентгенологические признаки нормальной здоровой стопы и изменения на рентгеновских снимках, характерные для некоторых наиболее часто встречающихся заболеваний.
Рентген стопы в норме (рентген-описание здоровой стопы)
На основании состояния тканей стопы, видимых на рентгеновском снимке, врач пишет заключение, в котором есть описательная часть и вывод. В выводе, который часто называется заключением, указывается, что кости и суставы стопы в норме, патологических очагов не выявлено. А в описательной части указывается, какие кости видны, что они развиты нормально, расположены правильно, структура однородная, контуры четкие, ровные, признаков деформации, утолщения или истончения костей нет. Суставные щели не расширены и не сужены, Структура костей нормальная, не измененная. Суставы Шопара и Лисфранка нормальны, признаки выпота, дистрофических или воспалительных изменений в них отсутствуют. Сесамовидные кости целые, не смещены, нормальной структуры.
Конечно, описательная часть протокола исследования не будет слово в слово, как в приведенном выше примере, но врач в ней обязательно укажет, что структура, размеры и расположение костей и суставов нормальны, не изменены.
Рентген стопы при некоторых заболеваниях
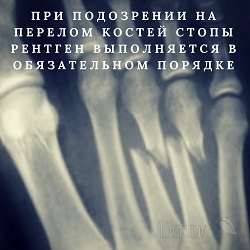
При подозрении на перелом костей стопы рентген выполняется в обязательном порядке, так как это простое и доступное исследование позволяет диагностировать не только сам перелом, но и определять его вид, степень расхождения костных отломков, расположение отломков, их количество, и т.д. Все эти данные позволяют оценить степень тяжести перелома и определить, какие именно медицинские манипуляции нужно произвести для лечения и восстановления целостности костей.
Переломы или трещины костей стопы на рентгеновском снимке видны как линейный фигурный перерыв единой костной структуры. Перерыв костной структуры виден в форме небольших вытянутых затемнений, имеющих неровные контуры, и расположенных между двумя кусками кости, которые также имеют нечеткий, неровный контур.
Рентгенологическая картина артритов суставов стопы характеризуется сужением суставной щели, эрозией суставных поверхностей сочленяющихся костей, разрушением (деструкцией, склерозом, остеопорозом) субхондральных пластин, кистами в субхондральной костной ткани.
Подробнее об артрите
В зависимости от выраженности патологических изменений, выделяют три стадии артроза суставов стопы, каждая из которых характеризуется определенными рентгенологическими изменениями.
Так, для первой стадии артроза стопы характерно сужение суставной щели менее чем на 50 % в сочетании с наличием краевых костных разрастаний размерами не более 1 мм.
Для второй стадии артроза характерно сужение суставной щели более чем на 50 %, наличие костных краевых разрастаний размером более 1 мм, а также деформация и остеосклероз суставных концов костей.
Для третьей стадии артроза характерно отсутствие суставной щели на снимке, выраженные краевые костные разрастания, а также грубая деформация и остеосклероз суставных концов костей.
Подробнее об артрозе стопы
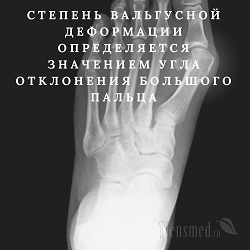
Вальгусная деформация стопы (Hallux valgus) характеризуется смещением большого пальца на второй палец и появлением характерной выступающей "косточки" у основания большого пальца. В настоящее время это весьма часто встречающаяся патология стопы.
На рентгеновском снимке для вальгусной деформации стопы характерно расширение промежутков между плюсневыми костями, увеличение угла между первой и второй плюсневыми костями и сильное отклонение большого пальца в сторону. Степень вальгусной деформации определяется в зависимости от значений угла отклонения большого пальца:
- первая степень вальгусной деформации – угол отклонения большого пальца 15 – 20 o ;
- вторая степень вальгусной деформации – угол отклонения большого пальца 20 – 30 o ;
- третья степень вальгусной деформации – угол отклонения большого пальца 30 – 40 o ;
- четвертая степень вальгусной деформации – угол отклонения большого пальца – больше 40 o .
Варусная деформация стопы внешне похожа на косолапость. На снимке варусная деформация характеризуется искривлением плюсневых и фаланговых костей, их смещением кнутри. Кроме того, варусная деформация стопы часто сочетается с плоскостопием.
У детей до 1,5 лет варусное положение стопы считается вариантом нормы.
Где и за сколько можно сделать рентген стопы?
Чтобы записаться на прием к врачу или диагностику, Вам достаточно позвонить по единому номеру телефона
+7 495 488-20-52 в Москве
+7 812 416-38-96 в Санкт-Петербурге
Оператор Вас выслушает и перенаправит звонок в нужную клинику, либо примет заказ на запись к необходимому Вам специалисту.
В настоящее время стоимость рентгена стопы в государственных и частных медицинских учреждениях колеблется от 300 до 1100 рублей, в зависимости от количества проекций.
Рентген стопы можно провести в любом медицинском учреждении, оснащенном рентгеновским аппаратом. Такие аппараты имеются практически во всех государственных городских и районных поликлиниках, а также больницах. Соответственно, сделать рентген стопы можно в любой поликлинике или больнице.
Среди частных медицинских центров рентген стопы обычно выполняют в учреждениях, специализирующихся на диагностике.
Ниже мы приведем адреса крупных медицинских учреждений в различных городах, в которых можно сделать рентген стопы.
Рентген стопы в Москве
Можно сделать в следующих учреждениях:
- "Российский центр рентгенорадиологии", расположенный по адресу ул. Профсоюзная, 86. Телефоны – (495) 333 91 20, (495) 334 15 08, (495) 334 13 96.
- НИИ Скорой помощи им. Склифосовского, расположенный по адресу Большая Сухаревская площадь, 3. Телефоны – (495) 680 41 54, (495) 680 93 60.
- ФНКЦ ФМБА России, расположенный по адресу Ореховый бульвар, 28. Телефоны – (499) 688 83 54.
Рентген стопы в Санкт-Петербурге
Можно сделать в следующих учреждениях:
- НИИ Скорой помощи им. Джанелидзе, расположенный по адресу ул. Будапештская, 12. Телефон – (812) 313 28 58.
- НИИ Онкологии им. Петрова, расположенный по адресу ул. Ленинградская, 68. Телефон – (812) 439 95 25.
Рентген стопы в Екатеринбурге
Можно сделать в Областной больнице № 1, расположенной по адресу ул. Волгоградская, 185. Телефон – (343) 240 34 59, (343) 351 16 40.
Рентген стопы в Казани
Можно сделать в Межрегиональном клинико-диагностическом центре, расположенном по адресу ул. Карбышева 12а. Телефоны – (843) 291 11 01, (843) 291 10 16, (843) 291 10 24.
Рентген стопы в Новосибирске
Можно сделать в Новосибирской областной клинической больнице, расположенной по адресу ул. Немировича-Данченко, 130. Телефон – (383) 315 98 18.
Рентген стопы в Краснодаре
Можно сделать в Краевой клинической больнице, расположенной по адресу ул. Российская, 140. Телефон – (861) 252 76 28.
Рентген стопы в Воронеже
Можно сделать в Воронежской областной больнице № 1, расположенной по адресу Московский проспект, 151. Телефон – (473) 257 97 77.
Массаж ног: мастер класс – видео
Диагностика плоскостопия: осмотр врача, рентген в двух проекциях – видео
Можно ли вылечить плоскостопие, и всегда ли его нужно лечить взрослым людям – видео
Как выбрать обувь для здоровых стоп, при вальгусной и варусной деформации – видео
Формирование стоп и правильного положения тела у детей с рождения происходит постепенно. Нередко можно заметить, как в период становления на ножки походка практически всегда у ребёнка неуклюжая и шаткая.

Если ребёнок начинает делать упор на внутреннюю часть ступни, подворачивать ее внутрь при ходьбе и жаловаться на боль (тяжесть) в ногах, то врачи ставят диагноз — плоско-вальгусная стопа.
Плоско-вальгусные стопы как вид деформации
Плоско-вальгусная стопа у детей — ортопедическое заболевание, искривление нижних конечностей в случае опоры на внутреннюю часть стоп при занятии положения стоя. При этом пятка и пальчики вывернуты наружу. По МКБ-10 имеет код М21.0 и Q66.6.
Чаще заболевание диагностируется у детей в 4-5 лет, когда начинает выявляться неправильное формирование и постановка ноги при ходьбе. Это довольно редкая патология опорно-двигательного аппарата. Если пренебрегать лечением, то к 6 годам у ребенка может развиться плоскостопие.
По мере развития патологии на подошве можно наблюдать углубление в области свода под действием тяжести при ходьбе. У детей начинают искривляться пятки и пальчики (выворачиваться наружу), а серединка — прогибаться к внутренней части стопы.
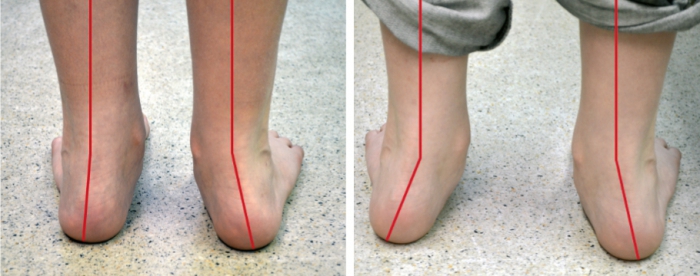
Вальгус ступни у детей несложно распознать визуально, достаточно поставить две стопы рядом, как можно наблюдать при взгляде сверху схожесть ног с буквой X.
Степени вальгусной деформации стоп у детей
В зависимости от градуса выраженной деформации стопы встречаются следующие степени патологии:
- лёгкая с отклонением от нормы от 10 до 150 градусов;
- средняя с углом отклонения от нормы до 300 градусов;
- тяжелая с углом отклонения от нормы свыше 300 градусов.

По видам плоско-вальгусная деформация бывает: паралитическая, травматическая, врождённая, статическая, рахитическая, неправильное исправление косолапости.
Причины вальгусной деформации стоп у детей
Патология может иметь врожденный либо приобретенный характер. Если признаки начинают проявляться у детей до 3 лет, то вероятно — это внутриутробные изменения, т.е. аномальное развитие нижних конечностей закладывалось еще в утробе матери и ближе к 3-ем месяцам врачи уже могут поставить вполне обоснованный диагноз.
Спровоцировать развитие приобретенного заболевания может:

- механическое повреждение стопы;
- инфекционные заболевания, перенесенные накануне;
- слабость суставов, мышечной ткани с неспособностью удерживать стопы в правильном положении;
- сбой эндокринной системы;
- дисбаланс в питании, нехватка микроэлементов (витаминов);
- рахит (слабость костей), способный привести к постепенной деформации ступни.
В группу риска входят дети:
- недоношенные;
- родившиеся с малым весом, ДЦП, другими нейромышечными нарушениями;
- пережившие рахит, пневмонию;
- часто болеющие ОРВИ;
- подолгу пребывающие в мягкой (неудобной) обуви, неспособной поддерживать стопу в правильном положении.
Признаки плоско-вальгусной стопы
В период становления на ножки практически все дети неуклюжие, поэтому выявить родителям на раннем этапе плоско-вальгусную стопу сложно.
Обычно, начиная с 1,5 лет в случае неправильной постановки стопы симптомы следующие:
- отек нижних конечностей в вечерние часы после долгого проведения на ногах, болезненность в области голеней;
- шаткость, неуверенность, видоизменение походки с проявлением неуклюжести;
- наличие звуков шарканья при ходьбе;
- быстрая утомляемость ног по причине низкой активности опорно-двигательной системы, изменчивость в характере, плаксивость;
- утолщение, уплотнение стопы, неправильная постановка ноги при ходьбе с большим упором на внутреннюю часть.
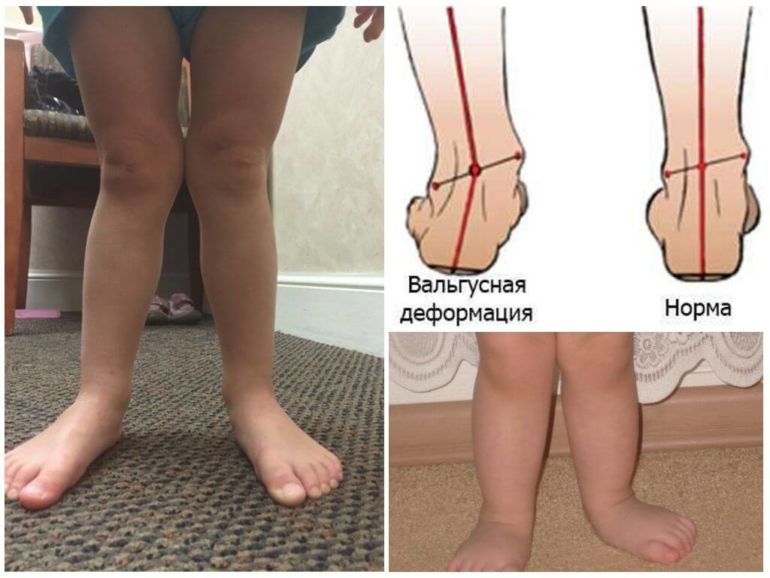
При вальгусной стопе очевидно появление буквы X при постановке рядом 2-ух ножек. Это уже указывает на запущенную степень развития патологии. Проявление вальгусной деформации наблюдается у детей, достигших 1 года, когда при ходьбе задействована только внутренняя поверхность стоп.
Диагностика
Поставить первичный диагноз при неправильном расположении стоп у детей в первую очередь может педиатр. Далее при подозрении перенаправит к травматологу, ортопеду для выявления степени видоизменений, деформации стопы.
Методы для утверждения диагноза инструментальные:
- рентгенограмма с получением снимком в 3-ех проекциях;
- компьютерная плантография для расчёта морфологических параметров деформации, получения оценки распределения нагрузки на разные части стопы;
- УЗИ суставов голени для постановки точного диагноза;
- подография для выявления особенностей походки у детей;
- электромиография для выяснения степени нарушения мышечных сокращений.

Самый простой способ плантография — тест с нанесением специального красителя на лист бумаги и далее на подошву стопы для определения степени деформации.
Лечение
Лечение – комплексное, ведь вряд ли можно достичь желаемых результатов, если проводить лишь отдельные мероприятия. Родители должны быть морально готовы к тому, что на исправление деформированной стопы уйдут долгие месяцы. Крайне важно пересмотреть образ жизни и следовать в четкости всем предписаниям хирурга, ортопеда.
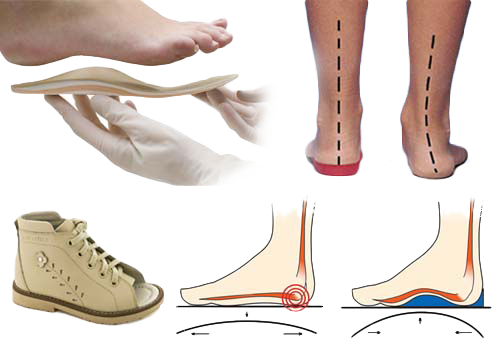
При постановки диагноза, вероятно, придется заказать ребенку ортопедическую обувь для повседневной носки в принудительном порядке.
Методы воздействия разнообразные:
- массаж;
- лфк, специальные упражнения;
- ношение ортопедических стелек, обуви;
- хирургия в запущенных случаях.
Важно начать лечение своевременно, иначе исправить искривление в полном объёме у подрастающих детей вряд ли будет возможно. Особенно при сильном отклонении вертикальной оси стопы от нормы.
Многими врачами доказана эффективность упражнений. Комплекс подбирается врачами (ортопед, реабилитолог) с учетом особенностей и возраста детей, степени тяжести патологии. Упражнения простые с возможностью проведения в комфортной домашней обстановке.
Рекомендуется проводить в игровой форме, когда у детей вполне хорошее настроение. Можно водить ребенка на художественную гимнастику.
Комплекс упражнений:
- Ходьба по очереди на внутренней и на внешней стороне стопы.
- Перекатывание ступнями скалки, рисование большими пальцами на листе бумаги.
- Захват пальчиками ног маленьких предметов.
- Ходьба по камням, лестницам, то есть по разным выступам.

Варианты упражнений для детей постарше:
- Встать по стойке смирно. Поднимать носочки вверх, слегка подворачивая их внутрь.
- Проводить носком ноги по одной голени с обхватом скользящими движениями. Повторить с другой ногой.
- Сесть, слегка согнуть ноги в коленях. Приподнимать пятки от пола в синхронном порядке, затем – по очереди.
- Захватывать пальцами ног мелкий предмет (лежащий на полу), например карандаш, мячик.
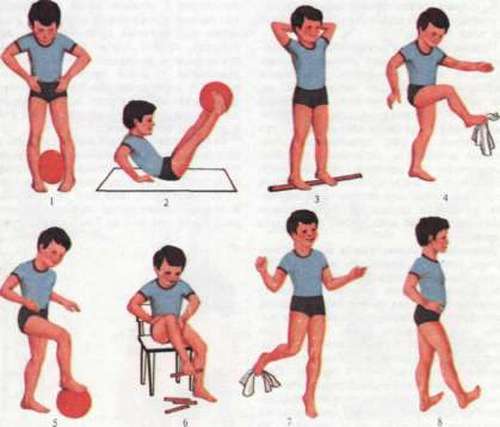
Дополнительно важно делать детям массаж, интенсивно надавливая на стопы и голени. Цель упражнений – исправлять постепенно искривление и закреплять результаты, фиксирую стопы в правильном анатомическом расположении.
В состав комплекса физиопроцедур входит:
- электрофорез для стимуляции мышц;
- амплипульс;
- магнитотерапия.
Физиолечение — отличное дополнение к основным методикам с целью оказания комплексного воздействия на плоско вальгусную стопу.
Успех выздоровления детей во многом зависит от профессиональных умелых рук массажиста. Обычно приемы – классические, поэтому научившись, могут проводить родители самостоятельно, например, в целях экономии денежных средств.
Особенность массажа — укрепление мышц и связок, нормализация кровоснабжения в нижних конечностях:
- поглаживания, разминания ступней;
- вибрационное воздействие на массажные зоны;
- постукивание по ногам со сменой на легкие поглаживания;
- массирование пальчиков, пяток, плюсневых участков, голеностопа с проведением круговых движений вокруг коленного сустава, ягодиц, нижней части спины (пояснично-крестцовый отдел), бедренной части (передняя, задняя).

Курс проведения массажа — 10-14 дней. Через 2-3 недели перерыва можно повторить. В завершении сеансов рекомендуется делать детям ванночки для ног, подливая холодную воду в тёплую. Далее – растирать массажными движениями ступни, бедра и голени.
Массажные приспособления:
- Проводить массаж с разминанием стоп полезно “стоя” или на специальном массажном коврике или ортопедическом аппликаторе из жесткого материала с наличием жёсткого рельефа (массажных иголок).
- Благодаря рельефной поверхности коврика массируется подошвенная поверхность стопы.
- Детям до 3 лет рекомендуется высота выпуклости на массажном коврике — до 20 мм, старше 3 лет — до 30 мм. Для подбора подходящего коврика стоит сначала посоветоваться с врачом-ортопедом.
При плоско-вальгусной терапии лекарственные препараты детям назначаются в редких случаях. Обычно это – обезболивающие, спазмолитики, если сильно беспокоят боли в нижних конечностях.
При лечении применимы корректирующие гипсовые повязки для фиксации ноги в правильном положении. Для возвращения плоско-вальгусной стопы в свое физиологическое русло детям показано ношение ортопедической обуви и стелек.
Также полезно сочетать ношение фиксирующих приспособлений с простыми упражнениями:
- встать на коврик, переминаться с ноги на ногу, перенося вес;
- стоять на одной ноге, другой — скользить по коврику;
- руки положить на пояс, проводить ротацию туловища в одну — в другую сторону, опираясь о коврик и переминаясь с ноги на ногу;
- подняться на носочки, опускаться на пятки.

При вальгусной деформации коленных суставов используется такое средство коррекции как тутора. Это некий сапог, фиксирующий ногу ребенка от стопы и до бедра, носится ночью.
Хирургия показана детям, если другие методы воздействия не приводят к радикальным изменениям в лучшую сторону. Меры направлены на пластику плюсневых косточек, укрепление сухожилий.
Эффективные методы: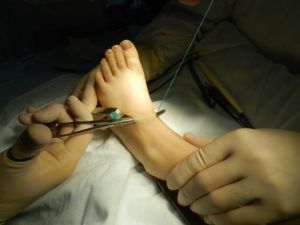
- артродез подтаранного сустава;
- вживление импланта между пяточной и таранной косточками, способного развести кости и привести к правильному расположению стопы;
- метод Грайса с установкой специальной вставки, препятствующей прогибам стопы внутрь;
- метод Доббса с наложением гипса на стопу и последующей фиксацией спицей. Необходимо провести до 6 сеансов с перерывом в 1 неделю.
После операции ребенку накладывается гипс на 3-4 недели, далее показано постоянное ношение ортопедической обуви, сделанной по меркам стопы. Снятие имплантата происходит через 1-1,5 года, когда будет явно заметна сохранность правильного положения ноги.
У детей дошкольного возраста интенсивно растет скелет, поэтому операция детям до 8 лет не проводится. Но до 17 лет важно успеть прооперировать при поставленном диагнозе — плоско вальгусная стопа. Данный возраст – пластичный. Далее вероятность исправления патологии в полном объеме станет гораздо меньше.
Суть метода кинезиотейпирование состоит в наложении эластичных лент на периартикулярную части стопы, фиксации липкой ленты к поверхности кожи за счёт клеевой основы:
- Благодаря данному методу происходит перераспределение нагрузки на ряд мышц.
- Тейпирование назначается при плоскостопии (поперечное, продольное), плоском вальгусе (приобретенный, врождённый, динамический, статический).
- Это отличная коррекция горизонтального свода при плоско-вальгусной деформации стопы. Главное, знать правильные способы наложения тейпа, наклеивания на стопу в ширину (длину).

Самоклеющаяся лента-пластырь на первый взгляд покажется бесполезным средством, хотя доказала высокий процент эффективности при лечении. Плюс — удобство ношения, отсутствие намокания повязки даже после купания ребенка, возможность длительного ношения под одеждой, независимо от стиля.
Как лечит остеопат?
Специалисты подходят к проблеме более глобально и проводят лечение не только деформированной стопы, но и всего сустава в целом. Ведь бывает, что патология у детей развивается на фоне родовой травмы либо дисфункции позвоночника, костей таза.
Задачи остеопата:
- устранить застарелые структурные нарушения;
- воздействовать на истинные причины развития патологии и восстановить правильное положение стопы;
- добиться эффекта за счет щадящих техник, направленных на нормализацию кровотока, лимфотока в тканях и малом тазу;
- снять напряжение в мышцах и откорректировать нарушения в позвоночнике у детей.
Ортопедическая обувь и стельки
Один из важных методов лечения — ношение ортопедической обуви детьми с хорошими супинаторами и твердым задником, использование специальных стелек для исправления наклона ступни. Даже кроссовки должны быть с правильными стельками. Цель ношения обуви — принудительно править стопу в нужное положение.

Назначается детям при диагностировании 2-3 степени вальгуса. Подбирается врачом-ортопедом на основании выявленных параметров аномалии, градуса отклонения стопы от нормы у детей. Бывает, что врач рекомендует носить исключительно стельки с учетом анатомических характеристик, размера и степени деформации ступни.
Профилактика
Не допустить развитие патологии у детей значит, не пренебрегать простыми мерами профилактики:
- проводить закалку с малых лет;
- приучать к занятиям гимнастикой и спортом, направленным на укрепление связок и мышц, чаще гулять с детьми;
- делать массаж стоп грудничкам до 1 года в целях профилактики, ответственно подходить к выбору удобной обуви;
- соблюдать режим кормлений, обеспечить полноценным питанием;
- нормализовать сон, оснастить рацион витамином Д во избежание развития рахита;
- своевременно обращаться к хирургу, детскому массажисту, ортопеду, педиатру при подозрении на искривление (деформацию) стопы;
- не пытаться раньше 7-8 месяцев ставить детей на ноги.
Лечение плоскостопия и вальгусной деформации в санатории
В России существуют санатории, в которых организовано лечение плоскостопия и вальгусной деформации у детей.
- Грязелечение, лечебная гимнастика, массаж стоп.
- Солевые физиопроцедуры, водолечение.
- Оздоровительные развлекательные мероприятия.
- Основная цель — укрепить мышечный свод ступни, снизить степень развития плоскостопия, предупредить осложнения и инвалидизацию.
В ортопедо-травматологическом санатории “Юность” (Северная Осетия), г. Владикавказ лечат любые дефекты осанки у детей ( сколиоз, плоско-вальгусная стопа, плоскостопие, дисплазия тазобедренного сустава) с применением специальных методик: массаж, ортопедические укладки, ЛФК, контрастные ванны, электростимуляция мышц голеней.
Рекомендации доктора Комаровского
Вальгусная деформация — пребывание стоп в крестообразном положении по отношению друг к другу. Дети начинает быстро уставать, делая первые шаги в грудном возрасте. Походка становится неуверенной, шаткой.
Комаровский не советует родителям:
- паниковать, поскольку практически у всех детей с рождения — плоская стопа, ведь формирование свода происходит постепенно — по мере подачи нагрузки на ноги;
- целиком доверять ортопедическим ботинкам и верить в их целебные свойства. Носить детям подобную обувь нужно лишь в качестве вспомогательного варианта терапии;
- нужно давать возможность детям больше ходить босиком по неровным поверхностям (камни, ракушки, речная галька), подбирать ботинки по размеру так, чтобы малышу было удобно и комфортно в них и не покупать обувь на вырост;
- недопустимо ставить на ножки детей раньше 9 месяцев, ведь торопить не нужно.
Малыш сам встанет и пойдет, когда придет время. Именно ранняя вертикализация — одна из причин нарушения функции позвоночника и анатомии ступни.
Заключение
Плосковальгусная деформация — заболевание опорно-двигательного аппарата, поэтому при явном выраженном уплощении свода ноги, отклонении заднего отдела наружу и Х-образная постановка ног требуют исключительно комплексного подхода к проведению терапии.
Отзывы о лечении вальгусной деформации



Читайте также:


