Плазмаферез крови при подагре
Санкт-Петербургское государственное бюджетное учреждение здравоохранения
Большая Подъяческая ул., 30, тел. регистратуры ОМС: 670-3090, тел. отд.платных услуг: 670-30-80
- Врачам
- Порядок направления
- Мероприятия
- Вакансии
- Пациентам
- Отзывы
- Вопрос-ответ
- Персонал
- Услуги
- Стоимость услуг
- Консультация ревматолога
- Консультация других специалистов
- Госпитализация
- Палаты повышенной комфортности
- Отделение лучевой диагностики
- Функциональная диагностика
- Ультразвуковая диагностика
- УЗИ суставов
- Клинико-диагностическая лаборатория
- Физиотерапевтическое лечение
- Плазмаферез (эфферентная терапия)
- Кинезиотейпирование
- Подбор и изготовление индивидуальных ортопедических стелек
- Онлайн запись
- Главная
Подагра
Упоминание о подагре встречается в рукописях, сохранившихся со времён Гиппократа. По современным представлениям, подагра является хроническим заболеванием, связанным с нарушением пуринового обмена, вследствие чего в крови повышается содержание мочевой кислоты, а в тканях откладываются соли этой кислоты – ураты. Основные клинические проявления подагры связаны с развитием подагрического артрита и формированием подагрических узлов (тофусов). Существенное значение в клинической картине подагрического артрита имеет поражение почек, которые являются органами-мишенями при нарушении пуринового обмена. Степень поражения почек в большинстве случаев определяет судьбу больного
Предрасположенность к подагре
Подагра достаточно часто встречающееся заболевание. Заболеваемость подагрой составляет примерно 0,2-0,35 случаев на 1000 населения. Чаще всего заболевание развивается у мужчин в возрасте после 40 лет. У женщин, подагра возникает, как правило, при наступлении менопаузы. У представителей обоих полов приступы подагры могут проявляться и в более раннем возрасте.
Предрасположенность к подагре часто бывает обусловлена генетически. Однако возникновение нарушений пуринового обмена может быть спровоцировано неправильным питанием, злоупотреблением алкоголем, малоподвижным образом жизни, чрезмерными физическими перенагрузками. Развитию тофусов способствуют травмы суставов — именно здесь отложения кристаллов мочевой кислоты скапливаются в первую очередь.
Профилактика подагры
Основным средством профилактики подагры является диета. В первую очередь в рационе необходимо уменьшить количество пищи, при переваривании которой образуется большое количество мочевой кислоты. Полноценная по калорийности диета с ограничением животных жиров, поваренной соли, сниженным количеством белка. Употреблять больше жидкости (более 1.5-2 литра/сут.), выпивать перед сном 1 стакан жидкости. Не голодать. Исключить: жирное, жареное мясо, особенно молодых животных (цыплята, телятина), жирную рыбу, бульоны, субпродукты (печень, почки, язык, мозги), сало, консервы, бобовые, алкоголь.Ограничить: грибы, томаты, салат, щавель, шпинат, ревень, цветную капусту, брюкву, редис, малину, шоколад, чай, кофе, какао.
Можно: отварное мясо (говядина), кура или рыба 150г не более 2-3 р. в неделю, яйца (1-2 шт. 2-3 р. в нед.), молочные продукты, неострый сыр, овощи (кроме перечисленных и маринованных), крупы, фрукты и ягоды, щелочные минеральные воды, соки. Разгрузочные дни 1-2 раза в неделю: (творожные - 500г/сут., кефирные - 1,2л/сут., молочные- 1,2л/сут., фруктовые- 1,5 кг яблок или мякоти арбуза или бананов).
Диагностика подагры.
Критерии диагностики подагры
- Наличие характерных кристаллических уратов в суставной жидкости.
- Наличие тофусов (образования, локализующиеся в подкожной жировой клетчатке), содержащих кристаллические ураты, подтвержденные химически или поляризационной микроскопией.
- Наличие как минимум 6 из 12 ниже представленных признаков:
- более чем одна острая атака артрита в анамнезе;
- максимум воспаления сустава уже в первые сутки;
- моноартикулярный характер артрита;
- покраснение кожи над пораженным суставом;
- припухание или боль, локализованные в I плюсне-фаланговом суставе;
- одностороннее поражение суставов свода стопы;
- узелковые образования, напоминающие тофусы;
- гиперурикемия (повышение уровня мочевой кислоты);
- одностороннее поражение I плюснефалангового сустава;
- асимметричное припухание пораженного сустава;
- обнаружение на рентгенограммах субкортикальных кист без эрозий;
- отсутствие флоры в суставной жидкости.
- Для постановки диагноза достаточно получить положительный ответ на один из трех пунктов: A, B, C.
- Наиболее типичным при подагрическом артрите является поражение первого сустава большого пальца ноги в месте соединения пальца со стопой. Заболевание проявляется как приступ артрита, с острой болью, преимущественно в ночное время или утренние часы. Часто он сопровождается повышением температуры, ознобом. Палец опухает, его кожный покров в этот момент приобретает красный, а иногда багрово-фиолетовый оттенок. Прикосновение к нему вызывает острую боль. Дебют подагрического артрита с поражения других суставов наблюдается значительно реже (в основном, у людей пожилого возраста) в связи с чем иногда возникает необходимость проведения дифференциальной диагностики с другими воспалительным артропатиями.
Лечение подагры.
В лечении подагры можно выделить 3 основные задачи:
- завершить острый приступ и предотвратить его рецидив;
- предотвратить или снизить проявления хронической подагры;
- профилактировать поражение внутренних органов.
Для профилактики подагрического артрита у лиц с зафиксированной гиперурикемией (повышенное содержание мочевой кислоты в крови) необходимо:
- Соблюдать диету с пониженным содержанием пуринов.
- Курсовой приём энтеросорбентов.
- Обязательное диспансерное наблюдение
с контролем уровня мочевой кислоты.
Диета больных подагрой должна быть бедной пуринами, что позволяет в некоторой мере ограничить приём медикаментозных средств. Бульоны и соусы исключаются, ограничивается употребление мяса (любого, в т. ч. птицы), томатов, фасоли, гороха, чечевицы, шпината. Потребность в белках обеспечивается за счёт сыра, яиц, молока. Значительно снижает содержание уратов в плазме ограничение приёма алкогольных напитков.
Во время активного воспалительного процесса при необходимости проводят внутрисуставные или периартикулярные иньекции глюкокортикостероидов, которые отличаются друг от друга быстротой наступления эффекта и сроком действия противовоспалительного эффекта. В основном проводят иньекции в крупные суставы, однако иногда при выраженном моноартрите возможно введение гормональных препаратов в мелкие суставы кистей и стоп. Перед внутрисуставным введением важно убедиться в отсутствии бактериального артрита. После внутрисуставных иньекций следует избегать нагрузки на пораженный сустав, как минимум в течение суток. Необоснованное назначение внутрисуставных иньекций может усугубить повреждения в суставе, поэтому решение о проведении данной процедуры должно приниматься только после консультации ревматолога.
При лечении приступов подагры широко применяется плазмаферез. Это метод очистки крови с помощью специальной установки. При плазмаферезе у пациента забирается порция крови и разделяется на плазму и форменные элементы, которые возвращаются в кровь обратно, а плазма, содержащая токсические вещества удаляется. Плазмаферез позволяет уменьшить в крови уровень мочевой кислоты и снизить лабораторную активность заболевания. Показанием к плазмаферезу являются артриты и воспаление околосуставных мягких тканей, внутренние воспалительные изменения, острый приступ, высокий уровень мочевой кислоты в крови. Курс плазмафереза позволяет снять воспалительный процесс суставов, способствует рассасыванию тофусов.
Помимо плазмафереза при лечении острых приступов подагры используются физиотерапевтические методы лечения: УФ-облучение в эритемных дозах для снятия болей, низкоинтенсивная УВЧ-терапия, сантиметроволновая терапия, высокочастотная магнитотерапия, ДМВ-терапия на надпочечники для снятия воспаления.
Вторичная подагра развивается на фоне ряда заболеваний:
- Почечная недостаточность
- Онкопатология
- Заболевания крови и другие болезни может развиться вторичная подагра.
В этих случая профилактическими мероприятиями являются
- соблюдение диеты с пониженным содержанием пуринов
- курсовой приём энтеросорбентов
- приём поддерживающей дозы аллопуринола (100 mg)
Лечение острого приступа подагры.
Для леченияострого приступа подагры широко применяются известные всем нестероидные противовоспалительные препараты (НПВП), которые имеют ряд преимуществ:
- Низкая частота побочных явлений
- Возможность замены другими препаратами
- Быстрый эффект
- Хорошая переносимость
Для предотвращения повторных приступов подагрического артрита необходимо добиться снижения уровня в плазме мочевой кислоты, для этого применяется две группы лекарственных веществ: препараты, способствующие выведению мочевой кислоты почками (урокозурические) и препараты, снижающие её синтез (урикодепрессивные)
Таким образом, снижению тяжести течения подагры и подагрического артрита способствует соблюдение диеты, регулярный приём базисных препаратов (урикозурических, урикодепрессивных), по необходимости – НПВП, а также проведение курсов ЭГ с интервалами 6-8 месяцев
Одним из вспомогательных методов лечения подагры является ГИРУДОТЕРАПИЯ - лечение пиявками, особенно если пациенту противопоказана физиотерапия.
По нашим наблюдениям подагрой, как правило, страдают добрые и умные люди; и эта закономерность требует дальнейшего изучения.

Автореферат диссертации по медицине на тему Оценка эффективности плазмафереза в комплексной терапии поражения почек у больных подагрой
ПОСОШКОВА ОКСАНА ИГОРЕВНА УДК - 616.61 - 002.78 - 08:616.153.857
ОЦЕНКА ЭФФЕКТИВНОСТИ ПЛАЗМАФЕРЕЗА В КОМПЛЕКСНОЙ ТЕРАПИИ ПОРАЖЕНИЯ ПОЧЕК У БОЛЬНЫХ
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
ПОСОШКОВА ОКСАНА ИГОРЕВНА УДК-616.61 -002.78-08:616.153.857
ОЦЕНКА ЭФФЕКТИВНОСТИ ПЛАЗМАФЕРЕЗА В КОМПЛЕКСНОЙ ТЕРАПИИ ПОРАЖЕНИЯ ПОЧЕК У БОЛЬНЫХ
АВТОРЕФЕРАТ диссертации на соискание ученой степени кандидата медицинских наук
Работа выполнена в Московском государственном медико-стоматологическом
доктор медицинских наук, профессор
Токмачев Юрий Константинович
доктор медицинских наук, профессор
Заднонченко Владимир Семенович
доктор медицинских наук, профессор
Анохин Василий Нефсдовнч
Научно-исследовательский институт физико-химической медицины МЗ РФ
диссертационного совета Д 208.041.01 в Московском государственном медико-стоматологическом университете МЗ РФ.
Л ппрг>- 1 П^ПА/л Мпгк-яя уп Попгог^кгтокяя. 4.
¡.'II Ы И ССМХ* I -1!)Ь iKt.CC
ОБЩАЯ ХАРАКТЕРИСТИКА РАБОТЫ
Подагра - общее заболевание организма, обусловленное нарушением пу-ринового обмена и отложением мочекислых соединений в тканях, приводящим к развитию воспалительных, а также деструктивно-склеротических изменений в различных органах, чаще всего в суставах (Э.Г. Пихлак, 1970).
В настоящее время подагра известна не только как моно- или полиартрит рецидивирующего и хронического течения, но и как серьезное системное заболевание, наиболее грозным проявлением которого является поражение почек -подагрическая нефропатия (И.М. Балкаров, 1996, 1999; H.A. Мухин и соавт., 1994; В.А. Насонова, 1987). Частота поражения почек при подагре достаточно высока и по данным различных авторов колеблется от 44,7% до 100% (М.Г. Астапенко, 1989; О.Б. Крысюк, 1993; О.В. Синяченко, 1989; Т.С. Солиев, 1987).
Однако, говоря о поражении почек у больных подагрой, нельзя исключать и сопутствующую патологию, небезразличную для почек: нарушение липидно-го и углеводного обменов, артериальную гипертензию, длительный прием нестероидных противовоспалительных и базисных препаратов, нефротоксическое действие которых в настоящее время показано в ряде исследований (И.Е. Тарее-ва и соавт., 1999; Perez-Ruiz F. et al., 2000).
Следует признать, что современная терапия подагры оказывает на нефро-патию слабое действие. Уже возникший до начала систематического лечения патологический процесс в почках приостановить не удается, улучшения почечных функций на фоне лечения не наблюдается (М.Г. Астапенко, 1989; О.Б. Крысюк, 1993; О.В. Синяченко, 1989). По данным О.В. Синяченко (1989) общепринятое комплексное лечение подагры не эффективно более чем у 25% больных с поражением почек. В связи с этим возникает необходимость усовершенствования существующих методов лечения и внедрения в практику новых, более эффективных.
В последнее время, как в нашей стране, так и за рубежом, все больший интерес вызывает новое направление немедикаментозного лечения - методы экстракорпорального очищения крови (А.И. Воробьев, 1984; П.А. Воробьев, 1998; O.K. Гаврилов, 1983; Е.В. Гембицкий и соавт., 1984; A.JT. Костюченко, 2000; Peters D.K., 1981; Wallace, 1981; Goldbinger D. et al., 1980). Наиболее распространенным и доступным из них является плазмаферез (ПА). ПА нашел широкое применение в ревматологии, нефрологии, кардиологии, урологии благодаря своему мощному противовоспалительному и иммунокорригирующему действию (А.Н. Власенко, 1995; А.И. Воробьев, 1994; П.А. Воробьев, 1998; O.K. Гаврилов, 1984; Ю.С. Милованов, 1994), положительному влиянию на реологические свойства крови (П.А. Воробьев, 1998; B.C. Задионченко, 1991; Л.Л. Кириченко, 1990; Е.Ф. Кривозубов, 1992; А.Э. Радзевич, 1989; А.Ю. Коняхин, 1993; Е.И. Соколов и соавт., 1996), на почечную гемодинамику (A.B. Легконо-гов, 1987; П.А. Воробьев, 1998), выраженному гипотензивному действию (В.В. Кухарчук и соавт., 1987; Г.Н. Ярославцева, 1989; Christensen et al., 1983; Silley, 1985).
1. Оценить влияние ПА на обмен мочевой кислоты (МК).
3. Определить показания н противопоказания, оптимальный режим процедур, возможные осложнения при проведении ПА.
Научная новизна исследования
Впервые дано обоснование применения ПА у больных подагрой с поражением почек. Определены показания к проведению ПА у этих больных. Выявлено корригирующее влияние ПА на обмен МК, функциональное состояние почек, артериальную гипертензию у больных подагрой с поражением почек.
Практическая значимость работы
Полученные данные о влиянии ПА на обмен МК, функциональное состояние почек позволяют обосновать включение данного метода в комплексную терапию больных подагрой с поражением почек. Метод ПА позволяет сократить сроки стационарного лечения, уменьшить объем проводимой лекарственной терапии. Преимуществом метода является быстрый клинический эффект, отсутствие серьезных осложнений. Метод может быть использован в работе терапевтических стационаров.
Основные положения, выносимые на защиту:
1. ПА является эффективным и патогенетически обоснованным методом лечения больных подагрой с поражением почек;
2. включение ПА в комплексную терапию больных подагрой с поражением почек позволяет в короткие сроки уменьшить клинико-лабораторные проявления как самой подагры, так и сопутствующей
пгш ирпрпрцопшпгти iSmurwuiy ппрттяпятгт пибп ппи пячвитии ос-
э. у больных пода! рои имеклея динилншельные фа^юры, иштич-
С!ии:1. нлр\ i.iciuu' inint.nio1 о :: : ■ i j > wi ir-.. ' ро ч >; ;i '>.--
ские заболевания, длительный прием противовоспалительных и базисных препаратов, анальгетиков и др.
Внедрение в практику
Метод ПА используется в комплексной терапии больных подагрой с поражением почек в терапевтических отделениях ГКБ №67. Результаты, полученные в ходе исследования, используются в педагогическом процессе на кафедре пропедевтики внутренних болезней стоматологического факультета с курсом ревматологии и артрологии ФПДО и кафедре биохимии МГМСУ, на кафедре математического моделирования МГТУ им. Н.Э. Баумана, на кафедре общей физики физического факультета МГУ им. М.В. Ломоносова.
Апробация материалов диссертации
По теме диссертации опубликовано 12 научных работ.
Объем и структура работы
Диссертация изложена на 169 страницах машинописного текста. Состоит из введения, четырех глав, выводов, практических рекомендаций и указателя литературы, включающего 129 отечественных и 148 иностранных источников. Текст диссертации иллюстрирован 14 рисунками и 14 таблицами. Приведено 8 клинических примеров.
Автор выражает глубокую благодарность за помощь в работе, без которой это исследование не могло бы быть выполнено, доценту кафедры пропедевтики внутренних болезней стоматологического факультета с курсом ревматологии и артрологии ФПДО МГМСУ Пихлаку А.Э., ассистенту Логачеву В.А. и старшему лаборанту Терьянову М.Б.
СОДЕРЖАНИЕ РАБОТЫ Характеристика больных
В исследование включено 74 больных подагрой с поражением почек.
Все больные были разделены на две группы. Первую (основную) группу-40 человек, составили больные подагрой с поражением почек, в комплексную
сищил нилипилрасшйи Лс1уа|\ 1 срии 1 ика иильныл осмишюи 1руппы ни МО-
ГаОлица №1. Распределение больных подагрой, в лечении которых применят плазмаферез, по полу и возрасту на момент обследования.
.зи-оу и и о 1Э о О
40-49 0 0 9 22,5 9 22,5
50-59 1 2,5 13 32,5 14 35,0
60-69 2 5,0 7 17,5 9 22,5
>70 0 0 2 5,0 2 5,0
Итого 3 7,5 37 92,5 40 100
Как видно из таблицы, большинство больных составляли мужчины - 37 человек. Возраст больных к моменту курации варьировал от 32 до 73 лет. Средний возраст составил 53,1+1,73 года.
Длительность заболевания варьировала от 3 до 32 лет. Средняя длительность составляла 11,8+1,19 лет.
Больные основной группы разделены на 2 подгруппы - получающие ал-лопуринол (22 человека) и не получающие его (18 человек). Причины, по которым больные не получали аллопуринол, были следующими: рост уровня креа-тинина, мочевины или трансаминаз на фоне приема аллопуринола, выраженная нефропатия, аллергия на аллопуринол, длительное и выраженное обострение суставного синдрома.
Среднетяжелый вариант течения отмечался у 12 (30%) больных, тяжелый у 28 (70%) больных. Из других проявлений подагры интермиттирующий артрит отмечался у 3 (7,5%) больных, хронический у 37 (92,5%) больных. Тофусы вы-
Изменения пои проведении рентгенологического исследования суставов
> 1 1 — П^М^П'-НИП, у L.J — у и у Т — )г1ачНИ.ЛЬП01к- Vми
валась с помощью критериев ЬГешЬгоскег О. (1979). 2 функциональный класс
выявлен у 4 (10%) больных, 3 функциональный класс - у 34 (85%) больных и 4 функциональный класс - у 2 (5%) больных.
Болезнь дебютировала с поражения почек у 10 (25%) больных. Первыми проявлениями поражения почек были: мочекаменная болезнь у 6 больных (25%) и артериальная гиггертензия у 4 больных (10%).
Поражение почек подтверждалось клинико-лабораторными данными и результатами инструментального обследования. Мочевой синдром выявлен у 36 (90%) больных: протеинурия у 16 больных, лейкоцитурия у 14 больных, гематурия у 9 больных, уратурия у 15 больных, снижение удельного веса у 36 больных и у 24 больных отмечалось сочетание 2 и более проявлений мочевого синдрома. Признаки поражения почек при УЗИ выявлены у 35 (87,5%) больных: нефролитиаз у 11, расширение и деформация чашечно-лоханочной системы у 17, кисты у 31, уплотнение паренхимы у 30, включения кристаллов солей в паренхиме у 26 и у 16 больных отмечалось 2 и более ультразвуковых признака поражения почек. Изменения при изотопном исследовании почек (радиоизотопная ренография или динамическая сцинтиграфия почек) выявлены у всех больных.
Артериальная гипертензия отмечалась у 36 больных (90%).
Хроническая почечная недостаточность (ХПН) диагностирована у 10 больных (25%), причем I стадия отмечалась у 9 больных, а II стадия - у 1. При определении степени ХПН пользовались классификацией М.Я. Ратнер и соавт. (1977).
Больные контрольной группы были сопоставимы с больными основной группы по полу, возрасту и длительности заболевания, однако, в основной группе были более тяжелые больные.
Кроме этого в исследование были включены две группы больных, не страдающих подагрой. Первая создана для уточнения нормальных показателей клиренса МК. Группа состояла из 17 практически здоровых юношей. Вторая включена для оценки динамики урикемии (УЕ) и суточной урикозурии (УУ) в процессе проведения ПА. Группа состояла из 20 больных с различной патологией, в лечении которых применялся ПА.
Методы исследования и лечения
При проведении работы использовался комплекс клинических, лабораторных и инструментальных методов исследования, позволяющий поставить диагноз подагры, а также осуществлять динамический контроль за больными в процессе лечения. 1
Стандартное лабораторное обследование включало: общий анализ крови и мочи, количественное исследование осадка мочи по Нечипоренко, определение гликемии, AJIT, ACT, ЩФ, уГТП, билирубина, электролитов, общего белка и белковых фракций, СРБ, холестерина, триглицеридов, (3-липопротеидов, коа-гулограмму, реакцию Вассермана, антител к ВИЧ. При необходимости осуществлялись другие исследования. Содержание молекул средней массы (МСМ) в сыворотке крови определялось скрининговым методом, предложенным Н.И.
Состояние пуринового обмена оценивалось в динамике по содержанию МК в крови, ее концентрации в суточной моче с расчетом суточной экскреции, клиренса МК и фракционного клиренса (ФК).
Методика проведения плазмафереза
Сосудистый доступ осуществлялся пункцией кубитальных вен. Процедуры ПА проводились с интервалом в 3-5 дней. Курс ПА включал от 2 до 7 процедур с одновременной эксфузией плазмы 600-1200 мл за процеДУРУ-
т^п чгтг! /1ап \*tt nonnnnnrninvijui
пальном контуре поддерживалось постоянным введением цитратсодержаще! о
, cMUvl.H>n.:lt$au>p.i - I .но. ицир" !• \u. ;ч p.ui, ..ичп\1 м'о >■' -к ;ч v -onio
Скорость забора крови составляла от 30 до 60 мл/мин и зависила от массы больного, объема циркулирующей крови, от общего самочувствия пациента, калибра вены забора крови, уровня артериального давления. Скорость отбора
цитомассы из ротора зависила от уровня гематокрита и составляла 60-70% от скорости подачи смеси крови и гемостабилизирующего раствора в ротор.
Во время проведения процедуры постоянно контролировалось общее состояние пациента, уровень артериального давления и частота сердечных сокращений.
Уровень вероятности считался достоверным, если он составлял 95% (р я \ 11 -альнои ас1ме, ухудшением клинически! и 1счсния С1ешж <> И.ИЫЧ при IX) III III !! KOHl-UMV li ..>• " 1 I I'll I С lit" . \ !
После проведения 1 процедуры отмечен рост средних показателей УУ как в целом по группе больных подагрой (на 20,53%), так и в каждой подгруппе в отдельности (на 16,56% в первой и на 23,5% во второй). Однако, динамика УУ после 1 процедуры ПА так же носила двоякий характер: повышение суточной экскреции МК отмечено у 27 (87,1%) больных, а снижение у - 4 (12,9%) больных. Причем у 2 из них имелось параллельное снижение УЕ с соответствующим ростом клиренса МК и ФК. У 2 других больных после 1 процедуры снижение экскреции МК сопровождалось повышением уровня УЕ и снижением клиренса МК и ФК. Проведение повторных процедур ПА у этих 2 пациентов привело к росту УУ, что может свидетельствовать об улучшении функционального состояния почек в процессе лечения ПА.
После 1 процедуры отмечен рост клиренса МК и ФК как в целом по группе, так и в каждой подгруппе в отдельности.
как показало наше исследование, рост уь отмечается у оольных имеющих «де-
ПА, и к окончанию курса она в 1,5 раза превышала исходный уровень. Отмечался также значительный рост клиренса МК и ФК.
Рисунок № 1. Динамика урикемии, суточной урикозурии, клиренса мочевой кислоты и фракционного клиренса больного К-го в процессе лечения плазмафере-
Рисунок № 2. Динамика урикемии, суточной урикозурии, клиренса мочевой кислоты и фракционного клиренса больного И-ва в процессе лечения плазмафере-
* По оси абсцисс - числа месяца; по оси ординат слева - уровни суточной урикозурии. клиренса мочевой кислоты и фракционного клиренса, справа - уровень урикемии.
Динамика УЕ, суточной УУ, клиренса МК и фракционного клиренса после курса ПА представлена в таблице №3. Как видно из таблицы на фоне проведения курса ПА отмечено статистически значимое снижение уровня УЕ как в
рой - 33,39%. Меньшее снижение УЕ во второй подгруппе, возможно, объясняется более низкими исходными значениями УЕ у этих больных, а также тяжестью контингента этой подгруппы.
Снижение УЕ после курса ПА в три раза превысило снижение аналогичного показателя после 1 процедуры. Повышение уровня МК после курса ПА отмечено только у 1 пациента, а снижение у 39.
Снижение уровня УЕ не объясняется только механическим удалением МК из крови. Значительное повышение клиренса МК и ФК у этих больных скорее свидетельствует об улучшении функционального состояния почек, и как следствие - усилении экскреции МК почками.
После проведения ПА отмечен рост суточной экскреции МК, однако, повышение этого показателя не было статистически значимым ни в целом по группе, ни в обеих подгруппах. Объясняется это тем, что изменения УУ на фоне лечения носили двоякий характер: повышение или понижение. Так снижение уровня УУ отмечено у 10 больных (25%) (5 больных из первой подгруппы и 5 больных из второй подгруппы); повышение экскреции МК отмечалось у 29 больных (72,5%); у одного больного из второй подгруппе УУ практически не изменилась. Разнонаправленный характер изменений и отразился на среднем показателе. Однако, несмотря на отсутствие существенного роста УУ, учитывая снижение УЕ, отмечено значительное повышение клиренса МК и фракционного клиренса. Рост клиренса МК в целом по группе составил 60,22%, причем в
^ А оп/ . 4 л "7 Л ГШ/
1 О клиренса ма ЦЮНС ЛСЧСИНЛ 1 1Г\. I ал, и ц^лим ни н\л\а:>а итуу'^
Таблица №3. Динамика урикемии, суточной урикозурии, клиренса мочевой кислоты и фракционного клиренса после курсового лечения плазмаферезом.
Основные показатели В целом по группе (п=40) % С аллопуринолом (п=22) % Без аллопуринола (ч=18) %
до после до после до после
УЕ (ммоль/л) 0,63±0,06 0,40+0,03* -36,55 0,69±0,09 0,41 ±0,02* -39,45 0,58±0,07 0,39±0,04* -33,39
УУ (ммоль/сут) 3,89±0,22 4,31 ±0,24 10,66 3,84±0,27 4,29±0,30 11,66 3,95±0,40 4,33±0,43 9,7
Клиренс МК (мл/мин) 4,63+0,54 7,42±0,68* 60,22 4,32±0,67 7,55+0,86* 74,8 4,94+0,94 7,29±1,19* 47,49
ФК (%) 5,9710,49 9,19±0,71* 53,92 5,58±0,72 9,04±1,03* 61,83 6,36±0,66 9,35+1,06* 46,96
Влияние плазмафереза на функциональное состояние почек
Благоприятное действие процедур ПА на функциональное состояние почек у больных подтверждено и другими лабораторными показателями. На фоне лечения отмечено снижение уровня креатинина (на 26,67%), мочевины (на 28,85%), МСМ (на 23,53%), ЦИК (на 29,5%), рост СКФ (на 14,1%), снижение суточной протеинурии (на 75%). Причем динамика этих показателей существенно отличается от динамики в контрольной группе (см. рисунок №4).
С годами в кровеносной системе человека происходит накопление отравляющих элементов и токсинов, которые разносятся по организму с кровотоком, проникают в клетки, ткани и отрицательно воздействуют на защитную функцию - иммунитет.
Для очищения плазмы крови от токсических элементов и активизации метаболических процессов в наше время успешно применяется такая современная методика, как плазмаферез. За границей данная процедура используется давно, но стоимость её проведения значительно выше, чем в отечественных клиниках. Плазмаферез в Юсуповской больнице можно выполнить по доступным ценам и с высокой эффективностью.
Для того, чтобы понимать, в чем польза и вред плазмафереза, нужно иметь представление об особенностях этой процедуры.
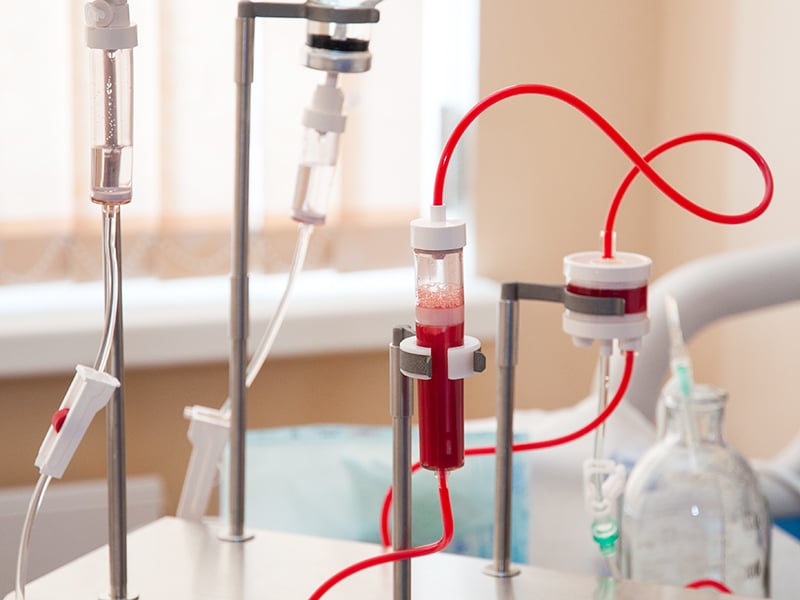
Суть плазмафереза
Суть плазмафереза заключается в извлечении из организма пациента части крови, последующей её очистки и возвращения обратно в кровяное русло.
Для проведения плазмафереза существуют несколько способов: с использованием специальной аппаратуры и без неё.
Безаппаратная методика более простая и финансово доступная. Однако при её использовании существует высокий риск инфицирования. Кроме того, подобная процедура позволяет очистить только небольшие объемы крови.
Для проведения аппаратного плазмафереза необходима специальная медицинская аппаратура. Аппаратный плазмаферез, в свою очередь, может быть центрифужным, мембранным (фильтрационным) и каскадным.
Показания к проведению плазмафереза
Изначально плазмаферез использовался для того, чтобы очистить донорский материал. На сегодняшний день данная процедура является еще и вспомогательным методом лечения множества заболеваний. По мнению специалистов, плазмаферез помогает бороться с самыми тяжелыми патологиями, в том числе онкологическими, особенно при отсутствии положительных результатов от других методов лечения.
Данная процедура применяется во многих частных клиниках, в том числе в одном из лучших многопрофильных центров Москвы – Юсуповской больнице. Однако к проведению плазмафереза существуют определенные показания и противопоказания, для выявления которых пациентам назначается обязательное предварительное обследование.
Плазмаферез показан пациентам при следующих заболеваниях:
- с различными сердечно-сосудистыми заболеваниями: стенокардией, миокардитом, атеросклерозом, вирусными заболеваниями, постинфарктными изменениями;
- заболеваниями дыхательной системы: бронхиальной астмой, альвеолитом и т.д.;
- заболеваниями печени и почек;
- болезнями желудочно-кишечного тракта: язвами, колитами;
- эндокринными заболеваниями: сахарным диабетом, при тиреотоксикозе;
- гинекологическими патологиями: воспалительными процессами органов половой системы, в климактерический период, перед экстракорпоральным оплодотворением (ЭКО);
- поражениями соединительной ткани: склеродермией, красной волчанкой, артритом, дерматомиозитом;
- кожными заболеваниями: псориазом, герпесом, пузырчаткой – для удаления токсинов, которые приводят к развитию данных заболеваний;
- аллергическими реакциями: крапивницей, дерматитом, холодовой и тепловой аллергией, отеком Квинке;
- заболеваниями нервной системы: энцефалитом, рассеянный склерозом, инфекционными заболеваниями;
- офтальмологическими патологиями: ретинопатией, увеитом.
Кроме того, плазмаферез в некоторых ситуациях полезен при беременности: если возникает фетоплацентарная недостаточность, резус-конфликт, гестоз, сильный токсикоз.
Плазмаферез используется для снятия алкогольной, никотиновой и наркотической зависимости, а также при отравлении медикаментозными или химическими веществами.
Мнение эксперта
Алексей Васильев, заведующий отделением неврологии, кандидат медицинских наук, врач-невролог высшей категории
«Высокообъемный плазмаферез считается золотым стандартом лечения широкого спектра неврологических заболеваний. Он проводится пациентам с тяжелым, агрессивным течением рассеянного склероза, острым рассеянным энцефаломиелитом, миастениями, хронической воспалительной демиелинизирующей полинейропатией и многими другими заболеваниями. Данный метод лечения обладает выраженным терапевтическим эффектом, безопасен и доступен для пациентов.
Противопоказания к проведению плазмафереза
Абсолютными противопоказаниями к плазмаферезу являются следующие состояния и заболевания:
- кровотечения различного рода;
- тяжелые заболевания головного мозга (например, инсульт);
- почечная, печеночная недостаточность, сердечно-сосудистые заболевания в декомпенсированной стадии;
- острые психические расстройства.
Кроме абсолютных, имеются и относительные противопоказания к проведению плазмафереза:
- низкое артериальное давление;
- нарушение свертываемости крови;
- язвенная болезнь желудка;
- язвенная болезнь кишечника;
- нарушение ритма сердца;
- низкий уровень белка в крови;
- женщинам в период менструации.
Для того, чтобы исключить вред плазмафереза, перед проведением процедуры в Юсуповской больнице назначается комплексное обследование для выявления противопоказаний к данному методу очистки крови.
Результаты плазмафереза
Для получения желаемых результатов не всегда достаточно одной процедуры. При определении необходимого количества сеансов плазмафереза врачи Юсуповской больницы учитывают общее состояние пациента, объем крови и сложность проблемы, которую необходимо устранить. Как правило, наилучший эффект достигается после 5-7 процедур плазмафереза.
Один-два сеанса плазмафереза могут помочь пациентам, страдающим аллергическими дерматитами и другими кожными проблемами.
Каждый последующий сеанс способствует:
- улучшению общего состояния крови и самочувствия пациента;
- регенерации тканей, исчезновению прыщей, угрей, пигментных пятен;
- удалению из крови ядов, токсинов, вирусов, больных клеток;
- нормализации деятельности внутренних органов: почек, печени, легких, сердечно-сосудистой системы;
- укреплению иммунитета, активизации работы ранее не функционировавших звеньев – благодаря устранению из крови лишних иммунных комплексов, провоцирующих воспалительные процессы.
Чем опасен плазмаферез?
Ввиду индивидуальности каждого организма, его реакция на плазмаферез может быть совершенно непредсказуемой. Опасность плазмафереза состоит в возможном развитии осложнений, о чем пациент должен быть проинформирован врачом до начала процедуры.
Несмотря на минимальный процент вероятности развития негативных последствий при проведении плазмафереза в Юсуповской больнице, нужно знать об осложнениях процедуры:
- развитие аллергических реакций на кровезаменители, донорскую кровь, в единичных случаях – анафилактического шока;
- возникновение кровотечений, связанных с превышением доз лекарственных средств, снижающих свертываемость крови;
- инфицирование крови – может встречаться при использовании безаппаратного метода плазмафереза;
- образование тромбов – при недостаточном введении препаратов, снижающих свертываемость крови;
- развитие почечной недостаточности – наблюдается при использовании в качестве кровезаменителей донорской крови.
Новейшая аппаратура Юсуповской больницы, огромный практический опыт врачей-трансфузиологов нашей клиники и соблюдение всех правил асептики гарантируют стерильность процедуры, высокие результаты плазмафереза и отсутствие неблагоприятных последствий. Для достижения эффективности лечения на сегодняшний день не обязательно делать плазмаферез за границей. Современные отечественные клиники, в том числе Юсуповская больница, предоставляют медицинские услуги, отвечающие мировым стандартам качества.
Читайте также:


