Пластика кости коленного сустава

Во время спортивных занятий травмы не избежать. Может произойти разрыв крестообразной связки. Это чревато сильными болями и развитием новых травм, поскольку ПКС (или передняя крестообразная связка) – главный стабилизатор колена, который фиксирует голень.
Что провоцирует разрыв ПКС
Разрыв крестообразной связки происходит вследствие отделения тканей от места крепления или вдоль кости. Это приводит к тому, что сустав получает повышенную нагрузку. Возникает риск получения новых травм, может развиться артроз, снижается уровень подвижности. Разрыв крестообразной связки может спровоцировать гемартроз – попадание крови внутрь суставной полости.
После получения травмы пациент испытывает острую боль, практически полностью исключая возможность пальпации. Поэтому диагностика проводится после того, как симптомы утихнут.
При разрыве крестообразной связки требуется хирургическое вмешательство. Оно необходимо в том случае, если консервативная терапия не дала должных результатов. Операция используется и при нестабильностях сустава во время физических нагрузок.
Диагностика разрыва
Как уже было указано, диагностика проводится после снижения болевых ощущений. Врач обследует колено на наличие углублений и нестабильности сустава. Кроме стандартной пальпации используется ряд тестов, а также артометр. Последний даёт наиболее точный результат.
Врачи применяет рентгенографию, компьютерную и магниторезонансную томографии сустава. Эти способы используются как основа диагностики, поскольку они позволяют визуализировать компоненты сустава и детально отображают уровень повреждений.
При передне-внутренней нестабильности голени назначается операция. Это единственный способ излечить травму. Хирургическое вмешательство используется обычно лишь при таком характере повреждений: частичные или даже полные разрывы могут не вызывать нестабильности, а значит, не требуют операции. В таком случае голень фиксируют остальные связки.
Сшить передние крестообразные связки недостаточно, должного эффекта это не принесёт. Поэтому в лечении используется артроскоп: специальный прибор, который не наносит дополнительных повреждений и не вызывает рисков.
Использование артроскопа имеет множество положительных сторон, среди которых:
- проведение операции посредством небольших надрезов до 2 см, что не оставят после себя следов;
- детализация травмированной зоны: размер сустава увеличивают до 60 раз, – это позволяет безошибочно проанализировать характер травмы и наиболее эффективно вылечить её;
- артроскоп позволяет выполнять операции, не повреждая окружающие структуры.
Если после травмы повредилось 50% и более структур в колене, используется трансплантат. Он небольшой, но должен располагаться в повреждённой области с максимальной аккуратностью. Необходимо, чтобы расположение трансплантата совпадало с неповреждённой связкой. Операция обычно осуществляется через бедренную и большеберцовую кости.
В операции используют биополимерные винты, чтобы закрепить трансплантат. Иногда применяют металлические фиксаторы. Разница между ними в том, что биополимерные винты рассасываются в организме, пока заживают связки.
Эти способы проведения хирургического вмешательства очень разнятся, поэтому сложно решить, какой из них лучше и который из них выбрать пациенту. Для того чтобы было проще определиться с методом, учёные провели эксперимент, используя 2 группы людей с похожими симптомами. В них входили:
- пациенты одного пола и возраста;
- люди, которые получили травмы приблизительно в один и тот же период времени;
- пациенты со схожим характером повреждения коленного сустава;
- люди с одинаковым уровнем физической активности.
В эти группы не включали тех, у кого наблюдались следующие патологии:
- остеоартроз;
- контралатеральные травмы;
- расслабленность задней крестообразной связки;
- повреждение структур капсульно-связочного аппарата.
В эксперименте приняло участие 43 человека, их разделили в зависимости от характера проведённой операции: закрепление трансплантата посредством интерферентных винтов или хирургическое вмешательство путём полной посадки.
В течение эксперимента пациентов регулярно проверяли при помощи тестов, магнитно-резонансной томографии, рентгенографии, использовалась также физикальная диагностика. Всё это помогало поставить оценку травме и её лечению, опираясь на шкалу IKDS.
В результате проведённых исследований выяснилось, что обе процедуры одинаково эффективны. Больных, для которых использовался метод фиксации трансплантанта посредством интерферальных винтов, в большинстве (94%) выписывали из больницы в удовлетворительном состоянии. Указывалось смещение голени размером в 3,5 мм, а результаты тестов – отрицательные в 93% ситуаций.
Во второй группе пациентов, где применялась фиксация костного блока, из всех проведённых операций положительного результата добились в 92% случаях. Разница в амплитуде в среднем составила 29%. Удовлетворительный результат не был достигнут только в 2 случаях.
После проведения хирургического вмешательства проводится реабилитация пациента. Она длится 2-3 недели и предполагает такие элементы:
- Снизить болевые ощущения и отёк в суставе.
- Вернуть прежний объём движений.
- Закрепить полученный эффект.
- Обучить специальным движениям на проприоцепцию.
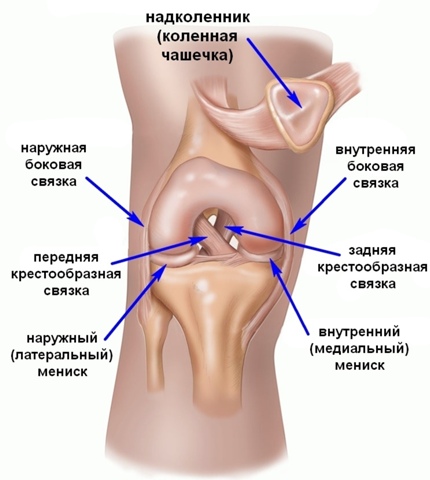
Передняя крестообразная связка отвечает за динамическую устойчивость коленного сустава, фиксируя голень от нефизиологического смещения кпереди и поддерживая наружный мыщелок большой берцовой кости. Более 1/2 стабильности коленного отдела обеспечивается благодаря ПКС. Именно поэтому данную структуру специалисты называют первым стабилизатором колена, без нее сустав нормально работать не сможет. Располагается она в самом центре костного соединения, перекрещиваясь с задней крестообразной связкой х-образно, что и дало этим двум структурным элементам одноименные названия. Мы же будем говорить сейчас конкретно о ПКС и посттравматической реконструктивно-пластической ее коррекции.
Общие сведения о повреждениях
Пластика передней крестообразной связки коленного сустава – наиболее распространенная процедура на связочном аппарате колена. Остальные связки данного отдела нижних конечностей намного реже травмируются и нечасто требуют хирургического вмешательства. Для примера, ПКС повреждается приблизительно в 15 раз чаще, чем ЗКС. В некоторых источниках даже указывается, что в 30 раз. Объяснение тому – специфика анатомического строения ПКС: она длиннее и толще, чем задний соединительнотканный тяж.
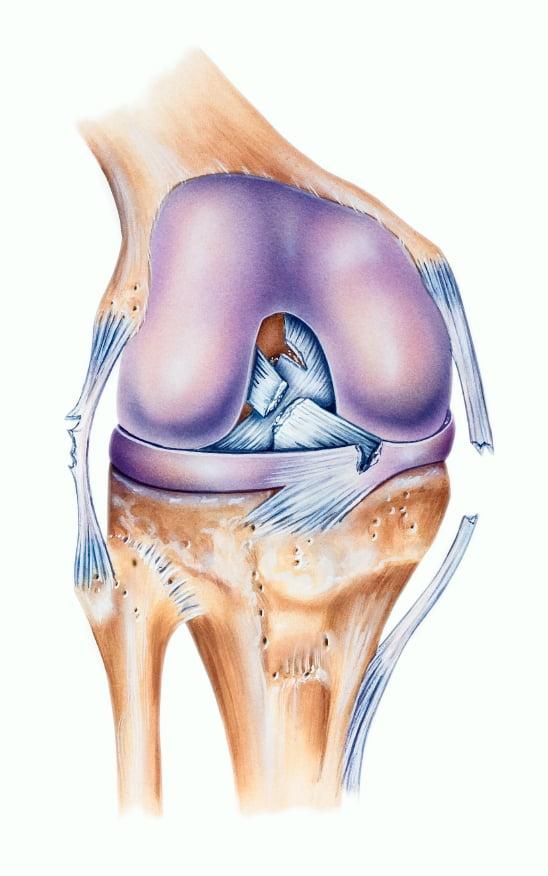
Нарушение целостности, а именно ее разрывы, преимущественно происходят на почве спортивных травм, а также в результате падений с зафиксированными параллельно поверхности ногами (травма лыжников), неудачных приземлений после прыжка на выпрямленные ноги. Поражение связочных пучков также может возникнуть из-за сильного удара с тыльной стороны колена, скручивающих и резких движений, например, при крутом повороте или резком торможении в момент бега. Распознать, что произошло поражение именно данной связки, можно только посредством определенных средств диагностики:
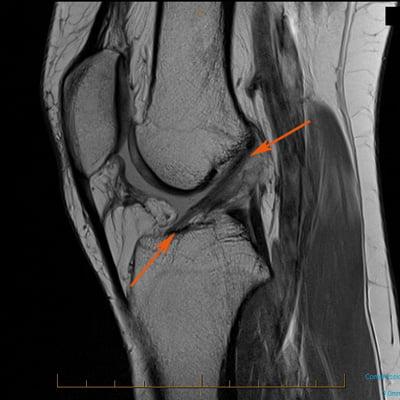
Как травма выглядит на МРТ.
Что касается симптомов, которые могут указывать на подобную проблему, они имеют выраженный характер, особенно в ранний период. Клиническая картина полного разрыва следующая:
- треск непосредственно в момент разрыва;
- острая сильная боль в колене;
- болезненный синдром усиливается при любой попытке подвигать ногой;
- голень смещена вперед;
- стремительное нарастание отечности;
- кровоизлияние в сустав;
- нарушение функций опороспособности.
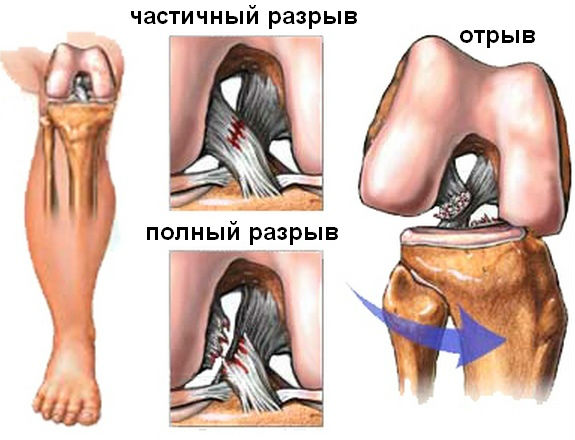
Вышеуказанные признаки присущи заболеваниям и других составляющих элементов данного сустава, поэтому для подтверждения обязательно понадобится пройти осмотр у травматолога и диагностические процедуры. В зависимости от тяжести разрыва (микроразрыв, частичный или полный) врач подберет адекватную тактику лечения. При несерьезных травмах обходятся консервативной терапией, сложные случаи нуждаются в хирургическом лечении.
Из-за деструктуризации фронтальной крестовидной связки страдает биомеханика сочленения в целом: возникает нестабильность сустава и патологическое смещение суставных поверхностей относительно друг друга. Это неблагоприятным образом воздействует на хрящевые покрытия взаимодействующих костных единиц – они начинают страдать от нерациональных нагрузок при движениях. Если вовремя не откорректировать связочный аппарат, может развиться гонартроз, который приводит к серьезным дегенерациям не только суставного хряща, но и менисков.
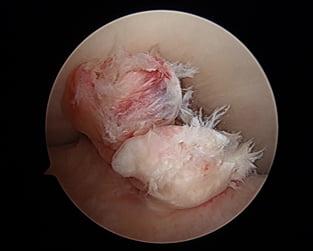
Порванные волокна видны через артроскоп.
Внимание! Полностью разорванная передняя крестообразная связка коленного сустава без пластики не способна самостоятельно соединиться и срастись. Поэтому для возобновления ее функциональности, если дефект действительно серьезен, назначается артроскопическая процедура с целью восстановления целостности ПКС.
Операция на ПКС: виды пластики, принцип выполнения
Любая пластическая процедура на ПКС в настоящий момент выполняется методом малоинвазивной артроскопии. Артроскопический сеанс проходит закрытым способом под спинномозговой анестезией. Операция относится к щадящему типу хирургии высокой точности, поэтому мягким тканям, нервным и сосудистым образованиям не причиняется ущерб. Кроме того, манипуляции проводятся сугубо на пострадавшем участке, а после вмешательства никаких рубцов и шрамов не остается.
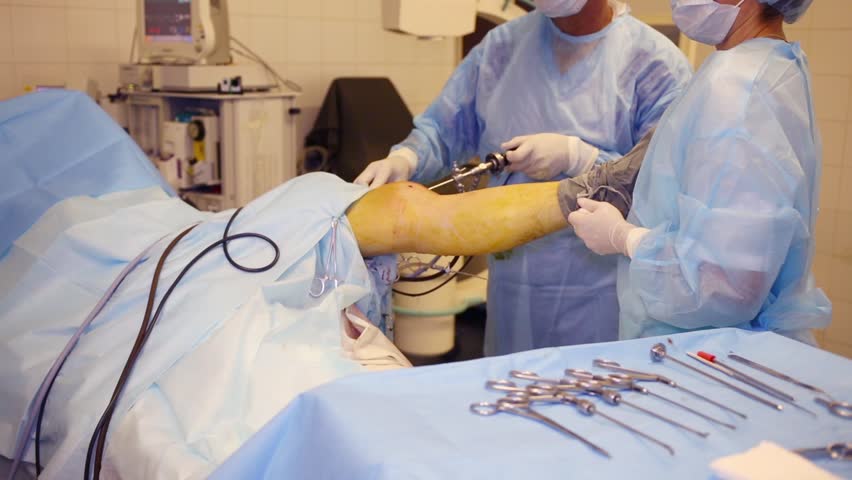
Чтобы осуществить реконструкцию поврежденного элемента, достаточно сделать один 5-мм прокол для оптического зонда, в который встроена миниатюрная видеокамера, и 1-2 дополнительных доступа (не более 8 мм в диаметре). Через вспомогательные отверстия хирург микрохирургическими инструментами будет заниматься воссозданием испорченной области. Зрительный контроль обеспечивает артроскоп (эндоскопический зонд), который выводит изображение оперируемой зоны на монитор в 40-60-кратном увеличении. Оперативное вмешательство может быть выполнено несколькими способами, рассмотрим их дальше.
В данном случае пересаживается фрагмент сухожилий пациента, взятый из мышц бедра, иногда берут материал из связок или сухожилий надколенника. На функциональности донорского участка это никак не отражается. Техника выполнения реконструкции заключается в удалении разорванных связочных структур с последующим внедрением на их место подготовленного трансплантата из сухожилий.
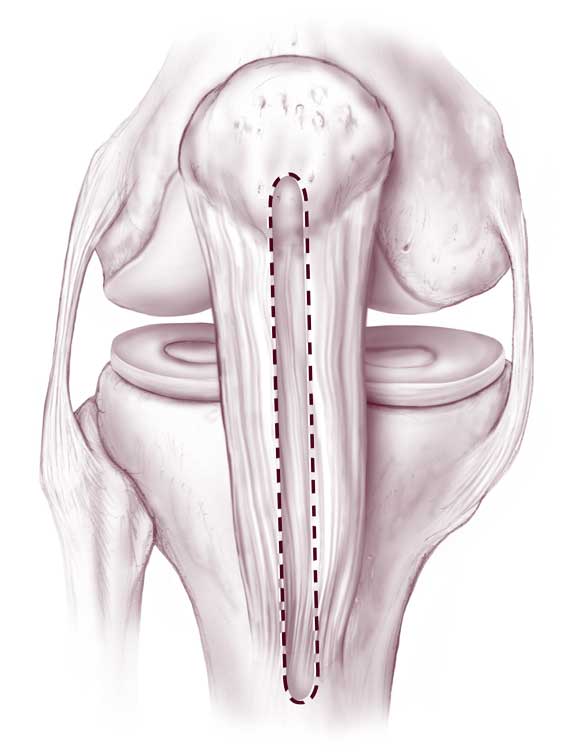
Прибегнуть к данной методике могут разве что в ситуациях, когда забор собственных тканей пациента для трансплантации по каким-либо причинам невозможен, что большая редкость. Принцип внедрения и фиксации аллотрансплантата такой же, как и при аутотрансплантации.
Для реконструкции берется специальный имплантат, представляющий собой полиэтиленовую нить и гипоаллергенную стальную втулку. Нить фиксируется к кости бедра, втулка устанавливается в кость голени. Синтетическая нить протягивается вдоль проблемной связки, соединяя ее разорванные части, а затем в оптимальном натяжении соединяется с концом втулки.
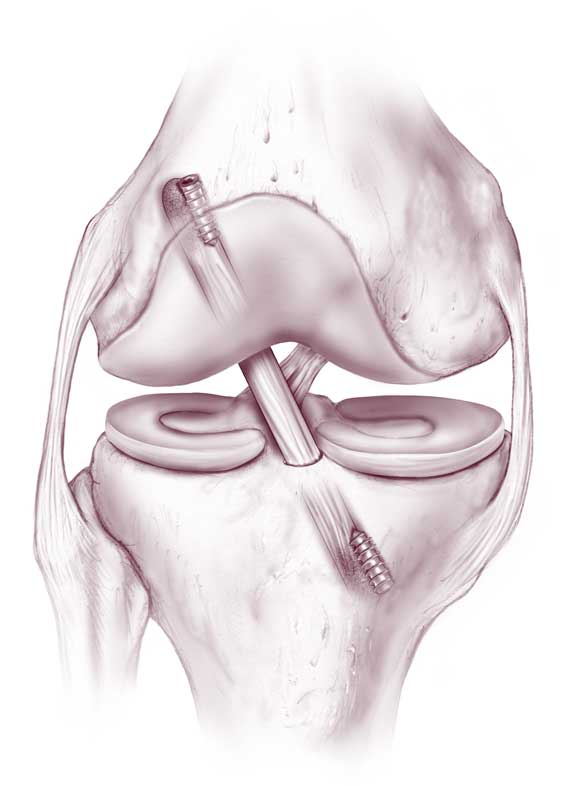
Таким образом, достигается надежная стабилизация колена, за счет чего создаются благоприятные условия для естественного сращения разрыва. Метод целесообразен только при свежей травме, давностью не более 3 недель. На сегодняшний день данный способ практикуется в единичных клиниках Европы, как правило, в медицинских центрах Германии. Собственно, немецкими специалистами эта технология и была разработана.
Показания к хирургическому вмешательству
Артроскопическая пластика ПКС коленного сустава сразу после случившегося инцидента не выполняется во избежание осложнений. Как правило, оперативный сеанс не назначается до тех пор, пока не ликвидируется воспалительный очаг и отек. Весь этот период организовывается грамотная консервативная медицинская помощь и иммобилизация конечности.
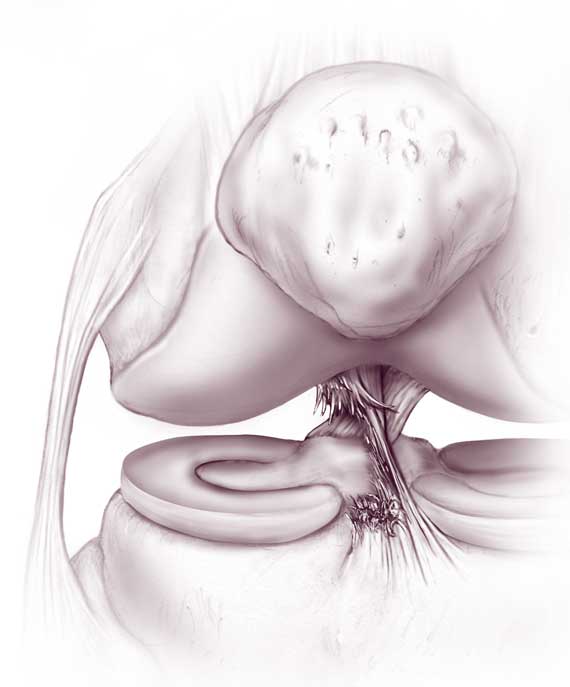
При каких выявленных проблемах придется пройти пластику ПКС коленного сустава по истечении некоторого времени? Существуют определенные факторы, являющиеся однозначным поводом для проведения пластической операции методом артроскопии, это:
- поперечный разрыв связки по всей линии ширины;
- абсолютный отрыв волокон от места крепления к кости;
- частичное повреждение с выраженным градусом нестабильности колена;
- неудачно проведенная пластика травмированной ПКС коленного сустава, которая не поспособствовала стабилизации вследствие некорректной трансплантации;
- хронически повторяющиеся растяжения и разрывы;
- безрезультативное консервативное лечение.
Важно! Еще раз напомним, что вмиг после травмы реконструктивная процедура не делается, но это не означает, что пострадавшему не нужна помощь врача-травматолога. Чтобы не усугубить проблему, нужно безотлагательно обследоваться, получить от специалиста квалифицированные рекомендации и немедленно приступить к их выполнению! В порядке исключения незамедлительная хирургия может быть проведена либо при обширной сочетанной травме (разрыв ПКС в комбинации с повреждениями костей, менисков, других связок), или спортсменам для быстрого возвращения в профессиональный спорт.
Противопоказания к операции
Несмотря на тот факт, что пластика крестообразной связки коленного сустава является одной из самых популярных методик благодаря высокой эффективности и минимальной инвазивности, она не каждому может быть выполнена. Противопоказаний, к счастью, не так много:
- выраженная контрактура сустава;
- местные кожные инфекции, воспаления, гнойные абсцессы, язвы;
- тяжелой формы патологии сердца, дыхательной системы, вен и сосудов ног;
- любые хронические болезни в стадии обострения;
- аллергия на медицинские препараты, используемые для наркоза.
Реабилитация пациента операции
После пластики крестообразных связок коленного сустава положено в течение 1 месяца передвигаться только на костылях, не опираясь на ногу. Примерно столько же длится иммобилизация прооперированного отдела, которая достигается посредством использования гипсовой повязки, тутора или ортеза, жестко зафиксированных в положении полного разгибания. Нагрузки на сустав весь этот период исключены. На раннем этапе прописывают обезболивающие и противовоспалительные лекарства. Обычно несколько дней колют определенный антибиотик.

На протяжении 2-х недель, начиная примерно с 3-х суток, выполняются изометрические упражнения на сокращение ЧГМБ, сгибание/разгибание голеностопа, в положении лежа делается осторожное поднимание конечности с удержанием. Дополнительно пациент проходит сеансы физиотерапии: магнитолечение; УВЧ, электромиостимуляцию и пр. Где-то через 4 недели, путем постепенного увеличения нагрузки на ногу, плавно переходят с костылей на трость, а после – на ходьбу без поддерживающих приспособлений. На этом этапе жесткий фиксатор меняют на полужесткий ортез, предпочтительнее каркасной модели.

Лечебную физкультуру и комплекс физиотерапевтических процедур желательно проходить в условиях реабилитационного центра минимум 8 недель под руководством методиста-реабилитолога. К этому времени должна быть достигнута полная амплитуда движений в колене, отработана правильная походка. Занятия проводятся уже в специальном наколеннике нежесткого типа. Вернуться к обычной жизни без ограничений разрешается сугубо после прочного укрепления связки-заместителя. Окончательное восстановление крестообразной связки коленного сустава, если была использована пластика, наступает не ранее чем через 3 месяца, иногда только через полгода.
Видео реабилитационного протокола после артроскопии коленного сустава:
Во время активных занятий спортом, при бытовых и производственных травмах часто возникают повреждения внутрисуставных структур коленного сочленения – менисков и крестообразных связок.

При нарушении работы этих элементов сустава нарушается плавность движений, возникают болевые ощущения, значительно снижается работоспособность человека.
Лучших результатов в лечении волокнистых структур коленного сустава можно добиться с помощью оперативного вмешательства – пластики крестообразных связок.
Анатомия
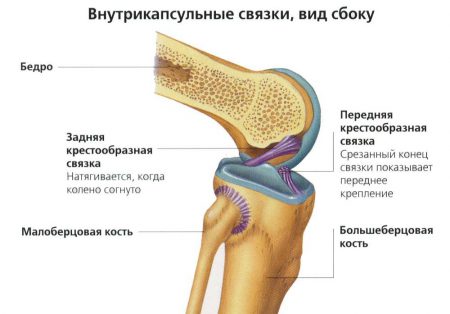
Коленный сустав образован большеберцовой, бедренной костями и надколенником. Суставные поверхности этих костей недостаточно хорошо сопоставимы между собой. Дополняют костные структуры и делают движения плавными внутрисуставные элементы: мениски и связки.
В колене имеются два мениска: наружный и внутренний. Они представляют собой хрящевые прослойки серповидной формы, расположенные в проекции суставной щели. Мениски служат в качестве амортизаторов и обеспечивают дополнительную амплитуду подвижности.
Стабилизирующими структурами являются крестообразные связки колена – передняя и задняя. Волокна этих элементов прочно фиксируют отделы сустава между собой:
- Передняя крестообразная связка (ПКС) препятствует переразгибанию сустава.
- Задняя крестообразная связка (ЗКС) предотвращает смещение бедра кзади.
Задняя связка практически никогда не разрывается отдельно, при обнаружении её патологии всегда нужно искать травму ПКС.
Разрывы связок
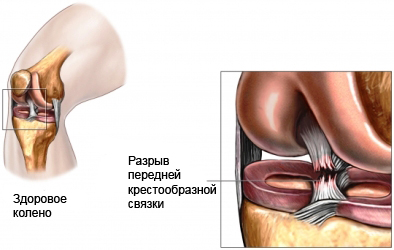
Повреждение перечисленных структур происходит под действием травмы различной степени тяжести, которая может привести к их растяжению, разрыву, отрыву от костной площадки.
Способствуют патологии женский пол, пожилой возраст, остеопороз, нарушение минерального обмена (например, низкое содержание кальция в крови), расстройства белкового метаболизма, системные заболевания – коллагенозы.
- Причины нарушения целостности связок:
- Прямой удар по коленному суставу.
- Резкая остановка после бега при фиксированной стопе.
- Разворот корпуса вокруг фиксированной конечности с силой, превышающей эластические способности связки.
- Падения при фиксированной стопе, например, при занятиях на лыжах, сноуборде.
При возникновении травмы в области коленного сочленения необходимо убедиться в целостности внутрисуставных структур. Полноценную диагностику может провести только специалист – врач травматолог. Однако первые признаки может оценить каждый. К симптомам разрыва связки коленного сустава относятся:
- Интенсивная боль в колене, препятствующая движению, опоре на ногу.
- Отек подкожной клетчатки, возникающий через несколько минут после травмы.
- Ощущение треска, щелчка во время получения повреждения.
- Нестабильность голени относительно бедра.
- Скопление крови в полости сустава.
Все эти признаки неспецифичны, могут встречаться при других повреждениях колена, и потому обязательно должны быть поводом обращения к врачу.
Диагностика
После обращения в травмпункт пациенту будет проведен ряд диагностических процедур. Начальным этапом диагностики является клиническое исследование, подразумевающее осмотр конечности врачом, проведение тестов, подтверждающих разрыв связки (переднего и заднего выдвижного ящика, Пивот-шифт и Лахман-тест).
Подтверждают клинические данные рентгенографией коленного сустава. К сожалению, рентген не всегда может дать полную картину заболевания, в этом случае прибегают к магнитно-резонансной томографии (МРТ). Эта методика позволяет визуализировать связки колена и обнаружить повреждение.
Консервативное лечение
Если произошло повреждение связок, которое привело только к растяжению или надрыву волокон, возможно проведение терапии без хирургического вмешательства.
После обезболивания сочленения, из него эвакуируют кровь с помощью укола, после чего конечность обездвиживают гипсом или прочной бандажной конструкцией на срок не менее шести недель. За ходом заживления наблюдают при помощи периодических ренген-снимков.
Когда повязка будет снята, необходимо вернуть подвижность суставу с помощью методов массажа и лечебной физкультуры.
Пластика
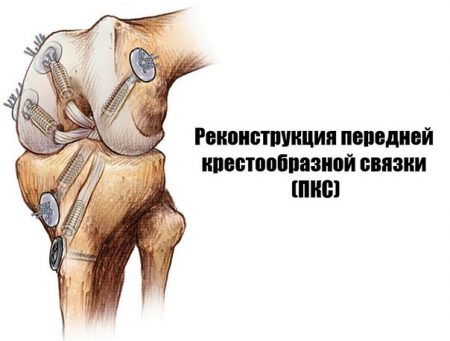
Наиболее надежным и эффективным методом терапии является оперативное вмешательство – пластика крестообразной связки. Эта процедура подразумевает замену разорвавшихся волокон на трансплантат из собственных или искусственных тканей, который не уступает по прочности своей связке.
В современных условиях травматичность и объем разрезов сведены к минимуму благодаря методу артроскопии.
Этот способ проведения операции на коленном суставе включает введение в полость сочленения камеры и хирургических инструментов. Несколько проколов по периферии сустава быстро заживают и не оставляют косметических дефектов.
Пластика передней крестообразной связки методом артроскопии имеет определенные показания, на которые будет ориентироваться травматолог при выборе метода лечения. К ним относятся:
- Полные отрывы ПКС от места её прикрепления к костям.
- Разрывы через всю ширину волокон связки.
- Частичные повреждения при неэффективности консервативной терапии.
- Застарелые травмы с повторяющимися эпизодами дискомфорта и болей в суставе.
- Неэффективность других методов хирургического лечения, ранее проведенных операций, рецидивы после лечения.
- Лигаментоз коленного сустава.
Эти состояния требуют проведения пластики. Операция чаще всего проводится с применением трансплантата из сухожилия собственной четырехглавой мышцы бедра.
Преимуществами такого способа являются отсутствие реакций отторжения на трансплантат, близость места повреждения, значительный объем сухожилия, из которого забирают лишь небольшой фрагмент.
При ряде состояний организма пластика передней крестообразной связки колена может быть противопоказана. Врач должен комплексно обследовать пациента и выявлять все сопутствующие заболевания, чтобы не допустить возникновение осложнений. К противопоказаниям относятся:
- Стойкая контрактура коленного сустава. Сращение между собой элементов сочленения не позволит в должной мере провести вмешательство на связке.
- Тяжелое общее состояние больного: хронические заболевания сердечно-сосудистой, дыхательной, мочевыделительной системы, которые препятствуют проведению обезболивания и собственно операции.
- Аллергические реакции на компоненты наркоза – проблема устраняется врачом-анестезиологом с помощью подбора другого метода обезболивания.
- Гипотрофия сухожилия четырехглавой мышцы бедра – в этом случае применяется пластика с помощью другого трансплантата, включая аллотрансплантаты ПКС (полученные от донора посмертно).
- Гнойные заболевания кожи в области операции, трофические нарушения – вмешательство возможно только после лечения сопутствующей патологии.
Большинство противопоказаний устраняются совместной работой травматолога и врачей других специальностей, состояние пациента компенсируется и начинается подготовка к пластике ПКС.
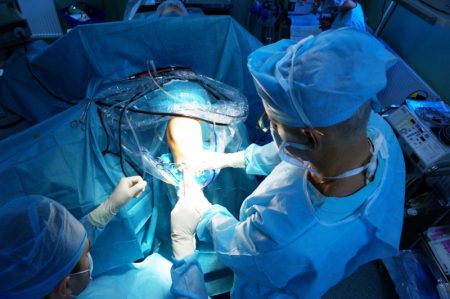
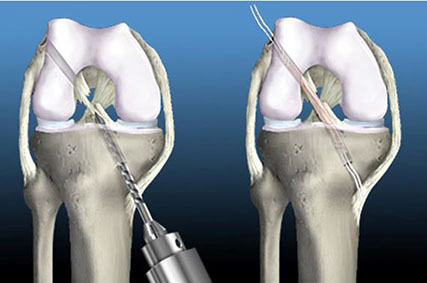
Первым этапом операции является обезболивание, которое может проводиться местно в области коленного сустава или методом общего наркоза с отключением сознания человека.
После проверки чувствительности в месте вмешательства производят подготовку операционного поля, а затем создают проколы кожных покровов и подлежащих мягких тканей для последующего введения инструментов.
Полость сустава наполняется физиологическим раствором, который растягивает ткани между собой. Создается пространство для работы внутри полости с помощью мини-инструментов.
Внутренние структуры осматриваются с помощью камеры, этот этап называется ревизией капсулы сустава. После определения локализации повреждения производится удаление поврежденных тканей передней крестообразной связки, устранение сопутствующей патологии менисков.
Следующим этапом операции производится фиксация заранее подготовленного трансплантата. Вариантами новой структуры являются:
- Связка надколенника – для трансплантации забирается средняя порция волокон, направляющихся вниз к большеберцовой кости. Эта связка является продолжением мощного сухожилия четырехглавой мышцы бедра, её использование никак не сказывается на функции мышечного элемента.
- Подколенные сухожилия задней группы мышц бедра. Забираются ткани с помощью специального инструмента стриппера через небольшой разрез в 3 см на задней поверхности колена.
- При невозможности использования собственных тканей используются аллотрансплантаты – ткани, полученные от мертвого донора. Операции выполняются редко из-за риска отторжения пересаженных тканей.
Выделенная связка складывается пополам и фиксируется на кости в местах прикрепления собственной ПКС с помощью специальных швов.
Даже при использовании самых современных и безопасных методов оперативного лечения существует риск возникновения серьезных осложнений. К ним относятся:
- Контрактура коленного сустава – нарушения объема движений, связанное с заменой элементов сочленения, длительным обездвиживанием колена. Для профилактики патологии существует ряд реабилитационных мероприятий, направленных на восстановление подвижности.
- Артроз сустава – дегенеративное заболевание, которое сопровождается болью в передней части колена. Возникновение болезни связывают с забором сухожилия четырехглавой мышцы бедра.
- Отрыв трансплантата от места прикрепления – возникает при нарушении режима реабилитации, сильных нагрузках на новую связку. Устраняется путем повторной операции на суставе.
- Аллергические реакции на средства наркоза. Вероятность осложнения сводится к минимуму тщательным сбором анамнеза врачом-анестезиологом. При возникновении признаков аллергии медицинские работники в кратчайшие сроки устраняют патологическую реакцию.
- Отторжение трансплантата – возможно при применении чужеродных тканей донора. В нашей стране в подавляющем большинстве случаев применяют собственные ткани организма, отторжение которых невозможно.
Следуйте советам специалистов, обязательно укажите на эпизоды аллергии, сопутствующие заболевания других органов и систем. Эти мероприятия помогут избежать развития осложнений после пластики ПКС.
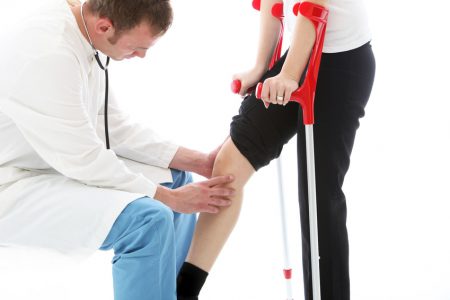
После проведенной операции всегда назначается комплекс реабилитационных мероприятий, принцип которых – ранняя бережная активизация движений в коленном суставе.
В раннем послеоперационном периоде нагрузка на новую связку должна быть минимальной – конечность обездвиживается на время фиксации трансплантата к кости. Для этих целей в современных условиях часто применяют ортезы и бандажи на коленный сустав. Устройства фиксируют колено, снижают объем движений, способствуют восстановлению утраченной функции.
После вмешательства на крестообразной связке рекомендуется передвигаться с помощью костылей. Спустя 1–2 недели назначается использование трости или других вспомогательных средств для ходьбы.
Постепенно увеличиваются нагрузки на сустав при помощи различных комплексов лечебной физкультуры. Выбор вида упражнений, кратности исполнения лежит на лечащем враче и физиотерапевте. Восстановление происходит более эффективно при сочетании гимнастики с электрофорезом противовоспалительных средств, магнитотерапией, иглорефлексотерапией и другими процедурами.
В позднем послеоперационном периоде отлично себя проявляют упражнения на беговой дорожке и велотренажере. Физиологический объем нагрузок обеспечивает правильное анатомическое формирование элементов сустава.
После успешного оперативного лечения и соблюдения рекомендаций врача вероятность полного восстановления крестообразной связки превышает 90%. К повседневным нагрузкам большинство пациентов возвращается через 4 месяца.
Спортивные упражнения рекомендуются к выполнению в полном объеме спустя 6 месяцев после вмешательства.
Восстановление прилежащих к суставу мышц зависит от активности выполнения лечебной гимнастики, комплекса проведенного физиолечения.
Читайте также:


