Перелом пальца на ноге и занятия спортом
Перелом пальцев на ноге легко получить при падении, неудачном прыжке и ударе тяжелым предметом. Травма нарушает работу плюснефаланговых суставов, после нее развиваются отдаленные последствия – вторичные артрозы и плоскостопие. Повреждение считается довольно распространенным явлением, а реабилитация после перелома пальца на ноге занимает 6-8 недель.
Симптомы
Помимо травматического воздействия, конечность бывает сломана из-за нарушения прочности костной ткани, такое случается при туберкулезе и остеопорозе.
Распознать перелом пальца стопы можно по следующим признакам:
- боль;
- отечность и деформация поврежденной фаланги;
- кровоизлияние под кожу или ногтевую пластину;
- местное повышение температуры;
- вынужденное положение пальца;
- нарушение двигательной функции;
- постукивание по фаланге вызывает острую болезненность.
Некоторые люди не спешат обращаться за медицинской помощью, считая повреждение пальца несерьезной травмой. Между тем, отсутствие лечебных мероприятий приведет к осложнениям. Это:
- формирование ложного сустава;
- остеомиелит;
- хрящевые наросты;
- деформация пальца;
- анкилоз плюснефалангового сустава.
Травма других пальцев стопы протекает с менее выраженными клиническими признаками. Например, если поломан мизинец, это не сразу будет заметно. Иногда человек обращается за помощью на следующий день, когда боль усиливается.
После перелома большого пальца появляется отек и посинение, которые захватывают соседние пальцы и распространяются на всю стопу.
Лечение
Операция необходима в случае смещения обломков, при открытой травме, многооскольчатом переломе. Во всех остальных случаях можно обойтись иммобилизацией и консервативным лечением.
После травмы накладывается гипсовая шина не только на сам палец, но и на всю стопу, с захватом нижних участков голени. Если сломана ногтевая фаланга, иммобилизация ограничивается наложением лейкопластырной повязки. При имеющемся смещении репозицию отломков проводят с помощью спицы оперативным путем.
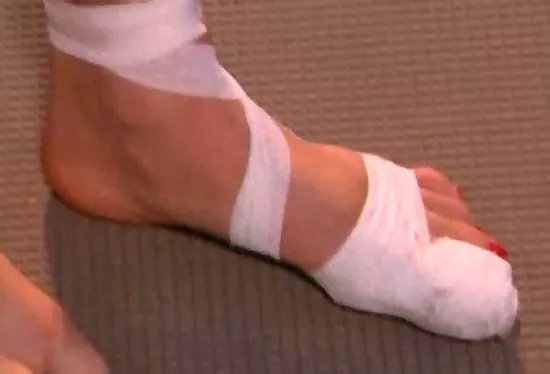
Вариант гипса на большом пальце
Поскольку в гипсовой повязке придется ходить 1-1.5 месяца, происходит атрофия мышц, нарушается подвижность суставов. Разрабатывать придется всю стопу, а не только один палец. Применяются реабилитационные мероприятия:
- лечебная физкультура;
- физиотерапевтические процедуры;
- ванночки для ног;
- массаж.
К реабилитации следует приступать после того, как кости окончательно срастутся. Сроки консолидации (полного восстановления костных структур) зависят от тяжести травмы и возраста пациента. Например, реабилитация после перелома пальца руки у пожилых людей продолжается более длительное время, чем у подростков.
Упражнения
Лечебная физкультура показана после снятия гипсовой лонгетки. Сначала человек может почувствовать некий дискомфорт, а пальцы ему покажутся непослушными. Гимнастика поможет устранить неприятные ощущения. Несложные упражнения выполняются ежедневно в течение 15-20 минут.
Рекомендуемый комплекс упражнений:
- Раздвиньте фаланги пальцев, через несколько секунд их соедините, расслабьте мышцы.
- Потяните носочки на себя, затем согните пальцы к подошвам.
- Встаньте, обопритесь руками о спинку стула. Приподнимитесь на носочки как можно выше, опуститесь на стопу. Затем оторвите пальцы от пола, постойте несколько секунд на пятках.
- Сядьте на стул, делайте круговые движения стопами в разных направлениях.
- Собирайте пальцами мелкие предметы: карандаши, камешки, болтики.
- Перекатывайтесь с пятки на носок и в обратном направлении.
- Следующее упражнение требует определенной сноровки. Поставьте ногу на пятку перед собой. На вдохе поднимите вверх только большой палец, другие пальцы согните в сторону подошвы. На выдохе опустите вниз большой палец, а остальные поднимите наверх. Сначала сложно будет выполнять это движение, но со временем все получится.
После снятия гипсовой шины нельзя нагружать больную ногу. Продолжительность занятий увеличивают постепенно. После перелома большого пальца ноги упражнения выполняются для всей стопы, также следует дополнительно тренировать коленные и голеностопные суставы – сгибать и разгибать конечности, делать вращательные движения.
Массаж
Для восстановления мышц и улучшения кровообращения используются массажные ролики для ног, которые продаются в ортопедических салонах. Имеющиеся уплотнения растирают пальчиком, не оказывая чрезмерного давления на ткани.

Если имеется возможность, лучше нанять профессионала и приступать к сеансам как можно раньше после снятия шины. Движения рук должны быть аккуратными, используются приемы поглаживания и растирания ребром ладони. Сначала проводят поверхностное воздействие, затем усиливают давление, чтобы добраться до связок и мышц.
Допускается использование ароматических масел во время массажа. Положительное воздействие окажут пихтовое и сосновое масло. После процедуры рекомендуется сделать теплые ванночки для ног.
Ванночки с солью
Вылечить травму стопы поможет солевой раствор умеренной концентрации. Для его приготовления в литре горячей воды растворяют 1 ст. ложку соли, лучше для этих целей взять морскую. Она оказывает противовоспалительное действие и благотворно влияет на костную ткань. Оптимальная температура воды – 37-38 градусов. Теплая ванна хорошо прогреет больное место и ускорит восстановление. После нее наступает положительный эффект – мышцы расслабляются, снижается чувствительность нервных окончаний.
Солевую ванночку принимайте 10-15 минут, после нее обмывать ноги не нужно. Промокните их сухой салфеткой и дайте ногам отдохнуть. Для усиления воздействия в воду добавляют отвары лечебных растений, пихтовых веток.
Во время процедуры конечность должна свободно располагаться в тазике, чтобы у человека была возможность ею подвигать.
Физиотерапия
В реабилитационный период показаны процедуры:
- УВЧ. Используется с целью прогревания тканей и усиления микроциркуляции. Улучшает обменные и репаративные процессы, ускоряет формирование костной мозоли.
- Магнитотерапия. Сеансы начинаются через несколько дней после травмы, при этом гипсовая повязка и металлические стержни не являются препятствием для их проведения. Процедура усиливает минерализацию костей, улучшает обмен кальция и фосфора, снимает отечность. Курс состоит из 10-15 сеансов.
- Интерференционные токи. На пораженный участок накладывают электроды, которые подают ритмичные импульсы различной частоты (от 0 до 100 Гц). После воздействия током улучшается кровообращение, трофика тканей, уменьшается болевой синдром, ускоряется движение лимфы.
- Парафиновые или озокеритовые аппликации. Тепловая процедура улучшает кровоток и ускоряет восстановление костной ткани. Кроме того, на коже стоп имеется более 70 нервных окончаний. Их раздражение положительно влияет на сердечно-сосудистую и эндокринную систему.
Общие рекомендации в восстановительный период
После снятия шины или лонгеты первое время нельзя сильно нагружать больную ногу, поскольку это может привести к новой травме неокрепшей стопы. Однако и полное бездействие также не рекомендуется. В раннем периоде восстановления придется передвигаться с опорой на палочку.
Заранее побеспокойтесь об удобной обуви без каблуков. Ее следует носить не только дома, но и на улице. Высокий каблук приводит к избыточной нагрузке на пальцы ног, а это чревато формированием большой костной мозоли и искривлением пальцев. Полезны специальные ортопедические стельки: они придадут ступне физиологическое положение и улучшат кровообращение.
Избежать перелома помогут элементарные меры безопасности, которые следует соблюдать при переносе тяжестей, катании на коньках и роликах.
Перелом пальца на ноге может получить любой человек. Нижние конечности весьма уязвимы к травматическим повреждениями. Вовсе не обязательно заниматься сложными видами спорта, чтобы сломать палец. Обычно таким травмам подвергаются большие пальцы. Однако иногда страдают и мизинцы. Каждое повреждение имеет определенные особенности и методы терапии.
Причины

Существует множество ситуаций, в которых человек может получить повреждение стопы. Такие травмы возникают в бытовых условиях или в рамках производственного процесса.
К провоцирующим факторам травм пальцев относят следующее:
- Интенсивный удар или падение на ногу тяжелого предметах;
- Спортивное повреждение, которое стало причиной форсированного переразгибания стопы;
- Неаккуратные движения;
- Удар ногой о какой-либо твердый предмет.

Классификация
Перелом пальцев ноги бывает закрытым или открытым. Обычно подобные повреждения не приводят к поражению кожи, а потому относятся к первой категории.
По локализации выделяют такие разновидности переломов:
- Большого пальца – часто сопровождается повреждением сесамовидной кости. Сложнее всего справиться с внутрисуставными поражениями.
- Среднего пальца – обычно страдает ногтевая фаланга. По линии разлома травма может иметь косой, поперечный или продольный характер.
- Указательного пальца – заключается в поражении одной или одновременно нескольких фаланг.
- Безымянного пальца – довольно редко наблюдается изолированно. Такая травма обычно сопровождается поражением мизинца. Также могут страдать и другие пальцы.
- Мизинца – обычно происходит повреждение проксимальной фаланги.

Переломы могут сопровождаться смещением или быть без него. В первую категорию входят такие разновидности травм:
- С вклиниванием костных элементов. Этот процесс характеризуется выраженной деформацией хрящей. Нередко формируются подсуставные трещины.
- С боковым смещением. Обычно такие переломы возникают в детском возрасте. Это обусловлено высокой степенью эластичности надкостницы. Эта разновидность перелома сопровождается сдвигом фрагмента кости в сторону.
- С продольным расхождением. Этот вид повреждения обусловлен травмированием мышечных тканей и связок.
- С продольным захождением. Такие нарушения наблюдаются довольно часто. Сокращение мышечных тканей стягивает прилегающие ткани. Это провоцирует сдвиг отломков.
Линия разлома локализуется на различных фрагментах фаланги. В отдельных ситуациях страдает сразу несколько фаланг.
По числу отломков переломы бывают такими:
- Безоскольчатые;
- Однооскольчатые;
- Двухоскольчатые;
- Многооскольчатые.

К безоскольчатым переломам обычно приводят падения. Одно- и двухоскольчатые являются следствием удара тупым предметом. Многооскольчатые обусловлены ударом о неровную поверхность.
Клиническая картина
Для такого повреждения характерны типичные проявления. Ключевые симптомы перелома пальца на ноге включают следующее:
- Интенсивная боль в пораженной зоне. Она значительно нарастает при касании;
- Сложности при движении. Человек испытывает трудности при попытке опереться на поврежденную ногу, ему сложно сделать всего несколько шагов;
- Выраженная отечность пораженного пальца и прилегающих мягких тканей. Эта зона увеличивается в размере и опухает;
- Изменение нормальной формы пальца. Он слегка изгибается или становится аномально неподвижным;
- Изменение цвета кожи поврежденного пальца. Этот участок ноги синеет, тогда как остальные – сохраняют обычный оттенок;
- Формирование гематомы. Она может локализоваться под ногтем или в другой области пораженного пальца;
- Аномальное положение пораженного пальца в отношении остальных;
- Осколки костных структур. Эти фрагменты видны при открытом переломе.

Признаки перелома пальца на ноге зависят от зоны поражения. При повреждении 2, 3, 4 фаланги боль проявляется незначительно. Многие люди не сразу замечают наличие проблем.
Если наблюдается перелом большого пальца на ноге, симптомы выражены довольно явно. Это можно объяснить прямой связью данного фрагмента со стопой. Именно такое повреждение наиболее сложно лечить.
Диагностика
Визуальный осмотр и анализ жалоб пациента не дают возможности поставить точный диагноз. Симптомы перелома пальца на ноге напоминают проявления ушиба и вывиха. Чтобы установить причины появления дискомфорта, проводится рентгенография.
Более точной методикой является компьютерная томография. Однако при переломах пальцев ног этот способ не применяют в связи с высокой стоимостью.
Первая помощь
Чтобы избежать негативных последствий, нужно принять адекватные меры. Первая помощь при переломе пальца на ноге включает такие действия:
- Обеспечить пострадавшему комфортное положение. Пораженную ногу нужно разместить на возвышении. Благодаря оттоку крови удастся предотвратить появление отечности, что поможет справиться с болью. Важно следить, чтобы пораженный палец на касался чего-либо. Для этого стоит опереть стопу на пятку.
- Дать анальгетик. В данном случае может использовать кетонал, анальгин или ибупрофен. Благодаря купированию болевого синдрома можно справиться с отечностью. Потому выпить препарат необходимо сразу после травмы. Многие лекарства не способны полностью устранить дискомфорт, однако существенно снижают его выраженность.
- Обеспечить иммобилизацию пораженного пальца. При подозрении на смещение фрагментов костей необходимо обездвижить травмированный участок. Для этого используют подручные приспособления.

Методы лечения
Что делать, если сломан палец на ноге? Если при обследовании был поставлен такой диагноз, нужно подобрать адекватную терапию. Схема зависит от числа пораженных костей и вида перелома.
Данный метод является достаточно простым, потому его применяют очень широко. Для этого используют гипсовую лонгету, которая захватывает заднюю часть голени и стопу. Это поможет исключить двигательную активность в голеностопе.
В данном случае можно обеспечить равномерное распределение нагрузки, когда человек находится в вертикальном положении. Этот метод лечения не требует госпитализации пациента.

Через 5-6 суток после травмы требуется опять посетить врача. Специалист снова выполняет снимок. Это обусловлено тем, что первоначальная отечность исчезает, и костные фрагменты могут смещаться, поскольку не обеспечивается их прочная фиксация.
Помимо этого, врач должен оценить степень чувствительности пальцев и надежность гипса. Если возникает потребность, используют новую лонгету.
Сколько носить гипс при переломе пальца на ноге? Если заживление проходит хорошо, через несколько дней палец полностью заживает, а гипс снимают. После этого делают контрольный снимок, который позволяет оценить состояние костной мозоли.
Если у человека наблюдается перелом пальца ноги со смещением, показано выполнение закрытой репозиции. Под этим термином понимают ручное сопоставление фрагментов костей. Если процедура не дала нужных результатов или у человека изначально был сложный перелом, показана операция.
Все хирургические манипуляции необходимо проводить под наркозом. Даже попытка вправления пораженного пальца ноги без анестезии вызывает серьезный дискомфорт.
Такое лечение перелома пальца ноги требуется при необходимости сбора фаланги по частям из отдельных элементов. Фиксация может осуществляться различными методами:
- Использование особой тонкой спицы вдоль пальца. Это приспособление поочередно просверливает все элементы и держит их в нужном положении. Когда кости срастутся друг с другом, спицу просто вынимают. Этот метод практически не вызывает болевых ощущений и может применяться в условиях поликлиники.
- Применение особой пластинки. На фалангу пальца помещают металлическое устройство с отверстиями для фиксирующих деталей. С его помощью закрепляют костные фрагменты. Пластинка представляет собой особый каркас сломанного пальца на ноге, который временно держит все элементы вместе. Когда они срастутся, пластину удаляют.

При переломе исключительно в зоне ногтевых фаланг, используют пластырную повязку. Эта часть стопы почти не выполняет опорных функций, потому потребность в слишком сильной фиксации отсутствует.
Палец крепят к соседнему при помощи нескольких слоев пластыря. Обычно манипуляцию применяют для 2, 3 и 4 пальцев. Иногда так фиксируют мизинец. Если наблюдается поражение средней или проксимальной фаланги, эта методика не подходит.
Чтобы устранить симптомы перелома пальца ноги, могут применяться особые медикаментозные средства. Чаще всего врачи выписывают такие препараты:
- Обезболивающие средства – помогают купировать болевой синдром;
- Лекарства с содержанием кальция – способствуют пополнению запасов данного элемента в организме;
- Антибактериальные препараты – показаны при открытых переломах и риске инфицирования.

Особенности реабилитации
Разрабатывать стопу после снятия гипса необходимо под контролем специалиста. Обычно врачи рекомендуют выполнение специальных упражнений, лечебный массаж и методы физиотерапии.
На полное восстановление после такой травмы может потребоваться несколько недель или 1 месяц. Такой период занимает реабилитация в случае отсутствия осложнений.
Сразу после снятия гипса необходимо начинать заниматься лечебной гимнастикой. Одним из наиболее действенных движений является перебирание пальцами ноги небольших предметов. Это упражнение помогает при поражениях нервов.
Важно следить, чтобы во время тренировок не возникало слишком сильного напряжения. Вначале занятия должны продолжаться 15-20 минут. Однако со временем их длительность может увеличиваться до 1 часа.
Сразу после сращения перелома рекомендуется сжимать и выпрямлять все пальцы стопы. Определенное время не стоит задействовать поврежденный палец. Но со временем и его подвергают нагрузкам.
Для улучшения кровообращения и профилактики атрофических изменений в ногах можно выполнять аккуратные поглаживания и сжатия. Важно следить за своими ощущениями – никакого дискомфорта быть не должно. Продолжительность воздействия не превышает 10 минут. Общий курс включает 10-15 сеансов.
Если перелом пальца ноги заживает слишком медленно, врач может рекомендовать средства физиотерапии.
К эффективным процедурам стоит отнести следующее:
- УВЧ-терапия – позволяет устранить боль, наладить трофику тканей, активизировать метаболические процессы и кровоток в капиллярах. Этот метод является одним из самых действенных при борьбе с переломами.
- Магнитотерапия – запускает процессы регенерации, предотвращает патологии костных тканей, справляется с отечностью.
- Интерференционные токи – стимулируют трофические процессы, помогают справиться с гематомами и восстановить кровообращение.

Похожее действие оказывают солевые ванны. Они помогают предотвратить отрицательные последствия и появление костной мозоли. Также эта процедура справляется с локальными воспалениями и уменьшает отек.
Осложнения
Если сразу не начать лечение перелома пальца на ноге, есть риск неприятных последствий для здоровья. Также осложнения могут быть связаны с нарушением схемы терапии. Если сращение костей происходит неправильно, формируется костная мозоль. Под этим термином понимают появление аномальных тканей в зоне сращений. Иногда такое образование превышает размеры фаланги.
Рост заместительных тканей связан со слабостью костей. Мозоль помогает компенсировать дефицит прочности, но вызывает у пациента серьезный дискомфорт. Она является причиной болей, снижает двигательную активность, создает сложности с выбором обуви. Также это образование является дополнительным источником воспалений и повышает риск травмирования.

Если причиной мозоли является нарушение репозиции, возникает необходимость в повторном вмешательстве. В такой ситуации заживление длится более длительный период времени. При появлении костного дефекта повторное хирургическое вмешательство сопряжено с угрозой воспалительного поражения тканей.
Помимо этого, существуют такие осложнения переломов:
- Ложный сустав – связан с осколочными повреждениями. Некоторые элементы стираются, превращаясь в составляющие кости. Они не связаны друг с другом, а зона между ними называется ложным суставом. Между элементами нет хрящей, что приводит к воспалению. Этот процесс сопровождается снижением функций пальца и стопы. При поражении верхней фаланги есть риск врастания ногтя.
- Остеомиелит – одно из наиболее опасных последствий. Оно связано с нарушением техники лечения открытого перелома. Вредные микроорганизмы проникают в костные ткани и провоцируют их воспаление. Обычно инфицирование происходит через открытое повреждение. В более редких случаях это осуществляется гематогенным способом. Чтобы предотвратить развитие болезни, нужно провести правильную первичную обработку. Если заражение все же случилось, проводится серьезное антибактериальное лечение. В сложных ситуациях выполняется разгерметизация костей.
- Анкилоз – развивается вследствие воспалительного поражения тканей. Спустя некоторое время суставы костенеют и становятся менее подвижными. Это состояние может приводить к потере чувствительности пальцев ног. Иногда они становятся полностью неподвижными. Это влечет отмирание тканей. Справиться с этим дефектом помогает протезирование.
- Укорочение кости – становится результатом неверного сращения. Нарушение техники репозиции с дальнейшим обездвиживанием надежно закрепляет фрагменты в неверном положении. Возможность опираться на ногу снижается, появляется болевой синдром при движении. Риск получить новый перелом резко увеличивается. Устранить нарушение поможет очередная репозиция. Однако хрупкость пораженного фрагмента сохраняется.
Профилактика
Чтобы не допустить перелома, нужно соблюдать такие рекомендации:
- Обувь должна быть комфортной и соответствовать ноге по размеру;
- В рационе должны присутствовать продукты с содержанием кальция. Полезно употреблять кисломолочные продукты, капусту, фасоль, яблоки и т.д. Они обеспечат нормальную работу организма;
- В дополнение к правильному питанию принимать витамины С, В12, D;
- Соблюдать правила безопасности в местах с высокой вероятностью травмы. К ним относятся спортивные площадки, опасные производства;
- Систематически проходить медицинские осмотры. Они помогают обнаружить хронические патологии, которые могут спровоцировать ослабление костей и получение внезапных травм.

Теперь вам известно, что делать, если сломал палец на ноге. При получении серьезной травмы нужно вызвать скорую помощь и впоследствии придерживаться всех рекомендаций врача. Благодаря этому удастся предотвратить опасные осложнения и добиться быстрого заживления.

По статистике, перелом пальца ноги занимает больше 5-7% от остальных травм нижних конечностей. Многие считают эту травму легкой и неопасной, однако при несвоевременной помощи, перелом может привести к инвалидности.
Строение стопы
Стопа человека состоит из 26 костей и включает в себя три отдела:
- Фаланги пальцев (14 костей).
- Каждый палец состоит из трех фаланг, только большой палец имеет 2 широкие трубчатые кости.
- Все косточки пальцев соединяются с остальной стопой суставами ближних фаланг.
- На мизинце верхние две фаланги часто могут срастаться, но это никак не влияет на движение.
- Предплюсна (7 костей, формирующие пятку и соединение с голенью).

В отдел входят следующие кости:
- кубовидная;
- клиновидная;
- ладьевидная;
- таранная (высокая кость);
- пяточная (крупная кость).
Пяточная кость принимает на себя всю нагрузку, удерживает равновесие, распределяет вес. Кость крепится при помощи множества связок и сухожилий и имеет 6 суставов. Таранная кость соединяет голень и стопу, имеет 5 сочленений суставов, без мышц. Эта кость позволяет человеку поворачивать ногу до 90 градусов, поднимать ее и опускать.
Ладьевидная кость находится рядом с таранной и формирует подъем стопы вверх. Сустав формируют 3 клиновидные и кубовидные кости, соединенные сухожилиями с ладьевидной.
Плюсна кость состоит из 5 трубчатых костей, которые составляют среднюю часть стопы и формируют ее свод. Первая кость плюсны утолщенная, вторая кость длиннее всех остальных. Весь отдел отвечает за движение пальцев.
Косточки плюсны имеют форму пирамиды, их передние части округленные. Округлые головки костей соединены суставами с фалангами, а у основания — с костями предплюсны.

Ближние части костей соединены с фрагментами заднего отдела стопы.
Причиной развития вальгусной деформации стопы является нарушение функционирования первой плюсны. Возникает вальгус при солевых отложениях на головке первой фаланги.
Слаженную работу всего голеностопа обеспечивают не только сухожилия, связки и суставы, но и мышцы, нервные окончания, сосуды.
Мышцы отвечают за разгибание и сгибание пальцев, кроме большого, и находятся в тылу плюсны. На подошве стопы имеются и другие мышцы, отвечающие за приведение и отведение пальцев, сгибание стопы.
Связочный аппарат
Вся система суставов обеспечивает необходимую функциональность стопы.
- Предплюсно-плюсневые — Мелкие плоские суставы с ограниченной подвижностью. Они образуют основание стопы, при помощи связок в предплюсне.
- Межфаланговые — Обеспечивают неподвижность фаланговых костей.
- Подтаранный — Малоподвижен, находится в заднем отделе стопы, обеспечивая свод таранной и пяточной костей.
- Плюснефаланговый — Шаровидный сустав, позволяющий сгибать и разгибать пальцы.
- Таранно-пяточно-ладьевидный — Соединяет три кости с осью вращения. Стопу можно вращать наружу и вовнутрь.
- Голеностопный — Крупный сустав, соединяющий три кости. Образует блок между голенью и таранной костью. Сустав прикреплен к хрящу, сбоку образует связки.
- Все вращательные и сгибательные движения ноги происходят за счет голеностопа. Вся нагрузка во время ходьбы, бега ложиться на голеностопный сустав.

Стопа выполняет 3 функции:
- Опорная — способность препятствовать давлению опорной поверхности.
При нарушении функции человек испытывает сильную боль при беге или прыжках. При ходьбе стопа выполняет толчковую функцию — ускорение передвижения. - Амортизационная — сглаживает толчки при ходьбе, беге. Она оберегает суставы от повреждений. Если свод стопы низкий, то функция снижена, развиваются болезни костей, суставов, иногда внутренних органов.
- Балансировочная — обеспечивает полный охват поверхности опоры и сохранения положения тела человека при движении.
Причины перелома пальца
Травме, в основном, подвергаются большой палец или мизинец.
Причины травматизации:
- падение или прыжок с высоты;
- сильный удар о твердый предмет (мебель, камень);
- травма на производстве;
- попадание под колеса велосипеда или машины;
- туберкулез, остеопороз;
- во время спортивных занятий.
Другие причины — хождение в неудобной, тесной обуви, спотыкание.
Признаки перелома пальца

Симптомы отличаются в зависимости от тяжести травмы и ее локализации. При переломе первой фаланги пострадавший чувствует сильную боль в пальце, а при трещине фаланги мизинца боль не ощущается. Человек может даже и не знать о трещине, кость зарастает сама без фиксации и гипса.
Общая симптоматика при переломах пальцев ног:
- Воспаление: припухлость и покраснение мягких тканей, повышение температуры в месте перелома;
- Резкая и сильная боль в пальце во время попытки движения или при прикосновении;
- Неправильное положение костей пальца;
- Невозможность опоры на ногу, ограниченность движения пальца или неподвижность;
- Гематома в области поврежденной кости, кровоизлияние, синюшный цвет кожи;
- Неестественная подвижность пальца;
- Положительный симптом Якобсона: усиление болевого синдрома при пальпации головки кости плюсны;
- Укорачивание пальца при осколочном переломе;
- Выраженное пульсирование или подергивание больного места;
- Открытая рана с костными обломками при открытом переломе.
Если с момента травматизации прошло немного времени, при физическом осмотре поврежденной стопы наблюдается хруст костных фрагментов. Происходит это из-за трения краев сломленных косточек. Переломы пальца сочетаются с вывихами фаланговых суставов, растяжением или повреждением связочного аппарата.
Как отличить перелом о ушиба
Определить: перелом пальца это или ушиб, можно по нескольким параметрам:
- движение;
- форма фаланги;
- кровоизлияние;
- особенности болевого синдрома;
- окраска кожи в месте ушиба, отечность.
При ушибе пальца клиническая картина следующая:
Боль в пальце сильная, нередко отдает в близлежащие отделы стопы. При пальпации боль усиливается и не проходит даже спустя час-два.
Неестественное положение пальца, деформация пальцевых фаланг.
Пострадавший ощущает сильную пульсацию и вздутие пальца.
Пациент не может пошевелить пальцем, при попытке опереться на ногу испытывает сильную боль. Для облегчения симптомов, пострадавший фиксирует палец в одном положении.
В месте перелома появляется отек и гематома, кожа приобретает синюшный оттенок, под ногтем видны кровоизлияния. Отек не спадает несколько недель.
К кому нужно обратиться за помощью

При подозрении на перелом пальца необходимо обратиться к травматологу, хирургу-ортопеду или терапевту по месту проживания. Терапевт после осмотра направляет к узким специалистам, если диагноз подтвердился.
Классификация переломов пальца
В классификации представлено большое количество видов переломов, но важное значение для клинической картины имеют только несколько.
В зависимости от причин разлома выделяют:
- Травматические (вследствие травмы).
- Патологические (в результате снижения прочности костей).
В зависимости от места разлома кости на фаланге выделяют:
- основной;
- средний;
- ногтевой;
- сочетанный.
По количеству обломков кости выделяют следующие виды переломов:
- Однооскольчатые и двухоскольчатые (после сильного удара о тупой предмет).
- Многоосколочные (результат сильного удара о тупой предмет с бугристой поверхностью).
- Безосколочные (в результате чрезмерной нагрузки на фалангу при падении).
По линии излома фаланги имеется отдельная классификация:
- поперечные;
- продольные;
- косые;
- винтообразные;
- S — образные и T — образные.
По характеру повреждения кожи обломками:
- открытые;
- закрытые.
Они в свою очередь делятся на переломы со смещением и без смещения. Открытые переломы всегда идут со смещением, это подтверждается ранами на коже, которые не могут возникать без наличия костных обломков.
Переломы со смещением делятся на следующие подвиды: 
Угловое смещение — Чаще наблюдаются у детей раннего возраста из-за мягкой растущей надкостницы. Кость повреждается только с одной стороны, вторая часть остается сохранной за счет удержания надкостницей. Осколки фаланги смещены в противоположную от перелома сторону.
Продольное расхождение обломков — Такая патология встречается редко, этому способствуют проблемы со связочным аппаратом у человека.
Продольное захождение обломков — Захождение обломков фаланги встречается часто. Близлежащие мышцы и связки стягивают осколки и сдвигают так, что сломанный палец становится короче.
Вклинивание обломков — Такие повреждения составляют треть всех переломов пальца стопы. Обусловлено это тем, что сила давления при травме совпадает с естественной осью пальца, а соседние суставы принимают всю нагрузку на себя.
При этом суставы соседних фаланг сильно травмируются, образуют трещины, а хрящ деформируется. Такое повреждение часто путают с закрытым переломом, без какого-либо смещения.
Неотложная помощь
Помощь заключается в том, чтобы купировать сильную боль и обработать рану, при необходимости — обеспечить неподвижность ноги.
Порядок оказания помощи пострадавшему:
Лечить перелом самостоятельно — не рекомендуется!
Диагностика

Деформацию фаланги легко обнаружить при наружном осмотре стопы. Остальные виды трещин и переломов обнаружить без помощи технических средств невозможно. Пациент должен появиться у травматолога или хирурга, который определит точный вид травмы и ее срок давности.
Для уточнения вида перелома пальца, пострадавшему потребуется сделать рентгеноскопию стопы в двух проекциях. После получения достоверных результатов обследования, врач определит вид перелома и назначит лечение.
Лечение
После получения данных обследования и наружного осмотра назначают лечение. Метод и схема лечения подбираются в индивидуальном порядке, в зависимости от вида перелома, его локализации.
Например, если была обнаружена трещина, которая может пройти самостоятельно, без какого-либо лечения. Или на ноге были проведены операции, не связанные с переломом. 
Главный недостаток гипса — потеря формы при намокании, переохлаждение в зимний период. Все эти факторы замедляют рост костной мозоли.
Длительность ношения гипса зависит от степени тяжести перелома, его вида и наличия осложнений. При закрытом неосложненном переломе гипс накладывается на 2-3 недели. Полное сращение костей происходит спустя месяц после получения повреждения.
Если перелом пальца был с многочисленными осколками, со смещением, то гипсовая иммобилизация длится месяц, а полное срастание и восстановление наступает спустя 2 месяца.
При открытых переломах требуется открытая репозиция костей, поэтому загипсованным человек будет около 8 недель, а окончательное восстановление произойдет спустя два с половиной месяца.
Выздоровление замедляется, если возникли осложнения. Например, остеомиелит. Для пациента потребуется провести операцию, восстановление после которой займет еще 30 дней. Это только при условии, что остеомиелит был устранен полностью.
В течение всего срока лечения, пациенту необходимо ходить на костылях или использовать трость-палку.
По результатам рентгеноскопии, оценки состояния костей стопы, врач решает — можно ли опираться на сломанную конечность или нет.
Оперативные методы

Операция необходима в следующих случаях:
- открытый перелом;
- многооскольчатый перелом;
- закрытый со смещением;
- остеомиелит;
- неправильное срастание фрагментов.
Применяются следующие терапевтические методы:
Скелетное вытяжение — Выполняют, если нет возможности сделать закрытую репозицию. Под местным наркозом, через кожу и обломки костей проводят капроновые нити, которые натягивают обломки в правильном положении. Концы нитей образуют кольцо, которое держится на крючке гипса. В таком состоянии пациент пребывает 3 недели, после этого нити извлекают и накладывают гипс повторно, еще на три недели.
Открытая репозиция — Это полноценная операция, во время которой кости и обломки соединяются посредством винтов и шурупов, пластин, спиц, проволоки. После операции больной ходит в гипсе еще 4 недели.
Закрытая одномоментная репозиция — Применяется при переломах пальца без смещения ногтевой фаланги. Это вправление костей в естественное положение, до травмы. Проводится под анестезией, так как процедура болезненная. Удачно вправить кости нередко получается только с третьего раза. Для репозиции применяют тракционные аппараты. После операции проверяют положение и подвижность костей, если все в порядке, стопу иммобилизуют лонгетой до полного восстановления.

Полимерная повязка применяется при переломах большого, среднего, пальца или мизинца. Она фиксирует палец в неподвижном состоянии и не мешает в повседневной жизни. Особенно пластырная повязка незаменима для перелома мизинца, когда нет смысла крепить гипс на всю стопу.
Повязка не ограничивает человека в передвижении и защищает фалангу от внешних воздействий.
Медикаментозная терапия
В лечении переломов используют три типа лекарств:
- противовоспалительные;
- обезболивающие;
- хондропротекторные.
Их принимают внутрь и местно, на болезненную область.
Действие препаратов обеспечивает:
- стимуляцию процессов восстановления поврежденных тканей;
- улучшение солевого обмена в костях (кальциево-фосфорного);
- восполнение дефицита кальция;
- устранение воспаления.
Пациенту назначают: Хондроитин, Терафлекс, Кальцемин, Витамин Д3, Глюконат кальция, Найз, Нурофен, Дексалгин.
Для местного воздействия на воспаленный участок: Траумель-гель, Найз-гель, Вольтарен.
Гель наносят три раза в день.
Лечение в зависимости от вида перелома
- ноготь очищают от кровяных сгустков;
- фиксируют обломки;
- присоединяют сломанный палец к соседней фаланге;
- удаляют ноготь (если обширное кровоизлияние).
Если сломано несколько пальцев сразу, то накладывают гипсовую пластину и лангету.
Обеспечивается иммобилизация сустава спицами, наложение гипса на 4-8 недель.
Требуется наложение пластырной повязки на 2-3 недели.
- обеззараживание раны;
- вакцинация против столбняка;
- репозиция костных обломков;
- наложение гипса.
Проводят репозицию всех костных обломков и гипсуют стопу.
Восстановление

Период реабилитации длится до двух месяцев. Весь срок пациенту необходимо соблюдать ограничения при нагрузках и передвижениях, избегать длительных прогулок, занятий спортом.
Рекомендации в период восстановления:
- исключить из рациона продукты, вымывающие кальций из организма (кофе, газированные и алкогольные напитки);
- употреблять продукты, насыщенные кальцием (рыба, творог, яйца, овощи);
Посещать физиотерапевтический кабинет:
- УВЧ-лампы — для ускорения регенеративных процессов, обмена веществ — до 15 сеансов;
- Содовые и солевые ванны — для устранения костной мозоли после гипса — до 15 процедур;
- Аппликации озокеритом или горячей солью — для улучшения кровообращения;
- Лечебная гимнастика на все пальцы, кроме сломанного — для профилактики контрактуры — до 20 занятий;
- Механическая терапия (после гипса) — для восстановления моторики фаланг — по 30 минут в день, 25 занятий.
Осложнения
Неблагоприятные исходы даже легких переломов возникают при несвоевременной помощи, при игнорировании травмы пациентом (когда человек не знал о переломе, или просто пустил все на самотек).
Последствия длительного несращения или неправильного срастания:
- Образование гематомы;
- Деформация пальца с нарушением его подвижности;
- Появление костной мозоли;
- Деформация суставов, их неподвижность, анкилоз — неправильное сращение обломков костей в один фрагмент;
- Остеомиелит, сепсис — после недостаточного обеззараживания раны;
- Ложные суставы, подвижность обломков фаланги.
Гангрена — опасное последствие, при котором отмирают ткани в связи с отсутствием кровообращения, результате неправильного срастания.
Все эти факторы оттягивают сроки реабилитации человека, единственный выход — разрушение неправильно сросшихся фрагментов и новая их репозиция. При остеомиелите, сепсисе и гангрене — терапия выстраивается индивидуально, в зависимости от состояния человека.
Прогнозы
При вовремя начатом лечении, прогнозы на выздоровление и реабилитацию — благоприятные.
Если пациент занимался самолечением и не обращался к врачу, обычный перелом пальца может привести к инвалидности.
Читайте также:
- Нужна ли операция при разрыве передней крестообразной связки коленного сустава
- Плоскостопие 1 степени с артрозом таранно-ладьевидных сочленения 1 степени
- Хрустят суставы на ногах при ходьбе что делать
- Мумие при артрите коленного сустава
- У ребенка исчезает гипертонус сгибателей нижних конечностей в возрасте


