Перелом основание роста ноги
Перелом — виды, признаки и первая помощь





Перелом ноги (перелом костей ноги) – травма, в результате которой повреждается ее костная ткань. Возникает в процессе спортивных тренировок, а также является следствием аварий, падений, ушибов и других видов воздействия. Перелом ноги может произойти на различных участках нижней конечности. При этом важно правильно определить вид перелома и уметь оказать первую медицинскую помощь.

перелом костей ноги
Виды переломов ноги
По этому признаку переломы подразделяются на:
•полный без смещения;
В зависимости от места повреждения различают:
По признаку особенностей расположения линии перелома он делится на:
•косой – ось перелома расположена под углом;
•винтовой – ось повреждения имеет спиралевидную форму.
В отдельной категории находится разделение переломов, в результате которых произошли отколы фрагментов костей. Различают:
•полифокальное повреждение – травма, в результате которой отделилось 2 и более обломков костной ткани;
•вколоченное повреждение – фрагменты костной ткани вонзаются друг в друга;
•оскольчатое повреждение – характеризуется возникновением осколков в результате перелома;
•раздробленное повреждение – травма, повлекшая образование множества мелких осколков;
•компрессионный перелом – травма, возникшая в результате сильного сжимания нижней конечности.
Отдельное место в изучении переломов ноги занимает тема открытого и закрытого перелома, перелома со смещением и без него, а также компрессионного перелома.
Отличительная особенность данного вида перелома — целостность кожного покрова.
Такой перелом ноги сложно отличить от ушиба и вывиха. Однако, сделать это крайне важно, так как при наличии перелома больной нуждается в принятии немедленных мер доврачебной помощи и срочном осмотре специалиста.
Определить закрытый перелом можно по ряду отличительных черт:
•при прощупывании появляется хруст;
•увеличивается подвижность конечности в местах, где ее быть не должно;
•на месте перелома кожа темнеет.
Различают два вида закрытого перелома – со смещением и без смещения. Характерный признак первого – изменение формы ноги, второго – ее удлинение.
Характеризуется нарушением целостности кожи на месте перелома, выступом фрагмента кости за пределы кожного покрова.Это наиболее опасный вид переломов из-за большой вероятности инфицирования раны. Также признаками открытой формы перелома являются ноющая боль, отек, кровотечение.
Дополнительные симптомы, свидетельствующие о наличии открытого перелома:
•пульсация на месте раны;
•ослабление организма и слабость;
•возможное появление гнойных выделений;
При этом виде перелома происходит сдвиг кости от своего первоначального положения. Различают полное и неполное смещение. При полном смещении фрагменты костей отсоединяются друг от друга и создают угрозу травмирования других органов, нервов и сосудов. В этом случае степень опасности определяется еще и особенностями расположения линии перелома (см. выше). При неполном смещении обломки костей закреплены надкостницей. Перелом со смещением можно диагностировать без проведения рентгена по следующим признакам:
•при открытом переломе – наличие осколков костей в ране;
•при закрытом переломе – возможность удлинения конечности;
•чрезмерная двигательная способность;
Лечение проводится посредством операции репозирования. Оно подразумевает восстановление целостности костных тканей. Операции всегда предшествует рентгеноскопия. Снимок дает полную картину повреждения: где сломалась и насколько сместилась кость, есть ли обломки кости.
В процессе операции кость совмещается. Иногда для этого требуется применение дополнительных конструкций. Далее лечение проводится посредством наложения гипса или применения вытяжки. Если вовремя не заняться лечением перелома со смещением, может начаться воспаление, что приведет к крайне тяжелым последствиям.
Признаки перелома
В большинстве случаев наличие перелома подтверждается возникновением следующих симптомов:
•острая боль пронзающего характера, особенно выраженная при попытке наступить на ногу;
•ограничение двигательной возможности;
•потемнение кожи, возникновение синяков и отеков;
• хруст, появляющийся из-за трения обломков костей между собой;
• возникновение аномальной подвижности в месте перелома;
•способность различить обломки костей при прощупывании – при наличии смещения;
•рана, кровоточивость – при открытом переломе;
•неестественное положение ног;
•высокая температура тела;
•после заживления нога становится короче, чем была изначально;
•частичное нарушение функциональности и небольшая припухлость – при переломе костей стопы;
•полная утрата функций коленного состава – при травме надколенника.
Поскольку многие из вышеперечисленных признаков проявляются и при других видах повреждений, необходимо отнестись к ним с повышенным вниманием, чтобы точно исключить либо диагностировать перелом. Это важно, в том числе, для правильного оказания первой помощи.
Оказание первой помощи
Правильное и своевременное оказание доврачебной помощи – залог результативности последующего лечения, а также успешного и быстрого восстановления после травмы. Для начала необходимо определить тип перелома – открытый или закрытый. Сразу можно дать пострадавшему обезболивающие препараты и вызвать скорую помощь.При открытом переломе необходимо действовать оперативно, в первую очередь, остановив кровотечение. Артериальное кровотечение (быстротечное, кровь алого цвета) можно остановить посредством зажатия сосуда рукой на 5 см выше места травмы. Если этого не сделать, то потеря крови может стать для больного роковой. Затем на это место накладывается жгут. Держать его можно не более 2-х часов. Более длительное использование жгута чревато омертвением тканей. Венозное кровотечение (кровь темного цвета, течет медленно) требует иного подхода. Жгут должен быть наложен ниже места перелома.

первая помощь при переломах костей
Самое главное – предотвратить развитие инфекции. Для этого можно применить антибактериальную мазь (стрептоцид) и сделать перевязку стерильным бинтом.
Теперь сломанная конечность фиксируется при помощи шин. Нельзя пытаться самостоятельно вправить поврежденную кость – это может привести к дополнительным травмам.
После фиксации необходимо перевезти больного для оказания квалифицированной медицинской помощи.
Диагностика переломов
Для правильного определения типа перелома, постановки диагноза и назначения соответствующего лечения, применяется следующая последовательность процедур:
•предварительная постановка диагноза;
•уточнение диагноза при помощи рентгена;
•в случае необходимости – компьютерная или магнитно-резонансная томография.
Лечение перелома костей
Методы лечения переломов зависят от их типа и сводятся к восстановлению целостности костей ног и их правильному расположению. При этом поврежденная конечность подлежит надежной фиксации. Больному назначаются обезболивающие лекарства и препараты, содержащие кальций.
Для перелома без смещения достаточно наложение гипсовой повязки.
Для восстановления конечности после перелома со смещением, в кость вставляется спица для ее вытягивания в нужном направлении, затем конечность подлежит фиксации.

лечение перелома костей
Продолжительность срастания костей после перелома – несколько месяцев в зависимости от степени тяжести травмы, от количества мест повреждения и т.д. В это время пациент проходит курсы физиотерапии, массажа, лечебной физкультуры. Передвигаться в первое время после удаления спиц он сможет при помощи костылей. Пациентам пожилого возраста спицы после восстановления не удаляют в силу повышенной хрупкости костей.
Более радикальный, хирургический метод вправления костей используется нечасто из-за плохой переносимости пациентами и повышенной сложности операции.
Лангетка (шина) – простой способ фиксации поврежденной конечности, доступный для изготовления и наложения в домашних условиях. Лангетка может использоваться на любом участке конечности и значительно ускорить восстановительный процесс. Это съемная повязка со специальными фиксаторами. Она практична и удобна в применении.В лангетке домашнего изготовления в качестве креплений выступают обычные бинты. Для того чтобы самостоятельно сделать ее дома, необходимо отрезать кусок бинта и наложить на него заранее подготовленный гипс. Чтобы увеличить жесткость лангетки, на нее накладывают еще несколько слоев марли и складывают их к центру фиксатора.
Использование лангетки обеспечивает надежную фиксацию конечности и способствует правильному срастанию костей.



Отек возникает вследствие застоя жидкости в организме. Это характерное явление после перелома ноги, зачастую остающееся долгое время после выздоровления. Причиной возникновения отеков является нарушение кровотока в процессе травмирования костей, мышц, тканей, связок, а также сбой выработки и оттока лимфы. Явление скопления лимфы в результате нарушения ее циркуляции называется лимфостазом. Он способствует появлению таких осложнений как фиброзы, кистозы, язвы, слоновая болезнь. При возникновении отечности необходимо проконсультироваться со специалистом.Традиционные способы лечения подразумевают использования различных кремов и мазей, нормализующих лимфоток, таких как гепариновая, ихтиоловая и т.д. Процесс лечения дополняется физиотерапией (электрофорез, фонофорез, УФ-облучение, электростимуляция мышц) и массажем.
Кроме традиционных методов существуют народные и альтернативные способы лечения.
Реабилитация
Сроки заживления переломов варьируются в зависимости от нескольких факторов, в числе которых вид перелома, возраст и общее состояние здоровья пациента, месторасположение и размер поврежденных костей.Одним из самых тяжелых состояний является перелом шейки бедра, при котором больной находится неподвижным в течение полгода, а восстановительный период после заболевания длится несколько лет.
Переломы голени заживают быстрее – за 10-12 недель. Однако пациент еще долгое время не может передвигаться без помощи дополнительных устройств.
Пальцы стопы срастаются за 2-3 недели.
Выполнение лечебной гимнастики наряду с другими методами реабилитации является необходимым условием для восстановления после травмы ноги. Важными правилами при выполнении упражнений являются следующие:
•нагрузки необходимо увеличивать постепенно;
•при выполнении упражнений не должно возникать болевых ощущений;
•гимнастику начинать не ранее, чем через 5-7 дней после освобождения конечности от гипса;
•мышцы предварительно необходимо разогреть.
Начинать следует с самых простых упражнений – махов, ходьбы и т.д. Через несколько недель гимнастику можно дополнить упражнениями на тренажерах.
Массаж после перелома необходим в целях восстановления кровообращения, оттока лимфы и избавления от отечности. Важно разработать мышцы путем плавных пластичных маневров. Хорошо делать это с использованием кедрового масла. Оно снимает тонус в мышцах, обладает обезболивающим действием, нормализует кровообращение, способствует регенерации тканей.
Травма ноги в редких случаях заканчивается переломом костей. Повреждение костей в стопе возможно в любом возрасте, но чаще диагностируется у стариков и женщин после 45 лет. Чем опасен перелом стопы, и какие его виды бывают, должен знать каждый, чтобы своевременно оказать помощь пострадавшему.
Особенности повреждения
За прошедший год, с повреждением стопы в травмпункт обратилось всего 10% пациентов. Такой маленький процент обусловлен анатомическими особенностями строения стопы. Кости, из которых состоит нижняя часть ноги, имеют небольшой размер и располагаются очень близко друг к другу.
Причинами перелома могут стать непрямые повреждения:
- Прыжок с качели или любой возвышенности;
- При ходьбе подворачивание ноги;
- Падение на ногу тяжелого предмета.
У подростков и людей в пожилом возрасте перелом стопы может обуславливаться плоскостопием, неверной опорой на конечность. При несвоевременном лечении, травма вызывает артроз, и человек теряет способность нормально двигать ступней на всю жизнь.
В группу риска попадают люди, жизнь которых связана со спортом, женщины после 45 лет и старики. У женщин после климакса происходят гормональные изменения. Организм перестает в обычных объемах усваивать кальций и фтор. Костная ткань теряет прочность, становиться хрупкой и уязвимой. Любое механическое воздействие на стопу вызывает перелом.
Дети страдают в основном из-за активных игр. Ребенок получает травму, прыгая с качели или любого строения. Также стопа может повредиться при падении на нее тяжелого предмета. С такими травмами в медицинские учреждения чаще обращаются мужчины, деятельность которых связана со строительными работами.
Анатомические особенности нижней части ноги
Чтобы понимать характер травмы необходимо разобрать особенности строения стопы. Состоит ступня из 26 косточек небольшого размера, которые соединены суставами и связками. Анатомически стопа делится на три отдела:
- Предплюсна;
- Плюсна;
- Фаланги пальцев.
Перелом каждого из отделов вызывает индивидуальную симптоматику и требует определенного лечения.
Существуют общие симптомы, которые должны насторожить пострадавшего и подвигнуть обратиться к специалистам:
- Боль, которая возрастает при попытке наступить на ступню;
- Ступня теряет свою функциональность, не двигается;
- Кожа на нижней части ноги посинела, похолодела. Появился отек.
По механизму повреждения перелом ступни бывает двух типов:
- Открытый — когда над сломанными косточками образуется рана. Этот вид перелома опасен кровотечением и высокой вероятностью попадания в ткани инфекции;
- Закрытый — косточка сломана, но мягкие ткани не повреждены.

Травмирование предплюсны
Предплюсну образует связка костей: таранная, пяточная, ладьевидная, три клиновидные и ладьевидная. Ближе к центру таранная часть соединена с голеностопом человека. С дистальной стороны предплюсневые косточки соединяются с частями плюсны. Звенья плюсны переходят в фаланги и образуют суставы пальцев ног.
Травмирование таранной кости
Таранная кость относится к самым значимым звеньям в строении стопы. С ее помощью формируются своды нижней части ноги. При ходьбе именно через таранную косточку основное давление от тела человека передается на основание стопы. И это единственное скелетное звено, которое не имеет крепления с мышечной тканью.
В зависимости от расположения травмы различают виды перелома:
- Головки;
- Самого тела;
- Шейки;
- Латеральной (задней) части.

Симптоматика при травмировании таранного звена следующая:
- Сильная боль при попытке пошевелить стопой;
- Голеностоп и стопа отекают;
- На коже с внутренней стороны стопы образуются гематомы;
- При оскольчатом переломе или при смещении фрагментов, нижняя часть ноги деформируется;
- Стопа не двигается.
При прощупывании области суставной щели пациент испытывает острую болезненность. Если травмирована шейка кости, то болевой симптом усиливается при прощупывании ступни спереди. Перелом заднего отростка дает болезненные ощущения на заднюю часть стопы, в области сухожилий.

Если после осмотра у больного диагностировано смещение фрагментов, то необходимо немедленно провести репозицию. По истечении времени костные фрагменты становится все затруднительнее поставить на место, а спустя несколько недель репозиция становиться невозможной. Если смещение сложное с множеством осколочных фрагментов или защемлением, то пациенту назначается открытая репозиция и вытяжка скелета.
У пациентов нередко возникает вопрос, сколько ходить в гипсе? Если травмирован задний отросток таранной кости, то ходить в гипсе придется не менее 2–3 недель. Повреждение других участков таранного звена потребует более длительной фиксации ступни — 4–5 недель. Спустя месяц после гипсования, больному рекомендуется на время извлекать стопу из шины и начинать разминочные упражнения.
На реабилитационном этапе больному назначаются массаж, ЛФК и физиопроцедуры. Вернуться к привычной жизни пациент сможет спустя 3 месяца, но с учетом отсутствия осложнений. В течение 6 месяцев после сращивания кости пациенту необходимо носить супинаторы.

Повреждение ладьевидного участка
Ладьевидная часть стопы ломается под воздействием падения на стопу тяжести. В редких случаях фиксируется сдавливающий перелом. Сдавливание происходит между костями клиновидными и головкой таранного звена. В 50% случаев перелом ладьевидной кости происходит в комплексе с другими травмами голеностопа.
При повреждении ладьевидной части у больного проявляется симптоматика:
- Сильный болевой симптом при попытке опереться на ступню;
- На ступне с тыльной стороны образуется кровоподтек и отечность;
- Боль увеличивается, при попытке прощупать ладьевидную кость, повернуть стопу влево и вправо.
Диагностируется перелом при помощи рентгеновского снимка или КТ. Томография назначается в сложных случаях, когда перелом оскольчатый и у врача подозрения на повреждение нервных окончаний и сосудов.

Если перелом ладьевидной части простой, то больному накладывается отрегулированная по сводам стопы гипсовая фиксация. Смещение требует немедленной репозиции частей в правильное положение. Открытое вправление кости назначается в случае, когда нет возможности отрепонировать фрагменты.
Гипсовая фиксация осуществляется на срок от 4 до 5 недель.
Травмирование клиновидных и кубовидных звеньев
Перелом клиновидных и кубовидных звеньев скелета ноги обусловлен падением тяжести на тыльную часть ноги. Травма относится к сложным, и обычно случается в комплексе с другими повреждениями голеностопа.
При повреждении у человека проявляются симптомы:
- Болевой симптом при попытке повернуть стопу влево и вправо, во время пальпации;
- Отечность со внутренней стороны стопы;
- Кровоподтек.
Выявляется травма при помощи рентгеновского снимка. Если на снимке перелом не фиксируется, а по симптомам, нога повреждена, то человеку накладывается гипсовая повязка на 2 недели. Спустя 14 дней делается повторный снимок, и если кости сломаны, то фиксируется образование костной мозоли. На основании этого врач ставит диагноз — простой перелом.
После перелома клиновидных и кубовидных звеньев у человека часто развивается плоскостопие. Предупредить развитие осложнений можно при помощи супинатора, который рекомендуется носить не менее 1 года после травмы.

Травма плюсны
Чаще остальных частей стопы у человека ломается пятая плюсневая кость. Сложность травмы в том, что анатомически кости плюсны расположены так, что кровь попадает в эту зону в незначительном количестве. Питание для восстановления костной ткани недостаточно и восстановление требует продолжительного времени.
Перелом плюсны обусловлен следующими факторами:
- Падение на ногу тяжелого предмета;
- Сжимание или сдавливание стопы;
- Нога попала под колесо автомобиля.
Перелом плюсны бывает одиночным или с множественными травмами. В зависимости от расположения повреждения выделяют переломы: шейки, тела, головки кости.
При одиночной травме плюсневой кости смещения практически не случаются, так как остальные косточки выполняют роль шины.

Если перелом одиночный, то он сопровождается симптомами:
- С тыльной стороны подошвы образуется небольшая отечность мягких тканей;
- Боль при прощупывании ступни.
При множественном повреждении отекает вся стопа целиком. На стопе больного образуется обширная гематома, боль при прощупывании любого участка. Если перелом множественный и со смещением, то стопа деформируется.
Перелом плюсны без смещения диагностируется сложно. Рентгеновский снимок в двух проекциях редко дает положительный результат, больному назначается третий снимок и КТ.
При диагностике простого перелома без смещения на ступню накладывается шина с задней фиксацией. Ходить в гипсе пострадавшему придется от 4 до 6 недель. В сложных случаях гипс носится по 8–10 недель.
Травма пальцев
Перелом флангов на ноге обусловлен падением тяжести или после удара. Фаланга мизинца часто травмируется при ударе о мебель или углы стен. При переломе средней и ногтевой зоны фалангов, нога не теряет свою функциональность. Но без своевременного лечения происходит неправильное сращивание фаланг, которое приведет к последствиям:
- Боли во время ходьбы;
- Артроз суставов на ногах;
- Потеря подвижности пальцев.

Травмирование фаланг пальцев стопы вызывает у человека следующие симптомы:
- На поврежденном пальце кожа обретает синеющий цвет;
- При осевом движении пальцем чувствуется резкая боль;
- Под ногтевой зоной образуется кровоподтек;
- Палец отекает.
Диагностируется перелом фаланги пальца при помощи флюорографического снимка. В редких случаях назначается КТ.
При переломе большого и трех первых пальцев на стопе, накладывается задняя шина из гипса. Смещенные фрагменты фиксируются при помощи металлических спиц. Если перелом без смещения, то накладывается эластичная повязка.
Фиксирование осуществляется при помощи лейкопластыря, шиной служат соседние пальцы. В фиксирующей повязке больному придется проходить 4–6 недель. Легкие переломы срастаются за 2–3 недели.
Перелом стопы относится к самым серьезным повреждениям. В зависимости от сложности, сращивание займет от 2 до 8 недель. Отнестись к повреждению необходимо с серьезностью, так как без своевременного гипсования возможна деформация ступни. А это вызовет проблемы с выбором обуви и лишает человека полноценной жизни.
Переломы, травмы ростовой пластины кости, инфекции, генетические заболевания или синдромы могут вызывать значительную разницу длины конечностей у детей. Медицинская история болезни, физический осмотр и рентген используются для диагностики. Лечение аномалии зависит от тяжести состояния и веса растущего ребенка. Имеются варианты неоперативного и оперативного лечения.
Что такое аномалии длины конечностей?
Неравенство длины конечностей — это когда одна нога или рука короче другой. Это может быть вызвано ранее произошедшим переломом, травмой точки роста кости или предыдущим инфицированием.
Генетические состояния или хромосомные синдромы также могут привести к тому, что одна конечность будет длиннее другой. Разница в длине рук обычно не влияет на их функцию, несоответствие же в длине ног может вызвать проблемы с ходьбой и другими видами деятельности.
Симптомы разницы в длине нижних конечностей, диагностика
- Аномалия походки (утиная походка, вперевалку), хромота.
- Боли в коленях, бедрах или спине.;
- Видимый сколиоз (искривление позвоночника).
Если есть подозрения, что у ребенка неравенство в длине конечностей, детский ортопед составит подробную историю болезни и проведет физический осмотр.
- Рентгеновские снимки длины конечности стоя используются для оценки длины и угла каждой кости голени, чтобы определить место, где возникает разница в длине.
- Рентгеновские снимки возрастных изменений костей используются для оценки того, сколько осталось роста — это помогает определить общую разницу длины конечности и сроки лечения.
Лечение разницы в длине конечностей
Конкретные планы лечения должны быть адаптированы к уникальному состоянию каждого ребенка.
- Если несоответствие длины ног небольшое, то для лечения этого состояния может быть достаточно подбора обуви или специальной ортопедической стельки.
- Если неравенство длины конечностей умеренное, могут потребоваться более сложные процедуры. Они могут включать в себя замедление роста более длинной ноги постоянно или временно с помощью процедуры медикаментозной остановки или эпифизогенеза, чтобы кости в короткой конечности могли догнать более длинную. Другой подход заключается в том, чтобы удлинить более короткую ногу, разрезав короткую кость на два сегмента и медленно раздвигать их, чтобы между ними образовался новый участок кости.
Переломы ростовой пластины и влияние на длину рук и ног — причины, симптомы
Пластины роста, также называемые эпифизом или эпифизарными пластинами, представляют собой диски хряща, присутствующие у растущих детей. Они расположены между серединой и концом длинных костей – таких, как кости рук и ног. У большинства длинных костей есть одна пластина роста на каждом конце.
Если ребенок перестает расти, это происходит потому, что его пластины роста закрылись, и больше не создают новую кость. Пластины роста уязвимы, и могут сломаться. Подобная травма возможна даже при резком растяжении связок.
Пластина роста может разрушаться (ломаться) из-за падения, повреждения или по другой причине. Переломы пластины роста могут прерывать нормальный рост костей в длину, если они не лечатся должным образом.
Переломы в пластинах роста обычно возникают в результате падения или занятий спортом, велосипедных и автомобильных аварий.
В некоторых случаях, пластина роста может разрушаться из-за чрезмерной нагрузки на сустав. Примером могут быть переломы пластин роста, которые могут возникать у спортсменов: гимнастов, легкоатлетов, игроков в бейсбол.
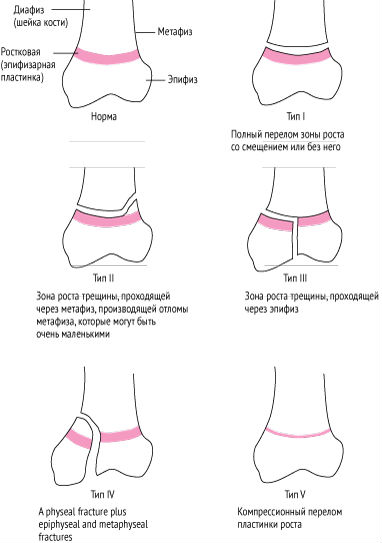
Переломы пластины роста классифицируются на основании того, какие части кости повреждены, в дополнение к пластине роста.
Наиболее распространенный перелом пластины роста происходит через метафиз. Например, метафизарный перелом большеберцовой кости — это перелом пластины роста в самой большой кости ноги ниже колена.
Физический осмотр и рентген чаще всего используются для диагностики перелома в области пластинки роста.
Многие переломы пластин роста хорошо видны на рентгеновских снимках. Обычно достаточно рентгена пораженной кости. Однако иногда для сравнения приходится делать снимки противоположной стороны.
Некоторые трещины пластины роста не могут быть сразу видны на рентгеновском снимке. Могут потребоваться другие исследования, включая ультразвук, компьютерную томографию или сканирование МРТ. Лечащий врач может также полагаться на местонахождение боли или других признаков и симптомов для диагностики.
При переломах, которые не требуют хирургического вмешательства, необходимо гипсование конечностей, чтобы кости полноценно и правильно срастались, восстановились точки роста.
Гипсование и шинирование являются распространенными способами лечения переломов пластин роста, но в некоторых случаях может потребоваться хирургическое вмешательство.
Лечение переломов пластин роста на конечностях
При переломах пластин роста обычно накладывают шины или применяют гипсование.
Иногда кость необходимо вернуть на место, чтобы она могла срастись в правильном положении. Это может быть сделано до гипсования, и называется закрытой репозицией.
Продолжительность времени, в течение которого ребенок должен находиться в гипсе или шине, зависит от местоположения и тяжести перелома. Возраст ребенка также имеет значение: пациенты младшего возраста выздоравливают быстрее, чем пациенты старшего возраста.
Если перелом был вылечен, то нужно будет чаще обращаться к ортопеду. Перелом должен тщательно контролироваться после его заживления, чтобы убедиться, что кость продолжает расти нормально.
Некоторые переломы пластин роста требуют хирургического вмешательства, чтобы обеспечить оптимальное выравнивание пластины для нормального роста этой кости. Операция называется открытой редукцией и внутренней фиксацией. Кость ставят на место с помощью винтов и пластин.
Тяжесть и необходимость лечения закрытия пластинок роста зависят от места перелома и возраста пациента.
- Хирургическим путем закрывают пластину роста на противоположной стороне.
- Хирургическое удлинение поврежденной кости.
- Укорочение нормальной кости.
Наиболее серьезным осложнением является раннее закрытие (полное или частичное) пластины роста:
- Полное закрытие означает, что вся пластина роста пораженной кости перестала расти в ширину. Это приводит к тому, что пораженная кость не растет до размеров кости на противоположной стороне.
- Частичное закрытие означает, что поврежденная часть пластины роста перестала работать. Тем временем, неповрежденная часть продолжает производить новую кость. Это приводит к тому, что кость растет под аномальным углом.
Остеохондрома — симптомы патологии
Остеохондрома — это чрезмерный рост хряща и кости, который локализуется в конце кости около пластины роста. Чаще всего она поражает длинные кости в ноге, кости таза или лопатку.
Остеохондрома является наиболее распространенным нераковым поражением костей. Опухоль влияет на рост кости, приводя к асимметрии длины конечностей.
Патология чаще всего возникает в возрасте от 10 до 30 лет, одинаково часто формируется у лиц женского и мужского пола.
Точная причина остеохондромы пока не известна. Существует один тип, который наследуется, и один тип, который не наследуется.
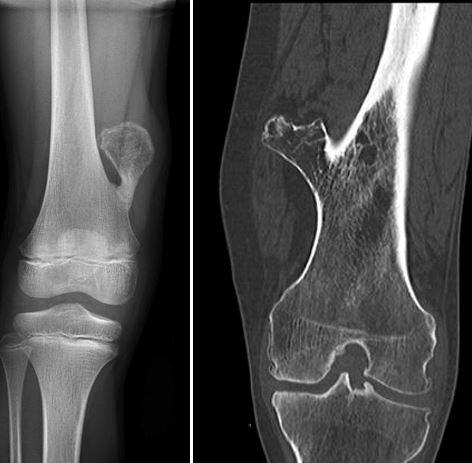
Выделены наиболее распространенные симптомы остеохондромы:
- Твердая масса — безболезненная, не двигается.
- Длина конечности меньше, чем норма для возраста.
- Одна нога или рука длиннее, чем другая.
- Давление или раздражение, связанное с тренировками, физической нагрузкой.
- Болезненность близлежащих мышц.
Всегда нужно проконсультироваться с врачом по поводу диагноза!
Врач изучит историю болезни и проведет осмотр.
- Рентгеновское исследование. Этот тест использует невидимые лучи электромагнитной энергии для создания изображений тканей, костей и органов.
- Компьютерная томография. Этот тест использует рентгеновские лучи и компьютерные технологии для создания изображений (часто называемых срезами) тела. КТ показывает подробные изображения любой части тела, включая кости, мышцы, жир и органы. Компьютерная томография более детальна, чем общий рентген.
- МРТ. В этом тесте используются большие магниты, радиочастоты, и компьютер, чтобы получить подробные изображения органов и структур в теле.
Методы лечения остеохондромы, коррекция длины кости
Лечащий врач может назначить лучшее лечение, ориентируясь на возраст, общее здоровье и историю болезни, особенности начала болезни, как долго длится это состояние, насколько хорошо переносятся конкретные лекарства, процедуры или терапия.
Лечение остеохондромы варьируется, в зависимости от размера опухоли и симптомов.
- Операцию по удалению массы.
- Лекарства для контроля боли.
Тщательное наблюдение врачом для контроля рост кости может быть рекомендовано детям.
Читайте также:




