Перелом ноги рентгеновский снимок
В большинстве случаев для определения перелома проводится рентгенография. С помощью рентгенодиагностики можно зафиксировать наличие перелома или других повреждений, а также получить данные об их характере.
Если нужно получить более точные данные по полученной травме, включая не только локализацию, но и степень вовлечения мягких тканей, то лучше делать МРТ. Рентген подходит в качестве первичной диагностической процедуры, когда пациента только доставляют (либо он сам приходит) в стационар.
Огромное преимущество рентгенографии при таких травмах в том, что ее могут проводить везде: и в поликлиниках, и в стационарах, и в частных медицинских учреждениях.
1 Как выглядит перелом на рентгене?
Очертания перелома на рентгенографическом снимке зависят от того, какой конкретно вид перелома произошел. Возьмем несколько примеров.
Если произошел открытый перелом голеностопа или бедра, то на снимке будет виднеться расхождения двух фрагментов кости с проникновением через кожные покровы одного из них.
Другой пример: оскольчатый перелом пальца или кисти руки. В этом случае на снимке будет видно множество мелких костных фрагментов вокруг очага травмы. При этом на фоне осколков могут виднеться затемнения (свидетельствующие об остром воспалительном процессе).

Перелом плеча на рентгеновском снимке
При переломах ноги или предплечья/лучевой кости (независимо от вида травмы) нередко возникают внутренние кровотечения, которые видны на снимке как затемненные пятна. При переломе носа можно увидеть (помимо повреждения костной части) смещение и даже разрыв хрящевой части.
Если сломана челюсть – в месте травмы на снимке будет виднеться продольная или поперечная черная линия (это и есть сам перелом). Если сломана ключица (плечо), то на снимке будет видно разъединение на две части (или более, зависит от тяжести травмы) продолговатой кости.
Если пациент сломал ребра – на снимках будут видны классические переломы реберных костей в одном или нескольких местах (зависит от тяжести травмы). Как правило, переломы ребер на снимках выглядят наиболее понятно (даже для пациента), в отличие от перелома ладьевидной кости или запястья (где много косточек).
к меню ↑
Самостоятельно пациент трещину на рентгенографическом снимке не заметит (на большинстве костей), если только она не слишком большая. Выглядит она нечетко (из-за сливания с фоном) и в большинстве случаев имеет небольшие размеры (длину и толщину). Если речь идет только о хорошо заметных трещинах: выглядят они как беловатые или, напротив, темноватые линии (полосы) на белом фоне здоровой (неповрежденной) костной ткани.
Понять, что у вас трещина лодыжки или большеберцовой кости – намного легче: такие трещины обычно видно хорошо. Иначе обстоят дела с трещинами в небольших костях (к примеру, мизинца или пяточной кости), где она может быть отображаться короткой беловатой линией.

Перелом лучевой кости на рентгеновском снимке
Например, трещина плохо определяется на ребрах из-за сливания с общим фоном. На пятках они тоже плохо заметны, так как там тоже однотипный фон (много сравнительно мелких косточек). Зато они хорошо видны даже неподготовленному человеку на большеберцовых, лучевых и тазовых костях.
Мелкие трещинки могут быть настолько плохо различимы, что их может не заметить даже врач. Поэтому если при осмотре снимка у пациента не выявлено трещины, но остаются подозрения, желательно обратиться за консультацией к другому специалисту.
к меню ↑
к меню ↑
Если говорить в общих чертах, то рентгенография позволяет обнаружить трещины или переломы в любых костных тканях. Другое дело, что не всегда они хорошо различимы, и для ясности в таких случаях проводится дополнительная компьютерная или магнитно-резонансная томография.
Рентгенография позволяет выявить переломы на следующих костях:
- Нижние и верхние конечности, включая стопы, лодыжки, лучевые кости, пальцы рук и ног.
- Спина: позвоночник, лопатки, ключицы, крестцовый отдел, копчик.
- Тазобедренные кости.
- Грудная клетка: ребра, средостение.
- Череп, включая челюсти, носовые решетчатые кости и даже мелкие косточки ушей (но для этого лучше проводить компьютерную томографию).
Если на рентгенографии видны лишь косвенные признаки повреждения, то показано проведение компьютерной томографии. Если имеется угроза повреждения мягких тканей, сосудов или нервных узлов – дополнительно может проводиться магнитно-резонансная томография (она как раз специализируется на мягких тканях).
Пытаться самостоятельно (без врача) разобрать на снимке характер повреждения – не стоит: без медицинского образования точного состояния кости определить не получится.
к меню ↑
2 Как часто делают рентген при переломе?
Рентгенография по поводу перелома проводится как минимум один раз – после поступления больного в стационар или поликлинику. В большинстве случаев проводится контрольный (повторный) снимок, чтобы подтвердить диагноз и по возможности разузнать больше данных о нем.
Нетяжелые переломы обычно не требуют проведения более трех снимков. Количество процедур может быть увеличено при тяжелых травмах: когда нужно постоянно контролировать процесс лечения. Например, если произошел многокомпонентный оскольчатый перелом большеберцовой кости.
Ответить на вопрос о том, сколько делают снимков больным с переломом – невозможно: все индивидуально, и частота (количество) зависит от тяжести травмы. Большинству больных достаточно трех раз, в тяжелых случаях рентгенографию проводят часто, вплоть до ежедневных процедур.

Перелом шейки бедра на рентгеновском снимке
Частое проведение рентгенографии при переломах может быть вызвано следующими причинами:
- тяжелое повреждение (многокомпонентное – сразу в нескольких местах, оскольчатое);
- вовлечение в травму мягких тканей, сосудов (особенно крупных артерий) или нервных узлов;
- наличие или угроза развития инфекционного процесса, опасность развития инфекции кости;
- необходимость в постоянном контроле процесса лечения (контроль того, как срастается кость) повреждения (например, если оно проводится на аппарате Илизарова);
- предупреждение развития осложнений в послеоперационный период (чтобы, например, не возник неправильно сросшийся перелом).
Предположим, происходит процесс срастания сломанной кости, больной находится в гипсе и ему для контроля лечения нужно провести рентгенографию. В таких случаях гипс снимать не обязательно, рентген делают прямо через него.
Рентгеновское излучение прекрасно проходит через гипс и тканевые материалы. Поэтому пациентам после ДТП проводят диагностику даже не снимая одежды (чтобы не сделать хуже).
Рентгенографию через гипс могут делать несколько раз на протяжении заживления перелома, чтобы проследить за тем, как он срастается. Также таким способом проводят диагностику в случае, если во время срастания перелома пациент жалуется на боли или дискомфортные ощущения.
Важный момент: перед снятием гипса в обязательном порядке проводится контрольный снимок. Во время сращения перелома пациент вправе и сам записаться на контрольную диагностику. Но если врач не видит такой необходимости, то, вероятнее всего, лишние процедуры и не нужны.
Рентгенография переломов – основной метод инструментальной диагностики, используемый при травмах костей. В процессе обследования делают снимки кости или сустава как минимум в двух проекциях. Если полученные изображения не позволяют определить характер имеющегося у пациента повреждения, дополнительно выполняют снимки в косой проекции. Перед обследованием до наложения гипса пациенту вводят средства для местной анестезии, с помощью которых удается снизить боль и обеспечить фиксацию травмированной части тела в неподвижном положении.

- Признаки перелома на рентгеновском снимке
- Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
- Визуализация перелома костей черепа на рентгенограмме
- Как выглядят переломы верхних конечностей на рентгенограмме
- Рентгенография переломов нижних конечностей
- Переломы позвоночника на рентгенограммах
- Частота проведения рентгенологического обследования при переломах
- Нужно ли снимать гипс перед рентгенографией
- В каких еще случаях может понадобиться рентгенография костей
- Травматология – рентгенограммы 2 часть: Видео
Признаки перелома на рентгеновском снимке
Основным рентгенологическим показателем перелома костей является серое просветление на фоне белой кости, имеющее вид неровной линии, часто с зазубренными краями. Если светлая полоса не достигает второго края кости, перелом считает неполным. Если же линия просветления проходит через всю кость, следует вести речь о полном переломе.В первом случае заметного смещения отломков нет, во втором же оно хорошо визуализируется на снимке.
Смещение может быть:
- продольным (по длине кости),
- боковым (по ширине кости),
- угловым (по оси кости),
- периферийным (возникает, когда отломок поворачивается вокруг своей продольной оси).
Боковое и продольное смещение измеряется в сантиметрах, а периферийное и угловое – в градусах.
Как расшифровываются результаты рентгенографии при переломах в разных участках скелета
Рентгенография переломов подтверждает, что травмы такого характера в каждом отделе скелета обладают рядом особенностей, и эта специфика отображается на снимке. Кроме того, следует отличать линии перелома от имеющихся в большинстве костей сосудистых каналов, костных эпифизов (закругленных краев костей), а также от так называемых зон Лоозера.

Последние являют собой полосы просветления на рентгенограмме, которые отображают степень приспособления отдельных участков костей к повышенной нагрузке. Чаще всего они возникают в плюсневой, седалищной, большеберцовой костях, в ключице, лопатке, костях предплечья.
Иногда зоны Лоозера формируются и при обычной физической нагрузке в пораженной костной ткани при рахите, остеодистрофии и других заболеваниях. Предлагаем более подробно ознакомиться с тем, как выглядит перелом на рентгеновском снимке в разных участках скелета в сравнении с изображением неповрежденных костей.
Одна из частей черепа, которая часто подвергается переломам – это его свод (то есть верхняя часть). В большинстве случаев наблюдаются линейные переломы, которые возникают в том месте, где непосредственно и была приложена сила. На рентгенограмме повреждение имеет вид резкой, иногда зигзагообразной и местами раздваивающейся линии с неровными краями.
Если эта полоса расположена в пределах одной пластины, перелом называется неполным, а если в пределах обеих – полным. Иногда переломы переходят на черепные швы (места соединения костей черепа), которые в норме на снимке также имеют вид полос просветления. При накладывании на них линий переломов возникает расхождение швов, на рентгене полоса просветления становится отчетливее и шире.
Переломы свода черепа могут быть еще вдавленными, дырчатыми, оскольчатыми.
Эти виды диагностировать легче, поскольку на снимке четко просматривается смещение отломков, которые в норме отсутствуют.

При переломе лобной кости линия просветления проходит к лобной пазухе, верхней стенке глазницы, в случае повреждения височной и теменной костей – к средней черепной ямке, при переломе затылочной кости – к задней черепной ямке.
Отчетливее всего на рентгене просматриваются переломы челюсти. В зависимости от того, как на снимке проходит полоса просветления, они подразделяются на продольные, поперечные, косые.
Переломы челюстных костей сопровождаются в большинстве случаев значительным смещением отломков.
Самое распространенное повреждение – когда линия перелома проходит от луночки последнего зуба челюсти к ее углу.
На снимках неповрежденные трубчатые кости окрашены в яркий белый цвет, губчатое наполнение же имеет вид сероватого просветления, расположенного вдоль их центра. Округлые края костей (костные эпифизы) выглядят как серые полосы просветления.
Рентген перелома руки выполняется в прямой и боковой проекциях. Перелом плечевой кости без смещения фрагментов заметен только на снимке, сделанном в боковой проекции. А переломы со смещением хорошо просматриваются на всех изображениях: видно, когда кость отклонена кнаружи под небольшим углом.
20 % всех переломов руки приходится на локоть как результат падения, поскольку на уровне подсознания в такой ситуации человек рефлекторно в целях самосохранения выставляет именно эту часть руки.
Перелом ключицы на рентгене также несложно диагностировать. В большинстве случаев его линия проходит поперек кости, значительно реже – по диагонали. При этом обе части ключицы смещаются: тот край, который присоединяется к грудине, отклоняется вверх и внутрь, а тот, который крепится к лопатке – вниз и наружу. Эта травма встречается реже, чем перелом руки. Пациенты большей частью дети и подростки.
Перелом лучевой кости на рентгене может иметь вид поперечной, продольной, косой или спиралеобразной линии просветления. Часто такое повреждение случается рядом с запястьем.

Снимки нижних конечностей выполняются в двух-трех проекциях и являются комбинацией зон затемнения (кости) и участков просветления (костные эпифизы, хрящевые и мягкие ткани).
Наиболее часто травмам подвергается большой палец, пяточная, предплюсневые и плюсневые кости стопы. Полосы переломов видны на изображениях в тыльно-подошвенной, боковой и косой проекциях.
При подворачивании стопы кнаружи может случиться перелом лодыжки. Если повреждение возникло при чрезмерном повороте стопы внутрь, рентген лодыжки покажет отрыв верхней части наружной лодыжки. Линия излома от внутренней лодыжки может доходить до нижней внутренней части большеберцовой кости. На рентгенограмме часто заметен отрыв внутренней лодыжки у основания и линия перелома в наружной лодыжке на уровне сустава.
Иногда две поверхности кости, разделенные полосой перелома, расположены не параллельно, а под углом. Так выглядит перелом лодыжки со смещением на рентгене.
Если есть подозрение на перелом позвоночника, делают его снимки в двух проекциях – прямой и боковой, являющихся взаимно перпендикулярными. В качестве центра снимка избирается участок, в котором локализовано предполагаемое повреждение. Чтобы поставить диагноз, врач проводит оценку формы, контуров, структуры позвонков в сравнении с нормой.
Если на снимке тело позвонка имеет клиновидную форму (в норме она плоско-вогнутая), замыкательная пластинка выглядит неровной или ступенеобразной, высота тела позвонка уменьшилась как минимум на треть, по сравнению с остальными (эффект компрессии), а высота межпозвонковых дисков в поврежденном сегменте, наоборот, увеличилась, у пациента имеет место компрессионный перелом. В случае такой травмы на рентгене можно обнаружить на теле позвонка асимметричность или же полное отсутствие центральной сосудистой щели при ее наличии у здоровых позвонков.
Если на прямой рентгенограмме позвоночника визуализируется слишком большое интерперпендикулярное расстояние, а на боковом снимке увеличен передне-задний размер тела позвонка и заметна его деформация, имеющая кифотический характер, ведут речь о взрывном переломе.
Если повреждены все три колонны позвоночника, отчетливо видна их деформация, контур позвоночного канала нарушен, позвонки сместились на уровень поврежденного позвоночно-двигательного сегмента, у пациента диагностируют переломо-вывих. Обнаружить признаки повреждения спинного мозга позволяет компьютерная и магнитно-резонансная томографии.
Частота проведения рентгенологического обследования при переломах
Как показывает практика, рентген после перелома, если травма нетяжелая, делают не более трех раз: первый – при обращении в медицинское учреждение для постановки диагноза, второй – после наложения гипса в процессе лечения, чтобы посмотреть, правильно ли срастается кость, третий (контрольный) – перед снятием гипса. 
Если повреждение тяжелое (к примеру, оскольчатый многокомпонентный перелом большеберцовой кости), тогда обследование может проводиться намного чаще, а если возникнет необходимость, то и ежедневно.
Частое проведение рентгенологического обследования может понадобиться, если:
- в травму вовлечены мягкие ткани, связки, нервные узлы, сосуды (в частности, крупные артерии);
- есть риск присоединения инфекции;
- существует угроза развития осложнений после хирургического вмешательства.
Многие пациенты интересуются, нужно ли делать рентген после снятия гипса. Опять-таки, все зависит от тяжести травмы. Если лечащий врач не считает данную процедуру необходимой, он ее не назначит во избежание дополнительного облучения больного.
Рентгенологическое исследование показано, если спустя некоторое время после снятия гипса в зоне повреждения опять возникли болевые ощущения и отечность. Кроме того, у каждого пациента есть право записаться на рентген после того, как был снят гипс, даже без назначения лечащего врача.
Ответ на вопрос о том, делают ли рентген через гипс, положительный. Рентгеновские лучи хорошо проходят через данный материал. Поэтому когда назначают рентгенографию в процессе лечения, чтобы посмотреть, как проходит заживление, гипс не снимают. Его наличие не влияет на четкость изображения. На основании полученной картины врач имеет возможность сделать выводы относительно того, какой тактики лечения следует придерживаться в дальнейшем.
Говоря о том, можно ли сделать рентген через гипс, следует отметить, что отсутствие необходимости в его удалении позволяет минимизировать дискомфорт, причиняемый пациенту во время процедуры, а также избежать случайного повреждения еще не сросшейся окончательно кости.
В каких еще случаях может понадобиться рентгенография костей
Рентгенологическое обследование костной ткани позволяет диагностировать не только переломы костей. Его назначают при наличии подозрений на
- артрит (воспаление суставов),
- артроз (дегенеративно-дистрофические изменения в суставах),
- остеопороз (низкий уровень плотности костей),
- аномалии развития отдельных участков скелета,
- добро- или злокачественные опухоли костей.
Рентген назначают также в тех случаях, если необходимо удостовериться в том, что у больного действительно нет противопоказаний к хирургическим операциям.
Травматология – рентгенограммы 2 часть: Видео
Рентген ноги — лучевой диагностический метод, который используется для первичной диагностики костных патологий. Преимуществами диагностики является безболезненность, простота и дешевизна.
Рентгенологическая аппаратура широко распространена и общедоступна, поэтому по сей день пользуется высокой популярностью, несмотря на появление КТ, МРТ.
- Проведение диагностической методики
- Исследуемые объекты
- Показания к диагностике
- Что обнаруживают при помощи лучевой методики исследования
- Достоинства диагностики
- Можно ли проводить диагностику при беременности
- Стоимость рентгена ноги
- Видео
Проведение диагностической методики

Диагностика проводится в специально оборудованной комнате, в которой расположен рентгеновский аппарат, а стены изолированы и защищают окружающий мир от излишнего лучевого излучения. Пациента заводят или заносят на носилках, исследование может проводиться даже тяжёлому больному без сознания.
Лаборант или врач укладывает конечность на специальную подставку, внутри которой находится воспринимающее устройство. Необходимый для диагностики участок освобождают от одежды и предметов, которые могут исказить рентгеновский снимок ноги. Специалисты корректируют положение конечности по отношению к подставке, подводят тубус так, чтобы получить необходимый ракурс. Здоровые участки тела пациента закрываются свинцовым воротником, чтобы обезопасить от ненужного облучения.
В зависимости от угла прохождения лучей диагностика может проводиться в нескольких проекциях. Это требуется для лучшей визуализации патологического очага и определения объёма повреждений.
Исследуемые объекты
Делают рентгенографию костей и суставов:

На стопе отдельно при необходимости делают рентгенографию пальцев (большого пальца, мизинца), пяточной кости. Такое прицельное исследование помогает снизить дозу облучения и повысить контрастность исследования в необходимой области.
Несмотря на то что мягкие ткани плохо визуализируются на рентгеновских снимках, можно выявить острое воспаление, растяжение суставов, по расширению суставной щели можно судить о выпоте транссудата. Косвенные признаки позволяют судить о характере воспаления.
Показания к диагностике
Показания к проведению исследования:
- травмы нижней конечности (открытые и закрытые переломы, трещины костей ноги, вывихи, растяжения связок);
- реактивные артриты;
- аутоиммунные воспаления суставов (для выявления рентгенологической стадии ревматоидного артрита);
- отёчность нижней конечности в отдельном участке;
- сильный ушиб с выраженным болевым синдромом;
- деформация тканей ноги (патологическое искривление сустава, смещение отломков кости и так далее);
- обморожение или ожог;
- болезненность ноги при движении, в состоянии покоя;
- плоскостопие;
- вальгусная или варусная деформация голеней;
- подагрические проявления (чаще проводят рентген большого пальца стопы);
- рак костных структур;
- остеомиелит.
![]()
Что обнаруживают при помощи лучевой методики исследования
В результате диагностики врач-рентгенолог даёт заключение, в котором подробно описывает патологические изменения, их локализацию и характер повреждения. Это помогает лечащему врачу получить полное представление о состоянии пациента и составить план лечения.
На рентген снимках можно выявить:
Рентгенологическая диагностика ноги помогает не только подтвердить и установить диагноз, но и наметить тактику лечения, в том числе хирургического, ортопедического, а также спрогнозировать исход заболевания.
Благодаря рентгену определяют остроту процесса: хроническое или острое течение (при хроническом течении изменения более выражены, затрагивается не только мягкотканый компонент, происходит дегенерация костей в виде остеохондрозных изменений — снижается плотность костей на снимке).
Достоинства диагностики
Достоинствами исследования являются:
- точность диагностики: при цифровой обработке возможно усиление и снижение контрастности снимка, благодаря чему хорошо визуализируется патология;
- быстрота выполнения: процедура занимает не более 5 минут, в течение которых возможно провести диагностику в нескольких проекциях;
- общедоступность методики: рентген-аппараты разного поколения присутствуют даже в самых отдалённых уголках государства.
Можно ли проводить диагностику при беременности
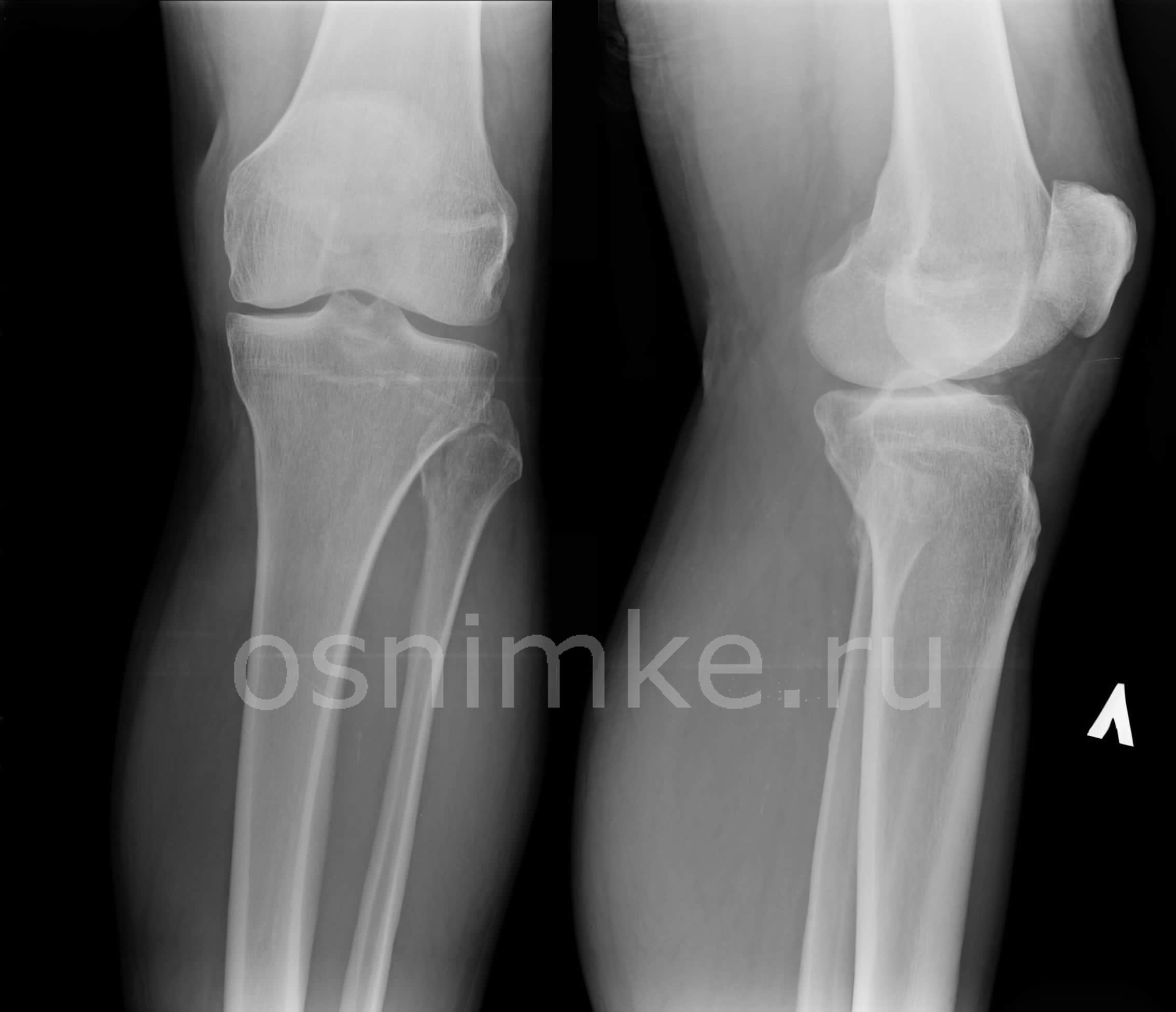
Рентгенологическая методика противопоказана беременным женщинам, так как ионизирующее облучение от аппарата способно навредить малышу. Рентгеновские лучи воздействуют на стремительно делящиеся ткани плода и могут вызывать мутации и аномалии развития.
При жизненной необходимости проводят обследование дистальных отделов ноги (голень, стопа) при условии защиты живота женщины свинцовым фартуком и строгому дозированию лучей. Так как область исследования и облучения находится далеко, то риски появления уродств у малыша минимальны.
Стоимость рентгена ноги
Стоимость диагностики невелика. Дешевле обойдётся снимок пальцев стоп (от 300 рублей), а дороже всего — рентгенография бедренной кости (до 900 рублей).
Такая цена значительно ниже, чем стоимость современных томографических методик. Поэтому рентгенографию проводят и в диагностических целях, и в качестве динамического наблюдения во время лечения.
Благодаря доступности, быстроте и дешевизне методики рентгенография ещё долго будет основным диагностическим методом исследования при заболеваниях костей и суставов ног. Современная аппаратура повышает качество снимков и максимально снижает дозу облучения, что ещё больше облегчает проведение процедуры.
Видео
В каких случаях делают рентген ноги? Такую процедуру назначают пациенту тогда, когда есть подозрения на какую-либо патологию в опорно-двигательном аппарате человека. Как правило, патологические процессы такого характера сопровождаются болевыми ощущениями в области стопы. Помимо этого, внешне можно заметить ее деформацию.

Стоит сказать, что рентген ног считается эффективным средством диагностики и доступен многим категориям граждан. Это связано с тем, что данный способ обследования не требует специальной подготовки от пациента и делается за небольшие деньги. Также посредством рентгена врач может поставить точный диагноз и наметить схему лечения.
Рентген: назначение
В каких случаях пациенту назначается рентген ног? Обследование стопы осуществляется в специальном кабинете, который оборудован нужными приборами. Рентген ног назначается в тех случаях, когда пациент говорит о нижеперечисленных беспокойствах:
- Возникновение у пациента болей в стопе. Сделать рентген ноги придется в тех случаях, когда у человека не было физических нагрузок, например, длительного хождения, либо ношения обуви, которая не очень удобная, и прочее.
- Встречаются случаи, когда у пациента наблюдается визуальные изменения формы стопы.
- Если у человека присутствуют травмы, например вывихи стопы, растяжения связок или переломы.
- Человеку, который входит в группу риска по нарушениям работы опорно-двигательного аппарата, также назначается рентген. К данной категории относятся спортсмены, люди с лишним весом и те, у кого отмечается плохая наследственность.
В каких случаях делают рентген стопы?
Существует ряд проблем, при которых человеку дают направление на данное обследование.

- Если у пациента визуализируется нарушенное положение костной ткани, то его направляют на рентген. Также данный вид обследования назначается при разрыве мягкой ткани.
- Для получения данных о том, в каком состоянии находится конечность, если ли какие-либо деформации.
- Также рентген назначают для обследования органов тазобедренного сустава в случаях, когда человек жалуется на болевые ощущения.
- Пациенту необходимо обследоваться посредством рентгена, для того чтобы получить данные о состоянии коленного сустава, если для этого есть показания.
- Если нога человека находится в отёкшем состоянии, то ему назначают рентген конечности. Если присутствуют какие-либо деформации, также необходимо пройти данное обследование.
- Такие повреждения, как ушиб или растяжение, также обследуются посредством рентгена. Это необходимо для того, чтобы врач мог увидеть полную картину того, в каком состоянии находится поврежденная область.
- Также делается рентген перелома ноги (фото его результатов для наглядности представлено выше). Данное исследование позволяет точно определить диагноз. При артрите и артрозе тоже это обследование нужно пройти. Рентген ног позволяет увидеть состояние пальцев.
- Обычно назначается обследование для того, чтобы посмотреть, как сустав реагирует на нагрузку. Рентген ног делается в нескольких проекциях.
- Стоит знать, что при таком повреждении ног, как обмораживание, также назначается данное обследование. Это необходимо для того, чтобы врач мог узнать, в какой степени повреждены конечности. Если дисфункции ноги имеют метастатический характер, то рентген является основным способом исследования данного недуга.
Рентген имеет большие возможности для изучения тех или иных повреждений. Но данный метод исследования организма имеет противопоказания. А именно он противопоказан тем женщинам, которые находятся в положении беременности и людям в тяжёлом состоянии.
Перед проведением рентгена человеку не требуется подготовительного этапа. Исключение составляют снимки позвоночника и копчика. В этом случае на исследование человеку необходимо приходить с пустым кишечником.
Рентген при пяточной шпоре
Наверняка многие люди слышали о таком виде дефекта, как пяточная шпора. Существует современный способ лечения этого заболевания. Он называется рентгенотерапия. Современные технологии достигли такого уровня, что облучение не имеет негативного влияния на здоровье человека.
Современный метод лечения посредством рентгена состоит в том, что используется автоматическая настройка аппарата. Посредством неё он распределяет радиационное влияние таким способом, что оно распространяется на человека в нужной для его состояния дозировке. При автоматическом распределении исключается возможность облучения пациента.
Лечение рентгеном приносит хорошие плоды. Это связано с тем, что посредством лучей разрушаются злокачественные образования. В связи с высокой степенью эффективности данного способа лечения он получил широкое распространение. Также посредством рентгена можно остановить такие образования, как папилломы и бородавки.
Ещё одним преимуществом данного метода является то, что лучи направляются только на область повреждения. Здоровые клетки организма не испытывают на себе никакого давления. Существует ряд показателей, благодаря которым рентген ноги человека считается высокоэффективным способом обследования. А именно:
- маленький перечень противопоказаний;
- абсолютно безболезненный способ воздействия;
- излучение производится только в место повреждения ткани.
Для того чтобы сделать рентген стопы, ноги не нужно ложиться в стационар. Данная процедура проводится амбулаторно.
Диагностика перелома сломанной кости пятки посредством рентгена
Для диагностирования перелома пяточной кости назначают рентген. Следует знать, что данное обследование имеет свои особенности.
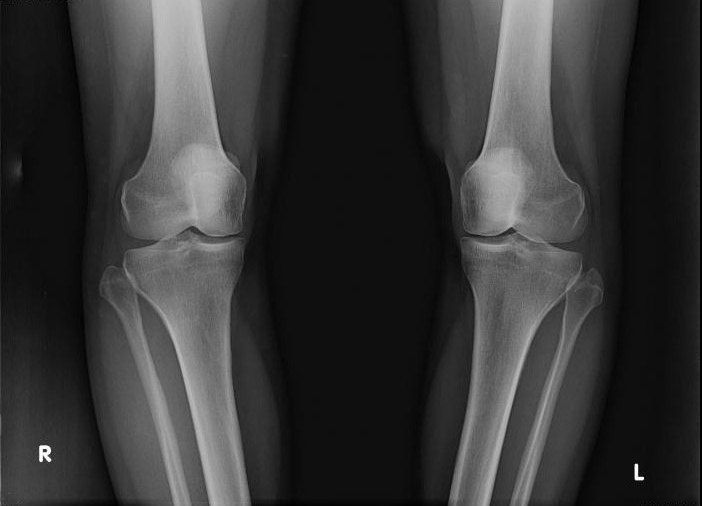
Особенность заключается в том, что делается снимок сразу двух ног, а именно пяточных косточек. Это нужно для точности понимания, какие деформации произошли с повреждённой ногой. Благодаря снимку врач назначит тот способ лечения, который будет наиболее эффективным в конкретном случае.
Можно ли применять рентген при беременности?
Как правило, период беременности исключает такой метод. Но существуют случаи, когда рентген нужно сделать. Например, перелом пальца или какого-нибудь другого органа.
Следует знать, что плод чувствителен к рентгеновскому излучению. Дело в том, что лучи ионизирующего характера проникают к нему через клетки, которые разрушаются внутри. В связи с этим разрушаются нуклеиновые кислоты, возрастает вероятность сбоя в цепочке дезоксирибонуклеиновой кислоты.

Из-за этого могут возникнуть мутации и патологии у будущего ребёнка. Но если необходимо сделать рентген на пальце ноги, то он не окажет вредного воздействия на плод. А вот рентген таза, брюшной полости или спины считается опасным для будущего ребёнка. Поэтому, если есть возможности избежать такого способа обследования, то он не назначается.
Также не стоит делать рентген легких беременным. Это очень опасно, как для здоровья самой женщины, так и для будущего ребёнка. Поэтому врачу нужно быть на сто процентов уверенным в диагнозе, так как рентген лёгких может быть неоправданным. Если врач все-таки назначил такую процедуру женщине в положении беременности, то не нужно беспокоиться, так как современная техника сводит к минимуму вредное воздействие рентгена на организм.
Где проходить обследование?
Где сделать рентген ноги? Стоит знать, что сделать его можно в разных медицинских учреждениях. Необходимо обращать внимание на аппараты, которые стоят в этих местах. Как правило, в поликлиниках и травмпунктах находятся старые приборы для проведения такой процедуры. А вот в платных медицинских учреждениях стоят более современные аппараты для рентгена.
Если человек обращается в платную клинику, то ему стоит узнать, какой тип рентгеновского аппарата есть в наличии в этой клинике. Далее можно ознакомиться с прайсом и узнать его технические характеристики. Будет лучше сделать рентген в том учреждении, где есть в наличии современные медицинские аппараты. Качество исследования и лечения будет намного лучше на современном оборудовании. На какие показатели аппарата следует обращать внимание:
- на дозу облучения, которая влияет на организм человека;
- на время получения снимков;
- присутствует ли возможность выбора снимка лучшего качества;
- имеется ли возможность зону исследования сделать больше;
- на то, какой вес может выдерживать аппарат.
Перелом ноги: рентген
Перелом стопы встречается реже, чем других частей тела. Но ни в коем случае не стоит относиться к нему легкомысленно. Дело в том, что перелом в стопе может привести к тому, что человек не сможет ходить. Прежде всего, стоит сказать, что при такой травме не стоит заниматься самолечением. Необходимо обратиться в медицинское учреждение за профессиональной помощью.
Что показывает рентген ноги? Разные типы переломов, а именно:
- перелом со смещением;
- повреждения плюсневой кости;
- перелом ладьевидной кости.
Также исследование может показать, есть ли перелом кубовидной кости.
Во всех вышеперечисленных случаях для постановки диагноза делается рентген стопы ноги.

Также стоит знать, что реабилитационный период имеет важное значение. Не стоит им пренебрегать, так как отдых является важной составляющей лечения.
Существует статистика, что перелом стопы встречается в 3 или 10 процентах случаев от общего количества переломов. Особенность состоит в том, что при повреждении одного элемента создаётся дисфункция всей стопы. Это происходит потому, что все элементы взаимосвязаны между собой. Часто происходит так, что повреждение стопы приводит к возникновению таких осложнений, как артроз и плоскостопие. Все кости связаны между собой посредством связок и суставов. При повреждении разных костей стопы у человека появляются определённые симптомы.
Как происходит лечение перелома кости?
Если у человека повреждена таранная кость, то пациенту делается репозиция остатков. Стоит знать, что если прошло время, то собрать остатки можно только таким способом, как открытое вправление костей. А также делается скелетное вытяжение. При переломе заднего отростка происходит накладывание гипса на 3 недели.
Другие отделы таранной кости подвергаются иммобилизации на четыре или пять недель.
По прошествии 3 недель пациенту необходимо снять с ноги шину. Также нужно заниматься специальными упражнениями. Это необходимо для того, чтобы размять голеностопный сустав. Помимо вышеперечисленного лечения пациенту при переломе назначаются физиопроцедуры, сеансы массажа, специальные гимнастические упражнения. Полностью организм человека восстанавливается после данного типа перелома через 3 месяца. Затем необходимо беречь повреждённую ногу и ещё в течение года использовать супинатор. Данные меры необходимы для того, чтобы нога человека не подверглась повторному травмированию. Следует дать организму время на восстановительный процесс.
Реабилитационный период
Дело в том, что ношение гипса продолжительное время плохо влияет на организм человека. Поэтому пациенту нужно будет делать комплекс физических нагрузок. Но самостоятельно выбирать упражнения не стоит. Следует придерживаться рекомендаций врача.
Заключение
Теперь вы знаете, зачем делается рентген ног, в каких случаях и что показывает. Надеемся, что данная информация была вам полезна.
Читайте также: