Патология коленных суставов у новорожденных
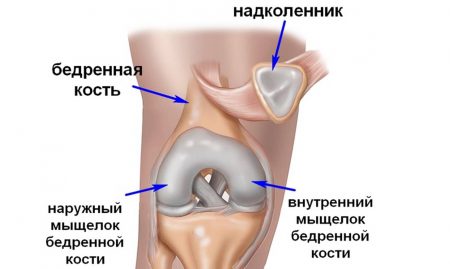
Коленная чашечка или надколенник – это самая большая сесамовидная кость в организме человека, которая заключена в сухожилие четырехглавой мышцы и расположена над полостью коленного сустава. Ее можно с легкостью прощупать через кожу, а также смещать в разные стороны при полном разгибании колена. Основная функция этой кости заключается в защите от чрезмерных боковых смещений частей бедренной и большеберцовой костей, которые образуют коленное сочленение.

Нормальное развитие надколенника
Существует определенный миф о том, что при рождении у детей отсутствуют коленные чашечки. Это неправда, они, конечно, есть у новорожденных. Эта анатомическая структура начинает формироваться у плода, когда мать находится на 4 месяце беременности. Но, как и многие другие элементы опорно-двигательного аппарата, еще состоит из хрящевой ткани, а не из костной. Затем хрящ окружают несколько зон роста – так называемые ядра окостенения. Они появляются примерно между 2 и 6 годами жизни ребенка. Эти зоны постепенно сливаются между собой.
Единая кость надколенника формируется к семилетнему возрасту.
Патология
Неправильное развитие чашечки довольно редко встречаемая патология и чаще встречается совместно с другими нарушениями костно-мышечного аппарата детей. Считается, что все аномалии коленного сустава, в том числе и надколенника, появляются у новорожденных в результате генетических нарушений или влияния внешних причин на процесс внутриутробного развития. Основные факторы, которые негативно влияют на женщину во время беременности и вызывают неправильное развитие чашечки:
- ионизирующая радиация;
- некоторые фармацевтические препараты;
- инфекции;
- гормональные нарушения.
Очень часто в случае воздействия фактора на мать в первые три месяца беременности коленная чашечка полностью отсутствует у новорожденного, если в остальные сроки – она обычно остается недоразвитой.
При подозрении на патологию этой кости обычно проводят осмотр ребенка и рентгенологическое обследование.
Такая аномалия довольно редка среди детей и встречается в большинстве случаев вместе с недоразвитием большеберцовой и бедренной кости. Если дети рождаются без чашечки, то у них также могут быть вывихи голени и бедра, косолапость и другие нарушения.
Патология только надколенника не влияет на работу конечности, а проявляется лишь видимым дефектом. Но возможна слабость ноги, и ранняя ее утомляемость при ходьбе или беге.
При отсутствии только чашечки без других нарушений лечение не требуется. Если есть и другие пороки используют оперативное лечение, так как это сильно влияет на качество жизни.
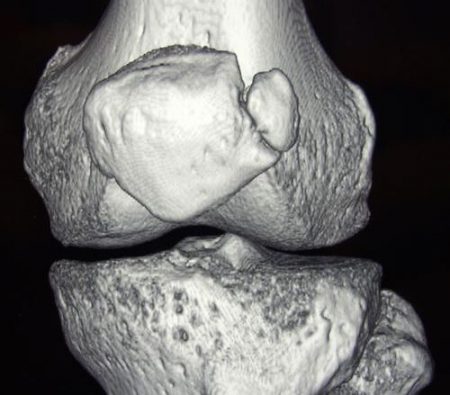
Его выявляют у 2% людей, которым когда-либо в течение жизни был сделан рентген колена. Он становится случайной находкой и чаще всего встречается среди лиц мужского пола. Дольчатый надколенник состоит из 2–3 частей, но его размер является нормальным. Лечить таких детей не нужно. Но необходимо иметь в виду, что такая аномалия способствует в будущем появлению травм и артрозу.
Детям с дольчатым надколенником рекомендуется быть осторожными во время спортивных занятий.
В подавляющем большинстве эта патология является наследственной. Чаще встречается среди мальчиков. Врожденный вывих чашечки характеризуется неустойчивостью при ходьбе. При осмотре можно выявить смещение этой кости кнаружи и ограничение движений сустава. Чем человек старше, тем больше вероятность развития у него X-образного отклонения голени. Следует помнить, что врожденный вывих чашечки является фактором риска развития артроза колена.
Когда делают рентген, врачи выявляют смещение и недоразвитие надколенника, которое проявляется уменьшенным размером и неправильной формой, а также другими костными аномалиями.
Это заболевание лечится только путем операции.
Нарушения развития коленного сустава - сравнительно редкая группа врожденных аномалий нижних конечностей. Обычно в травматологии и ортопедии наблюдается сочетание аномалии коленного сустава с недоразвитием костей и мышц других отделов конечности, однако могут встречаться и изолированные дефекты. Нередко выявляются аналогичные патологические изменения обеих нижних конечностей. Возможно недоразвитие костных структур, врожденные вывихи и подвывихи, контрактуры или, напротив, избыточная подвижность.
Причины возникновения аномалий коленного сустава
Основной причиной возникновения дефектов коленного сустава и других отделов костно-мышечной системы являются генетические нарушения и неблагоприятные внешние воздействия на организм матери во время беременности.
В числе таких воздействий:
- Ионизирующее излучение.
- Прием некоторых лекарственных средств.
- Контакт с токсическими химическими веществами.
- Инфекционные заболевания.
- Болезни эндокринной системы.
- Нарушения иммунитета.
Характер дефекта зависит от вида генетической мутации либо от времени вредного внешнего воздействия на организм матери. Если мать подверглась воздействию в первый триместр беременности, наблюдается отсутствие каких-либо структур коленного сустава (пороки закладки), если в более поздние сроки - их недоразвитие.
Отсутствие надколенника
Как изолированная патология наблюдается крайне редко. Обычно сочетается с недоразвитием бугристости большеберцовой кости, мыщелков бедра и четырехглавой мышцы. Нередко при такой аномалии наблюдается вывих голени, вывих бедра, косолапость, дефект или недоразвитие костей голени и бедра. При изолированной патологии функция конечности практически не нарушена, выявляется видимый дефект по передней поверхности сустава. Возможна слабость в ноге и преждевременная утомляемость при продолжительной ходьбе. Пациенты с изолированной аномалией в лечении не нуждаются. При сочетании с другими пороками развития проводится раннее консервативное и/или оперативное лечение.
Дольчатый надколенник
Наблюдается у 1,5-2% лиц, которым выполнялась рентгенография коленного сустава. Обычно становится случайной находкой при обследовании у травматолога, ортопеда или ревматолога по поводу травм или других заболеваний сустава. В 90% случаев страдают мужчины. При такой аномалии надколенник состоит из нескольких фрагментов, а его размеры и наружные очертания остаются нормальными. Чаще встречается двухдольчатая, реже - трехдольчатая коленная чашечка. Как правило, специального лечения не требуется, однако из-за предрасположенности к травмам и последующему развитию гонартроза пациентам с такой патологией необходимо соблюдать осторожность при занятиях спортом и интенсивных физических нагрузках.
Врожденный вывих надколенника
В ряде случаев передается по наследству. Часто наблюдается сочетание с другими аномалиями конечности. Мальчики страдают вдвое чаще девочек. Пациенты жалуются на быструю утомляемость и неустойчивость при ходьбе. При осмотре выявляется смещение надколенника (как правило, кнаружи) и выраженное напряжение четырехглавой мышцы. Движения в суставе ограничены. С возрастом развивается прогрессирующее отклонение голени кнаружи (Х-образное), возникает деформирующий артроз.
На рентгенограммах коленного сустава обнаруживается смещение и недоразвитие надколенника (уменьшение в размерах, неправильная форма), уплощение и недоразвитие наружных мыщелков голени и бедра. На МРТ коленного сустава и бедренной кости определяется недоразвитие медиальной широкой мышцы бедра, в некоторых случаях эта мышца отсутствует. Лечение оперативное: собственную связку надколенника перемещают на переднюю поверхность бедра и фиксируют по средней линии.
Врожденный вывих голени
Очень редкая аномалия. Обычно выявляется одновременно с двух сторон. Девочки страдают втрое чаще мальчиков. Наблюдается деформация и атрофия мышц, при этом характер поражения зависит от вида смещения голени. При переднем вывихе мыщелки бедра выстоят сзади, при заднем - спереди. Определяется выраженная сгибательная контрактура и чрезмерная боковая подвижность голени. Сгибатели голени обычно укорочены, а разгибатели смещены кпереди. Сустав согнут или переразогнут кпереди. Дефект обычно сочетается с недоразвитием или отсутствием крестообразных связок, поэтому выявляется положительный симптом 'выдвижного ящика'. Возможно недоразвитие и нарушение прикрепления других мышц. Врожденный вывих голени иногда наблюдается совместно с аномалиями развития голеностопного сустава и отсутствием большеберцовой кости.
Различают три стадии вывиха:
1 стадия - суставная площадка большеберцовой кости при движениях смещается вперед, ее верхний край 'входит' между надколенником и бедренной костью.
2 стадия - при сгибании голени задний край суставной поверхности большеберцовой кости упирается в переднюю часть суставной поверхности бедренной кости.
3 стадия - при нагрузке большеберцовая кость перемещается не только вперед, но и вверх.
На рентгенограммах определяется вывих и недоразвитие большеберцовой кости, отклонение и ротация костей голени кнутри или кнаружи (в зависимости от степени недоразвития боковых поверхностей суставной площадки большеберцовой кости). В ряде случаев дополнительно назначается МРТ и КТ сустава для более точной оценки степени недоразвития костных и мягкотканных структур бедра, голени и коленного сустава.
Лечение проводится в отделении детской ортопедии и начинается с первых дней жизни. У младенцев осуществляют вытяжение по длине с последующим закрытым вправлением вывиха. Если одномоментное вправление невозможно из-за чрезмерного напряжения четырехглавой мышцы и смещения сгибателей голени, накладывают лейкопластырное вытяжение и назначают миорелаксанты. В возрасте 2 года и старше проводят реконструктивные операции.
Вальгусная деформация коленного сустава
Вальгусное искривление имеет наследственный характер и наблюдается у новорожденных достаточно часто (по сравнению с другими дефектами коленного сустава). При осмотре выявляется видимое Х-образное искривление нижних конечностей. Степень искривления определяют, измеряя расстояние между внутренними лодыжками в положении стоя (у младенцев - сведя выпрямленные ножки вместе). На рентгенограммах обычно обнаруживается нарушение процесса окостенения и скошенность наружного мыщелка бедра. При обследовании также назначают рентгенографию тазобедренного сустава, поскольку врожденное вальгусное искривление голени всегда сочетается с вальгусной деформацией шейки бедра. У взрослых людей обычно выявляется коксартроз и артроз коленного сустава.
При нерезко выраженной патологии назначается ношение ортопедической обуви, специальный комплекс ЛФК и массаж. При тяжелых аномалиях лечение только хирургическое. Производится остеотомия кости, 'ответственной' за искривление (обычно бедренной). Операции показаны в любом возрасте, в том числе - и у пожилых больных, поскольку восстановление физиологичного положения конечности позволяет предотвратить дальнейшее развитие артроза.
Варусная деформация коленного сустава
Варусная деформация (О-образные ноги) также относится к числу достаточно распространенных аномалий, хотя встречается реже, чем вальгусное искривление. Как и в предыдущем случае, наблюдается наследственная предрасположенность. Следует учитывать, что с возрастом даже небольшая О-образная деформация может стать причиной прогрессирующего деформирующего артроза с последующим формированием анкилозов и тяжелых контрактур, поэтому лечение необходимо проводить даже при не слишком ярко выраженной патологии.
В ходе осмотра выявляется расстояние между коленными суставами при выпрямленных ногах и сведенных вместе стопах. На рентгенограммах определяется недоразвитие внутреннего мыщелка бедра. Лечение в раннем детском возрасте обычно консервативное: ЛФК, ношение ортопедической обуви, массаж. Если деформацию не удалось устранить консервативным путем, в возрасте 5-6 лет выполняется хирургическая операция - остеотомия большеберцовой кости, иногда в сочетании с косой остеотомией малоберцовой кости.
Врожденная сгибательная контрактура коленного сустава
Достаточно редкая патология. Наблюдается сочетание контрактуры коленного сустава и своеобразной кожной складки в подколенной области. Возможно изменение расположения нервов по задней поверхности конечности. Для исключения патологии сустава выполняют рентгенографию, для оценки состояния мягких тканей - МРТ бедра и голени. Пациента направляют на консультацию к невропатологу. Лечение только хирургическое, проводится в возрасте 5 лет и старше. В ходе операции рассекаются соединительнотканные тяжи в подколенной области, выполняется пластика и (при необходимости) транспозиция сухожилий.
Никакая информация, размещенная на этой или любой другой странице нашего сайта, не может служить заменой личного обращения к специалисту. Информация не должна использоваться для самолечения и приведена только для ознакомления.

Аномалии развития коленного сустава - это патологии, обусловленные врожденным недоразвитием, отсутствием, нарушением строения, формы или расположения суставных структур. Обычно сочетаются с другими дефектами костно-мышечной системы. Могут проявляться искривлением конечности, изменением конфигурации и нарушением функций коленного сустава. Диагностируются по результатам осмотра и рентгенографического исследования. Лечение чаще хирургическое: рассечение или перемещение сухожилий, остеотомия, реконструктивные операции на костях. При нерезко выраженной патологии возможна консервативная терапия.
МКБ-10
- Причины
- Симптомы аномалий развития
- Отсутствие надколенника
- Дольчатый надколенник
- Врожденный вывих надколенника
- Врожденный вывих голени
- Вальгусная деформация сустава
- Варусная деформация сустава
- Сгибательная контрактура сустава
- Осложнения
- Диагностика
- Лечение аномалий развития коленного сустава
- Консервативная терапия
- Хирургическое лечение
- Прогноз и профилактика
- Цены на лечение
Общие сведения
Нарушения развития коленного сустава – сравнительно редкая группа врожденных аномалий. По наблюдениям специалистов в области травматологии и ортопедии, обычно отмечается сочетание аномалии коленного сустава с недоразвитием костей и мышц других отделов конечности, однако могут встречаться и изолированные дефекты. Нередко выявляются аналогичные патологические изменения обеих нижних конечностей. Возможно недоразвитие костных структур, врожденные вывихи и подвывихи, контрактуры или, напротив, избыточная подвижность.
Причины
Основной причиной возникновения аномалий развития коленного сустава и других отделов костно-мышечной системы являются генетические нарушения и неблагоприятные внешние воздействия на организм матери во время беременности. В число таких воздействий входят:
- ионизирующее излучение;
- прием некоторых лекарственных средств;
- контакт с токсическими химическими веществами;
- инфекционные заболевания;
- болезни эндокринной систем;.
- нарушения иммунитета.
Характер дефекта зависит от вида генетической мутации либо от времени влияния негативных факторов на организм матери. Если мать подверглась воздействию в первый триместр беременности, наблюдается отсутствие каких-либо структур коленного сустава (пороки закладки), если в более поздние сроки – их неполное развитие
Симптомы аномалий развития
Как изолированная аномалия развития диагностируется крайне редко. Обычно выявляется одновременно с недоразвитием бугристости большеберцовой кости, мыщелков бедра и четырехглавой мышцы. Нередко сочетается с врожденным вывихом бедра, дефектом или недоразвитием костей голени и бедра, косолапостью. При изолированной патологии функция конечности практически не нарушена, обнаруживается видимый дефект по передней поверхности сустава. Возможна слабость в ноге и преждевременная утомляемость при продолжительной ходьбе.
Наблюдается у 1,5-2% лиц, которым выполнялось рентгенологическое исследование сустава. Обычно становится случайной находкой при обследовании по поводу травм или других заболеваний. В 90% случаев страдают мужчины. При такой аномалии развития надколенник состоит из нескольких фрагментов, а его размеры и наружные очертания остаются нормальными.
В ряде случаев передается по наследству. Часто отмечается сочетание с другими аномалиями развития конечности. Мальчики страдают вдвое чаще девочек. Пациенты жалуются на быструю утомляемость и неустойчивость при ходьбе. При осмотре выявляется смещение надколенника (как правило, кнаружи) и выраженное напряжение четырехглавой мышцы. Движения в суставе ограничены.
Очень редкая аномалия. Обычно выявляется одновременно с двух сторон. Девочки страдают втрое чаще мальчиков. Наблюдается деформация и атрофия мышц, при этом характер поражения зависит от вида смещения голени. При переднем вывихе мыщелки бедра выстоят сзади, при заднем – спереди. Определяется выраженная сгибательная контрактура и чрезмерная боковая подвижность голени. Сгибатели голени укорочены, а разгибатели смещены кпереди. Сустав согнут или переразогнут кпереди.
Порок развития имеет наследственный характер и наблюдается у новорожденных достаточно часто по сравнению с другими дефектами коленного сустава. При осмотре выявляется видимое Х-образное искривление. Степень искривления определяют, измеряя расстояние между внутренними лодыжками в положении стоя (у младенцев – сведя выпрямленные ножки вместе).
Варусная деформация также относится к числу достаточно распространенных аномалий развития, хотя встречается реже, чем вальгусное искривление. Как и в предыдущем случае, наблюдается наследственная предрасположенность. В ходе осмотра у больных с О-образной деформацией выявляется расстояние между коленными суставами при выпрямленных ногах и сведенных вместе стопах.
Достаточно редкая аномалия. Наблюдается сочетание контрактуры коленного сустава и своеобразной кожной складки в подколенной области. Пассивное и активное разгибание ограничено, степень нарушения опоры зависит от выраженности патологии. Возможно изменение расположения нервов по задней поверхности конечности.
Осложнения
Наиболее распространенным осложнением аномалий коленного сустава является остеоартроз. У пациентов с дольчатым надколенником отмечается склонность к травмам и последующему развитию гонартроза. Даже небольшая О-образная деформация или нелеченый врожденный вывих голени с возрастом могут стать причиной прогрессирующего деформирующего артроза с последующим формированием анкилозов и тяжелых контрактур. При врожденном вывихе надколенника со временем возникает прогрессирующее отклонение голени кнаружи, что также становится причиной артрозных изменений в суставе.
Диагностика
Порок развития обычно диагностируется неонатологом или детским ортопедом. Патологии, не сопровождающиеся формированием внешнего дефекта и нарушением функции конечности, могут обнаруживаться случайно при проведении обследования по поводу травматических повреждений или в связи с жалобами на симптомы, обусловленные вторичным артрозом. Основным диагностическим методом является рентгенография коленного сустава. Рентгенологическая картина определяется видом аномалии:
- Дольчатый надколенник. На снимках чаще выявляется двухдольчатая, реже – трехдольчатая коленная чашечка. Другие суставные структуры – без изменений.
- Вывих надколенника. Обнаруживается смещение и недоразвитие надколенника (уменьшение в размерах, неправильная форма), уплощение и недоразвитие наружных мыщелков голени и бедра.
- Вывих голени. Визуализируется вывих и недоразвитие большеберцовой кости, отклонение и ротация костей голени кнутри или кнаружи (в зависимости от степени недоразвития боковых поверхностей суставной площадки большеберцовой кости).
- Вальгусная деформация. Обычно обнаруживается нарушение процесса окостенения и скошенность наружного мыщелка бедра. При обследовании также назначают рентгенографию тазобедренного сустава, поскольку патология всегда сочетается с вальгусной деформацией шейки бедра.
- Варусная деформация. На рентгенограммах определяется недоразвитие внутреннего мыщелка бедра.
В ряде случаев дополнительно назначается КТ коленного сустава для более точной оценки степени недоразвития костных и мягкотканных структур конечности. При вывихе надколенника на МРТ коленного сустава определяется недоразвитие медиальной широкой мышцы бедра, в некоторых случаях эта мышца отсутствует. Пациентов со сгибательной контрактурой направляют на консультацию к неврологу.
Лечение аномалий развития коленного сустава
При изолированном отсутствии надколенника и дольчатом надколеннике специальные мероприятия не требуются. В остальных случаях тактика лечения определяется видом и выраженностью аномалии развития, преследует целью восстановление полноценной опорности конечности и нормальной биомеханики движений, предупреждение осложнений. Лечение может быть как консервативным, так и оперативным, проводится в отделениях детской, реже – взрослой ортопедии.
При вывихе голени лечение начинается с первых дней жизни. У младенцев осуществляют вытяжение по длине с последующим закрытым вправлением вывиха. Если одномоментное вправление невозможно из-за чрезмерного напряжения четырехглавой мышцы и смещения сгибателей голени, накладывают лейкопластырное вытяжение и назначают миорелаксанты. При нерезко выраженной варусной и вальгусной деформации показано ношение ортопедической обуви, специальный комплекс ЛФК и массаж конечности.
Возраст проведения вмешательства, характер и объем манипуляций зависят от типа порока развития. В послеоперационном периоде осуществляются реабилитационные мероприятия.
- Оперативную коррекцию вывихов голени производят после достижения 2 лет. Объем реконструктивной операции может существенно варьироваться с учетом характера и степени недоразвития различных структур.
- Вывих надколенника чаще оперируют в старшем возрасте. Собственную связку данной кости перемещают на переднюю поверхность бедра и фиксируют по средней линии.
- При сгибательных контрактурах лечение только хирургическое, проводится в возрасте 5 лет и старше. В ходе операции рассекаются соединительнотканные тяжи в подколенной области, выполняется пластика и (при необходимости) транспозиция сухожилий.
Прогноз и профилактика
При своевременном начале лечения и отсутствии грубых деформаций прогноз обычно благоприятный. Тяжелые пороки и нелеченые умеренно выраженные аномалии могут стать причиной инвалидизации больных в результате нарушений функций конечности или вторичных изменений в коленном суставе. Специфическая профилактика не разработана.
Дисплазия коленного сустава – патология, при которой костные хрящевые или соединительно-тканые компоненты сустава сформированы неправильно или отсутствуют. Формирование суставного аппарата начинается на 4–6 неделе внутриутробного развития и продолжается вплоть до родов. У детей дисплазия коленного сустава составляет 1 случай на 1 тыс. новорождённых. Чаще всего этой патологии подвержены мальчики. Дисплазия может быть двусторонней или односторонней.
Причины
Выявить достоверно причину, по которой развивается заболевание, пока не удалось. К факторам, предрасполагающим к появлению дисплазии, относятся:
- Наследственная предрасположенность.
- Прием матерью во время беременности лекарственных препаратов и алкоголя.
- Патология беременности (токсикоз, маловодие, неправильное положение плода).
- Дефицит в организме матери витаминов и минералов.
- Плохие экологические условия.
Симптомы
В зависимости от степени выраженности дисплазии, симптомы могут быть выявлены сразу после рождения или появиться заметно позже – уже в подростковом возрасте. Если дисплазия выражена значительно, то уже сразу после рождения можно определить асимметрию надколенных чашечек и избыточную лабильность (подвижность) костей. Но чаще признаки дисплазии проявляются, когда малыш начинает ходить.
Родители могут заметить следующие симптомы:
- Ребенок поздно начинает ходить.
- Надколенные чашечки асимметричны – одна располагается выше другой.
- При ходьбе ребенок опирается на пальцы больной ноги, заметна хромота.
- При попытке присесть утрачивается равновесие.
- Пальцы на стопе вывернуты кнаружи или внутрь.

Со временем при дисплазии формируется О-образная или Х-образная деформация голени
Диагностика
Диагноз дисплазии коленного сустава у детей ставит детский ортопед, основываясь на данных осмотра и инструментальных исследований. Для подтверждения диагноза используют рентгенологический метод (такое исследование можно проводить у ребенка старше 3 месяцев), ультразвуковое исследование (УЗИ), магнитно-резонансную томографию. УЗИ суставов можно применять у новорожденных детей.
Особенности фиброзной дисплазии коленного сустава
Фиброзная дисплазия выделяется особо. В данном случае соединительная ткань частично заменяет костную. Поражаются головки бедренной и берцовой кости, образующие коленный сустав. Это тяжелая патология, которая сопровождается следующими признаками:
- Хруст и щелчки при движениях в колене.
- Тупые боли в суставе, усиливающиеся при любой физической нагрузке.
- Хромота и измененная походка.
- Частые переломы и вывихи в области сустава при небольшом механическом воздействии.
При фиброзной дисплазии проводят тщательное обследование с целью исключения злокачественного поражения костей.
Лечение
Чем раньше выявлено заболевание и начато лечение, тем более благоприятный прогноз. Чем младше ребенок, тем более податливые у него суставы и тем легче откорректировать патологию, не прибегая к операции. Комплекс консервативного лечения включает ряд методов.
Если дисплазия обнаружена у новорождённого малыша, то проводят широкое пеленание с целью фиксировать ножки в физиологическом положении и обеспечить восстановление хрящевой ткани. Детям постарше сустав фиксируют с помощью специальных ортезов. Также применяют гипсовые повязки, которые меняют раз в 2–3 недели, так как маленький ребенок быстро растет.
Всем пациентам с дисплазией показано проведение лечебного массажа. Этот метод позволяет улучшить микроциркуляцию, укрепить мышцы и связки в области коленного устава.
Комплекс упражнений подбирает врач-ортопед или инструктор по ЛФК для каждого ребенка индивидуально. Большим преимуществом этого метода является то, что родители могут его использовать в домашних условиях. Такая физкультура полезна как для общего развития ребенка, так и для укрепления мышечно-связочного аппарата колена.

Занятия ЛФК необходимо проводить с малышом регулярно
Дополнительно врач может назначить физиотерапевтические методы. Чаще всего используют:
- Магнитотерапию.
- Лазеротерапию.
- Парафиновые и озокеритовые обертывания.

По показаниям возможно назначение следующих групп препаратов:
- Обезболивающие (как местно, так и внутрь).
- Хондропротекторы. Это вещества, защищающие хрящ и способствующие его восстановлению.
- Витаминные и минеральные комплексы.
У ребенка старше 2 лет и подростка, как правило, консервативные методы не дают значимого результата, поэтому приходится прибегать к оперативному лечению. Чаще всего проводится корригирующая остеотомия. В ходе операции иссекается часть кости, суставу заново придается правильная форма.
Обратная фиксация производится пластинами, винтами или специальным аппаратом. После операции обязательно наложение гипсовой повязки. В ряде случаев проводится замена пораженного коленного сустава на искусственный.
Профилактика и прогноз
С целью профилактики рекомендуется периодически проходить курсы массажа, регулярно заниматься лечебной физкультурой, избегать интенсивных физических нагрузок и занятий спортом. При ранней диагностике и грамотном комплексном лечении прогноз благоприятный. При позднем выявлении дисплазии и отсутствии лечения, дисплазия коленного сустава приводит к деформирующему артрозу и инвалидности.
Врожденная дисплазия коленных суставов – это заболевание, связанное с нарушенным формированием тканей или же их развитием. У детей с наличием данной патологии отмечается гипермобильность области коленных суставов, которая появляется на фоне ослабления вследствие врожденного сбоя в прогрессии соединительных тканей. Гипермобильностью в медицинском сообществе именуется повышенная подвижность суставов. Данное заболевания в основном носит именно врожденный характер и определяется еще в младенчестве. Однако отмечаются случаи, когда врожденная дисплазия начинала проявлять себя только в юношеском периоде, а иногда даже и во взрослом. Но такие случаи крайне редки.
Стоит отметить, что врожденная дисплазия может быть не только в области коленных суставов. Отмечают следующие разновидности заболевания:
Причины появления недуга
Установлено, что врожденная дисплазия коленных суставов у младенцев вызывается не только сбоем в прогрессии костной или хрящевой структуры, появление недуга вызывается и патологическим нарушением сочленения связок и мышц.
Данное заболевание в целом встречается довольно-таки часто: на 1000 новорожденных приходится 6 случаев врожденной дисплазии коленных суставов. Лечение заболевания должно быть срочным, его ни в коем случае не стоит откладывать, так как существует риск приобретения ранней инвалидности.
Далее перечислены факторы, которые могут способствовать зарождению дисплазии:
Генетическая предрасположенность к появлению дисплазии.
- Всевозможные генетические изменения в организме.
- Медикаментозное, химическое и хроническое воздействие, неправильное питание, всевозможные хронические заболевания и инфекции у женщины в период вынашивания плода.
Хоть и появление дисплазии во взрослом периоде крайне редко, отмечаются следующие факторы, которые способны поспособствовать этому:
- Прямое воздействие всевозможных агрессивных реагентов и химических элементов на организм человека.
- Разнообразные заболевания профессионального типа.
- Факторы, связанные с неблагоприятной экологической обстановкой.
- Вредные привычки.
Симптоматика недуга
Главным признаком заболевания будет асимметрия суставов коленной области. Если обратить внимание на обе ноги, то одна будет казаться короче другой. При этом при горизонтальном положении тела отмечается, что коленные чашечки находятся на совершенно разном уровне. То же самое отмечается и в вертикальной позиции тела.
Также наличие заболевания можно заподозрить и в случаях, когда не отмечается асимметрия коленных чашечек. В таких случаях, как правило, ребенок начинает поздно ходить, а при передвижении упор делает на пальчики. Помимо всего прочего, на наличие дисплазии указывает также и вывернутость пальцев ноги, причем не важно внутрь или наружу.
Если речь идет о юношеской или же взрослой дисплазии, характерны несколько другие симптомы. Так, поначалу отмечается появление резкой боли во время хождения, особенно сильно она себя проявляет при физической нагрузке. Также боль часто появляется и при изменении погодных условий. Кроме того, при сгибании или разгибании коленного сустава доносится специфический хруст.
Следующими важными симптомами будут хромота, увеличенный объем бедер и деформация голени. Изменяется окружность, правая и левая стороны становятся совершенно не похожи друг на друга. Кроме того, значительно изменяется и амплитуда движения коленных суставов, так как они становятся все более подвижными.
Лечение патологии
Выявить дисплазию лучше всего на ранних этапах, так как это поможет избежать сильной деформации и позволит максимально приблизить суставы к нормальному состоянию.
Лечение должно начаться сразу же после выявления недуга, в младенчестве. Лечение полностью зависит от тяжести недуга и требует проведения множества разнообразных терапевтических действий.
На дому ребенку подбираются специальные приспособления ортопедического характера, которые называются ортезами. К числу ортезов относятся медицинские шины, специализированные бандажи, ортопедические тургоры. Эти приспособления гарантируют фиксацию суставов в необходимом положении.
Если имеет место искривление или деформация, накладываются специальные повязки гипсового характера. Стоит отметить, что с возрастом и ростом ребенка необходимо сменять повязки и подгонять их по размеру. Как правило, необходимо менять гипсовую повязку приблизительно 1 раз в 3 недели Связано это с тем, что младенцы растут в буквальном смысле по дням.
Необходимо периодическое выполнение лечебной гимнастики и массажей.
Отдельное внимание стоит уделить физиотерапии, так как она играет важную роль в излечении от дисплазии. Физиотерапия является дополнением к медикаментозному лечению, так как ее составляющие, вроде фонофореза и электрофореза, позволяют медицинским препаратам проникнуть в область сустава намного глубже. Помимо этих процедур используются также грязевые завертывания, терапия с использованием магнитно-лазерного оборудования и ультразвук.
Медикаментозное лечение необходимо для взрослых, если заболевание прогрессировало постепенно. Препараты вводятся в виде инъекций. Обычно применяются следующего рода средства:
- Препараты на кальциевой основе.
- Хондропротекторы.
- Витамины.
- Гиалуроновая кислота.
Иногда необходимо и симптоматическое лечение. К нему прибегают в случае появления сильных болевых ощущений. Обычно используются обезболивающие препараты. Применяются они как местно, так и в виде инъекций.
При лечении дисплазии стоит избавить коленные суставы от сильной нагрузки. Хватает и той, которую колени испытывают при хождении. Стоит помнить, что необходимо отказаться от самостоятельности, так как неправильное лечение или самостоятельные попытки коррекции суставов может привести к непоправимым последствиям и инвалидности.
Врожденная дисплазия коленных суставов – это заболевание, характеризующееся неполноценным формированием отдельных костных или хрящевых элементов сочленения. В зависимости от локализации, нарушается строение как самой капсулы сустава, так и всех связок вместе с хрящами.

Формирование костной ткани во внутриутробном периоде начинается на четвертой неделе и продолжается даже после появления младенца на свет. Под влиянием какого-либо фактора нормальный процесс развития нарушается, в результате чего и появляется дисплазия.
Причины
Достоверно выяснить, что именно послужило причиной отклонения в развитии коленного сустава почти невозможно. В результате наблюдений над большой группой больных удалось выяснить, что существуют предрасполагающие факторы к дисплазии суставов.
К ним относят:
- Проживание в местности с плохой экологией.
- Частые стрессы у беременной женщины.
- Неполноценное питание матери в период вынашивания ребенка.
- Вредные привычки (курение, употребление алкогольных напитков).
- Наследственная предрасположенность к дисплазии.
- Кровные браки.
- Осложнения беременности – неправильное предлежание плода, маловодие, токсикоз.
- Перенесенные инфекционные болезни в период беременности.
- Чрезмерная нагрузка на колени (чаще у спортсменов).
- Неполноценное питание.
- Гиподинамия.
- Изменения гормонального фона.
У взрослых дисплазия колена чаще возникает под действием внешних факторов и встречается очень редко. Обычно первые симптомы появляются уже в младенческом возрасте.
Симптомы
Дисплазия коленного сустава у детей чаще проявляется в раннем возрасте (до 7 лет). Колено больше других суставов подвергается травмированию и инфекционным патологиям, поэтому симптомы появляются достаточно рано. Можно выделить основные клинические признаки патологии:
Симптомы болезни обычно проявляются не изолированно, а в комплексе.
Какой врач лечит дисплазию колена?
Выявлением и лечением дисплазии коленного сустава как у детей, так и у взрослых занимается врач травматолог-ортопед. Родители должны регулярно приводить детей на профилактические осмотры в поликлинику для раннего выявления патологии.
Диагностика
Как правило, дисплазия колена выявляется уже в раннем возрасте. Однако при стертой клинической картине первичное обнаружение патологии может происходить намного позднее.
В диагностике дисплазии колена, помимо внешнего осмотра, используют несколько диагностических методов:
- Ультразвуковое исследование сустава – поможет увидеть патологии анатомического строения.
- Рентгенография колена – позволяет визуализировать неверное расположение сочленения. Детям младше 3 лет рентгенографию не проводят.
- МРТ или КТ – для уточнения проводят томографию, при которой получают трехмерное изображение, отображающее даже малейшие патологические изменения.
- Артроскопия – проводится при необходимости уточнения диагноза.
Лечение
Терапию дисплазии коленного сустава необходимо начинать сразу после постановки диагноза, так как у детей младшего возраста патологию легче скорректировать из-за податливости костной и хрящевой ткани.
В качестве медикаментозного лечения используют препараты различных групп:
- Кальцийсодержащие препараты – Кальциман Адванс, Кальций Д3 Никомед и пр.
- Хондропротекторы – Структум, Терафлекс и др.
- Гиалуроновая кислота – эффективны инъекции препарата в околосуставные ткани.
- Поливитаминные комплексы.
- Нестероидные противовоспалительные средства – устраняют болевой синдром. Применяются как в виде таблеток, так и в виде мазей и гелей. Детям допустимо дать Парацетамол или Ибупрофен. Взрослым – Нимесулид, Диклофенак, Мелоксикам.
- Стероидные средства – снимают отек, боль и явления воспаления в суставе (Преднизолон, Дексаметазон).
При болевом синдроме рекомендуется носить специальные фиксирующие ортопедические приспособления – бандажи, повязки, наколенники. Их подбирают индивидуально в зависимости от возраста больного. Детям и взрослым одинаково полезен массаж, укрепляющий мышечную ткань и стимулирующий кровообращение.
Подбирается специальная ортопедическая обувь для коррекции длины конечности. Также детям с дисплазией показан бассейн – плаванье укрепляет опорно-двигательный аппарат. Взрослые должны регулярно заниматься лечебной физкультурой.
Хирургическое лечение показано при неэффективности консервативных мер. Как правило, оно проводится во взрослом или подростковом возрасте при поздней постановке диагнозе. В ходе операции производят полную перестройку, остеотомию или замену коленного сустава на искусственный. После такого вмешательства требуется длительная реабилитация пациента.
Профилактика
Профилактикой дисплазии у детей следует начинать заниматься уже в период беременности. Женщина должна полноценно питаться, избегать стрессовых ситуаций, достаточно двигаться и поддерживать иммунитет в борьбе с инфекционными и вирусными болезнями.
В младенческом возрасте профилактика заключается в выполнении несложных рекомендаций:
- Регулярные профилактические осмотры у невролога и ортопеда.
- Оздоровительная физкультура и массажи.
- Проведение ультразвукового исследования при наличии подозрений на дисплазию.
При своевременно начатом лечении дисплазии коленного сустава еще в младенческом возрасте заболевание возможно скорректировать. У взрослых патология сложнее поддается коррекции и чаще требует оперативного вмешательства для восстановления полноценной амплитуды движений.
Полезное видео про дисплазию
Читайте также:


