Отросток бугра пяточной кости медиальный
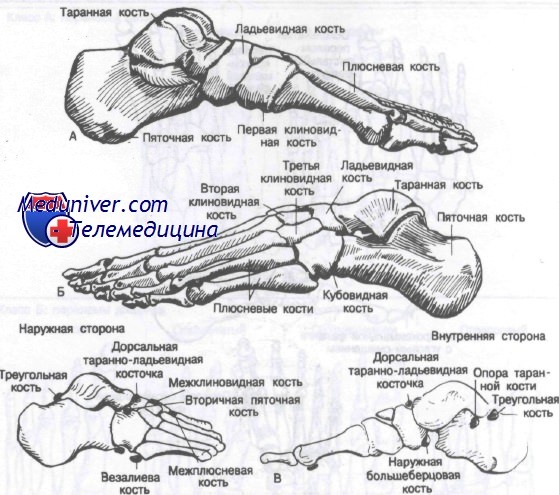
Кости стопы в области предплюсны, tarsus, представлены следующими костями: таранной, пяточной, ладьевидной, тремя клиновидными костями: медиальной, промежуточной и латеральной, и кубовидной. В состав плюсны, metatarsus, входит 5 плюсневых костей. Фаланги, phalanges, пальцев стопы называются так же, как фаланги пальцев кисти.

Кости предплюсны, ossa tarsi, располагаются двумя рядами: к проксимальному относятся таранная и пяточная кости, к дистальному — ладьевидная, кубовидная и три клиновидные кости. Кости предплюсны сочленяются с костями голени; дистальный ряд костей предплюсны сочленяется с костями плюсны.
Таранная кость, talus, — единственная из костей стопы, которая сочленяется с костями голени. Задний ее отдел — тело таранной кости, corpus tali. Кпереди тело переходит в суженный участок кости — шейку таранной кости, collum tali; последняя соединяет тело с направленной вперед головкой таранной кости, caput tali. Таранную кость сверху и по бокам в виде вилки охватывают кости голени. Между костями голени и таранной костью образуется голеностопный сустав, articulatio talocruralis. Соответственно ему суставными поверхностями являются: верхняя поверхность таранной кости, facies superior ossis tali, имеющая форму блока — блок таранной кости, trochlea tali, и боковые, латеральная и медиальная, лодыжковые поверхности, facies malleolaris lateralis et facies malleolaris medialis. Верхняя поверхность блока выпуклая в сагиттальном направлении и вогнутая в поперечном.
Латеральная и медиальная лодыжковые поверхности плоские. Латеральная лодыжковая поверхность распространяется на верхнюю поверхность латерального отростка таранной кости, processus lateralis tali. Заднюю поверхность тела таранной кости сверху вниз пересекает борозда сухожилия длинного сгибателя большого пальца стопы sulcus tendinis m. flexoris hallucis longi. Борозда делит задний край кости на два бугорка: больший медиальный бугорок, tuberculum mediale, и меньший латеральный бугорок, tuberculum laterale. Оба бугорка, разделенные бороздой, образуют задний отросток таранной кости, processus posterior tali. Латеральный бугорок заднего отростка таранной
кости иногда, в случае его самостоятельной оссификации, представляет собой отдельную треугольную кость, os trigonum.
На нижней поверхности тела в заднелатеральном отделе имеется вогнутая задняя пяточная суставная поверхность, facies articularis calcanea posterior. Переднемедиальные отделы этой поверхности ограничены проходящей здесь сзади наперед и латерально бороздой таранной кости, sulcus tali. Кпереди и кнаружи от этой борозды располагается средняя пяточная суставная поверхность, facies articularis calcanea media. Кпереди от нее залегает передняя пяточная суставная поверхность, facies articularis calcanea anterior.
Посредством суставных поверхностей нижней своей частью таранная кость сочленяется с пяточной костью. На передней части головки таранной кости имеется сферической формы ладьевидная суставная поверхность, facies articularis navicularis, посредством которой она сочленяется с ладьевидной костью.

Пяточная кость, calcaneus, располагается книзу и кзади от таранной кости. Задненижний отдел ее образован хорошо выраженным бугром пяточной кости, tuber calcanei. Нижние отделы бугра с боковой и медиальной сторон переходят в латеральный отросток бугра пяточной кости, processus lateralis tuberis calcanei, и в медиальный отросток бугра пяточной кости, processus medialis tuberis calcanei. На нижней поверхности бугра имеется пяточный бугорок, tuberculum calcanei, расположенный у переднего конца линии прикрепления длинной подошвенной связки, lig. plantare longum.
На передней поверхности пяточной кости имеется седловидной формы кубовидная суставная поверхность, facies articularis cuboidea, для сочленения с кубовидной костью.

В переднем отделе медиальной поверхности пяточной кости находится короткий и толстый отросток — опора таранной кости, sustentaculum tali. По нижней поверхности этого отростка проходит борозда сухожилия длинного сгибателя большого пальца стопы, sulcus tendinis m. flexoris hallucis longi.
На латеральной поверхности пяточной кости, в переднем отделе, имеется небольшой малоберцовый блок, trochlea fibularis, позади которого проходит борозда сухожилия длинной малоберцовой мышцы, sulcus tendinis m. peronei (fibularis) longi.
На верхней поверхности кости, в среднем отделе, располагается обширная задняя таранная суставная поверхность, facies articularis talaris posterior. Кпереди от нее залегает борозда пяточной кости, sulcus calcanei, проходящая сзади наперед и латерально. Кпереди от борозды, вдоль медиального края кости, выделяются две суставные поверхности: средняя таранная суставная поверхность, facies articularis talaris media, и впереди нее — передняя таранная суставная поверхность, facies articularis talaris anterior, соответствующие одноименным поверхностям на таранной кости. При накладывании таранной кости на пяточную передние отделы борозды таранной кости и борозды пяточной кости образуют углубление — пазуху предплюсны, sinus tarsi, которая прощупывается как небольшое вдавление.
Ладьевидная кость, os naviculare, уплощенная спереди и сзади, залегает в области внутреннего края стопы. На задней поверхности кости имеется вогнутая суставная поверхность, посредством которой она сочленяется с суставной поверхностью головки таранной кости. Верхняя поверхность кости выпуклая. Передняя поверхность кости несет суставную поверхность для сочленения с тремя клиновидными костями. Границами, определяющими места сочленения ладьевидной кости с каждой клиновидной костью, служат небольшие гребешки.
На латеральной поверхности кости имеется небольшая суставная поверхность — место сочленения с кубовидной костью. Нижняя поверхность ладьевидной кости вогнутая. В медиальном ее отделе располагается бугристость ладьевидной кости, tuberositas ossis navicularis.
Клиновидные кости, ossa cuneiformia, в количестве трех, располагаются я впереди ладьевидной кости. Различают медиальную, промежуточную и латеральную клиновидные кости. Промежуточная клиновидная кость короче остальных, поэтому передние, дистальные, поверхности этих костей находятся не на одном уровне. Они имеют суставные поверхности для сочленения с соответствующими плюсневыми костями,
Основание клина (более широкая часть кости) у медиальной клиновидной кости обращено вниз, а у промежуточной и латеральной — вверх.
Задние поверхности клиновидных костей имеют суставные площадки для сочленения с ладьевидной костью.
Медиальная клиновидная кость, os cuneiforme mediale, на своей вогнутой латеральной стороне несет две суставные поверхности для сочленения с промежуточной клиновидной костью, os cuneiforme intermedium, и со II плюсневой костью.
Промежуточная клиновидная кость, os cuneiforme intermedium, имеет суставные площадки: на медиальной поверхности — для сочленения с медиальной клиновидной костью, os cuneiforme mediale, па латеральной стороне — для сочленения с латеральной клиновидной костью, os cuneiforme laterale.
Латеральная клиновидная кость, os cuneiforme laterale, также имеет две суставные поверхности: с медиальной стороны для сочленения с промежуточной клиновидной костью, os cuneiforme intermedium, и основанием II плюсневой кости, os metatarsale II, а с латеральной — с кубовидной костью, os cuboideum.
Кубовидная кость, os cuboideum, располагается кнаружи от латеральной клиновидной кости, впереди пяточной кости и позади основания IV и V плюсневых костей.
Верхняя поверхность кости шероховатая, на медиальной находятся суставные площадки для сочленения с латеральной клиновидной костью, os cuneiforme laterale, и ладьевидной костью, os naviculare. На латеральном крае кости имеется направленная книзу бугристость кубовидной кости, tuberositas ossis cuboidei. Кпереди от нее начинается борозда сухожилия длинной малоберцовой мышцы, sulcus tendinis m. peronei longi, которая переходит на нижнюю поверхность кости и пересекает ее косо сзади и снаружи, кпереди и кнутри соответственно ходу сухожилия одноименной мышцы.
Задняя поверхность кости имеет седловидной формы суставную поверхность для
Сочленения с такой же суставной поверхностью пяточной кости. Выступ нижнемедиального участка кубовидной кости, граничащий с краем данной суставной поверхности, получил название пяточного отростка, processus calcaneus. Он обеспечивает поддержку переднего конца пяточной кости.
Передняя поверхность кубовидной кости имеет разделенную гребешком суставную поверхность для сочленения с IVи V плюсневыми костями, os metatarsale IV et os metatarsale V.
Плюсневые кости
Плюсневые кости, ossa metatarsalia, представлены пятью (I-V) тонкими длинными костями, расположенными впереди предплюсны. В каждой плюсневой кости различают тело, corpus, и два эпифиза: проксимальный — основание, basis, и дистальный — головку, caput.
Счет костей ведется со стороны медиального края стопы (от большого пальца к мизинцу). Из 5 плюсневых костей I кость короче, но толще остальных, II кость самая длинная. Тела плюсневых костей трехгранные. Верхняя, тыльная, поверхность тела несколько выпуклая, остальные две — нижние (подошвенные) поверхности, сходятся внизу, образуя заостренный гребешок.
Основания плюсневых костей представляют наиболее массивную их часть. Они имеют форму клина, который своей расширенной частью у I—IV плюсневых костей направлен вверх, а у V плюсневой кости — в медиальную сторону. Боковые поверхности оснований имеют суставные площадки, посредством которых смежные плюсневые кости сочленяются между собой.
На задних поверхностях оснований расположены суставные поверхности для сочленения с костями предплюсны. На нижней поверхности основания I плюсневой кости располагается бугристость I плюсневой кости, tuberositas ossis metatarsalis primi. У
V плюсневой кости в латеральном отделе основания также имеется бугристость
V плюсневой кости, tuberositas ossis metatarsalis quinti, которая хорошо прощупывается. Передние концы, или головки, плюсневых костей сдавлены с боков. Периферический отдел головок имеет сферической формы суставные поверхности, сочленяющиеся с фалангами пальцев. На нижней поверхности головки I плюсневой кости, по бокам, имеются две небольшие гладкие площадки, к которым прилегают сесамовидные кости, ossa sesamoidea, большого пальца стопы. Головка I плюсневой кости хорошо прощупывается.
Кроме указанных сесамовидных костей в области плюснефалангового сочленения большого пальца, встречаются одна сесамовидная кость в межфаланговом сочленении этого же пальца, а также непостоянные сесамовидные кости в толще сухожилия длинной малоберцовой мышцы, в области подошвенной поверхности кубовидной кости.
Между костями плюсны имеется 4 межкостных промежутка, spatia interossea metatarsi, которые заполнены межкостными мышцами.
Кости пальцев (фаланги)
Кости пальцев, ossa digitorum, представлены фалангами, phalanges. По форме, числу и взаимоотношениям они соответствуют фалангам пальцев кисти. В каждой фаланге различают тело, corpus phalangis, и два эпифиза: задний, проксимальный, эпифиз — основание фаланги, basis phalangis, и передний, дистальный, эпифиз — головку фаланги, caput phalangis. Поверхности головок проксимальных и средних фаланг, phalanx proximalis et phalanx medialis, имеют форму блока.
На дистальном конце каждой дистальной фаланги, phalanx distalis, расположен бугорок дистальной фаланги, tuberositas phalangis distalis.
Вам интересно будет это прочесть :
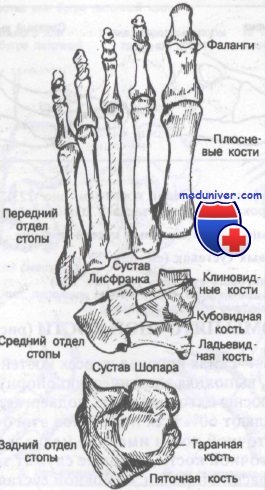
В стопе 28 костей и 57 суставов. Переломы костей стопы встречаются часто и составляют 10% всех переломов. Теоретически стопу можно разделить на три отдела: задний (таранная и пяточная кости), средний (ладьевидная, клиновидные и кубовидная кости) и передний (плюсневые кости фаланги пальцев). Кости стопы, включая типичные сесамовидные, в медиальной и латеральной проекциях показаны на рисунке.
Стопа имеет значительный диапазон нормальных движений, включающих сгибание, разгибание, инверсию и эверсию. Кроме того, частью нормальных движений являются супинация, или сочетание приведения и инверсии, а также пронация, представляющая собой отведение и эверсию. Стопа содержит два свода: продольный (средний отдел стопы) и поперечный (передний отдел стопы). В норме давление массы тела равномерно распределяется на передний отдел и пятку.
Давление на головки плюсневых костей неравномерно, поскольку головка I плюсневой кости принимает массу в два раза большую, чем остальные четыре. Максимальная нагрузка на стопу приходится в фазу отталкивания при ходьбе и беге.
Переломы костей стопы, как правило, являются результатом воздействия трех основных механизмов повреждения, включающих прямой механизм травмы, непрямой механизм травмы и перегрузку. Рентгенологическая диагностика переломов костей стопы нередко затруднена наличием вторичных центров окостенения и сесамовидных костей. Наиболее часто встречающиеся сесамовидные кости — это os trigonum, os tibiale externum, os peroineum и os vesalcanum. Их можно отличить от перелома по гладким плотным очертаниям костей.
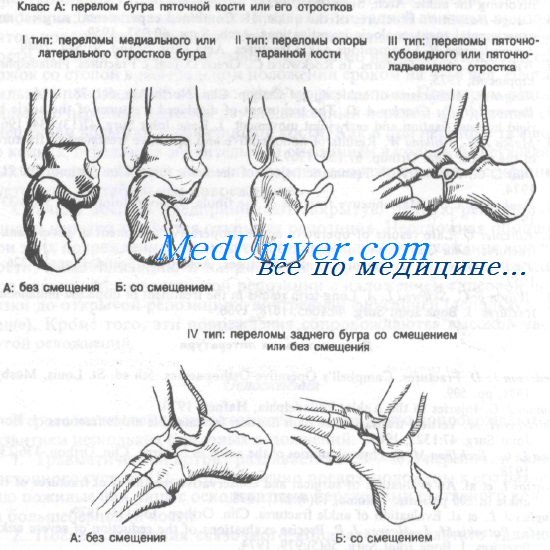
I. Переломы пяточной кости:
Класс А: переломы бугра пяточной кости или его отростков
Класс Б: переломы тела пяточной кости
II. Переломы таранной кости:
Класс А: малые переломы
Класс Б: большие переломы
Класс В: переломовывихи
III. Вывихи таранной кости
IV. Переломы и вывихи костей предплюсны:
Класс А: переломы ладьевидной кости
Класс Б: переломы кубовидной и клиновидной костей
V. Переломовывихи в предплюсне-плюсневых суставах
VI. Переломы плюсневых костей:
Класс А: перелом шейки плюсневой кости
Пяточная кость — самая крупная из всех костей предплюсны, играет роль трамплина, выполняя эластическую опорную функцию. Среди всех костей предплюсны пяточная кость подвергается переломам чаще других; они составляют 60% всех переломов этого отдела. На подошвенной стороне пяточной кости имеются медиальный и латеральный отростки бугра пяточной кости, которые служат точками прикрепления подошвенной фасции и мышц. Основной сустав пяточной кости — это пяточно-таранный, или подтаранный, сустав. Среди неотрывных переломов пяточной кости 75% переломов проходят через подтаранный сустав. Из них 75% являются компрессионными.
Используемая классификация представляет собой упрощенную систему Rowe, основанную на принципах лечения и прогноза.
Класс А: переломы бугра пяточной кости или его отростков
Класс Б: переломы тела пяточной кости
Класс А: I тип переломы медиального или латерального отростков бугра. Эти переломы можно разделить на повреждения без смещения и со смещением. Прогноз при них обычно очень хороший.
Эти переломы, как правило, являются следствием воздействия отводящей или приводящей силы, что происходит при падении на пятки, в то время как стопа находится в положении инверсии или эверсии. При эверсии имеется большая вероятность повреждения медиального отростка бугра пяточной кости, при инверсии — латерального. Обычно больной сообщает о прыжке с высоты с приземлением на подвернутую внутрь или наружу стопу.
Больной жалуется на боль, припухлость и болезненность по задне-наружной или задневнутренней поверхности пятки. В голеностопном суставе может сохраняться полный объем движений, однако резкое переразгибание стопы оказывается болезненным.
Рентгенограммы пяточной кости должны включать прямую, боковую и аксиальную проекции. По клиническим показаниям делают снимки голеностопного сустава.
Более четверти (26%) переломов пяточной кости сочетаются с другими повреждениями нижних конечностей; 10% переломов пяточной кости оказываются двусторонними, а 10% переломов сопутствуют компрессионные переломы поясничных позвонков.
Лечение перелома пяточного бугра. Переломы пяточного бугра или его отростков без смещения можно лечить прикладыванием льда, приподнятым положением конечности и наложением толстой давящей повязки. Через 1—2 нед следует наложить хорошо отмоделированный гипсовый сапожок и оставить его до полного сращения кости. Частичная нагрузка при ходьбе на костылях должна длиться по меньшей мере 8 нед. Переломы со смещением требуют репозиции, которую обычно достигают закрытым способом. Затем следует наложить хорошо отмоделированную гипсовую повязку до сращения костей. Некоторые авторы рекомендуют открытую репозицию с внутренней фиксацией, поэтому в этих случаях необходима ранняя консультация ортопеда.
Осложнения перелома пяточного бугра. Отдаленные последствия этих переломов могут оказаться неблагоприятными. Они могут осложниться посттравматическим артритом с тугоподвижностью в суставе и хроническими болями, а в более позднем периоде — образованием шпоры, сопровождающейся хронической болью и ущемлением нерва.
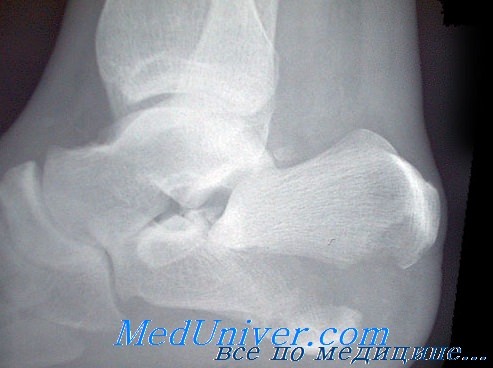
В изолированном виде это повреждение встречается редко. Наиболее частым механизмом повреждения является осевая компрессия на пятку при выраженной инверсии стопы.
Больной жалуется на боль, болезненность при пальпации и припухлость несколько дистальнее внутренней лодыжки и по внутренней поверхности пятки. Боль усиливается при инверсии стопы или переразгибании большого пальца вследствие тяги за сухожилие длинного сгибателя большого пальца, проходящего ниже удерживателя таранной кости.
Для диагностики этих переломов могут понадобиться обычные рентгенограммы, дополненные снимками в сравнительных аксиальных проекциях.
Лечение этих переломов включает лед, приподнятое положение конечности и иммобилизацию давящей повязкой в течение 24—36 ч. Затем переломы без смещения лечат гипсовой повязкой с разгрузкой конечности в течение 8 нед. Прогноз при этих повреждениях очень хороший.
Для обнаружения перелома достаточно рентгенограмм в обычных проекциях. Для определения скрытых переломов особенно информативным может оказаться снимок заднего отдела стопы в боковой проекции.
Лечение этих повреждений включает лед, приподнятое положение конечности и нагрузку на конечность по мере переносимости. Гипсовой иммобилизации лучше избегать, поскольку нередким осложнением после нее является хроническая тугоподвижность сустава.
Наиболее частым механизмом повреждения при этом отрывном переломе является натяжение пяточного (ахиллова) сухожилия, что случается при падении или прыжке с приземлением на стопу, находящуюся в положении тыльного сгибания при разогнутом коленном суставе.
Больной жалуется на боль, припухлость и болезненность при пальпации над местом перелома, невозможность наступить на пятку и слабое подошвенное сгибание стопы.
Достаточно рентгенограмм в обычных проекциях, особенно в боковой.
Лечение перелома заднего бугра пяточной кости. При переломах без смещения накладывают гипсовую повязку с полной разгрузкой конечности и стопой в положении эквинуса сроком на 6—8 нед. Настоятельно рекомендуется ранняя консультация ортопеда. Переломы со смещением требуют открытой репозиции с внутренней фиксацией.
(processus medialis tuberis calcanei, PNA, BNA; tuberculum tibiale tuberis calcanei, JNA)
выступ, расположенный в медиальной части подошвенной поверхности бугра пяточной кости.
Бугра — бугря? ж. арх. хвойный сок, смола, которая по весне сочится из дерева. Бугорной? лес, сильно смолистый, из которого смола выступает самотеком.
Толковый словарь Даля
Медиальный Прил. — 1. Расположенный ближе к срединной продольной плоскости тела (в анатомии).
Толковый словарь Ефремовой
Отросток М. — 1. Небольшой новый побег растения, отходящий от стебля или корня. 2. перен. Ответвленная, отходящая в сторону часть какого-л. предмета. // Ответвление какого-л. органа человека или животного.
Толковый словарь Ефремовой
Отросток — отростка, м. Небольшое боковое Ответвление растения, побег. ? Ответвление какого-н. органа (анат.). слепой кишки. Рога с отростками.
Толковый словарь Ушакова
Медиальный — -ая, -ое. [лат. medialis - находящийся посредине] Анат. Расположенный в середине, ближе к середине; средний. М-ая сторона конечности.
Толковый словарь Кузнецова
Отросток — -стка; м.
1. Молодой побег растения, отходящий от стебля или корня. Отсадить о.
2. Ответвление, отходящая в сторону узкая, удлинённая часть чего-л. Рога оленя с отростками.
Толковый словарь Кузнецова
Игра В Кости — - азартная игра, в которой ее участники соответствующим выбрасыванием числа кости определяют выигрыш и его величину. (Указ Президента Республики Беларусь от 20.09.99 г. N 548)
Юридический словарь
Абсцесс Кости — (a. ossis) А. в компактном веществе кости; возникает при хроническом остеомиелите.
Большой медицинский словарь
Альвеолярный Отросток — (processus alveolaris, PNA, BNA, JNA) дугообразно изогнутый костный гребень, являющийся продолжением тела верхней челюсти книзу; на нижнем крае А. о. находятся 8 альвеол зубов.
Большой медицинский словарь
Блок Плечевой Кости — (trochlea humeri, PNA, BNA, JNA) медиальная часть дистального эпифиза плечевой кости в виде поперечного валика с выемкой посередине, покрытая суставным хрящом и сочленяющаяся с.
Большой медицинский словарь
Блок Таранной Кости — (trochlea tali, PNA, BNA, JNA) верхняя выпуклая поверхность тела таранной кости, покрытая суставным хрящом и сочленяющаяся с костями голени в голеностопном суставе.
Большой медицинский словарь
Борозда Пяточной Кости — (sulcus calcanei, PNA, BNA, JNA) углубление на пяточной кости, разделяющее переднюю и заднюю суставные поверхности; вместе с бороздой таранной кости образует пазуху предплюсны.
Большой медицинский словарь
Борозда Таранной Кости — (sulcus tali, PNA, BNA, JNA) углубление между задней и передней пяточными суставными поверхностями таранной кости; в совокупности с бороздой пяточной кости образует пазуху предплюсны.
Большой медицинский словарь
Бугор Пяточной Кости — (tuber calcanei, PNA, BNA, JNA; син. пяточный бугор) задняя часть пяточной кости, оканчивающаяся в виде шероховатого выступа; на подошвенной поверхности несет два отростка (медиальный и латеральный).
Большой медицинский словарь
Бугристость I Плюсневой Кости — (t. ossis metatarsalis I, PNA, BNA, JNA) Б. на медиально-подошвенной поверхности основания I плюсневой кости; место прикрепления передней большеберцовой мышцы.
Большой медицинский словарь
Бугристость V Плюсневой Кости — (t. ossis metatarsalis V, PNA, BNA, JNA) Б. на латеральной поверхности основания V плюсневой кости; место прикрепления сухожилия короткой малоберцовой мышцы.
Большой медицинский словарь
Бугристость Большеберцовой Кости — (t. tibiae, PNA, BNA, JNA) Б. на передней поверхности верхнего эпифиза большеберцовой кости; место прикрепления связки надколенника.
Большой медицинский словарь
Бугристость Ладьевидной Кости — (t. ossis navicularis, PNA, BNA, JNA) Б. в медиальном отделе дистальной поверхности одноименной кости; место прикрепления сухожилия задней большеберцовой мышцы.
Большой медицинский словарь
Бугристость Локтевой Кости — (t. ulnae, PNA, BNA, JNA) Б. на проксимальном конце локтевой кости кпереди и ниже ее венечного отростка; место прикрепления плечевой мышцы.
Большой медицинский словарь
Бугристость Лучевой Кости — (t. radii, PNA, BNA, JNA) Б. на лучевой кости, расположенная ниже и медиальнее ее шейки; место прикрепления сухожилия двуглавой мышцы плеча.
Большой медицинский словарь
Венечный Отросток — 1) нижней челюсти (processus coronoidens, PNA, BNA; processus muscularis, JNA) - отросток ветви нижней челюсти, отходящий от ее верхнего края; место прикрепления височной мышцы; 2) локтевой кости.
Большой медицинский словарь
Верхнечелюстной Отросток — 1) (processus maxillaris, PNA, BNA, JNA) - плоский отросток нижней носовой раковины, отходящий от ее верхнего края вниз и латерально, закрывающий нижнюю часть входа в верхнечелюстную.
Большой медицинский словарь
Верхушка Головки Малоберцовой Кости — (apex capitis fibulae, PNA; apex capituli fibulae, BNA, JNA) суженный верхний конец головки малоберцовой кости.
Большой медицинский словарь
Ветвь Лобковой Кости Верхняя — (ramus superior, ossis pubis, PNA, BNA; pars acetabularis rami ossis pubis, JNA) часть лобковой кости, отходящая вперед от ее тела и ограничивающая сверху запирательное отверстие.
Большой медицинский словарь
Ветвь Седалищной Кости — (ramus ossis ischii, PNA, JNA; ramus superior et inferior ossis ischii, BNA) часть седалищной кости, отходящая от ее тела дугообразно вниз и вперед и соединенная с нижней ветвью лобковой кости с образованием.
Большой медицинский словарь
Височный Отросток — (processus temporalis, PNA, BNA, JNA) латеральный отросток скуловой кости, соединяющийся со скуловым отростком височной кости.
Большой медицинский словарь
Влагалищный Отросток Брюшины — (processus vaginalis peritonei, PNA, BNA, JNA) слепое выпячивание брюшины в мошонку через паховый канал, зарастающее к моменту рождения; за счет В. о. б. образуется влагалищная (серозная) оболочка яичка.
Большой медицинский словарь
Влагалищный Отросток Клиновидной Кости — (processus vaginalis, PNA, BNA. JNA) небольшой выступ на нижней поверхности тела клиновидной кости у корня медиальной пластинки крыловидного отростка; через канал, находящийся в основании.
Большой медицинский словарь
Имя: Артак
Фамилия: Мацакян
E-mail: artakmatsakyan@mail.ru
Биография: Врач травматолог-ортопед, кандидат медицинских наук. Сфера профессиональных интересов: артроскопия коленного, плечевого, голеностопного суставов, патологии суставов, деформации стопы, ложные суставы, последствия травм, переломы конечностей.
Телефон для записи: +7(926) 634 4783.
Введение
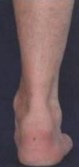
Рис.2
Диагностика
Типичные пациенты с такой патологией описывают боли, которые появляются при старте ходьбы. Боль часто локализуется в середине места прикрепления ахиллова сухожилия к пяточной кости. Тендопатия ахиллова сухожилия, которая присутствует при синдроме Хаглунда имеет очень важное значение для диагностики и лечения этой патологии. Из предрасполагающих факторов для развития синдрома Хаглунда можно выделить 1. Полая стопа; 2. Варусный задний отдел стопы; 3. Анатомические особенности пятки; 4. Хроническая травма.
Синдром достаточно легко диагностируется и при этом выявляются следующие симптомы 1. Боль; 2. Выраженный пяточный бугор; 3. Признаки ахиллобурсита; 4. Рентгенологические изменения пяточной кости.
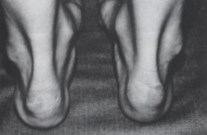
Рис.3 Выраженный пяточный бугор
В 1945г Фоулер и Филлип мерили угол, образованный линиями, одна из которых соединяет переднюю бугристость пятки и медиальный край подошвенной бугристости пятки и вторая линия проходит через пяточный бугор и место прикрепления ахиллова сухожилия. Они выявили, что при угле выше 75гр. имеется четкая корреляция болезненной пяткой, а также имеется ахиллобурсит и выраженный пяточный бугор. Их исследования показали, что при угле от 44гр до 69 проблемы пятки встречаются значительно реже. Они рассчитали, что угол больше чем 75гр. образуется за счет задне-верхнего отдела пяточной кости. Угол в настоящий момент называется углом Фоулера-Филипа, хотя в литературе отмечается, что угол больше чем 75 гр. встречается очень редко.
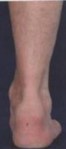
Рис.4 Ахиллобурсит
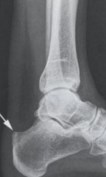
Рис.5 Рентгенодиагностика
Руч считал, что пяточный бугор нормальной анатомии главное при механической функции ахиллова сухожилия и при воспалении бугра функция сухожилия в значительной степени страдает. Он считал, что угол наклона пятки, а также угол Фоулера-Филипа имеют основное значение при развитии ахиллобурсита. Он также описал средне-статистическую стопу при ахиллобурситах- компенсаторный варус заднего отдела стопы, компенсаторный вальгус переднего отдела стопы и ригидный первый луч в состоянии подошвенного сгибания.
Нейлсон наблюдал пациентов, которые злоупотребляли обувью, которая давит на пятку и вызывает боль. Он считал, что это связано с позадипяточным бурситом и рекомендовал иссечение воспаленной бурсы, если консервативное лечение оказывается неэффективным.
Зудек демонстрировал клиновидную остеотомию пятки с основанием клина кверху для уменьшения пяточного бугра при лечения ахиллобурситов. Он считал, что ахиллобурсит является всего лишь симптомом и одна резекция бурсы не может быть адекватным.
Павлов коррелировал клинические и радиографические находки как объективный метод определения расположения бурсы и пяточного бугра. Если провести параллельные линии, которые охватывают пятку, то можно определить место бурсы. Он определил, что в норме пяточный бугор располагается на 2 мм ниже позадипяточной бурсы и имеет острый внешний вид.
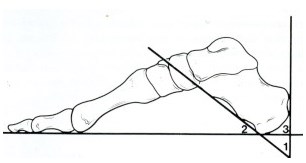
Рис. 6 Угол Фоулера-Филлипа
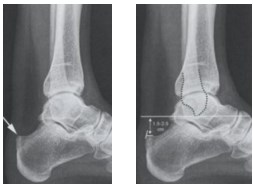
Рис. 7,8 .Рентгенологическая оценка расположение бурсы.
Этиология и патогенез
Причиной синдрома является повторяющийся импиджмент позадипяточной бурсы между передней поверхностью ахиллова сухожилия и расширенным задне-верхним отделом пятки
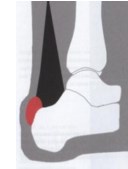
Рис. 9, 10 Импиджмент позадипяточной бурсы
Лечение
Описаны многие методики консервативной терапии, которые включают – исключение ношения тугой обуви, гипсовая иммобилизация, НПВС, изменение режима активности, подкладывание мягких подушек, ударно-волновая терапия, физиотерапия, инъекции кортикостероидов.
Если консервативное лечение оказывается неэффективным, становится вопрос оперативного лечения. Можно выделить три вида операций – открытая техника, малоинвазивная перкутанная техника с использованием костного бура и эндоскопическая.Открытая техника заключается в резекции задне-верхнего отдела пяточной кости или клиновидной остеотомии пятки. В нашей практике за период 2009-2011гг. открытой техникой прооперированы 24 пациента. При такой технике можно использовать задние и боковые доступы.

Рис. 11. Задний поперечный доступ
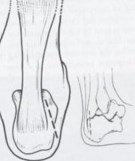
Рис. 12 Задний продольный доступ
Задний поперечный доступ подразумевает поперечное иссечение ахиллова сухожилия и последующей реинсерцией и в настоящее время используется очень редко.
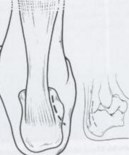
Рис. 13 Боковой дугообразный доступ
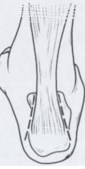
Рис. 14. Боковой прямой доступ
При открытой технике нами был использован боковой прямой доступ.
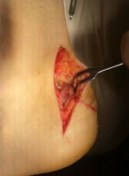
Рис. 15 Доступ к пяточной кости
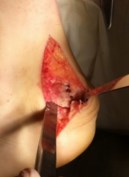
Рис.16 Визуализация пяточного бугра
Производится послойный доступ к пяточной кости, визуализируется пяточный бугор. С помощью осцилляторной пили или долота производится косая резекция задне-верхнего отдела пяточной кости.
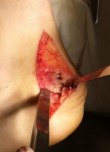
Рис. 17 Резекция пяточной кости
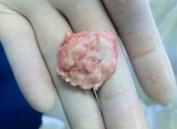
Рис. 18 Костный фрагмент
Иссечение бурсы является обязательным этапом операции, так как воспаленная бурса в послеоперационном периоде будет причиной болей.
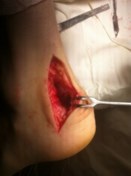
Рис. 19 После иссечения бурсы
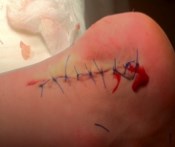
Рис. 20 Вид после операции
Из осложнений открытой техники можно отметить повышенную чувствительность в области послеоперационного рубца, неэстетичный послеоперационный рубец. Из более серьезных осложнений можно выделить повреждения ахиллова сухожилия, переломы (стресс) пяточной кости. Вторичные боли могут быть вызваны при неадекватной резекции пяточной кости, тугоподвижностью ахиллова сухожилия, что является результатом ограничения тыльного сгибания. Проблемы заживления п/о раны описаны при 30 % случаев при открытой технике.
Эндоскопическое лечение предполагает все преимущества малоинвазивной хирургии, такие как малая смертность, меньше проблем при заживлении п/о ран , функциональное п/о лечение, малые сроки госпитализации, у спортсменов быстрое возвращение к спорту. Ниже описана техника эндоскопии при синдроме Хаглунда и преимущества перед открытой техникой.
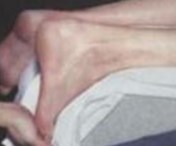
Рис. 21 Положение стопы
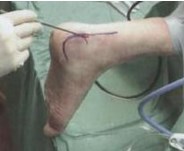
Рис. 22 Анатомические ориентиры
Сначала делается латеральный порт, который располагается по наружному краю ахиллова сухожилия на уровне верхнего края пяточной кости. Латеральный порт из себя представляет вертикальный небольшой разрез. Разрезается только кожа. Позадипяточное простанство перетрируется тупым троакаром. Используется стандартный артроскоп 4,0 мм 30гр, при необходимости можно использовать также артроскоп 70гр.
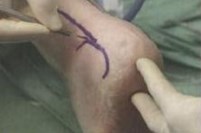
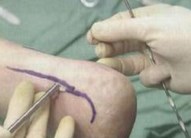
Рис. 23,24 Эндоскопический доступ
Под контролем артроскопа с помощью обычной иголки определяется место медиального порта. Через медиальный порт вводится шейвер с насадкой 5,5 мм, с помощью которого под артроскопическим контролем удаляется воспаленная бурса, после чего визуализация становится намного лучше.
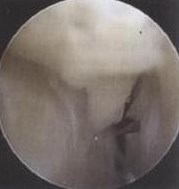
Рис. 25 Определение места
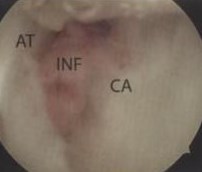
Рис. 26 Вид воспаленной бурсы медиального порта
После этого визуализируется верхняя поверхность пятки, потом удаляется надлежащая фиброзная ткань и надкостница. При удалении бурсы и фиброзной ткани резектор должен смотреть на пятку для предотвращения повреждения ахиллова сухожилия. Если стопу вывести в положение полного тыльного сгибания, происходит соударение ахиллова сухожилия и верхне-наружного края пяточной кости и в этом положении можно визуализировать сухожилие. При положении подошвенного сгибания визуализируется верхне-наружная часть пяточной кости. В этой области кость достаточно мягкая и можно удалить или полнорадиусным синовиальным резектором, или костным буром. Артроскопический и инструментальный порты можно менять для лучшей визуализации при удалении пяточного бугра. Очень важно удалять достаточной части кости с верхне-наружного и наружного отделов. Этот край должен быть округленным и на уровне медиального края пятки.
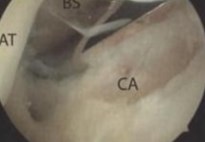
Рис.27 Резекция бурсы
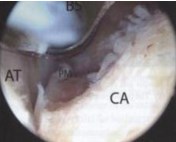
Рис.28 Резекция пяточного бугра
Ахиллова сухожилие во время всей процедуры защищается закрытой частью резектора. Костный бур располагается напротив пятки для ее разглаживания. В конце промывается область процедуры с помощью шейвера и костная стружка удаляется.
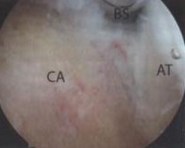
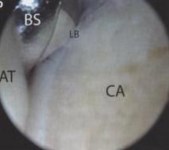
Рис. 29,30 Окончательный вид после операции
При небольшом опыте можно использовать флюороскоп для контроля резекции кости, с появлением опыта обычно это не требуется.
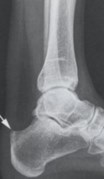
Рис. 31 R-грамма до операции
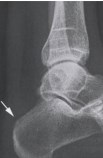
Рис. 32 R-грамма после операции
В послеоперационном периоде разрешается ношение обуви, которую пациент сам предпочитает, инструктируется, чтобы ногу держал выше, если не ходит. Пациентам рекомендуется делать активные упражнения с полным объемом движения как минимум 3 раз в день по 10 мин. Швы снимаются через 2 нед. При удовлетворенности пациента результатами дальнейшее наблюдение хирурга не требуется. При ограничения движений рекомендуется физиотерапия.
Читайте также:


