Отеки ног при геморрагическом васкулите
Отеки при геморрагическом васкулите
Отеки, связанные с поражением почек, могут обнаруживаться у больных, страдающих геморрагическим васкулитом. ***Геморрагический васкулит (болезнь Шейнлейна-Геноха)*** — системное заболевание, в основе которого лежит поражение мелких сосудов — капилляров и артериол. Заболевают чаще мальчики и юноши, реже взрослые. Характерно острое начало после пищевой аллергии, охлаждения. Геморрагический васкулит протекает с поражением кожи, суставов, желудочно-кишечного тракта и почек. Поражение почек диагностируют почти у 75 % больных.
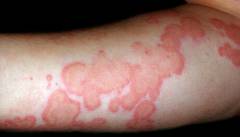
Васкулиты кожи проявляются геморрагическими высыпаниями ***(пурпура)*** диаметром 1—5 мм, петехиями, ***экхимозами*** (часто симметричными) на нижних конечностях, локтях и ягодицах, реже высыпания наблюдаются на лице или распространены по всему телу. Высыпания оставляют после себя длительно сохраняющуюся пигментацию.
Суставной синдром характеризуется поражением крупных суставов, отечностью их, летучими болями; деформации не развиваются.
Абдоминальный синдром проявляется схваткообразной болью в животе, повторной рвотой, желудочно-кишечным кровотечением или диареей.
Поражение почек обнаруживают позднее, чем кожные, суставные и желудочно-кишечные проявления болезни, или одновременно с ними. В редких случаях поражение почек развивается уже после ликвидации кожно-суставного и абдоминального синдрома. Вовлечение в процесс почек может проявиться изолированной протеинурией, синдромом острого нефрита с отекам и артериальной гипертонией. Отеки раньше всего появляются на лице. Вскоре к ним присоединяется анасарка и водянка полостей. В крови обнаруживают гипопротеинемию и гиперхолестеринемию. Типичным вариантом поражения почек при геморрагическом васкулите является гематурический нефрит, как правило, протекающий с умеренной протеинурией (менее 1 г в сутки). У некоторых больных наблюдается макрогематурия — в дебюте заболевания или рецидивирующая на фоне обострения кожного или суставного синдрома. Течение типичного гематурического варианта обычно доброкачественное. Острое циклическое течение заканчивается выздоровлением (чаще у детей), в отдельных случаях нефропатия принимает хроническое волнообразное течение с рецидивами, возникающими на высоте других проявлений геморрагического васкулита.
Геморрагический васкулит диагностируют на основании клинических данных. Лабораторные исследования (за исключением эритроцитурии) малоспецифичны, в основном с их помощью исключают другие болезни. При развитии гематурического гломерулонефрита на фоне (или после) острого заболевания, протекающего с характерной триадой (кожные высыпания, суставной и абдоминальный синдром), диагноз не вызывает трудностей.
Лечение почечных отеков по рецептам народной медицины
В народной медицине для лечения отеков, связанных с заболеваниями почек, широко используются следующие лекарственные травы и сборы:
. Лист толокнянки — 30 г, цветы василька — 10 г, корень солодки — 10 г. 1 ст. л. смеси заварить в стакане кипящей воды, настаивать 15 мин. Процедить, принимать по 1/2 стакана утром и вечером при болезнях почек и отеках.
. Листья березы — 50 г, плоды шиповника — 25 г, корень стальника колючего — 25 г. Полную 1 ст. л. смеси настоять на стакане холодной воды в течение 6 ч и затем кипятить 15 мин. Выпивать за день в несколько приемов. При болезнях почек и отеках.
. Плоды можжевельника — 60 г, плоды фенхеля (укропа) — 20 г, корень солодки — 20 г. Полную 1 ст. л. смеси настоять на стакане холодной воды в течение 6 ч и затем кипятить 15 мин. Процедить, выпивать за день в несколько приемов. (Противопоказано при беременности и острых воспалениях почек). При нефритах.
. Трава крапивы двудомной — 10 г, трава золотарника — 10 г, корень стальника — 10 г, трава тысячелистника — 10 г, плоды фенхеля — 10 г, трава хвоща полевого — 20 г, листья березы белой — 30 г. Полную 1 ст. л. смеси настоять на стакане холодной воды в течение 6 ч и затем кипятить 15 минут. Процедить, выпивать за день в несколько приемов. Противопоказано при беременности и острых воспалениях почек. При хроническом гломерулонефрите.
. Стручки фасоли — 15 г, корень петрушки — 15 г, листья розмарина — 15 г, листья шалфея — 15 г, трава хвоща полевого — 15 г, трава зверобоя — 15 г. Полную 1 ст. л. смеси настоять на стакане холодной воды в течение 6 ч и затем кипятить 15 минут. Процедить, выпивать за день в несколько приемов при хронических нефритах.
. Трава пикульника — 25 г, трава хвоща полевого — 25 г, трава горца птичьего (спорыш) — 50 г. Полную 1 ст. л. смеси настоять на стакане холодной воды в течение 6 ч и затем кипятить 15 ми. Процедить, выпивать 1—2 стакана в день при хроническом нефрите.
. Можжевельник (ягоды) — 10 г, береза (лист) — 10 г, одуванчик (корень) — 10 г. Измельчить, смешать. 1 ст. л. смеси заварить в стакане кипятка, настаивать до охлаждения. Процедить, пить по одной ст. л. 3 раза в день при нефрите.
Известная целительница Л.Б. Ким рекомендует при заболеваниях почек принимать вместо воды отвар осиновой коры. Таким больным полезен чай из сухих цветков дыни, а также ее семечки. Необходимо проводить разгрузочные дни 1—2 раза в неделю, употребляя только 1—1,5 кг арбузной мякоти. Такая непродолжительная диета облегчает работу почек. Очищению почек способствует отвар 1 ч. л. льняного семени (на 1 стакан кипятка, 30 минут варить, помешивая). Его нужно принимать в течение 2 дней по 0,5 стакана через каждые 2 ч. Так как вскипяченная смесь будет довольно густой, перед приемом ее надо разбавить водой, можно добавить лимонный сок
| ОТДЫХ И ЛЕЧЕНИЕ В САНАТОРИЯХ - ПРОФИЛАКТИКА ЗАБОЛЕВАНИЙ |
|---|
| НОВОСТИ | |||||||||||||
|---|---|---|---|---|---|---|---|---|---|---|---|---|---|
| Исследование | Описание | Как проводится |
| Общий анализ крови | Выявляется ускорение оседания эритроцитов – признак воспалительного процесса. | Для проведения общего анализа крови обычно берут кровь из пальца или вены. |
| Иммунологические исследования | Обнаруживается повышение концентрации антител и некоторых других веществ, отвечающих за аутоиммунное воспаление. | Для исследования обычно берут кровь из вены. |
| Общий анализ мочи | Обнаружение в моче примесей крови и белка свидетельствует о вовлеченности почек. | |
| Биопсия кожи | Является основным, наиболее информативным методом при уртикарном васкулите. Это изучение фрагмента кожи пациента под микроскопом. Обнаруживают признаки воспаления и некроза (гибели тканей).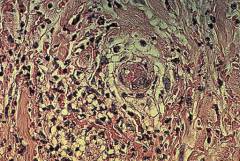 | Кожу для исследования берут при помощи соскоба, иглы, либо отсекают небольшой фрагмент скальпелем. |
Геморрагический васкулит
Геморрагический васкулит является аутоиммунным заболеванием. Из-за избыточной реакции иммунной системы в крови образуется большое количество иммунных комплексов. Оседая на стенках сосудов изнутри, они приводят к развитию воспаления.
Факторы, провоцирующие развитие геморрагического васкулита:
- ангина – воспаление миндалин, вызванное бактериями-стрептококками;
- обострение хронического воспаления миндалин (тонзиллита);
- фарингит – воспаление глотки, вызванное инфекцией;
- введение некоторых вакцин и сывороток, по отношению к которым у пациента имеется непереносимость;
- переохлаждение.
Геморрагический васкулит (геморрагическая пурпура) — это системное воспалительное заболевание, которое характеризуется кровоизлияниями в кожу и слизистые оболочки вследствие повышенной проницаемости сосудистой стенки, без каких-либо нарушений со стороны крови. В основе данного, наиболее распространенного заболевания из группы системных васкулитов, лежит поражающее сосуды внутренних органов и кожи множественное микротромбообразование и асептическое воспаление стенок микрососудов.
Причины возникновения
Геморрагический васкулит – это сосудистый диатез, вызванный аллергической реакцией на мелкие сосуды. Причиной аллергии могут быть:
• микробы (60-70 процентов пациентов имеют в анамнезе инфекции верхних дыхательных путей, чаще всего вызываемые стрептококками. Другими микроорганизмами, которые могут способствовать развитию заболевания, являются краснуха, ветряная оспа, корь, ВИЧ);
• пищевые аллергены (орехи, яйца, мясо, молоко, помидоры, рыба, шоколад).
В результате аллергической реакции организм начинает вырабатывать антитела IgA, которые накапливаются в избытке в кровеносных сосудах кожи, а также в суставах, пищеварительном тракте, почках, ЦНС или яичках. Как следствие, в этих местах развивается воспаление.
Патоморфология
Патоморфология ( патологическая анатомия ) геморрагического васкулита заключается в ненормально повышенной проницаемости капилляров (капиллярный токсикоз). Первоначально на почве расширения капилляров происходит транссудация плазмы крови, а в дальнейшем диапедез эритроцитов в окружающие ткани; в результате развиваются высыпания, приобретающие впоследствии геморрагический характер. Описанная последовательность явлений (сначала транссудация, затем геморрагии) не является обязательной. Нередко на коже могут появляться кровоизлияния без предварительного отека (так же как при капиллярных токсикозах инфекционного происхождения – сыпном тифе, сепсисе, геморрагической кори, оспе и т. д.).
К явлениям вазомоторного порядка обычно присоединяются воспалительные явления; так, спастические колики и кишечные кровотечения переходят в слизисто-геморрагический колит, гематурия – в нефрит, обычно острый, но принимающий иногда хроническое течение. В других случаях процесс идет по пути некробиоза с развитием некротических участков.
Симптомы и клиническая картина
Различают четыре клинические формы геморрагического васкулита:
Первые две формы были описаны Шенлейном, последние две – Генохом. Эти формы обнаруживаются во всевозможных сочетаниях и взаимно переходят одна в другую.
Данное заболевание – не столько геморрагический, сколько транссудативно-экссудативный диатез факультативно-геморрагического характера. Отдельные, резко отграниченные высыпания на коже (а также на слизистых оболочках) имеют первоначально эритематозный, папулезный или уртикарный характер, нередко болезненны и сопровождаются зудом; в дальнейшем в течение нескольких часов эти высыпания становятся геморрагическими. Так как не все элементы развиваются одновременно, то на коже наблюдаются высыпания в различных стадиях развития – от гиперемии и подкожного отека до стойкой эритемы, от серозного пропитывания до геморрагий различной давности и различной окраски (сине-багровой, коричнево-черной, бледно-желтой и т. п.). В результате получается пестрая картина, весьма напоминающая многоформную экссуда тивную эритему. Наблюдаются и кожные инфильтраты, как при узловатой эритеме, и зудящая уртикарная сыпь, и отеки типа Квинке (на лице, половых органах и пр.).
Описанные изменения на коже могут быть единственным симптомом геморрагического васкулита или же, как это чаще бывает, они сопутствуют проявлениям того же диатеза со стороны суставов или внутренних органов. Легкие формы, выражающиеся и кожных высыпаниях, общей разбитости и незначительном повышении температуры, обозначаются как простая пурпура. Это заболевание продолжается обычно не более 2 недель, но иногда наблюдаются рецидивы, в частности в связи с ранним вставанием больного (ортостатическая пурпура).
С присоединением к вышеописанной картине поражений внутренних органов возникает симптомокомплекс абдоминальной пурпуры. В наиболее типичной форме он встречается главным образом в детском и юношеском возрасте. Обычно все симптомы бывают ярко выражены на исходе или вскоре после перенесенного инфекционного заболевании (ангина, корь, скарлатина, брюшной тиф), нередко как осложнение туберкулеза легких. Заболевание протекает приступообразно, в виде кишечных колик, сопровождающихся кровянистым стулом и рвотой с примесью крови. Морфологическим субстратом его являются транссудативно-геморрагические высыпания на слизистой желудка и кишечника; в дальнейшем эти высыпания осложняются экссудативно-воспалительными явлениями, вследствие чего первоначальные функциональные нарушении кишечника (колоспазм) приобретают более стойкий, органический характер (гемоколит). Нередко кровоизлияния во всю толщу кишечной стенки осложняются инвагинацией в пораженные растянутые и расслабленные участки вышележащих частей кишок, сохранивших свою перистальтику.
Геморрагический васкулит, как правило, протекает с температурой неправильного типа, иногда до 38-40°C. Генез лихорадки – токсико-аллергический. Таким образом, симптоматология заболевания весьма разнообразна в зависимости от локализации процесса.
В исключительно редких случаях может действительно возникнуть требующая оперативного вмешательства картина истинного острого живота вследствие некроза, наступающего в связи с массивными кровоизлияниями в слизистую в подслизистую оболочки, нарушающими питание кишечной стенки.
Поражение ночек при геморрагическом васкулите наступает обычно на 2-3-й неделе от начала заболевания, но при хронически рецидивирующей форме оно может выявиться лишь в конечном этапе болезни.
В клинике геморрагического васкулита наблюдаются все градации поражения почек – от легкого, бессимптомного, очагового, до тяжелого диффузного гломерулонефрита с явлениями почечной недостаточности. В некоторых случаях развивается картина подострого злокачественного экстракапиллярного нефрита с быстрой эволюцией в течение 4-5 месяцев от начала заболевания до смертельного исхода от уремии.
Течение болезни
Течение геморрагического васкулита отличается большим диапазоном – от острой молниеносной формы продолжительностью в несколько дней, до длительной, хронически рецидивирующей на протяжении ряда лет. Хронически рецидивирующая форма характеризуется повторными острыми атаками, каждая из которых отличается своими особенностями: так, если первая атака протекает и виде ревматоидной пурпуры, с суставными болями и кожными высыпаниями, то последующие атаки могут дать картину острого живота, гемоколита или гематурического нефрита. Вслед за атакой наступает ремиссия.
Наряду с длительными, упорно рецидивирующими формами известны легкие формы, заканчивающиеся через короткий срок полным самоизлечением.
Диагностика
Диагноз геморрагического васкулита обосновывается следующими признаками:
• наличие кожных геморрагических высыпаний;
• пестрота клинической картины: наряду с абдоминальными явлениями наблюдаются либо суставные явления, либо кровотечения из ЖКТ;
• отрицательные клинико-лабораторные тесты.
Исследование геморрагического синдрома (как свертывающей системы крови и целом, так и ее отдельных компонентов), длительность кровотечения, ретракция сгустка нормальны. Нормально и количество кровяных пластинок. Симптомы щипка, жгута непостоянны.
Особенно ответственна дифференциальная диагностика в случаях абдоминальной пурпуры, имитирующей картину острого живота (прободной перитонит, острый аппендицит, инвагинация).
В этих случаях диагноз нередко устанавливается на операционном столе – после обнаружения геморрагических высыпаний на брюшине и серозном покрове кишечника. Опорными пунктами в диагностике служат следующие признаки:
• при общей картине острого живота живот на самом доле мягкий;
• боли в животе чаще носят схваткообразный характер, нередко локализуются вокруг пупка (но могут быть локализованы и в цекальной области, имитируя картину острого аппендицита);
• наряду с абдоминальными симптомами наблюдаются либо суставные явления, либо кровотечения – из ЖКТ, почек, гениталий и т. п.;
Диагноз может быть поставлен на основании анализа крови (обнаружение повышенных уровней IgA) и мочи (кровь в моче) или кала (анализ на скрытую кровь). При симптомах тяжелой почечной недостаточности требуется биопсия этого органа.
Лечение
Если воспаление не повлияло на органы, в том числе на почки или ЖКТ, используется только симптоматическое лечение геморрагического васкулита. Пациенту могут быть назначены гемостатические препараты (этамзилат), антигистаминные и нестероидные противовоспалительные препараты (за исключением аспирина, который может усугубить симптомы заболевания), глюкокортикостероиды. Повреждения кожи хорошо заживают с помощью дапсона.
Если поражены почки, иммуносупрессивные препараты используются для ослабления иммунной системы, что предотвращает дальнейшее их повреждение.
Прогноз
Прогноз геморрагического васкулита зависит от формы болезни. В легких случаях, при отсутствии изменений со стороны почек, заболевание заканчивается после первой же атаки полным выздоровлением. Прогноз становится хуже из-за присоединения нефрита, который может перейти в затяжной и закончиться смертью больного от почечной недостаточности.
Тяжелые формы геморрагического васкулита со сливными язвенно-некротическими поражениями, обнажающими в процессе распада тканей глубжележащие органы (кости, суставы), с кишечными некрозами дают высокую летальность в первые дни болезни. В редких случаях смерть наступает от кровоизлияния в мозг.
Клиническая характеристика отеков при геморрагическом васкулите
Отеки, связанные с поражением почек, могут обнаруживаться у больных, страдающих геморрагическим васкулитом. Геморрагический васкулит (болезнь Шейнлейна — Геноха) — системное заболевание, в основе которого лежит поражение мелких сосудов — капилляров и артериол. Заболевают чаще мальчики и юноши, реже взрослые. Характерно острое начало после пищевой аллергии, охлаждения. Геморрагический васкулит протекает с поражением кожи, суставов, желудочно-кишечного тракта и почек. Поражение почек диагностируют почти у 75 % больных.
Васкулиты кожи проявляются геморрагическими высыпаниями (пурпура) диаметром 1–5 мм, петехиями, экхимозами (часто симметричными) на нижних конечностях, локтях и ягодицах, реже высыпания наблюдаются на лице или распространены по всему телу. Высыпания оставляют после себя длительно сохраняющуюся пигментацию. Суставной синдром характеризуется поражением крупных суставов, отечностью их, летучими болями; деформации не развиваются.
Абдоминальный синдром проявляется схваткообразной болью в животе, повторной рвотой, желудочно-кишечным кровотечением или диареей.
Поражение почек обнаруживают позднее, чем кожные, суставные и желудочно-кишечные проявления болезни, или одновременно с ними. В редких случаях поражение почек развивается уже после ликвидации кожно-суставного и абдоминального синдрома. Вовлечение в процесс почек может проявиться изолированной протеинурией, синдромом острого нефрита с отеками и артериальной гипертонией. Отеки раньше всего появляются на лице. Вскоре к ним присоединяются анасарка и водянка полостей. В крови обнаруживают гипопротеинемию и гиперхолестеринемию. Типичным вариантом поражения почек при геморрагическом васкулите является гематурический нефрит, как правило, протекающий с умеренной протеинурией (менее 1 г в сутки). У некоторых больных наблюдается макрогематурия — в дебюте заболевания или рецидивирующая на фоне обострения кожного или суставного синдрома. Течение типичного гематурического варианта обычно доброкачественное. Острое циклическое течение заканчивается выздоровлением (чаще у детей), в отдельных случаях нефропатия принимает хроническое волнообразное течение с рецидивами, возникающими на высоте других проявлений геморрагического васкулита.
Геморрагический васкулит диагностируют на основании клинических данных. Лабораторные исследования (за исключением эритроцитурии) малоспецифичны, в основном с их помощью исключают другие болезни. При развитии гематурического гломерулонефрита на фоне (или после) острого заболевания, протекающего с характерной триадой (кожные высыпания, суставной и абдоминальный синдром), диагноз не вызывает трудностей.
Данный текст является ознакомительным фрагментом.
Читать книгу целиком
Похожие главы из других книг:
Клиническая характеристика запоров Исходя из особенностей моторики кишечника запоры делятся
Клиническая характеристика нарушений дыхания Нарушения нормальной дыхательной деятельности охватывают ритм, частоту, глубину и свободу дыхательных движений. В соответствии с этим выделяются:1) апноэ (остановка дыхания);2) нарушение ритма дыхания;3) брадипноэ (редкие
Клиническая характеристика кашля При оценке кашля нужно обращать внимание на его ритм, тембр и характер, время его появления и положение тела.По ритму можно выделить три формы кашля:1) кашель в виде отдельных кашлевых толчков, так называемое покашливание, наблюдается при
Клиническая характеристика нарушений сна (бессонница) Бессонница — такое состояние, когда возникают препятствия для осуществления саморегуляции. Это сигнал тревоги о крайнем неблагополучии, возникшем в организме. Усилия должны быть направлены не на борьбу с
Клиническая характеристика опрелостей Опрелость — воспаление кожи, развивающееся в местах трения и соприкосновения кожных покровов.Симптомы. Развитию опрелости способствуют повышенная потливость и несоблюдение гигиены тела. Наблюдается чаще всего в паховой области,
Клиническая характеристика экзем Экзема — воспалительное эритематозно-везикулезное, зудящее поражение кожи. Возникает остро, но затем принимает хроническое течение со склонностью к частым рецидивам. Заболевание обусловлено различными факторами, наиболее вероятна
Клиническая характеристика псориаза Псориаз — распространенное хроническое заболевание с поражением кожи, ногтей, суставов. Этиология болезни окончательно не выяснена. В последние годы все большее число сторонников находит наследственная теория, которая
Клиническая характеристика себореи Себорея — заболевание, выражающееся в нарушении жирового обмена в коже. Проявляется повышенным выделением и качественным изменением кожного сала. Возникновению себореи способствуют нервные расстройства, погрешности в питании,
Клиническая характеристика угревой сыпи Акне (угревая сыпь) — хроническое заболевание кожи, встречающееся у лиц обоего пола, особенно в период наступления половой зрелости. Обычно процесс развивается на фоне себореи, чаще жирной. Способствуют заболеванию нервное
Клиническая характеристика бородавок Бородавки — контагиозные, вирусные заболевания кожи, встречающиеся в любом возрасте. Это доброкачественные, невоспалительные новообразования кожи. Появлению бородавок способствует снижение рН водно-липидной оболочки кожи.
Клиническая характеристика отеков при заболеваниях сердца Заболеваниями сердца, при которых у больных наблюдаются отеки, являются хроническая сердечная недостаточность, тахисистолическая форма мерцания предсердий, недостаточность трехстворчатого клапана, стеноз
Клиническая характеристика отеков при заболеваниях почек Отеки — важный и частый признак заболевания почек, имеющий разную степень выраженности: от пастозности лица, стоп до анасарки с наличием жидкости в полостях (брюшной, грудной, полости перикарда).Отеки при
Клиническая характеристика отеков при диффузных заболеваниях соединительной ткани Системная красная волчанка Отеки, обусловленные развитием нефротического синдрома, часто встречаются при диффузных болезнях соединительной ткани, особенно при системной красной
Клиническая характеристика отеков при заболеваниях желудочно-кишечного тракта Идиопатическая гипопротеинемия Отеки могут появляться у больных с заболеваниями желудочно-кишечного тракта. Постоянным признаком этих отеков является гипопротеинемия.
Клиническая характеристика отеков, обусловленных преимущественно местными факторами Одним из условий, необходимых для образования местных отеков, является повышение капиллярного давления. К добавочным условиям относится нарушение трофической функции симпатической
Лечение отеков при геморрагическом васкулите традиционными методами Лечение при типичном геморрагическом варианте гломерулонефрита заключается в длительном применении препаратов 4-аминохинолинового ряда (делагил по 0,25–0,5 г в сутки или плаквенил по 0,4 г в сутки). При
Геморрагический васкулит – это системное заболевание, которое характеризуется воспалением стенок кровеносных сосудов. Болезнь чаще встречается в детском возрасте, до 14 лет, но заболеть могут лица всех возрастных групп, в том числе и взрослые. Синонимами геморрагического васкулита являются – синдром Шенлейна-Геноха, капилляротоксикоз, аллергическая или геморрагическая пурпура. Пик заболеваемости приходится на поздний осенне-зимний и ранний весенний периоды.
Причины геморрагического васкулита
До конца причина заболевания геморрагическим васкулитом не установлена. Болезнь Шенлейна-Геноха представляет собой неестественную реакцию иммунной системы организма, когда иммунная система поражает кровеносные сосуды в ответ на бактериальную или вирусную инфекцию. К наиболее частым предрасполагающим факторам относят стрептококковые ангина, вызванные β-гемолитическим стрептококком группы А, обострение хронического тонзиллита, отиты, цитомегаловирусные инфекции, кариес зубов и др.). Провоцирующими факторами развития заболевания могут быть переохлаждение, аллергия (пищевая, холодовая), вакцинация (особенно на фоне обострения хронического очага инфекции), укусы насекомых, паразитарные инвазии и многое другое.
Геморрагический васкулит может также появиться на фоне приема лекарственных препаратов, в основном антибиотиков (эритромицин, цефазолин, цефабол) в результате токсического действия больших доз лекарств, принимаемых длительное время, либо в результате повышенной чувствительности организма к определенному препарату. Но в большинстве случаев причину возникновения аллергической пурпуры врачам выяснить не удается.
Для развития данного заболевания обычно требуется наследственная предрасположенность, склонность к аллергиям, частые инфекционные заболевания и применение различных лекарственных препаратов.
Геморрагический васкулит в Международной классификации болезней мкб обозначается D69.0 - Аллергическая пурпура.
Геморрагический васкулит – фото
Геморрагический васкулит – фото (по клику фотография будет увеличена).
Симптомы геморрагического васкулита
В половине случаев геморрагический васкулит начинается с симптомов умеренной или выраженной интоксикации: головной боли, слабости, недомогания, повышения температуры тела до субфебрильных или фебрильных цифр, однако возможно отсутствие подъема температуры. Болями в области голеностопных и коленных суставов и высыпаниями на ногах.
Сыпь имеет геморрагический характер, то есть возникает в результате кровоизлияний в кожу, так как циркулирующие иммунные комплексы (ЦИК) повреждают микрососуды, в сосудистой стенке возникают асептическое (то есть без участия микробов) воспаление, деструкция (разрушение), тромбирование микрососудов и разрыв капилляров.
Частота основных клинических проявлений геморрагического васкулита:
- пятнистые высыпания на коже (кожная геморрагическая сыпь) — 100%;
- суставной синдром (боль в голеностопных суставах) — 75%;
- абдоминальный синдром (боли в животе) — 65%;
- поражение почек — 35-40%.
При геморрагическом васкулите могут поражаться сосуды любой области, в том числе почек, легких, глаз, мозга. Геморрагический васкулит без поражения внутренних органов - самое благоприятно протекающее из всей этой группы заболевание.
Диагноз геморрагического васкулита
Диагноз геморрагического васкулита в ряде случаев может представить затруднение, если первыми симптомами заболевания становятся боли в суставах и боли в животе. Поражение кожи (наличие сыпи на ногах и ягодицах) наблюдается у всех больных геморрагическим васкулитом и является обязательным критерием для диагностики. Без двусторонних кожных геморрагических высыпаний на нижних конечностях диагноз геморрагический васкулит НЕ ставится.
В крови наблюдается повышенное СОЭ, повышенная концентрация С-реактивного белка и фибриногена, тромбоцитоз (увеличение количества тромбоцитов).
Лечение геморрагического васкулита у детей
Всех детей с геморрагическим васкулитои (любой формы) и вне зависимости от степени тяжести госпитализируют в гематологическое отделение.
Специфической терапии васкулита не существует, в первую очередь лечение направленно на купирование развившихся клинических симптомов, на достижение ремиссии, на профилактику обострений. Лечение зависит от степени тяжести и характера течения заболевания. Пациентам с признаками геморрагического васкулита в острой фазе необходимо строго соблюдать постельный режим, гипоаллергенную диету. Им назначается антикоагулянтная терапии.
Антикоагулянтная терапия. При геморрагическом васкулите назначают препараты, препятствующие свертыванию крови, так называемые антикоагулянты. Основной препарат — гепарин, который детям вводят подкожно в область живота. Доза и длительность применения препарата определяются врачом исходя из клинической формой болезни.
Антиагреганты - препараты уменьшающие тромбообразование, такие как курантил (дипиридамол) или трентал (пентоксифиллин).
Гормоны используются в наиболее тяжелых случаях с поражением почек. Показаниями к назначению глюкокортикоидов (гормонов), таких как преднизолон являются упорное волнообразное появление кожной сыпи, непроходящие боли в животе, нефрит.
Сосудоукрепляющие средства. Часто назначаются препараты, такие как аскорутин, для укрепления сосудистой стенки, хотя убедительных доказательств их эффективности пока нет.
Антигистаминные препараты показаны детям-аллергикам, имеющим пищевую, лекарственную или бытовую аллергию в анамнезе.
Антибиотики. Антибактериальная терапия показана в начале заболевания, если в развитии геморрагического васкулита имел значение инфекционный фактор, либо при рецидивирующем течении болезни, обусловленном обострением очагов хронической инфекции (хронический тонзиллит, аденоиды, отит и т.д.);
Плазмаферез (плазмофорез) показан при тяжелом течении геморрагического васкулита, непрерывном или волнообразном рецидивировании симптомов. Плазмаферез назначают для очищения крови от иммунных комплексов, токсинов, бактерий, которые разрушают стенки кровеносных сосудов, способствует нормализации свойств крови, снимает спазм сосудов, улучшает микроциркуляцию.
В качестве симптоматического лечения проводят санацию очагов хронической инфекции, лечение сопутствующих заболеваний, дегельминтизацию (очищение организма от глистов, лечение лямблиоза, кариеса зубов и т.п.
Геморрагический васкулит – диета
Соблюдение диеты при геморрагическом васкулите является обязательным условием лечения. При резко выраженных болях в животе (абдоминальном синдроме с расстройством стула, кишечным кровотечением) на несколько дней назначают стол № 1 с последующим переводом ребенка на стол №5. При нефротическом варианте детям назначают бессолевую диету с ограничением белка – стол №7.
Диета после перенесенного геморрагического васкулита у детей заключается в исключении из рациона определенных продуктов питания. Блюда рекомендуется готовить в отварном, запеченном, тушеном, но не жареном виде. Подавать еду следует в жидком или кашицеобразном состоянии. Потребление поваренной соли необходимо сократить.
После достижения ремиссии ребенок, переболевший васкулитом, в течение года должен соблюдать гипоаллергенную диету. Затем, с разрешения врача-гематолога ребенку начинают постепенно расширять меню, вводя в рацион по одному исключенному ранее из рациона продукту. Следующий пищевой продукт вводится не раньше, чем через пять-семь дней после предыдущего.
Исключается: цитрусовые, хурма, смородина всех сортов, клубника, земляника, красные яблоки, ананасы, манго, абрикосы, персики, гранаты, красный виноград.
Разрешается: яблоки зеленых сортов (Семиренко, Антоновка, Гренни Смит) в первое время только запеченные, бананы, груши.
Исключается: перец красный, свёкла, морковь, томаты, зимние огурцы/
Разрешается: капуста (тушенная, отварная, на пару), перец зеленый, картофель, кабачки, цветная капуста.
Исключается: яйца в любом виде и их содержащие продукты (макароны, изделия из теста с большим содержанием яиц), майонез.
Исключается: молоко, сгущенное молоко, йогурты с добавками, глазированные сырки, творожная масса, любые молочные продукты с добавками, мороженное, все виды сыра, брынза.
Разрешается: каши варить на воде с добавлением в конце сливок, йогурты без добавок, творог в виде запеканки, кефир, простокваша, ряженка.
Исключается: курица, свинина, крепкие мясные бульоны, колбасные изделия, ветчина, сосиски, все морепродукты (креветки, крабы, раки, мидии и т.п.), любая рыба, икра.
Разрешается: индейка, кролик, говядина нежирная, баранина.
Исключается: конфеты любые, шоколад, торт, пирожные, пряники, мёд.
Разрешается: вафли сухие без начинки (для торта), сухари, бублики, баранки без добавок и ароматизаторов, хлебцы (не витаминизированные).
Исключается: кофе, какао, крепкий чай с добавками и ароматизаторами, газированные сладкие напитки, соки, морсы, кисели промышленного изготовления
Разрешается: некрепкий чай, компот из сухофруктов (груши, яблоки), щелочные дегазированные минеральные воды, то есть без газа: Ессентуки-4, Славяновская, Минская, Боржоми, Нарзан.
Также при геморрагическом васкулите исключаются из рациона все виды грибов, все виды орехов, пряности (перец, уксус, ваниль), копчености, консервы, пресервы, продукты, содержащие красители, пищевые консерванты и ароматизаторы.
Кулинарная, в том числе тепловая обработка пищи, может в большинстве случаев снизить аллергенность пищевых продуктов (двойное вываривание мяса, замачивание круп, овощей и т.д).
Геморрагический васкулит – профилактика
В профилактике обострения геморрагического васкулита важную роль играют устранение очагов инфекции (своевременное лечение кариозных зубов, профилактика хронического тонзиллита и т.д.), отказ от необоснованного применения антибиотиков без веских показаний к их назначению, индивидуальный подбор продуктов питания, укрепление защитных сил организма (закаливание, прогулки на свежем воздухе, здоровое питание с достаточным содержанием овощей и фруктов и др.).
Детям, переболевшим васкулитом, противопоказаны переохлаждения, контакты с инфекционными больными, ароматическими веществами, прочими аллергенами (такие как животные, растения, мыло и шампуни с отдушками, зубная паста с ароматизаторами и т.п.).
Если геморрагический васкулит возник в ответ на инфекционное заболевание (ангина, отит, корь, т.п.), от он может бесследно пройти. Но во многих случаях васкулиту свойственно хроническое течение, тогда он может беспокоить не один год, в этом случае задача врачей - перевести болезнь в состояние ремиссии, когда проявления болезни исчезают.
Диспансерное наблюдение детей, перенесших геморрагический васкулит
Диспансерное наблюдение направлено на профилактику рецидива геморрагического васкулита и осуществляется 1 раз в 3 месяца на первом году диспансеризации и раз в полгода в последующем. Дети не реже раза в полгода должны осматриваться врачом терапевтом, 1 раз в 3-4 месяца посещать стоматолога и отоларинголога для раннего выявления и санации патологических состояний носоглотки и зубов. Рекомендуется сдавать анализ мочи общий 1 раз в 2 недели, анализ мочи по Ничипоренко - 1 раз в месяц.
Оформляется медицинский отвод от профилактических прививок на 2-3 года при условии наступления полной ремиссии. Детям, перенесшим геморрагический васкулит противопоказаны пробы с бактериальными антигенами – туберкулиновые (проба Манту), диаскинтест, поскольку они могут вызвать рецидивы болезни.
Читайте также:
- Пяточная шпора аппараты для лечения в домашних условиях
- Ортез на голеностопный сустав orlett как регулировать
- Полипы в коленном суставе
- Заболевание суставов ног и лодыжки
- Апофизит пяточной кости лечение народными средствами
 Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.
Пожалуйста, не занимайтесь самолечением!При симпотмах заболевания - обратитесь к врачу.