Остеопороз или остеохондроз коленных суставов
Сегодня в интернете можно найти множество статей об остеопорозе коленного сустава, его симптомах, лечении и т. д. Как вы думаете, насколько они информативны, если учесть, что подобного заболевания не существует?
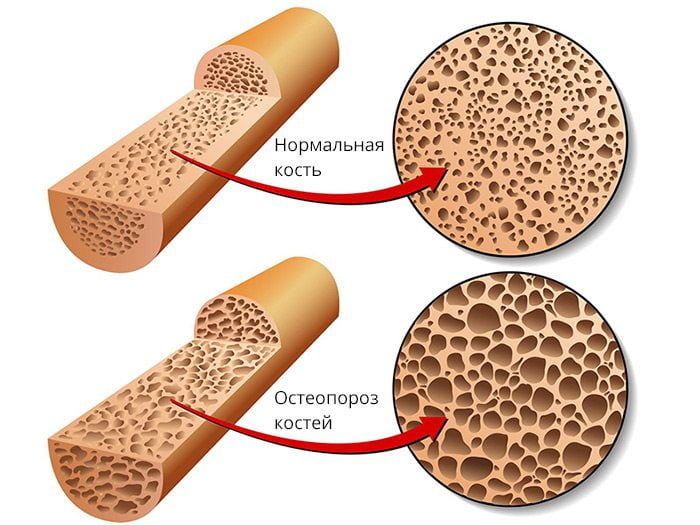
Роль остеопороза в развитии остеоартроза
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Остеопороз – это заболевание костей, вызывающее снижение минеральной плотности костной ткани (МПКТ), и поражает оно весь скелет. Кости при данной патологии становятся чрезмерно пористыми, легкими, хрупкими, из-за чего ломаются даже при травмах и падениях в быту.
Коленный сустав (КС) состоит из хрящей, связок, менисков, капсулы, сумок и т. д. В его структуру не входит костная ткань, которая могла бы терять плотность и разрушаться. Поэтому остеопороз попросту не может развиваться в суставе.

Но коленный сустав очень часто страдает от другого заболевания. Его название – деформирующий остеоартроз (син. – артроз, деформирующий остеоартрит, ДОА). Из-за схожести слов остеопороз и остеоартроз многие люди часто путают их. На самом деле это два разных заболевания, которые могут развиваться одновременно. Чтобы больше не делать ошибок, запомните: при остеопорозе поражаются кости, а при ДОА – суставы.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Таблица 1. Основные различия между причинами, симптомами и методами лечения остеопороза и деформирующего артроза коленного сустава.
| Остеопороз | ДОА | |
| Причины развития | Нехватка минералов (кальция, фосфора) или их чрезмерная потеря организмом | Постоянная травматизация КС. Причиной может быть избыточная масса тела или тяжелые физические нагрузки |
| Локализация патологического процесса | Мелкие и крупные трубчатые, плоские кости, позвонки | Суставные хрящи. В дальнейшем в дегенеративный процесс могут вовлекаться кости |
| Симптомы | Долгое время протекает бессимптомно. Может вызывать ноющие боли в костях. При тяжелом течении приводит к искривлению позвоночника, костным деформациям | Проявляется болями в колене после ходьбы или физической нагрузки. Неприятные ощущения исчезают после отдыха. При артрозе человека нередко беспокоит хруст в коленях |
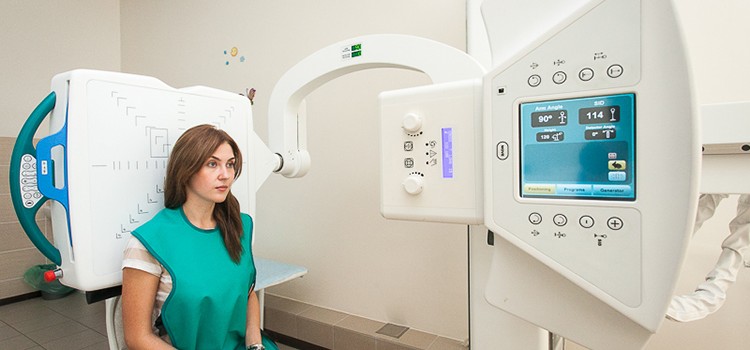
| Диагностика | Выявить остеопороз можно с помощью обычной рентгенографии. На снимках визуализируются участки сниженной плотности костей. Уточнить степень остеопороза позволяет денситометрия | На начальных стадиях дегенеративные изменения в хрящах можно обнаружить лишь с помощью УЗИ или МРТ. Позже признаки остеоартроза появляются и на рентгенограммах. На снимках можно увидеть размытость контуров костей, сужение суставной щели и т. д. |
| Принципы лечения | Больному назначают препараты, восстанавливающие нормальную структуру костной ткани | Человеку требуются лекарства, восстанавливающие суставные хрящи и нормальный состав синовиальной жидкости |
| Возможные последствия | Нередко приводит к патологическим переломам. Из-за дефицита костной ткани они очень плохо срастаются | Вызывает постоянные сильные боли, обездвиживание колена. Больным с гонартрозом требуется операция по замене КС |
Ученые провели исследования и выяснили, что остеопороз в области колена повышает риск развития артроза КС и варусной деформации большеберцовых костей. Чем ниже у человека МПКС, тем выше вероятность того, что он вскоре заболеет ДОА.
Лечение остеопороза осложненного артрозом
Схему лечения подбирает врач-ортопед после обследования и подтверждения диагноза. Остеопороз с артрозом коленного сустава 1 и 2 степени лечат исключительно консервативным путем. Больному назначают медикаментозные средства, физиопроцедуры, специальные упражнения. При тяжелом ДОА может потребоваться операция.
- средства, угнетающие резорбцию костей. Они влияют на метаболизм костной ткани, угнетая активность остеокластов. Из лекарств данной группы используют биофосфанаты (Алендронат, Ризедронат, Актонель);
![]()
- препараты содержащие кальций, витамин D, другие минералы. Они обеспечивают поступление в организм веществ, необходимых для восстановления костной ткани. К таким средствам относятся Кальцемин Адванс, Остеокейр, Витрум Остеомаг, Кальций-Д3 Никомед, Натекаль Д3, Остеогенон и т. д.
![]()
Применение ингибиторов костной резорбции нужнее всего после операции по эндопротезированию (замене эндопротезом) коленного сустава. Эти препараты предупреждают развитие асептического некроза перипротезных тканей и расшатывание импланта: эти осложнения развиваются у многих пациентов после хирургического вмешательства.
Препараты для лечения ДОА:
- противовоспалительные и обезболивающие средства. Деформирующий артроз вызывает боли в колене, нередко сопровождается синовитом, менисцитом, бурситом. Для борьбы с неприятными симптомами врачи используют НПВС (Диклофенак, Ибупрофен), кортикостероиды (Кеналог, Флостерон). Первые назначают в виде мазей, таблеток или внутримышечных уколов, вторые вводят периартикулярно;
![]()
- хондропротекторы (Терафлекс, Дона, Артра, Структум, Алфлутоп). Выпускаются в виде мазей, гелей, таблеток, растворов для внутримышечного/внутрисуставного введения. Стимулируют регенеративные процессы в хрящевой ткани, способствуя ее восстановлению;
![]()
- препараты гиалуроновой кислоты (Остенил, Суплазин, Гиалурон, Синвиск). Вводятся исключительно в синовиальную полость, из-за чего их называют жидкими протезами коленного сустава. Восстанавливают нормальный сустав и вязкость внутрисуставной жидкости, убирая неприятные симптомы, замедляя развитие артроза.
![]()
Древнегреческий миф гласит, что по Земле разлетелось множество болезней, когда любопытная Пандора открыла ящик, который ей запретили трогать при любых обстоятельствах. Было ли так, как описывает миф, или иначе, за давностью лет установить невозможно, но болезней действительно много. Некоторые из них имеют очень схожие названия, из-за чего происходит путаница. Например, часто путают остеохондроз и остеопороз. Обе болезни имеют отношение к опорно-двигательной системе, но они отличаются по этиологии, симптоматике и методам лечения. Это надо знать и уметь отличать эти заболевания.

Остеохондроз
Остеопороз и остеохондроз: в чем разница?
Под остеохондрозом понимается хроническая болезнь позвоночника. Характеризуется постепенным развитием дегенеративно-дистрофических изменений в позвонках и межпозвоночных дисках.
В отличие от него, остеопороз способен поражать весь скелет. Происходят патологические изменения в костной структуре — кости становятся хрупкими и часто ломаются.
Отличия выражаются в том, как болезни проявляют себя.
Самым главным признаком остеохондроза является боль.
В большинстве случае боль постоянная, тупая, умеренной силы. Она может резко усиливаться при поворотах, наклонах, вставании и т. д. Поэтому больной человек вынужден ограничивать свои движения или стараться принимать позы, которые меньше причиняют боль. Симптоматика варьируется в зависимости от того, какой отдел позвоночника поврежден.

Остеопороз
Остеопороз долгое время никак себя не проявляет. Единственным симптомом (и то не всегда) может быть болевой синдром в поясничном и грудном отделах позвоночного столба. Постепенно уменьшается рост человека, развивается кривизна позвоночника.
Самым характерным признаком далеко зашедшей болезни являются переломы.
Особенно опасны переломы шейки бедра. С ними связано немалое число смертей и инвалидности среди больных остеопорозом.
Многих читателей интересует, как связан остеопороз (если связан) с остеохондрозом? Прямой связи между этими двумя патологиями нет. Но остеопороз может способствовать развитию остеохондроза.
Причины
Существует около десятка версий происхождения остеохондроза. В их число входят наследственная, гормональная, механическая и другие теории. Но ни одна из них не дает исчерпывающего объяснения причины развития болезни.
Определенные закономерности в развитии патологии имеются.
- Чаще всего ее связывают с возрастом. Болезнь куда чаще диагностируется у людей старшего возраста, чем у молодых.
- Развитие заболевания несомненно связано с физическими нагрузками. Ему способствуют поднятие тяжестей, неправильная манера сидеть и т. д.
Различие остеопороза в том, что физический труд или упражнения не являются причиной его появления. В зависимости от факторов, способствующих его возникновению, выделяют первичный и вторичный остеопороз. К первичной форме патологии приводят:
- старческий возраст;
- бесплодие;
- ранняя менопауза;
- большое количество беременностей и родов и т. д.
Вторую форму обуславливают:
- различные заболевания;
- злоупотребление алкоголем, кофе, курением;
- несбалансированное питание:
- длительный прием некоторых лекарств и т. д.
Диагностика
Разница существует в диагностическом инструментарии. Диагностированием остеохондроза занимаются невролог или вертебролог. Делается рентгенография, при межпозвоночной грыже – МРТ (магнитно-резонансная томография), дискография.

Денситометрия
При остеопорозе следует обращаться к ортопеду, травматологу или хирургу. Определяется плотность костей с помощью денситометрии (одно – или двухфотонной, ультразвуковой).
Терапия
Лечение остеохондроза – комплексное. Медикаментозная часть предполагает использование нестероидных противовоспалительных препаратов, анальгетиков, миорелаксантов, глюкокортикоидов. Широко применяются физиотерапия, мануальная терапия, массаж, лечебная физкультура. Хирургическое вмешательство производится, когда диагностируется сдавливание спинного мозга.
Несмотря на то что болезни разные, подход к их лечению со стороны больного должен быть одинаковым: соблюдать все врачебные предписания, чтобы остановить их развитие и сохранить качество жизни на удовлетворительном уровне.
Узнать о народных методах терапии этих болезней можно из видео:
Остеоартрозы – это особая группа гетерогенных дегенеративных заболеваний, которые связаны с поражением хряща и всех его элементов, а также с вовлечением в патологический процесс окружающих тканей (хрящевые части костей, связки, капсула, периартикулярные мышцы). Оба определения в принципе равносильны и описывают один и тот же дистрофический процесс, но с разной локализацией.
Особенности
- Составляет до 60-70% всех суставных поражений.
- В большинстве случаев исход благоприятный, но возможен переход в хронические формы, что резко ограничивает подвижность сустава (вплоть до инвалидности).
- Чаще страдают лица пожилого возраста. Существуют также остеохондропатии, которые включены в классификацию остеоартрозов, и они имеют врожденный характер (Ларсена – Юханссона, Осгуда – Шлаттера).
- Клиническая картина крайне вариабельная и зависит от конкретной формы патологии. Симптомы могут проявляться не сразу, что затрудняет выявление болезни на ранних этапах.
- Для установления точного диагноза часто достаточно рентгенологического исследования без использования высокотехнологических методов (КТ/МРТ).
- Остеохондроз (остеоартроз) коленного сустава по МКБ 10 шифруется как М17.
Классификация
Американской ассоциацией ревматологов представлена классификация всех видов остеоартрозов, в том числе она относится и к поражению коленного сустава. Классификация основана на причине возникновения той или иной формы недуга, а также учитывает особенности ее локализации.
Первичный или идиопатический
Причины возникновения не ясны, разделение возможно только по количеству вовлеченных суставов:
· локальный (стопы, колени, кисти);
· генерализованный (вовлечение нескольких суставов).
По причине возникновения:
· врожденные заболевания или нарушения развития;
· заболевания, сопровождающиеся образованием кальцификатов (например, инфекционного генеза);
· другие поражения костно-суставной системы (например, асептический некроз, болезнь Педжета).
· локальный (сюда можно отнести дисплазию тазобедренных суставов, поражение коленного сустава);
· генерализованный (врожденные хондропатии типа болезни Осгуда – Шлаттера).
Третичный (как симптом основного заболевания)
· эндокринные патологии, приводящие к поражению костей (например, акромегалия);
· нейрогенная артропатия (артропатия Шарко).
Из-за многообразия форм и схожести их клинической картины показана консультация сразу нескольких врачей, среди которых обязательны ревматолог и травматолог.
Степени
Степень остеоартроза коленного сустава можно определить при помощи разных методов (клинически, рентгенологически).
Классификация стадий болезни по Н. С. Косинской:
- Болезнь на начальных этапах развития, незначительные клинические проявления (боль при физических нагрузках). В состоянии покоя человек не испытывает практически никаких неприятных ощущений со стороны колена. Объем движений активных и пассивных сохранен. На снимках в этом периоде можно увидеть незначительное сужение суставной щели и слабовыраженный субхондральный остеосклероз.
- Человек испытывает все классические проявления болезни (боль, ограничение движений, хромота). Характеризуется сужением суставной щели, явными признаками субхондрального склероза. По краям суставных поверхностей происходит разрастание костной ткани (остеофиты).
- Период является своего рода разрешающим. В клинике появляются признаки контрактуры, хромоты и выраженной деформации конечности. На снимках выявляется значительная деформация и склерозирование суставных поверхностей, а также очаги остеопороза. Суставная щель практически не проглядывается (полное заращение суставной поверхности).
Классификация Ahlbäck традиционно используется на западе и выстроена на данных рентгенологических исследований:
- I степень – сужение суставной щели (суставная щель 10 мм).
Перечисленные степени показывают то, как болезнь развивается, т. е. прогрессирующую деформацию суставных тканей в отсутствие должного лечения.
Симптомы
Гонартроз в зависимости от причины возникновения имеет особенности:
- наследственные формы возникают в детстве и больше склонны к формированию деформаций конечностей;
- посттравматические формы, как правило, сочетаются с признаками перенесенной травмы.
Существуют общие клинические симптомы остеохондроза коленного сустава:
- Боль в суставе – это наиболее характерный и классический признак. Интенсивность проявления напрямую зависит от степени.
- Местные проявления. Может возникнуть незначительный отек и припухлость сустава. Гиперемия, покраснение и другие признаки воспаления, как правило, отсутствуют.
- Ограничение движений. Имеет прямую взаимосвязь со степенью болезни. Первыми ограничиваются активные движения пациента (ходьба, бег), а чуть позднее подключаются и пассивные (невозможность лечащим врачом согнуть или разогнуть конечность).
- Хруст при ходьбе. Возникает чаще после сна и исчезает в течение дня.
- Хромота, которая изначально носит преходящий характер. По мере прогрессивного поражения приобретает постоянный характер (основная причина в возникновении сгибательно-разгибательных контрактур).
Поражает хрящ с образованием очагов некроза. В дальнейшем участки умершей ткани отделяются от суставной поверхности и приводят к возникновению всех характерных симптомов заболевания, но в более ярком проявлении.
Болезнь Ларсона – Юханссона
Относится к остеохондропатиям и связана с окостенением надколенника. Вызывает водянку сустава (скопление жидкости в суставной полости). Клиническая картина очень скудная.
Болезнь Осгуда – Шлаттера
Является одним из видов остеохондропатий, связана с разрастанием бугристости большеберцовой кости. Приводит к появлению костных разрастаний и утолщению хрящей. Клиническая картина, в первую очередь, представлена болью.
Эти заболевания вынесены в отдельную группу, так как их можно условно отнести к истинным остеохондрозам.
Как лечить
Лечение остеохондроза коленного сустава может проводиться консервативными или хирургическими методами.
Нестероидные противовоспалительные средства
Снимают отек и воспаление, что приводит к нормализации кровообращения и запуску регенеративных процессов. Обладают выраженным анальгезирующим эффектом.
Обеспечивают защиту хрящевых поверхностей от разрушения. Оказывают слабое действие на регенерацию.
Снимают болевой синдром на некоторое время (более эффективны НПВС).
Местная терапия (гели и мази с НПВС, раздражающего или обезболивающего действия)
Найз, 911 с бишофитом.
Позволяют несколько улучшить общее состояние пациента, но особого лечебного эффекта не оказывают.
Общеукрепляющее действие, улучшение обменных процессов в тканях.
- Физиотерапия (фонофорез, ионофорез, магнитотерапия, УВЧ, миостимуляция). Основное действие направлено на ликвидацию воспаления в тканях. Обеспечивает более быстрый реабилитационный период.
- ЛФК. Специальный комплекс упражнений, направленный на восстановление двигательной функции. Метод особенно актуален при возникновении контрактур.
К оперативным методам лечения прибегают в крайних случаях:
- отсутствие эффекта от консервативной терапии на протяжении 2-4 месяцев;
- некупируемый болевой синдром;
- прогрессивное истончение костной ткани и выраженная утрата двигательной функции.
Применяемые хирургические методики:
- Пункция сустава. Основная цель заключается в снижении давления в суставной полости. Аспирированную жидкость отправляют на исследование для выявления характера процесса (асептический, гнойный) и дифференциальной диагностики.
- Артроскопия. Относится к малоинвазивным техникам, которые позволяют без особого вмешательства в анатомическую целостность сустава произвести иссечение пораженного хряща или удалить остеофиты.
- Остеотомия. Проводится при помощи широко доступа с тотальным иссечением всех пораженных тканей. Относится к травматичным видам операций.
- Эндопротезирование. Применяется как логическое продолжение остеотомии в случае выраженного разрушения костных элементов и хрящей. Заключается в замене разрушенного сустава искусственным, тем самым позволяя вернуть конечности подвижность. Требует длительной реабилитации.
Профилактика
Специфической профилактики нет, но снизить риск возникновения заболевания можно, соблюдая общие правила:
- Регулярные профилактические осмотры людям, входящим в группу риска (особенно лицам пожилого возраста).
- Профилактический курс витаминно-минеральных комплексов.
- Нормализация веса.
Установление сбалансированного рациона. Рекомендуется дробное питание с преобладанием растительно-молочной пищи. - Умеренная и регулярная физическая нагрузка.
Видео
Предлагаем к просмотру видеоролик по теме статьи.
Заболевания костей и суставов встречаются во всех возрастных группах, являются мучительными недугами, значительно ограничивающими двигательную активность человека. Наиболее распространенными считаются остеопороз и остеохондроз. Клинические проявления этих болезней на начальных стадиях похожи, но причины, патогенез, лечение и прогноз имеют свои особенности.
Часто встречается сочетание этих патологических процессов, что требует от специалистов умения скомпоновать в единой схеме лечения различные препараты и оздоровительные процедуры.
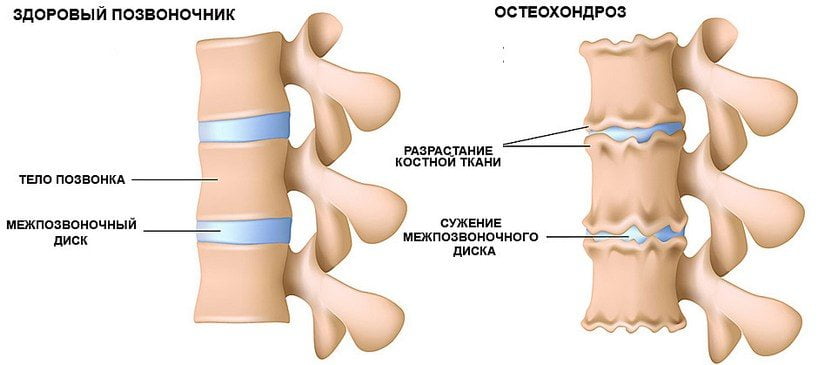
Принципиальные отличия заболеваний
Остеохондроз — это дегенеративно-дистрофический процесс, затрагивающий структуры позвоночника. Суть заболевания в том, что межпозвонковые хрящи в силу различных факторов утрачивают эластичность, упругость, то есть теряют функцию амортизации. Это происходит потому, что гиалиновый хрящ обезвоживается, покрывается сетью мелких трещинок, уменьшается в высоте.
В итоге тела смежных позвонков при движениях соприкасаются и травмируют друг друга, что вызывает боль. Иногда возникает компрессия спинно-мозговых корешков и рефлекторный спазм сосудов, снабжающих кровью структуры позвоночника. Такие процессы способствуют усилению болевого синдрома.
Остеопороз — хроническая прогрессирующая патология, затрагивающая любой отдел скелета или полностью все его элементы. Он развивается на фоне вымывания из костей минералов и разрушения белковой основы костного каркаса. При этом процесс возобновления нормальной архитектоники костей отстает от ее разрушения. Этим объясняется прогрессирующую ломкость скелета и легкость получения переломов в малотравматичных обстоятельствах.
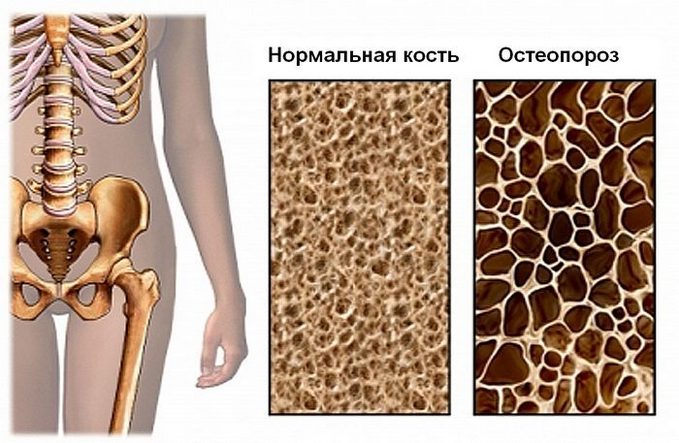
Таким образом, при остеохондрозе первична дистрофия хрящевой ткани позвоночника, остеопороз сразу поражает костные структуры любой локализации.
Прогноз остеохондроза менее драматичен. Эта болезнь редко приводит к инвалидности, в основном при осложненных грыжах. При костной резорбции человек часто становится инвалидом вследствие переломов, связанной с ними длительной иммобилизацией и утратой способности самообслуживания.
Этиология болезней
К развитию остеохондроза приводят следующие моменты, негативно воздействующие на позвоночник:
- чрезмерные и неравномерные нагрузки на различные вертебральные отделы;
- травмы опорно-двигательного аппарата;
- аномалии строения позвоночного столба;
- перинатальная патология и родовая травма;
- ортопедические проблемы — сколиоз, плоскостопие;
- ожирение.
В этиологии заболевания важную роль играют профессиональные вредности — длительные статические нагрузки, вибрационное воздействие.
Эти два заболевания могут быть спровоцированы одинаковыми негативными факторами. К ним относятся преклонный возраст, наследственная предрасположенность, болезни эндокринной и сердечно-сосудистой систем, аутоиммунные расстройства.
Способствует возникновению патологических процессов неправильный образ жизни, в том числе курение, алкоголь, наркотики, гиподинамия, хронические физические перегрузки и переохлаждения, стрессы.
Костная резорбция происходит на фоне следующих обстоятельств:
- недостаток эстрогенов и другие гормональные сбои;
- длительный прием определенных лекарств — противосудорожные средства, гормоны, иммунодепрессанты, противоопухолевые препараты;
- артрозы и артриты различной локализации;
- хронические болезни пищеварительной системы с нарушением всасываемости питательных веществ;
- несбалансированное питание с недостатком кальция, витаминов и легкоусвояемых белков.
Сравнение симптомов заболеваний
Начало остеопороза обычно не имеет выраженных признаков, хотя элементы скелета постепенно утрачивают свою минеральную плотность и разрушаются. Пациент обращает внимание на увеличение количества седых волос, расслоение ногтей, возросшую утомляемость, плохую переносимость физических нагрузок. Появляются неприятные ощущения в межлопаточной области, в районе поясницы, провоцируемые усталостью, но позже приобретающие постоянный характер.
Начальные стадии остеохондроза также протекают незаметно. Пациенты отмечают чувство усталости в спине после физических нагрузок, проходящее после отдыха. По мере прогрессирования симптомы болезней приобретают специфический характер.
| Признаки патологии | Остеопороз | Остеохондроз |
| Болевой синдром | В любом участке скелета, ноющего характера | В области позвоночника, при обострении — интенсивные, иногда приобретающие стреляющий характер |
| Нарушения чувствительности | Отсутствуют | Отмечаются по ходу пораженного спинно-мозгового корешка |
| Изменения рефлексов | Отсутствуют | Повышение или понижение сухожильных рефлексов |
| Скованность движений | В пораженной области | В определенном отделе позвоночника |
| Изменение осанки | Сутулость, сколиоз прогрессирующего характера | Деформация пораженного вертебрального отдела в стадии обострения |
| Походка | Становится неуверенной | Не изменяется |
| Уменьшение роста | Наблюдается | Отсутствует |
| Эмоциональный фон | Тревожно-депрессивный | Снижение настроения при обострении процесса |
| Сон и аппетит | Нарушены | Сохранены |
| Патологические переломы | Характерны для поздних стадий болезни | Отсутствуют |
Заболевания имеют некоторые общие черты:
- ограничение объема активных и пассивных движений в пораженных сегментах скелета;
- хруст и скрип в смежных суставах или поврежденном отделе позвоночника;
- снижение силы мышц в заинтересованной области.
Клиника остеохондроза в зависимости от локализации
В отличие от остеопороза поражения отделов позвоночника при остеохондрозе сопровождается появлением специфических жалоб:
- Шейный отдел позвоночника — частые головные боли, сопровождающиеся головокружением, появлением шума в ушах, снижение слуха и ухудшение памяти.
- Грудной отдел — боли между лопаток, иррадиирующие по межреберным промежуткам и способные имитировать приступ стенокардии или печеночной колики.
- Пояснично-крестцовый отдел — боли отдают в область малого таза и нижние конечности, часто сопровождаются хромотой и нарушениями физиологических отправлений.
Эффективные методы выявления недугов
Для назначения адекватной терапии важна своевременная диагностика заболеваний.
В обоих случаях необходим тщательный опрос пациента и анализ динамики развития жалоб. Проводится осмотр беспокоящих участков опорно-двигательного аппарата. При болях в спине — пальпация остистых отростков и паравертебральных точек, определение мышечного напряжения.
Также осуществляется проверка объема движений в заинтересованных вертебральных отделах, прилегающих крупных суставах.
При остеохондрозе лабораторные методы играют вспомогательную роль, помогают специалисту получить представление о состоянии здоровья обследуемого пациента. Обычно назначают общий и биохимический анализы крови, анализы мочи.
Выявить остеопороз помогают маркеры, определяющие скорости распада и регенерации костной ткани.
Для этого делают биохимический анализ крови и анализ мочи с применением специальных реактивов.
Основное значение в постановке диагноза имеют инструментальные обследования:
- Рентгенография. При остеохондрозе показывает изменение нормального положения и формы тел позвонков, сужение расстояния между ними, появление остеофитов. Симптоматика остеопороза иногда является стертой, специалисты ставят диагноз в запущенных случаях, констатируя на снимке патологический перелом. Для ранней диагностики костной резорбции этот вид обследования неинформативен.
- Денситометрия. Считается основным способом диагностики костной деминерализации, выявляет патологию в начальной стадии. При остеохондрозе не применяется.
- Компьютерная и магнитно-резонансная томография. Позволяет увидеть строение и костей, и хрящевой ткани, визуализировать компрессию корешков, состояние сосудов.
Как лечить заболевания
Остеохондроз и остеопороз часто сопутствуют друг другу, терапия имеет как общие черты, так и отличия.
Для уменьшения болевого синдрома, характерного для обеих болезней, применяют следующие группы препаратов:
- нестероидные противовоспалительные средства (Диклофенак, Мовалис);
- анестетики (Баралгин).
Для снятия гипертонуса мышц назначают миорелаксанты — Мидокалм, Сирдалуд.
Также используют местные средства — гели, мази, бальзамы с противовоспалительным и умеренно-разогревающим эффектом. При стабилизации процессов показаны антиоксиданты (Оксилик, Омега-3 жирные кислоты), витаминно-минеральные комплексы — Компливит, Кальций Д3 Никомед.
У пожилых людей, стремящихся уменьшить лекарственную нагрузку на организм, пользуются популярностью биологически активные добавки Остеомед Форте и Остео-вит. Но перед началом приема необходима консультация лечащего доктора.
При компрессионных переломах тел позвонков или их выраженной угрозе обязательно дозированное ношение корсета. Фиксация пораженных отделов позвоночника также применяется при обострениях остеохондроза.
Этиология заболеваний разная, поэтому базовая терапия имеет коренные отличия. Так, лечение остеопороза включает использование следующих фармакологических групп:
- Лекарства для остановки костной резорбции — бисфосфонаты, Кальцитонин, эстрогены. Специалисты считают наиболее эффективной терапией назначение бисфосфонатов вместе с препаратами кальция в комплексе с витамином D.
- Препараты, усиливающие остеосинтез — фториды, анаболические стероиды, андрогены, гормон роста.
Популярным препаратом является Бивалос, содержащий соль стронция. Он стимулирует увеличение костной массы, эффективен при переломах и для их профилактики.
Поскольку основной причиной остеохондроза является поражение межпозвонковых хрящей, большую роль в терапии играют хондропротекторы. Они назначаются с целью восстановления пострадавшей хрящевой ткани и защиты ее от дальнейшего разрушения. Наиболее действенными признаны Алфлутоп, Хондролон, Терафлекс. Отличительная черта — необходимость длительного применения.
Для улучшения обмена веществ в межпозвонковых дисках назначаются сосудистые препараты, например, производные никотиновой кислоты.
Витаминотерапия при этих болезнях имеет некоторые отличия. При остеопорозе требуется улучшить усвоение кальция. Для этого нужен витамин D, который назначают в каплях, инъекциях, витаминно-минеральных комплексах. Для лечения остеохондроза витамин D также необходим, но более важным является насыщение организмом витаминами группы B (Мильгамма).
Кальций способствует укреплению не только костного каркаса, но и коллагеновых волокон. В небольших количествах он также входит в состав межпозвонковых хрящей.
Для здоровья костей и позвоночника необходимо много двигаться, так как физические нагрузки укрепляют кости и мышцы, делают эластичными связочно-сухожильный аппарат, улучшают хрящевой метаболизм.
Комплекс лечебной физкультуры подбирается в индивидуальном порядке, он должен выполняться регулярно, с постепенным наращиванием нагрузки. Целью гимнастики при остеопорозе является совершенствование координации движений и развития чувства равновесия. Это поможет предотвратить падения, чреватые переломами.
При остеохондрозе необходимы упражнения для укрепления мышечного каркаса, особенно мышц спины и брюшного пресса, и увеличения подвижности в сегментах позвоночника.

В лечении болезней широко используется массаж. Он направлен на улучшение кровоснабжения, местного обмена веществ и общего тонуса организма. При остеопорозе процедуры назначаются только в стадии стабилизации процесса и проводятся по щадящей методике. Элементы мануальной терапии, разработка суставов противопоказаны.
В стадии ремиссии остеохондроза показаны курсы массажа по гармонизирующей методике. Возможно применение мануальной терапии и приемов остеопатии.
Выбор методов физиотерапии определяется этиологией заболевания, степенью его выраженности и общим состоянием здоровья пациента. Применяют следующие физиопроцедуры:
- электрофорез с растворами противовоспалительных, кальцийсодержащих и сосудистых средств;
- электростимуляция ослабленных мышц;
- тепло- и грязелечение;
- водные процедуры — радоновые, йодобромные ванны.
Также широко применяются иглорефлексотерапия, использование пиявок.
Ответы на вопросы
Существует ли разница в рационе при остеохондрозе и остеопорозе?
Питание должно быть сбалансированным, обогащенным белками, витаминами и минералами. При резорбции костей упор делается на продукты, содержащие кальций и витамин D — молоко, яйца, сыр, жирная морская рыба, орехи, зелень.
Вспомогательным способом лечения остеохондроза является диета, богатая желатином — холодец, мармелад. Полезно нежирное мясо, красная рыба, нужно пить в день не менее 2,5 литров воды.
Нужно ли применять воротник Шанца при остеохондрозе?
Воротник Шанца — разновидность корсета для шейного отдела позвоночника. Использование должно быть дозированным, не больше 3—4 часов в день и согласовано с лечащим врачом.
Как лечиться при выявлении сочетания остеохондроза с резорбцией костей?
Между этими патологическими процессами существует взаимосвязь — одна болезнь провоцирует начало или прогрессирование другой. Но важно понимать, что основное внимание следует уделять остеопорозу, так как это более опасное заболевание. Комплексную терапию назначит лечащий доктор.
В каком возрасте может возникнуть остеохондроз?
При наличии особенностей состояния здоровья и строения позвоночника первые признаки остеохондроза могут быть зафиксированы уже в детстве. Так, ранний шейный остеохондроз наблюдают на рентгенограммах в школьном возрасте. Это особенно характерно для детей, перенесших родовую травму.
Остеопороз и остеохондроз имеют много общего в симптоматике, но отличаются по этиологии, лечению и прогнозу. Дегенерация межпозвонковых дисков доставляет пациенту много проблем, но не угрожает жизни. Разрушение костей приводит к переломам, которые могут превратить человека в глубокого инвалида. Но прогрессирование заболеваний можно остановить. Поэтому так важно вовремя выявить патологию и назначить грамотную терапию.
Читайте также: