Остеоартроза коленного сустава мрт или кт
Что необходимо знать об остеоартрозе
- Заболевание с поражением одного или нескольких суставов
- Остеоартрит (остеоартроз) - важная проблема социальной медицины
- Частота более 80% у людей в возрасте 65 лет и старше
- Наиболее частая локализация манифестации дегенеративно дистрофического заболевания суставов: тазобедренный сустав, коленный сустав, кисти (остеоартроз тазобедренного сустава, остеоартроз коленного сустава, остеоартроз кистей рук)
- Клинические симптомы охватывают гетерогенную группу заболеваний, все из них поражают ткани суставов ( дегенеративные заболевания суставов )
- Следствие механических или биологических причин, которые нарушают баланс разрушения и синтеза хрящевой ткани и субхондральной кости.
Первичная форма: идиопатическая.
Вторичная форма: посттравматическая
- Воспалительный процесс
- Сочетание с врожденными нарушениями
- Нейропатия.
Особые формы: эрозивный остеоартрит.
- Мультифакториальная этиология
- Взаимодействие между механически-ми (например, смещение, нейромышечные дисфункции, поражение связок (нестабильность), травма) и биологическими (ферментативные повреждения) факторами
- Деструкция хрящевой ткани свища
- Ремоделирование субхондральной кости
- В конечном счете - деструкция и ограничение функции всего сустава.
Изменения хрящевой ткани:
- повреждение коллагеновых волокон хряща
- Уменьшение биосинтеза хондроцитов
- Увеличение волокнистости с исчезновением механической стабильности
- Синовит и выпот в полости сустава вызваны изнашиванием хрящевой ткани
- Последующее разрушение хрящевой ткани приводит к появлению участков оголенной субхондральной кости.
- субхондральный отек костного мозга
- Микрокровоизлияния
- Реактивная гиперемия
- Клеточная инфильтрация
- Образование фиброзно-васкулярной ткани
- Субхондральные кисты
- Субхондральный склероз
- Пролиферация кости (остеофиты) вызвана локальной активацией факторов роста.
- Мениски также поражаются при дегенерации сустава.
КТ и МРТ диагностика остеоартроза
- рентгенологическое исследование, КТ, МРТ.
Степень
Остеофиты
Сужение суставной щели
Склероз
Классификация степени деформирующего остеоартроза суставов: степени поражения Келлгрена-Лоуренса (Kellgren-Lawrence) для кисти, коленного сустава и тазобедренного сустава
- Шкала располагается от 0 (отсутствие признаков артрита) до 4 (запушенная стадия артрита)
- Существует только ограниченная корреляция между клиническими симптомами и степенью Келлгрена-Лоуренса.
- Признаки, сходные с данными рентгенологического исследования, но КТ позволяет проводить раннее обнаружение без переоценки диагноза
- Информативна для исключения внутрисуставной повышенной подвижности кости (дополнительно возможно использование компьютерной артрографии) и хондрокальциноза
- Изображение комплекса костных структур (крестцово-подвздошного сочленения, акромиально-ключичного сочленения, мелких суставов позвоночника).
- Детальное изображение повреждения хрящевой ткани и механических изменений субхондральные изменения (сходны с отеком костного мозга) в области, поврежденной механическим воздействием
- Корреляция изменений с болевым синдромом остается нечеткой
- Реактивный синовит может быть обнаружен после введения контрастного вещества
- Субхондральные кисты и склероз
- Мелкие некротические участки в субхондральном отделе кости, обычно в областях, подверженных основной физической нагрузке.
Клинические проявления
- Болевой синдром
- Ограничение подвижности
- Утренняя тугоподвижностъ в суставе
- Усиление симптомов при физической нагрузке
- Симптомы уменьшаются при прекращении физической нагрузки
- Крепитация.
- припухлость
- выпот в полости сустава
- смешение
- узелки в подкожной клетчатке
- мышечное напряжение
- анкилоз.
- припухлость
- покраснение
- выраженный болевой синдром
- выпот в полости сустава.
Эти симптомы суммированы с рентгенологическими изменениями в критериях Американской коллегии ревматологии для диагностики остеоартрита.
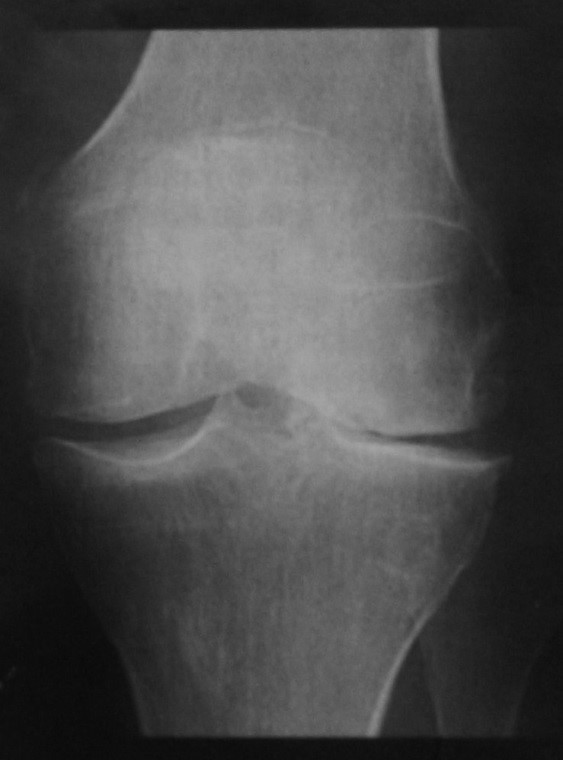
Преимущественно латеральный бедренно-большеберцовый остеоартрит. Рентгенологическое исследование коленного сустава в прямой проекции демонстрирует сужение суставной щели, субхондральный склероз, центральные и периферические остеофиты. Хондрокальциноз определяется как кальцинаты в месте прикрепления медиальной коллатеральной связки после разрыва, возникшего несколько лет назад.
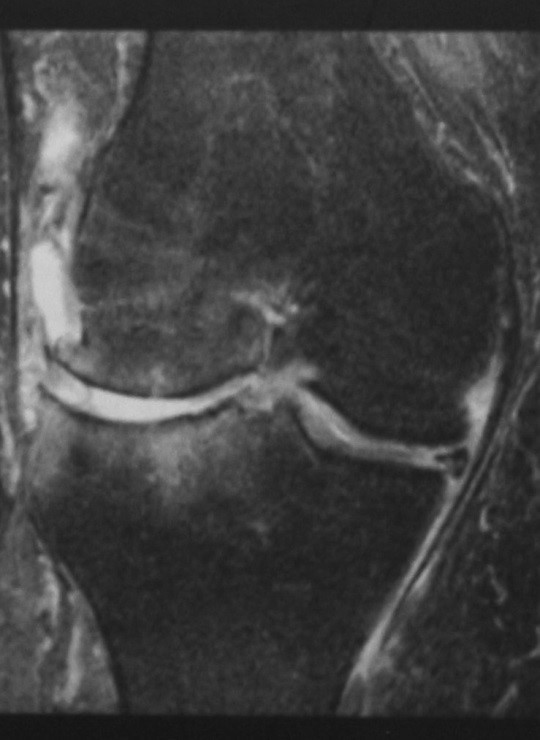
Остеоартрит коленного сустава МРТ (корональная проекция, последовательность STIR) демонстрирует исчезновение хрящевой ткани в латеральных отделах, выпот в полости сустава, дегенерацию мениска и субхондральный отек кости, предположительно как реакция на нарушение биомеханики.
Методы лечения остеоартроза суставов
- Лечение остеоартрита зависит от симптомов и соответственно от стадии заболевания, а также возраста и образа жизни
- Консервативное лечение в ранней стадии (остеоартроз 1 степени и 2 степени): НПВС, внутрисуставное введение глюкокортикоидов
- В запущенных стадиях - хирургическое лечение (например, остеотомия, микропереломы, трансплантация аутологичных хондроцитов или хрящевой ткани или протезирование сустава – чаще при остеоартрите тазобедренного сустава и остеоартрите коленного суставов).
Течение и прогноз
- Вариабельно
- Обычно постепенное развитие с нарастающим ограничением функции
- Эрозивный остеоартрит дистальных межфаланговых суставов (остеоартрит рук или деформирующий остеоартрит кисти)
- У пожилых пациентов с поражением тазобедренного сустава полная деструкция может возникать в течение нескольких недель (деструктивный коксартроз Постела).
Что хотел бы знать лечащий врач
- Показания к хирургическому вмешательству
- Распространенность изменений
- Предоперационное обследование и планирование оперативного вмешательства.
Какие заболевания имеют симптомы, схожие с остеоартрозом
Ревматическая болезнь
- Типичная структура поражения
- Клинические признаки (СРВ, длительность симптомов, утренняя тугоподвижность)
- Эрозивные/деструктивные изменения - также характерная особенность вторичных дегенеративных заболеваний суставов (остеоартроз плечевого сустава, остеоартроз голеностопного сустава)
Советы и ошибки
Градация раннего остеоартрита в некоторых случаях может быть затруднена.

Рубрика: Медицина
Дата публикации: 20.01.2014 2014-01-20
Статья просмотрена: 2145 раз
Артроз часто поражает коленный сустав и может привести к глубоким изменениям в окружающей кости и мягких тканях. Эти изменения включают: потерю хряща, субхондральный склероз, остеофитоз, субхондральные кисты [1,3,4,9,10]. Из инструментальных неинвазивных методов для диагностики ОА наиболее часто используют рентгенографию суставов, КТ, УЗИ, МРТ [6].
Рентгенография показывает изменения в костных структурах и поражения мягких тканей не могут быть оценены.
МРТ дает возможность визуализации сустава во всех плоскостях и обеспечивает более высокий контраст мягких тканей, чем КТ. МРТ считается неинвазивным инструментом для оценки патологических изменений в суставном хряще, мениске и связках коленного сустава [2,7,8].
Цель исследования. Сравнительная оценка выявляемых признаков остеоартроза с помощью рентгенографии и МРТ.
Материалы и методы
Обследовано 40 пациентов (80 коленных суставов), 22 женщин, 18 мужчин в возрасте от 44 до 79 лет с подтвержденным клинически и радиологически диагнозом остеоартроз коленного сустава. Из них у 27двухсторонний, у 13 односторонний. Всего 67 суставов с остеоартрозом, 13 здоровых суставов. У каждого пациента были проведены рентгенография и МРТ коленных суставов. В исследование включали пациентов с наличием боли и выпота в коленных суставах в течение не менее 1 месяца.
Рентгенография коленных суставов проводили в трех проекциях: прямая, боковая, аксиальная.
МРТ проводили на MAGNETOM OPEN 0,25- Т Siemens, с помощью катушек для конечностей. Были получены изображения в 3 ортогональных плоскостях, в спин эхо последовательностях. Сагиттальные срезы были получены в режимах Т1, Т2, коронарные срезы в режимах Т1, STIR и аксиальные в Т2. Площадь исследования(FOV) варьировала от 14 до 16 см, матрикс изображения варьировал от 256х192 до 256х256.
Временной интервал между рентгенографии и МРТ исследованиями не превышал 2 недели. Анализ изображений был проведен по оценке 4 диагностических параметров: потеря хряща, субхондральный склероз, остеофиты, субхондральные кисты. Тяжесть заболевания оценивали отдельно для медиальных, латеральных отделов сустава.
Результаты исследование
Потерю хряща на рентгенограмме оценивали с помощью измерения ширины суставной щели. На МРТ непосредственно измеряли высоту суставного хряща. Потеря хряща на рентгенограмме была выявлена в медиальном отделе в 57(85 %), в латеральном отделе в 23(34.3 %), на МРТ в 63(94 %) и 40(59.7 %) суставах соответственно.
Остеофиты на рентгенограмме и на МРТ выявляли как краевые приострения суставных поверхностей костей(рис.1). Остеофиты на рентгенограмме были выявлены в медиальном и латеральном отделах в 40(59.7 %), на МРТ в 67(100 %) и 57(85 %) суставах соответственно.
На рентгенограммах субхондральный склероз выявляли как участок повышения плотности (рис.1). На МРТ участки субхондрального склероза определяются как зоны понижения интенсивности сигнала костного мозга. Субхондральный склероз на рентгеногамме в медиальном отделе выявлен в 40(59.7 %), в латеральном отделе в 10(14.9 %), на МРТ в 30(44.7 %) и 8(11.9 %) суставах соответственно.
На рентгенограммах субхондральные кисты проявлялись округлой формы участками просветления. На МРТ в режиме Т2 они определялись как участки гиперинтенсивного сигнала на фоне нормального гипоинтенсивного костного мозга (рис.2). Субхондральные кисты на рентгенограмме были выявлены в медиальном отделе в 13(19.4 %), на МРТ в медиальном отделе в 27(40.3 %), в латеральном отделе 13(19.4 %) суставах.
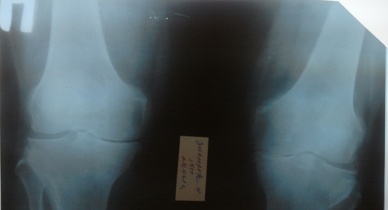
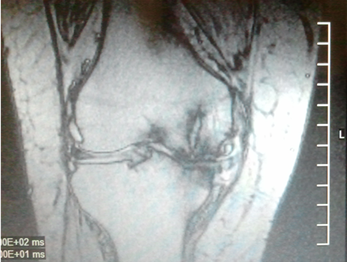
Рис. 1. Рентгенограмма и МРТ коленных суставов больной З.,62 лет. На рентгенограмме (А) выраженное сужение медиальных отделов суставной щели, краевые остеофиты, субхондральный склероз. На МРТ(Б) краевые приострения, выраженные дегегнеративные изменения в медиальных отделов субхондральной кости, выраженное истончение медиального отдела хряща. Дегенерация медиального мениска
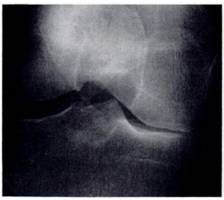
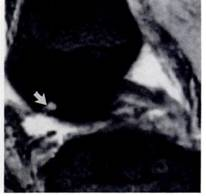
Рис.2. Рентгенограмма и МРТ больной Б., 55 лет. А) Рентгенограмма не показывает признаки образования субхондральных кист. Б) МРТ (Т2) показывает кисту с высоким сигналом. Его легко можно дифференцировать от окружающего нормального костного мозга с низким сигналом
Остеоартроз характеризуется следуюшими патологическими изменениями: истончение гиалинового хряща, склероз и образование кист в субхондральных отделах костей, остеофиты (см.рис.1) [1,3,4,9]. Рентгенография используется как первичный метод выявления и мониторинга остеоартроза коленного сустава.
Вследствие нарушения равновесия между образованием нового строительного материала для восстановления хряща и его разрушением, хрящ истончается, на нем появляются язвы, обычно только в наиболее нагружаемой части сустава [5]. МРТ в сравнении рентгенографией более чувствительна в выявлении истончения хряща в латеральном отделе коленного сустава. На МРТ обнаруживалось истончение суставного хряща в латеральных отделах сустава, которые на рентгенограмме не проявлялись изменением суставной щели. Так как большая часть нагрузки приходится в медиальные отделы коленного сустава, изменения суставного хряща начинается с этой части сустава. На рентгенограммах в первую очередь суживается медиальные отделы суставной щели. При этом латеральные отделы суставной щели остаются не измененными и даже несколько расширяются. Это приводит к ложному выводу о интактности суставного хряща в этом отделе, изменения которого достоверно выявляется на МРТ (см.рис.3). Этим можно объяснить более низкую встречаемость изменения суставного хряща в латеральном отделе коленного сустава на рентгенограммах (23 суставах).
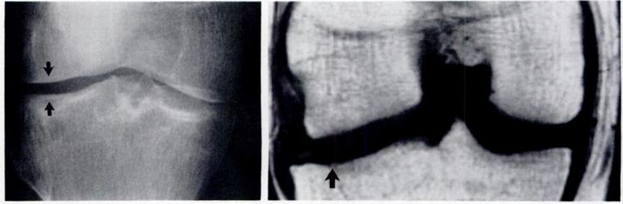
Рис.3. Рентгенограмма и МРТ больной Ш.,58 лет. А) Рентгенограмма показывает умеренное расширение латерального отдела суставной щели. Б)
МРТ показывает истончение хряща в этом же отделе
Субхондральный склероз при остеоартрозе является вторичным изменением кости и возникает в местах испытывающих большую нагрузку. Так как нормальная субхондральная кость и субхондральный склероз имеют одинаковые сигнальные характеристики, т. е. гипоинтенсивный во всех режимах, начальные стадии субхондрального склероза не всегда удается выявить на МРТ граммах. Это объясняет полученный нами более низкий показатель чувствительности МРТ для субхондрального склероза в сравнении с рентгенографией.
Субхондральные кисты возникают за счет фокальной эрозии кости в местах повышенного внутрисуставного давления, что чаще связано с истончением суставного хряща. В обоих методах исследования субхондральные кисты больше выявлялись в медиальном отделе сустава. Оценка наличие субхондральных кист с помощью рентгенографии была сложной при наличии остеопороза и на фоне грубого трабекулярного рисунка субхондральной кости (13 суставах). Мелкие субхондральные кисты лучше выявлялись на МРТ благодаря срезам в различных плоскостях. На МРТ субхондральные кисты лучше выявлялись в режиме Т2 STIR в виде повышения интенсивности сигнала (рис3).
Краевые приострения суставных концов являются результатом компенсаторной реакции в ответ на изменения нормального распределения физической нагрузки на суставные поверхности из-за истончения суставного хряща. Остеофиты самый частый выявляемый признак остеоартроза на рентгенограммах и МРТ. В некоторых случаях на рентгенограммах возникает сложность выявления небольших остеофитов за счет суммационного эффекта рентгеновских изображений. В группе нашего исследования остеофиты не были выявлены в 27 (40.2 %) суставах в медиальных и в 27 (40.2 %) латеральных отделах на рентгенограммах. Из них на МРТ наличие остеофитов выявлено в медиальном и латеральном отделах в 27 и 17 соответственно. Остеофиты чаще встречались и были более выраженными в медиальном отделе суставного конца бедренной кости. Это даёт основание считать что, образование остеофитов начинается в этой части коленного сустава. Мелкие остеофиты в этом отделе коленного сустава трудно выявлять на рентгенограммах. Чувствительность МРТ в этом отношении намного больше рентгенографии, благодаря возможности получения томографических изображений, с минимальной толщиной срезов, в различных плоскостях. Но рентгенография оказалась более информативным при оценке наличия остеофитов в пателло-феморальном сочленении. Остеофиты чаще встречались в верхнем и нижнем концах надколенника. За счет отсутствия сигнала от кортикального слоя кости на сагиттальных МР срезах небольшие краевые приострения не всегда удается выявлять с помощью МРТ.
Выводы исследования:
1. Рентгенография превосходит МРТ в выявлении субхондрального склероза.
2. Выявление нормальной рентгенологической суставной щели не исключает потерю хряща, которые могут быть показаны на MRТ.
3. МРТ превосходит рентгенографию в выявлении истончения хряща, субхондральных кист и остеофитов.
1. Астапенко М. Г., Баятова К. В. О клинике и классификации первичного деформирующего остеоартроза.// Тер. архив. -1988. -Т.60, № 4. -С. 120–123.
2. Брюханов А. В. Магнитно-резонансная томография в диагностике воспалительных и дегенеративных заболеваний суставов.// Новые информационные технологии в радиологии: Сб. тез. -1997,-С. 16
3. Лучихина Л. В., Буковская Ю. В., Баев А. А. Диагностика вторичных изменений костной ткани при остеоартрозе.// Сб. тез. науч. -практ. конф. по вопросам ревматологии. СПб., 1998.-С. 187.
4. Тарасов А. Н., Заболотных И. И., Заболотных В. И. и др. Рентгенография с прямым многократным увеличением при первичном деформирующем остеоартрозе.// Сов. медицина. -1989.-С.96–98.
5. Цурко, В. В. Остеоартроз и его лечение.// Учебно-методические рекомендации. 1999
6. Boegard T. Radiography and bone scintigraphy in osteoarthritis of the knee comparison with MR imaging.// Acta Radiol. -1998. Suppl.418. -P.7–37.
7. Lee J. K., Yao L.. Anterior cruciate ligament tears: MR imaging compared with arthroscopy and clinical tests.// Radiology. -1988. -Vol.166.P.861–864.
8. Mink J. H., Reicher M. A., Crues J. V.3d. Magnetic resonance imaging of the knee.// N.Y. -Raven Press, 1993. -245p
9. Pataki A, Fries A, Ochsner K. Qualitative radiographic diagnosis of osteoarthritis of the knee joint.// Agents Actions-1987-Vol.22-P.123–130
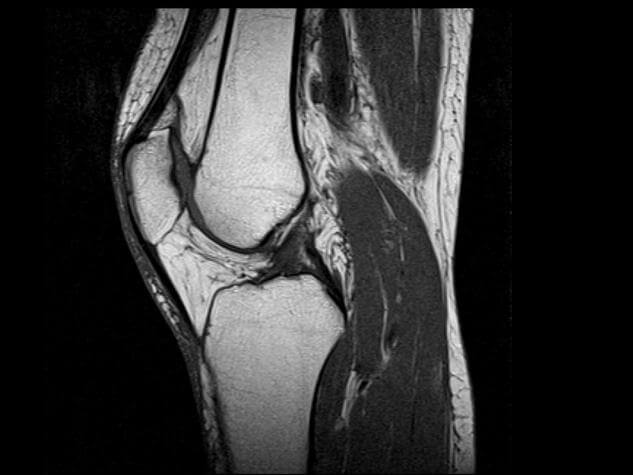
Современная диагностика довольно расширила возможности исследований суставов, благодаря появлению новых неинвазивных методов визуализации. Но для пациентов, мало знакомых с особенностями медицинских технологий, тяжело разобраться, почему назначается определенный вид диагностики, тем более каждый из них значительно отличается по цене. Поэтому лучше заранее узнать, что лучше для диагностики определенных заболеваний колена: МРТ или КТ. А может можно, вообще обойтись обычным рентгеном или УЗИ?
Основные отличия: принципы диагностики
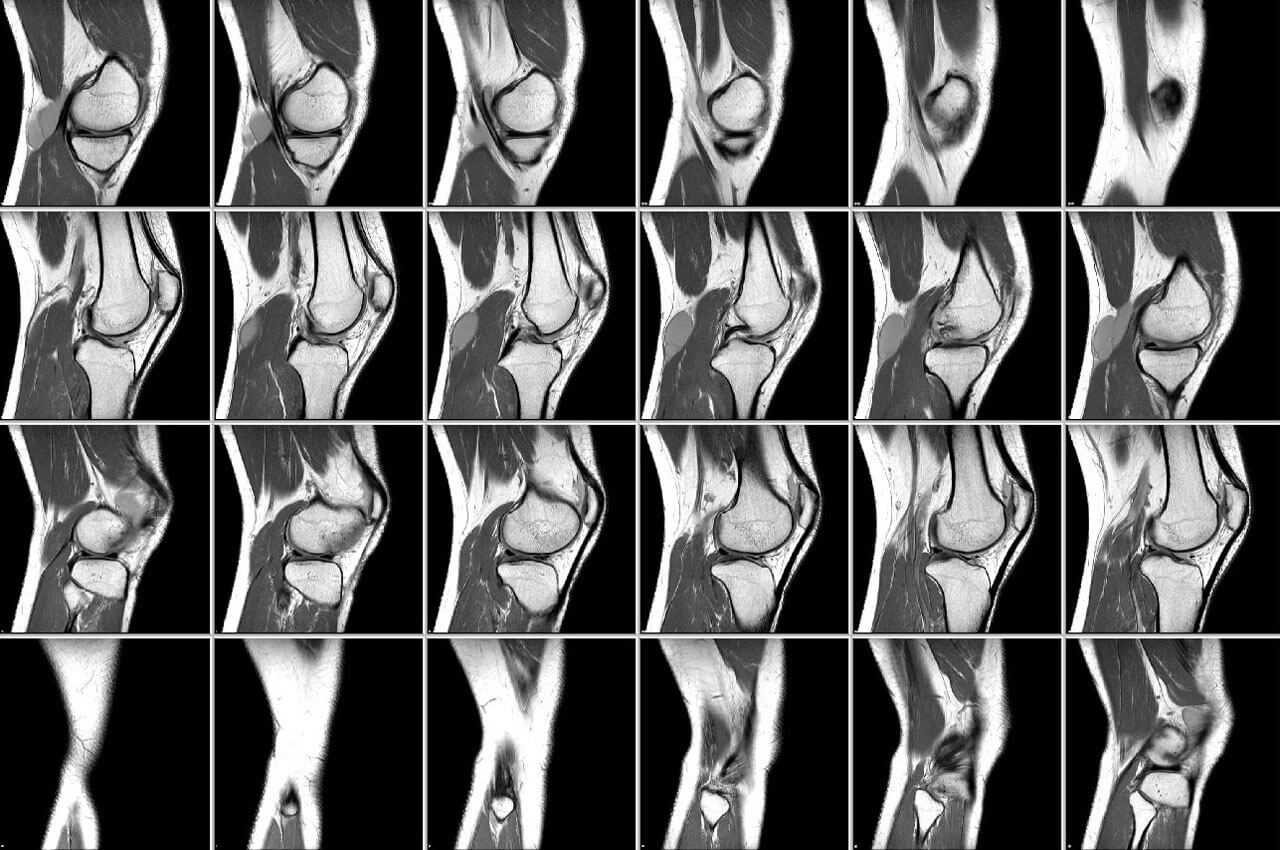
МРТ диагностика основана на действии ядерно-магнитного резонанса. Когда осуществляется магнитно резонансная томография коленного сустава, организм подвергается электромагнитному воздействию, в результате чего меняется положение атомов водорода. Этот эффект фиксируется аппаратом, который преображает полученные импульсы в трехмерное изображение.
В основе КТ коленного сустава лежит рентгеновское излучение, которое поглощается тканями в зависимости от их плотности. Фактически, такая диагностика является современной разновидностью рентгена. Но способы сбора данных и их обработки существенно отличаются.
Исследуемая область сканируется послойно. Ткани под воздействием пучка рентгеновских лучей по-разному реагируют на облучение. Эти данные фиксируются высокоточным оборудованием, благодаря чему получается трехмерное изображение.
Если говорить о воздействии на организм, то при проведении КТ требуется значительная лучевая нагрузка. Поэтому часто проводить такое исследование не рекомендуется.
Однако время диагностики при КТ коленного сустава не превышает 10–60 секунд, тогда как для проведения МРТ человеку приходится проводить в замкнутом аппарате до 20 минут, сохраняя неподвижность. Поэтому в педиатрии, чтобы сделать МРТ коленного сустава ребенку приходится прибегать к наркозу. Хотя для детей целесообразнее делать УЗИ.
Конечно, для пациентов с клаустрофобией лучше отказаться от такого метода обследования. В таких случаях выбор останавливают на УЗИ.
Что показывают исследования?
Проведение МРТ целесообразно для определения состояния мягких тканей. Такое исследование отчетливо показывает изменения в суставе, что помогает в диагностике болезни или повреждения.
- Изменения, произошедшие с костями. На снимках отображаются костные наросты, остеофиты, отломки, опухоли,
![]()
нарушения целостности. Трехмерное изображение позволяет отследить и величину, и направление повреждений. - Все патологии, связанные с менисками. Фактически это единственная диагностика, которая детально визуализирует трещины и разрывы, отрывы и микроповреждения хряща.
- Состояние связочных структур. Поэтому для диагностики таких заболеваний как бурсит, синовит, воспаление или разрывов связок, сухожилий лучше делать именно МРТ.
Целесообразность проведения такого дорогостоящего обследования определяет доктор. Ведь в некоторых случаях, действительно можно обойтись проведением УЗИ. Конечно, магнитная томография более детально фиксирует структуру сустава. К тому же все данные записываются на диск, и расшифровку может сделать не только врач, проводивший исследование, но и другие медики. Тогда как при проведении УЗИ выводы делаются, основываясь на субъективном мнении доктора, проводившего диагностику.
Компьютерная томография коленного сустава позволяет получить трехмерную модель обследуемой области и изображения срезов. Такая диагностика назначается, когда требуется оценить изменения костных структур.
- переломов, вывихов, трещин, отломков костей;
- врожденной болезни;
- уплотнений, остеофитов, неровностей, наростов;
- величины суставной щели;
- костных опухолей;
- крови или выпота в полостях.
Часто КТ проводится для подтверждения предварительного диагноза, поставленного после УЗИ или рентгена. Фактически КТ можно назвать современным рентгеном с более широким спектром возможностей.
Все данные компьютерной томографии можно получить как в виде знакомых для всех снимков, так и в виде записи на диске. Поэтому сделать расшифровку полученных результатов может любой врач, знакомый с анатомией колена.
Противопоказания
Компьютерная томография коленного сустава связана с большой дозой радиационного облучения. Поэтому такой метод диагностики противопоказан беременным женщинам, а также в период лактации. При возможности стараются избегать такого обследования в педиатрии. Детям рекомендуют делать УЗИ, а, если нужно увидеть костные ткани, прибегают к проведению рентгена.
- при наличии металлических элементов, как на теле, так и внутри организма;
- если у пациента вживлены в организм электронные приборы;
- когда пациент страдает клаустрофобией (исключением являются открытые аппараты);
- если у пациента имеются болезни, при которых невозможно находиться в однотипном положении довольно долго;
- при избыточном весе, превышающем 150 кг.
К тому же до сих пор до конца не изучено реальное воздействие магнитного поля на организм. И хотя большинство медиков утверждают, что МРТ абсолютно безопасно для организма, как фактически отражается такое воздействие на состоянии здоровья однозначно сказать затруднительно.
Видео
Видео — Противопоказания к проведению МРТ.

Какие обследования лучше: МРТ или КТ?
Ставить вопрос таким образом при выборе методов диагностики не совсем корректно. Не возможно категорически отвергнуть один вид диагностики, порекомендовав другой.
Фактически и МРТ, и КТ, также как и УЗИ, преследует свои цели. Эти методы диагностики являются дополняющими друг друга.
Коленный сустав состоит как из мягких, так и из костных структур. Поэтому для детальной диагностики может потребоваться и два вида обследования. Конечно, при выборе метода ориентируются не только на целесообразность, но и на цену, возможности пациента, наличие противопоказаний.
Но в идеальном варианте для начальной диагностики проводится УЗИ или рентген, после чего уточняют диагноз при помощи проведения КТ или МРТ.
Главное для пациента запомнить, что МРТ лучше проводить для визуализации мягких тканей, а КТ – костных. Но, ни в коем случае, не отказываться от проведения высокоточной диагностики.
Что проводить: МРТ или КТ колена

Многие годы пытаетесь вылечить СУСТАВЫ?
Глава Института лечения суставов: «Вы будете поражены, насколько просто можно вылечить суставы принимая каждый день средство за 147 рублей.
Нельзя однозначно сказать, что лучше — КТ или МРТ коленного сустава. КТ больше подходит для исследования костных тканей и структуры сустава, МРТ четко показывает мягкие ткани, сухожилия, связки. Методики взаимодополняют друг друга, поэтому их совместное проведение более результативно. Врачи в индивидуальном порядке определяют, какой способ диагностики нужен пациенту, в зависимости от причины обследования.
Для лечения суставов наши читатели успешно используют Sustalaif. Видя, такую популярность этого средства мы решили предложить его и вашему вниманию.
Подробнее здесь…
Компьютерная томография колена может проводиться с помощью мультиспирального томографа (МСКТ коленного сустава). За несколько минут удается создать послойные снимки в различных проекциях.
Травмы и диагностика
Вредное воздействие на коленный сустав оказывают:
- Различные механические повреждения — травмы, удары.
- Переохлаждение сустава.
- Возникновение инфекционных и воспалительных процессов в области колена.
- Возрастные изменения.
- Излишние физические нагрузки на весь опорно-двигательный аппарат.
Контроль состояния коленного сустава является важной частью профилактических мер.
Обычного рентгеновского снимка бывает недостаточно, чтобы точно поставить диагноз и выявить причины возникновения боли у пациента. Чтобы оценить состояние коленного сустава и для точно поставить диагноз, лечащим врачом в зависимости от жалоб пациента и симптомов могут быть назначены следующие виды диагностических исследований:
- МРТ-диагностика. Основана на явлении магнитного резонанса. Организм подвергается воздействию магнитного поля.
- Введение специального зонда.
- КТ коленного сустава. Является одним из главных методов обследования этой зоны тела. Компьютерная томография широко применяется в медицинской сфере — в хирургии и травматологии. Данное исследование проводят после ранее выполненной рентгенографии, дополняя ее результаты.
Для точного определения диагноза, с учетом целесообразности и наличия противопоказаний пациента, может быть назначено одновременно несколько видов диагностических исследований.
Особенности процедуры
Показания к проведению
Компьютерная томография коленных суставов рекомендована при недостаточной информативности проводимых ранее анализов и исследований. КТ – основной способ, позволяющий визуализировать изменения костной структуры сустава.
Показанием для проведения КТ коленного сустава могут служить подозрения на следующие состояния и патологии:
- перелом, трещины либо иные повреждения его костно-мышечной структуры;
- артрозы и артриты;
- раковые и кистозные новообразования;
- сформировавшиеся оссификаты (окостенение участков, вызванное отложение кальция в мягких тканях);
- заболевания воспалительного характера;
- вывихи и подвывихи;
- гематомы и отеки мягких тканей.
КТ колена может быть рекомендована в качестве подготовки к проведению хирургической операции на коленном суставе, а также для получения оценки эффективности проводимого лечения.

Современная диагностика довольно расширила возможности исследований суставов, благодаря появлению новых неинвазивных методов визуализации. Но для пациентов, мало знакомых с особенностями медицинских технологий, тяжело разобраться, почему назначается определенный вид диагностики, тем более каждый из них значительно отличается по цене. Поэтому лучше заранее узнать, что лучше для диагностики определенных заболеваний колена: МРТ или КТ. А может можно, вообще обойтись обычным рентгеном или УЗИ?
Основные отличия: принципы диагностики

МРТ диагностика основана на действии ядерно-магнитного резонанса. Когда осуществляется магнитно резонансная томография коленного сустава, организм подвергается электромагнитному воздействию, в результате чего меняется положение атомов водорода. Этот эффект фиксируется аппаратом, который преображает полученные импульсы в трехмерное изображение.
В основе КТ коленного сустава лежит рентгеновское излучение, которое поглощается тканями в зависимости от их плотности. Фактически, такая диагностика является современной разновидностью рентгена. Но способы сбора данных и их обработки существенно отличаются.
Исследуемая область сканируется послойно. Ткани под воздействием пучка рентгеновских лучей по-разному реагируют на облучение. Эти данные фиксируются высокоточным оборудованием, благодаря чему получается трехмерное изображение.
Если говорить о воздействии на организм, то при проведении КТ требуется значительная лучевая нагрузка. Поэтому часто проводить такое исследование не рекомендуется.
Однако время диагностики при КТ коленного сустава не превышает 10–60 секунд, тогда как для проведения МРТ человеку приходится проводить в замкнутом аппарате до 20 минут, сохраняя неподвижность. Поэтому в педиатрии, чтобы сделать МРТ коленного сустава ребенку приходится прибегать к наркозу. Хотя для детей целесообразнее делать УЗИ.
Конечно, для пациентов с клаустрофобией лучше отказаться от такого метода обследования. В таких случаях выбор останавливают на УЗИ.
Что показывают исследования?
Проведение МРТ целесообразно для определения состояния мягких тканей. Такое исследование отчетливо показывает изменения в суставе, что помогает в диагностике болезни или повреждения.
- Изменения, произошедшие с костями. На снимках отображаются костные наросты, остеофиты, отломки, опухоли,
![]()
нарушения целостности. Трехмерное изображение позволяет отследить и величину, и направление повреждений. - Все патологии, связанные с менисками. Фактически это единственная диагностика, которая детально визуализирует трещины и разрывы, отрывы и микроповреждения хряща.
- Состояние связочных структур. Поэтому для диагностики таких заболеваний как бурсит, синовит, воспаление или разрывов связок, сухожилий лучше делать именно МРТ.
Целесообразность проведения такого дорогостоящего обследования определяет доктор. Ведь в некоторых случаях, действительно можно обойтись проведением УЗИ. Конечно, магнитная томография более детально фиксирует структуру сустава. К тому же все данные записываются на диск, и расшифровку может сделать не только врач, проводивший исследование, но и другие медики. Тогда как при проведении УЗИ выводы делаются, основываясь на субъективном мнении доктора, проводившего диагностику.
Компьютерная томография коленного сустава позволяет получить трехмерную модель обследуемой области и изображения срезов. Такая диагностика назначается, когда требуется оценить изменения костных структур.
- переломов, вывихов, трещин, отломков костей;
- врожденной болезни;
- уплотнений, остеофитов, неровностей, наростов;
- величины суставной щели;
- костных опухолей;
- крови или выпота в полостях.
Часто КТ проводится для подтверждения предварительного диагноза, поставленного после УЗИ или рентгена. Фактически КТ можно назвать современным рентгеном с более широким спектром возможностей.
Все данные компьютерной томографии можно получить как в виде знакомых для всех снимков, так и в виде записи на диске. Поэтому сделать расшифровку полученных результатов может любой врач, знакомый с анатомией колена.
Противопоказания
Компьютерная томография коленного сустава связана с большой дозой радиационного облучения. Поэтому такой метод диагностики противопоказан беременным женщинам, а также в период лактации. При возможности стараются избегать такого обследования в педиатрии. Детям рекомендуют делать УЗИ, а, если нужно увидеть костные ткани, прибегают к проведению рентгена.
- при наличии металлических элементов, как на теле, так и внутри организма;
- если у пациента вживлены в организм электронные приборы;
- когда пациент страдает клаустрофобией (исключением являются открытые аппараты);
- если у пациента имеются болезни, при которых невозможно находиться в однотипном положении довольно долго;
- при избыточном весе, превышающем 150 кг.
К тому же до сих пор до конца не изучено реальное воздействие магнитного поля на организм. И хотя большинство медиков утверждают, что МРТ абсолютно безопасно для организма, как фактически отражается такое воздействие на состоянии здоровья однозначно сказать затруднительно.
Видео
Видео — Противопоказания к проведению МРТ.

Какие обследования лучше: МРТ или КТ?
Ставить вопрос таким образом при выборе методов диагностики не совсем корректно. Не возможно категорически отвергнуть один вид диагностики, порекомендовав другой.
Фактически и МРТ, и КТ, также как и УЗИ, преследует свои цели. Эти методы диагностики являются дополняющими друг друга.
Коленный сустав состоит как из мягких, так и из костных структур. Поэтому для детальной диагностики может потребоваться и два вида обследования. Конечно, при выборе метода ориентируются не только на целесообразность, но и на цену, возможности пациента, наличие противопоказаний.
Но в идеальном варианте для начальной диагностики проводится УЗИ или рентген, после чего уточняют диагноз при помощи проведения КТ или МРТ.
Главное для пациента запомнить, что МРТ лучше проводить для визуализации мягких тканей, а КТ – костных. Но, ни в коем случае, не отказываться от проведения высокоточной диагностики.
Читайте также: