Ортез на собственную связку надколенника
Тендинит области надколенника – это воспаление собственной связки надколенника, которая проходит между коленной чашечкой и бугристостью большеберцовой кости. Для его диагностики и лечения все условия созданы в Юсуповской больнице:
- Европейский уровень комфорта;
- Аппаратура ведущих мировых производителей;
- Индивидуальный подход к выбору терапевтической тактики каждому пациенту;
- Применение по показаниям современных оперативных методов лечения;
- Внимательное отношение медицинского персонала к пациентам и их родственникам.
Сухожилие наколенника играет ключевую роль при использовании мышц нижней конечности. Оно обеспечивает выпрямление колена, позволяет толкать мяч, совершать прыжки и бежать в гору. Тендинит собственной связки надколенника чаще возникает у спортсменов, занимающихся видами спорта, которые предполагают частые прыжки: волейболом, баскетболом. Тендинит колена может развиться и у людей, которые не занимаются спортом. У них после неудачного поворота ногой может развиться частичный разрыв собственной связки надколенника, возникнуть воспалительный процесс.

Симптомы тендинита связок надколенника
Первым признаком тендинита собственной связки надколенника является боль. Она обычно локализуется в отделе, который находится между надколенником и местом прикрепления сухожилия к большеберцовой кости. Боль в коленном суставе сначала появляется только при физической активности или после интенсивной тренировки. Она может усиливаться до такой степени, что снижает спортивную и двигательную активность. В конечном итоге пациент не может самостоятельно подниматься по лестнице или вставать со стула.
Если игнорировать предупреждающие сигналы, которые посылает организм, и попытаться продолжить работать, разрыв сухожилия будет увеличиваться. Боль, локализующаяся в области надколенника, усиливается при сгибании и разгибании колена, смещении коленной чашечки рукой. В области коленного сустава появляется отёк, ограничение движений, чувство слабости в мышце бедра. Если факторы, способствующие развитию тендинита связки надколенника, не устранены, боль и снижение функции коленного сустава может сохраняться. При этом заболевание будет прогрессировать и разовьётся тендинопатия связки надколенника. При появлении боли в коленном суставе необходимо осуществить меры самопомощи, а именно: приложить пузырь со льдом к поражённому месту и временно сократить активность, которая вызывает болевой синдром, или совсем отказаться от неё.
Диагностика тендинита коленного сустава
Если боль после повреждения связок коленного сустава сохраняется или усиливается, нарушает способностью к осуществлению повседневной деятельности, сопровождается отеком или покраснение вокруг сустава, следует обратиться к врачу. Он проведёт физикальное обследование, установит степень нарушения функции колена.
Для того чтобы исследовать тяжесть разрыва и определить, находится ли коленная чашечка в правильном положении, врач назначит рентгенографию или магнитно-резонансную томографию. С помощью ультразвукового исследования выявляют изменение сухожилий и собственной связки надколенника. Это позволяет своевременно провести комплекс консервативных мероприятий, направленных на предотвращение тендинита коленного сустава.
Лечение тендинита собственной связки надколенника
Главный принцип терапии тендинита собственной связки надколенника – раннее её начало. Сухожилия и связки имеют достаточно слабое питание. Со временем в их ткани происходят патологические изменения, что ухудшает прогноз на выздоровление. Ревматологи назначают следующие консервативное лечение тендинита надколенника:
- Разгрузка колена путём применения наколенника или фиксирующей повязки;
- Ограничение двигательной активности;
- Холод на сустав в течение первых суток после появления боли;
- Нестероидные противовоспалительные препараты для купирования болевого синдрома;
- Мазь троксевазин с целью уменьшения отёка в области сустава.
В острой стадии заболевания пациенту рекомендуют лежать, подложив под ногу валик. Передвигаться можно, опираясь на трость. В тяжёлых случаях применяют инъекции глюкокортикоидов в очаг боли. Эту методику не применяют для лечения спортсменов, поскольку гормональные препараты могут вызвать прогрессирование дистрофии собственной связки надколенника и привести к её разрыву при нагрузке.
К оперативным методам лечения тендинита связок коленного сустава прибегают при отсутствии положительного результата от проводимой в течение 1,5 – 3 месяцев консервативной терапии. В ходе операции производят ревизию связки надколенника, аккуратно иссекают повреждённые ткани, а связку фиксируют специальным винтом к большеберцовой кости.

Физиотерапия и гимнастика для лечения тендинита надколенника
В подострой стадии тендита связок надколенника физиотерапевты Юсуповской больницы назначают пациентам следующие физиотерапевтические процедуры:
- Электротерапию;
- Ультразвук;
- Электростимуляцию;
- Воздействие терапевтическим лазером.
Специалисты клиники реабилитации выполняют циркулярный массаж или лимфатический дренаж на нижние конечности. В стадии ремиссии, когда исчезает боль, проводят гимнастику для укрепления мышц, отвечающих за движения в коленном суставе. Пациенты выполняют проприоцептивные упражнения с помощью неустойчивых предметов (фитбол). Тренировку выполняют с помощью подвесных систем для снижения нагрузки на опорно-двигательный аппарат, которые действуют аналогично бассейну. Упражнения для укрепления мускулатуры, которая отвечает за движения, повторяют 12-20 раз при лёгком сопротивлении. Старший инструктор-методист ЛФК проводит с пациентами лечебную гимнастику для лечения тендинита надколенника, которая направлена на релаксацию мышц бедра.
В клинике реабилитации пациентам с тендинитом колена проводят массаж передней группы мышц бедра. Применяют следующие приёмы:
- Обхватывающее непрерывное поглаживание;
- Непрерывную вибрацию;
- Двойное кольцевое и продольное разминание;
- Растирание подушечками первых пальцев.
На передней поверхности колена применяют плоскостное поглаживание обеими руками, концентрическое поглаживание основанием ладони, спиралевидное и концентрическое растирание подушечками пальцев, прямолинейное растирание основанием и возвышениями первых пальцев, кругообразное – подушечками пальцев, основанием ладони, щипцеобразное растирание вдоль надколенника. После этого производят активно-пассивные движения. Продолжительность массажа от 10 до 15 минут.
Реабилитологи составляют индивидуальный комплекс упражнений, который пациенты выполняют сначала в клинике реабилитации, а затем дома. Заниматься, превозмогая боль, запрещено. В течение первых семи дней после травмы обеими ногами, по 3-4 раза в день, пациент делает следующие упражнения:
- Сгибание и разгибание ноги в коленном суставе;
- Статическое напряжение мышц на передней поверхности бедра для стимуляции кровообращения;
- Качание стопой вперёд-назад и в стороны (помогает сохранить силу мышц голени, стимулирует кровообращение).
Как только лечащий врач разрешит ходить, нужно сразу начать двигаться, не опираясь полностью на повреждённую ногу. Нужно пользоваться костылями, тростью или ортезом. Можно ходить в комфортном темпе до появления первых болей.
Второй этап реабилитации продолжается до четырнадцатого дня после травмы. Продолжается схема лечебной гимнастики первого этапа. К ней добавляют следующие упражнения для тренировки мышц нижних конечностей и подготовки к самостоятельной ходьбе без опоры. Полуприседания выполняют у стены, поясница остаётся прямой, колени не должны выходить за стопу. Делают подъём на носочки.
До тридцатого дня после травмы пациент делает следующие упражнения:
К концу третьего этапа реабилитации пациент полностью отказывается от костылей, трости и ортеза. На четвёртом этапе восстановительной терапии из комплекса лечебной физкультуры исключают самые простые упражнения, некоторые усложняют. Пациент выполняет полуприседания с отягощением. Вес старший инструктор ЛФК подбирает индивидуально. При выполнении упражнения важно соблюдать правила техники безопасности.
Длительность пятого этапа реабилитации – до полугода от момента получения травмы. Пациент регулярно выполняет физические упражнения в комфортном для него темпе с подобранными отягощениями. Через 6 месяцев профессиональные спортсмены постепенно возвращаться к привычным тренировкам. Если пациент не занимается спортом, ему реабилитологи составляют комплекс упражнений лечебной физкультуры для поддержания силы мышц, развития баланса и ловкости и баланса. Это позволит избежать травмы и тендита собственной связки надколенника в будущем.
Для предотвращения надколенника необходимо выполнять следующие рекомендации:
- Перед тренировкой необходима разминка и растяжка;
- После тренировки выполнять охлаждение и растяжку;
- Носить наколенник при занятиях спортом;
- Выполнять упражнения для укрепления мышц ног;
- Отказаться от прыжков на твёрдых поверхностях.
Тендинит собственной связки надколенника развивается постепенно, его не всегда легко распознать. Не нужно терпеть постоянный дискомфорт или боль в коленном суставе. Звоните по телефону контакт центра Юсуповской больницы и записывайтесь на приём к ревматологу. Раннее лечение тендинита собственной связки надколенника обеспечит быстрое и полное восстановление функции коленного сустава.
Из этой статьи вы узнаете: что такое тендинит собственной связки надколенника, где находится эта связка, причины патологии. Острая и хроническая формы болезни, симптомы, лечение и прогноз.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).

Схематичное изображение тендинита собственной связки надколенника
В группу риска входят:
- Люди, которые испытывают повышенные нагрузки на ноги и коленные суставы – спортсмены, профессионально занимающиеся бегом или прыжками.
- Мужчины и женщины после 40 лет – вследствие возрастных изменений связок (в том числе и связки надколенника).
Патология одинаково распространена среди представителей обоих полов:
- у мужчин тендинит встречается преимущественно в возрасте 16–40 лет из-за спортивного образа жизни;
- у женщин – после 40–45 лет в связи со снижением уровня половых гормонов, из-за чего ослабляются связки.
Обычно от заболевания страдает только одна нога, которая является толчковой. У правшей – правая нога, у левшей – левая. Однако встречаются и случаи двустороннего тендинита связки надколенника.
Заболевание может привести к серьезным изменениям связки или даже к ее разрыву. Поэтому при первых же симптомах следует обратиться к спортивному врачу, травматологу или ортопеду.
При своевременном начале лечения воспаление устраняют и полностью избавляются от негативных проявлений болезни.
Причины заболевания и факторы риска

Анатомия коленного сустава. Нажмите на фото для увеличения
Связка испытывает умеренные нагрузки при ходьбе, сильные – при беге и прыжках. Чрезмерные физические нагрузки приводят к регулярным микроповреждениям связок.
Основной фактор, запускающий механизм развития тендинита, – профессиональный спорт. Тендиниту собственной связки надколенника более всего подвержены люди, которые постоянно испытывают нагрузки на ноги: футболисты, хоккеисты, баскетболисты, волейболисты, прыгуны, бегуны, велосипедисты.
Спортсмены, чья деятельность связана с нагрузками на руки (теннисисты) страдают от латерального тендинита – воспаления связки локтя.

Связочный аппарат локтя. Нажмите на фото для увеличения
Развитие тендинита связки надколенника провоцируют:
- чрезмерно длительные спортивные тренировки, резкое увеличение длительности или интенсивности занятий;
- бег по твердым поверхностям (асфальту), повышенные нагрузки на четырехглавую мышцу бедра;
- чрезмерные нагрузки на коленный сустав, окружающие его сухожилия и связки (синдром перетруженности колена);
- многократные микротравмы при беге и прыжках, неоднократные растяжения, ригидность мышц (повышение тонуса мышц, затрудняющее их подвижность);
- возрастные изменения в организме после 40 лет: снижение кровоснабжения связок и невозможность справиться с повседневными нагрузками;
- заболевания, связанные с патологиями соединительной ткани: сахарный диабет, почечная недостаточность в хронической форме, ревматоидный артрит (аутоиммунное воспаление суставов), системная красная волчанка (аутоиммунное заболевание с поражением суставов, глаз, кожи, сердца);
- длительное лечение с использованием глюкокортикостероидных препаратов (средств на основе гормонов коры надпочечников: Дексаметазон, Преднизолон, Гидрокортизон).
Три типа патологии
В зависимости от причин тендинита собственной связки надколенника выделяют 3 его разновидности:
Его развитие обусловлено повышенной физической нагрузкой, неоднократными микротравмами и растяжениями, которые сам человек может и не замечать.
Связка обычно воспаляется в верхней части – в месте ее крепления к надколеннику. Реже воспаляется нижняя часть связки. 
Тендинит механического происхождения
Дегенеративный вид тендинита связки надколенника – заболевание, возникающее в связи с возрастными изменениями.
Из-за старения организма связка хуже снабжается кровью и перестает справляться с повседневными нагрузками. В результате возникают микротравмы и растяжения.

Пластика передней крестообразной связки. Нажмите на фото для увеличения
Из этой статьи вы узнаете: что такое тендинит собственной связки надколенника, где находится эта связка, причины патологии. Острая и хроническая формы болезни, симптомы, лечение и прогноз.

Автор статьи: Стоянова Виктория , врач 2 категории, заведующая лабораторией в лечебно-диагностическом центре (2015–2016 гг.).

Схематичное изображение тендинита собственной связки надколенника
В группу риска входят:
- Люди, которые испытывают повышенные нагрузки на ноги и коленные суставы – спортсмены, профессионально занимающиеся бегом или прыжками.
- Мужчины и женщины после 40 лет – вследствие возрастных изменений связок (в том числе и связки надколенника).
Патология одинаково распространена среди представителей обоих полов:
- у мужчин тендинит встречается преимущественно в возрасте 16–40 лет из-за спортивного образа жизни;
- у женщин – после 40–45 лет в связи со снижением уровня половых гормонов, из-за чего ослабляются связки.
Обычно от заболевания страдает только одна нога, которая является толчковой. У правшей – правая нога, у левшей – левая. Однако встречаются и случаи двустороннего тендинита связки надколенника.
Заболевание может привести к серьезным изменениям связки или даже к ее разрыву. Поэтому при первых же симптомах следует обратиться к спортивному врачу, травматологу или ортопеду.
При своевременном начале лечения воспаление устраняют и полностью избавляются от негативных проявлений болезни.
Причины заболевания и факторы риска

Анатомия коленного сустава. Нажмите на фото для увеличения
Связка испытывает умеренные нагрузки при ходьбе, сильные – при беге и прыжках. Чрезмерные физические нагрузки приводят к регулярным микроповреждениям связок.
Основной фактор, запускающий механизм развития тендинита, – профессиональный спорт. Тендиниту собственной связки надколенника более всего подвержены люди, которые постоянно испытывают нагрузки на ноги: футболисты, хоккеисты, баскетболисты, волейболисты, прыгуны, бегуны, велосипедисты.
Спортсмены, чья деятельность связана с нагрузками на руки (теннисисты) страдают от латерального тендинита – воспаления связки локтя.

Связочный аппарат локтя. Нажмите на фото для увеличения
Развитие тендинита связки надколенника провоцируют:
- чрезмерно длительные спортивные тренировки, резкое увеличение длительности или интенсивности занятий;
- бег по твердым поверхностям (асфальту), повышенные нагрузки на четырехглавую мышцу бедра;
- чрезмерные нагрузки на коленный сустав, окружающие его сухожилия и связки (синдром перетруженности колена);
- многократные микротравмы при беге и прыжках, неоднократные растяжения, ригидность мышц (повышение тонуса мышц, затрудняющее их подвижность);
- возрастные изменения в организме после 40 лет: снижение кровоснабжения связок и невозможность справиться с повседневными нагрузками;
- заболевания, связанные с патологиями соединительной ткани: сахарный диабет, почечная недостаточность в хронической форме, ревматоидный артрит (аутоиммунное воспаление суставов), системная красная волчанка (аутоиммунное заболевание с поражением суставов, глаз, кожи, сердца);
- длительное лечение с использованием глюкокортикостероидных препаратов (средств на основе гормонов коры надпочечников: Дексаметазон, Преднизолон, Гидрокортизон).
Три типа патологии
В зависимости от причин тендинита собственной связки надколенника выделяют 3 его разновидности:
Его развитие обусловлено повышенной физической нагрузкой, неоднократными микротравмами и растяжениями, которые сам человек может и не замечать.
Связка обычно воспаляется в верхней части – в месте ее крепления к надколеннику. Реже воспаляется нижняя часть связки. 
Тендинит механического происхождения
Дегенеративный вид тендинита связки надколенника – заболевание, возникающее в связи с возрастными изменениями.
Из-за старения организма связка хуже снабжается кровью и перестает справляться с повседневными нагрузками. В результате возникают микротравмы и растяжения.

Пластика передней крестообразной связки. Нажмите на фото для увеличения
Строение и функции надколенника.
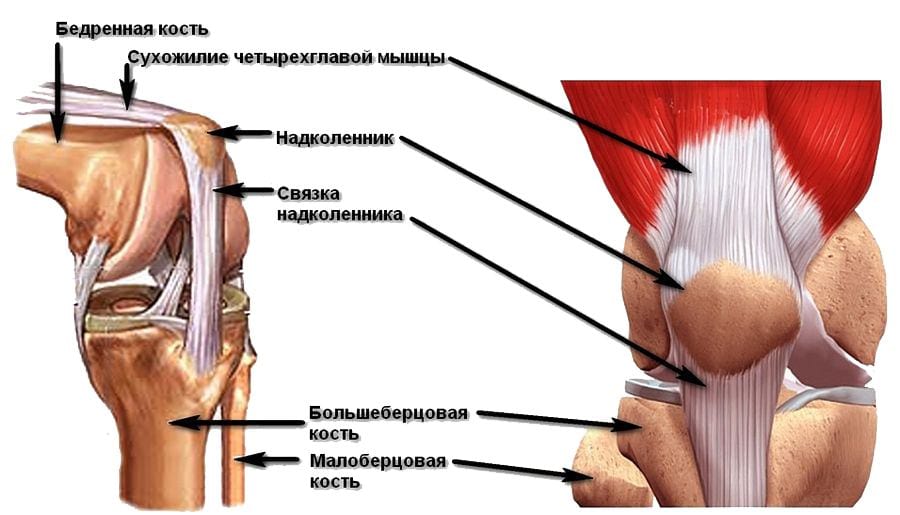
Особенности вывиха надколенника
Вывих надколенника – это довольно распространенное повреждение, возникающее в результате падения на колено или при ударе, как правило, при наличии соответствующих анатомических особенностей. Обычно происходит в наружную (латеральную) сторону. При этом может случиться разрыв собственной связки надколенника, нарушение хрящевых структур. Факторы, которые располагают к возникновению патологии, довольно часто остаются незамеченными до непосредственно самого инцидента, и никоим образом не проявляют себя. Наиболее часто травмы происходят в молодом возрасте, преимущественно у представительниц женского пола. Это связано с особенностями коленного сустава. Больше подвержены вывиху люди с имеющейся вальгусной деформацией нижних конечностей (х-образные) или дисплазией соединительной ткани.
Причины.
Среди наиболее подверженных травме – те, кто ведет активный образ жизни, занимается спортом и испытывает серьезные физические нагрузки. Самыми распространенными механизмами является падение на колени, боковой удар в область сустава и резкое разгибание голени.
К располагающим причинам такого вида травмирования относят:
- Разрыв мениска.
- Аномалии в развитии надколенной впадины.
- Слабые связки и мышцы в данной зоне.
- Слишком высокое положение надколенника.
- Дисплазия.
- Артроз суставной части колена.
- Вальгусная деформация.
- Перенесенные травмы.
- Кровоизлияние в суставную полость.
Основные разновидности смещения надколенника
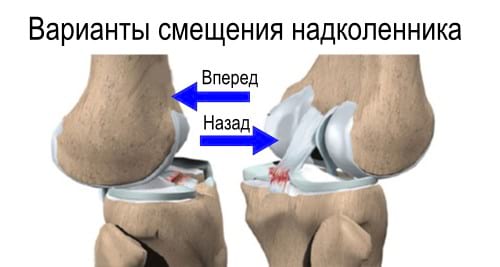
В медицине известны такие типы как травматический и врожденный вывих, кроме того, принято выделять острую и хроническую (застарелую) формы. При периодическом повторении такой травмы говорят о привычном типе повреждения.
Кроме того, различия есть и в зависимости от направления смещения:
Симптомы
- Острые болезненные ощущения.
- Деформация колена в результате смещения.
- Отечность, наличие гематомы.
- Тугоподвижность, ограниченность амплитуды при совершении сгибания/разгибания конечности или полная утрата способности к движению в суставе (колено находится при этом в согнутом положении).
- Аномальное расположение надколенника, которое ощущается при пальпации.
Транспортировку такого пациента в лечебное учреждение лучше осуществлять с иммобилизацией ноги том положении, в котором она находится, и с наложением холода для обезболивания и уменьшения отека.
Лечение вывиха надколенника
Существует несколько методов лечения.
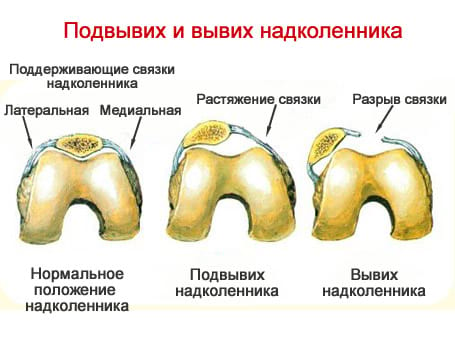
Консервативное лечение применяются в случае однократного травматического вывиха без значительных повреждений:
- Руками врач производит вправление и выравнивание надколенника с применением анестезии.
- Производится посредством пункции устранение кровоизлияния, при необходимости процедуру повторяют.
- Во избежание нарастания отека и с целью обезболивания после вправления некоторое время рекомендуют приложить холод, при необходимости – пероральный прием противовоспалительных препаратов.
- В ранний период восстановления после травмы рекомендовано ношение ортеза либо лонгеты.
- Кинезиотерапия, механотерапия.
- Физиотерапевтические процедуры.
Динамические нагрузки назначают и увеличивают по мере уменьшения отечности.
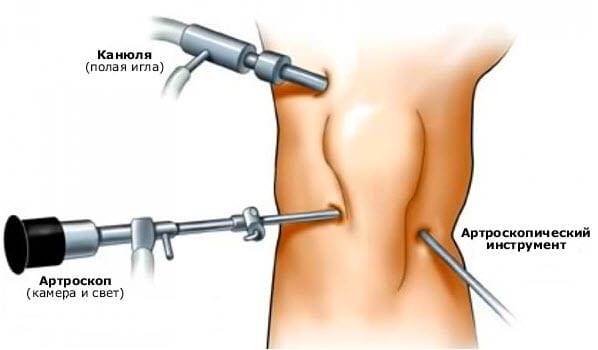
Операция выполняется по показаниям. Это может быть повторный вывих, повреждение связок и хряща, влияющие на функции сустава. Операция является щадящей, при ней не осуществляется большого разреза, доступ обеспечивается небольшими входными отверстиями для артроскопа и хирургических инструментов. Изображение с камеры артроскопа выводится на экран, производится обследование поврежденных участков специалистом. После чего выполняются все необходимые хирургические манипуляции. Производят фиксацию надколенника, устраняют оторвавшиеся частицы хряща, выравнивают внутреннюю поверхность надколенника, выполняют санацию суставной полости и устранение гематом.
Реабилитация после вывихов коленной чашки
Восстановление после артроскопической операции ввиду ее малоинвазивности происходит достаточно быстро. Однако и в этом случае необходимо строгое соблюдение рекомендаций врача. Первое время после операции может быть рекомендовано использование ортезов или фиксаторов. Может быть рекомендован курс внутрисуставных инъекций гиалуроновой кислоты. Физиотерапия способствует скорейшему восстановлению тканей сустава и мышц. По мере снижения отека сустава постепенно увеличивают его двигательную активность. Назначают кинезиотерапию и механотерапию. Пациенты после курса реабилитационных мероприятий довольно быстро возвращаются к привычной жизни, а спортсмены – к тренировкам.
Для диагностики и эффективного лечения вывихов и других травм обращайтесь в нашу клинику!
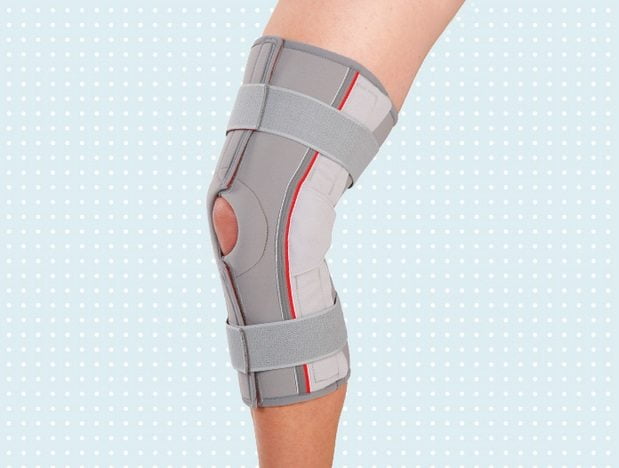
С первых дней лечения травм коленного сустава, артритов, деформирующих артрозов больным показано ношение ортезов. Эти ортопедические приспособления используются для устранения болей, быстрого восстановления поврежденных хрящей, костей, связок, мышц и сухожилий. Ортезы для коленных суставов выбирает лечащий врач с учетом тяжести патологии, стадии и формы ее течения, интенсивности возникающих симптомов.
Описание и предназначение ортеза для коленного сустава
Важно знать! Врачи в шоке: "Эффективное и доступное средство от боли в суставах существует. " Читать далее.
Ортезом называется любое ортопедическое изделие, предназначенное для фиксации суставов. Он может быть мягким, изготовленным из натуральных материалов, или жестким, полностью ограничивающим движения в колене. Приспособление используется при протекающем в суставе воспалительном или деструктивном процессе. Ношение ортезов позволяет предупредить смещение структур сочленения и распространение патологии за счет снижения на них нагрузок.
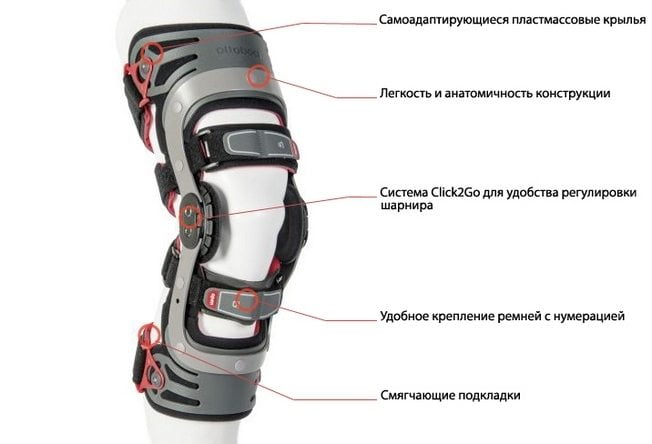
Показания к использованию
Ортезы применяются для ускорения восстановления коленного сустава после травм — вывихов, подвывихов, переломов, растяжений мышц, полных или частичных разрывов связок, сухожилий. Показаниями к их ношению также становятся следующие заболевания:
Ортопедические приспособления всегда используются в постоперационный период после проведения артродеза, артропластики, эндопротезирования.
Виды, функции и материалы изготовления
Есть много разновидностей ортезов. Они отличаются показаниями к применению, формой, степенью фиксации, материалами, использованными производителем при их изготовлении.
Эластичные изделия без вставок лишь немного ограничивают движения в суставе, поэтому часто используются при заболеваниях легкой степени тяжести или с профилактическими целями. Некоторые модели внутри оснащены теплой подкладкой для согревания сустава, улучшения в нем кровообращения.
В конструкции многих эластичных бандажей есть металлические или пластиковые вставки в форме колец, пластин, спиралей. Такие приспособления надежно фиксируют колено, предупреждают любое резкое, чрезмерно интенсивное движение.

Так называется фиксирующий ортопедический аппарат для иммобилизации суставов. Он состоит из жесткой гильзы и системы фиксирующих креплений — сложной шнуровки или ремней. При изготовлении тутора используются пластик, металлические сплавы, полимерные материалы, кожа. Приспособление жесткой фиксации иммобилизует колено, поэтому часто применяется вместо гипсовых повязок.
Степень жесткости — один из основных факторов, упитывающихся при выборе наколенника. Полное обездвиживание необходимо при травмах и обострениях воспалительных патологий. Ортезы средней степени жесткости применяются при подагрической атаке, рецидиве гонартроза, незначительных повреждениях и растяжениях связочно-сухожильного аппарата. Мягкие фиксаторы предназначены для профилактики травм или обострения заболеваний.

| Степень жесткости ортеза на коленный сустав | Характерные особенности |
| Мягкий | Эластичный, с определенным эффектом компрессии, изготовленный из натуральных или искусственных материалов, часто усиленный специальными вкладками |
| Полужесткий | Выполнен из эластичной гипоаллергенной ткани, в которую вшиваются ребра жесткости из металла или специального пластика (от 2 до 6) |
| Жесткий | Изготовлен из пластика, металлических сплавов, в конструкции могут быть карбоновая рама, ребра из стали, трехосные шарниры, нередко оснащен контрфорсом |
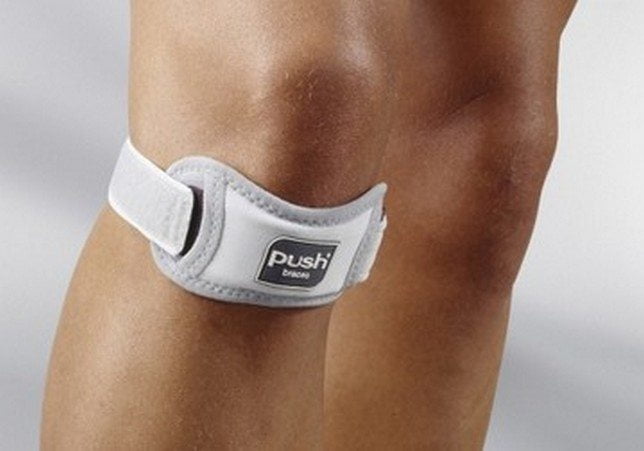
В отличие от бесшарнирного наколенника, при использовании шарнирного можно регулировать амплитуду движений. Такие модели обычно используются в травматологической практике. Сначала колено полностью иммобилизуется, а по мере восстановления костей, хрящей связок, менисков фиксация ослабляется для профилактики мышечной атрофии.
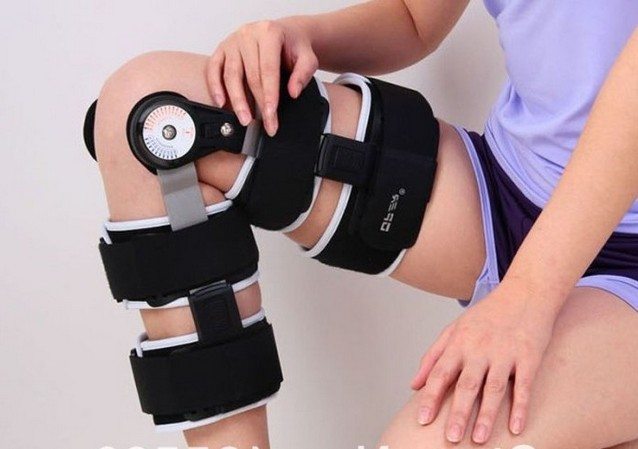
Регулируемые ортезы могут быть как жесткими, так и полужесткими. За счет сложной системы креплений степень фиксации корректируется. Расслабляя шнуровку, подкручивая регулятор натяжения можно снизить компрессию, например, для выполнения пассивных упражнений из комплекса лечебной физкультуры.
Профессиональные спортсмены часто выбирают бандажи с пателлярным кольцом для защиты коленной чашечки при падениях, подъеме штанги, ударов. Любители предпочитают эластичные наколенники, не ограничивающие движения во время бега, езды на велосипеде, скандинавской ходьбы, аэробики.
Согласно стандартам ВОЗ, внутренняя поверхность всех ортопедических приспособлений для детей должна быть изготовлена из гипоаллергенных, хорошо пропускающих воздух материалов. Внешняя сторона выполнена из пластика, металлических сплавов, синтетики. Ее окраска — часто яркая, с рисунками для создания у ребенка хорошего настроения, что способствует быстрому выздоровлению.
Даже "запущенные" проблемы с суставами можно вылечить дома! Просто не забывайте раз в день мазать этим.
Ортезы для пожилых пациентов врач выбирает не только с учетом функциональности, но и веса. Они должны быть одновременно прочными и легкими, надежно фиксировать коленный сустав, не нагружая костные и хрящевые структуры, в которых с возрастом медленнее протекают восстановительные процессы.
Как правильно подобрать фиксатор
Размер, форму, размер, степень жесткости наколенника определяет лечащий врач. А вот выбором непосредственно ортеза занимается пациент. Консультанты в специализированных магазинах рекомендуют покупать изделия от производителей, давно занимающихся выпуском ортопедических изделий. При их покупке обычно выдается сертификат качества и гарантийный талон.

Размерный ряд изделий может отличаться у разных производителей. В большинстве случаев достаточно измерить только обхват колена:
- XS — 30 см;
- S — до 35 см;
- М — от 36 до 38 см;
- L — от 39 до 43 см;
- XL — от 44 до 50 см.
При подборе объемных наколенников со сложной конструкцией требуется также измерить обхваты голени и бедра, длину ноги.
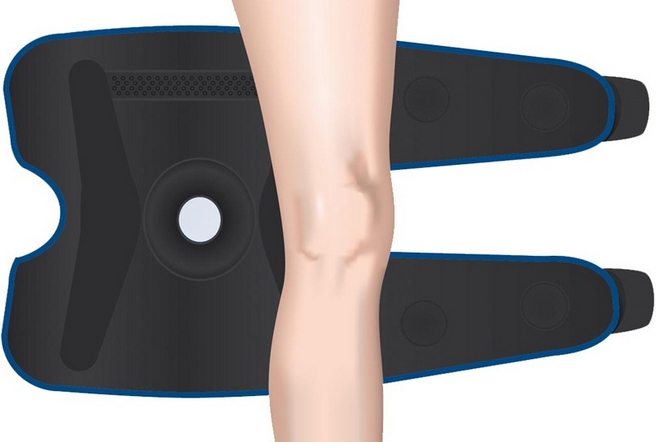
Качественные жесткие или полужесткие наколенники, особенно оснащенные регуляторами фиксации, стоят достаточно дорого — от 3000 рублей. Поэтому они могут выставляться на продажу после полного выздоровления по сниженной цене. Целесообразно приобретать изделия, если они изготовлены из пластика или сплавов, легко поддающихся обработке антисептическими растворами.
Обычные мягкие наколенники, использующиеся в профилактических целях, можно сшить из куска любого материала с эффектом компрессии, например, неопрена. Если бандаж или наколенник предназначен для лечения, то лучше приобрести его в аптеке или ортопедическом салоне.

Как правильно носить
Ортезы применяются в определенных ситуациях, предназначены для выполнения конкретной задачи. Поэтому существуют некоторые нюансы их применения.
Обычный мягкий наколенник без ребер жесткости и других вставок легко надеть и удобно носить. Во всех остальных случаях первая примерка проходит в кабинете врача. Он показывает, как надевать ортез и правильно зафиксировать его на ноге.
При внутрисуставных переломах, полных отрывах связок или сухожилий от костных оснований устанавливаются жесткие фиксаторы, заменяющие гипсовые лангетки. Они предназначены для круглосуточного ношения. Полужесткие наколенники, в том числе эластичные носят несколько часов в течение дня. Спортивные наколенники надевают перед тренировками.
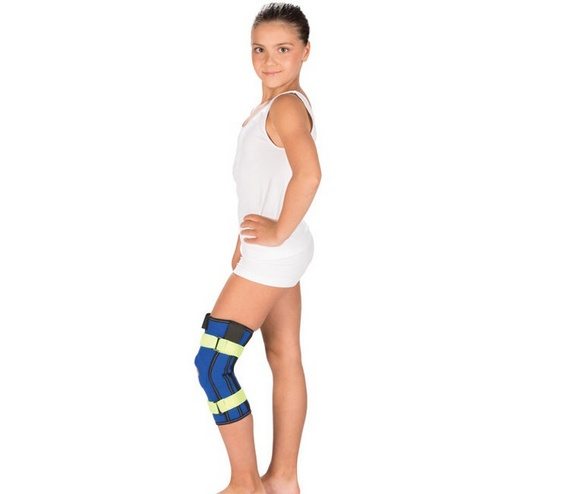
Иногда ношение любого ортопедического приспособления доставляет как физический, так и психологический дискомфорт. Больному кажется, что оно сильно давит на колено или, наоборот, ненадежно фиксирует сустав. Нужно обратиться к врачу для регулировки системы креплений.
Эластичные наколенники можно стирать вручную в теплой воде с любым моющим средством. Сушить их следует на ровной поверхности. Радиаторы отопления для этой цели не подойдут из-за высокой вероятности расплавления синтетических нитей. Фиксаторы из пластика или металла удобно протирать салфеткой, смоченной в растворе антисептика, например, хлоргексидина.
Противопоказания и побочные эффекты
Варикоз, тромбофлебит, венозная недостаточность в тяжелой форме — абсолютные противопоказания к ношению ортезов. Их не используют при остро протекающих в суставе инфекционных процессах, наличии на коже колена местных признаков аллергии, фурункулов, порезов, ожогов, глубоких трещин.
Применение ортезов запрещено при индивидуальной непереносимости пациентом материалов приспособления. Клинически гиперчувствительность проявляется высыпаниями, покраснением и отечностью кожи, зудом.
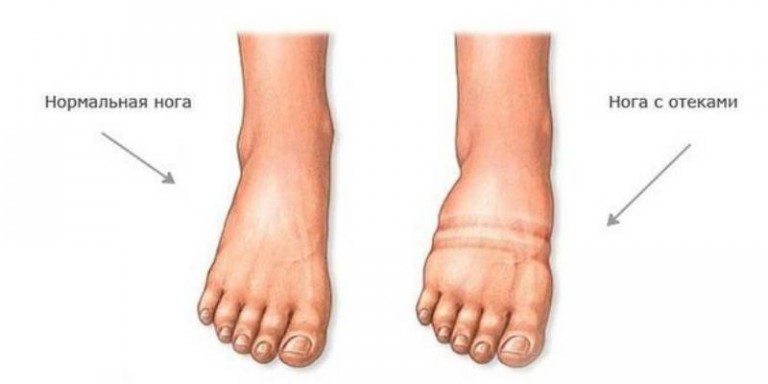
Популярные марки и стоимость
В травматологии, ортопедии, ревматологии востребованы ортезы, в качестве и терапевтической эффективности которых врачи убедились на практике.
Как забыть о болях в суставах?
- Боли в суставах ограничивают Ваши движения и полноценную жизнь…
- Вас беспокоит дискомфорт, хруст и систематические боли…
- Возможно, Вы перепробовали кучу лекарств, кремов и мазей…
- Но судя по тому, что Вы читаете эти строки - не сильно они Вам помогли…
Но ортопед Валентин Дикуль утверждает, что действительно эффективное средство от боли в суставах существует! Читать далее >>>
Читайте также:


