Опухоль в области коленного сустава с боковой стороны
Опухоль коленного сустава с внешней и внутренней стороны может быть спровоцирована разными факторами. Следует отличать отек, возникающий на фоне травматического поражения, от опухоли, развитие которой вызвано онкологическими или воспалительными процессами.
Этиология образования
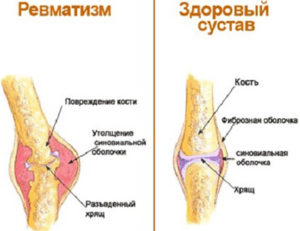
Опухоль представляет собой неконтролируемое деление клеток тканей. Выделяют первичную и вторичную опухоль колена.
Причины первичных опухолей:
- хронические и воспалительные патологические процессы в коленных сочленениях;
- заболевания соединительной ткани системного типа;
- полученные ранее травмы и ушибы мягких тканей;
- генетическая предрасположенность;
- образования новорожденных — небольшие по объему очаги эмбриональных тканей.
Причинами развития вторичных опухолей колена является переход в злокачественную форму диспластических процессов, входящих в группу предопухолевых заболеваний:
- болезнь Педжета;
- множественный хондроматоз костей;
- хрящевые и костные экзостозы.
Учитывая анатомическое строение коленного сочленения, чаще всего локализируется опухоль под коленкой сзади.
Состояния, вызывающие развитие опухоли
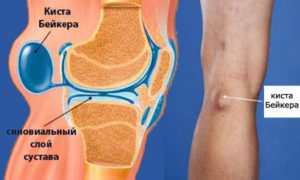
Различные патологические процессы, протекающие в коленном суставе, становятся причинами развития опухолей.
Осуществление коленным сочленением двигательной активности возможно за счет нескольких элементов:
- связочный аппарат;
- синовиальная жидкость;
- хрящ, покрывающий суставные поверхности.
Синовиальная жидкость отвечает за беспрепятственное скольжение образующих сочленение костей. В случаях, когда жидкости вырабатывается сверх природной нормы, происходит ее излитие в подколенную зону – межсухожильную сумку, что приводит к увеличению ее размеров. Так образовывается доброкачественное кистозное образование.
- дискомфорт в подколенной области;
- болевой синдром разной степени;
- ограниченность подвижности, изменяющаяся по мере прогрессирования заболевания;
- опухоли разной степени, локализирующиеся под коленом и спереди.
Киста Бейкера вызывается разными формами артрита, воспалением синовиальной оболочки, нарушением целостности хрящей, дегенеративным процессом в менисках.
Поскольку киста относится ко вторичным проявлениям патологических процессов в коленном суставе, диагностика ее должна иметь системный характер. Рекомендуется использование УЗИ и МРТ.
Дополнительно для постановки диагноза может потребоваться пункция кисты. Взятая жидкость подвергается лабораторному исследованию.
Кисту обязательно нужно лечить. По мере увеличения образования давление в межсухожильной сумке возрастает, что становится причиной ее разрыва.
Терапия проводится двумя способами:
- Медикаментозное лечение. Лекарственные средства помогают снизить болевые ощущения. Оказываемый эффект носит временный характер и не воздействует непосредственно на причину. Медикаменты нужны, чтобы подготовить пациента к предстоящей операции.
- Операция. Для лечения кисты Бейкера используется два типа вмешательства: удаление накопленной жидкости и хирургическое удаление кисты.
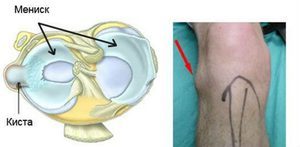
Представляет собой наполненную жидкостью полость, образовавшуюся в глубинных слоях хрящевой ткани. В процессе развития патологии клетки менисков выделяют специфические вещества, которые со временем растягивают хрящ.
Кисту мениска делят на одностороннюю и двухстороннюю. В зависимости от того, какой мениск поражен, выделяют латеральную и медиальную кисту. Параменисковая киста – образование, которое поразило связочный аппарат и прикапсулярную область.
Чаще всего встречается латеральная киста из-за большой нагрузки на коленное сочленение. Образование имеет крупные размеры, сильно выпирает на наружной стороне сочленения и не исчезает при выпрямлении конечности. Если такая опухоль коленного сустава не подвергается лечению, она постепенно распространяется на связочный аппарат и околокапсулярную область сочленения. В результате формируется параменисковая киста.
Заподозрить развитие латеральной кисты можно по легкому шуму внутри сустава при движении. По мере развития образования усиливается боль из-за растущего давления на нервные окончания, кровеносные сосуды. Сустав деформируется, воспаляется.
Медиальная киста имеет схожую с латеральной кистой клиническую картину, только ее интенсивность намного выше. Основное место локализации болей – внутренняя зона коленного сустава. Ослабляется мышечный тонус по внешней стороне бедра. Новообразование появляется на внутренней поверхности сочленения, ближе к надколеннику или подколенной ямке.
Опухоль, возникшая под коленом на фоне кисты мениска, развивается крайне медленно. Признаки становятся заметными, когда образование достигает стадии, требующей медикаментозной терапии.
- 1 стадия – образование определяется исключительно в результате диагностирования иных патологических процессов. Отечность и болевой синдром незначительны.
- 2 стадия – при выпрямлении пораженной конечности в области коленного сочленения хорошо заметно выпячивание. При пальпации отмечается отек мягких тканей, боль.
- 3 стадия – перерождение мениска. Образование охватывает соседние ткани, область вокруг капсулы. Подвижности колена ограничивается.
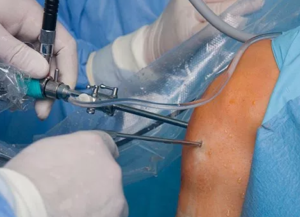
Диагностирование кисты мениска не составляет труда. Чтобы исключить онкологический процесс, кроме визуального осмотра назначают процедуры:
- пункция кисты и анализ содержимого;
- УЗИ;
- МРТ (возможно и КТ);
- термография;
- артроскопия.
Лечение кисты мениска возможно консервативным и оперативным методом. В первом случае конечность обездвиживают. Назначают нестероидные противовоспалительные препараты, дополнительно – физиотерапевтические процедуры.
Для удаления кисты используют малоинвазивный метод эндоскопического вмешательства. Это позволяет снизить риск развития осложнений и сократить восстановительный период.
Общая клиническая картина
Независимо от причины развития опухоли колена, первый симптом – ноющая боль, которая сопровождает физическую нагрузку и ходьбу. По мере того, как опухоль развивается, болевой синдром проявляется и в состоянии покоя.
Припухлость в области колена, даже если она вызывает деформацию сочленения, не изменяет мягких тканей. В дальнейшем ограничивается подвижность конечности, коленный сустав утрачивает анатомическую форму, увеличивается в объеме.
При отсутствии лечения опухоль начинает постепенно сдавливать кости. В связи с этим незначительный удар, резкое движение способны вызывать нарушение целостности костного аппарата колена.
Местные симптомы дополняются:
- снижением аппетита;
- снижением массы тела без видимых причин;
- головокружением;
- сонливостью;
- чувством усталости.
Нередко опухоль коленного сустава становится причиной повышения температуры тела. В утренние часы отмечают фебрильные показатели, а на протяжении дня – субфебрильные.
Общий анализ крови показывает анемию, повышение СОЭ (скорость оседания эритроцитов) и незначительный лейкоцитоз без сдвига лейкоцитарной формулы в какую-либо сторону.
В развитии опухоли выделяют четыре степени:
- 1 степень – образование не выходит за границы коленного сочленения. Размеры – не больше 5 см.
- 2 степень – опухоль переходит на область костно-мышечных структур.
- 3 степень – поражается костный и мышечный аппарат. Образование выходит за пределы сочленения на 10 и более см.
- 4 степень – опухоль распространяется на сосуды и нервно-мышечные пучки, прорастает в поверхностные в кожные покровы.
Методы диагностики
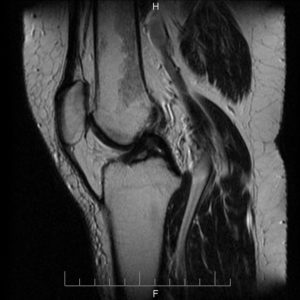
Успешность лечения опухоли определяется своевременностью обращения к врачу и правильностью подбора методов диагностики:
- Рентгенодиагностика – снимки коленного сочленения в боковых и прямой проекции. Четко просматривается скопление жидкости, деформации костного аппарата. Структура кости изменяется – становится ячеистой.
- КТ, МРТ – позволяют четко определить, где расположена опухоль, ее структуру.
- Радиоизотопная диагностика – в основе метода поглощение костью веществ с радиоактивной меткой. Если опухоль под коленом относится к предопухолевым состояниям, кость намного активнее поглощает их.
- Сонография – комплексное обследование всего организма на предмет наличия метастаз.
- Биопсия – метод, используемый для постановки окончательного диагноза и дифференциации доброкачественности и злокачественности образования.
Биопсия бывает двух типов – открытая и пункционная. Открытая процедура достаточно травматична, но более информативна, чем пункционная.
Лечебная тактика
Если опухоль невозможно вылечить медикаментами или физиотерапией, применяют хирургический метод:
- Экскохлеация – опухоль выскабливают полностью, после чего полость кости обрабатывают азотом или жидкой формой фенола. Санация позволяет полностью устранить микроскопические очаги.
- Краевая резекция – удаляют не только опухоль, но и рядом расположенные здоровые ткани. Таким образом исключается вероятность рецидива.
- Широкое удаление – производят иссечение футляра образования без его вскрытия.
Если опухоль имела онкологическую природу, обязателен курс лучевой и химиотерапии.
Резекция всегда оканчивается частичным или полным эндопротезированием. Образовавшуюся полость заполняют специальным цементом на основе костных тканей. Это исключает дальнейшее разрушение элементов коленного сустава.
Отек колена чаще всего вызывает повышенная выработка синовиальной жидкости. Эластичная субстанция в небольшом количестве содержится в полости коленного сустава. Выполняет функцию биологической смазки, защищает хрящевые ткани от преждевременного износа. Нарушение процесса синтеза приводит к скоплению синовии, выбуханию капсулы за пределы сустава. Причем выпот может проявиться с разных сторон колена – сверху, снизу, сбоку, в подколенной впадине. При разрыве синовиальной оболочки жидкость истекает в соседние мягкие ткани.

Что делать, если опухла коленка и болит, зависит от конкретного фактора, повлекшего подобное отклонение. Рассмотрим самые распространенные причины и возможные методы лечения.
Причины
Колено – это не только коленный сустав, а еще и место сосредоточения связок, мышечных тканей, менисков, сухожилий, сочленяющихся костей. Травматические повреждения (переломы, трещины, ушибы, растяжения, вывихи) любого элемента провоцируют внутреннее кровоизлияние в суставную полость и/или межклеточное пространство, что приводит к отеку.
Если колено опухло без ушиба – это явный признак вовлечение организма в патологическое состояние.
Бурсит. Поражение синовиальных сумок (бурс), расположенных вокруг выступающих участков костей в области колена. Маленькие мешочки залегают под мышцами, сухожилиями, фасциями и в подкожной жировой клетчатке.
В зависимости от локализации очага воспаления бурсит подразделяют на:
-
надколенный (супрапателлярный); подколенный (инфрапателлярный); гусиный (киста Бейкера).
Воспаленные бурсы определяются при пальпации в виде мягких новообразований с четкими контурами. При асептическом бурсите колено незначительно увеличено в объеме, при гнойном – сильно опухшее и горячее на ощупь.

Артриты. Воспалительная реакция на поражения костно-хрящевых концов или синовиальной оболочки коленного сустава. Вначале возникает боль, периодически усиливается после нагрузок или ближе к ночи. Затем присоединяются признаки воспаления: местная гиперемия и гипертермия, отечность. При большом скоплении экссудата отмечается нестабильность надколенника.
Подагра. Отложение солей мочевой кислоты в коленном суставе. Часто протекает по принципу артрита с воспалением бурс и сухожилий. При инфильтрации сочленения уратами колено опухает, формируются костные разрастания, движения затрудняются, появляется хруст.
Тендинит, Тендовагинит. Воспаление или дегенерация сухожильных волокон и близлежащих к ним тканей. Стартует с кратковременных болей, приобретающих в последующем интенсивный приступообразный характер. Болевой синдром и похрустывание проявляются во время активных движений. В области колена обозначается несильный отек.
Артрозы. Зарождаются из-за нарушения процессов регенерации клеток хрящевой ткани. На ранней стадии сопровождаются кратковременными приступами боли (часто метеозависимыми) и небольшой припухлостью в колене. При заинтересованности синовиальной оболочки развивается синовит: коленный сустав увеличивается в объеме, принимает шарообразную форму, нарастает болевой дискомфорт, ограничиваются движения.
Болезнь Шляттера. Возможная причина, если колено опухло у подростка 10 – 18 лет. Разрушение бугристости большеберцовой кости наблюдается в период активного формирования скелета. В зоне поражения через припухлость прощупывается твердый выступ. Активные движения сопровождаются болевым приступом разной интенсивности.

Экзостозы. Беспорядочное формирование хрящевых клеток с последующим перерождением в костную ткань. Увеличиваясь в размерах новообразования провоцируют отек, боль, покраснение.
Чтобы разобраться, что делать, если опухло колено, нужно пройти адекватную диагностику. Отек – это внешний симптом патологического процесса. Для эффективного лечения необходимо установить истинную причину явления. Конкретизируют сущность заболевания и состояние пациента по результатам лабораторных и аппаратных методов исследования.
С этой целью проводят:
-
забор крови для общего и биохимического анализа, определяющего маркеры воспаления и ревматоидный фактор; пункцию синовиальной жидкости на наличие уратов; иммунологический анализ на антитела; рентгенографию; контрастную артрографию; термографию сустава; УЗИ, КТ, МРТ; диагностическую артроскопию.

Развернутая диагностика позволяет точно дифференцировать (отличить) патологию.
Лечение отека колена
Как уже было сказано, если распухло колено и болит, чем лечить зависит от причины, повлекшей развитие болезненных отклонений.
Кроме препаратов, корректирующих общее состояние, классическая схема медикаментозной терапии включает применение:
-
нестероидных противовоспалительных средств (Диклофенак, Аэртал, Индометацин, Ибупрофен), спазмолитиков (Найз, Нимесулид) – купируют воспаление и болевой синдром, употребляются в форме таблеток, мазей для местного нанесения; глюкокортикостероидов (Преднизолон, Метотрексат, Дипроспан) – вводятся непосредственно в полость сустава при сильных устойчивых болях; миорелаксантов (Сирдалуд, Мидокалм) – снижают тонус скелетной мускулатуры, устраняют мышечные спазмы; ангиопротекторов и корректоров микроциркуляции (Пентоксифиллин, Троксерутин) – активизируют метаболические процессы в сосудистых стенках, снижают их ломкость, хрупкость, воспаление, снимают отек коленного сустава; хондропротекторы (Терафлекс) – стимулируют образование и восстановление хрящевых тканей.

Развитие инфекционных артритов и бурситов провоцирует проникновение в полость сустава болезнетворных возбудителей. В этом случае лечебный курс дополняют антибактериальными препаратами. До определения чувствительности микроорганизмов используют антибиотики широкого спектра действия.
Как снять отек в домашних условиях
Народная медицина будет неплохим подспорьем в дополнение к медикаментозному лечению. Проверенные многолетним опытом рецепты помогут снять отек с коленного сустава.
Свежие листья березы, лопуха, подорожника промыть, наложить на колено. Укрыть пищевой пленкой, закрепить легкой повязкой, оставить на ночь. Тоже можно проделать с листом капусты, предварительно отбив его ножом и смазав натуральным медом.
Любую косметическую глину развести в охлажденной кипяченой воде до кашеобразного состояния. Нанести на проблемный участок, смыть через 2- 3 часа.
В свежевыжатом лимонном соке смочить медицинскую салфетку или марлевый отрез, обернуть пораженный сустав. При отсутствии неприятных ощущений выдержать 30 – 40 минут.
Листья алоэ промыть, срезать выступающие шипы, измельчить. Смешать с таким же количеством черной редьки, натертой на мелкой терке. Разместить смесь на кусочке хлопчатобумажной ткани, приложить к воспаленному месту. Зафиксировать аппликацию сеточкой, укрыть теплой тканью, удалить спустя 1 – 1,5 часа.
Человек часто попадает в группу риска, благодаря своему образу жизни и режиму питания. Сбалансированный рацион, дозированные физические нагрузки, регулярные прогулки на свежем воздухе увеличат шансы на выздоровление.
Читайте также:


