Операция вальгусная деформация стопы во вредена


![]()
Забудьте о боли в ногах
Делала операцию 1 год и 2 месяца назад.
Как и многие очень долго решалась на эту операцию, искала врача, взвешивала все за и против. Но в итоге уже больше не смогла терпеть боль в ногах и огромные шишки, особенно сильно увеличивающиеся при плохой погоде. И конечно, как и любой девочке хотелось одеть, наконец, босоножки, а не бегать по магазинам в поисках обуви, в которой есть большой запас по ширине.
Прочитала предварительно все возможные отзывы, форумы по теме. Записалась на операцию за месяц, сделала снимки, обсудила план операции с врачом. Сдала анализы к госпитализации. С анализами все было достаточно просто, у нас во дворе есть Полис Участковые врачи, и мне за пару визитов удалось сдать всё по полису ОМС.
На работе я взяла больничный на месяц, потом я планировала увольняться. Договорилась со свекровью, она забирала из детского сада детей на время реабилитации.
Ну и вот он наступил, день X.
Операция была сразу на 2 ногах скарф. ок. 60 000
Госпитализация во вторник - отпустили домой в четверг или пятницу.
Первые сутки ничего не делали, просто сидела читала книжку. Был осмотр хирурга.
На вторые сутки дополнительно прошла их врачей, сделали ЭКГ. Прооперировали под проводниковой анестезией + седация. Наркоз перенесла отлично.
После операции очнулась в палате с перевязанными ногами на подставке. Через пару часов наркоз начал отходить и боль была достаточно сильная, но можно было терпеть.
Потом была перевязка и домой.
На ноги покупала баруки, чтобы не было давления на передний свод стопы. Сначала взяла свой размер, потом меняла на самый маленький S, т.к. L не выполнял своей функции.
Дома спала ногами кверху, подкладывала свернутое одеяло, первые 5 дней дома по ночам были невыносимы, но можно было и обезболиться. Спустя 5 дней спала уже хорошо, но неудобно. Около месяца ноги сами собой подергивались, отекали не сильно, от лиотона было только хуже, не стала ничем мазать.
Перевязки это вообще отдельная тема. В травме меня отлично перев
язали, продлили больничный, но сказали больше не приходить, не их проблема, в поликлинике от меня шарахались как от огня, но все таки в итоге они мне снимали швы, а перевязки я делала самостоятельно дома. В перчатках.
Через 3 недели после ОП я делала каждый день солевые ванночки. Кожа после ОП была страшенная, но потом она вся облезла и стала как была, шрамов нет.
И у меня был постельный режим, сидеть больше 15 минут не могла, ноги отекали и болели очень сильно, Через 3 недели после операции с трудом могла проходить в баруках больше 20 минут.
Спустя 2 месяца ходила уже в обычной обуви, ноги быстро уставали и болели. но месяца через 4-5 ножки стали легкие, даже лучше, чем до ОП) Теперь ничего не болит, не мешает и обувь ношу открытую и удобную.
Если вы страдаете от боли в ногах от шишек на больших пальцах или мизинцах, даже не думайте, ищите хорошего врача и удачи вам!
| Информация о документе | |
| Дата добавления: | |
| Размер: | |
| Доступные форматы для скачивания: |

МИНИСТЕРСТВО ЗДРАВООХРАНЕНИЯ РОССИЙСКОЙ ФЕДЕРАЦИИ
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ
«РОССИЙСКИЙ ОРДЕНА ТРУДОВОГО КРАСНОГО ЗНАМЕНИ
ВАЛЬГУСНОЕ ОТКЛОНЕНИЕ ПЕРВОГО ПАЛЬЦА СТОПЫ
Вальгусная деформация первого пальца стопы (односторонняя, двусторонняя)
Семейная практика
Ортопедическая хирургия
Педиатрия
Предполагаемые пользователи
Врачи ортопеды-травматологи
Администраторы лечебных учреждений
Цель клинических рекомендаций
Правильная диагностика вальгусной деформации первого пальца стопы и выбор адекватного варианта консервативного или хирургического лечения
Методы, используемые для сбора / Выбора доказательств
Поиск в электронных баз данных
Описание методов, используемых для сбора доказательств
Доказательной базой для написания настоящих клинических рекомендаций являются материалы вошедшие в MedLine, базу Cochrane, материалы издательства Elsevier и статьи в авторитетных отечественных журналах по травматологии и ортопедии. Глубина поиска составляет 25 лет.


1. Актуальность проблемы
Вальгусное отклонение первого пальца стопы или Hallux Valgus является самым частым ортопедическим заболеванием, доля которого, по мнению различных авторов, составляет от 72% до 80% от всей ортопедической патологии стопы (Несенюк Е.Л, 2000; Беленький А.Г., 2005; Савинцев А.М., 2006). По данным метаанализа S.Nix, проведенного в 2013 году, в общей популяции у пациентов в возрасте от 18 до 65 лет вальгусное отклонение первого пальца стопы составляет 23%, а в возрасте старше 65 лет – уже 35,7%. Указанное заболевание относится к статическим деформациям стоп, которыми страдают не менее 50% взрослых людей европейской популяции, при этом около 30% имеют деформации первого луча стопы (Черкес-Заде Д.И., Каменев Ю.Ф., 2002; Макинян Л.Г., 2008). В США статические деформации стоп наблюдаются у 40% взрослого населения (Karasick D., Wapner K., 1990). В России этот показатель варьирует от 15% до 58% (Давыдова Н.И., 1960, Беленький А.Г., 2005). Вальгусное отклонение первого пальца стопы встречается преимущественно у женщин, составляющих подавляющее большинство заболевших: от 97 до 99,1% (Barouk L.-S., Diebold P., 1991; Макинян Л.Г., 2008). Социальная значимость рассматриваемой патологии заключается в том, что она обычно является уделом лиц трудоспособного возраста, предъявляющих высокие требования к своей физической активности (Карданов А.А., 2008).
Наличие вальгусного отклонения первого пальца стопы может являться источником серьезных физических и моральных страданий пациентов (Дегтярь Д.И., 1976; Кузьмин В.И., 2002). При этом основными жалобами являются боли и чувство скованности в переднем отделе стопы при ходьбе или после функциональной нагрузки, невозможность подобрать нормальную, а иногда даже и специальную ортопедическую обувь, а также заметный косметический дефект, что делает человека малоподвижным, раздражительным, выводит его из психологического равновесия и существенно ухудшает качество жизни. (Третьяков А.С. с соавт., 1967; Савинцев А.М., 2006; Saro C. et al., 2007).
Попытки консервативного лечения рассматриваемой патологии предпринимались с конца с XIX века, однако уже тогда отмечалась их низкая эффективность (Payr E., 1894). В последующие годы стали все чаще использоваться методики оперативного лечения Hallux Valgus, число которых к настоящему времени превышает 100 (Wulker N., 1997; Карданов А.А., 2009). Большое количество различных операций, безусловно, свидетельствует о том, что пока не существует универсального способа оперативного лечения больных, позволяющего с одинаковым успехом устранять различные деформации переднего отдела стопы, связанные с вальгусным отклонением ее первого пальца (Процко В.Г., 2004; Карданов А.А., 2009). Об этом же свидетельствуют достаточно частые (от 10% до 55%) неудовлетворительные результаты проведенного хирургического лечения (Duan X. et al., 2012).
По современным представлениям операции при Hallux Valgus должны обеспечивать максимально точную коррекцию нарушенных анатомических взаимоотношений в переднем отделе стопы и восстанавливать нормальную функцию этого сегмента и всей нижней конечности в целом (Mann R.A. et al., 1993; Haas Z.M., 2009).
2. Причины возникновения вальгусного отклонения первого пальца стопы
Бесплатная медицинская помощь для жителей регионов: Архангельской, Вологодской, Мурманской, Новгородской, Псковской, Калининградской областей, Республики Карелия и Коми и Ненецкого АО. (распространяется только на граждан РФ)
Наверняка вас беспокоят эти симптомы:

На больших пальцах ног образовались болезненные косточки.
Они постепенно увеличиваются и болят после длительной ходьбы.

На одной ноге косточка выросла приблизительно на 1 сантиметр. Пока не болит, но обувь носить неудобно — на месте шишки рвётся. О каблуках даже мечтать не приходится.

Несколько лет мучает вопрос — как убрать шишки на ногах.
Были попытки лечения мазями, травами, но самолечение не дало никаких результатов.
Но для начала давайте разберёмся
ПОЧЕМУ ВОЗНИКАЕТ
ИСКРИВЛЕНИЕ БОЛЬШОГО ПАЛЬЦА НА СТОПЕ?
Причин может быть несколько
Ношение “неправильной” обуви на высоком каблуке и/или с зауженным носком
Малоподвижный образ жизни, лишний вес, заболевания эндокринной системы
Длительные статические нагрузки на стопы, травмы стопы

Наследственая предрасположенность к возникновению деформации - высокая степень эластичности связоки суставов
Гормональные нарушения в период полового созревания, беременности, лактации, менопаузы
ЧТО С ЭТИМ ДЕЛАТЬ?
Чтобы избавиться от косточек на стопах их обладатели рассматривают
минимум три способа:

Народные методы лечения
- (мази, травы, ванночки, примочки)
Как правило, такое лечение не дает результатов, особенно на 2-4 степени развития вальгусной деформации пальца стопы

- (ЛФК, массаж, физиотерапевтические процедуры, специальные стельки, введение медикаментов)
Лечение затормаживает развитие деформации Hallux Valgus .
Дает эффект только на начальной стадии заболевания

- (ЛФК, массаж, физиотерапевтические процедуры, специальные стельки, введение медикаментов)
Существует 4 вида:
операция на мягких тканях - эффективна на 1 стадии заболевания;
операция на костях - лечение вальгусного отклонения первой плюсневой кости 2-3 степени;
комбинированная операция - на мягких тканях и костях;
малоинвазивная операция - через проколы кожи спец. инструментом.
Операция — простой и эффективный способ лечения
Hallux Valgus без возврата деформаций
Шишка у основания пальца — это не нарост, как считает большинство, пытаясь вылечить её народными методами. Это деформация костей 1 плюсфалангового сустава. Поэтому идеальное решение избавления от косточки — операция.

Минимум дней в стационаре
Раньше на пребывание в стационаре требовалось 5-7 дней — сейчас вы можете уйти домой в день операции.

Без гипса и костылей — в специальном ортопедическом башмаке вы можете ходить уже через 1,5 часа после операции.

Без повторного посещения
В большинстве случаев не требуются перевязки и удаление бинтов — вы избавляетесь от своего недуга навсегда.
ПОЧЕМУ БОЛЕЕ 1 300 ПАЦИЕНТОВ ДОВЕРИЛИ
СВОЁ ЗДОРОВЬЕ НАМ?

Одно из старейших медучреждения Санкт-Петербурга

1, 2, 3 и 4-х местные палаты
Оборудованы всем необходимым

Рассчитано отделение травматологии и эндопротезирования
Палаты разной комфортности оснащены телевизором, холодильником, микроволновой печью и телефоном.
Каждая кровать снабжена кнопкой вызова медицинского персонала.

Американского и французского производства

Высокого качества без необходимости их удаления

Операция входит в государственную систему высокотехнологичной медицинской помощи
КТО ПРОВОДИТ ОПЕРАЦИЮ ВАЛЬГУСНОЙ ДЕФОРМАЦИИ СТОПЫ?

Акулаев Антон Андреевич
Большой риск искривления стопы отмечается у людей, имеющих склонность к суставным патологиям и носящих неудобную обувь. Болезнь, при которой выпирает косточка у первой фаланги большого пальца, называется hallux valgus. Из-за деформации ступни чаще страдают женщины. Чтобы исправить искривление, необходимо удалить халюс вальгус, операция выполняется при 3-4 стадиях заболевания. Частота встречаемости патологии зависит от возраста человека. Стопа начинает деформироваться при длительном ношении обуви на высоких каблуках. Процесс длится в течение нескольких лет. Изменение ширины ступни чаще отмечается в среднем и пожилом возрасте.
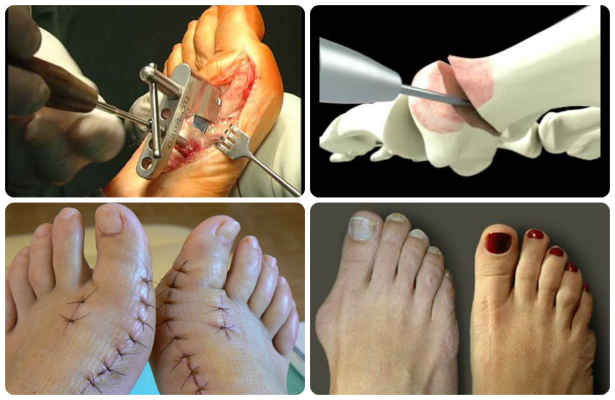
Врачи отмечают, что операция по исправлению стопы – это процедура, без которой нельзя обойтись, если косточка приобрела большие размеры, и мешает ходьбе. Шишка на ноге затрудняет движение. Главный признак прогрессирования hallux valgus —, это боль. Деформация стопы наблюдается у людей с плоскостопием и длинной плюсневой костью. Лечением патологии халюс вальгус занимается ортопед. Он помогает восстановить нормальное положение стопы и предотвратить повторное появление косточки.
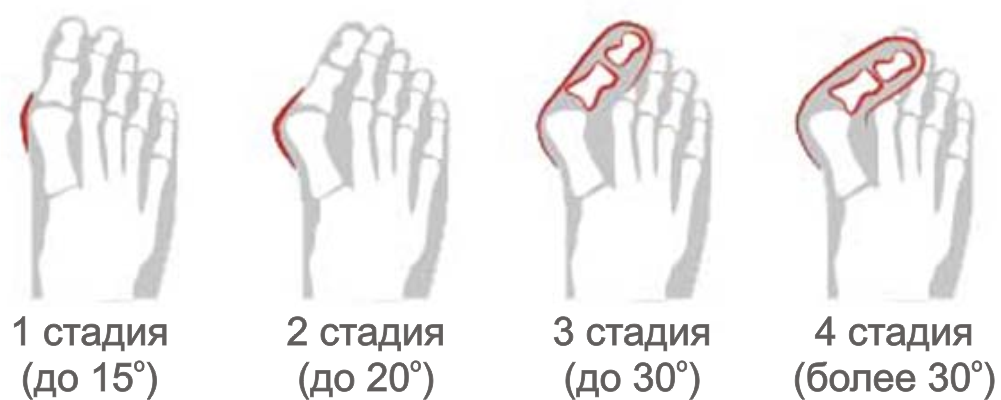
Стадии патологического процесса
Решение о том: должна ли проводиться операция халюс вальгус, принимает врач. Он обращает внимание на степень искривления ступни. При первых 2 стадиях болезни выполняется консервативная терапия. Если коррекция становится невозможной, требуется хирургическое вмешательство. Выделяют 4 степени тяжести халюс вальгуса:
- Первая стадия. Угол отклонения плюснефалангового сустава не превышает 15 градусов,
- Вторая стадия. Характеризуется возникновением небольшой, но заметной шишки. Угол отклонения равен 15-20 градусов,
- Третья стадия. Косточка на стопе становится выраженной, воспаляется при ходьбе и ношении тесной обуви. Отклонение сустава составляет от 20 до 30 градусов,
- Четвертая стадия. Характеризуется болевым синдромом и развитием осложнений. Угол отклонения плюснефалангового сустава превышает 30 градусов.
На начальных стадиях болезни операция вальгусной деформации первого пальца стопы не требуется. В этих случаях проблему можно устранить без хирургического вмешательства. Если нагрузка на ноги не будет снижаться, произойдет вальгусное искривление стопы. По мере прогрессирования патологии, большой палец все больше отклоняется вовнутрь, в то время как сустав – наружу. В результате ступня расширяется. На поздних стадиях hallux valgus наблюдается постоянный отек шишки на стопе. Болевые ощущения появляются не только во время ходьбы, но и в покое.
Показания к операции
После проведения диагностических процедур, ортопед решает: нужна ли операция на стопе при вальгусной деформации. Хирургическое лечение искривления ступни проводят при отклонении сустава более чем на 20 градусов. Сильно выпирающий халюс вальгус на стопе у взрослого человека не пройдет самостоятельно. Поэтому, операция при деформации 3 и 4 степени – это вопрос времени.Выраженное искривление основания ступни при отсутствии болевого синдрома и воспалительных явлений относится к показаниям для хирургического вмешательства. Если hallux valgus приносит дискомфорт, то операция вальгусной деформации большого пальца стопы обязательна. Перед тем, как проводить хирургическое лечение, выполняют ряд исследований.
Выделяют следующие показания к оперативному вмешательству:
- Частая и сильная боль в области основания большого пальца,
- Развитие воспаления при ношении обуви,
- Отек большого пальца,
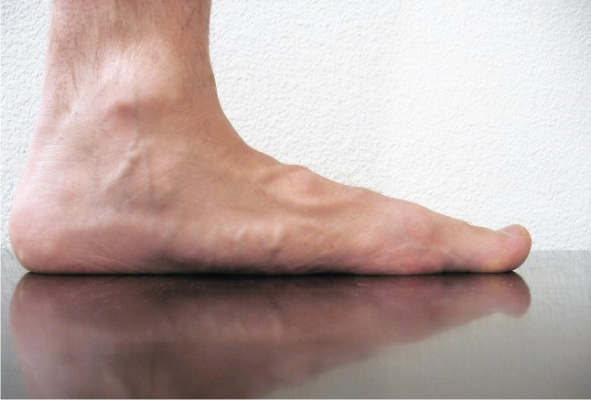
- Плоская стопа,
- Отсутствие эффекта от консервативных методов лечения,
- Возникновение осложнений.
Противопоказания к оперативному лечению
Существуют случаи, когда восстанавливать форму стопы при помощи операции нельзя. К ним относятся тяжелые заболевания жизненно-важных органов. Операция при вальгусной деформации первого пальца стопы противопоказана, если у больного имеются выраженные изменения в анализах. Удалять косточку не рекомендуется, если угол отклонения сустава менее 20 градусов. К абсолютным противопоказаниям к выполнению операции халюс вальгус, относятся следующие состояния:
- Нарушение свертывающей системы крови,
- Декомпенсация сахарного диабета,
- Острая недостаточность сердечно-сосудистой и дыхательной системы,
- Неконтролируемая артериальная гипертензия,
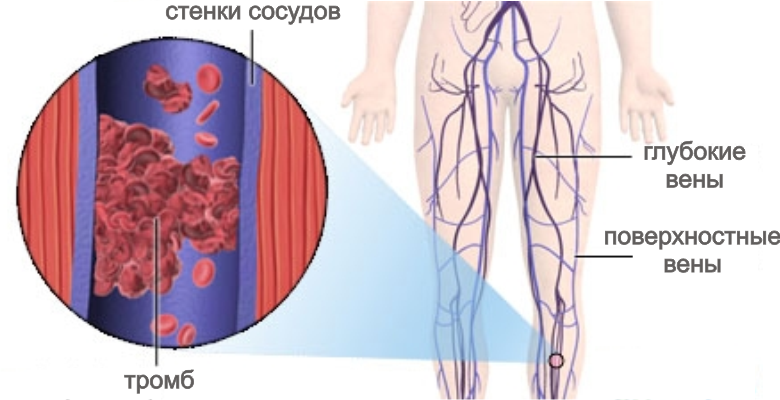
- Тромбофлебит вен нижних конечностей,
- Хронические болезни костно-суставной системы.
Выявляют наличие противопоказаний после выполнения биохимического и общего анализов крови, коагулограммы и рентгенографии стопы. Оперативное вмешательство может быть не запрещено, но перед его выполнением следует пройти курс лечения. Среди относительных противопоказаний: острые инфекционные болезни и обострение хронических воспалительных патологий.
Методы хирургического лечения
Имеются различные виды операций халюс вальгус. Выбор определенного способа лечения зависит от степени деформации и состояния пациента. Выделяют малоинвазивные и открытые оперативные вмешательства. В зависимости от стадии вальгусного отклонения большого пальца различают следующие методы хирургического лечения:
- Манипуляции на мягких тканях ступни,
- Проксимальная и дистальная остеотомия,
- Операция Лапидус,
- Артропластика Келлера.
Известно около 200 разновидностей хирургических вмешательств по устранению вальгусной деформации. Все лечебные процедуры направлены на исправление искривления плюсневой кости. Целью каждой из операций является удаление косточки на ноге и избавление пациента от боли. Каким образом восстановить нормальную форму стопы, решает ортопед.
К малоинвазивным процедурам относят чрескожные вмешательства. Они заключаются в иссечении костной ткани. Восстановление после вальгусной операции такого типа происходит быстро. Чрескожное удаление шишки на ноге показано в случаях, когда искривление выражено не сильно.
Манипуляции на мягких тканях заключаются в рассечении мышц и связок стопы. Они проводятся при небольшой деформации, а также в тех случаях, когда вмешательство на органах костно-суставной противопоказано. Одной из разновидностей манипуляций на мягких тканях является операция Мак-Брайда.
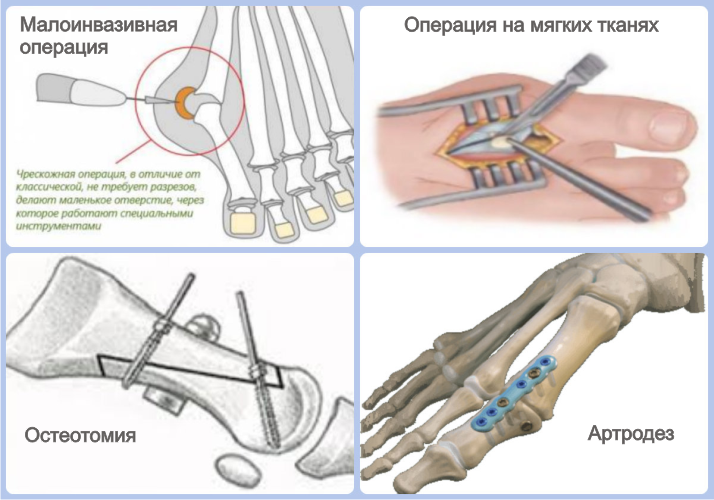
Остеотомия – это хирургическое вмешательство, которое подразумевает искусственный перелом плюсневой кости и ее фиксацию в нужном положении. В зависимости от выраженности вальгусного искривления подбирается определенная техника этой операции.
Артродез – это придание суставу правильного положения. Применяется при деформации 3-4 степени. Чтобы избавиться от косточки выполняют артродез по Лапидусу – это означает, что сустав фиксируют в нужном положении специальными приспособлениями. Удалить халюс вальгус можно при помощи операции Келлера. Она заключается в резекции пораженных тканей суставных поверхностей и фиксации плюсневой кости. Ее выполняют в редких случаях, так как подвижность большого пальца после данной процедуры нарушается.
Каждая операция отличается специальной хирургической техникой выполнения. Чтобы удалить халюс вальгус по медполису, требуется встать на очередь и пройти все обследования. Хирург должен заранее обговорить операционную тактику с пациентом. Больного предупреждают, на какой день планируется вмешательство и сколько времени займет период восстановления.
Перед тем, как оперировать, врач проводит подготовку к процедуре. Она заключается в проведении диагностических исследований. За несколько дней до операции следует выполнить:
- ОАК,
- ОАМ,
- Биохимический анализ крови,
- Коагулограмму,
- Рентген стопы в боковой проекции,
- Электрокардиографию,
- Анализы на ВИЧ, сифилис и гепатит.
По усмотрению врача и пациента решается вопрос о проведении обезболивания. Если планируется удалять косточку малоинвазивным методом, то выполняют местный наркоз. При отсутствии противопоказаний и желании пациента вырезать шишку можно под общим обезболиванием. Внутривенный наркоз проводят в тех случаях, когда планируется открытое хирургическое вмешательство. Отзывы об операции халюс вальгус в большинстве случаев положительны. Практически все пациенты отмечают, что не чувствовали дискомфорта во время процедуры, несмотря на местное обезболивание.
Иссечение мягких тканей стопы применяется в качестве лечения вальгусной деформации. Показанием для этого метода оперирования служит отклонение большого пальца менее чем на 25 градусов. Данный способ лечения часто сочетают с другими хирургическими процедурами. К разновидностям вмешательств на мягких тканях стопы относится операция Мак-Брайда.
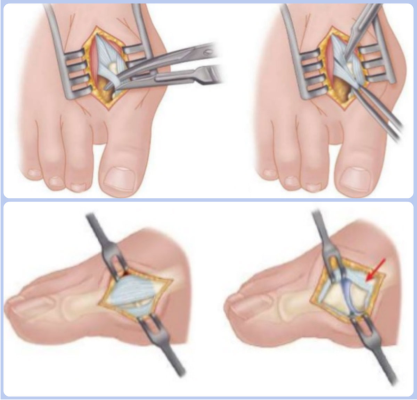
Техника данной хирургической манипуляции заключается в рассечении мышцы, приводящей большой палец. Благодаря этой процедуре кость принимает правильное положение. После отсечения мышцы проводится удаление капсулы сустава с латеральной стороны. Сухожилие подшивают к головке плюсневой кости. Эта процедура приводит к надежной фиксации большого пальца. Реабилитация после операции халюс вальгус занимает несколько месяцев.
Возможный метод лечения вальгусной деформации – это операция Лапидус. Она подразумевает артродез плюснефалангового сустава. Чтобы исправить искривление выполняют репозицию хрящевой ткани. Суставу придают физиологическое положение и фиксируют его с помощью специальной пластины.
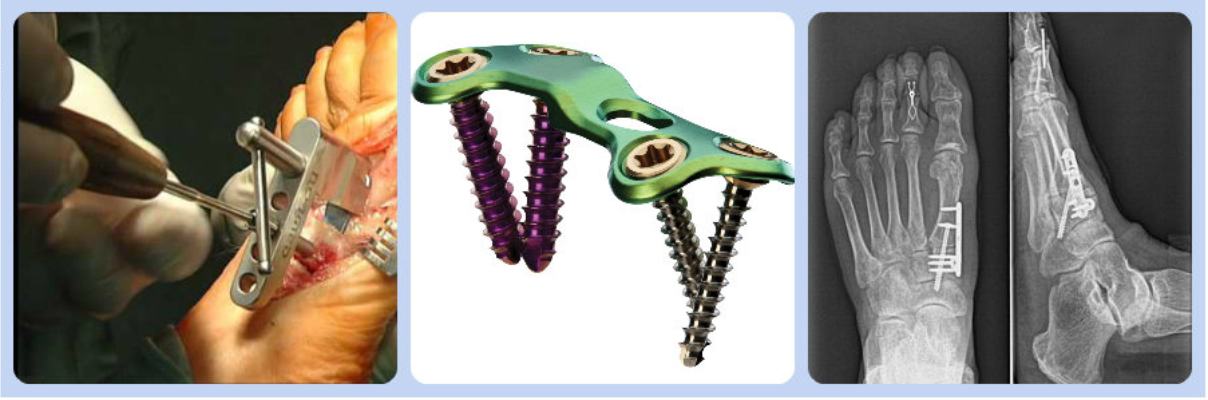
Ортопедическую обувь после операции халюс вальгус носят в течение 8 недель. Требуются специальные ботинки, которые помогают снизить нагрузку на передний отдел стопы. Артропластика по Келлеру практически не применяется.
Остеотомию выполняют при значительном отклонении большого пальца стопы. Суть операции заключается в выполнении перелома кости с последующей ее фиксацией в нужном направлении. Дистальная остеотомия по Шеврону применяется чаще всего. Производится V-образный перелом плюсневой кости. Затем, производится латеральное смещение и фиксация компрессионными винтами. Хирургический шов снимают через 2 недели. Всем пациентам показана ЛФК и массаж стоп после операции халюс вальгус.
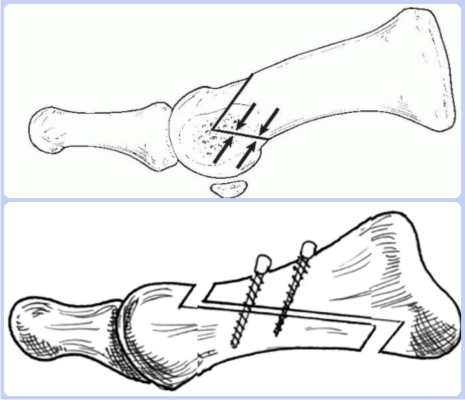
Проксимальная остеотомия проводится путем рассечения тканей стопы от основания большого пальца до плюсневой кости. Этим методом оперируют, если отклонение составляет более 40 градусов. После разреза тканей производят Z-образный распил кости, а затем осуществляют ее скрепление титановыми винтами.
Осложнения после хирургического лечения
В редких случаях возникают осложнения операции. Они могут произойти во время выполнения хирургической процедуры или в восстановительном периоде. К возможным осложнениям относятся:
- Повреждение нервов стопы,
- Тромбоз артерий и вен ноги,
- Инфицирование тканей ступни,
- Асептический некроз головки плюсневой кости,
- Онемение большого пальца.
Чтобы послеоперационный период прошел удачно, важно следовать всем рекомендациям врача. Деятельность сустава восстанавливается постепенно, поэтому нагрузки должны быть минимальными. После сращения костей показана лечебная физкультура. Стоимость операции при вальгусной деформации большого пальца стопы зависит от разновидности хирургического вмешательства. Она колеблется в пределах от 20 до 55 тысяч рублей.
Восстановительный период
Чтобы результат операции был удачным, в первые дни стопу фиксируют в одном положении. В первые дни движения в ногах ограничивают. После стихания болевого синдрома назначают массаж стопы.
Чтобы сустав пришел в действие, следует его разрабатывать в течение нескольких месяцев. С этой целью всем пациентам рекомендуется комплекс специальных упражнений. Гимнастика разрешена только через 3 месяца после операции. До этого времени сустав разрабатывают при помощи выполнения пассивных движений и массажа. Упражнения для пальцев стопы после вальгусной операции выполняют в течение нескольких месяцев. Они не должны оказывать большую нагрузку на сустав. Гимнастика заключается в сгибании и разгибании большого пальца, напряжении мышц ступни. Реабилитационный период составляет около полугода. Через 6 месяцев больные возвращаются к обычным физическим нагрузкам.

Для восстановления функций стопы пациенты носят ортопедическую обувь со специальными стельками. Это нужно, чтобы основная нагрузка распределялась на задние отделы ступни. Ортопедические вкладыши после операции на стопе рекомендуется носить несколько месяцев до полного восстановления.
Отзывы об операции халюс вальгус
Косточка возле пальца ноги у меня появилась еще в молодости. К врачам много лет не обращалась. Когда шишка стала мешать мне ходить, я решила сделать снимок. Ортопед поставил диагноз: халюс вальгус. Стадия искривления была уже последней, направили на операцию. После остеотомии я долго соблюдала режим, носила только ортопедическую обувь. Через полгода смогла нормально ходить, вальгуса как не бывало!
Ирина, 65 лет, Саранск
Несмотря на молодой возраст, у меня обнаружили тяжелое искривление стопы. Врачи сказали, что халюс вальгус появился из-за ношения обуви на каблуках и плоскостопия. Мне сделали операцию Мак-Брайда. Перед этим я лечилась у физиотерапевта и носила ортопедические стельки. После операции шишка исчезла. Сейчас соблюдаю рекомендации врача, чтобы она не вылезла снова.
Елена, 32 года, Москва
После 50 лет мне стало сложно покупать новую обувь, косточка возле пальца стала такой большой, что нога не влезала ни в одни туфли! Врачи настояли на операции. Сказали, что у меня развился халюс вальгус и нужно ставить специальные винты для фиксации сустава. После операции шишка практически исчезла. Я снова могу нормально ходить и выбирать понравившуюся обувь. Для профилактики деформации пью препараты кальция.
Искривление ступней приводит к нарушению походки и другим осложнениям. Деформация стопы и появление болезненной косточки служат показаниями для обращения к ортопеду. Если консервативные методы неэффективны, следует удалить халюс вальгус, операция поможет устранить симптомы патологии. Приведенные выше отзывы подтверждают эффективность хирургического вмешательства. После оценки всех рисков, опытный ортопед поможет выбрать оптимальную тактику лечения.
Читайте также:





