Операция при гнойном артрите коленного сустава
Хирургическое вмешательство является радикальным методом лечения запущенных артритов. Операцию выполняют только в тех случаях, когда консервативная терапия оказывается неэффективной. Чаще всего это происходит при острых гнойных артритах, а также хронических прогрессирующих гонартритах, которые сопровождаются выраженными дегенеративными изменениями в суставных хрящах, костях и периартикулярных тканях.
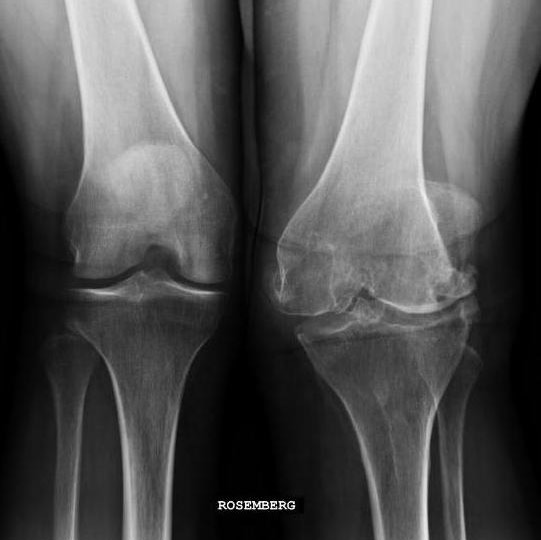
Гонартрит коленного сустава на рентгене.
Что такое артрит коленного сустава
Артриты коленного сустава (гонартриты) — это обширная группа воспалительных заболеваний. В отличие от гонартрозов, они чаще встречаются в молодом возрасте и имеют инфекционно-воспалительную или иммунно-воспалительную природу. В то время как деформирующий артроз развивается после 60 лет и характеризуется дегенеративно-деструктивными изменениями в коленном суставе. Воспаление при гонартрозе возникает вторично, на поздних стадиях болезни.
- Инфекционный (гнойный септический, вирусный, туберкулезный, бруцеллезный). Развиваются вследствие проникновения патогенных микроорганизмов в суставную полость.
- Реактивный (урогенитальный, постэнтероколитный, постстрептококковый). Возникают в результате образования в крови циркулирующих иммунных комплексов (ЦИК), их проникновения в суставную полость и оседания на синовиальной оболочке.
- Посттравматический. Встречается у спортсменов, которые занимаются экстремальными видами спорта. Воспалительный процесс у них является следствием механического повреждения структур коленного сустава.
- Ревматоидный. Развивается в основном у женщин старше 40-50 лет. При болезни поражаются мелкие суставы кистей рук, однако в воспалительный процесс может вовлекаться и крупные суставы (коленный, тазобедренный).
- Псориатический. Возникает у некоторых пациентов с псориазом и обычно имеет тяжелое течение.
Острые инфекционные и реактивные гонартриты хорошо поддаются консервативному лечению. Хирургическое вмешательство при этих заболеваниях требуется крайне редко и обычно ограничивается малоинвазивными процедурами (пункцией сустава или артроскопией).
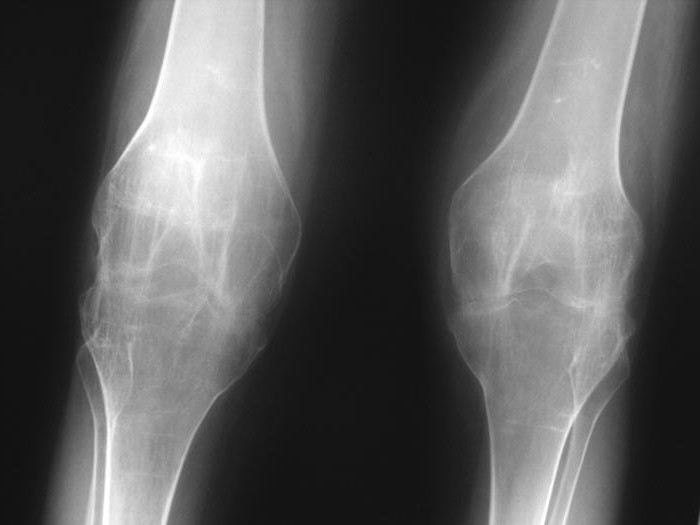
Двухсторонний анкилоз коленного сустава.
Ревматоидный и псориатический гонартриты чаще имеют тяжелое течение. Они приводят к массивным дегенеративным изменениям в суставах, повреждению костей и периартикулярных тканей, формированию анкилозов. Подобное случается и у людей с запущенными посттравматическими артритами. Из-за серьезного поражения суставов таким пациентам нередко требуется хирургическое вмешательство.

Стадии гонартрита
Всего выделяют три стадии заболевания:
- Начальная. Характеризуется воспалением внутренней поверхности синовиальной оболочки. Начальная стадия продолжается недолго, поскольку воспалительный процесс быстро распространяется на другие структуры.
- Ранний гонартрит. Воспаление поражает синовиальную оболочку и хрящевые ткани. Происходит утолщение капсулы сустава, она становится отечной. При инфекционной природе заболевания в суставной полости может скапливаться гнойный экссудат, при реактивной — транссудат.
- Запущенный гонартрит. На третьей стадии в синовиальной оболочке и хрящах появляются деструктивные изменения. Позже патологический процесс распространяется на костные и околосуставные ткани. У больного нарушается подвижность колена и, как следствие, всей нижней конечности.
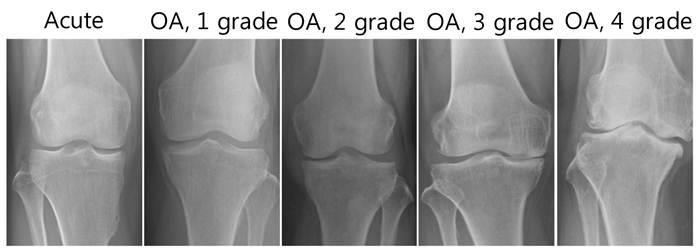
Стадии артрита коленного сустава на рентгене.
Развитие некоторых видов артритов можно остановить, если вовремя начать лечение. Зачастую болезнь удается полностью вылечить, не допустив перехода второй стадии в третью. Большинство инфекционных, реактивных и ранних посттравматических гонартритов хорошо поддаются лечению, при условии своевременности и адекватности проводимой терапии.
Что касается ревматоидного, псориатического и запущенного посттравматического артритов, они имеют хроническое прогрессирующее течение. Это значит, что даже эффективное и своевременное лечение не может остановить их развитие. Поэтому большому количеству больных рано или поздно приходится делать операцию. По статистике, в замене коленного сустава нуждается каждый восьмой пациент с ревматоидным артритом и каждый пятый больной с тяжелыми травмами колена.
Диагностика
Чтобы установить природу и стадию гонартрита, необходимо полноценное обследование. Лишь получив его результаты, врачи могут подобрать адекватную схему лечения и дать ориентировочный прогноз.
Методы диагностики:
- Анализы крови. Позволяют обнаружить признаки воспаления, такие как повышение СОЭ, лейкоцитоз. У пациентов с ревматоидным артритом могут выявлять высокие уровни С-реактивного белка.
- Иммунологические исследования. С их помощью оценивают состояние иммунной системы организма, выявляют специфические антитела и ЦИК. Иммунологические анализы необходимы для выявления причины воспаления, постановки или уточнения диагноза.
- КТ, МРТ, УЗИ. Это высокоинформативные визуализирующие методы позволяющие обнаружить практически любые изменения в синовиальных оболочках, хрящах, связках и т.д.
- Рентгенография. Метод информативен при наличии патологических изменений в костях. С его помощью, по косвенным признакам, также можно обнаружить скопление гноя при остром септическом гонартрите.
- Исследование синовиальной жидкости. Выполняется редко, поскольку для забора жидкости необходима пункция сустава. Процедуру могут делать при острых гнойных артритах, чтобы выявить и идентифицировать возбудителя инфекции.
- Артроскопия. Инвазивный метод диагностики, который чаще всего используют при свежем посттравматическом артрите. Артроскопия позволяет осмотреть суставную полость изнутри и, при необходимости, выполнить в ней несложные манипуляции (эвакуировать скопившуюся кровь, удалить фрагменты разорванного мениска, сшить поврежденную связку).
Можно ли обойтись без операции
Консервативному лечению поддаются только некоторые виды гонартритов: острые инфекционные, реактивные и свежие посттравматические, не сопровождающиеся массивным кровоизлиянием и повреждением структур сустава. При наличии гемартроза, разрыве менисков и связок больным требуется хирургическое вмешательств. В этом случае чаще всего выполняют артроскопию.
При гнойных артритах пациентам нередко требуется пункция коленного сустава. Во время процедуры врачи удаляют скопившийся экссудат, промывают суставную полость и вводят антибиотики.
Ревматоидный, псориатический и другие аутоиммунные артриты на начальных стадиях лечатся консервативно. Однако при позднем назначении медикаментозной терапии и высокой активности заболеваний у больных нарушаются функции колена и появляются хронические боли. В этом случае может возникнуть потребность в эндопротезировании, то есть замене коленного сустава искусственным эндопротезом.
Операция по замене сустава при артрите колена
Замена коленного сустава требуется на поздних стадиях артритов, когда дегенеративные изменения в суставах мешают вести привычный образ жизни. В таких случаях эндопротезирование является единственно эффективным методом хирургического лечения. Операцию делают, чтобы избавиться от болевого синдрома и восстановить нормальную подвижность конечностости.
Показания к тотальному эндопротезированию:
- все виды артритов, сопровождающиеся потерей двигательных функций колена;
- болезнь Бехтерева с поражением коленного сустава;
- тяжелые последствия травм (деформирующий остеоартроз, внутрисуставные переломы, неправильно сросшиеся переломы мыщелков бедренной и большеберцовой кости).
Операция необходима, если у больного есть хотя бы один из этих симптомов:
- хронический болевой синдром, который не поддается лечению;
- вальгусная деформация 20 градусов и более;
- варусная деформация 15 градусов и более;
- сгибательная контрактура 15 градусов и более;
- наличие сложной нестабильности в пораженном суставе.
В замене коленного сустава могут нуждаться не только люди с артритами и их последствиями. Одним из частых показаний к операции является деформирующий остеоартроз (ДОА). Заболевание развивается в пожилом возрасте и сопровождается дегенеративно-деструктивными изменениями в хрящевой и костной ткани. У многих больных выявляют сопутствующий остеопороз.
Перспективы восстановления после операции
Эндопротезирование — самый эффективный метод лечения патологических изменений коленного сустава. Он позволяет избавиться от хронических болей, полность восстановить подвижность колена и вернуть человеку возможность двигаться. При отсутствии осложнений и благоприятном течении восстановительного периода человек уже через несколько месяцев может вернуться к полноценной жизни.
Что касается пациентов с ревматоидным артритом, после хирургического вмешательства им придется и дальше принимать базисные противовоспалительные и генно-инженерные препараты. Медикаментозная терапия необходима для того, чтобы уменьшить активность заболевания, избежать дальнейшего разрушения крупных суставов и еще одной операции.
В некоторых случаях операция остается единственным эффективным методом лечения артрита и его последствий. Она помогает избавиться от постоянных болей и восстановить подвижность колена. Эндопротезирование является спасением для тех людей, которым не помогли остальные методы консервативного и хирургического лечения. При удачном выполнении операции их трудоспособность восстанавливается уже через 4-6 месяцев.



Характеристика патологии
Артритом называется воспалительный процесс, поражающий суставные ткани. Воспаление появляется на месте поврежденных клеток, лизосомы которых вырабатывают активные ферменты. В результате изменяется структура окружающих тканей и нарушается обмен веществ с развитием вторичного воспаления. Постепенно воспаление подавляется, на месте некроза разрастаются новые клетки, и происходит регенерация (восстановление).

При гнойном артрите патогенные микроорганизмы являются возбудителями воспалительной реакции или присоединяются, как осложнение. При этом патологический процесс распространяется на синовиальную оболочку, которая утрачивает функцию обратного впитывания суставной жидкости. В результате в полости сустава скапливается гнойный экссудат, продуцированию которого способствуют бактерии.

Гнойный артрит коленного сустава имеет тяжелое течение, в результате которого может наступить не только двигательная дисфункция, но и такие осложнения, как:
- сепсис – общее заражение крови;
- флегмона – нагноение мягких тканей;
- абсцесс – образование гнойника, ограниченного фиброзной капсулой;
- остеомиелит – гнойное воспаление костей.
Проникновение патогенных бактерий в коленный сустав осуществляется двумя способами:
- контактным – через открытую рану;
- гематогенным – с током крови или лимфы.


Виновниками гнойного (инфицированного) артрита коленного сустава, могут стать инфекции, причины которых стафилококки или стрептококки. Провокаторами воспаления выступают отдаленные очаги хронической инфекции (тонзиллит, гайморит, кариес), а также острые патологические процессы (ангина).

Через кровеносные или лимфатические сосуды сочленение поражается при общем заражении специфическими инфекциями. Сифилис, гонорея, туберкулез, рожистое воспаление осложняются гнойным воспалением суставных тканей. Вторичное инфицирование встречается гораздо чаще, чему может способствовать ослабленный иммунитет, истощение, хронические заболевания или травмы.

Кроме инфекционных заболеваний, заражение может произойти после медицинских манипуляций:
- оперативного вмешательства на коленном суставе;
- во время внутрисуставного введения лекарственных средств;
- при артроскопии.
В данном случае основным фактором являются антисептические условия во время проведения процедуры: плохо обработанные медицинские инструменты, отсутствие дезинфекции окружающих поверхностей, нарушение техники проведения манипуляции.
В ортопедической практике гнойный артрит принято разделять с учетом причины происхождения. Существует два вида инфекционного воспаления:
- первичный;
- вторичный.

Первый тип возникает при непосредственном контакте с инфицированной поверхностью. В большинстве случаев это открытые травмы, укусы животных, некачественные медицинские манипуляции.

Вторичное инфицирование присоединяется к уже развившемуся воспалительному процессу. Источником гноеродных микроорганизмов может стать хроническое или острое инфекционное заболевание. Повторному инфицированию содействует снижение защитных сил организма, особенно это касается ВИЧ-инфицированных больных и пациентов, проходящих химиотерапию.
Клинические проявления

Первичный и вторичный инфекционный артрит начинается остро. Одним их ключевых симптомов является резкая боль. Колено пронзает болевой импульс, который имеет пульсирующий характер. Болезненность локализуется в области воспаленного сустава и может распространяться на соседние ткани. Выраженность болевого синдрома усиливается при нарастающем отеке и скоплении гноя в суставе, который растягивает стенки сочленения.
В спокойном состоянии гнойный артрит сохраняет клиническую картину: хронические болевые ощущения в коленном суставе, при этом присутствуют и другие симптомы острого воспаления:



- Отечность выраженного характера визуально деформирует сочленение, увеличивая его в размере. Скопившаяся межклеточная жидкость растягивает кожу, придавая колену шарообразную форму. Виной данного признака является гной, скопившийся в суставе.
- Покраснение кожного покрова в области колена является характерным признаком воспаления. Цвет может варьироваться от ярко-красного до синюшного оттенка. Лиловый цвет указывает на бурное воспаление под действием пиогенных бактерий.
- Местное повышение температуры проявляется при прикосновении. Кожа становится горячей на ощупь, когда окружающие ткани сохраняют нормальный температурный режим.
- В коленном суставе возникает двигательная дисфункция. Ногой трудно и больно шевелить, сгибание и разгибание нарушено в результате скопления большого количества экссудата и поверхностной отечности.

Гноеродные бактерии, по вине которых происходит продуцирование гноя, в процессе жизнедеятельности вырабатывают токсины, вызывающие десенсибилизацию (аллергию) и интоксикацию (отравление) организма. В результате негативного влияния возбудителя появляются следующие признаки:
- Повышается температура тела до 38-39 градусов. При этом в течение дня наблюдаются проявления гектической лихорадки с резкими колебаниями значений в течение дня. Симптом сопровождается частыми ознобами, что буквально выматывает человека, вызывая сильную слабость.
- Появляются частые головные боли, рассеянность, невнимательность.
- В тяжелых случаях возможны галлюцинации, тошнота.
- У людей с особой восприимчивостью к возбудителю, может наблюдаться брадикардия, холодный липкий пот с последующей потерей сознания.
Со стороны лимфатической системы происходит увеличение лимфоузлов в подколенной области, паховой зоне. Они образуют узелки, достигающие размера небольшой фасолины, болезненные при пальпации. Яркость клинической картины зависит от стадии воспаления и характера возбудителя.

Постановке диагноза предшествует визуальное, лабораторное и аппаратное обследование. Человек с подозрением на гнойный артрит в области коленного сустава госпитализируется в отделение гнойной хирургии, где и проводится детальная диагностика. Во время осмотра доктор фиксирует характерные симптомы воспаления, наличие общей реакции организма.
При сборе анамнеза нередко выясняется, что 2-3 недели назад колено травмировалось. Кроме того, может потребоваться консультация инфекциониста при подозрении на присутствие специфического возбудителя. Во время пальпации отмечается резкая болезненность. При нажатии двумя пальцами на сустав с двух противоположных сторон, ощущается толчок, что свидетельствует о скоплении жидкости.

В рамках лабораторного и аппаратного исследования проводят:
- биохимический анализ крови, увеличенное количество СОЭ, лейкоцитов, указывает на активную воспалительную реакцию;
- бактериологическое исследование суставной жидкости;
- диагностическая пункция для забора экссудата, а также для изучения степени разрушения сустава;
- рентгенография – чтобы оценить величину суставной щели, наличия изменения в костной ткани;
- УЗИ сустава – информативный метод, указывающий на количество выпота (жидкости), его характера, а также нарушений со стороны суставных тканей;
- магнитно-резонансная томография дает послойное изучение сочленение, его составляющих, хрящевой ткани, менисков.
Дифференциацию проводят с негнойной формой артрита колена, что легко устанавливается после бакпосева и обнаружения инфекционного фактора.
Помимо осложнений, связанных с распространением гноеродных бактерий в сосудистое русло или в окружающие мягкие ткани, существуют патологии, которые развиваются после лечения гнойного воспаления:

Методы лечения

Гнойный артрит в области коленного сустава – опасное заболевание, лечение которого проводится в стенах стационара под постоянным наблюдением врача. Независимо от длительности заболевания, в первую очередь проводится удаление гноя из суставной капсулы. Для этого под местной анестезией делается прокол с введением иглы в суставную полость для эвакуации гнойного выпота.

После очищения коленный сустав промывают антисептическим раствором и вводят антибиотик широкого спектра действия. При необходимости процедуру могут повторять несколько раз до полной стабилизации. Для предотвращения ухудшения в отверстие вставляют дренаж, который обеспечивает постоянный отток гнойной жидкости.

После процедуры постоянно проводятся перевязки, сустав иммобилизируют для исключения нагрузки. С этой целью может использоваться гипсовая повязка или лонгета из полимерных бинтов. На время лечения больному рекомендуется постельный режим, для воспаленной конечности в горизонтальном положении желательно создавать функциональное положение. Под ногу подкладывают мягкий валик, чтобы стопа находилась выше уровня сердца. Такая мера проводится, чтобы уменьшить вероятность сильного отека.

Для положительного прогноза гнойный артрит в области коленного сустава требуется ранняя диагностика и комплексное лечение:
При выраженной интоксикации назначается инфузионная терапия с капельным введением в вену физиологического раствора, 5% глюкозы. Если заражение произошло вследствие открытой травмы, проводится иссечение инфицированных краев, костных обломков, некротических тканей, вскрытие нагноений и вторичная дезинфекция. При угрозе заражения крови (сепсиса) проводится удаление пораженного сустава с последующей заменой его на имплантат (искусственный протез).

Последствия гнойного артрита могут быть непредсказуемыми. Для предупреждения деформации сустава, двигательной дисфункции, нужно соблюдать меры по предупреждению осложнения:
- своевременное лечение гнойников(флегмон, абсцессов), расположенных вблизи коленного сустава;
- выявление инфекционных очагов с последующей санацией;
- обработка ран, ссадин порезов: промывание антисептическим раствором (перекисью водорода), наложение стерильной повязки, заклеивание медицинским лейкопластырем;
- ранние операции при остеомиелите, локализованного вблизи коленного сочленения;
- профилактика и плановое лечение соматических патологий;
- укрепление иммунитета, чтобы повысить уровень клеточного иммунитета: правильное питание, прогулки на свежем воздухе, занятия физкультурой, ежегодный курс витаминотерапии.
Выводы

Развитие гнойного артрита в коленном суставе часто бывает стремительным. Только раннее дренирование сустава и неукоснительное соблюдение рекомендаций врача гарантирует положительный прогноз после выздоровления. Опасность представляют попытки самолечения, когда больной назначает себе разрекламированные средства и не спешит обращаться к врачу. Даже незначительное промедление способно привести к тяжелым последствиям. Особенно это касается ослабленных больных, истощенных пациентов и людей преклонного возраста.

Из всех существующих в медицинской практике заболеваний суставов, гнойный артрит считается самым опасным. Заболевание развивается вне зависимости от пола и возраста. Важно знать, как распознать недуг и своевременно приступить к лечению, в противном случае, его осложнения могут привести к инвалидности или летальному исходу.
Определение
Эта форма артрита нуждается в своевременной диагностике и лечении, поскольку гнойный процесс затрагивает все составляющие части сустава.
Опасность гнойного артрита в его последствиях. Халатное отношение к своему здоровью может привести к развитию сепсиса, анкилозу (полное обездвиженность сустава), артрозу, деформации сустава. Во избежание серьезных осложнений следует внимательно прислушиваться к своему организму.
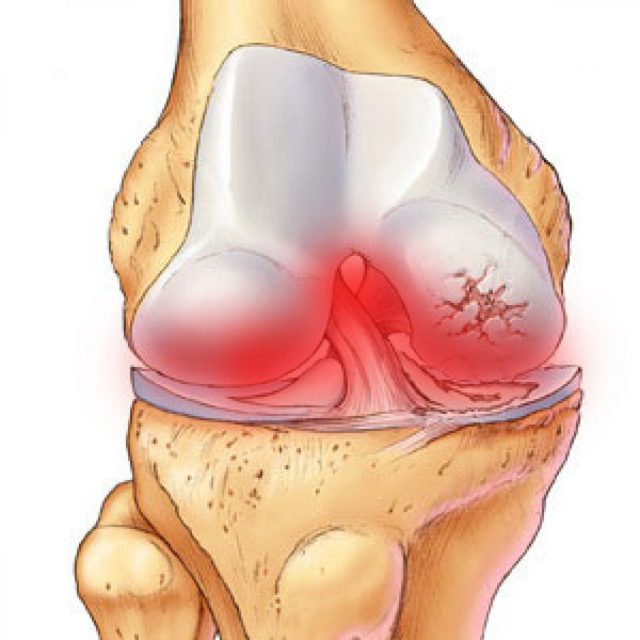
Гнойный артрит – воспаление всех структур сустава, вызываемое гноеродной микрофлорой
Гнойный артрит — основные симптомы
Клиническая картина гнойного артрита может различаться в зависимости от формы самого заболевания. Острая форма начинается внезапно, с резкого ухудшения состояния больного.
К симптоматике добавляется:
- высокая температура тела;
- быстрая утомляемость;
- тошнота;
- рвота;
- отечность сустава;
- мышечная слабость;
- покраснение пораженного участка.
Иногда наблюдается синюшность или желтушность кожного покрова, обильное потоотделение и головная боль. При пальпации пораженного участка пациент испытывает резкую боль, а в очаге воспаления прощупывается скопление жидкости. В особо тяжелых случаях у больного отмечается тахикардия, лихорадка и интоксикационный синдром. Если не предпринять соответствующих мер, пациент может потерять сознание.
В зависимости от характера протекающего патологического процесса (серозного, гнойного или гнилостного), в суставе могут наблюдаться характерные изменения.
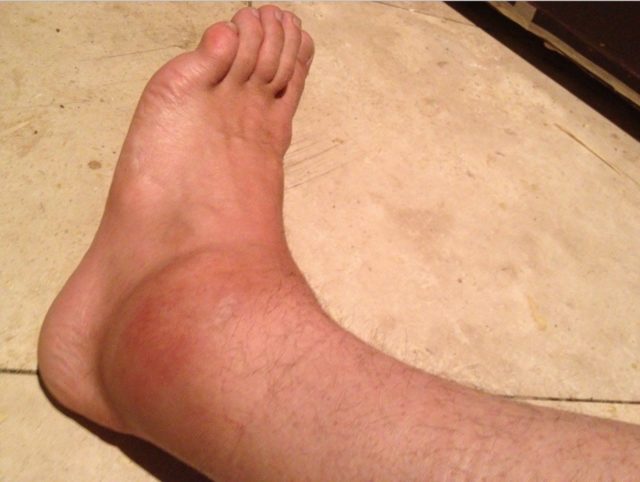
Заболевание проявляется отеком, резкими болями
Хроническую форму распознать сложней. Клинические симптомы менее выражены. Воспаление в суставе дает о себе знать приступообразно. В стадии обострения пациент испытывает тянущую боль, преимущественно в ночное время. К симптомам может добавиться тугоподвижность сустава, припухлость и покраснение. При гнойном запущенном артрите коленного или тазобедренного сустава может произойти замыкание сустава. При своевременно начатой терапии наступает ремиссия. Если не лечить гнойный артрит голеностопного сустава, можно потерять способность ходить.
При появлении одного или нескольких признаков артрита следует незамедлительно обратиться к врачу. На основании имеющихся симптомов и по результатам клинических анализов врач принимает решение о назначении медикаментозного или хирургического лечения.
Причины развития и виды гнойного артрита
Возбудителями гнойного артрита являются патогенные микроорганизмы. Они попадают в мягкие ткани сустава и начинают активно размножаться. На фоне этого возникает воспалительный процесс. Инфекция быстро распространяется на близлежащие органы.
В 80% случаев возбудителем гнойного артрита являются разные виды кокков, остальные 20% проходятся на:
- кишечную палочку;
- протей;
- сальмонеллу;
- синегнойную палочку.
Обычно возбудителями гнойного артрита являются стрептококки или стафилококки
Попадает инфекция в организм двумя способами:
- При ранениях, операциях, травмах, пункциях.
- Через кровь (при лимфадените, остеомиелите и пр.)
Воспалительный процесс может развиться на фоне инфекционных заболеваний (гонорея, грипп, пневмония). Воспаление может начаться в любом суставе. Но чаще страдают крупные суставы, поэтому артрит тазобедренного, коленного и локтевого суставов в медицине не редкость. У новорожденных гнойное воспаление диагностируется в единичных случаях. Жертвами могут стать дети раннего возраста в процессе обучения ходьбе.
В группу риска также входят:
- спортсмены;
- люди, страдающие от ожирения;
- люди, имеющие наследственные заболевания;
- люди с различными нарушениями обмена веществ;
- люди преклонного возраста.
В медицинской практике гнойный артрит классифицируют по:
- Объему поражения:
- костные ткани не подвергаются деструкции;
- связки, суставы и хрящи деформируются.
Первичные возникают при проникновении возбудителя непосредственно в полость сустава и могут развиваться при проникающих ранениях
- Месту расположения:
- голеностопный (костные и мягкие ткани уязвимы. Воспаление развивается быстро и приводит к деформации стопы);
- локтевой (нагноение суставов схоже с развитием флегмоны суставной сумки);
- тазобедренный (сперва повреждаются хрящи, но без лечения патологические процессы затрагивают кости. Без лечения артрит приводит к инвалидности);
- коленный (развивается в результате переломов, травм и ран);
- плечевой (воспаление приводит к разложению хрящей и образованию абсцессов).
Первичный гнойный артрит представляет собой поражение сочленений. Заражение вызвано прямым путем, то есть болезнетворные микроорганизмы попали в суставную полость через кожный покров, например, при огнестрельном ранении или тяжелой травме. Подхватить инфекцию также можно во время проведения диагностических процедур или операции, если не были соблюдены правила асептики.
Развивается болезнь быстро. В суставной полости скапливается гной. Проявляется воспалительный процесс в виде покраснения кожи и болезненности. Если своевременно не предпринять меры, то в гнойный процесс вовлекается капсула, суставные концы костей и все элементы сустава.
Вторичный гнойный артрит диагностируется чаще. В этом случае инфекция попадает в сустав вместе с кровью или лимфой. Источником могут выступать внутренние органы. Гнойное поражение сустава может развиваться на фоне имеющихся инфекционных болезнях (гонореи, гриппа, рожистого воспаления, сепсиса и др.)
Вторичные артриты развиваются в результате заноса инфекции через окружающие ткани, кровь или лимфу
Анализы и трудности диагностики
Для постановки диагноза применяются различные методы диагностики:
- Сбор анамнеза.
- Внешний осмотр.
- Лабораторные исследования (общий анализ крови и мочи).
- Пункция с изъятием синовиальной жидкости.
- Рентген.
- УЗИ
- МРТ.
При сборе анамнеза врач узнает, какие были ранее перенесены заболевания, есть ли у пациента аллергия и были ли у него хирургические операции. Внешний осмотр позволяет выявить подвижность сустава, наличие боли и покраснения. В результатах крови, при наличии гнойного артрита в организме, врач обнаружит повышенную СОЭ, высокую концентрацию лейкоцитов и С-реактивного белка.
Для подтверждения диагноза может понадобиться консультация ревматолога, инфекциониста, гастроэнтеролога, пульмонолога и терапевта.

Диагноз выставляется на основании характерного анамнеза, клинических проявлений, анализов крови, подтверждающих наличие острого воспаления
Лечение
Лечение гнойного артрита проводится при учете локализации гнойного поражения. Во избежание серьезных осложнений лечение следует проводить только в медицинских учреждениях. Самовольный прием препаратов может лишь усугубить ситуацию. Терапия направлена на восстановление конечности, снятие боли и возвращение подвижности суставу.
В процессе лечения применяются следующие методы:
- покой поврежденной конечности;
- медикаментозное лечение;
- хирургическое вмешательство;
- физиопроцедуры;
- лечебная гимнастика.
Схема терапии зависит от стадии и формы заболевания. При соблюдении врачебных рекомендаций прогноз для пациента благоприятный. Без лечения острое гнойное воспаление приводит к сепсису и летальному исходу.
Перед тем, как назначить больному лекарства, врачи проводят антибиотикограмму. Она помогает понять, какие препараты сочетаются между собой и на какие аналоги их можно заменить, поскольку у патогенных микроорганизмов может вырабатываться устойчивость к действующим веществам лекарства.

Назначается антибиотикотерапия
На этом этапе больному назначают антибиотики в виде внутривенных или внутримышечных инъекций. В тяжелых случаях антибиотик вводят сразу в полость сустава. В борьбе с инфекцией хорошо себя проявили полусинтетические антибиотики пенициллинового ряда.
Эффективными считаются:
На этом этапе врачи проводят пункцию, чтобы удалить в суставной полости скопившийся гной. Если после процедуры значительных улучшений не наблюдается, то пункцию проводят повторно. Для восстановления поврежденного сустава больному потребуется время.
В период реабилитации проводится физиотерапия, она благоприятно воздействует на сустав. При гнойном артрите назначают:

После снятия острой стадии необходимо приступать к физпроцедурам
- УВЧ;
- мануальную терапию;
- электрофорез;
- магнитотерапию;
- массаж;
- лечебные ванны.
Физиопроцедуры купируют болезненность и улучшают подвижность сустава. Комплекс процедур подбирает лечащий врач исходя из степени тяжести заболевания. Физиотерапию можно использовать в комплексе с народными средствами. Подобрать наиболее эффективные рецепты сможет только врач. Самолечение в этом случае не допустимо.
Хорошо себя зарекомендовал отвар на основе чистотела. Залейте 1 ч.л. чистотела 200 мл крутого кипятка. Пейте отвар по 1/3 стакана трижды в день. Курс лечения 1-1,5 месяца.
В качестве наружного средства можно использовать мазь из пчелиного меда (100 гр), соли (10 гр), сока редьки (150 гр) и водки (100 гр). Все компоненты смешайте до получения однородной массы. Наносите средство на больное место утром и вечером.
Хирургическое лечение
Если консервативная терапия не принесла результатов, то врачи вынуждены прибегать к радикальному способу лечения. В этом случае гнойный артрит лечится хирургическим путем.
При обширных гнойных ранах и открытых переломах проводится вторичная хирургическая обработка
В медицинской практике различают несколько видов операций:
- Артротомия. В ходе хирургического вмешательства врач вскрывает сустав и проводит дренаж. Из суставной полости выкачивается гной вместе с омертвевшими тканями. Полость промывают антисептиком. Во избежание инфицирования больному назначается антибиотикотерапия.
- Резекция. Поврежденные концы костей, хрящей иссекаются. Хирург прокладывает между ними ткани для предотвращения срастания. Эти манипуляции позволяют остановить воспалительный процесс и сохранить подвижность конечности. По завершению операции больному накладывают гипс.
- Установка артикулирующего цементного спейсера. Проводится данная операция при поражении крупных суставов. Артикулирующий цементный спейсер представляет собой специальную форму, которую временно устанавливают в костную ткань.
Если болезнь быстро прогрессирует, то для спасения жизни пациента применяется решение по удалению пораженного сустава. В редких случаях врачи вынуждены ампутировать конечность.
Профилактика
Болезнь проще предотвратить, чем лечить. Соблюдая простые меры профилактики можно избежать многих болезней, в том числе и гнойного артрита.
Для этого нужно:
- беречь суставы от травм, ушибов, переломов;
- при открытых ранах правильно проводить первичную обработку;
- своевременно лечить воспалительные и инфекционные заболевания;
- вести активный образ жизни;
- соблюдать диету;
- избегать переохлаждения;
- укреплять иммунитет;
- ежегодно проходить обследование у врача.
Особенно полезные меры профилактики лицам, находящимся в группе риска. Гнойный артрит – это не приговор. Вовремя начатое лечение поможет избежать негативных последствий и сохранить здоровье.
Читайте также:


